En la población general, los síntomas psicóticos subclínicos se han asociado con mayores dificultades funcionales en la vida real, pero desconocemos si estos síntomas están asociados a un peor rendimiento cognitivo. El estudio de la relación entre las alteraciones cognitivas y estos síntomas puede, además, ayudarnos a comprender mejor las dificultades que presentan los pacientes con psicosis, en los que estas alteraciones cognitivas están presentes.
MétodosRealizamos evaluaciones clínicas y cognitivas en 203 sujetos de la población general mediante los instrumentos Community Assessment of Psychic Experiences, Brief Assessment of Cognition in Schizophrenia, Wechsler Adult Intelligence Scale y Wisconsin Card Sorting Test. Se evaluó la relación de los síntomas psicóticos subclínicos positivos y negativos con la edad y el rendimiento cognitivo. Además, se evaluó la influencia de los síntomas depresivos subclínicos sobre la posible relación entre síntomas positivos y negativos subclínicos y las alteraciones cognitivas.
ResultadosEncontramos una relación inversa del rendimiento en la prueba de velocidad motora tanto con la frecuencia de síntomas positivos como con el distrés y la frecuencia de los síntomas negativos. También encontramos una relación directa entre el distrés de los síntomas positivos y el rendimiento en función ejecutiva. La puntuación en síntomas depresivos subclínicos se asoció con ambas escalas subclínicas, positiva y negativa.
ConclusionesLos síntomas psicóticos subclínicos están relacionados con déficits cognitivos en la población general, similares a los observados en poblaciones clínicas.
Subclinical psychotic symptoms are associated to negative life outcomes in the general population, but their relationship with cognitive performance is still not well understood. Assessing the relationship between performance in cognitive domains and subclinical psychotic symptoms in the general population may also help understand the handicap attributed to clinical psychosis, in which these alterations are present.
MethodsSubclinical and cognitive assessments were obtained in 203 participants from the general population by means of the Community Assessment of Psychic Experiences, the Brief Assessment of Cognition in Schizophrenia, the Wechsler Adults Intelligence Scale and the Wisconsin Card Sorting Test. The positive and negative subclinical symptoms and their relationship with age and cognition were examined, followed by assessing the influence of subclinical depression scores on the possible relationships between those subclinical psychotic symptoms and cognitive deficits.
ResultsInverse relationships were found between frequency in the Community Assessment of Psychic Experiences positive dimension and motor speed, and frequency and distress in the Community Assessment of Psychic Experiences negative dimension and motor speed. A direct relationship was also found between distress scores of the positive dimension and executive functions. Both positive and negative subclinical symptoms were related to depression scores.
ConclusionsPsychotic symptoms, similar to those in the clinical population, may be associated with cognitive deficits in the general population.
Los síntomas psicóticos subclínicos (SPS), como las experiencias delirantes o alucinatorias sin gravedad o afectación suficientes para requerir atención clínica, son prevalentes en la población general, sobre todo en sujetos jóvenes, y podrían relacionarse con el rendimiento cognitivo individual. De esta manera, su posible relación con las alteraciones cognitivas relevantes en las psicosis clínicas se ha investigado en diversos estudios. Así, en una muestra de la población general, de entre 17 y 77 años, se describió una relación inversa entre la puntuación en la escala positiva del instrumento Community Assessment of Psychic Experiences (CAPE) y la fluencia verbal1. Posteriormente ese mismo grupo investigó la relación entre la puntuación del mismo cuestionario y las variables de memoria episódica y velocidad de procesamiento de la información, encontrando una asociación débil pero significativa entre los síntomas subclínicos negativos y la velocidad de procesamiento2. Más recientemente, otro grupo, con una muestra más amplia y utilizando una aplicación informática, describió la asociación de la memoria de trabajo con síntomas subclínicos psicóticos (experiencias extrañas) y depresivos3.
Los estudios citados previamente se han centrado a priori en dominios cognitivos específicos para evaluar su relación con la psicosis subclínica. Sin embargo, hasta donde conocemos, pocos grupos han utilizado baterías neuropsicológicas más amplias con este objetivo. Entre estos, en un estudio en población adolescente no clínica (con y sin síntomas psicóticos) los autores encontraron una asociación entre los síntomas positivos y la velocidad de procesamiento4. Sin embargo, los resultados de otro estudio más reciente mostraron que la puntuación en las escalas de síntomas psicóticos subclínicos positivos y negativos se relacionaba con el rendimiento cognitivo, utilizando la batería Measurement and Treatment Research to Improve Cognition in Schizophrenia. Sus autores hallaron que los sujetos con puntuaciones más altas de la escala positiva, y en menor medida también de la escala negativa, mostraron un mayor rendimiento en varios dominios cognitivos5.
La evaluación de la relación entre los SPS en la población general y el rendimiento en los diferentes dominios cognitivos puede, además, contribuir a entender mejor el papel de las alteraciones cognitivas en los síntomas de los pacientes con psicosis. En este síndrome clínico la relación entre los síntomas y la disfunción cognitiva es compleja, por lo que, a priori, en la población general, sería más prometedor no centrar el estudio de su relación en una sola o en pocas dimensiones cognitivas. En este sentido, se han descrito distintas asociaciones entre síntomas y cognición en esquizofrenia. Por una parte, los síntomas negativos se han relacionado con un peor rendimiento cognitivo en fluencia verbal, memoria de trabajo6, aprendizaje verbal, memoria visual o verbal7, memoria a largo plazo y capacidad para el pensamiento conceptual8. Por otro lado, los síntomas de desorganización se han asociado con fallos en la atención y memoria a corto plazo8. Además, 2 metaanálisis revelaron que las dimensiones negativa y de desorganización tienen una mayor relación con las alteraciones cognitivas que la dimensión positiva9,10. Finalmente, los síntomas positivos en la esquizofrenia han sido relacionados con fallos en el procesamiento auditivo11. La exploración en la población general de la relación entre SPS y el rendimiento cognitivo en dimensiones relacionadas con la psicosis puede ayudarnos a comprender el papel del déficit cognitivo en los síntomas de los pacientes con psicosis al evitar factores como la cronicidad o la toma de antipsicóticos, que han sido asociados con diversas alteraciones cognitivas12.
Entre los posibles elementos de confusión cuya influencia debe controlarse para una correcta evaluación de la relación entre los SPS y la cognición están los síntomas depresivos subclínicos. Estos pueden contribuir a un peor rendimiento a través de un efecto directo sobre la cognición13 o como consecuencia de la falta de motivación y compromiso en el desempeño de la tarea. De hecho, los SPS se han asociado con los síntomas depresivos en la población general14,15. La medición de estos síntomas depresivos subclínicos puede realizarse mediante el cuestionario CAPE, que conjuntamente evalúa los SPS.
El objetivo de nuestro estudio ha sido determinar la relación entre los SPS y el rendimiento cognitivo en la población general. Para ello hemos valorado la asociación de los dominios cognitivos alterados en la esquizofrenia (evaluados con el instrumento Brief Assessment of Cognition in Schizophrenia– [BACS] y el test de clasificación de cartas Wisconsin Card Sorting Test [WCST]) y la edad con la frecuencia y distrés de los SPS positivos y negativos (medidos a través del cuestionario CAPE) en la población general, controlando la posible influencia de los síntomas depresivos subclínicos sobre esta posible asociación.
MétodosParticipantesSe seleccionaron 203 participantes (entre 18 y 61 años) de la población general a través de carteles y anuncios en prensa. Todos los sujetos recibieron una pequeña compensación económica por su cooperación para cubrir los gastos de desplazamiento. Se excluyeron los sujetos con un CI total inferior a 70, antecedentes de enfermedad neurológica o traumatismo craneal con pérdida de conciencia, abuso de sustancias, excepto el tabaco, así como la presencia de cualquier diagnóstico psiquiátrico, la toma de psicofármacos o antecedentes familiares de psicosis. Los datos fueron recopilados mediante autoinforme durante la entrevista inicial y se realizó un análisis de tóxicos en orina para descartar su abuso actual. Los datos sobre empleo actual se clasificaron en ocupados (actualmente trabajando/estudiando) o sin ocupación (desempleados/jubilados). Se diferenció entre participantes con y sin acceso a estudios superiores.
Todos los participantes firmaron el consentimiento informado tras leer toda la información del estudio. Los comités de ética e investigación de los hospitales universitarios de Valladolid y Álava aprobaron el estudio de acuerdo con el Código de Ética de la Asociación Médica Mundial (Declaración de Helsinki de 1975, revisión de 2008).
Evaluación clínica y cognitivaLas puntuaciones clínicas fueron obtenidas mediante la versión española del cuestionario CAPE-42, un instrumento autoadministrado validado y fiable16,17. Durante el desarrollo de este los individuos responden a 42 preguntas sobre su estado psíquico habitual. Puntúan la presencia de síntomas subclínicos positivos (ideas de referencia, paranoides o alteraciones sensoperceptivas, entre otros), síntomas subclínicos negativos (como embotamiento afectivo o alogia) y síntomas subclínicos depresivos (tristeza, apatía y otros). Para cada síntoma se estima su frecuencia de presentación y su distrés. Las puntuaciones así obtenidas se utilizaron para evaluar su relación con los rendimientos en las pruebas cognitivas. Para cada cuestión, la puntuación asignada varía de 1 a 4 en frecuencia (donde 1 significa nunca, y 4, casi siempre, en la escala de frecuencia) y distrés (1 significa no molesta, y 4, muy molesto) para los síntomas subclínicos positivos, negativos y depresivos. No hay definido un punto de corte clínico. Las escalas de frecuencia y distrés de los síntomas depresivos también fueron utilizadas para el análisis estadístico.
Valoramos el rendimiento cognitivo de los participantes en las dimensiones relevantes mediante la versión española de la escala Brief Assessment of Cognition in Schizophrenia (BACS)18. Estas dimensiones fueron memoria verbal (suma de las palabras de una lista recordadas en 5 intentos consecutivos), memoria de trabajo (retención de dígitos y repetición en orden creciente), velocidad motora (fichas correctamente introducidas en un recipiente en un minuto), fluencia verbal (media de palabras generadas para una categoría y de palabras que comienzan por una letra determinada), velocidad de procesamiento y atención (clave de símbolos) y función ejecutiva/resolución de problemas (test de la Torre de Londres). Los participantes también realizaron la tarea de clasificación de cartas del Wisconsin Card Sorting Test, que evalúa aspectos como la perseveración y la flexibilidad cognitiva. Utilizamos el número de categorías completadas y el porcentaje de errores perseverativos en este test, en los cálculos estadísticos. Para estimar el CI utilizamos la versión abreviada de la tercera edición del Wechsler Adult Intelligence Scale (semejanzas, clave de números, figuras incompletas y retención de dígitos)19.
Análisis estadísticoLa relación entre los SPS positivos y negativos y el rendimiento cognitivo fue analizada mediante regresión lineal multivariante por pasos. Se consideraron como variables dependientes las puntuaciones en distrés y la frecuencia de los SPS positivos y negativos del cuestionario CAPE, y como variables independientes los resultados de las pruebas cognitivas y la edad, analizando la normalidad y la homocedasticidad de los residuos. Utilizamos el número de categorías completadas y el porcentaje de errores perseverativos del test Wisconsin Card Sorting Test y las puntuaciones directas de las subescalas BACS y del cuestionario CAPE en los cálculos estadísticos.
En una segunda etapa valoramos la influencia de los síntomas depresivos como factor de confusión sobre cualquier posible relación entre los SPS y el rendimiento cognitivo. Con este fin, repetimos los modelos de regresión lineal incluyendo entre las variables independientes la frecuencia y el distrés de la dimensión depresiva, junto con los resultados de las pruebas cognitivas.
Finalmente, utilizamos los coeficientes de correlación lineal de Pearson para estudiar la asociación entre las puntuaciones de frecuencia y distrés en síntomas depresivos con el rendimiento en las pruebas cognitivas que fueron identificadas como predictoras de los SPS en los análisis previos.
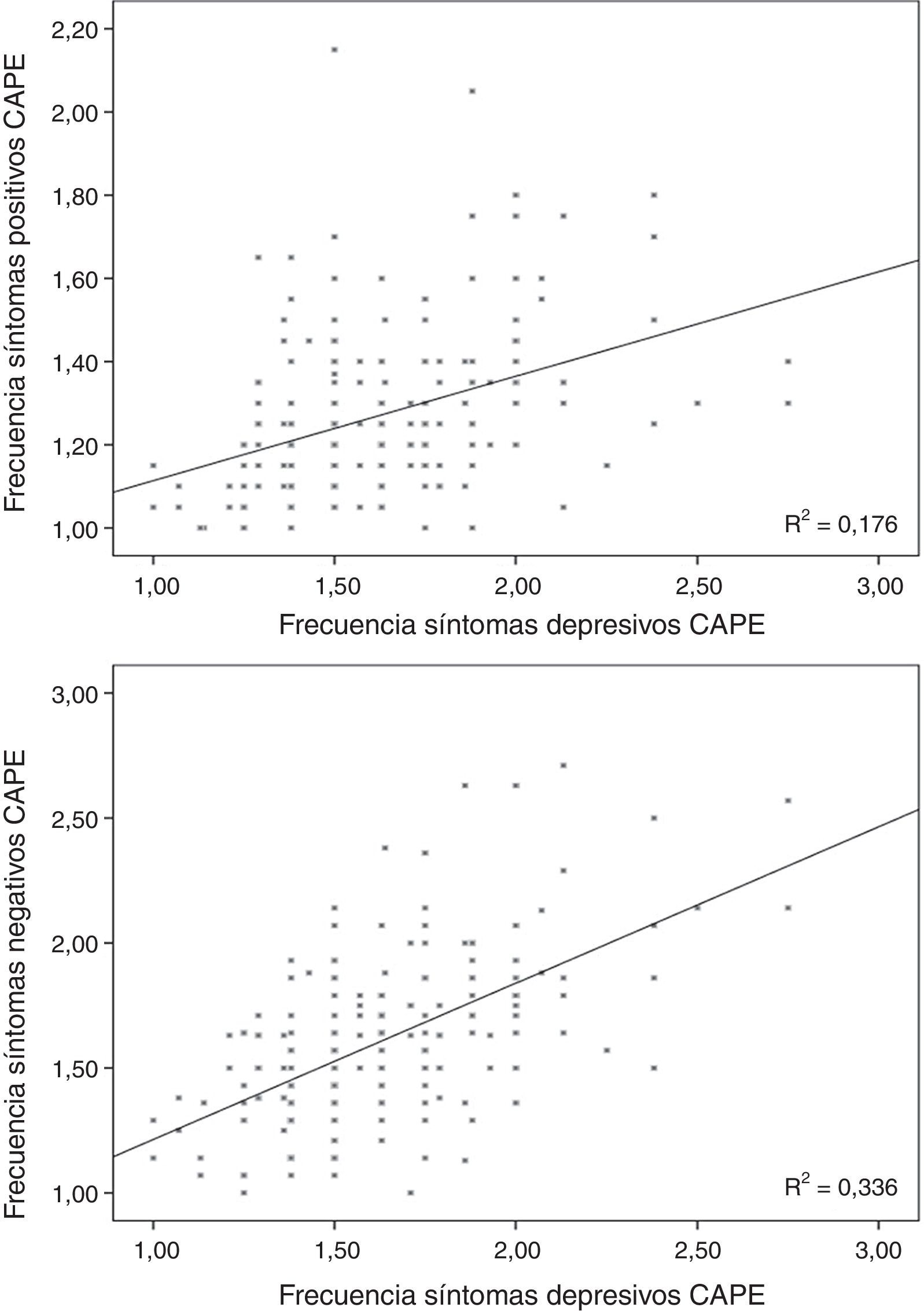
ResultadosEntre los participantes, 96 puntuaron 1,50 o más en frecuencia en la subescala total del cuestionario CAPE (5 puntuaron 2 o más), mientras que 98 puntuaron 2 o más en distrés de la misma escala (11 puntuaron 3 o más). Los valores medios de puntuación para cada subescala se muestran en la tabla 1, y los valores individuales están representados en las figuras 1-3.
Datos demográficos, clínicos y cognitivos
| Demográficos | |
|---|---|
| Edad en años | 27,01 (8,35) |
| Hombre/mujer, % | 45,32/54,68 |
| Nivel educativo (estudios superiores/estudios primarios), % | 54,18/45,82 |
| Ocupado/sin ocupación, % | 86,56/13,44 |
| Total CI | 110,08 (11,95) |
| Clínicos (cuestionario CAPE) | Frecuencia | Distrés |
|---|---|---|
| Síntomas positivos | 1,26 (0,18) | 1,61 (0,56) |
| Síntomas negativos | 1,59 (0,29) | 2,26 (0,65) |
| Síntomas depresivos | 1,60 (0,33) | 2,14 (0,68) |
| Total | 1,49 (0,22) | 2,03 (0,53) |
| Cognitivos (escala BACS) | |
|---|---|
| Memoria verbal | 54,31 (8,63) |
| Memoria de trabajo | 22,26 (3,76) |
| Velocidad motora | 67,92 (14,77) |
| Fluencia verbal | 23,67 (9,06) |
| Velocidad de procesamiento | 66,71 (12,44) |
| Función ejecutiva | 19,29 (14,89) |
Los datos se expresan como media (desviación estándar), excepto donde se indica. La puntuación de memoria verbal de la BACS es la suma total de los 5 intentos, y en la prueba de fluencia verbal se muestra como promedio entre los resultados de categorías y letras.
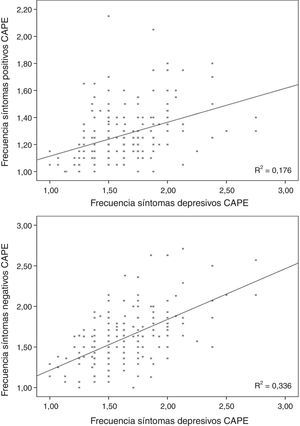
Se observó una correlación significativa entre las correspondientes puntuaciones en distrés y frecuencia para las escalas de SPS positivos (r=0,157; p=0,029) y negativos (r=0,292; p<0,001).
Relación entre la puntuación en la subescala positiva del Community Assessment of Psychic Experiences y el rendimiento cognitivoRegresión lineal sin incluir los síntomas depresivosLa puntuación de frecuencia en la subescala de síntomas positivos CAPE se relacionó inversamente con el rendimiento en memoria de trabajo (β=−0,190; t=−2,96; p=0,003) y en velocidad motora (β=−0,149; t=−2,09; p=0,038), y directamente con el rendimiento en fluencia verbal de la BACS (β=0,183; t=2,51; p=0,01; para el modelo R2=0,0783; F=5,66; df=3,197; p=0,001; tabla 2).
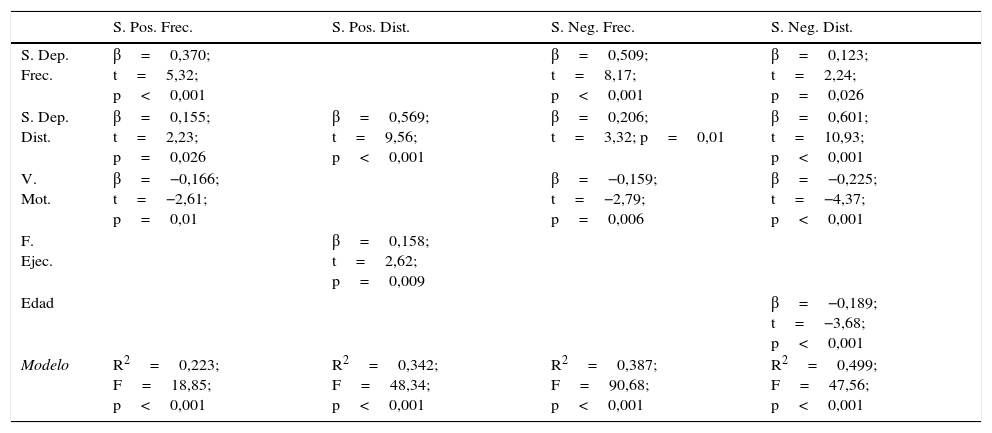
Resumen de los resultados de regresión múltiple cuando se incluyeron las escalas de depresión del Community Assessment of Psychic Experience
| S. Pos. Frec. | S. Pos. Dist. | S. Neg. Frec. | S. Neg. Dist. | |
|---|---|---|---|---|
| S. Dep. Frec. | β=0,370; t=5,32; p<0,001 | β=0,509; t=8,17; p<0,001 | β=0,123; t=2,24; p=0,026 | |
| S. Dep. Dist. | β=0,155; t=2,23; p=0,026 | β=0,569; t=9,56; p<0,001 | β=0,206; t=3,32; p=0,01 | β=0,601; t=10,93; p<0,001 |
| V. Mot. | β=−0,166; t=−2,61; p=0,01 | β=−0,159; t=−2,79; p=0,006 | β=−0,225; t=−4,37; p<0,001 | |
| F. Ejec. | β=0,158; t=2,62; p=0,009 | |||
| Edad | β=−0,189; t=−3,68; p<0,001 | |||
| Modelo | R2=0,223; F=18,85; p<0,001 | R2=0,342; F=48,34; p<0,001 | R2=0,387; F=90,68; p<0,001 | R2=0,499; F=47,56; p<0,001 |
F. Ejec.: función ejecutiva/resolución de problemas; S. Dep. Dist.: distrés de síntomas depresivos; S. Dep. Frec.: frecuencia de síntomas depresivos; S. Neg. Dist.: distrés de síntomas negativos; S. Neg. Frec.: frecuencia de síntomas negativos; S. Pos. Frec.: frecuencia de síntomas positivos; S. Pos. Dist.: distrés de síntomas positivos; V. Mot.: velocidad motora.
Cada columna representa las variables dependientes. Las filas muestran las variables independientes seleccionadas como predictores para cada variable dependiente. La última fila muestra los datos del modelo completo para cada una de las variables dependientes.
Ninguna otra variable cognitiva ni la edad se asociaron significativamente con la frecuencia o distrés en la subescala positiva.
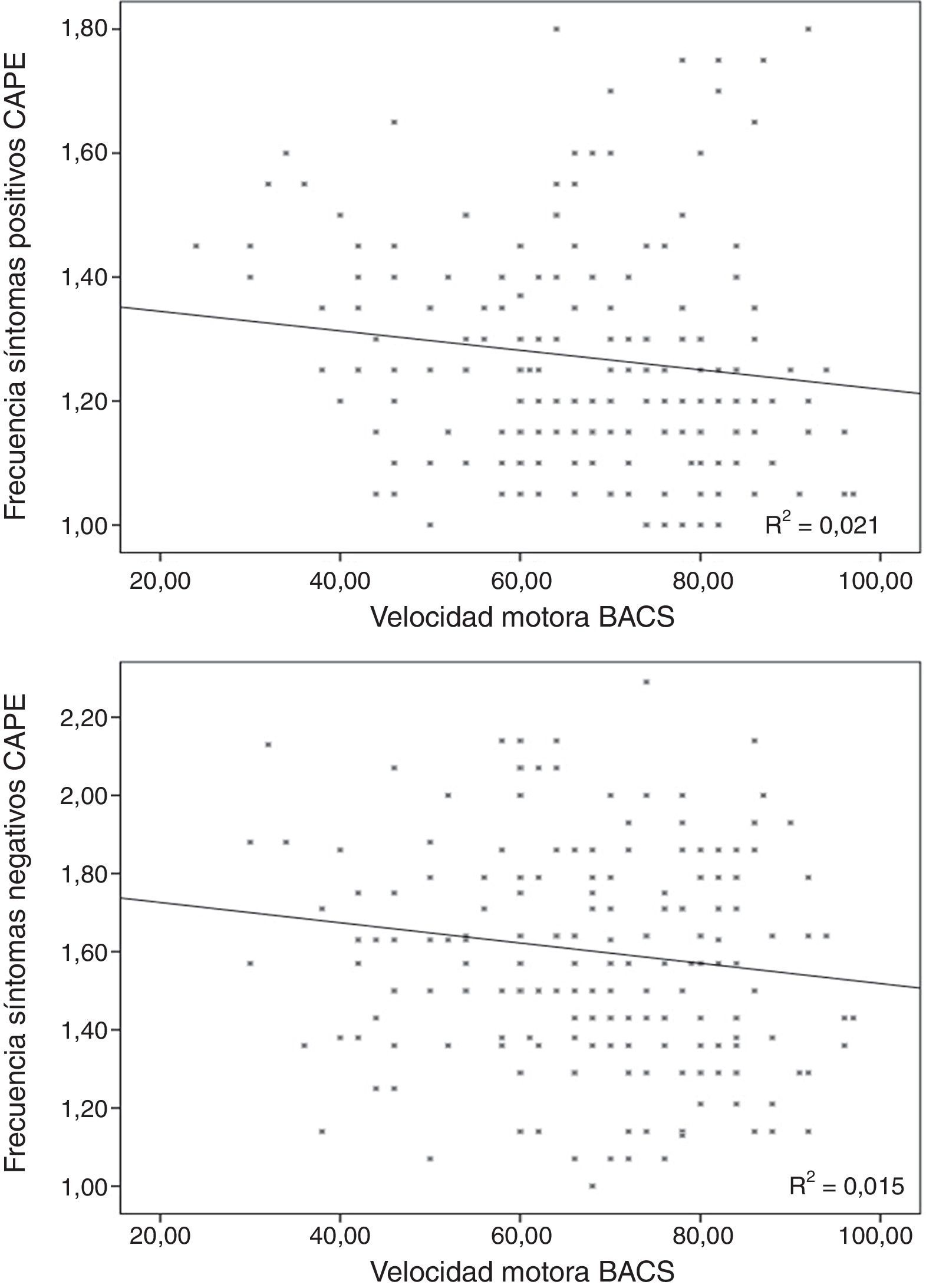
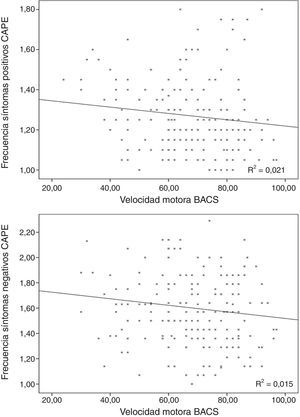
Regresión lineal incluyendo los síntomas depresivosLa puntuación de frecuencia en la subescala de síntomas positivos se relacionó directamente con las puntuaciones en la de síntomas depresivos para frecuencia (β=0,370; t=5,32; p<0,001; fig. 1) y distrés (β=0,155; t=2,23; p=0,026) y con la tarea de velocidad motora de la BACS (β=−0,166; t=−2,61; p=0,01; fig. 2; para el modelo R2=0,223; F=18,85; df=3,196; p<0,001; tabla 2), quedando excluidos del modelo la memoria de trabajo y la fluencia verbal de la BACS.
El distrés de los síntomas positivos se asoció directamente con el distrés en los síntomas depresivos (β=0,569; t=9,56; p<0,001) y el rendimiento en la tarea de resolución de problemas (β=0,158; t=2,62; p=0,009; para el modelo R2=0,342; F=48,34; df=2,189; p<0,001; tabla 2).
Relación entre la escala negativa del Community Assessment of Psychic Experiences y el rendimiento cognitivoRegresión lineal excluyendo las variables de síntomas depresivosLa puntuación de frecuencia en la subescala de síntomas negativos no mostró ninguna relación con la edad o las variables cognitivas. El distrés de los síntomas negativos se relacionó inversamente con la edad (β=−0,203; t=−2,95; p=0,004) y con la velocidad motora (β=−0,176; t=−2,55; p=0,011; R2=0,074; F=7,75; df=2,195; p=0,001).
Regresión lineal incluyendo las variables de síntomas depresivosLa frecuencia de los síntomas negativos se relacionó directamente con la frecuencia (β=0,509; t=8,17; p<0,001; fig. 1) y el distrés (β=0,206; t=3,32; p=0,01) de los síntomas depresivos, e inversamente con la velocidad motora de la BACS (β=−0,159; t=−2,79; p=0,006; fig. 2; para el modelo R2=0,387; F=90,68; df=2,196; p<0,001; tabla 2).
De manera similar, el distrés de los síntomas negativos se relacionó directamente con la frecuencia (β=0,123; t=2,24; p=0,026) y el distrés de los síntomas depresivos (β=0,601; t=10,93; p<0,001), e inversamente con la edad (β=−0,189; t=−3,68; p<0,001) y la velocidad motora (β=−0,225; t=−4,37; p<0,001; para el modelo R2=0,499; F=47,56; df=4,191; p<0,001; tabla 2).
Análisis de correlación entre los factores predictoresLa frecuencia y el distrés de los síntomas depresivos se correlacionaron moderadamente (r=0,414; df=201; p<0,001).
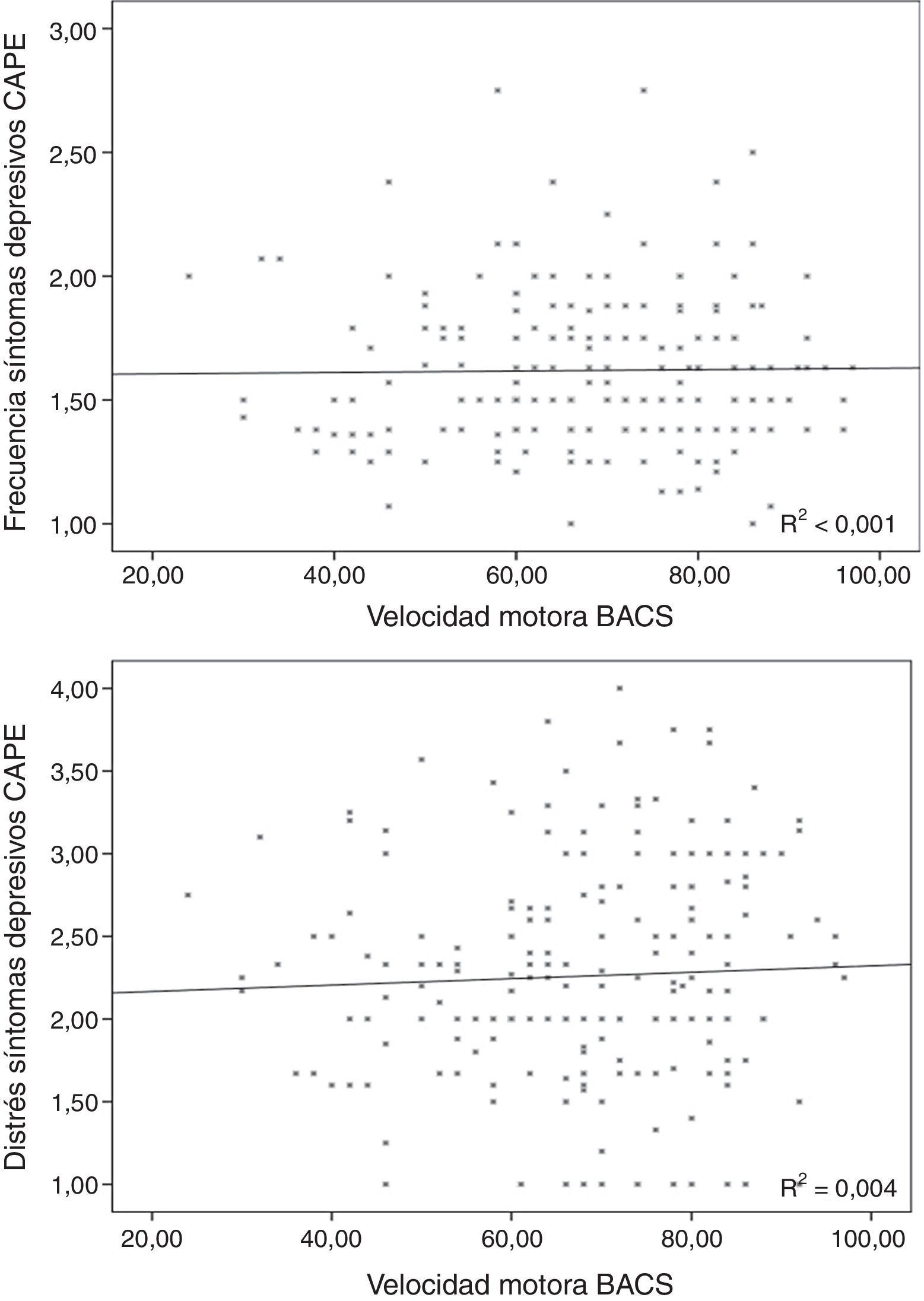
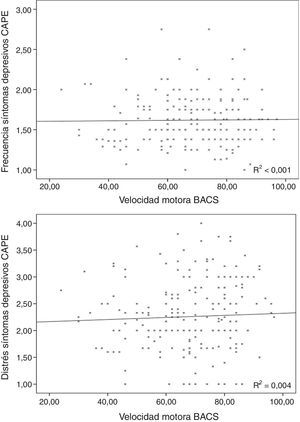
La frecuencia en síntomas depresivos se relacionó significativamente con el rendimiento en la memoria de trabajo (r=−0,163; p=0,02), pero no con la edad (r=0,059; p=0,406), la velocidad motora (r=0,026; p=0,71; fig. 3) o la fluencia verbal (r=0,081; p=0,244).
El distrés en los síntomas depresivos no se asoció con la edad (r=−0,033; p=0,642), la velocidad motora (r=0,044; p=0,532; fig. 3), la resolución de problemas (r=0,001; p=0,990) ni con la fluencia verbal (r=−0,053; p=0,446).
DiscusiónNuestro propósito fue evaluar en la población general la relación entre los SPS y los dominios cognitivos alterados en la esquizofrenia. Hemos observado una relación directa entre la frecuencia y el distrés de los síntomas subclínicos depresivos con los síntomas subclínicos positivos (frecuencia) y negativos (frecuencia y distrés). Después de controlar el efecto de esos síntomas depresivos, la velocidad motora se siguió asociando directamente con la frecuencia de síntomas positivos subclínicos y con la frecuencia y distrés de los negativos. El rendimiento en velocidad motora fue independiente de la frecuencia y el distrés de los síntomas depresivos.
Relación entre síntomas psicóticos subclínicos y depresivosLa asociación entre síntomas depresivos y síntomas subclínicos positivos ha sido descrita previamente14,15,20. Nuestros resultados muestran una fuerte asociación entre ambas dimensiones, aunque no podamos concluir que esta relación sea causal. La presencia de SPS se ha asociado a pobres relaciones sociales21, que pueden conducir secundariamente a tristeza y otros síntomas depresivos. Una explicación alternativa sería que los sentimientos depresivos pueden contribuir a una visión amenazadora del entorno22, pues los pensamientos autorreferenciales a veces forman parte de las distorsiones cognitivas en la depresión23,24.
Encontramos una fuerte relación entre las puntuaciones en síntomas subclínicos depresivos y negativos. Se puede interpretar que experiencias semejantes podrían haber generado respuestas similares de los participantes en ambas dimensiones del cuestionario CAPE, teniendo en cuenta su naturaleza autoadministrada: los participantes, por ejemplo, podrían haber confundido la anhedonia de las experiencias depresivas con el embotamiento afectivo de las experiencias negativas. En relación con esto, los síntomas depresivos subclínicos coinciden en el tiempo con los negativos, pero no predicen sus cambios temporales15, lo que, con nuestros resultados, evidencia que ambas dimensiones son diferentes pero los participantes podrían no discriminarlas con un cuestionario autoadministrado.
Relación entre síntomas psicóticos subclínicos y velocidad motoraLa relación entre la velocidad motora y los SPS positivos y negativos fue independiente de su asociación con los síntomas depresivos. Esto es coherente con datos anteriores. Una relación similar entre síntomas negativos y una velocidad de procesamiento más lenta (que incluía la tarea de velocidad motora) fue encontrada en una muestra ambulatoria de población adolescente con alto riesgo de psicosis25.
Los resultados en poblaciones clínicas también apoyan en parte nuestros hallazgos. Las alteraciones motoras han sido descritas en pacientes con esquizofrenia sin tratamiento previo26 o en el primer episodio27. Una muestra de más de 200 pacientes con un primer episodio psicótico mostró una relación inversa entre las puntuaciones en síntomas positivos y la velocidad motora28. Por otro lado, en la esquizofrenia, se ha relacionado una menor velocidad motora con la dilatación ventricular29, a su vez frecuentemente asociada a síntomas negativos30. En este mismo sentido, los síntomas negativos (valorados con el cuestionario CAPE) mostraron una relación significativa con el rendimiento cognitivo en adolescentes con esquizotipia31 y en muestras clínicas6,7. Por lo tanto, estos datos apoyan la relación entre una menor velocidad motora y los síndromes positivo y negativo de las poblaciones clínicas. En este contexto, nuestros hallazgos apoyarían una relación similar entre la sintomatología y la variación cognitiva tanto en muestras clínicas como no clínicas.
Sin embargo, también hay resultados que no replican la relación entre la tarea de velocidad motora y síntomas positivos en muestras clínicas, tanto en adolescentes en riesgo de psicosis32 como en adultos con psicosis no afectivas33 y en pacientes con un primer episodio psicótico34. No obstante, en este último estudio sí se encontró una relación significativa entre los síntomas negativos y la velocidad de procesamiento.
A partir de la relación descrita entre la velocidad motora y los SPS, se podría especular con la existencia de un sustrato neurobiológico común para el enlentecimiento motor y esos síntomas subclínicos, que podría relacionarse con un desequilibrio dopaminérgico. Esta idea se basa en que la neurotransmisión dopaminérgica ha sido implicada tanto en la función motora como en la atribución aberrante de relevancia35, relacionada tanto con síntomas positivos como negativos en pacientes con psicosis36. Por lo tanto, nuestros hallazgos parecen coherentes con que determinados desequilibrios de la neurotransmisión de dopamina pudieran incrementar la vulnerabilidad a los SPS en la población general.
Relación entre síntomas psicóticos subclínicos y resolución de problemasEn nuestros participantes, hemos encontrado una relación directa entre las tareas de planificación y resolución de problemas (Torre de Londres) y el distrés ocasionado a los sujetos por los síntomas positivos subclínicos. Esto evidencia que los participantes con mejores funciones ejecutivas experimentarían los SPS con mayor distrés, quizá anticipando con más intensidad las consecuencias negativas de esos síntomas psicóticos subclínicos, y/o mostrando un mayor insight de esas experiencias. Un mejor rendimiento cognitivo en otras áreas, reflejado en una mejor función cognitiva global, podría estar relacionado con una mayor angustia secundaria ante esas experiencias, que en muestras más amplias se detectaría mejor.
Otras relacionesPreviamente se han descrito otras relaciones entre la cognición y los SPS, que en nuestra investigación no han sido replicadas. Así, en una amplia muestra de adultos jóvenes, Ziermans3 informó sobre una asociación inversa entre una menor memoria de trabajo y las experiencias extrañas (medidas como un subconjunto de síntomas positivos del cuestionario CAPE). Sin embargo, este mismo autor no exploró otros dominios cognitivos. En dicho estudio, el déficit de memoria de trabajo también se asoció con síntomas depresivos, pero el autor no evaluó la relación entre síntomas positivos y depresivos. Nos parece, sin embargo, que un modelo de regresión cuyo objetivo sea evaluar la relación entre esas dimensiones y que incluya memoria de trabajo como variable independiente debiera incluir igualmente en el modelo los síntomas depresivos. De hecho, según nuestros resultados hubo una relación inversa entre la memoria de trabajo y los síntomas positivos, pero dicha relación desapareció cuando se tuvieron en cuenta los síntomas depresivos. La falta de inclusión de los síntomas depresivos en estudios anteriores puede, por tanto, contribuir a las diferencias entre sus resultados y los nuestros. Otro estudio, en adolescentes jóvenes (11-13 años de edad) con síntomas psicóticos, observó que la velocidad de procesamiento fue más lenta4. Este resultado no ha sido encontrado en nuestra muestra, quizá por las diferencias entre las muestras seleccionadas y los métodos de evaluación utilizados. El mismo grupo también encontró puntuaciones más bajas en pruebas de memoria de trabajo no verbales en los participantes con síntomas psicóticos. De modo similar, en nuestro estudio también observamos una relación inversa entre la memoria de trabajo y los síntomas positivos subclínicos anterior a la inclusión de los síntomas depresivos en el modelo.
LimitacionesUna de las limitaciones de nuestro estudio es el tamaño muestral relativamente pequeño, aunque la evaluación cognitiva realizada es más amplia que en estudios similares. Una evaluación más detallada podría realizarse utilizando instrumentos de evaluación cognitiva más amplios, como la Measurement and Treatment Research to Improve Cognition in Schizophrenia. Por otra parte, los síntomas de depresión se han evaluado utilizando el cuestionario CAPE, que no podría discriminarlos adecuadamente de los síntomas psicóticos negativos subclínicos. La evaluación independiente de la depresión puede contribuir a esclarecer la relación entre estas dimensiones. El método de selección de la muestra, mediante anuncios y carteles, puede haber originado que se selecciones sujetos con una mayor motivación y nivel funcional, no pudiéndose poner de manifiesto diferencias en los dominios cognitivos, como memoria o fluencia verbal, descritos en otros estudios. En el análisis estadístico no se realizó corrección explícita por comparaciones múltiples, aunque esto puede no ser imprescindible al haberse empleado un modelo de regresión multivariante por pasos.
ConclusiónUna amplia exploración cognitiva revela que los sujetos de la población general con mayor frecuencia de SPS también se caracterizan por puntuaciones mayores en depresión y peor rendimiento en la prueba de velocidad motora (es decir, una mayor lentitud motora). Esta asociación apoyaría la teoría del continuo de la psicosis, que distribuye a la población desde los síntomas psicóticos menos graves, sin necesidad de atención clínica, hasta los más severos, presentes en la esquizofrenia37.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEste trabajo fue apoyado por el Fondo de Investigaciones Sanitarias (Instituto de Salud Carlos III) (VM, número de concesión FIS PI080017, FIS PI1102303) y la Gerencia Regional de Salud de Castilla y León (VM, número de concesión GRS 249/A/08, GRS 613/A/11); una beca predoctoral de la Universidad de Salamanca y Banco Santander (VS); una beca Marie Curie Intra European, 7th European Commission Framework Programme (AD, 330 156-CODIP); Fondos de Investigación en Salud del Gobierno Español (SR y CV, número de concesión FIS: PS09/02002; PI10/01430; PI10/01746; PI11/01977; PI11/02708; PI12/02077, EC10-333, EC10-220 Cd08/00269; CM08/00213; CIBER CB07/09/0024 CIBER Red), Fondos Europeos de Desarrollo Regional y subvenciones locales, como Gobierno del País Vasco y Universidad del País Vasco (SR y CV, número de concesión 20009111047, 2011111113, 2011111170, 20111064, Kronik11/010; CANNABIS-SAIO10-PC10BF01, 2010111170, IT679-13, SAIO11-PE11BF006, SAIO11-PE11BF007) y Stanley (SR y CV, número de concesión 03-CR-003).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.