En ocasiones los pacientes con esquizofrenia asumen como propio el estigma social relacionado con la enfermedad y se origina el denominado estigma personal. El estigma personal implica el autoestigma (interiorización de estereotipos negativos), el estigma percibido (percepción de rechazo) y el estigma experimentado (experiencias de discriminación). El estigma personal se relaciona con peor adherencia al tratamiento y peor funcionamiento social; por tanto, es importante contar con medidas adecuadas del estigma personal. Una de las medidas más utilizadas es la escala Internalized Stigma of Mental Illness (ISMI). Esta escala está disponible en español, aunque la versión diseñada no se sometió a un análisis psicométrico riguroso. El presente estudio se plantea analizar las propiedades psicométricas de una nueva versión en español de la ISMI.
Material y métodosLa nueva versión se tradujo como Estigma Interiorizado de Enfermedad Mental (EIEM). Se calcularon la consistencia interna y la fiabilidad test-retest en una muestra de 69 pacientes diagnosticados de esquizofrenia o trastorno esquizoafectivo. También se analizó el porcentaje de pacientes que mostraban estigma, y su relación con variables sociodemográficas y clínicas.
ResultadosLa nueva versión obtuvo valores adecuados de consistencia interna y fiabilidad test-retest para el total de la prueba (0,91 y 0,95 respectivamente) y para las 5 subescalas que integran la EIEM, salvo la subescala de Resistencia al estigma (alfa de Cronbach 0,42).
ConclusionesLa EIEM parece una escala adecuada para valorar el estigma personal en población española con trastorno mental grave, al menos en personas con diagnóstico de esquizofrenia o trastorno esquizoafectivo.
Patients with schizophrenia sometimes internalise social stigma associated to mental illness, and they develop personal stigma. Personal stigma includes self-stigma (internalisation of negative stereotypes), perceived stigma (perception of rejection), and experienced stigma (experiences of discrimination). Personal stigma is linked with a poorer treatment adherence, and worst social functioning. For this reason, it is important to have good measurements of personal stigma. One of the most frequently used measurements is the Internalised Stigma of Mental Illness (ISMI) scale. There is a Spanish version of the scale available, although its psychometric properties have not been studied. The main aim of this study is to analyse the psychometric properties of a new Spanish version of the ISMI scale.
Material and methodsThe new version was translated as Estigma Interiorizado de Enfermedad Mental (EIEM). Internal consistency and test-retest reliability were calculated in a sample of 69 patients with a diagnosis of schizophrenia or schizoaffective disorder. The rate of patients showing personal stigma was also studied, as well as the relationship between personal stigma and sociodemographic and clinical variables.
ResultsThe adapted version obtained good values of internal consistency and test-retest reliability, for the total score of the scale (0.91 and 0.95 respectively), as well as for the five subscales of the EIEM, except for the Stigma Resistance subscale (Cronbach's alpha 0.42).
ConclusionsEIEM is an appropriate measurement tool to assess personal stigma in a Spanish population with severe mental disorder, at least in those with a diagnosis of schizophrenia or schizoaffective disorder.
Como parte de las consecuencias derivadas de tener un trastorno mental grave, las personas con esquizofrenia tienen que hacer frente al estigma social relacionado con la enfermedad. A pesar de que la lucha contra el estigma es una de las líneas prioritarias de los programas de Salud Mental de la Organización Mundial de la Salud, diferentes estudios demuestran que se mantienen los estereotipos negativos relacionados con la esquizofrenia, como la peligrosidad y la impredecibilidad, y las actitudes de rechazo o discriminación1-3. Estos datos también se observan en nuestro contexto. Estudios llevados a cabo en España con población general indican que hay cierta confusión entre la enfermedad mental y la discapacidad intelectual, y que se identifican como síntomas característicos de la esquizofrenia la agresividad y las conductas violentas. Asimismo, se mantienen ciertas actitudes de paternalismo y sobreprotección hacia las personas con enfermedad mental4,5.
En ocasiones, los propios pacientes se identifican con los estereotipos negativos y los asumen como propios, lo que origina el denominado estigma interiorizado o autoestigma, que junto con el estigma percibido y el estigma experimentado conforman el estigma personal6. El estigma percibido se define como las creencias y actitudes negativas que los pacientes con esquizofrenia creen que la sociedad tiene hacia ellos. La anticipación de estas actitudes contribuye a que los pacientes decidan no relacionarse y aumente así el aislamiento social. Por su parte, el estigma experimentado hace referencia a las vivencias concretas de rechazo, discriminación o falta de oportunidades que han sufrido debido a la enfermedad. El estigma personal se constata en pacientes con esquizofrenia de diferentes países y culturas, con una prevalencia que va del 36% al 64% según el estudio6-8.
El estigma personal se ha relacionado con variables clínicas, como la edad de inicio de la enfermedad o el estado psicopatológico6,9, y con variables sociodemográficas, como la edad, el nivel educacional o el estatus socioeconómico10,11, aunque estos últimos datos no son concluyentes9. En general, hay un mayor consenso respecto a la falta de relación entre el género y el nivel de estigma expresado por los pacientes9,10,12. Asimismo, el estigma personal produce un grave impacto sobre la vida de las personas con un diagnóstico de trastorno mental grave, ya que se relaciona con pérdida de autoestima, depresión, aumento de la gravedad de los síntomas psicóticos, mala adherencia al tratamiento psicofarmacológico, peor funcionamiento social y laboral y peor calidad de vida13-17. Todo esto hace que el estigma personal se convierta en una barrera para los procesos de recuperación en esquizofrenia18, y que se considere que debe formar parte de los objetivos de tratamiento de la rehabilitación psicosocial14,19.
Lo comentado anteriormente pone de relieve la importancia de contar con instrumentos adecuados que valoren el estigma personal. La escala Internalized Stigma of Mental Illness (ISMI)20 es uno de los instrumentos más utilizados para valorar el estigma en diferentes trastornos y contextos culturales21-25. La ISMI está compuesta por 29ítems y 5subescalas y está disponible en 55idiomas, entre ellos el español17. Recientemente, se ha publicado una versión reducida de la escala compuesta por 10ítems, 2 por cada subescala26. Esta versión se propone como una valoración rápida del estigma personal que puede ser utilizada en protocolos de evaluación más amplios, pero que no sustituye a la valoración más detallada que se puede obtener con la versión de 29ítems. De hecho, en la versión abreviada se obtiene una única puntuación total, y los autores desaconsejan calcular puntuaciones para cada subescala.
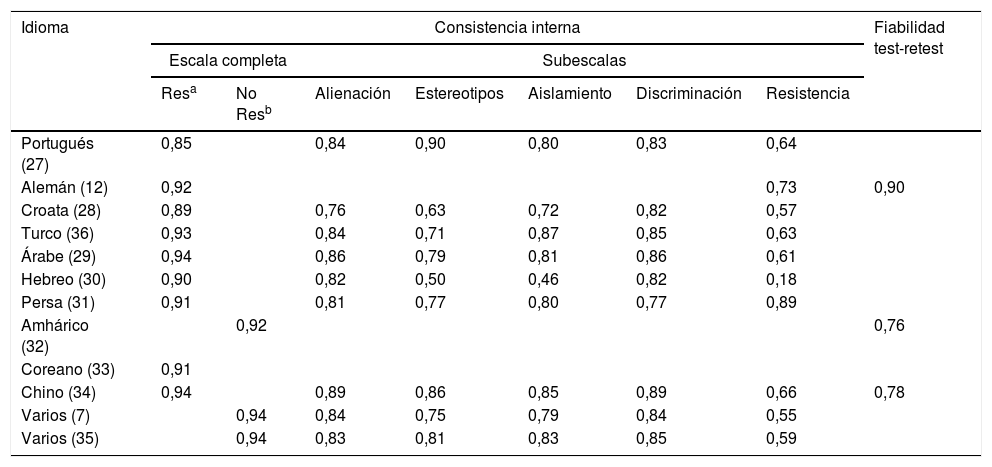
En su conjunto, las versiones de la ISMI que se han desarrollado en otros idiomas7,12,27-36 han obtenido unos valores adecuados en cuanto a la consistencia interna de las puntuaciones de la escala completa (entre 0,85 y 0,94). Respecto a las subescalas que integran la ISMI (ver descripción de la prueba en el apartado Instrumentos), la subescala de Resistencia al estigma es la que muestra valores más pobres de consistencia interna (tabla 1). Los mismos resultados se han encontrado en la versión original7,35. Debido a esto, en algunos estudios se ha utilizado la escala ISMI excluyendo la subescala mencionada7,32,35. Como se ve en la tabla 1, se ha estudiado menos la fiabilidad test-retest de las adaptaciones a otros idiomas12,32,34.
Propiedades psicométricas de las versiones de la escala Internalized Stigma of Mental Illness (ISMI)
| Idioma | Consistencia interna | Fiabilidad test-retest | ||||||
|---|---|---|---|---|---|---|---|---|
| Escala completa | Subescalas | |||||||
| Resa | No Resb | Alienación | Estereotipos | Aislamiento | Discriminación | Resistencia | ||
| Portugués (27) | 0,85 | 0,84 | 0,90 | 0,80 | 0,83 | 0,64 | ||
| Alemán (12) | 0,92 | 0,73 | 0,90 | |||||
| Croata (28) | 0,89 | 0,76 | 0,63 | 0,72 | 0,82 | 0,57 | ||
| Turco (36) | 0,93 | 0,84 | 0,71 | 0,87 | 0,85 | 0,63 | ||
| Árabe (29) | 0,94 | 0,86 | 0,79 | 0,81 | 0,86 | 0,61 | ||
| Hebreo (30) | 0,90 | 0,82 | 0,50 | 0,46 | 0,82 | 0,18 | ||
| Persa (31) | 0,91 | 0,81 | 0,77 | 0,80 | 0,77 | 0,89 | ||
| Amhárico (32) | 0,92 | 0,76 | ||||||
| Coreano (33) | 0,91 | |||||||
| Chino (34) | 0,94 | 0,89 | 0,86 | 0,85 | 0,89 | 0,66 | 0,78 | |
| Varios (7) | 0,94 | 0,84 | 0,75 | 0,79 | 0,84 | 0,55 | ||
| Varios (35) | 0,94 | 0,83 | 0,81 | 0,83 | 0,85 | 0,59 | ||
La versión de la escala ISMI en español fue desarrollada por la doctora Brohan dentro del estudio GAMIAN7. Los autores del presente artículo se pusieron en contacto con ella, y la propia doctora Brohan informó de que «la adaptación se ha llevado a cabo mediante un proceso sencillo de traducción y retrotraducción, y no se han valorado las propiedades psicométricas de la misma», por lo que recomendó realizar una nueva versión de la escala, teniendo en cuenta criterios más rigurosos en el proceso de adaptación de la misma. Por este motivo, se planteó como objetivo del estudio realizar una nueva adaptación de la escala y estudiar sus propiedades psicométricas, tanto de la versión original de 29 ítems como de la versión reducida compuesta por 10 (para la que también se solicitó la autorización de la doctora Boyd). Asimismo, fueron objetivos del estudio valorar si hay diferencias en el estigma personal en función de variables sociodemográficas (sexo, edad, nivel educacional y estatus socioeconómico), y clínicas (edad de inicio, años de evolución, número de ingresos y tipo de paciente: ambulatorio vs. hospitalizado).
Las hipótesis que se plantearon fueron que las puntuaciones de la nueva versión en español de la escala ISMI presentarían propiedades psicométricas adecuadas, y que se encontrarían diferencias en el nivel de estigma personal en función de variables sociodemográficas y clínicas.
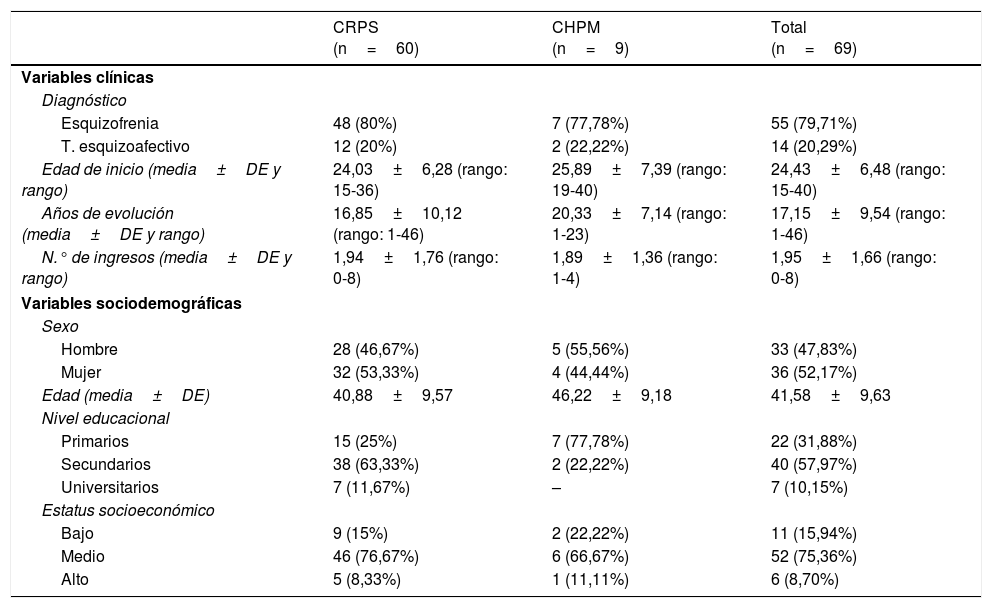
Material y métodosParticipantesLos criterios para la selección de la muestra fueron presentar un diagnóstico de esquizofrenia o trastorno esquizoafectivo, realizado por el psiquiatra de referencia del Sistema Cántabro de Salud, y tener una edad entre 18 y65 años. Se realizó una preselección de 72pacientes, de los que 3 rechazaron participar en el estudio. Por tanto, la nueva versión en español de la escala ISMI, traducida como Estigma Interiorizado de Enfermedad Mental (EIEM) (Anexo 1), se administró a un total de 69sujetos. La muestra estuvo compuesta en su mayoría por pacientes con un diagnóstico de esquizofrenia (79,71%), ambulatorios (86,95%), mujeres (52,17%), estatus socioeconómico medio (75,36%), con una media de edad de 41,58años y un nivel educativo de Secundaria (57,97%). La media de edad de inicio de la enfermedad fue de 24,43años y de 17,15años de evolución. Las características de la muestra se especifican en la tabla 2. Todos los pacientes estaban en dispositivos del Centro Hospitalario Padre Menni de Santander. Los pacientes ambulatorios acudían a un centro de rehabilitación psicosocial, y los pacientes hospitalizados estaban ingresados en una unidad de media-larga estancia de dicho Centro.
Características sociodemográficas de la muestra
| CRPS (n=60) | CHPM (n=9) | Total (n=69) | |
|---|---|---|---|
| Variables clínicas | |||
| Diagnóstico | |||
| Esquizofrenia | 48 (80%) | 7 (77,78%) | 55 (79,71%) |
| T. esquizoafectivo | 12 (20%) | 2 (22,22%) | 14 (20,29%) |
| Edad de inicio (media±DE y rango) | 24,03±6,28 (rango: 15-36) | 25,89±7,39 (rango: 19-40) | 24,43±6,48 (rango: 15-40) |
| Años de evolución (media±DE y rango) | 16,85±10,12 (rango: 1-46) | 20,33±7,14 (rango: 1-23) | 17,15±9,54 (rango: 1-46) |
| N.° de ingresos (media±DE y rango) | 1,94±1,76 (rango: 0-8) | 1,89±1,36 (rango: 1-4) | 1,95±1,66 (rango: 0-8) |
| Variables sociodemográficas | |||
| Sexo | |||
| Hombre | 28 (46,67%) | 5 (55,56%) | 33 (47,83%) |
| Mujer | 32 (53,33%) | 4 (44,44%) | 36 (52,17%) |
| Edad (media±DE) | 40,88±9,57 | 46,22±9,18 | 41,58±9,63 |
| Nivel educacional | |||
| Primarios | 15 (25%) | 7 (77,78%) | 22 (31,88%) |
| Secundarios | 38 (63,33%) | 2 (22,22%) | 40 (57,97%) |
| Universitarios | 7 (11,67%) | – | 7 (10,15%) |
| Estatus socioeconómico | |||
| Bajo | 9 (15%) | 2 (22,22%) | 11 (15,94%) |
| Medio | 46 (76,67%) | 6 (66,67%) | 52 (75,36%) |
| Alto | 5 (8,33%) | 1 (11,11%) | 6 (8,70%) |
CHPM: Centro Hospitalario Padre Menni, pacientes hospitalizados; CRPS: Centro de Rehabilitación Psicosocial, pacientes ambulatorios.
Los datos personales y clínicos de cada paciente se recogieron de manera independiente por 2 evaluadores distintos, asegurando el anonimato de los participantes. Los evaluadores fueron 2 psicólogos clínicos con experiencia en administración y corrección de pruebas psicométricas, y que habían sido previamente formados en la correcta aplicación de la prueba.
InstrumentosLa escala ISMI es una prueba de autoinforme compuesta por 29ítems que se agrupan en 5subescalas: Alienación, Interiorización de estereotipos, Aislamiento social, Experiencias de discriminación y Resistencia al estigma. Las subescalas se corresponden con el estigma interiorizado o autoestigma (alienación e interiorización de estereotipos), el estigma percibido (aislamiento social) y el estigma experimentado (experiencias de discriminación). La subescala de Resistencia al estigma valora la capacidad de resiliencia frente al estigma social. Todos los ítems se valoran en una escala Likert de 4 puntos según el grado de acuerdo: 1 (totalmente en desacuerdo), 2 (algo en desacuerdo), 3 (algo de acuerdo), 4 (totalmente de acuerdo). La prueba ofrece una puntuación por cada subescala, así como una puntuación total, que va de 0 a 4, considerándose la puntuación de 2,5 como punto de corte indicativo de la presencia de estigma. Los ítems de la subescala Resistencia al estigma se puntúan de manera inversa, por lo que en este caso una puntuación por debajo de 2,5 indica una mayor resiliencia. La escala ISMI presenta buenas propiedades psicométricas, tanto en la versión de 29ítems (consistencia interna de 0,90 y fiabilidad test-retest de 0,92 para el conjunto de la escala) como en su versión reducida26.
Para realizar la adaptación al español se tuvieron en cuenta las directrices de la Comisión Internacional de Test para la adaptación de tests37. Como primer paso, se obtuvo el permiso de las autoras de la prueba original y de la versión reducida. El proceso de traducción se realizó mediante 3 traducciones independientes hacia delante (hechas por profesionales especializados en temas de salud mental), que luego se compararon y, en caso de haber algún desacuerdo entre las traducciones, se optó por la forma que más se ajustaba a la versión original. La versión en español se tradujo de nuevo al inglés por una persona licenciada en filología inglesa, ajena al primer grupo de traductores y sin haber visto la prueba original. En la nueva versión se introdujeron algunas modificaciones respecto a la versión en español de la doctora Brohan, como reemplazar en la mayoría de los ítems la palabra «gente» por «personas». Tanto la versión en español como la versión inglesa retrotraducida fueron supervisadas y aprobadas por las doctoras Brohan y Boyd. También se intentó asegurar las mismas condiciones de aplicación de la prueba para todos los participantes (lugar y hora de administración), y los evaluadores recibieron entrenamiento sobre la forma de administrar la prueba. Por último, y como se expone a continuación, se analizaron la consistencia interna, la fiabilidad test-retest y el grado de relación de cada ítem con cada subescala (índice de discriminación).
Análisis estadísticosPara el total de la escala y para cada una de las 5subescalas que componen la EIEM se analizaron la consistencia interna mediante el alfa de Cronbach, y la fiabilidad test-retest mediante el coeficiente de correlación de Pearson, administrando la prueba en 2 ocasiones con 15días de diferencia. Seis sujetos rechazaron que se les administrara de nuevo la escala, por lo que el análisis de la fiabilidad test-retest se llevó a cabo con una muestra de 63pacientes. No se consideró hacer imputación de los valores perdidos. Como se comentó en la introducción, también se han valorado la consistencia interna y la fiabilidad test-retest de la versión reducida formada por 10ítems.
Asimismo, y teniendo en cuenta la limitación por el tamaño de la muestra, se realizó un análisis factorial confirmatorio (AFC) como modo de contrastar la estructura dimensional subyacente a las puntuaciones de la escala. Se sometieron a prueba 2 modelos. Por un lado, un modelo de un único factor general y, por otro, el modelo de los 5factores en los que está dividida la escala. En ambos casos se utilizó la matriz de covarianzas.
Para analizar la relación de la EIEM con las variables sociodemográficas se utilizó el coeficiente de correlación de Pearson para la variable edad, la prueba t para muestras independientes para la variable sexo y la ANOVA de un factor para el nivel educacional.
Por último, la relación de la EIEM con las variables clínicas edad de inicio, años de evolución y número de ingresos se analizó mediante el coeficiente de correlación de Pearson. Para valorar las diferencias entre pacientes ambulatorios y hospitalizados se utilizó la prueba t para muestras independientes.
Los análisis estadísticos se llevaron a cabo con la versión 19 del programa estadístico SPSS, salvo el AFC, que se realizó mediante las librerías lessR y lavaan del programa estadístico R.
Aspectos éticosEl estudio fue aprobado por el Comité Ético de Investigación Clínica de Cantabria. Todos los sujetos participantes recibieron una hoja de información con los objetivos del estudio y firmaron un documento de consentimiento informado, dando su autorización para formar parte del estudio. No se remuneró a los participantes ni se les dio ningún otro tipo de incentivo por participar en el estudio.
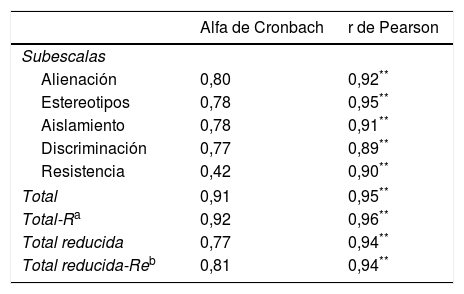
ResultadosConsistencia interna y estabilidadLa versión de 29ítems de la EIEM obtuvo un coeficiente alfa de Cronbach de 0,91. Para la versión reducida de 10ítems el coeficiente alfa de Cronbach fue de 0,77. La tabla 3 recoge los datos de la consistencia interna para cada una de las 5subescalas de la EIEM. Como se observa en la tabla, todas las subescalas presentan valores aceptables de consistencia interna, salvo la subescala de Resistencia al estigma, que obtiene un coeficiente de 0,42.
Alfa de Cronbach y fiabilidad test-retest para las subescalas de la escala Estigma Interiorizado de Enfermedad Mental (EIEM)
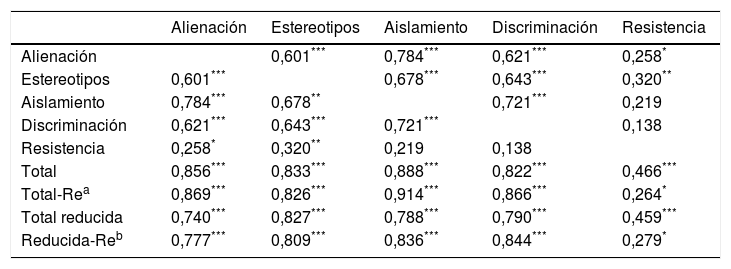
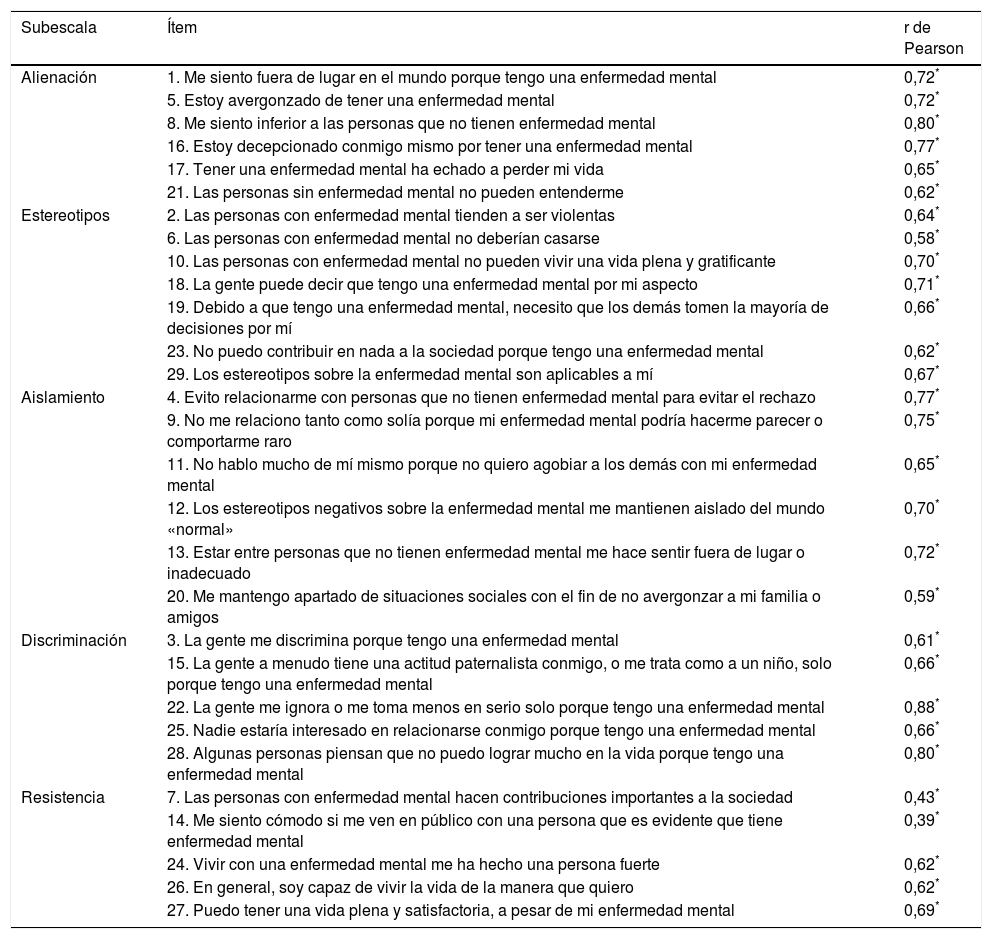
La tabla 4 muestra las correlaciones entre las subescalas, así como la correlación de estas con la puntuación total, tanto en la versión de 29ítems como en la versión reducida. Todas las subescalas correlacionan entre sí, salvo en el caso de la subescala de Resistencia al estigma, que solo correlaciona con Alienación e Interiorización de estereotipos, sin que se obtenga ninguna correlación estadísticamente significativa con las subescalas de Aislamiento social y Experiencias de discriminación. En la tabla 5 se muestran los índices de discriminación de los ítems que componen cada subescala.
Coeficiente de correlación entre las subescalas de la escala Estigma Interiorizado de Enfermedad Mental (EIEM)
| Alienación | Estereotipos | Aislamiento | Discriminación | Resistencia | |
|---|---|---|---|---|---|
| Alienación | 0,601*** | 0,784*** | 0,621*** | 0,258* | |
| Estereotipos | 0,601*** | 0,678*** | 0,643*** | 0,320** | |
| Aislamiento | 0,784*** | 0,678** | 0,721*** | 0,219 | |
| Discriminación | 0,621*** | 0,643*** | 0,721*** | 0,138 | |
| Resistencia | 0,258* | 0,320** | 0,219 | 0,138 | |
| Total | 0,856*** | 0,833*** | 0,888*** | 0,822*** | 0,466*** |
| Total-Rea | 0,869*** | 0,826*** | 0,914*** | 0,866*** | 0,264* |
| Total reducida | 0,740*** | 0,827*** | 0,788*** | 0,790*** | 0,459*** |
| Reducida-Reb | 0,777*** | 0,809*** | 0,836*** | 0,844*** | 0,279* |
Índices de discriminación de los ítems de cada subescala
| Subescala | Ítem | r de Pearson |
|---|---|---|
| Alienación | 1. Me siento fuera de lugar en el mundo porque tengo una enfermedad mental | 0,72* |
| 5. Estoy avergonzado de tener una enfermedad mental | 0,72* | |
| 8. Me siento inferior a las personas que no tienen enfermedad mental | 0,80* | |
| 16. Estoy decepcionado conmigo mismo por tener una enfermedad mental | 0,77* | |
| 17. Tener una enfermedad mental ha echado a perder mi vida | 0,65* | |
| 21. Las personas sin enfermedad mental no pueden entenderme | 0,62* | |
| Estereotipos | 2. Las personas con enfermedad mental tienden a ser violentas | 0,64* |
| 6. Las personas con enfermedad mental no deberían casarse | 0,58* | |
| 10. Las personas con enfermedad mental no pueden vivir una vida plena y gratificante | 0,70* | |
| 18. La gente puede decir que tengo una enfermedad mental por mi aspecto | 0,71* | |
| 19. Debido a que tengo una enfermedad mental, necesito que los demás tomen la mayoría de decisiones por mí | 0,66* | |
| 23. No puedo contribuir en nada a la sociedad porque tengo una enfermedad mental | 0,62* | |
| 29. Los estereotipos sobre la enfermedad mental son aplicables a mí | 0,67* | |
| Aislamiento | 4. Evito relacionarme con personas que no tienen enfermedad mental para evitar el rechazo | 0,77* |
| 9. No me relaciono tanto como solía porque mi enfermedad mental podría hacerme parecer o comportarme raro | 0,75* | |
| 11. No hablo mucho de mí mismo porque no quiero agobiar a los demás con mi enfermedad mental | 0,65* | |
| 12. Los estereotipos negativos sobre la enfermedad mental me mantienen aislado del mundo «normal» | 0,70* | |
| 13. Estar entre personas que no tienen enfermedad mental me hace sentir fuera de lugar o inadecuado | 0,72* | |
| 20. Me mantengo apartado de situaciones sociales con el fin de no avergonzar a mi familia o amigos | 0,59* | |
| Discriminación | 3. La gente me discrimina porque tengo una enfermedad mental | 0,61* |
| 15. La gente a menudo tiene una actitud paternalista conmigo, o me trata como a un niño, solo porque tengo una enfermedad mental | 0,66* | |
| 22. La gente me ignora o me toma menos en serio solo porque tengo una enfermedad mental | 0,88* | |
| 25. Nadie estaría interesado en relacionarse conmigo porque tengo una enfermedad mental | 0,66* | |
| 28. Algunas personas piensan que no puedo lograr mucho en la vida porque tengo una enfermedad mental | 0,80* | |
| Resistencia | 7. Las personas con enfermedad mental hacen contribuciones importantes a la sociedad | 0,43* |
| 14. Me siento cómodo si me ven en público con una persona que es evidente que tiene enfermedad mental | 0,39* | |
| 24. Vivir con una enfermedad mental me ha hecho una persona fuerte | 0,62* | |
| 26. En general, soy capaz de vivir la vida de la manera que quiero | 0,62* | |
| 27. Puedo tener una vida plena y satisfactoria, a pesar de mi enfermedad mental | 0,69* |
Teniendo en cuenta los resultados de la subescala de Resistencia al estigma, se optó por hacer todos los análisis estadísticos por duplicado, incluyendo y sin incluir dicha subescala.
FiabilidadLa fiabilidad test-retest de la EIEM fue de 0,95 (p<0,001) y de 0,94 (p<0,001) para las versiones de 29 y de 10ítems respectivamente. En la tabla 3 se exponen los datos de la fiabilidad test-retest para cada una de las 5subescalas de la EIEM.
Análisis factorial confirmatorioAl realizar todos los análisis estadísticos incluyendo y excluyendo la subescala de Resistencia al estigma, en realidad se sometieron a prueba 3modelos mediante el AFC. Para el modelo de un único factor general los valores de los índices de ajuste fueron los siguientes: CFI=0,71, TLI=0,69 y RMSEA=0,08. Por su parte, los valores para el modelo de 5factores fueron: CFI=0,81, TLI=0,79 y RMSEA=0,07. Al excluir la subescala de Resistencia al estigma estos valores mejoraron: CFI=0,87, TLI=0,85 y RMSEA=0,06. Si bien en el modelo de 4factores los índices de ajuste se acercaron a valores satisfactorios, se mantuvieron por debajo del valor de referencia de 0,90, lo que podría deberse al tamaño de la muestra.
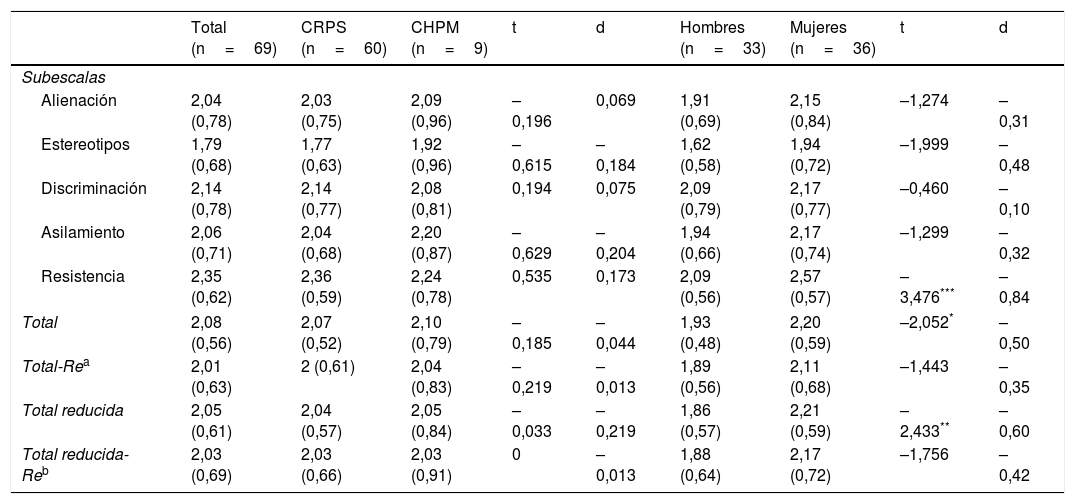
Relación con variables sociodemográficasEn cuanto a la relación con las variables sociodemográficas, la comparación entre hombres y mujeres mostró diferencias estadísticamente significativas en la subescala de Resistencia al estigma (t=–3,476, gl=67, p=0,001), y en la puntuación total de la escala, tanto en la versión completa (t=–2,052, gl=67, p=0,044) como en la versión reducida (t=–2,433, gl=67, p=0,018). En todos los casos, la puntuación media de las mujeres fue significativamente mayor que la de los hombres. Sin embargo, al excluir la subescala de Resistencia al estigma, las diferencias entre hombres y mujeres se anularon (tabla 6). Ni la edad ni el nivel educacional mostraron correlaciones estadísticamente significativas con ninguna de las subescalas de la EIEM.
Puntuaciones medias y desviaciones típicas en las subescalas de la escala Estigma Interiorizado de Enfermedad Mental (EIEM)
| Total (n=69) | CRPS (n=60) | CHPM (n=9) | t | d | Hombres (n=33) | Mujeres (n=36) | t | d | |
|---|---|---|---|---|---|---|---|---|---|
| Subescalas | |||||||||
| Alienación | 2,04 (0,78) | 2,03 (0,75) | 2,09 (0,96) | –0,196 | 0,069 | 1,91 (0,69) | 2,15 (0,84) | –1,274 | –0,31 |
| Estereotipos | 1,79 (0,68) | 1,77 (0,63) | 1,92 (0,96) | –0,615 | –0,184 | 1,62 (0,58) | 1,94 (0,72) | –1,999 | –0,48 |
| Discriminación | 2,14 (0,78) | 2,14 (0,77) | 2,08 (0,81) | 0,194 | 0,075 | 2,09 (0,79) | 2,17 (0,77) | –0,460 | –0,10 |
| Asilamiento | 2,06 (0,71) | 2,04 (0,68) | 2,20 (0,87) | –0,629 | –0,204 | 1,94 (0,66) | 2,17 (0,74) | –1,299 | –0,32 |
| Resistencia | 2,35 (0,62) | 2,36 (0,59) | 2,24 (0,78) | 0,535 | 0,173 | 2,09 (0,56) | 2,57 (0,57) | –3,476*** | –0,84 |
| Total | 2,08 (0,56) | 2,07 (0,52) | 2,10 (0,79) | –0,185 | –0,044 | 1,93 (0,48) | 2,20 (0,59) | –2,052* | –0,50 |
| Total-Rea | 2,01 (0,63) | 2 (0,61) | 2,04 (0,83) | –0,219 | –0,013 | 1,89 (0,56) | 2,11 (0,68) | –1,443 | –0,35 |
| Total reducida | 2,05 (0,61) | 2,04 (0,57) | 2,05 (0,84) | –0,033 | –0,219 | 1,86 (0,57) | 2,21 (0,59) | –2,433** | –0,60 |
| Total reducida-Reb | 2,03 (0,69) | 2,03 (0,66) | 2,03 (0,91) | 0 | –0,013 | 1,88 (0,64) | 2,17 (0,72) | –1,756 | –0,42 |
CHPM: Centro Hospitalario Padre Menni, pacientes hospitalizados; CRPS: Centro de Rehabilitación Psicosocial, pacientes ambulatorios.
No se obtuvo ninguna correlación estadísticamente significativa entre las variables clínicas analizadas (edad de inicio, años de evolución, número de ingresos y tipo de paciente) y las puntuaciones de la EIEM, ni con la puntuación total ni con las subescalas que la componen.
Tanto para la muestra en su conjunto como dividida por tipo de paciente, la puntuación media en todas las subescalas estuvo por debajo de la puntuación de corte (tabla 6). El porcentaje de pacientes por encima de esta puntuación en el total de la muestra fue el siguiente: Alienación: 33,3%; Interiorización de estereotipos: 17,4%; Aislamiento social: 36,2%; Experiencias de discriminación: 34,8%; Resistencia al estigma: 37,7%; Total: 26,1% y Versión reducida: 26,1%.
DiscusiónEl objetivo del presente estudio consistía en validar una versión en español de la escala ISMI, traducida como Estigma Interiorizado de Enfermedad Mental (EIEM). Las puntuaciones de la EIEM han mostrado tener buenas propiedades psicométricas, tanto en su versión de 29ítems como en la versión reducida compuesta por 10. En ambos casos, se han obtenido valores adecuados de fiabilidad test-retest y de consistencia interna mediante el alfa de Cronbach. En función de estos resultados, la EIEM parece ser una escala adecuada para valorar el estigma personal en población española con trastorno mental grave, al menos en personas con diagnóstico de esquizofrenia o trastorno esquizoafectivo. Como la propia doctora Boyd recomienda26, conviene recordar que, a pesar de que se obtienen puntuaciones similares en ambas versiones, la versión reducida de la EIEM solo debe utilizarse como medida rápida y de cribado de la existencia de estigma personal, y que no puede sustituir a la valoración más detallada que ofrece la escala completa.
Todas las puntuaciones de las subescalas que integran la EIEM han obtenido valores adecuados de consistencia interna y de fiabilidad test-retest, salvo la subescala de Resistencia al estigma, que ha mostrado una débil consistencia interna. Este dato se ha observado en estudios previos, tanto de la escala original7,20 como de adaptaciones a otros idiomas28-30,36. Ritsher et al.20 señalan que es necesario estudiar la utilidad de esta subescala en el conjunto de la EIEM, ya que en su estudio 4 de los 5ítems que forman la subescala de Resistencia al estigma mostraron una baja correlación con el constructo estigma interiorizado. En línea con estos resultados, y basándose también en la baja correlación de esta subescala con el resto, el concepto de resistencia al estigma se ha propuesto como un constructo diferente y diferenciado del estigma personal12,38. Los resultados del AFC obtenidos en el presente estudio parecen apoyar esta conclusión, ya que al excluir la subescala de Resistencia al estigma, y teniendo en cuenta la limitación del tamaño muestral, los datos del AFC mejoraban y se acercaban a resultados satisfactorios, si bien seguían por debajo de los valores recomendados.
En comparación con investigaciones anteriores, que sitúan la prevalencia del estigma personal en pacientes con esquizofrenia entre el 36% y el 64%6-8, en el presente estudio se ha obtenido una prevalencia del 26,1%. Un análisis de los porcentajes obtenidos en cada subescala permite comprobar que, salvo en la subescala de Interiorización de estereotipos, en las demás al menos un 33% de la muestra tiene una puntuación por encima de 2,5. Los resultados en estas subescalas están más cercanos a los obtenidos en otros estudios y permiten afirmar que al menos un tercio de los pacientes afirman sentir vergüenza por tener la enfermedad, anticipan rechazo por parte de la sociedad y experimentan o han experimentado discriminación por estar enfermos. Como ya se ha indicado, y en consonancia con estudios previos7,12,39, los estereotipos negativos son los que menos se interiorizan. Es decir, la mayoría de los pacientes no se identifican con —ni asumen como propios— los estereotipos asociados a la esquizofrenia, tales como la peligrosidad, la impredecibilidad o la falta de capacidad para tomar decisiones de manera autónoma. El bajo porcentaje de pacientes que se identifican con estos estereotipos en la muestra utilizada podría explicarse por el hecho de que, en su mayoría, se trata de pacientes que acuden a un centro de rehabilitación psicosocial, en el que hay programas específicos que abordan este tema.
En cuanto a la relación con las variables sociodemográficas, los resultados obtenidos en el presente estudio apoyan que el nivel de estigma personal es independiente de la edad y del nivel educacional de los pacientes12,40. En contra de esta conclusión, 2estudios previos han observado que existe una relación inversa entre la edad y el estigma personal; es decir, los pacientes más mayores muestran menor estigma que los pacientes más jóvenes11,41. Sin embargo, estos estudios incluyeron sujetos con más de 65 años, por lo que sus resultados no son comparables con los obtenidos en el presente estudio, en el que no hay ningún sujeto por encima de esa edad. Asimismo, hay que tener en cuenta que el estudio de Sirey et al.41 se llevó a cabo con personas diagnosticadas de depresión. Respecto a la relación entre las variables sexo y estigma, a diferencia de lo obtenido en estudios previos12,40, las mujeres han mostrado un mayor nivel de estigma en la subescala de Resistencia al estigma. Por tanto, se podría concluir que las mujeres muestran una menor capacidad de resiliencia frente al estigma, y su capacidad para tener una vida satisfactoria se ve más afectada por el mismo. También se obtienen diferencias estadísticamente significativas entre hombres y mujeres en la puntuación total de la EIEM, tanto en la versión completa como en la versión reducida. Sin embargo, estas diferencias desaparecen si se excluye la subescala de Resistencia al estigma. Por tanto, parece que eliminada la influencia de esta subescala, los hombres y las mujeres no difieren en el nivel de estigma interiorizado, percibido o experimentado.
En cuanto a las variables de tipo clínico, no se ha observado ninguna relación estadísticamente significativa entre las variables incluidas en el estudio y las subescalas de la EIEM. Estos datos no coinciden con los observados en investigaciones previas6,9; sin embargo, hay que tener en cuenta que el presente estudio se llevó a cabo con una muestra mayoritaria de pacientes en proceso de rehabilitación psicosocial, lo que puede haber condicionado los datos obtenidos.
Por último, se ha observado que los pacientes ambulatorios muestran mayor estigma personal que los pacientes hospitalizados22,42. Segalovich et al.43 lo atribuyen a que los pacientes que están ingresados en un centro psiquiátrico están en un ambiente en el que sus iguales tienen un trastorno mental similar, por lo que la experiencia o la posibilidad de ser etiquetados o sentirse inferiores es menos probable que viviendo en la comunidad. En el presente estudio no se han encontrado diferencias en el nivel de estigma entre pacientes ambulatorios y pacientes hospitalizados. Esta diferencia respecto a los estudios previos podría deberse al bajo porcentaje de pacientes ingresados que integran la muestra del estudio (13,05%), que podría no ser representativa del perfil tipo de pacientes que están ingresados en unidades de media-larga estancia. Otra explicación podría relacionarse con la diferencia respecto al contexto cultural en el que se han realizado los estudios referidos, ya que uno de ellos se ha llevado a cabo en India22 y el otro en Israel42. En todo caso, hay que tomar este resultado con cautela y es necesario contar con más estudios que valoren esta diferencia para llegar a datos más concluyentes.
La principal limitación del presente estudio se refiere al tamaño y a las características de la muestra utilizada. Respecto al tamaño, los análisis estadísticos se han llevado a cabo con una muestra de 69 y 63sujetos en función del estadístico utilizado, por lo que sería necesario repetirlos ampliando el tamaño muestral para tener datos más representativos. Respecto a las características, al tratarse en su mayoría de pacientes que acuden a un centro de rehabilitación psicosocial en el que hay programas que trabajan de manera específica el estigma, los resultados obtenidos pueden no ser representativos de pacientes con otras características, sobre todo en el caso de primeros episodios. Asimismo, el hecho de que solo haya 9pacientes hospitalizados en el total de la muestra hace que deba tomarse con precaución la ausencia de diferencias en el estigma entre pacientes ambulatorios y hospitalizados. También habría que tomar con precaución el dato de menor resiliencia frente al estigma en el caso de las mujeres, ya que este dato no se confirma en otros estudios.
Por último, en futuros estudios sería interesante comprobar la validez de la EIEM para valorar el estigma personal en otros diagnósticos, así como en pacientes psicóticos con otras características diferentes a las que presenta la muestra del presente estudio. En este sentido, recientemente Bernardo et al.44 han llevado a cabo una investigación sobre la caracterización clínica y neuropsicológica de los pacientes con un primer episodio psicótico. Sería interesante incluir en este tipo de estudios medidas como la EIEM para valorar la presencia y evolución del estigma personal desde las primeras fases de la psicosis.
En conclusión, los resultados del presente estudio indican que las puntuaciones de la EIEM presentan valores adecuados de consistencia interna y de fiabilidad. Se ha observado una prevalencia del estigma personal del 26% en la muestra utilizada y, tomados en conjunto, los datos obtenidos apoyan que la presencia de estigma es independiente tanto de variables sociodemográficas como clínicas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónBorja Santos-Zorrozúa es beneficiario del Programa Predoctoral de Formación de Personal Investigador No Doctor del Departamento de Educación, Política Lingüística y Cultura del Gobierno Vasco.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores quieren agradecer a Sandra Peredo, filóloga, su trabajo en la retrotraducción de la escala.
Nombre: Fecha:
Vamos a utilizar el término «enfermedad mental» en el resto de este cuestionario, pero por favor, piensa en cualquier otro que consideres que es mejor.
En cada pregunta, haz un círculo si estás:
- 1.
Totalmente en desacuerdo
- 2.
Algo en desacuerdo
- 3.
Algo de acuerdo
- 4.
Totalmente de acuerdo
| Totalmente en desacuerdo | Algo en desacuerdo | Algo de acuerdo | Totalmente de acuerdo | |
|---|---|---|---|---|
| 1. Me siento fuera de lugar en el mundo porque tengo una enfermedad mental | 1 | 2 | 3 | 4 |
| 2. Las personas con enfermedad mental tienden a ser violentas | 1 | 2 | 3 | 4 |
| 3. La gente me discrimina porque tengo una enfermedad mental | 1 | 2 | 3 | 4 |
| 4. Evito relacionarme con personas que no tienen enfermedad mental para evitar el rechazo | 1 | 2 | 3 | 4 |
| 5. Estoy avergonzado de tener una enfermedad mental | 1 | 2 | 3 | 4 |
| 6. Las personas con enfermedad mental no deberían casarse | 1 | 2 | 3 | 4 |
| 7. Las personas con enfermedad mental hacen contribuciones importantes a la sociedad | 1 | 2 | 3 | 4 |
| 8. Me siento inferior a las personas que no tienen enfermedad mental | 1 | 2 | 3 | 4 |
| 9. No me relaciono tanto como solía porque mi enfermedad mental podría hacerme parecer o comportarme raro | 1 | 2 | 3 | 4 |
| 10. Las personas con enfermedad mental no pueden vivir una vida plena y gratificante | 1 | 2 | 3 | 4 |
| 11. No hablo mucho de mí mismo porque no quiero agobiar a los demás con mi enfermedad mental | 1 | 2 | 3 | 4 |
| 12. Los estereotipos negativos sobre la enfermedad mental me mantienen aislado del mundo «normal» | 1 | 2 | 3 | 4 |
| 13. Estar entre personas que no tienen enfermedad mental me hace sentir fuera de lugar o inadecuado | 1 | 2 | 3 | 4 |
| 14. Me siento cómodo si me ven en público con una persona que es evidente que tiene enfermedad mental | 1 | 2 | 3 | 4 |
| 15. La gente a menudo tiene una actitud paternalista conmigo, o me trata como a un niño, solo porque tengo una enfermedad mental | 1 | 2 | 3 | 4 |
| 16. Estoy decepcionado conmigo mismo por tener una enfermedad mental | 1 | 2 | 3 | 4 |
| 17. Tener una enfermedad mental ha echado a perder mi vida | 1 | 2 | 3 | 4 |
| 18. La gente puede decir que tengo una enfermedad mental por mi aspecto | 1 | 2 | 3 | 4 |
| 19. Debido a que tengo una enfermedad mental, necesito que los demás tomen la mayoría de las decisiones por mí | 1 | 2 | 3 | 4 |
| 20. Me mantengo apartado de situaciones sociales con el fin de no avergonzar a mi familia o amigos | 1 | 2 | 3 | 4 |
| 21. Las personas sin enfermedad mental no pueden entenderme | 1 | 2 | 3 | 4 |
| 22. La gente me ignora o me toma menos en serio solo porque tengo una enfermedad mental | 1 | 2 | 3 | 4 |
| 23. No puedo contribuir en nada a la sociedad porque tengo una enfermedad mental | 1 | 2 | 3 | 4 |
| 24. Vivir con una enfermedad mental me ha hecho una persona fuerte | 1 | 2 | 3 | 4 |
| 25. Nadie estaría interesado en relacionarse conmigo porque tengo una enfermedad mental | 1 | 2 | 3 | 4 |
| 26. En general, soy capaz de vivir la vida de la manera que quiero | 1 | 2 | 3 | 4 |
| 27. Puedo tener una vida plena y satisfactoria, a pesar de mi enfermedad mental | 1 | 2 | 3 | 4 |
| 28. Algunas personas piensan que no puedo lograr mucho en la vida porque tengo una enfermedad mental | 1 | 2 | 3 | 4 |
| 29. Los estereotipos sobre la enfermedad mental son aplicables a mí | 1 | 2 | 3 | 4 |