La cefalometría es un método universal estandarizado que permite el diagnóstico, la predicción y la planeación del tratamiento de diversas deformidades dentofaciales. El objetivo del presente artículo es proponer un estudio cefalométrico bidimensional simplificado.
Cephalometrics is a standardized universal method for the diagnosis, prediction and treatment planning of various facial deformities. The aim of this article is to propose a simplified bidimensional cephalometric study.
El paciente que sufre una deformidad dentofacial, experimenta alteraciones funcionales, estéticas, y psicológicas siendo los principales motivos por los que se somete a tratamiento ortodóntico quirúrgico.1,2
La evaluación preoperatoria incluye un examen de tejidos duros y blandos de la boca y cara, así como de la función masticatoria, diversos auxiliares diagnósticos como fotografías clínicas intra- y extraorales, modelos estereolitográficos de plástico o de yeso montados en un articulador semiajustable, radiografías panorámicas, cefalogramas laterales y posteroanteriores, entre otros.3
Es importante realizar una predicción postoperatoria y presentarla al paciente con suficiente anticipación para evaluar sus expectativas, escuchar su opinión, dudas y temores respecto al tratamiento con el que se pretende lograr el cambio facial.3,4
Existen diferentes métodos para realizar la predicción quirúrgica:
- 1.
Trazado cefalométrico pre- y postoperatorio con base en un cefalograma lateral estandarizado.
- 2.
Imágenes fotográficas impresas en papel o captadas por software.
- 3.
Modelos de yeso o estereolitográficos.4–7
Al clínico y estudiante que utiliza estos procedimientos por primera vez, se le dificulta obtener y manejar el software específico,8–10 esto hace que el procedimiento de predicción más comúnmente utilizado sea el trazado cefalométrico lateral sobre un acetato.
Este artículo pretende proporcionar una técnica bidimensional de predicción quirúrgica por medio de un software accesible, basado en mediadas y técnicas ya descritas en la literatura por diversos autores.4,5,10,11
MATERIALES Y MÉTODOSSe utiliza una computadora, cefalogramas laterales en formato JPG, y el software Microsoft Office Power Point(MR) además de iDraw(MR).
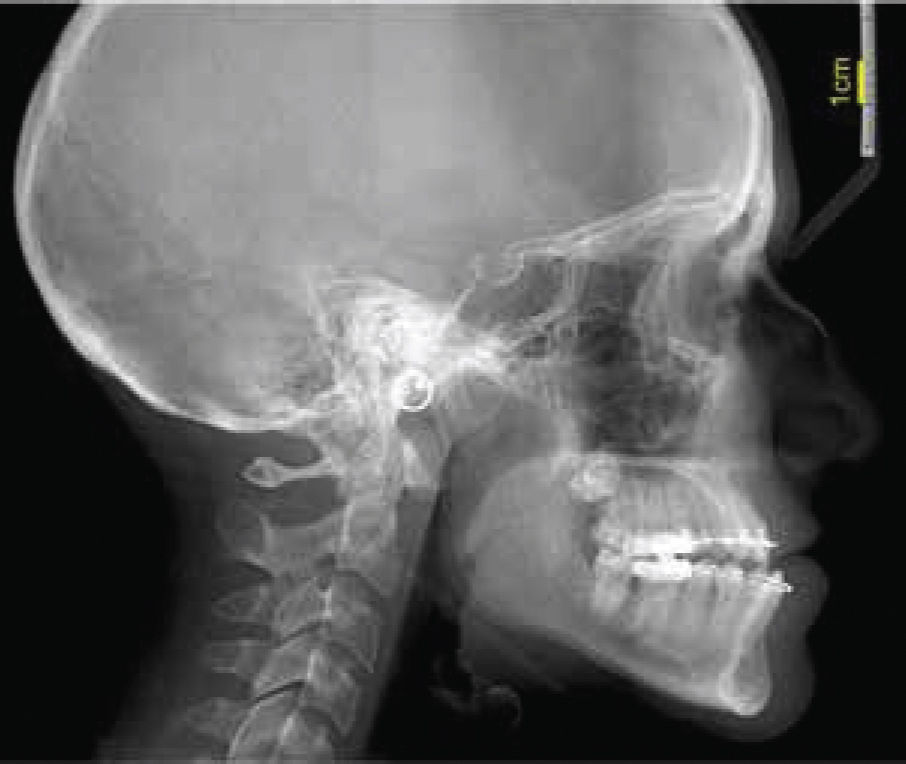
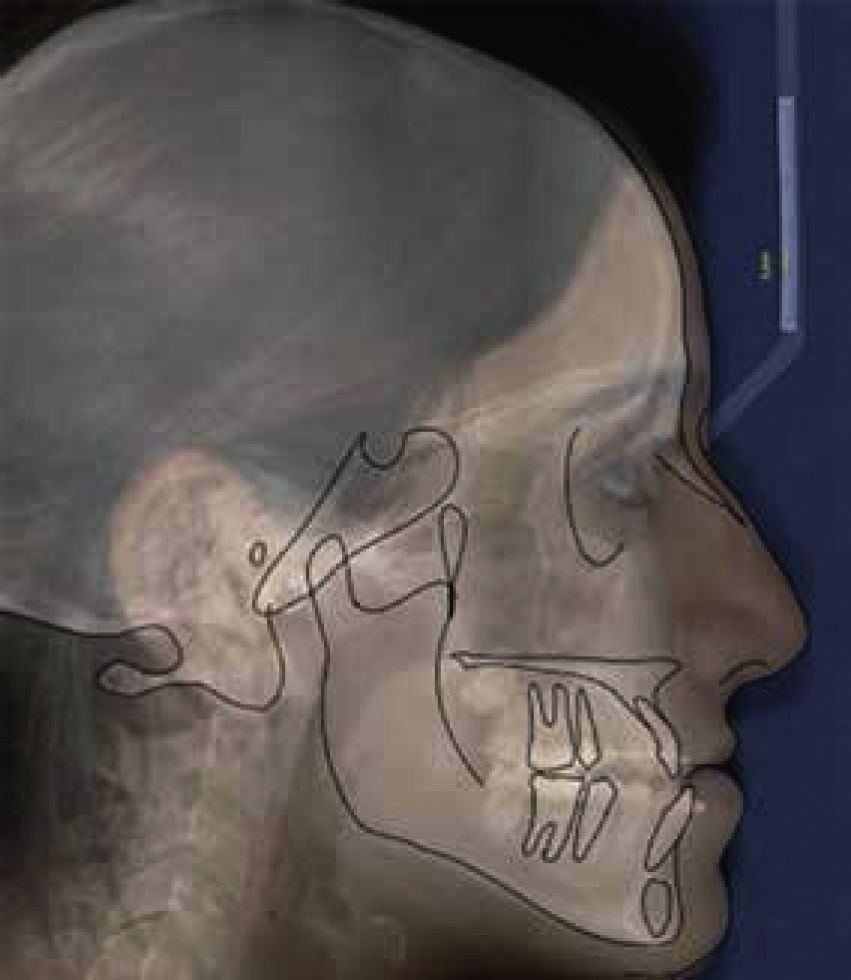
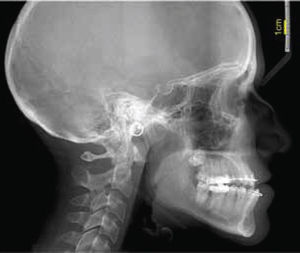
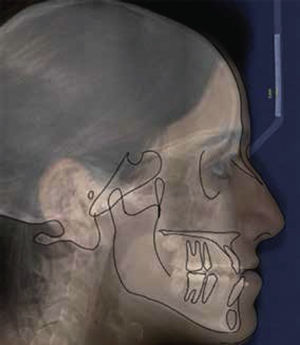
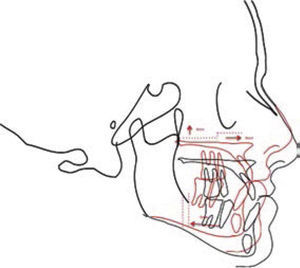
Una vez colocado el cefalograma lateral con formato JPG en un documento en blanco del programa de Power Point, se traza una línea de 5mm o 1cm, que permitirá estandarizar en proporción 1:1 el trazado cefalométrico respecto a la regla de referencia del cefalostato, aumentando o disminuyendo la imagen hasta que ambas coincidan (Figura 1).
Una vez que la relación de la radiografía es igual a la referencia, se guarda la imagen como formato JPG, para posteriormente abrirla con el programa iDraw(MR). Este programa permite localizar estructuras anatómicas, manipulando el contraste de la imagen, así como el zoom, sin perder de vista las estructuras que se están trabajando.
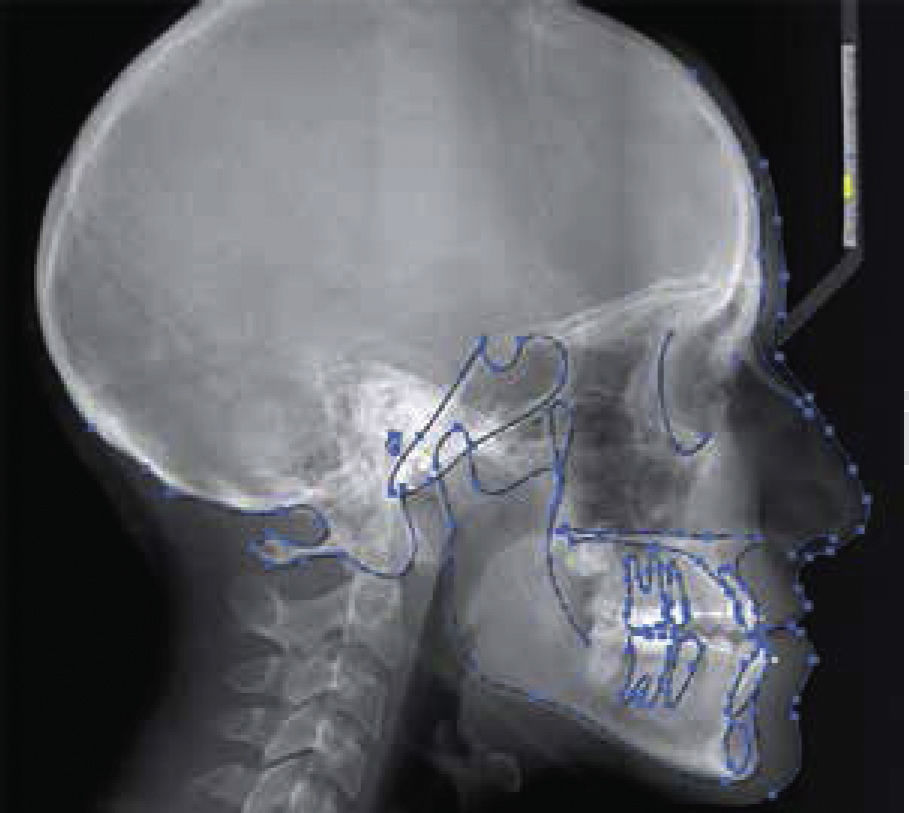
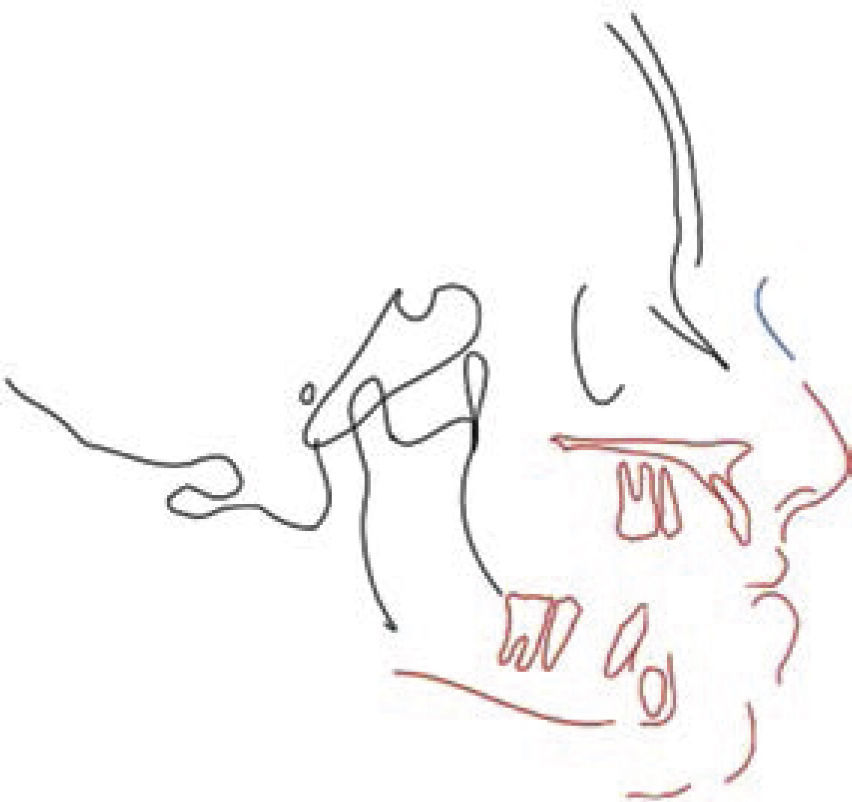
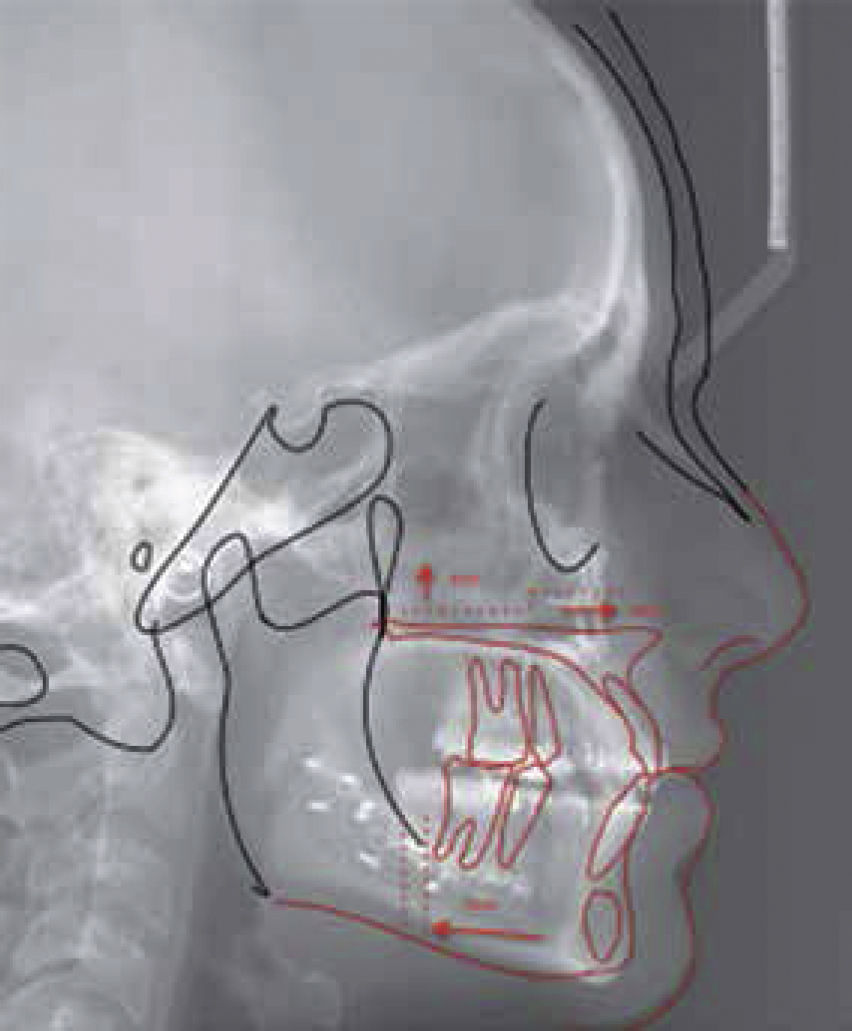
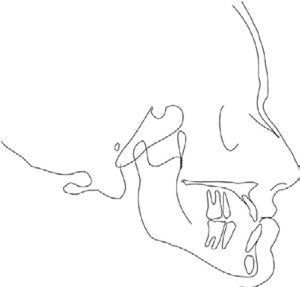
El contorno de estructuras óseas y blandas se realiza con la herramienta de lápiz, marcando líneas continuas o puntos intermitentes, de las estructuras anatómicas, del cefalograma. Es importante seleccionar las estructuras que se van a cambiar de posición, para hacer los intervalos entre los marcajes con el mouse (como se observa en la figura 2), entre cada punto azul hay una línea que se puede cambiar de posición y forma, con la oportunidad de decidir el número de puntos azules.
En caso de alguna equivocación durante el trazado del contorno óseo y facial se selecciona el segmento del trazado o las líneas punteadas que se desean borrar y con la tecla suprimir se eliminan las estructuras, dejando el resto del trazado sin modificaciones.
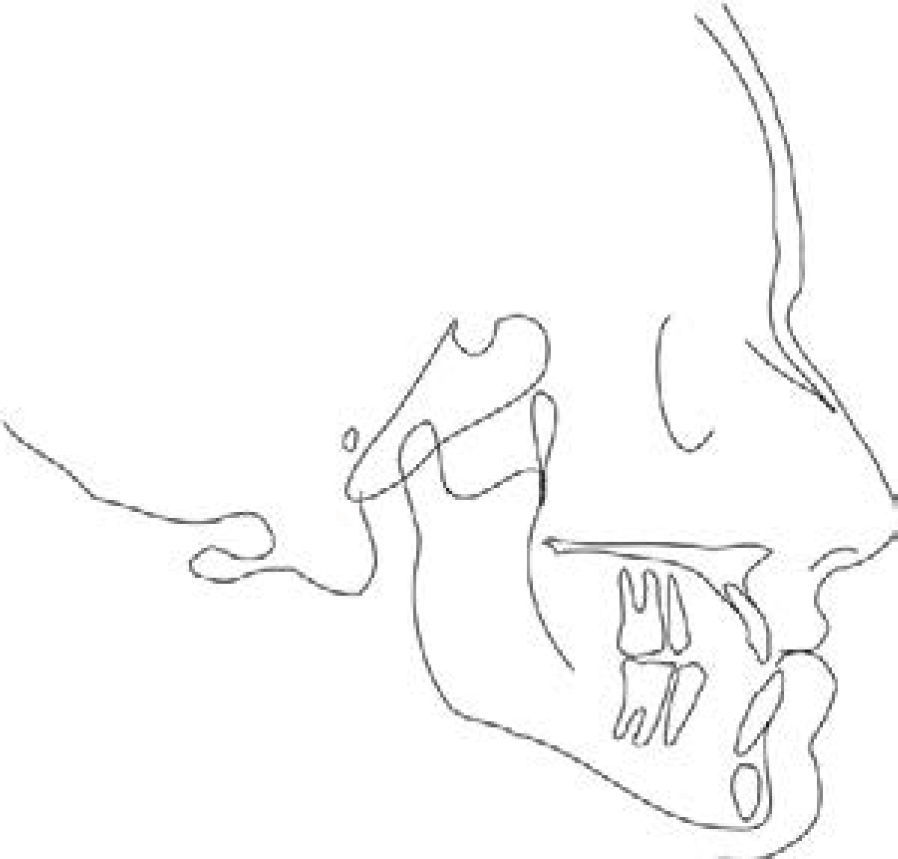
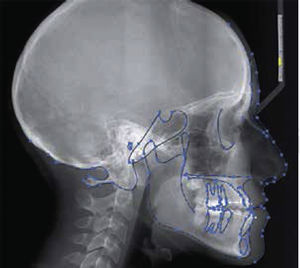
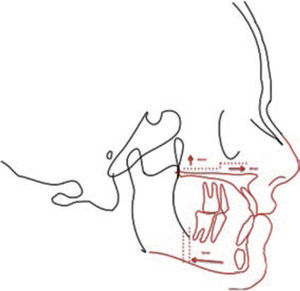
Una vez terminado el trazado del contorno óseo y facial, se seleccionan todos los segmentos sin la imagen del cefalograma y se obtiene el formato de estructuras óseas y contorno facial para realizar el trazado cefalométrico.
Éste se puede imprimir tantas veces sea necesario en caso de realizar más de un trazado cefalométrico; sin tener que repetir múltiples acetatos evitando variaciones al momento de duplicar los procedimientos manualmente, con la ventaja de no necesitar un negatoscopio para realizar el trazado (Figura 3).
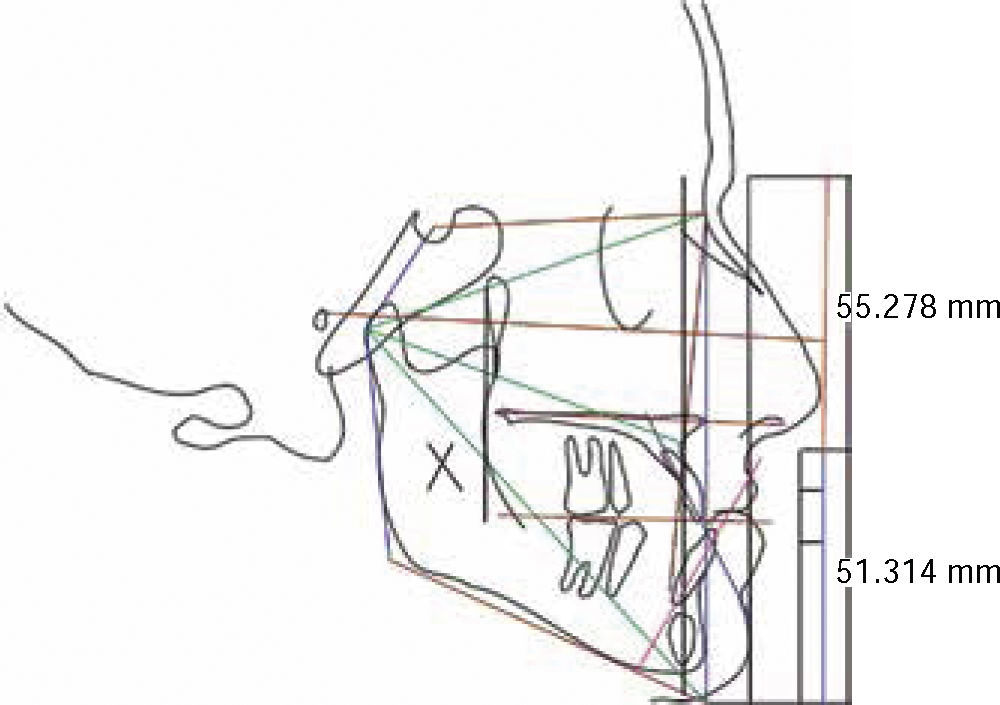
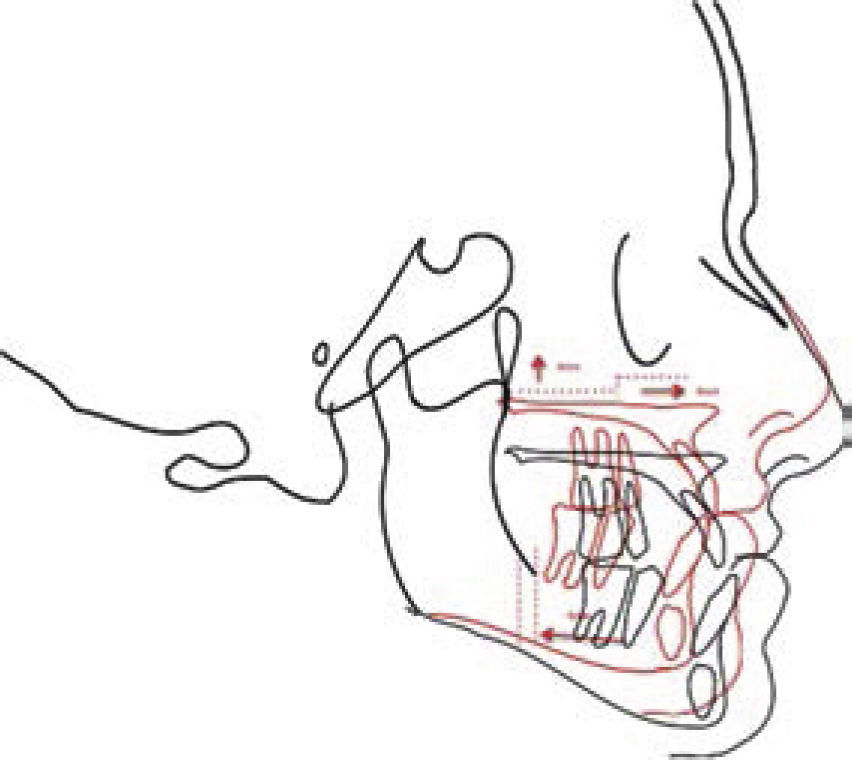
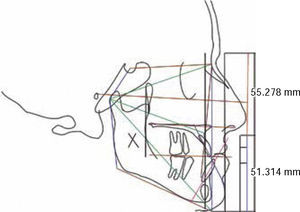
Una vez obtenido el formato de estructuras óseas y contorno facial, se realiza el trazado cefalométrico que el clínico crea pertinente para dar su diagnóstico por medio de una imagen en la cual sus medidas serán 1:1 con su regla de trazado, sin embargo, también se pueden realizar los trazos en el programa de iDraw(MR) como se muestra en la (Figura 4).
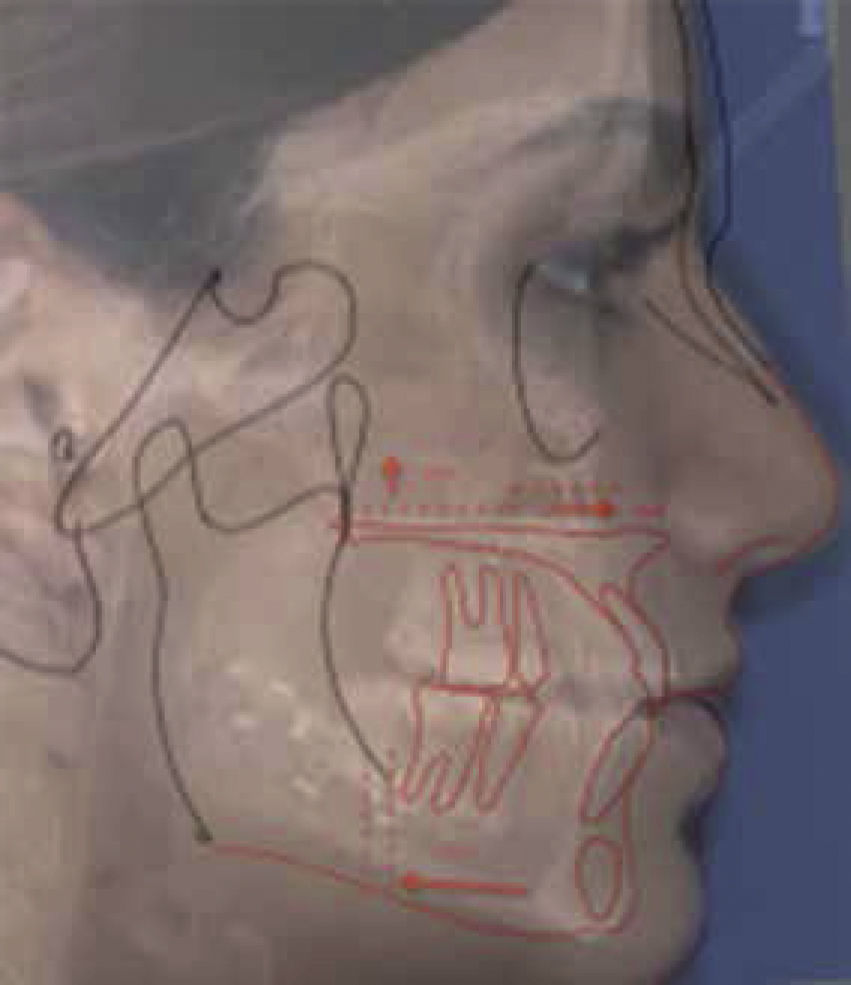
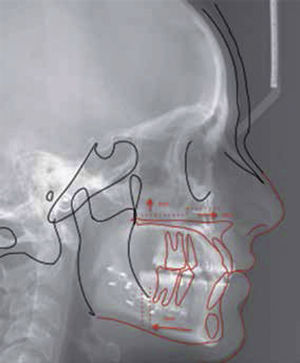
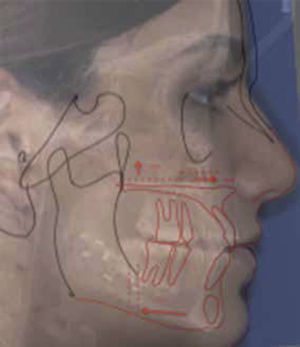
Este mismo formato que se tiene en el programa de Microsoft Office Power Point(MR) lo utilizamos para interactuar con las fotos de perfil del paciente y el cefalograma obteniendo relaciones 1:1 de las tres imágenes, por medio de la herramienta de transparencia (Figura 5).
Con el diagnóstico clínico, oclusal y cefalométrico, se procede a realizar la predicción quirúrgica, con el formato creado en iDraw(MR).
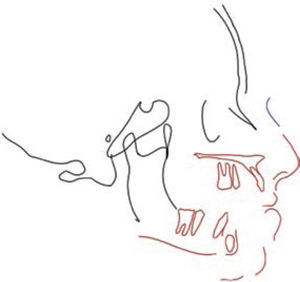
Se seleccionan las estructuras que no cambian de posición, las cuales se copian y pegan en Microsoft Office Power Point(MR).
Ulteriormente se marcan las estructuras que cambian de posición, con la opción de modificar el color a éstas para ejemplificar mejor los movimientos, y se colocan en el programa Microsoft Office Power Point(MR), como se muestra en la figura 5.
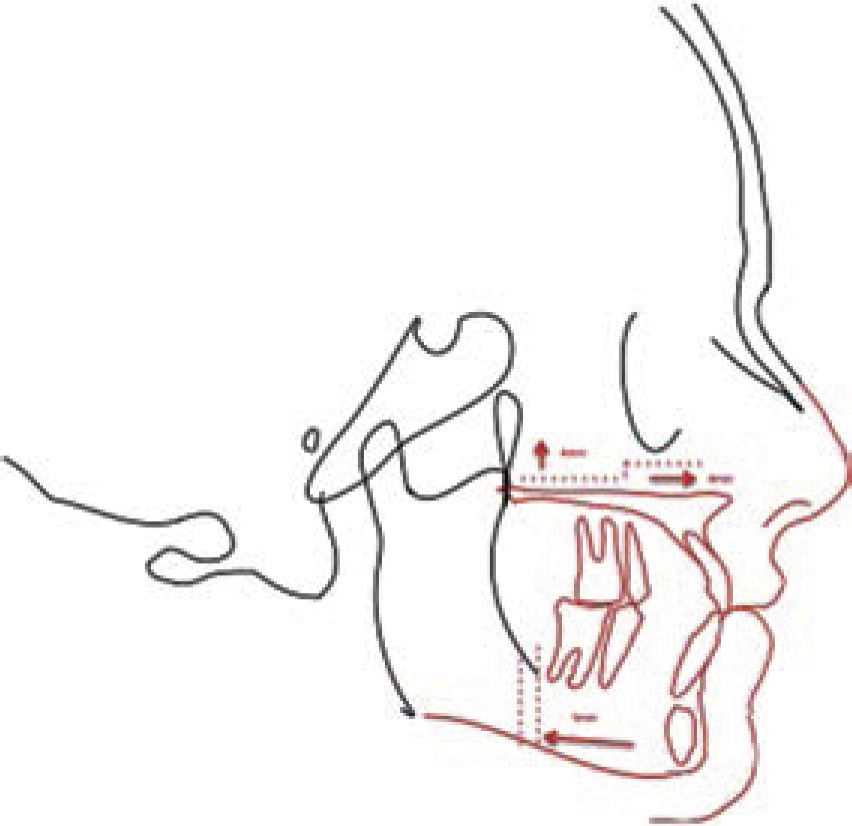
Todas las estructuras colocadas en el documento y con base en los resultados del diagnóstico, se pueden llevar a la posición deseada, ya que este programa permite realizar movimientos milimetrados anteroposteriores, superiores, inferiores y de rotación (Figura 6).
Una vez realizados los movimientos de acuerdo con el diagnóstico, se obtiene la predicción donde se puede aplicar color, texto, líneas de osteotomía o algún otro elemento que sea necesario, tal como se ejemplifica en las figuras 7 y 8.
Una vez realizada la cirugía, se lleva a cabo nuevamente la superposición entre la predicción y el nuevo cefalograma postoperatorio, llevándolo a relaciones 1:1 con la predicción previa; incluso puede agregarse la foto postoperatoria, permitiendo una comparación entre la predicción y los resultados postquirúrgicos (Figuras 9 y 10).
DISCUSIÓNLos avances tecnológicos siempre juegan un papel importante en la progresión de las técnicas quirúrgicas, y los métodos de planeación.10
Actualmente las predicciones quirúrgicas digitales tridimensionales requieren de software muy especializado y en ocasiones se requiere la colaboración de técnicos capacitados para su elaboración, por lo que en ocasiones no se considera como primera opción.11–13 La simulación quirúrgica basada en computadora tiene el potencial de remplazar completamente el estándar de referencia tanto en la predicción quirúrgica y la cirugía de modelos de yeso.14–16 Sin embargo, los reportes en la literatura donde se comparan técnicas tridimensionales con software específico y métodos tradicionales; son los únicos que reportan su exactitud y sus ventajas, no obstante, es necesario realizar estudios externos que muestren un análisis de costo-beneficio en sus indicaciones y exactitud.14 No es posible adaptar ni estandarizar de manera general las predicciones tridimensionales con software específico, lo que hace a las técnicas tradicionales un estándar para continuar siendo utilizadas.15–19
CONCLUSIONESLa predicción quirúrgica descrita tiene como objetivo reducir errores que se presentan comúnmente cuando el clínico se enfrenta por primera vez con pacientes con deformidades dentofaciales; logrando simplificar pasos como la elaboración de múltiples acetatos trazados de forma manual, errores en cuanto al tamaño de la radiografía o relacionados con la identificación de los puntos antropométricos o cefalométricos.
La técnica presentada permite, por medio de una computadora, realizar el contorno facial a mano alzada con el mouse, siguiendo las estructuras anatómicas, cambiando el contraste, acercando o alejando un área específica y de esta forma facilita observar con mayor detalle. La elaboración de líneas rectas, seleccionando un punto de inicio para todas éstas, los movimientos milimetrados de rotación, superior, inferior, anterior y posterior; facilitan el trabajo al realizar una predicción quirúrgica, siendo esto imposible de realizar con un acetato, película radiográfica o impresión de radiografía digital.
Cirujano Oral y Maxilofacial. Profesor. Facultad de Odontología. Universidad Nacional Autónoma de México. Profesor. Facultad de Odontología. Universidad Tecnológica de México.
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/ortodoncia