Evaluar la agudeza visual mejor corregida, astigmatismo quirúrgico inducido al colocar sutura en el túnel esclerocorneal, complicaciones intraoperatorias, postoperatorias inmediatas y tardías, de la extracción manual de catarata con pequeña incisión bajo anestesia tópica e intracameral por residentes.
Material y métodosEstudio retrospectivo, transversal, no comparativo, observacional. Se realizo de marzo de 2011 a febrero de 2012, evaluando los casos de catarata negra o blanca, operados con la técnica de extracción manual de catarata con pequeña incisión con sutura bajo anestesia tópica e intracameral, realizada por un solo cirujano residente de tercer año.
ResultadosSe incluyeron un total de 51 ojos; con un seguimiento promedio de 7.4 meses. El 13.72% presentó complicaciones intraoperatorias, el 5.88% con rotura de cápsula posterior. La agudeza visual mejor corregida≥20/40 fue del 88.23%. El astigmatismo quirúrgico inducido promedio fue 0.70dioptrías, el 80.39% es≤0.50dioptrías. El 23.52% presento edema corneal estromal en el postoperatorio inmediato; hubo opacidad de la cápsula posterior en el 23.54% en el postoperatorio tardío.
ConclusiónLa extracción manual de catarata con pequeña incisión tópica/intracameral en catarata negra y blanca realizada por residentes ofrece resultados visuales similares a los reportados por facoemulsificación y extracción manual de catarata con pequeña incisión con diversas técnicas anestésicas, sin modificar la tasa de complicaciones. El astigmatismo quirúrgico inducido al colocar sutura es similar al reportado cuando no se utiliza.
Evaluating best corrected visual acuity, astigmatism induced by placing suture scleral in tunnel-corneal, intraoperative complications, postoperative immediate and delayed, of the manual small incision cataract surgery with topical and intracameral anesthesia by residents.
Material and methodsStudy retrospective, cross-sectional, non-comparative, observational. Realized from March 2011 to February 2012, evaluating cataract cases black or white, operated by manual small incision cataract surgery technique with suture under topical anesthesia and intracameral, performed by a single surgeon third-year resident.
ResultsWe included a total of 51 eyes with a mean follow up of 7.4 months. The intraoperative complications is 13.72%, 5.88% with posterior capsule ruptured. The best corrected visual acuity≥20/40 was 88.23%. The average induced surgical astigmatism was 0.70diopters, is≤80.39% to 0.50diopters. The 23.52% showed corneal stromal edema in the immediate postoperative period, posterior capsule opacity in the late postoperative 23.54%.
ConclusionThe manual small incision cataract surgery topical/intracameral in black and white realized by residents provides visual results similar to those reported by phacoemulsification and manual small incision cataract surgery with various anesthetic techniques, without changing the rate of complications. The surgical astigmatism induced by placing sutures is similar to that reported when not used.
De acuerdo a datos de la Organización Mundial de la Salud, se estimó que para 2010 existían 285 millones de personas con algún tipo de alteración visual en el mundo, siendo los errores refractivos no corregidos la causa número uno (43%). La catarata es la principal causa de ceguera, representando el 51%. En América, el 26.8% de la población tiene algún tipo de alteración visual, presentándose 3,500 personas con ceguera legal por cada millón de habitantes, siendo el 82% mayor de 50 años1. México se coloca como el undécimo país más poblado del planeta; de acuerdo a datos publicados por el Instituto Nacional de Estadísticas y Geografía, para el 2010 la población registrada en nuestro país fue 112.3 millones de habitantes, con el 9% mayores de 60 años2. Con estas estadísticas, existen aproximadamente 196 mil personas con ceguera legal por catarata en México (agudeza visual menor a 20/200 o un campo visual no mayor de 20¿ en el mejor de los ojos con la mejor corrección).
La cirugía de catarata es el procedimiento más realizado por oftalmólogos, y es uno de los actos quirúrgicos con mejor costo beneficio en términos de restauración de calidad de vida3. La facoemulsificación ha sido la cirugía de elección en las últimas 2 décadas4.
La extracción manual de catarata con incisión pequeña (MSICS, del inglés manual small incision cataract surgery) es una técnica de bajo costo que permite realizar un alto número de cirugías, con baja tasa de complicaciones y resultados visuales satisfactorios equiparables a los de la facoemulsificación; permitiendo el abordaje de todo tipo de cataratas, sin que esto aumente la incidencia de inflamación intraocular postoperatoria5–8. Esta técnica ofrece además ventajas sobre la extracción extracapsular de catarata convencional, ya que tiene una rehabilitación más rápida, menor astigmatismo quirúrgico inducido, tiempo quirúrgico más corto, y la necesidad de utilizar menos suturas, o en su defecto, no utilizarlas9. Arrazola Vázquez et al.10 reportaron que esta técnica cuando es realizada por residentes obtiene mejores resultados visuales, en número de complicaciones trans y posquirúrgicas, así como en tiempo quirúrgico, en comparación con la extracción extracapsular de catarata convencional.
La anestesia tópica en cirugía de catarata evita las complicaciones asociadas al bloqueo, así como el dolor y el miedo que genera dicha inyección para el paciente11. Este tipo de anestesia tiene beneficios adicionales, ya que no interfiere con la función visual, lo que genera una recuperación inmediata, no se limita la movilidad ocular, hay ausencia del incremento del volumen orbitario con menor presión vítrea positiva, y no hay afección del flujo al nervio optico12,13. El uso de anestesia tópica ha sido descrito para extracción extracapsular convencional más implantación de lente intraocular por Smith en 199014; actualmente esta modalidad de anestesia se encuentra limitada en su mayoría a la facoemulsificación. Se ha demostrado que la anestesia tópica sola comparada con el bloqueo retrobulbar/peribulbar no generan el mismo alivio del dolor durante la cirugía de catarata, aunque sí los mismos resultados quirúrgicos15. El uso suplementario de anestesia intracameral, utilizando lidocaína al 1 o 0.5%(libre de conservador) durante la facoemulsificación con anestesia tópica reduce significativamente la experiencia de dolor por el paciente16, aunque su uso no esta exento de posibles efectos adversos, por lo que su utilización se debe tomar con reservas17. La MSICS se ha realizado de forma convencional bajo bloqueo retrobulbar, peribulbar o subtenon, describiendo esta última modalidad como más confortable para el paciente18. Se ha descrito la realización de MSICS con lidocaína en gel al 2% y lidocaína tópica previa a la cirugía, con o sin anestésico intracameral, en comparación con facoemulsificación, describiendo la técnica como beneficiosa para el cirujano y el paciente, sin comprometer los resultados quirúrgicos19–22.
Se ha reportado que no existe diferencia estadísticamente significativa en los resultados visuales y la tasa de complicaciones entre cirugías de catarata por facoemulsificación con anestesia tópica versus bloqueo retro/peribulbar realizadas por residentes bajo supervisión23, incluso en aquellos casos en los que no se cuenta con experiencia quirúrgica previa24.
El presente estudio evalúa los resultados y complicaciones de realizar MSICS bajo anestesia tópica/intracameral por residentes. Se realizó una búsqueda intencionada hasta antes de la realización del estudio, en la base de datos Medline, de enero de 1990 a enero de 2013, en todos los lenguajes, con las palabras clave: manual small incisión cataract surgery, cataract surgery, ophthalmology trainees, topical anesthesia; sin encontrar un estudio similar, por lo que de acuerdo a estos resultados es el primer artículo publicado al respecto.
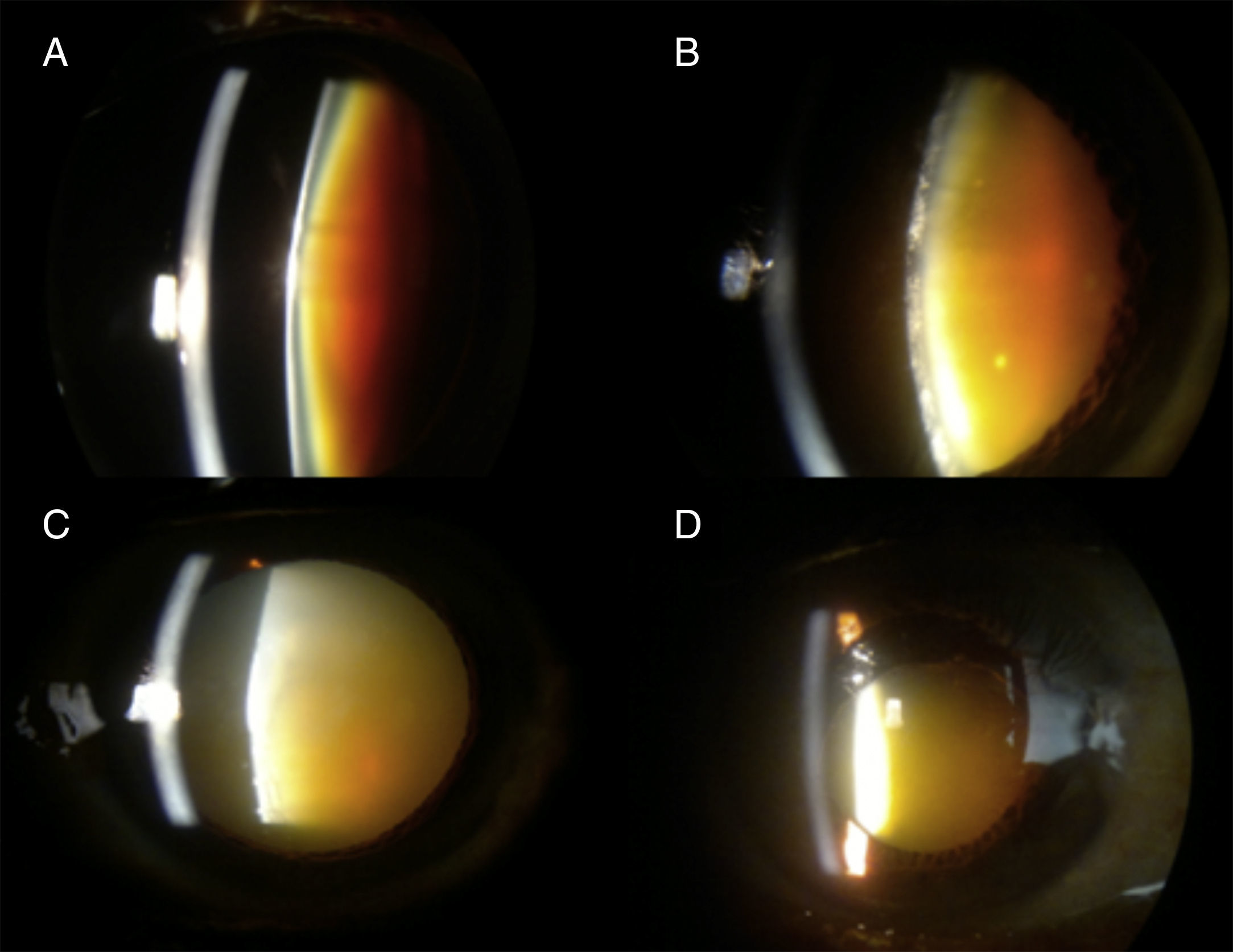
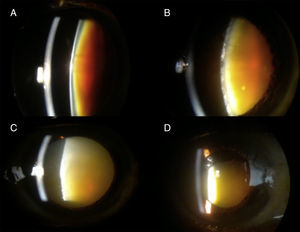
Material y métodosEl presente estudio se llevó a cabo en el departamento de Oftalmología del Hospital General del Estado de Sonora «Dr. Ernesto Ramos Bours». El objetivo fue evaluar la agudeza visual mejor corregida (AVMC), astigmatismo quirúrgico inducido al colocar sutura en el túnel esclerocorneal, complicaciones intraoperatorias, postoperatorias inmediatas y tardías, de la MSCIS bajo anestesia tópica e intracameral por residentes. Es un estudio retrospectivo, transversal, no comparativo, observacional. Para llevarlo a cabo se utilizaron los expedientes del servicio de Oftalmología, de marzo de 2011 a febrero de 2012, de donde se extrajeron los datos de los pacientes. Se tomaron como criterios de inclusión todos aquellos pacientes operados de catarata con la técnica de MSICS bajo anestesia tópica e intracameral, realizada por un solo cirujano residente de tercer año con dominio de la técnica bajo bloqueo retrobulbar/peribulbar; quienes tuvieran un seguimiento mínimo de 6 meses posterior a la cirugía, se incluyeron solamente aquellos casos evaluados y clasificados por uno de los adscritos del servicio como: catarata negra o blanca (madura, hipermadura, morganiana intumescente y morganiana clásica) (fig. 1). Los criterios de exclusión fueron: dilatación pupilar<6mm, facodonesis, subluxación de cristalino, síndrome de seudoexfoliación, catarata traumática, cirugía intraocular previa, presión intraocular >21mmHg el día de la cirugía, cualquier opacidad corneal que impidiera la visualización adecuada del segmento anterior, presencia de desprendimiento de retina, sinequias posteriores, inflamación activa o con periodo de quiescencia inferior a 3 meses, paciente incapaz de seguir instrucciones verbales (alteraciones mentales, auditivas), pacientes con tremor o limitación física para mantener la postura decúbito dorsal durante la cirugía, y aquellos que no contaran con expediente completo. Se eliminaron a todos aquellos pacientes con comorbilidad ocular que comprometiera severamente la agudeza visual.
Se utilizo como anestesia tópica la tetracaína al 0.5% (Ponti Ofteno, 5mg/ml, Sophia), administrándola en forma de gotas sobre la superficie ocular 5mins antes de la cirugía, y otra gota inmediatamente antes de realizar el aseo. Antes de realizar la peritomía, se utiliza lidocaína al 1%, así como para irrigación de la superficie ocular y para su uso intracameral, obteniendo esta concentración de mezclar lidocaína al 2%(Pisicaina, clorhidrato de lidocaína al 2%, Pisa S.A. de C.V. Laboratorios) con solución salina equilibrada (SSB, Pisa S.A. de C.V. Laboratorios), en proporción 50:50%. En todos los casos se utilizo sedación con un ansiolítico tipo midazolam más un opioide tipo fentanilo a dosis respuesta, sin causar hipnosis, para mantener una adecuada cooperación del paciente durante el procedimiento.
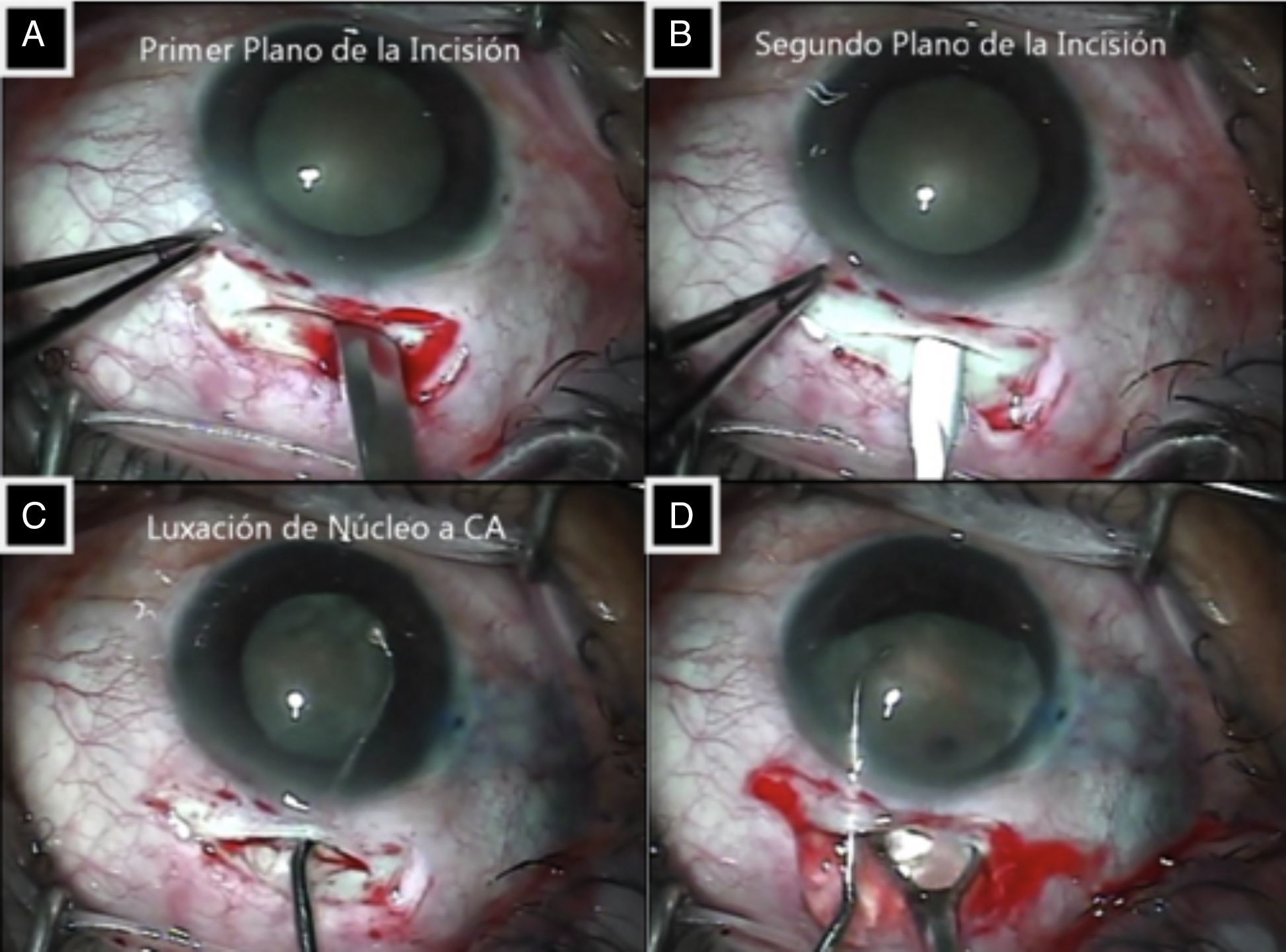
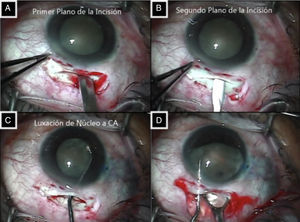
Descripción de la técnica quirúrgica cirugía manual de catarata con incisión pequeñaPaciente bajo sedación, y anestesia tópica, se realiza asepsia y antisepsia de la región periocular con isodine solución al 5%, incluyendo fondos de saco, con exposición de 3min; colocación de campos estériles; blefarostato tipo Barraquer; irrigación de fondos de saco conjuntival con SSB; se realiza peritomía a 1mm de limbo de MXI a MI (aproximadamente 7mm); hemostasia de los vasos esclerales mediante cauterización suave; se realiza incisión (tipo Frown) con hoja Beaver 67, de 6.5mm sobre esclera, de aproximadamente 1/3-1/2 del grosor escleral total, a 2mm de limbo (fig. 2A); se continúa con hoja crescent realizando túnel esclerocorneal de 3-4mm, en embudo (ampliando diámetro a nivel corneal), sin penetrar a cámara anterior (fig. 2B)25; se realiza puerto lateral temporal (MX, ojo derecho, MII ojo izquierdo), con lanceta de 15 grados; se inyecta en cámara anterior lidocaína al 1%, realizando solo un flujo sobre cámara anterior; se inyecta inmediatamente azul de tripan (Vision Blue, 0.06%), y se deja 40s26; se irriga eliminando colorante con lidocaína al 1%; inmediatamente se inyecta material viscoelástico (Hialuvisc, Hialuronato de sodio 1.1%, Pisa S.A. de C.V. Laboratorios) hasta presentar un reflujo del mismo por sitio de infusión; se penetra a cámara anterior por túnel escleral con queratomo 3.2 o 3.0mm dirigiendo la punta al centro del cristalino sin entrar en contacto con este; se introduce quistotomo, y se inicia capsulorrexis circular continua de aproximadamente 7mm continuando con utrata; se realiza hidrodisección; se rota núcleo27, se coloca viscoelástico entre cápsula anterior y corteza (MIX) generando un espacio; se introduce choper tipo Seibel dirigiéndolo en el plano de iris hasta el espacio creado previamente, desplazando la punta al ecuador del cristalino; se luxa cristalino a cámara anterior asistido por el choper con movimiento rotarorio de MIX a XII hacia túnel (fig. 2C); se amplía la incisión principal respetando el túnel escleral; se inyecta viscoelástico en cámara anterior por arriba y debajo del núcleo; se introduce choper y asa de Snellen para extracción de núcleo mediante técnica de facosándwich, deprimiendo labio inferior de la herida para facilitar su expresión (fig. 2D); se aspiran restos de corteza con cánula de Simcoe a través del túnel esclerocorneal, se forma bolsa con viscoelástico, se procede a colocar lente intraocular plegable 3 piezas (Acrysof MA60AC) o rígido de polimetilmetacrilato en bolsa capsular; se aspira viscoelástico, se forma cámara anterior a través de puerto lateral; se verifica ausencia de seidel en túnel escleral, se edematiza puerto lateral; se coloca sutura única radial en el centro del túnel, de espesor escleral parcial; se cauteriza conjuntiva cubriendo totalmente la incisión principal28, se coloca antibiótico/esteroide ungüento(Deltamid Ungena, acetato de prednisolona/sulfacetamida, Laboratorios Sophia S.A. de C.V.), protección tipo fox, terminado el acto quirúrgico (figs. 3 y 4).
El estudio se llevó a cabo previa autorización del comité de ética del hospital, contando inicialmente con el consentimiento informado para realizar la cirugía en cada uno de los pacientes, y ajustándose a las normas éticas institucionales y a la Ley General de Salud, así como a la Declaración de Helsinki (1964) con su modificación en Tokio (1975), y las pautas internacionales actuales para la investigación biomédica.
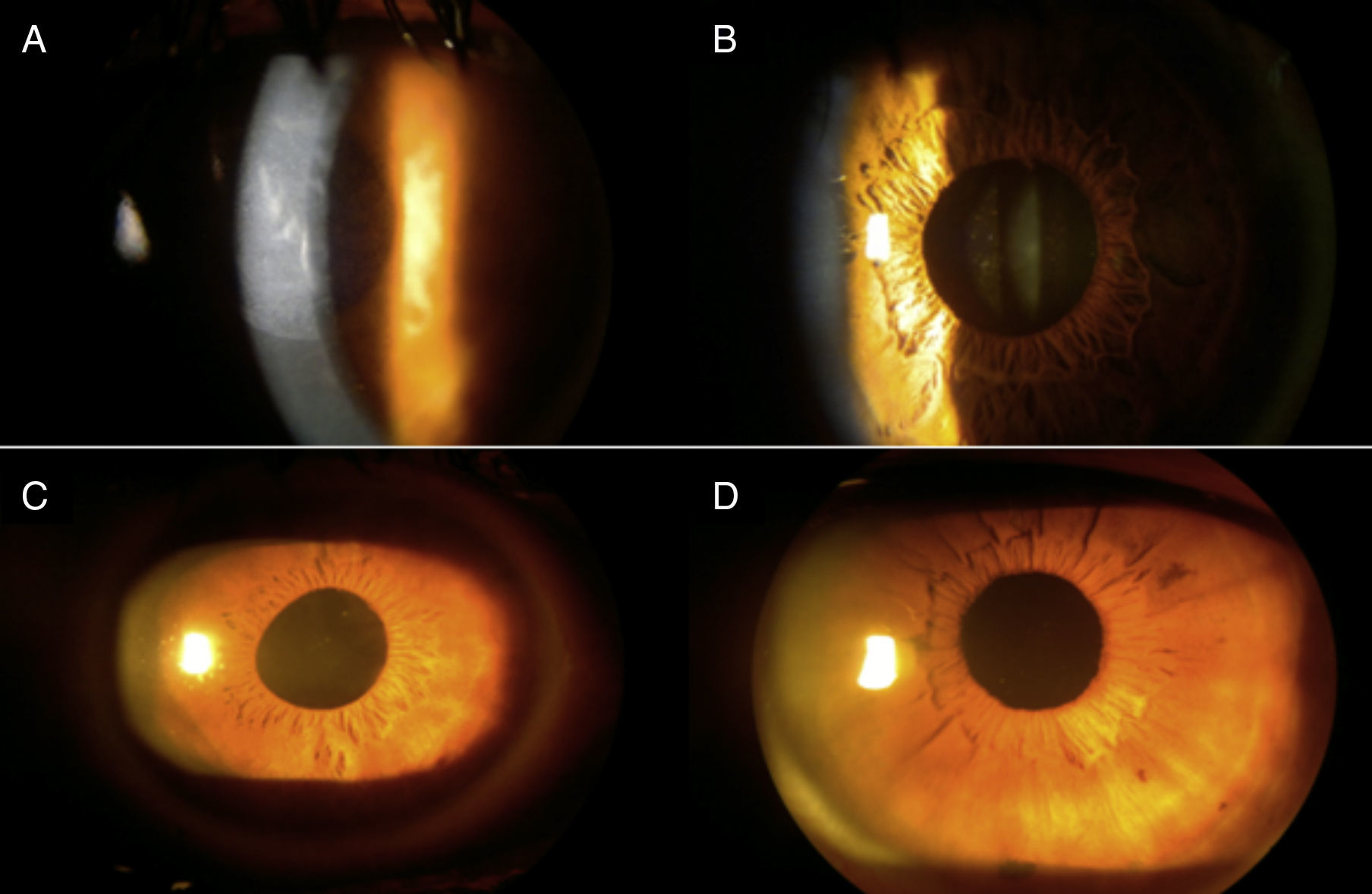
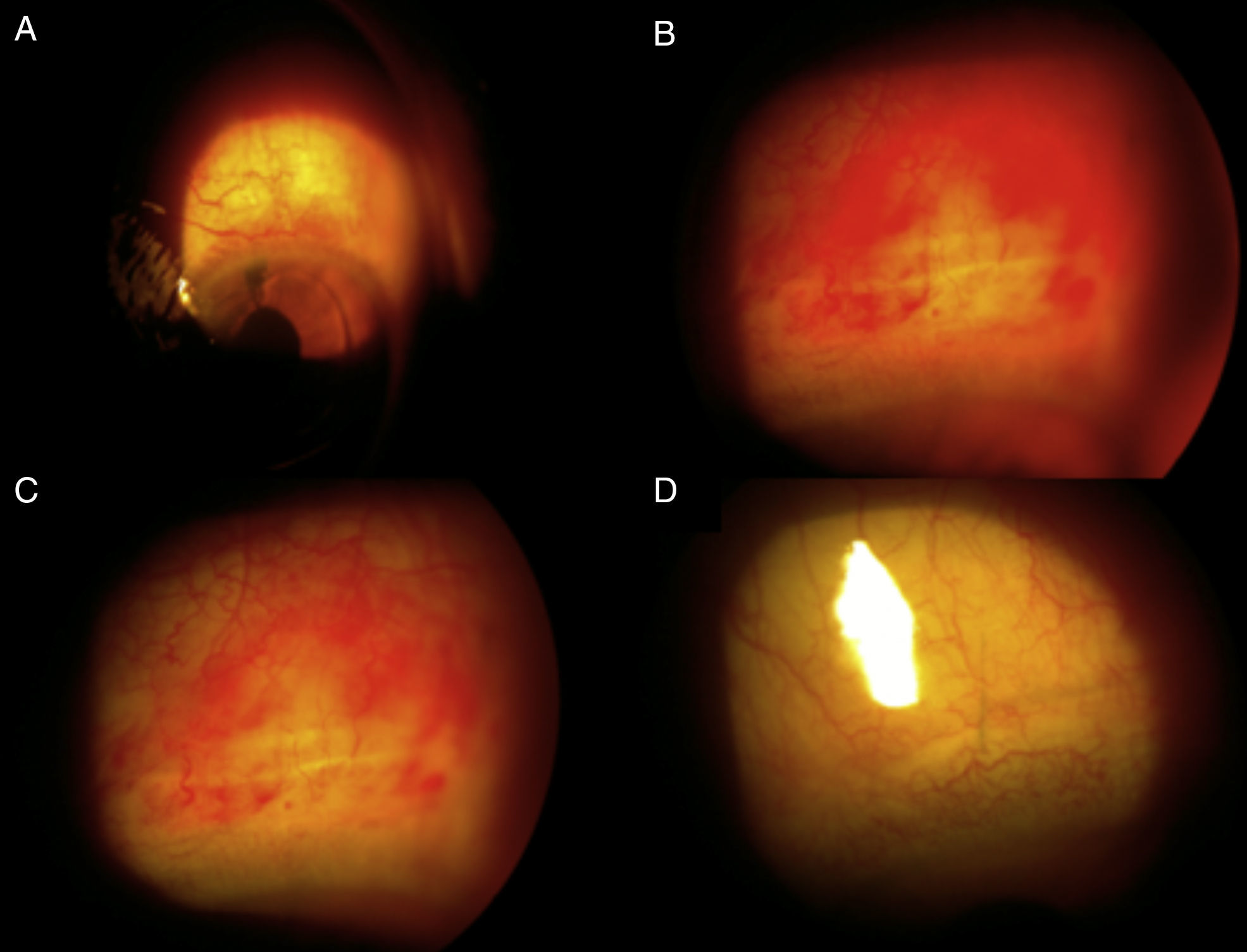
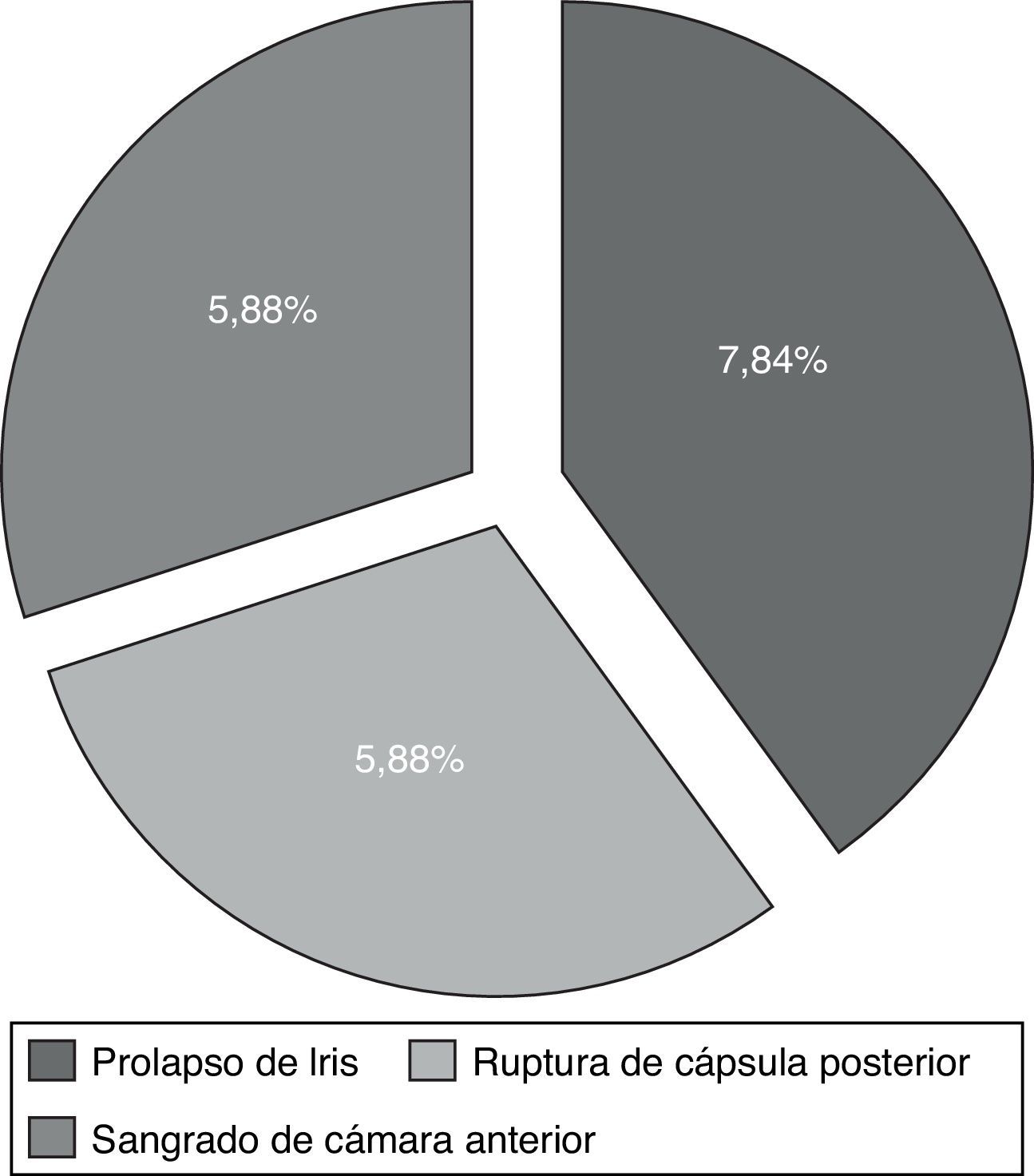
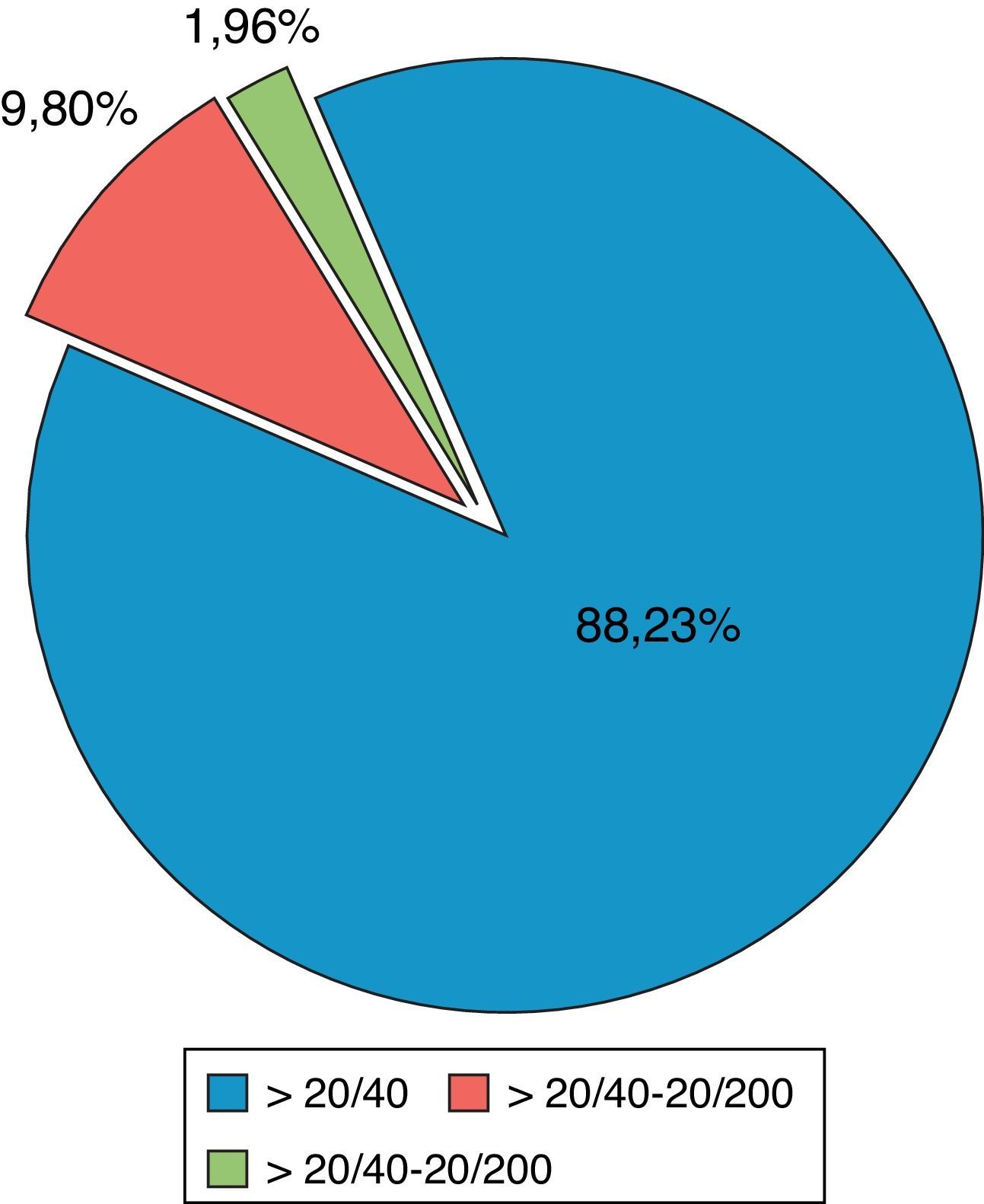
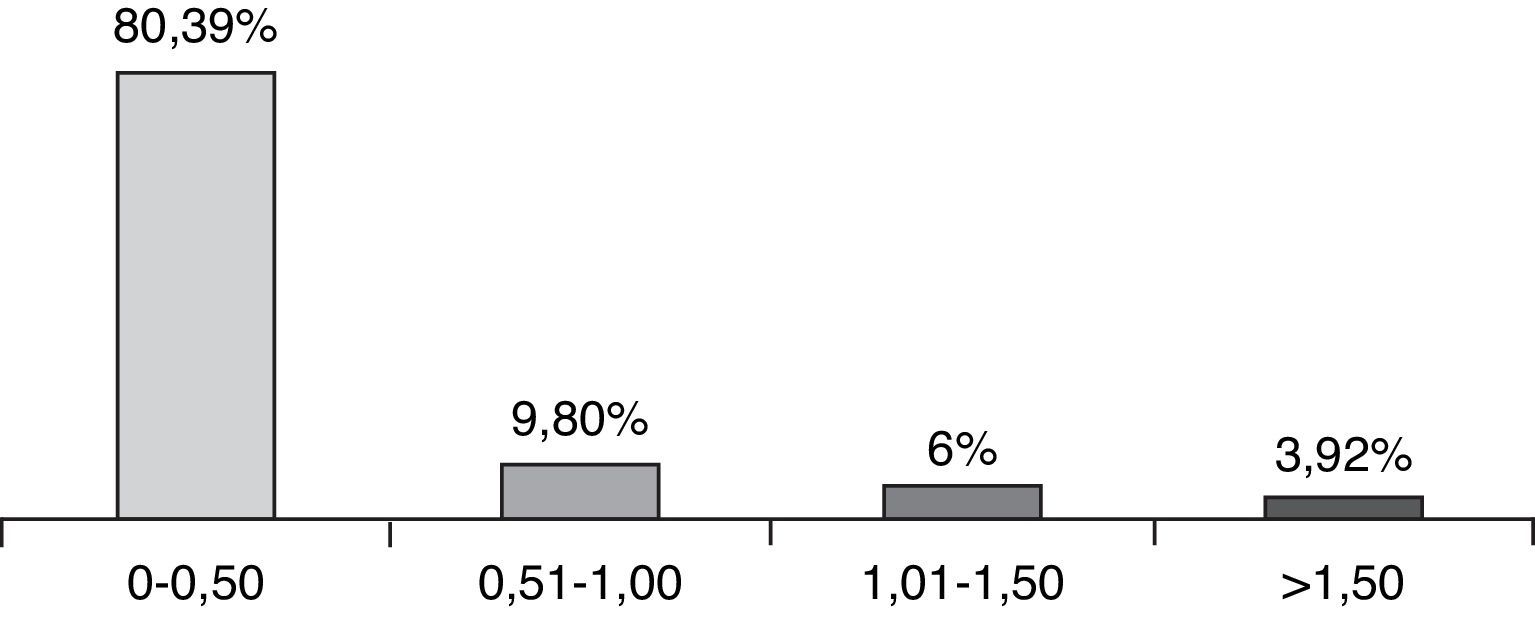
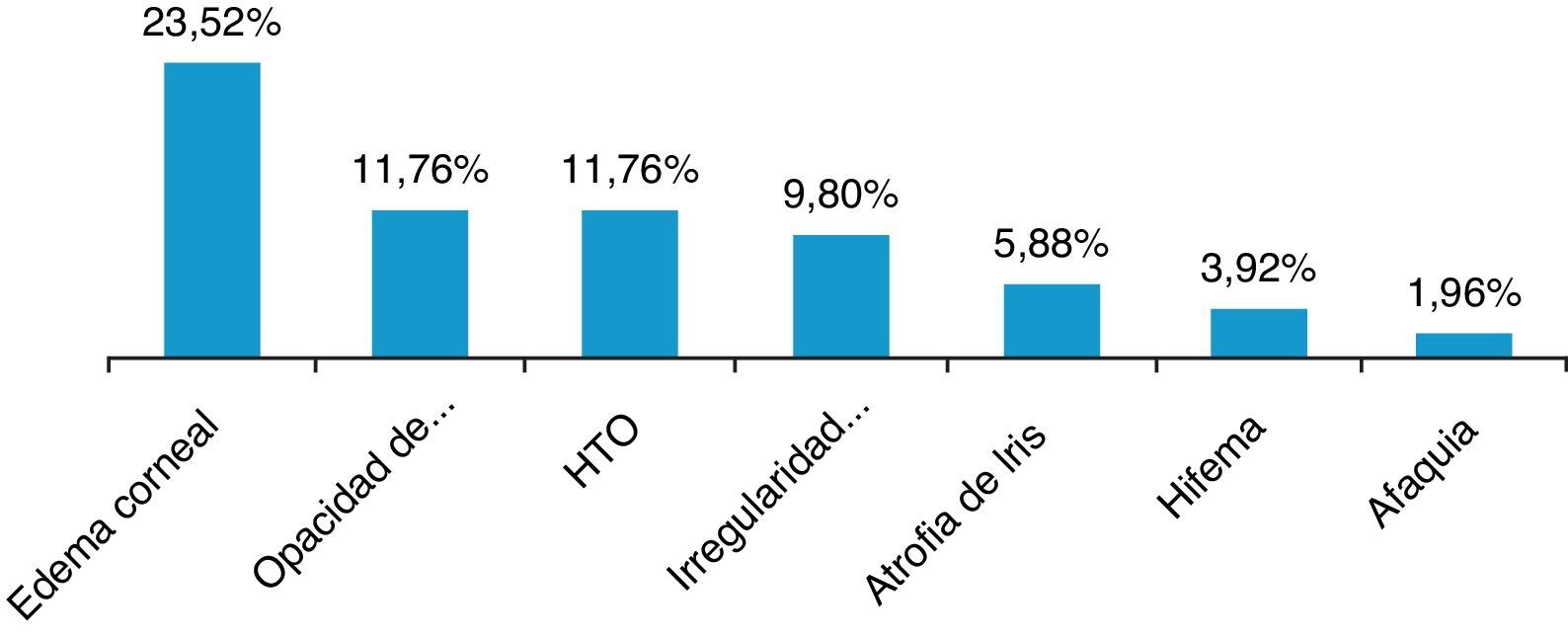
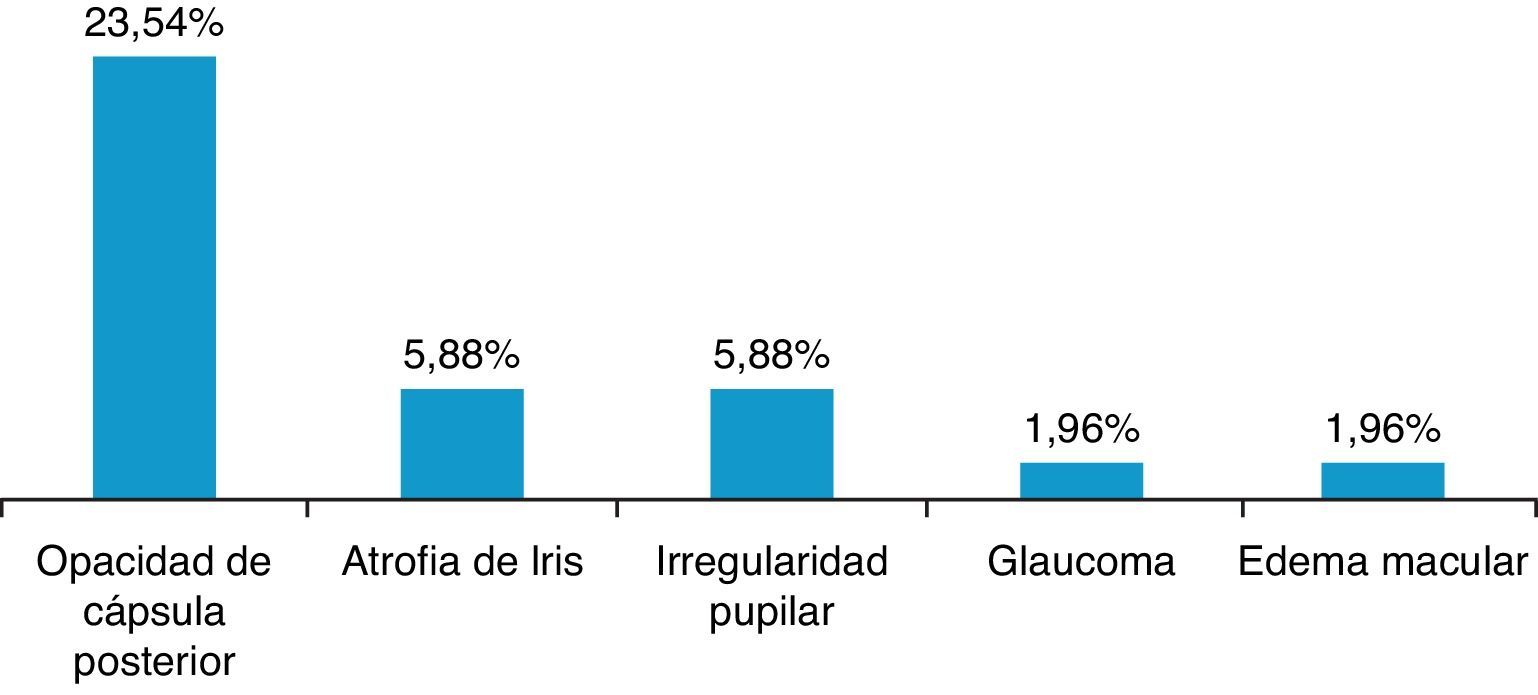
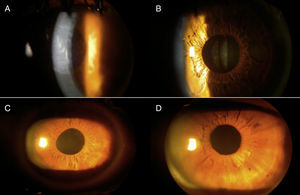
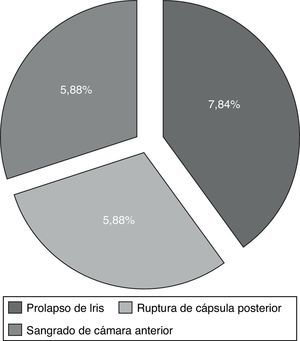
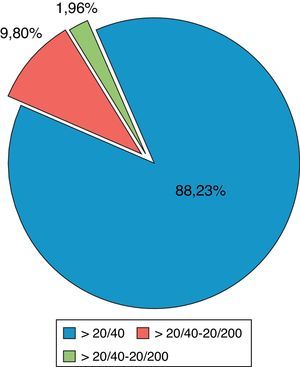
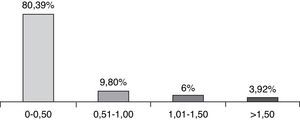
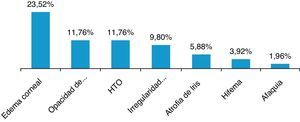
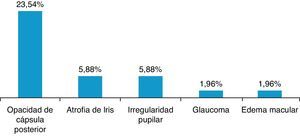
ResultadosSe revisaron 57 expedientes que cumplieron los criterios de inclusión; se eliminaron 6 casos, uno por presentar degeneración macular relacionada con la edad tipo exudativa, 2 por glaucoma primario de ángulo abierto severo, y 3 por no contar con expediente clínico completo. Se incluyeron un total de 51 ojos (32 derechos y 19 izquierdos), en el mismo número de pacientes; 28 hombres (54.9%) y 23 mujeres (45.09%), con una edad promedio de 71.4 años (entre 45-87 años); con un seguimiento promedio de 7.4 meses (6-9 meses). Siete pacientes (13.72%) presentaron complicaciones intraoperatorias (fig. 5); 4 pacientes (7.84%) tuvieron prolapso de iris, 3 pacientes durante la extracción del núcleo(caso 7, 14 y 19), y uno durante la aspiración de restos corticales (caso 6); 3 pacientes (5.88%) presentaron sangrado de cámara anterior (esto posterior a la extracción del núcleo), 2 casos asociados a prolapso de iris (caso 7 y 19), esta complicación se resolvió inyectando viscoelástico en cámara anterior generando un taponamiento mecánico, manteniéndolo durante 2min, y posteriormente realizando lavado con SSB. En 3 pacientes (5.88%) se presento rotura de cápsula posterior, en todos los casos durante la luxación del núcleo a cámara anterior, con la necesidad de realizar vitrectomía manual; esto ocurrió en el caso 2, donde se coloco lente intraocular plegable de 3 piezas en sulcus ciliar; en el caso 3, se colocó lente de cámara anterior de polimetilmetacrilato por no contar con remanente capsular; en el caso 13, se presentó rotura y desinserción capsular, se dejó afaco, por no contar con lente de cámara anterior indicado(se realizó implante secundario de cámara anterior a las 2 semanas postoperatorias). En el 9.8% de los casos no se logró un afrontamiento conjuntival con cauterio (2 intentos), por lo que se colocó un punto simple de poliglactin 910 8-0 (Vicryl), que fue retirado a la semana posterior a la cirugía. Se evaluó la AVMC al mes posterior a la cirugía (fig. 6), observando que 45 pacientes (88.23%) alcanzaron una AVMC≥20/40, siendo el 74.50% de 20/20; 5 pacientes con AVMC entre 20/40 y 20/200, y solo uno con<20/200 (caso 13). El astigmatismo quirúrgico inducido promedio al mes postoperatorio fue de 0.70 dioptrías (D); el 80.39% es≤0.50 D; solo 2 pacientes con>1.50 D (fig. 7). Dentro de las complicaciones en el postoperatorio inmediato (primeros 7 días posquirúrgicos) (fig. 8) (fig. 7), el 23.52% presentó edema corneal estromal, siendo el 83.33% de estos casos≤2+ de 4 (evaluación objetiva); el 11.76% presento algún grado de opacidad de cápsula posterior; el 11.76% hipertensión intraocular (≥21mmHg por tonometría de aplanación de Goldmann) transitoria que respondió adecuadamente con tratamiento médico; atrofia del iris menor a 3 horarios en los meridianos de X a II en el 5.88%, esto en los pacientes con prolapso transquirúrgico de iris; hifema grado i en 2 pacientes, el cual se resolvió en una semana. La hiperemia conjuntival superior se resolvió en todos los casos dentro del primer mes postoperatorio (fig. 8). La complicación postoperatoria tardía (después de 7 días postoperatorios, con un corte a los 6 meses) más frecuente fue la opacidad de cápsula posterior en el 23.54% (fig. 9); seguido por atrofia del iris e irregularidad pupilar en el 5.88%; en un paciente (caso 13) se presentó glaucoma secundario, después de 3 semanas posquirúrgicas, refractario a tratamiento médico, en el cual se necesitó realizar trabeculectomía con mitomicina C a las 6 semanas posquirúrgicas, siendo fallida, y terminando en ciclocrioterapia a las 18 semanas postoperatorias; el caso 23 presentó edema macular quístico, diagnosticado clínicamente y por fluorangiografía a las 8 semanas postoperatorias, resolviéndose satisfactoriamente a las 14 semanas, con administración de antiinflamatorio no esteroideo tópico, y una aplicación de esteroide periocular (acetato de metilprednisolona 40mg/ml).
DiscusiónLa extracción de catarata usando anestesia tópica es más demandante para el cirujano ya que requiere mayor habilidad, y cuando se inicia con esta técnica se pueden registrar dificultades hasta en el 40% de los casos29. La seguridad y eficacia de la anestesia tópica en cirugía de catarata es comparable con el bloqueo retro o peribulbar en cirujanos experimentados, ganando popularidad en los años recientes. La mayoría de los estudios que se han publicado al respecto han sido realizados por oftalmólogos con experiencia en facoemulsificación bajo anestesia tópica; hay pocos estudios en los que los residentes realizan los procedimientos, siendo limitados los reportes utilizando la técnica MSICS. Se ha recomendado que una alternativa a la facoemulsificación para el manejo de catarata blanca, brunescente y negra, es la cirugía manual; dicha decisión debe ser tomada previamente o durante el procedimiento30, ya que una técnica automatizada puede llevar al aumento innecesario de la incidencia de complicaciones como dehiscencia zonular, rotura de cápsula posterior, cristalino o fragmentos en cavidad vítrea, así como daño endotelial por los fragmentos del cristalino y el excesivo uso de ultrasonido31,32. La tasa de rotura de cápsula posterior en MSICS bajo anestesia tópica con o sin lidocaína intracameral suplementaria varía del 0 al-4.1%19,21,22; en facoemulsificación por residentes bajo anestesia tópica varía del 6 al 10.95%23,24,28, Singh et al.33 reportan un 8.1% de pérdida vítrea en cirugías con técnica MSICS bajo bloqueo retrobulbar realizadas por residentes y médicos adscritos, sin existir diferencia estadísticamente significativa entre ambos grupos34; Venkatesh et al. reportan una incidencia del 4% en MSICS para catarata blanca35, mientras que Chakrabarti et al. registran un 1.89% en el mismo tipo de pacientes31. Los resultados obtenidos se encuentran entre estos parámetros, siendo la luxación del núcleo el principal paso donde se presenta, similar a lo encontrado por Bayramlar et al.28. Haciendo un análisis de los 3 casos que presentaron sangrado intraoperatorio de cámara anterior (2 asociados a prolapso de iris), se identificó que en todos se colocó un lente intraocular + 30D, con longitud axial de 20.93 a 21.25mm, asociando este resultado con una cámara estrecha, lo que combinado con un núcleo grande genera dificultad para la manipulación durante su expresión; este resultado se compara con el 5.4% presentado por Gupta et al.19, aunque el origen del sangrado en cámara anterior fueron los vasos del túnel esclerocorneal. La incidencia de endoftalmitis secundaria a cirugía de catarata varía entre el 0.07-0.13%, siendo del 0.07% para extracción extracapsular de catarata convencional y del 0.12% para facoemulsificación36,37, con un riesgo 3 a 4 veces mayor por el hecho de no utilizar sutura en las incisiones; esto genera gran debate al respecto38,39, motivo por el cual se decide colocar sutura en el túnel esclerocorneal independientemente de sus características auto sellables, además de que en el estudio publicado previamente por Arrazola Vázquez et al.10 el 10% de los casos presentó prolapso de iris posquirúrgico, y posterior a colocación de sutura se redujo a 2.58% en un total de 252 casos consecutivos (datos no publicados). La dificultad para realizar cirugía de catarata bajo anestesia tópica está en relación con el dominio de la técnica sin contar con acinesia ocular, describiéndose que la curva para lograr un adecuado control se adquiere en promedio después de 20 procedimientos29; esto tiene relación con este estudio, ya que después del caso 19 no se presentaron complicaciones transquirúrgicas. Khanna et al. en su estudio de MSICS versus facoemulsificación por residentes bajo anestesia peribulbar y colocación de seda 4-0 en recto superior, reportan una AVMC≥20/40 del 84.9% para MSICS y del 88% para facoemulsificación, sin ser estadísticamente significativa esta diferencia(p=0.09) a pesar de presentar mayor numero de complicaciones en el grupo de MSCIS (15.1% versus 7.1% en facoemulsificación, p<0.001)40. La AVMC≥20/40 de este estudio (88.23%) es comparable con la reportada en facoemulsificación por residentes bajo anestesia tópica, que oscila del 86.6 al 92.9%, obteniendo mejores resultados comparado con aquellos bajo bloqueo retro o parabulbar, aunque sin ser estadísticamente significativos23,24,30. En MSICS se ha registrado AVMC≥20/40 hasta en el 96% de los casos realizados por residentes, y en el 94-97.1% en catarata blanca, brunescente y negra, realizadas por cirujanos expertos; ambos grupos bajo bloqueo retro o parabulbar10,35–41. Se ha reportado que aun en presencia de perdida vítrea, si se realiza un adecuado manejo de dicha complicación, la AVMC es≥20/30 en el 85% a las 6 semanas en el postoperatorio34. El astigmatismo quirúrgico inducido en MSICS colocando sutura en el túnel esclerocorneal se ha reportado en 0.41-1D con incisiones de 6-6.5mm28,32; sin sutura varía desde 0.20 a 1.45D10,41, siendo menor cuando se realiza el túnel esclerocorneal temporal superior. Se describen variaciones de acuerdo al tamaño de la incisión, siendo el promedio de 0.6±0.3D para 6mm, de 0.75±0.67 para 6.5mm y de 1.36±0.77 para 7mm; por lo que tal vez los casos presentados en este estudio con astigmatismo>1.50D pueden ser asociados a la realización inadvertida de una incisión>6.5mm42. La principal complicación en el postoperatorio inmediato fue el edema corneal (23.54%), equiparable a lo descrito en extracción de catarata negra, brunescente o blanca(13-35%)28,35–41, aunque al realizar un análisis de los diferentes estudios reportan menor incidencia en MSICS (19.6%)27 versus facoemulsificación (28.1%)33, lo que apoya el criterio de realizar en este tipo de cataratas cirugía manual. La elevación de la presión intraocular se ha reportado en el 2.3-9.8% de todas las extracciones de catarata43,44, con un pico a las 3-7h después de la cirugía y persistiendo durante las primeras 24h; se ha relacionado con el proceso inflamatorio en cámara anterior con aumento de la liberación de prostaglandinas, tamaño de la capsulorrexis, tipo de procedimiento realizado y retención de material viscoelástico45–48. Cuando el procedimiento es realizado por residentes puede aumentar su incidencia, oscilando de un 11.8%49 hasta un 22%, siendo el 63%≤30mmHg, asociándose principalmente el antecedente de glaucoma, hipertensión ocular y mayor longitud axial50. En el presente estudio, la principal asociación fue la retención de material viscoelástico en cámara anterior, visualizado directamente por biomicroscopia en la mayoría de los casos. La incidencia de opacidad de la cápsula posterior se ha descrito hasta en el 50% de las cirugías de catarata51,52; Ruit et al. reportan una incidencia del 43.5% a 6 meses con MSICS5, encontrando el presente estudio una incidencia menor a la reportada. La incidencia de edema macular quístico clínico varia del 0-6%, y hasta en el 50% con fluorangiografía53; se reporta un 3.9-5% de edema macular quístico en cirugías realizadas por residentes, sin existir diferencia estadísticamente significativa por el tipo de anestesia empleada23; el caso registrado en este estudio se resolvió con el tratamiento empleado, dejando como secuela cambios atróficos en el epitelio pigmentado de la retina a nivel foveal, con una AVMC de 20/50.
ConclusiónDurante la formación de un oftalmólogo, la diversidad de técnicas quirúrgicas adquiridas ofrece múltiples benéficos, ya que le permite elegir la mejor opción en cada caso. La MSICS permanece como una alternativa actual y eficaz a la facoemulsificación, tanto cuando se realiza por cirujanos expertos como en entrenamiento, ofreciendo resultados visuales similares a los reportados en la literatura por facoemulsificación y MSICS con diversas técnicas anestésicas. El hecho de utilizar anestesia tópica/intracameral no modifica la tasa de complicaciones intraoperatorias, observando que se mantiene la curva de dificultad en los primeros 20 casos, al igual que lo reportado en facoemulsificación por cirujanos expertos cuando se pasa de utilizar bloqueo paraocular a anestesia tópica. Las complicaciones observadas en el postoperatorio tardío no se relacionan con la experiencia del cirujano, el tipo de anestesia o la técnica empleada, presentándose con la misma frecuencia que en las diversas modalidades de extracción de catarata. La mayoría de las descripciones internacionales describen la técnica sin utilizar sutura en el túnel esclerocorneal, siendo este uno de los beneficios adiciones sobre la extracción extracapsular convencional y uno de los puntos a favor para la utilización de la MSICS como alternativa a la facoemulsificación; en este estudio se observó un astigmatismo quirúrgico inducido promedio de 0.070D, comparado con el 0.87D promedio registrado en la serie realizada previamente en el mismo hospital por residentes sin colocar sutura10. Estos datos, en la experiencia de los residentes de nuestra institución no presenta una diferencia que se vea reflejada en el resultado visual de los pacientes, ya que la sutura no tiene directamente la intención de cerrar la herida, sino de disminuir la posibilidad de su dehiscencia; reduciendo la proporción en el tipo de población que se maneja de prolapsos de iris posoperatorios, lo que implica un nuevo procedimiento quirúrgico y aumento en la posibilidad de otras complicaciones. Si bien, para generalizar los resultados registrados en el presente estudio se necesita mayor número de casos y un grupo control, se recomienda considerar como alternativa quirúrgica la MSICS bajo anestesia tópica/intracameral para los residentes en entrenamiento en casos de catarata negra, brunescente o blanca.
FinanciamientoLos autores no recibieron patrocinio para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.