Caracterizar el perfil epidemiológico y clínico de los pacientes que acuden a un centro de atención primaria (AP) por trastorno de ansiedad (TA), determinar el manejo terapéutico en la práctica clínica real y evaluar a corto plazo el efecto de las combinaciones de tratamiento más frecuentes, entre las que se incluye la homeopatía.
Pacientes y métodosEstudio epidemiológico, prospectivo y multicéntrico en el que se incluyó información clínica de 110 pacientes bajo la supervisión de 15 médicos de AP familiarizados con el uso de medicamentos homeopáticos. La valoración clínica se realizó mediante la escala de ansiedad de Hamilton, la escala visual analógica de ansiedad y la escala de impresión clínica global de cambio con un seguimiento durante 60 días.
ResultadosLos pacientes con TA fueron mayoritariamente mujeres. Dos tercios padecían TA generalizado o crisis de angustia, y casi un 20% presentaron comorbilidades psicológicas. El tratamiento con varios medicamentos predominó sobre la monoterapia, siendo el más frecuente la combinación de inhibidores selectivos de la recaptación de serotonina, benzodiacepinas y un medicamento homeopático compuesto (27,3%). La evaluación clínica fue favorable, definida por una disminución estadísticamente significativa de la ansiedad, aunque sin presentar diferencias entre las combinaciones de tratamiento.
ConclusionesLos médicos de AP familiarizados con la homeopatía ya integran los agentes homeopáticos como una opción terapéutica más en el tratamiento del TA. En vista de los resultados clínicos favorables conseguidos tanto en monoterapia como en combinación, esta práctica debería ser integrada y normalizada para el manejo de la enfermedad en AP.
To characterise the epidemiological and clinical profile of patients attending a primary care (PC) unit due to anxiety disorder (AD), determine the therapeutic management in real clinical practice, and evaluate the short-term effect of the most frequent combination therapies, including homeopathy.
Patients and methodsEpidemiological, prospective, and multicentre study involving clinical data from 110 patients under supervision of 15 PC physicians who were familiar with the use of homeopathic agents. The clinical evaluation was established by Hamilton Anxiety Scale, Anxiety Visual Analogue Scale, and Clinical Global Impression of Change Scale, over 60 days of follow-up.
ResultsThe patient with AD was predominantly female. Two-thirds experienced generalized AD or panic disorder, and almost 20% had psychological comorbidities. The treatment with several drugs was more frequent than monotherapy, consisting mainly in the combination of selective serotonin reuptake inhibitors, benzodiazepines, and a complex homeopathic drug (27.3%). The clinical evaluation was favourable, defined by a statically significant decrease in anxiety, but with no differences between the combinations of treatments.
ConclusionsPC physicians who are familiar with the use of homeopathic agents already use them as a complementary therapeutic option in the management of AD. According to the favourable clinical results achieved with single as well as combined therapy, this clinical practice should be integrated into the management of AD in PC.
El trastorno de ansiedad (TA) es uno de los trastornos psiquiátricos de mayor prevalencia en la población general1. Se estima que entre el 7,9-14,5% experimenta a lo largo de su vida algún tipo de episodio de ansiedad, siendo la fobia simple la que presenta la mayor prevalencia (7,7%) y la agorafobia sin trastorno de pánico (0,9%) la menor2–4. Salvo para fobia social y trastorno obsesivo-compulsivo, el TA es más frecuente en mujeres que en varones. La ansiedad se asocia con un mayor riesgo de presentar otras enfermedades (como la depresión, las enfermedades cardiovasculares o incluso el desarrollo de cáncer)5–7. Además deteriora la capacidad funcional psicosocial empeorando la calidad de vida de las personas8,9. Por ello, no es de extrañar que en los últimos años el número de casos atendidos en atención primaria (AP) haya ido en aumento10,11. El diagnóstico del TA se establece principalmente siguiendo los criterios de alguna de las clasificaciones internacionales de mayor relevancia: la cuarta edición revisada del Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-IV-TR) o la décima revisión de la Clasificación Internacional de las Enfermedades (CIE-10)12–14; además de excluir aquellas patologías que cursan con ansiedad secundaria (como la depresión, la enfermedad de Parkinson, el hipertiroidismo o la anemia)15–17. Las estrategias de tratamiento han ido modificándose a lo largo de los últimos años18. La falta de respuesta a los tratamientos de primera línea en el 25% de los pacientes, junto con la aparición de determinados efectos secundarios farmacológicos (como náuseas, mareos, fatiga, insomnio o dolores de cabeza), ha hecho necesario tener que combinar varias estrategias terapéuticas para obtener mejores resultados19. En general, el manejo del TA incluye el tratamiento farmacológico, la psicoterapia, o la combinación de ambos20. Los inhibidores selectivos de la recaptación de serotonina (ISRS) y los inhibidores selectivos de la recaptación de serotonina y noradrenalina (ISRSNA) constituyen la primera línea de tratamiento farmacológico. Cuando surge resistencia, se recomienda el uso de benzodiacepinas (BZD) en pacientes que no tengan historia previa de abuso de BZD, alcohol u otras sustancias psicoactivas19. Sin embargo, estos fármacos provocan efectos secundarios que afectan a la calidad de vida de los pacientes y que, en ciertas situaciones, requieren la suspensión del tratamiento antes de alcanzar su objetivo terapéutico. Esto ha llevado a la búsqueda de alternativas adyuvantes (como la homeopatía, la fitoterapia y la oligoterapia) que permiten reducir los síntomas de la ansiedad sin aminorar la calidad de vida de los pacientes21,22. A pesar de que estas opciones terapéuticas son cada vez más solicitadas entre la población general y entre aquellos que presentan ansiedad, hay poca información que avale su uso para el manejo del TA, y la que hay es a veces contradictoria. Por ello, el objetivo del presente estudio es caracterizar el perfil epidemiológico y clínico de los pacientes que acuden a un centro de AP por TA, determinar el manejo terapéutico en la práctica clínica real y evaluar a corto plazo el efecto de las combinaciones de tratamiento más frecuentes, entre las que se incluye la homeopatía.
Pacientes y métodosEstudio epidemiológico, prospectivo y multicéntrico con pacientes de las consultas de 15 médicos generales o de familia, familiarizados con los medicamentos homeopáticos y procedentes de 13 centros de AP de la comunidad autónoma “Región de Murcia”. Aunque inicialmente estaban previstos 100 pacientes, finalmente se reclutó a 110. El estudio se realizó entre abril y julio de 2010. Se realizaron 3 evaluaciones: una en la primera visita (día 0); otra a los 30 días, y finalmente una tercera a los 60 días. Los criterios de inclusión para participar en el estudio fueron: personas de ambos sexos y de cualquier edad, sin antecedentes de TA o bien con antecedentes de TA y que acudían al centro por un episodio nuevo de ansiedad. Se exigió la firma de consentimiento informado. Se excluyó del estudio a aquellos pacientes con enfermedades crónicas graves o terminales en los que no fuera posible la evaluación clínica durante el seguimiento; pacientes con alteraciones psiquiátricas no relacionadas con el TA, excepto aquellas que pudieran desembocar en TA secundarios; pacientes con trastorno por dependencia a algún fármaco psicoactivo, y pacientes con discapacidad sensorial grave (visual y/o auditiva) que impidiese una evaluación clínica adecuada. El diagnóstico de TA se estableció siguiendo los criterios de DSM-IV-TR13. Todos los procedimientos se llevaron a cabo de acuerdo a las normas establecidas por el Comité Ético de Investigación Clínica del Hospital Clínic de Barcelona.
Evaluación clínica de los pacientes y variables analizadasEn la visita inicial en la consulta de AP se recopilaron los datos sociodemográficos y clínicos de los pacientes. En ese momento se realizó la valoración inicial de la situación clínica del paciente mediante la escala de ansiedad de Hamilton (HAM-A) y la escala visual analógica de ansiedad (EVA). La HAM-A es una escala validada de 14 ítems que evalúa el grado de ansiedad del paciente23. Cada ítem se puntúa valorando tanto la intensidad como la frecuencia con un valor entre 0 y 4 puntos. La escala EVA es un instrumento que, en nuestro estudio, se ha utilizado para medir el nivel percibido de ansiedad por el paciente24. Consiste en una línea de 100mm, con un extremo señalando la situación ideal y el otro la peor, sobre la que el paciente marca el punto que mejor describe su situación.
El seguimiento clínico del paciente consistió en la valoración del estado del TA (escalas HAM-A y EVA) tras un período de 30 y 60 días. Los cambios inducidos por los tratamientos, tanto en el día 30 como en el 60, fueron evaluados por los investigadores con respecto a la situación basal mediante la escala de impresión clínica global de cambio (CGI-C). La CGI-C consiste en un cuestionario de 3 ítems que utiliza una escala Likert de 7 puntos para valorar la gravedad de una enfermedad en un momento del seguimiento con respecto a una evaluación anterior25. Cada uno de los 7 puntos se evalúa de manera independiente y la escala no ofrece un resultado global. Para el estudio se descartaron los ítems relacionados con eficacia y seguridad del tratamiento, que no eran aplicables, y se mantuvo únicamente el ítem referente a la variación de la situación global de la enfermedad.
Análisis de los datosLa evolución de las puntuaciones de las escalas HAM-A, EVA y CGI-C en los 3 puntos temporales (basal, día 30 y día 60) se analizó para la muestra global y según las 4 combinaciones de tratamiento más prescritas, es decir: a) ISRS + BZD + medicamento homeopático (MH) (en la mayoría de casos se utilizó un mismo MH compuesto por: Aconitum napellus 6CH, Atropa belladona 6CH, Calendula officinalis 6CH, Chelidonium majus 6CH, Abrus precatorius 6CH, y Viburnum opulus 6CH); b) BZD + MH; c) ISRS + BZD, y d) solo MH. Los pacientes con una combinación diferente no formaron parte de este subanálisis. Las variables categóricas se expresaron como frecuencias absolutas seguidas del valor relativo entre paréntesis (%). Las puntuaciones de las escalas HAM-A y EVA se expresaron como mediana junto con el rango intercuartílico (RIC). La comparación de las proporciones se realizó mediante el test de la Chicuadrado y el test de la t de Student (para los datos independientes y apareados) y mediante el análisis de varianza (ANOVA) para las variables con más de 2 categorías. La significación estadística se estableció en un valor p ≤0,05. Los análisis se llevaron a cabo con el programa SAS 9.2.
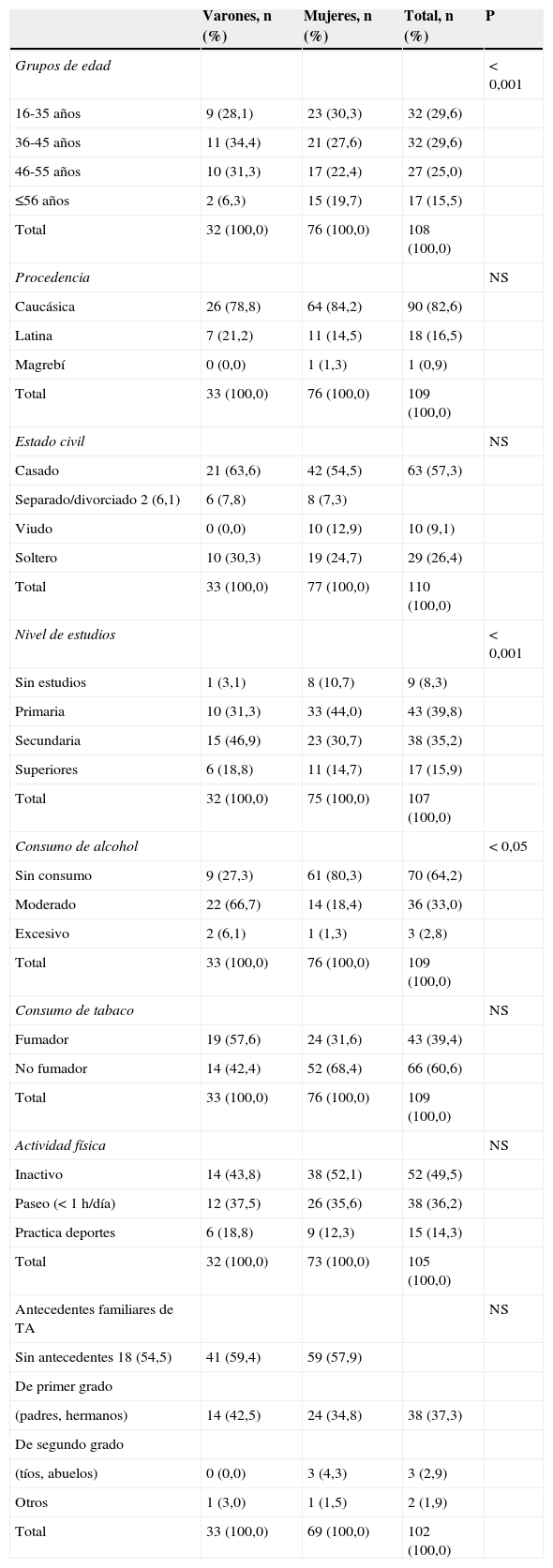
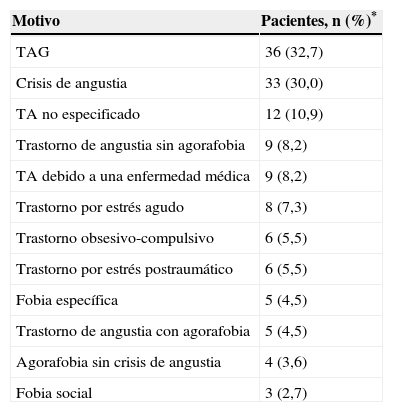
ResultadosPerfil del paciente con trastorno de ansiedadEl 70% de los pacientes con TA que se presentaron en AP eran mujeres. Sus características sociodemográficas y clínicas se presentan en la tabla 1. El principal grupo de edad fue entre 36-45 años (34,4% del total) en los varones y ≤35 años (30,3%) en las mujeres. La mayoría de los pacientes eran caucásicos, casados y con un nivel de estudios de secundaria en varones (46,9%) y de primaria en mujeres (44,0%). El 66,7% de los varones reconocía tener un consumo moderado de alcohol y el 57,6% era fumador. En las mujeres, un 80,3% no consumía alcohol y un 68,4% se declaró no fumadora (o exfumadora de más de 1 año). La mayor parte de los pacientes o no realizaba actividad física (49,5%) o paseaba diariamente durante menos de 1 h (36,2%). Desde un punto de vista clínico, más de la mitad de los varones (54,5%) y de las mujeres (59,4%) no tenían antecedentes familiares de TA. Sin embargo, el 42,5% de los varones y el 34,8% de las mujeres poseían antecedentes de primer grado (padres, hermanos). Tal como se muestra en la tabla 2, utilizando aquellos recogidos en el DSM-IV, los diagnósticos por los que los pacientes acudieron a consulta en el momento inicial fueron: TA generalizado (32,7% de los pacientes), crisis de angustia (30%) y TA no especificado (10,9%). El 80,9% de los pacientes presentaba un único trastorno, aunque en el 12,7% hubo asociación de 2 comorbilidades psicológicas, en el 4,5% de 3 y en el 0,9% de 4.
Características sociodemográficas y clínicas de los pacientes con trastorno de ansiedad
| Varones, n (%) | Mujeres, n (%) | Total, n (%) | P | |
|---|---|---|---|---|
| Grupos de edad | < 0,001 | |||
| 16-35 años | 9 (28,1) | 23 (30,3) | 32 (29,6) | |
| 36-45 años | 11 (34,4) | 21 (27,6) | 32 (29,6) | |
| 46-55 años | 10 (31,3) | 17 (22,4) | 27 (25,0) | |
| ≤56 años | 2 (6,3) | 15 (19,7) | 17 (15,5) | |
| Total | 32 (100,0) | 76 (100,0) | 108 (100,0) | |
| Procedencia | NS | |||
| Caucásica | 26 (78,8) | 64 (84,2) | 90 (82,6) | |
| Latina | 7 (21,2) | 11 (14,5) | 18 (16,5) | |
| Magrebí | 0 (0,0) | 1 (1,3) | 1 (0,9) | |
| Total | 33 (100,0) | 76 (100,0) | 109 (100,0) | |
| Estado civil | NS | |||
| Casado | 21 (63,6) | 42 (54,5) | 63 (57,3) | |
| Separado/divorciado 2 (6,1) | 6 (7,8) | 8 (7,3) | ||
| Viudo | 0 (0,0) | 10 (12,9) | 10 (9,1) | |
| Soltero | 10 (30,3) | 19 (24,7) | 29 (26,4) | |
| Total | 33 (100,0) | 77 (100,0) | 110 (100,0) | |
| Nivel de estudios | < 0,001 | |||
| Sin estudios | 1 (3,1) | 8 (10,7) | 9 (8,3) | |
| Primaria | 10 (31,3) | 33 (44,0) | 43 (39,8) | |
| Secundaria | 15 (46,9) | 23 (30,7) | 38 (35,2) | |
| Superiores | 6 (18,8) | 11 (14,7) | 17 (15,9) | |
| Total | 32 (100,0) | 75 (100,0) | 107 (100,0) | |
| Consumo de alcohol | < 0,05 | |||
| Sin consumo | 9 (27,3) | 61 (80,3) | 70 (64,2) | |
| Moderado | 22 (66,7) | 14 (18,4) | 36 (33,0) | |
| Excesivo | 2 (6,1) | 1 (1,3) | 3 (2,8) | |
| Total | 33 (100,0) | 76 (100,0) | 109 (100,0) | |
| Consumo de tabaco | NS | |||
| Fumador | 19 (57,6) | 24 (31,6) | 43 (39,4) | |
| No fumador | 14 (42,4) | 52 (68,4) | 66 (60,6) | |
| Total | 33 (100,0) | 76 (100,0) | 109 (100,0) | |
| Actividad física | NS | |||
| Inactivo | 14 (43,8) | 38 (52,1) | 52 (49,5) | |
| Paseo (< 1 h/día) | 12 (37,5) | 26 (35,6) | 38 (36,2) | |
| Practica deportes | 6 (18,8) | 9 (12,3) | 15 (14,3) | |
| Total | 32 (100,0) | 73 (100,0) | 105 (100,0) | |
| Antecedentes familiares de TA | NS | |||
| Sin antecedentes 18 (54,5) | 41 (59,4) | 59 (57,9) | ||
| De primer grado | ||||
| (padres, hermanos) | 14 (42,5) | 24 (34,8) | 38 (37,3) | |
| De segundo grado | ||||
| (tíos, abuelos) | 0 (0,0) | 3 (4,3) | 3 (2,9) | |
| Otros | 1 (3,0) | 1 (1,5) | 2 (1,9) | |
| Total | 33 (100,0) | 69 (100,0) | 102 (100,0) |
NS: no signifi TA: trastorno de ansiedad.
Motivos por los que se acudió a consulta de atención primaria en la visita inicial
| Motivo | Pacientes, n (%)* |
|---|---|
| TAG | 36 (32,7) |
| Crisis de angustia | 33 (30,0) |
| TA no especificado | 12 (10,9) |
| Trastorno de angustia sin agorafobia | 9 (8,2) |
| TA debido a una enfermedad médica | 9 (8,2) |
| Trastorno por estrés agudo | 8 (7,3) |
| Trastorno obsesivo-compulsivo | 6 (5,5) |
| Trastorno por estrés postraumático | 6 (5,5) |
| Fobia específica | 5 (4,5) |
| Trastorno de angustia con agorafobia | 5 (4,5) |
| Agorafobia sin crisis de angustia | 4 (3,6) |
| Fobia social | 3 (2,7) |
TA: trastorno de ansiedad; TAG: trastorno de ansiedad generalizado.
*Un individuo pudo acudir a consulta por más de una causa es- tablecida (multirrespuesta).
En la tabla 3 se muestran las principales combinaciones de tratamientos que se siguieron durante el estudio. Fueron las siguientes: ISRS + BZD + MH (27,3%); BZD + MH (16,4%); solo MH (10,0%), e ISRS + BZD (10,0%). A lo largo
Tratamientos registrados durante el estudio
| Totala, n (%) | |
|---|---|
| Tratamientos principales | |
| Que incluyen MHb | 82 (74,5) |
| Que incluyen BZD | 81 (73,6) |
| Que incluyen ISRS | 61 (55,5) |
| Que incluyen ISRSNA | 32 (29,1) |
| ISRS + BZD + MH | 30 (27,3) |
| BZD + MH | 18 (16,4) |
| MH | 11 (10,0) |
| ISRS + BZD | 11 (10,0) |
| ISRS + BZD + MH + ISRSNA | 10 (9,1) |
| ISRSNA | 10 (9,1) |
| ISRSNA + BZD + MH | 7 (6,4) |
| ISRS + MH | 5 (4,6) |
| ISRS + ISRNA + BZD | 3 (2,7) |
| BZD | 1 (0,9) |
| ISRS | 1 (0,9) |
| BZD + ISRSNA | 1 (0,9) |
| ISRS + ISRSNA + MH | 1 (0,9) |
| Ninguno | 1 (0,9) |
| Tratamientos adyuvantes no farmacológicos | 14 (12,7) |
| Otras terapias | 37 (33,6) |
| Psicoterapia + hipnoterapia | 17 (46,0) |
| Psicoterapia + hipnoterapia + técnicas de relajación | 10 (27,0) |
| Psicoterapia + técnicas de relajación | 5 (13,5) |
| Psicoterapia + técnicas de relajación + terapia de la conducta | 2 (5,4) |
| Psicoterapia + terapia cognitiva + terapia de la conducta | 1 (2,7) |
| Psicoterapia + hipnoterapia + terapia de la conducta | 1 (2,7) |
| Psicoterapia + terapia de la conducta | 1 (2,7) |
BZD: benzodiacepinas; ISRS: inhibidores selectivos de la recaptación de serotonina; ISRSNA: inhibidores selectivos de la recaptación de serotonina y noradrenalina; MH: medicamento homeopático.
aN = 110.
bEn la mayoría de los casos se utilizó el mismo compuesto.
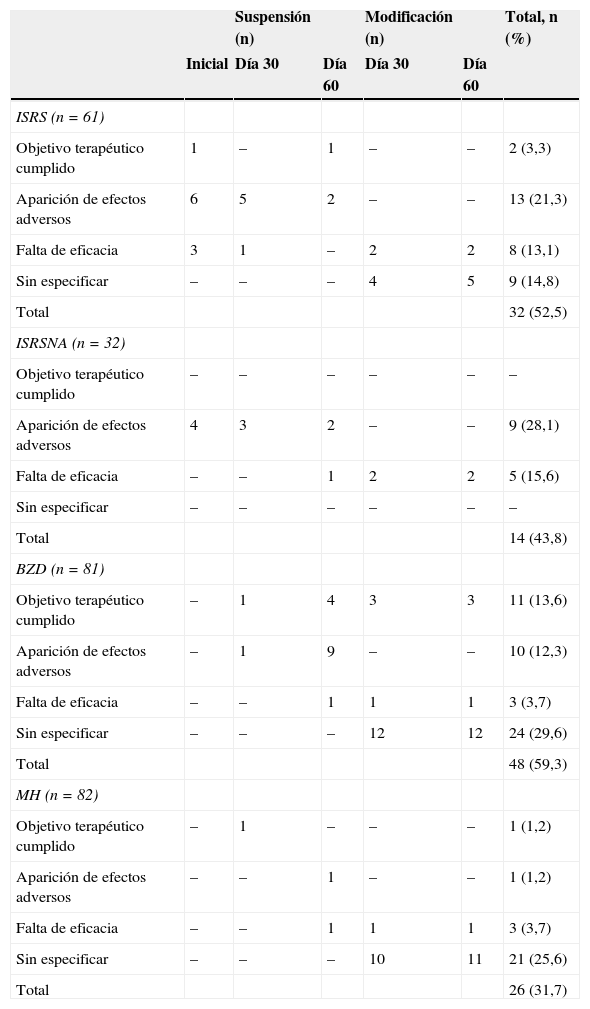
del estudio, el MH se integró al tratamiento en el 74,5% de los pacientes. En la visita basal, el 12,7% de los pacientes tomaba tratamientos complementarios (sobre todo homeopatía, fitoterapia, oligoelementos y complementos nutricionales). A lo largo del estudio, el 50,0% de los pacientes siguieron terapias coadyuvantes, principalmente psicoterapia (52,0%): asociada o no a hipnosis, terapia cognitiva, terapia de la conducta y técnicas de relajación Se estudiaron los motivos de modificación y suspensión de cada tipo de tratamiento. Los motivos de suspensión se clasificaron para cada tipo de medicamento en: objetivo terapéutico cumplido, aparición de efectos adversos, falta de eficacia y sin especificar. Se produjo suspensión o modificación en el 52,5% de los pacientes que recibieron ISRS, en el 43,8% con ISRSNA, en el 59,3% con BZD y en el 31,7% con MH (tabla 4). Entre los motivos de suspensión o mo- dificación de los principales tratamientos, la aparición de efectos adversos se reportó en el 21,3% de los pacientes que recibieron ISRS, en el 28,1% con ISRSNA, en el 12,3% con BZD y en el 1,2% con MH.
Motivos de suspensión o modificación de los principales tratamientos en las distintas visitas
| Suspensión (n) | Modificación (n) | Total, n (%) | ||||
|---|---|---|---|---|---|---|
| Inicial | Día 30 | Día 60 | Día 30 | Día 60 | ||
| ISRS (n = 61) | ||||||
| Objetivo terapéutico cumplido | 1 | – | 1 | – | – | 2 (3,3) |
| Aparición de efectos adversos | 6 | 5 | 2 | – | – | 13 (21,3) |
| Falta de eficacia | 3 | 1 | – | 2 | 2 | 8 (13,1) |
| Sin especificar | – | – | – | 4 | 5 | 9 (14,8) |
| Total | 32 (52,5) | |||||
| ISRSNA (n = 32) | ||||||
| Objetivo terapéutico cumplido | – | – | – | – | – | – |
| Aparición de efectos adversos | 4 | 3 | 2 | – | – | 9 (28,1) |
| Falta de eficacia | – | – | 1 | 2 | 2 | 5 (15,6) |
| Sin especificar | – | – | – | – | – | – |
| Total | 14 (43,8) | |||||
| BZD (n = 81) | ||||||
| Objetivo terapéutico cumplido | – | 1 | 4 | 3 | 3 | 11 (13,6) |
| Aparición de efectos adversos | – | 1 | 9 | – | – | 10 (12,3) |
| Falta de eficacia | – | – | 1 | 1 | 1 | 3 (3,7) |
| Sin especificar | – | – | – | 12 | 12 | 24 (29,6) |
| Total | 48 (59,3) | |||||
| MH (n = 82) | ||||||
| Objetivo terapéutico cumplido | – | 1 | – | – | – | 1 (1,2) |
| Aparición de efectos adversos | – | – | 1 | – | – | 1 (1,2) |
| Falta de eficacia | – | – | 1 | 1 | 1 | 3 (3,7) |
| Sin especificar | – | – | – | 10 | 11 | 21 (25,6) |
| Total | 26 (31,7) |
BZD: benzodiacepinas; ISRS: inhibidores selectivos de la recaptación de serotonina; ISRSNA: inhibidores selectivos de la recaptación de serotonina y noradrenalina; MH: medicamento homeopático.
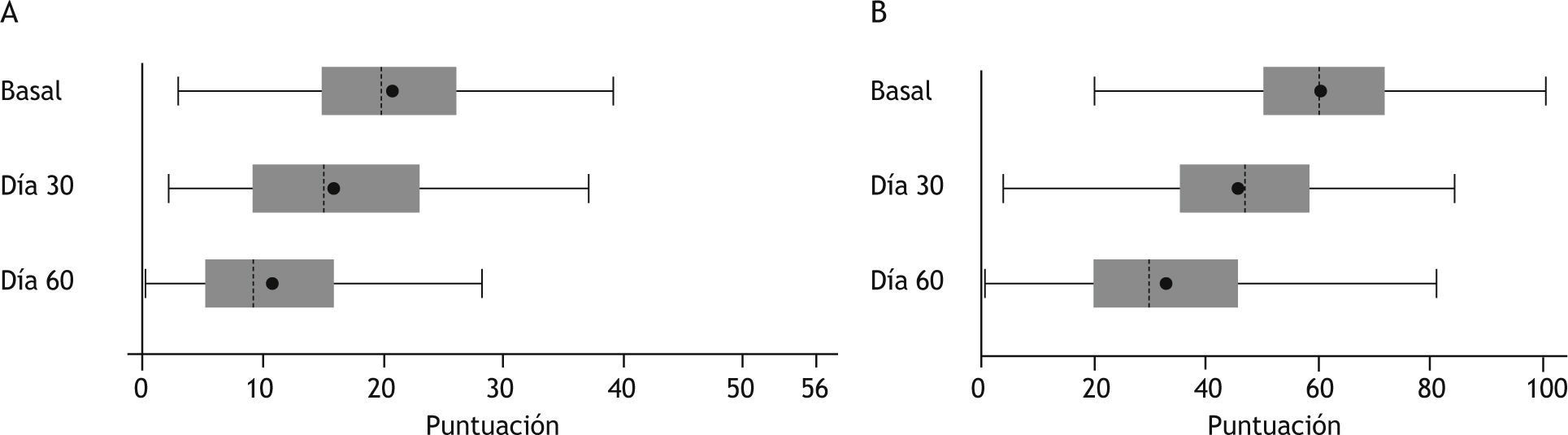
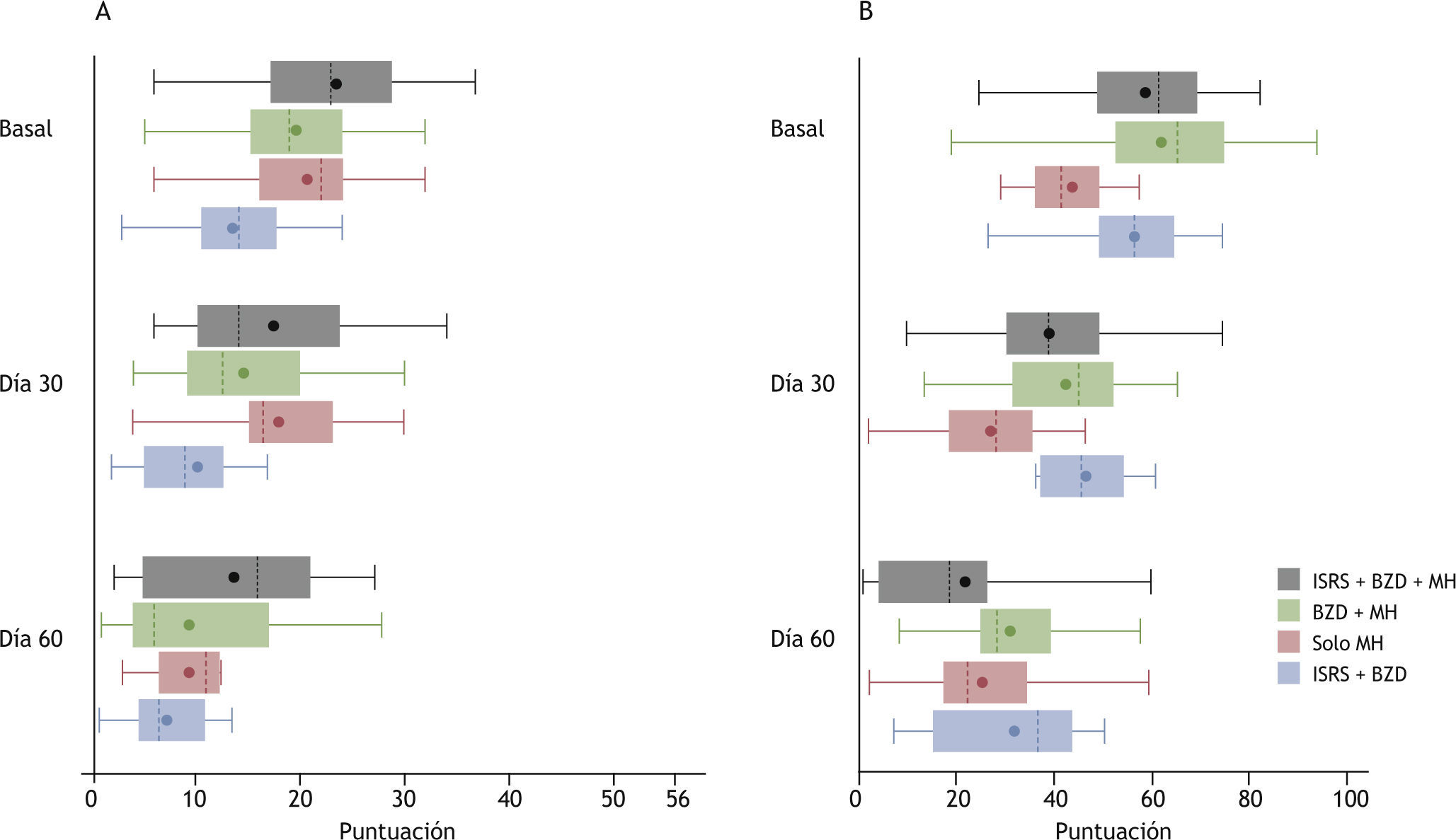
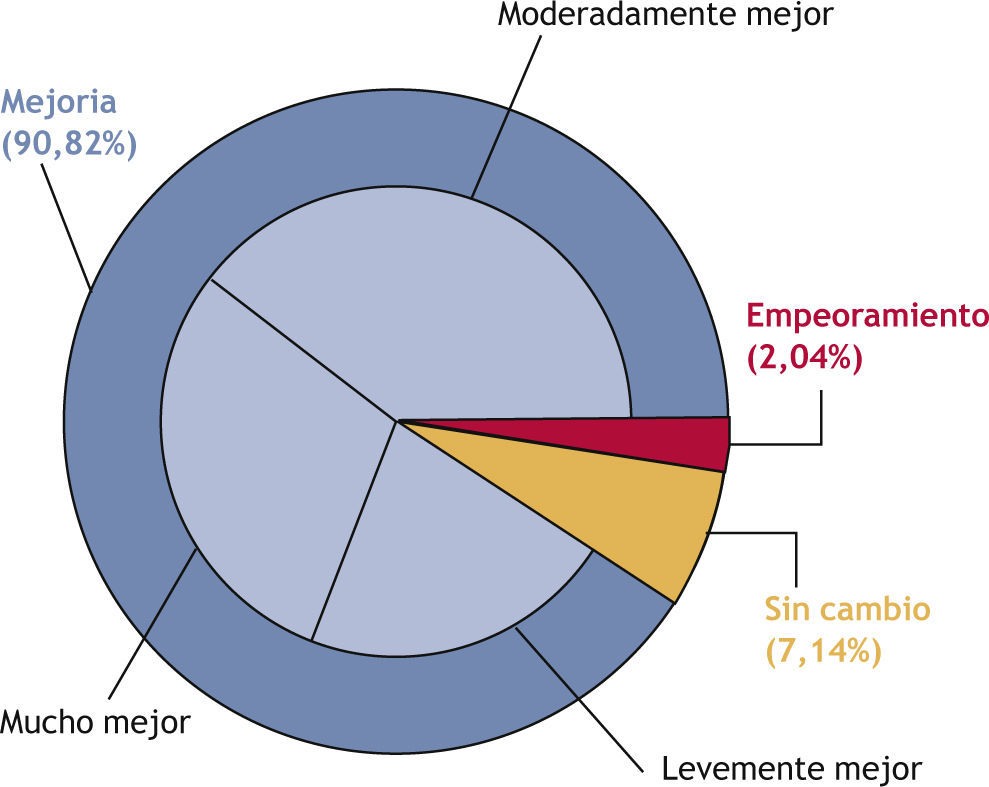
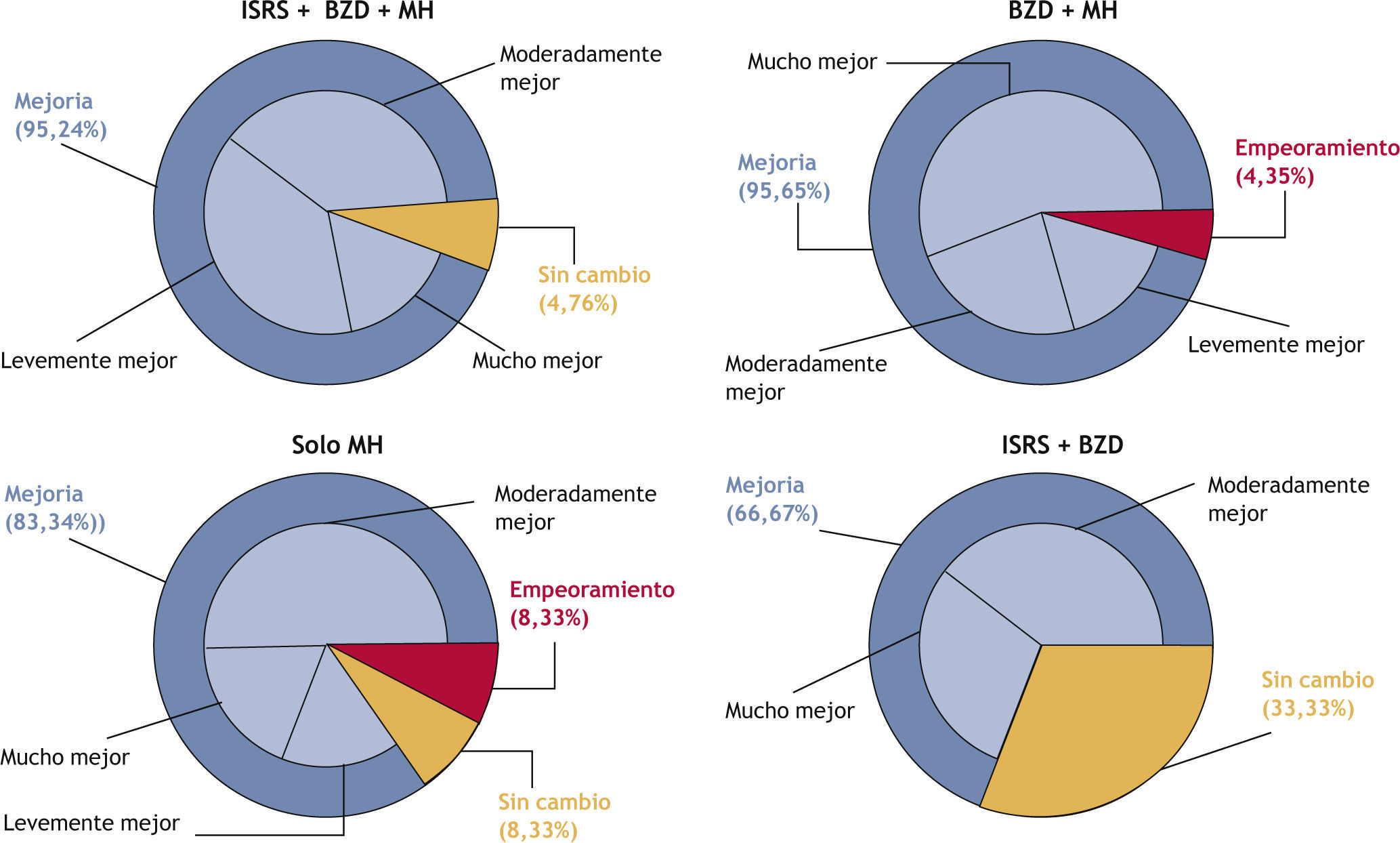
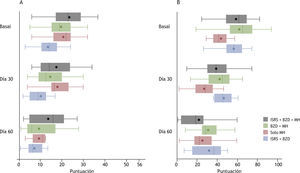
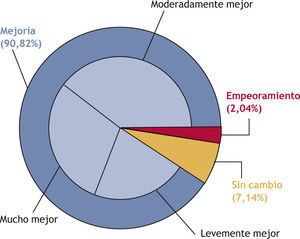
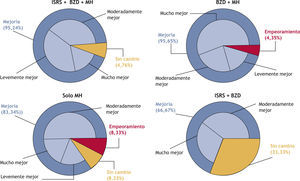
La evolución de las puntaciones de las escalas HAM-A y EVA para la muestra global se encuentra representada en la figuras 1 y 2. Teniendo como referencia la visita inicial (20,54 puntos; RIC, 15,00-26,00) se produjo una reducción de la puntuación de la escala HAM-A tanto en la visita del día 30 (15,00 puntos; RIC, 9,00-23,00) como del 60 (5,00 puntos; RIC, 9,00-16,00). Esta mejoría clínica (10,00 puntos; RIC, 4,00-14,00) fue estadísticamente significativa (t de Student, p < 0,0001). De manera similar, se produjo una reducción en la puntuación de la escala EVA tanto en la visita del día 30 (46,50 puntos; RIC, 35,50-58,00) como del 60 (30,00 puntos; RIC, 20,00-46,00), comparado con la visita inicial (60,00 puntos; RIC, 50,00-72,00). En este caso también esta mejoría clínica (25,00 puntos; RIC, 13,00-38,00) resultó ser estadísticamente signifi (t de Student, p < 0,0001). Considerando las 4 combinaciones más frecuentes de tratamiento, todas presentaron mejoría en las puntuaciones de las escalas HAM-A y EVA durante el seguimiento (fi 2). Se utilizó el test de ANOVA para comparar la variación de las puntuaciones, teniendo en cuenta niveles de ansiedad basal diferentes entre las 4 submuestras. La evolución no presentó diferencias estadísticamente signifi tivas entre ellas. El resultado de la CGI-C para la muestra global de tratamientos se representa en la figura 3. De manera global, se consiguió un 90,82% de mejoría. Sin embargo, en un 7,14% no se produjo cambio alguno y en un 2,04% hubo un empeoramiento. Finalmente, atendiendo a las 4 combinaciones de tratamiento más frecuentes, la combinación ISRS + BZD + MH resultó en un 95,24% de mejoría y un 4,76% sin cambio; la combinación BZD + MH en un 95,65% de mejoría, pero con un 4,35% de empeoramiento; el grupo de MH en un 83,34% de mejoría, un 8,33% sin cambio y un 8,33% de empeoramiento, y la combinación de ISRS + BZD en un 66,67% de mejoría y un 33,33% sin cambio (fig. 4).
Evolución de las puntaciones de la escala de ansiedad de Hamilton (A) y la escala visual analógica de ansiedad (B) según las 4 combinaciones principales de tratamiento: percentil 25 y 75 (extremos de la caja), mediana (línea vertical discontinua), media (círculo), valores mínimo y máximo (extremos de la línea continua horizontal). BZD: benzodiacepinas; ISRS: inhibidores selectivos de la recaptación de serotonina; MH: medicamento homeopático.
Cambios inducidos por las 4 combinaciones principales de tratamiento en los días 30 y 60, con respecto al basal, mediante la escala CGI-C (escala de impresión clínica global de cambio). BZD: benzodiacepinas; ISRS: inhibidores selectivos de la recaptación de serotonina; MH: medicamento homeopático.
El uso de tratamientos complementarios (como la homeopatía, la fitoterapia o la oligoterapia) para el tratamiento del TA está cada vez más extendido. No obstante, hay pocos estudios que caractericen su selección como opción terapéutica en la práctica clínica real de AP y muestren los resultados de su integración en el manejo de la ansiedad. Los resultados del presente estudio demuestran esta tendencia y corroboran el interés del uso de la homeopatía para el TA a corto plazo sin condicionar la calidad de vida del paciente.
Según los resultados obtenidos en este estudio, en España el perfil del paciente con TA en AP es mayoritariamente mujer, de entre 36 y 55 años, caucásica, casada, con un nivel de estudios medio, no consumidora habitual de bebidas alcohólicas ni de tabaco y que diariamente realiza ninguna o poca actividad física. Además, más de la mitad de los pacientes —tanto varones (54,5%) como mujeres (59,4%)— no tiene antecedentes familiares de TA. Dos tercios de las personas que acuden a consulta presenta TA generalizado o crisis de angustia, y estos trastornos pueden aparecer asociados. De hecho, casi un 20% de los pacientes presenta comorbilidades psicológicas asociadas; valor que se encuentra en concordancia con otros estudios internacionales realizados en AP26,27. El tratamiento más frecuentemente seguido es la combinación de ISRS, BZD y MH. En este sentido, la administración en primera línea de ISRS o ISRSNA se encuentra en concordancia con las recomendaciones establecidas por las guías de práctica clínica19,28. Sin embargo, los datos obtenidos en este estudio muestran y corroboran un uso exacerbado de BZD en este ámbito29. Aunque las BZD son eficaces como ansiolíticos, rápidas en conseguir un beneficio terapéutico y presentan un buen perfil de seguridad, solo se recomienda su uso a corto plazo porque presentan un alto riesgo de producir tolerancia, dependencia y de que se reduzca su efectividad a largo plazo30. Asimismo, es interesante remarcar el uso de medicamentos homeopáticos como tratamientos de refuerzo: principalmente en combinación (74,5%), pero también como monoterapia (10,0%). No obstante, este resultado no es extrapolable a la práctica de médicos que desconocen esta terapéutica.
La homeopatía es una de las terapias de medicina complementaria y alternativa más solicitadas por los pacientes. Aunque su uso para el tratamiento de ciertas afecciones está mucho más consolidado en países europeos como Francia, Alemania o Reino Unido, en España alrededor del 33% de la población reconoce haber usado la homeopatía en algún momento de su vida y más del 25% de manera regular31. Además, cada vez más médicos de AP están mostrando interés por la homeopatía en su búsqueda de otras opciones terapéuticas frente a las contraindicaciones que presentan algunos tratamientos convencionales32. Las publicaciones que avalan el uso de medicamentos homeopáticos para el manejo del TA21,22,33 son escasas y a veces contradictorias, y habría que añadir que existen diversas posibilidades: usar tratamientos individualizados (en general en manos del médico especialista en homeopatía); abordar los casos de forma protocolizada con principios activos simples, o bien optar por medicamentos compuestos indicados para la generalidad de casos (lo más frecuente entre los médicos no especialistas y en el consejo farmacéutico). En un reciente estudio observacional retrospectivo34, un MH compuesto ha mostrado disminuir tanto la ansiedad rasgo como estado, así como mejorar la calidad del sueño, sin reportar efectos secundarios relevantes.
Los resultados de este estudio muestran una mejoría clínica —según las puntuaciones de las escalas HAM-A, EVA y CGI-C— inducida por todos los tratamientos administrados (entre los que se incluye la homeopatía en monoterapia), lo que confi su interés terapéutico en este ámbito. De hecho, no se encontraron diferencias significativas en la mejoría conseguida por cada uno de los tratamientos. Aunque las puntuaciones en visita basal diferían entre los 4 grupos, no requirieron un ajuste estadístico. Además, en concordancia con la literatura médica20,22, los tratamientos combinados consiguieron mejores resultados que en monoterapia. Entre las combinaciones de tratamiento más frecuentes, aunque no se encontraron diferencias significativas, la asociación BZD + MH fue la que consiguió unos resultados más favorables tras 60 días de tratamiento. Los resultados obtenidos sugieren que un MH, incluso en monoterapia, podría ser útil como tratamiento de primera línea de los TA, antes de recurrir al uso de ISRS y BZD. Por otro lado, su administración en combinación con BZD/ISRS, permitiría contribuir al objetivo marcado por las guías clínicas de reducir el tiempo de administración de las BZD. A lo largo del estudio ha sido frecuente la suspensión o la modificación de los medicamentos elegidos, lo que ha dificultado el análisis de los resultados clínicos. La principal limitación del estudio fue la participación única de médicos familiarizados con la homeopatía, lo que sin duda condicionó los resultados de los tratamientos más frecuentemente seguidos por sus pacientes. Presumiblemente, la inclusión de médicos no familiarizados hubiera producido una menor prescripción de tratamientos homeopáticos. Sin embargo, los datos de prescripción y evolución clínica podrían ser aplicables a muchos de los médicos que usan homeopatía de forma habitual u ocasional31. Por otro lado, los resultados muestran de manera objetiva la efectividad que ofrece la homeopatía en mejorar la clínica del TA, corroborando por tanto su buena disposición como opción terapéutica. Otra limitación fue la naturaleza observacional del estudio, no permitiendo la aleatorización de médicos y pacientes y, con ello, establecer una relación causa-efecto entre las asociaciones encontradas. Finalmente, el estudio se limitó a una única comunidad autónoma (Región de Murcia), por lo que debe tenerse cierta cautela a la hora de generalizar los resultados. Sin embargo, en nuestra opinión, los resultados pueden ser razonablemente extrapolables al resto de la población española ya que los pacientes del estudio presentaban características sociodemográficas y clínicas similares a las encontradas en otros estudios realizados para este tipo de trastornos.
En conclusión, los médicos de AP familiarizados con la homeopatía la integran como una opción terapéutica más en el tratamiento de los trastornos de ansiedad. El MH se utiliza en monoterapia o en combinación con los fármacos convencionales más utilizados en este ámbito. Además, muestra resultados clínicos favorables, con una reducción de los niveles de ansiedad evaluados mediante las escalas de HAM-A, EVA y CGI-C. Por lo tanto, esta práctica debería ser considerada como una opción más para el manejo de la enfermedad en AP. Los estudios adicionales deberían enfocarse a corroborar su utilidad terapéutica y si su utilización contribuye a reducir el uso prolongado de ISRS y BZD.
Conflicto de interesesDíaz, S. Balmy y S. Villet trabajan en Laboratorios Boiron, empresa farmacéutica de fabricación y distribución de medicamentos homeopáticos incluyendo el MH más utilizado en este estudio (Sedatif PC).
AgradecimientosLos autores quieren expresar su gratitud a Laura Torre Enciso y a Cool Design por su colaboración en el estudio.
Los autores también agradecen a Pablo Vivanco Jódar (PhD, Meisys) por su ayuda en la elaboración del manuscrito y a Emilio Cervera Barba por sus aportaciones a la revisión de este.