Para un porcentaje alto de pacientes que no logran controlar su peso solo con modificación de su hábito de alimentación y ejercicio se hace necesario contar con fármacos que apoyen los cambios de estilo de vida. Lamentablemente, la historia de la farmacoterapia para el tratamiento de la obesidad ha estado llena de contratiempos y dilemas relacionadas a seguridad, eficacia, abuso y efectos adversos. Esto ha llevado a que actualmente los criterios de la FDA y EMEA para la aprobación de un fármaco sean muy exigentes, tal como ocurrió el año 2010 y comienzos del 2011 cuando se rechazó el lanzamiento al mercado de cuatro opciones farmacéuticas. Hay múltiples blancos terapéuticos en estudio, quizá uno de los más interesantes sea la inhibición de la hormona Ghrelina. Las escasas alternativas terapéuticas actuales llevan a que los pacientes intenten ayudarse con suplementos para bajar de peso, muchos de ellos inefectivos.
For a high percentage of patients who are unable to control his weight only with modification of its eating habit and exercise, it is necessary to have drugs to support changes in lifestyle. Unfortunately the history of Pharmacotherapy for the obesity treatment has been filled with set backs and dilemmas related to safety, efficacy, abuse and adverse effects. This has led to the currently FDA and EMEA criteria for approval of a drug are very demanding, as occurred on 2010 and early 2011, when they reject the release of 4 pharmaceutical options. There are multiple therapeutic targets in study, perhaps one of the most interesting is the inhibition of the ghrelin hormone. The few current therapeutic alternatives lead to patients should try to help with supplements for weight loss, many of them ineffective.
La base del tratamiento para la Obesidad es una alimentación sana, equilibrada y realizar ejercicio físico, es decir un cambio de estilo de vida. Lamentablemente, esto no es suficiente o no es fácil de cumplir en un grupo de pacientes, los que necesitarán de apoyo farmacológico para resolver su problema. Desgraciadamente la historia de la farmacoterapia para la obesidad ha estado llena de contratiempos y dilemas relacionadas a seguridad, eficacia, abuso y efectos adversos por ejemplo el riesgo de valvulopatía e hipertensión pulmonar asociado a fenfluramina-fentermina que llevó a su retiro del mercado y el reciente retiro de Sibutramina después de 13 años de uso, dado el riesgo cardiovascular. Implica que solo Orlistat siga siendo el único fármaco aprobado para uso a largo plazo. Esto ha llevado a que los organismos reguladores impongan requisitos estrictos para la aprobación de un fármaco para la Obesidad (1).
FDAEMEA:- •
Baja de peso > 10% del basal y 5% sobre el placebo
- •
Prevención de re ganancia
- •
Mejoría de lípidos, glicemia, función cardiaca, circunferencia abdominal, PCR ultrasensible, apnea del sueño y calidad de vida
Actualmente los fármacos aprobados por FDA son:
A corto plazo (menos de 12 semanas):
- •
Fentermina
- •
Dietilpropión
Largo plazo:
- •
Orlistat
Fentermina: es un inhibidor del apetito, actúa liberando noradrenalina y dopamina, químicamente similar a anfetamina. Aprobado en EE.UU. para uso a corto plazo (12 semanas) por potencial abuso, retirado de Europa, dosis:15 – 30mg diarios. Baja de peso promedio 3,6kg sobre el placebo en monoterapia (1).
Efectos adversos: estimulación del sistema nervioso central (SNC), cefalea, insomnio, palpitaciones, taquicardia, aumento de la presión arterial, rabdomiolisis (2), hemorragia intracraneal (3).
Tiende a desarrollar tolerancia, por lo que es necesario aumentar la dosis con el tiempo. Retirada del mercado Europeo
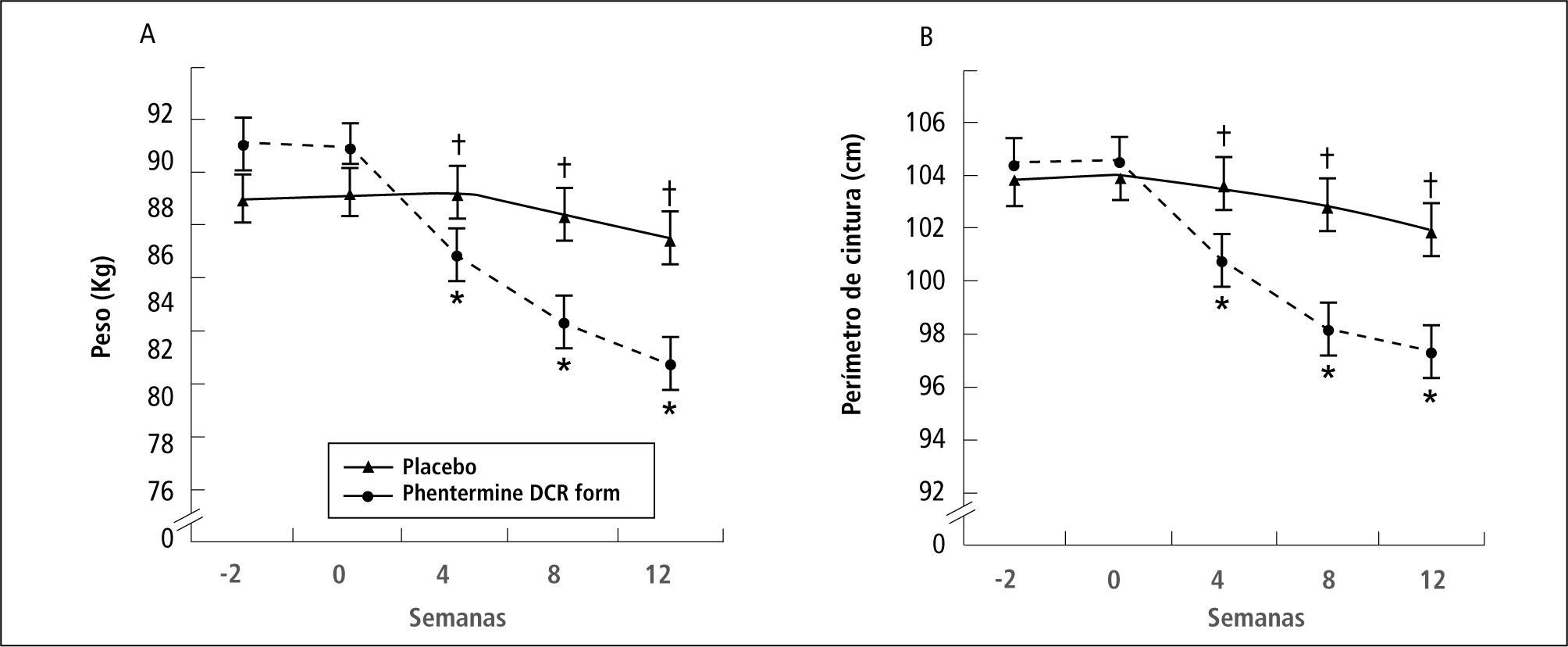
Se evaluó recientemente una nueva formulación de Fentermina de liberación prolongada (4) en el estudio KOREA, randomizado con una duración de 12 semanas, incluyeron 37 pacientes con fentermina, 37 con placebo, excluyeron: Hipertensión mal controlada, antecedentes psiquiátricos y abuso de drogas. 57 pacientes completaron el estudio (77%) los resultados fueron:
- •
Baja peso:
- -
8.1 ± 3.9kg fentermina (p <0.001)
- -
1.7 ± 2.9kg placebo
- -
- •
Circunferencia Abdominal:
- -
7.2 ± 0.5cm fentermina (p < 0.5)
- -
2.1 ± 0.6cm placebo
- -
- •
87% bajo más del 5% del peso inicial y 49% bajo más del 10%
El 68% presentó algún efecto adverso, principalmente boca seca e insomnio, pero sin cambios significativos en presión arterial (ver Figura 1).
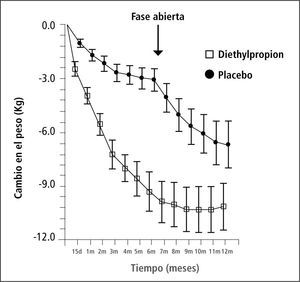
Dietilpropión: Estructuralmente similar a bupropión, disponible para bajar de peso desde 1960, muy pocos estudios randomizados y controlados. Aprobado para uso a corto plazo por potencial abuso, dosis 75mg. Baja peso promedio 10kg en los primeros 3 meses.
Efectos adversos: boca seca, insomnio y estimulación del SNC.
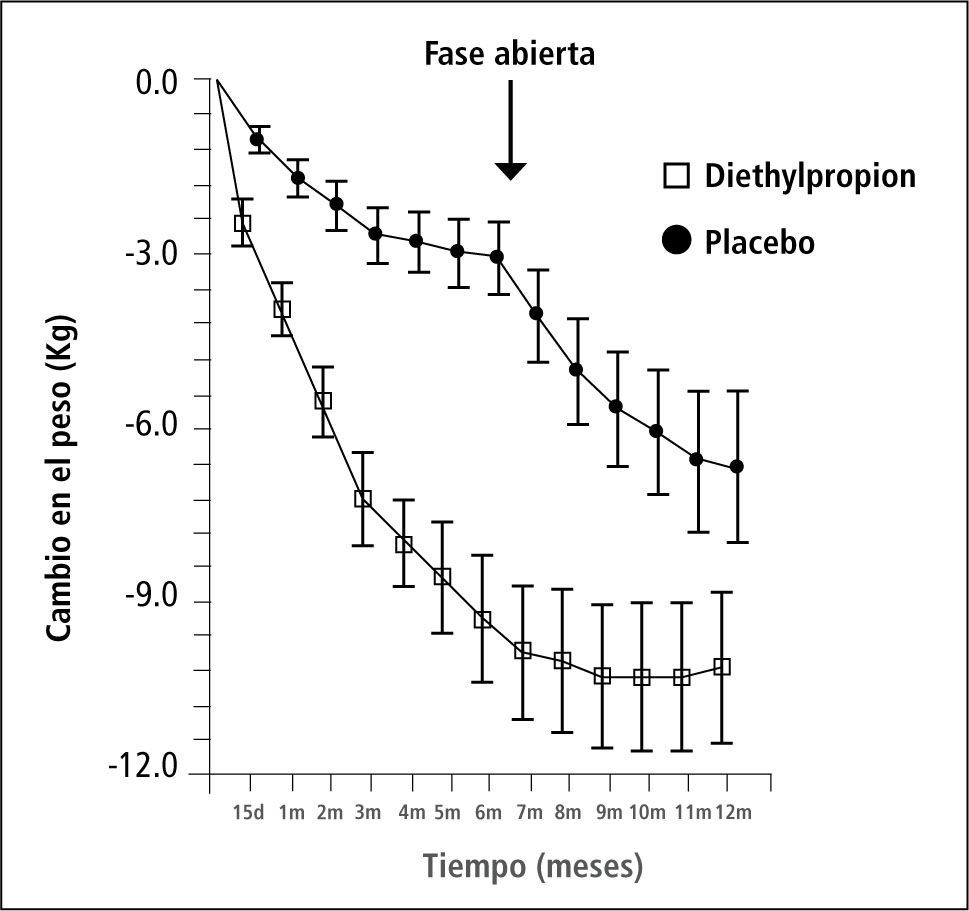
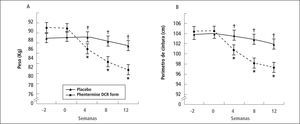
Recientemente se publicó un estudio (6) randomizado con Dietilpropión: incluyeron a 69 mujeres brasileñas, IMC >30 < 45, “sanas”. 37 recibieron dietilpropión 50mg, 2 veces al día y 32 placebo acompañado de una dieta con un défcit 600 calorías del gasto metabólico total y ejercicio 150 minutos semanales. Las pacientes fueron evaluadas, al inicio y cada 3 meses, por psiquiatras experimentados y también se les evaluó cardiovascularmente. Excluidas aquellas con historia o presencia de ansiedad severa, depresión, bipolaridad, psicosis, abuso de sustancias (excepto tabaco), puntaje > 9 escala de Hamilton (depresión o ansiedad). Se exigía uso de método contraceptivo.
No encontraron diferencia significativa en pulso, presión arterial, ECG ni en la evaluación psiquiátrica (ver Figura 2).
Orlistat (5):Altera la absorción de la grasa por inhibición de la enzima lipasa pancreática, dosis recomendada: 1 capsula 3 veces al día con las comidas. Efecto dosis dependiente:
- -
120mg: disminuye hasta un 30 % grasa ingerida
- -
60mg: disminuye hasta un 25%
Otros beneficios de Orlistat:
- •
37% reducción en la conversión de intolerancia a la glucosa a diabetes
- •
Reducción de colesterol LDL más allá de lo esperado por la baja de peso
- •
Reducción de la lipemia postprandial
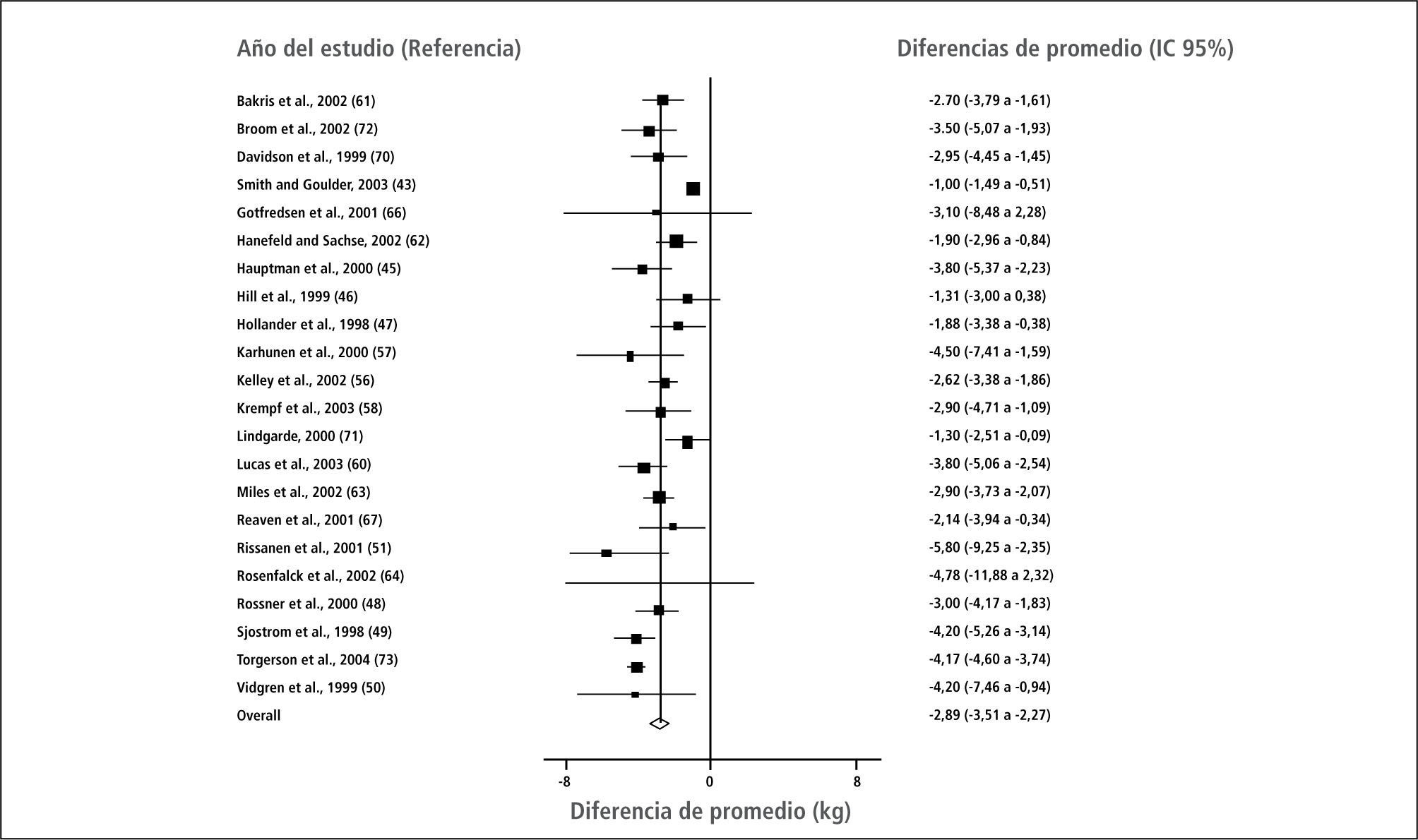
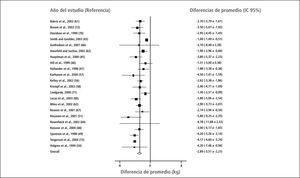
Un meta-análisis de 22 estudios con Orlistat (7) mostró una baja de peso promedio de 6kg comparado con placebo (ver Figura 3).
Efectos adversos: Incontinencia fecal, diarrea, goteo oleoso, flatulencia, dolor abdominal, frecuencia varia de 15 a 30%, tiende a ocurrir más al inicio y disminuye en la medida que el paciente no consume más de un 30% de calorías como grasa. Puede producir deficiencia de vitaminas liposolubles por disminución de la absorción, por lo que se recomienda suplementar estas vitaminas. Se absorbe menos del 1% en la sangre por lo que se considera que casi no tiene interacciones lo que es una ventaja en pacientes poli-medicados, sólo afecta la absorción de ciclosporina. Se han reportado efectos adversos serios, pero muy infrecuentes como daño hepático, sólo 12 casos reportados por FDA desde 1999, considerados hipersensibilidad individual, se recomienda monitorizar función hepática. Esto se puede presentar tanto con 120 como 60mg, por lo tanto no es un problema de dosis, lo que llevó a que en mayo del 2010 se incluyera una advertencia en la caja sobre la posibilidad de esta complicación.
Otra publicación reciente (8) dio a conocer una posible relación entre casos reportados de daño renal agudo en usuarios de Orlistat de la provincia de Ontario, Canadá. Para esto se analizó la base de datos de Ontario, encontraron 953 nuevos usuarios de Orlistat entre enero 2002 y marzo 2008. Por cada usuario se analizó la ocurrencia 12 meses antes y 12 meses después de la primera prescripción, se encontró que:
- •
Casos de daño renal agudo:
- -
12 meses previos: 5 personas
- -
12 meses después de la primera dosis: 18 personas (p = 0.01)
- -
Lo que significa una incidencia de 2%. Se postula que la grasa dietaria no absorbida liga calcio entérico y reduce su habilidad para ligar y secuestrar oxalato en el intestino esto lleva a la absorción excesiva de oxalato libre con el consecuente depósito en el parénquima renal.
La FDA ha recibido 73 reportes de litiasis renal asociado a Orlistat. Otros fármacos usados para tratar la obesidad, pero NO aprobados (5)
- •
Fluoxetina
- •
Sertralina
- •
Bupropión
- •
Topiramato
- •
Zonisamida
Fluoxetina: Inhibidor selectivo de la recaptación de serotonina, la dosis inhibición apetito es generalmente superior a la necesaria para manejo del animo (60mg). Se asocia a cambio en el peso variable desde bajar 14,5kg a subir 0,4kg. Se ha reportado re-ganancia del 50% de lo perdido luego de los primeros 6 meses de uso lo que limita su uso como fármaco anti-obesidad a largo plazo (7).
Efectos adversos: cefalea, astenia, nauseas, diarrea, somnolencia, insomnio, nerviosismo, sudoración, temblor y disminución de la libido.
Sertralina: 1 solo estudio para evaluar re-ganancia de peso luego de dieta de muy bajas calorías, sin resultado estadísticamente significativo comparado con placebo (5).
Bupropión (1): Inhibidor de la recaptación de noradrenalina y dopamina, lo que aumenta los niveles de dopamina en cerebro esto produce:
- -
Mejor regulación del apetito
- -
Disminuye deseo de comer
- -
Mejora la motivación
- -
Aumenta gasto energético
Tiene poco efecto sobre la función cardiovascular, sin efecto clínico sobre serotoninas. Está aprobado para dejar de fumar y como anti-depresivo.
Meta-análisis de 5 estudios muestran baja promedio de 2,8kg. en 24 a 52 semanas.
La falta de efcacia está dado en parte por el desarrollo de tolerancia (9).
Lamentablemente, a pesar de ser seguro desde el punto de vista cardiovascular, su efectividad en baja de peso es modesta, por lo que no alcanza a cumplir con los criterios regulatorios que exigen >5% de baja de peso para ser aprobado como fármaco para el tratamiento de la obesidad.
Efectos adversos: ánimo depresivo o suicida en hombres o adolescentes en sobredosis, inducción de convulsiones. No usar en bulimia dado la mayor propensión de estos pacientes a sufrir convulsiones provocadas por bupropión (5).
Topiramato: anticonvulsivante y antimigraña, promedio baja de peso a los 6 meses de 6,5% (1).
Mecanismo acción multifactorial:
- -
Aumento dopamina, noradrenalina y serotonina
- -
Aumento actividad lipoprotein lipasa por lo que aumenta metabolismo tejido adiposo blanco y pardo
- -
Inhibición anhidrasa carbonica lo que inhibe lipogénesis y altera gusto
Efectos adversos serios: parestesias, somnolencia e insomnio, dificultad en la concentración y memoria, depresión, riesgo de acidosis metabólica, diarrea, uro-litiasis, fatiga y posiblemente teratógeno.
Lo serio de sus efectos adversos hace fácil de entender por qué no ha sido aprobado como medicamento para bajar de peso, lo que implicaría la diseminación de su uso.
Zonisamida: Anticonvulsivante, mecanismo de control apetito no conocido, pero aumenta niveles de serotonina y dopamina en el cerebro (1). También inhibe actividad de la anhidrasa carbónica lo que podría alterar la percepción del gusto y puede regular lipogénesis de novo. Gadde et al en el 2003 publicó un estudio que incluía 60 pacientes, IMC 36, con dieta por 16 semanas y con una dosis progresiva de 400mg y 600mg en los que respondían poco. Los resultados fueron:
- -
Baja de peso ajustada al placebo: 5%, 57% logro bajar más del 5%.
- -
Bien tolerado, solo 2 pacientes de 30 se retiraron por efectos adversos.
- -
Grupo zonisamida: sólo 57% completo las 16 semanas (63% placebo).
Este estudio (10) fue el que provocó que se evaluara el uso de Zonisamida como fármaco para bajar de peso tanto en monoterapia como en combinación con Bupropión conocido como Empatic.
Efectos adversos: fatiga, altos niveles de alteraciones cognitivas y psicológicas, alta incidencia de fracturas óseas por accidentes, alteraciones del animo, depresión y potencial teratogénico. Lamentablemente no está exenta de eventos adversos serios por lo que es poco probable que sea aprobada para bajar de peso. No está disponible en Chile
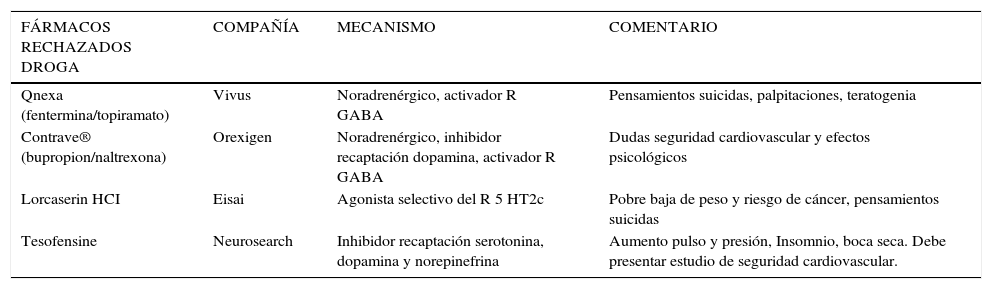
El año 2010 y comienzos del 2011 ha sido un muy mal periodo para la farmacoterapia de la obesidad, dado que se rechazó el lanzamiento al mercado de 4 opciones farmacéuticas (ver Tabla 1).
Fármacos rechazados
| FÁRMACOS RECHAZADOS DROGA | COMPAÑÍA | MECANISMO | COMENTARIO |
|---|---|---|---|
| Qnexa (fentermina/topiramato) | Vivus | Noradrenérgico, activador R GABA | Pensamientos suicidas, palpitaciones, teratogenia |
| Contrave® (bupropion/naltrexona) | Orexigen | Noradrenérgico, inhibidor recaptación dopamina, activador R GABA | Dudas seguridad cardiovascular y efectos psicológicos |
| Lorcaserin HCI | Eisai | Agonista selectivo del R 5 HT2c | Pobre baja de peso y riesgo de cáncer, pensamientos suicidas |
| Tesofensine | Neurosearch | Inhibidor recaptación serotonina, dopamina y norepinefrina | Aumento pulso y presión, Insomnio, boca seca. Debe presentar estudio de seguridad cardiovascular. |
El control del apetito es muy complejo, donde interactúan múltiples neurotransmisores (11, 12), existen varios blancos terapéuticos en estudio (13, 14) ver Tabla 2 y 3: Fármacos en desarrollo.
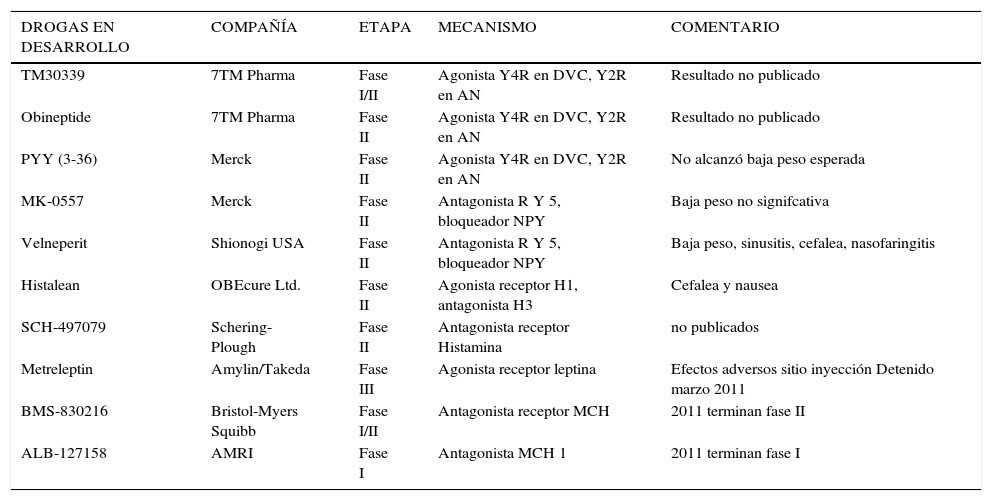
Fármacos en desarrollo
| DROGAS EN DESARROLLO | COMPAÑÍA | ETAPA | MECANISMO | COMENTARIO |
|---|---|---|---|---|
| TM30339 | 7TM Pharma | Fase I/II | Agonista Y4R en DVC, Y2R en AN | Resultado no publicado |
| Obineptide | 7TM Pharma | Fase II | Agonista Y4R en DVC, Y2R en AN | Resultado no publicado |
| PYY (3-36) | Merck | Fase II | Agonista Y4R en DVC, Y2R en AN | No alcanzó baja peso esperada |
| MK-0557 | Merck | Fase II | Antagonista R Y 5, bloqueador NPY | Baja peso no signifcativa |
| Velneperit | Shionogi USA | Fase II | Antagonista R Y 5, bloqueador NPY | Baja peso, sinusitis, cefalea, nasofaringitis |
| Histalean | OBEcure Ltd. | Fase II | Agonista receptor H1, antagonista H3 | Cefalea y nausea |
| SCH-497079 | Schering-Plough | Fase II | Antagonista receptor Histamina | no publicados |
| Metreleptin | Amylin/Takeda | Fase III | Agonista receptor leptina | Efectos adversos sitio inyección Detenido marzo 2011 |
| BMS-830216 | Bristol-Myers Squibb | Fase I/II | Antagonista receptor MCH | 2011 terminan fase II |
| ALB-127158 | AMRI | Fase I | Antagonista MCH 1 | 2011 terminan fase I |
MCH: melanin-concentrating hormone, Y R: receptor neuropeptido Y, NPY: neuropeptido Y, DVC: complejo dorso vagal, AN: núcleo arcuato.
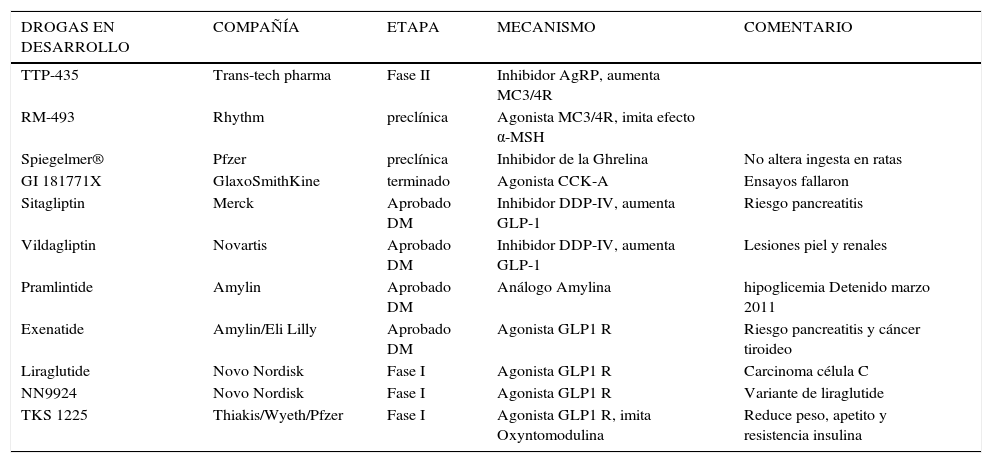
Fármacos en desarrollo
| DROGAS EN DESARROLLO | COMPAÑÍA | ETAPA | MECANISMO | COMENTARIO |
|---|---|---|---|---|
| TTP-435 | Trans-tech pharma | Fase II | Inhibidor AgRP, aumenta MC3/4R | |
| RM-493 | Rhythm | preclínica | Agonista MC3/4R, imita efecto α-MSH | |
| Spiegelmer® | Pfzer | preclínica | Inhibidor de la Ghrelina | No altera ingesta en ratas |
| GI 181771X | GlaxoSmithKine | terminado | Agonista CCK-A | Ensayos fallaron |
| Sitagliptin | Merck | Aprobado DM | Inhibidor DDP-IV, aumenta GLP-1 | Riesgo pancreatitis |
| Vildagliptin | Novartis | Aprobado DM | Inhibidor DDP-IV, aumenta GLP-1 | Lesiones piel y renales |
| Pramlintide | Amylin | Aprobado DM | Análogo Amylina | hipoglicemia Detenido marzo 2011 |
| Exenatide | Amylin/Eli Lilly | Aprobado DM | Agonista GLP1 R | Riesgo pancreatitis y cáncer tiroideo |
| Liraglutide | Novo Nordisk | Fase I | Agonista GLP1 R | Carcinoma célula C |
| NN9924 | Novo Nordisk | Fase I | Agonista GLP1 R | Variante de liraglutide |
| TKS 1225 | Thiakis/Wyeth/Pfzer | Fase I | Agonista GLP1 R, imita Oxyntomodulina | Reduce peso, apetito y resistencia insulina |
TKS 125 desde 2008 no hay nuevos reportes, Celula C: en tiroide produce calcitonina, MCH: melanin concentrating hormone.
GLP1: Glucagon like peptide 1; CCK-A: Cholecystokinin A.
Uno de los blancos terapéuticos más interesantes es el de la hormona Ghrelina: potente orexígeno, producido principalmente en el fondo gástrico. Produce hambre activando neuropéptido YNPY) y proteína relacionada al Agouti (AgRp) en el Núcleo Arcuato. Estimulación vagal es necesaria para que se produzca su efecto, se está investigando en:
- -
Antagonistas etapa preclínica (Elixir Pharmaceutical)
- -
Inhibición de la enzima clave (GOAT) en la unión al receptor
Otra alternativa terapéutica que se ha evaluado es el efecto de las Incretinas para bajar de peso (16, 17) (ver Tabla 4).
Incretinas y baja de peso
| DROGA | MECANISMO | VÍA | BAJA DE PESO | EFECTOS ADVERSOS |
|---|---|---|---|---|
| Liraglutide | Agonista receptor GLP-1 | Subcutánea (Sc) diaria | 6kg, >35% bajo más de 10% | Nausea (37-47%) y vómitos (12-14%) frecuentes Hipoglicemia moderada |
| Exenatide-LAR | Agonista receptor GLP-1 | Sc, Semanal y mensual | Hipoglicemia moderada, nausea y vómito, monitorizar función renal | |
| Vildagliptin | Inhibidor DPP-4 | oral | neutro | |
| Sitagliptin | Inhibidor DPP-4 | oral | neutro |
En pacientes no diabéticos, se están desarrollando formulaciones nasales y transdérmicas para Exenatide.
Efectividad NO clara:
- •
Ácido linoleico, se necesitan cerca de 8 gr/día
- •
Té verde
- •
Ácido hidroxicítrico
- •
Phusillium
- •
Hierba de San Juan
- •
Citrus Aurantium (bitter orange)
Comprobadamente NO efectivos:
- •
Guar Gum
- •
Chia
- •
Chitosan
- •
Picolinato de Cromo
- •
L carnitina
- •
Guaraná
- •
Konjak
- •
Repollo
- •
Alginato de sodio
- •
Poliglucosamida
En resumen, podemos concluir que existen pocas alternativas farmacológicas para el tratamiento de la Obesidad, lo que hace necesario enfatizar aun más en el cambio de estilo de vida, es decir una alimentación sana, realizar ejercicio físico y apoyar a los pacientes con terapias que permitan el cambio de hábitos (18, 19).
La autora declara no tener conflictos de interés, en relación a este artículo.