A pesar de las mejoras en el cuidado neonatal en las últimas décadas, los recién nacidos extremadamente prematuros continúan en alto riesgo de mortalidad y morbilidad, incluyendo discapacidad en el neurodesarrollo. El objetivo de este artículo es revisar la literatura en búsqueda de datos y recomendaciones respecto a este tema de tanta importancia en nuestra práctica clínica neonatal habitual. El establecimiento de un límite de la viabilidad sigue siendo un tema complejo y controvertido, que se debe basar en múltiples factores, no solo en la edad gestacional, y que varía ampliamente en función del entorno y las circunstancias concretas de nacimiento del bebé. La incertidumbre sobre el curso de los bebés extremadamente prematuros hace difícil establecer un pronóstico preciso. En el difícil proceso de toma de decisiones de este contexto, existe acuerdo a nivel internacional acerca de la elaboración de recomendaciones y guías para la asistencia perinatal de estos pacientes, así como la elaboración de registros nacionales de datos y la formación del personal a su cargo. Es una obligación del sistema sanitario poner a disposición de estos recién nacidos el mayor nivel asistencial posible. La participación de las familias, junto con una información bien fundamentada y honesta por parte del personal sanitario, es actualmente el modelo preferido en la toma de decisiones
Despite improvements in neonatal care in recent decades, extremely preterm infants continue to be at high risk for mortality and morbidity, including neurodevelopmental disability. The aim of this article is to review the literature in search of data and recommendations regarding this issue of such importance in our routine neonatal clinical practice. The establishment of a limit of viability remains a complex and controversial issue, which must be based on multiple factors, besides gestational age, and which varies widely depending on the environment and the specific circumstances of the baby's birth. The uncertainty about the course of extremely premature babies makes it difficult to establish an accurate prognosis. In this difficult decision-making context, there is international agreement on the creation of recommendations and guidelines for the perinatal care of these patients, as well as the preparation of national data registries and the training of the health care providers. It is an obligation of the health care system to provide these newborns with the highest available level of care. Family participation, along with well-founded and honest information from healthcare personnel, is currently the preferred model for decision-making.
La Organización Mundial de la Salud (OMS) define el parto prematuro como el nacimiento antes de las 37 semanas completas de gestación o menos de 259 días desde la primera fecha del último período menstrual1,2.
La undécima revisión de la clasificación internacional de enfermedades3 describe el período perinatal a partir de las 22 semanas completas de gestación.
Un estudio de la OMS informó de tasas de nacimientos prematuros que oscilan entre el 3,6% en Alemania y el 14,7% en Egipto2,4.
Blencowe et al. publicaron cifras de prematuridad entre aproximadamente el 5% en algunos países europeos al 18% en algunos países africanos, con una tasa global del 10,6%2,5–7.
Cada año nacen en España alrededor de 30.000 niños prematuros. Entre ellos, un 10% tienen una edad gestacional ≤32 semanas o un peso de nacimiento ≤1.500 g8.
El nacimiento prematuro es una causa importante de morbilidad y mortalidad. A pesar de los avances tecnológicos y los esfuerzos de los expertos, los recién nacidos extremadamente prematuros (menos de 28 semanas de gestación) y de peso extremadamente bajo (<1000 gramos) siguen en alto riesgo de muerte (30-50%) y discapacidad, con al menos 20 a 50% de riesgo de morbilidad9. En un estudio español de 2017 la muerte fetal intraparto supuso el 2,6% del total de nacimientos, y este porcentaje fue especialmente importante en las gestaciones más inmaduras <25 semanas (15,2%)10.
La prematuridad es la causa más importante de muerte en el primer mes de vida.
Con la disminución de la edad gestacional (EG), la mortalidad y la morbilidad a corto y largo plazo de los recién nacidos prematuros están aumentando, mientras que su supervivencia al alta está disminuyendo6.
El parto extremadamente prematuro continúa siendo un problema en términos de manejo pre y postnatal, asignación de recursos y costes, calidad de la atención, y resultados a largo plazo11.
Las complicaciones a corto plazo de la prematuridad incluyen afecciones respiratorias, enterocolitis necrotizante, sepsis, afecciones neurológicas, así como dificultades para la alimentación, discapacidades motoras, visuales y auditivas2,9. A largo plazo el parto prematuro se ha relacionado con peores resultados del neurodesarrollo, tasas altas de ingresos hospitalarios, dificultades conductuales, socioemocionales y de aprendizaje. También conduce a importantes costos de los sistemas de salud y dificultades psicológicas y financieras considerables para las familias2,12.
La definición de los límites de viabilidad no está del todo clara. Hay al menos dos formas de entenderlo: la primera, definiendo la EG y/o el peso al nacer en los que el feto tiene la capacidad de supervivencia fuera del útero; y la segunda, la EG y/o el peso en el que más del 50% de los lactantes sobreviven hasta el alta hospitalaria6.
La definición universal del límite de viabilidad probablemente no sea posible, debido a su variabilidad entre individuos, escenarios y comunidades6.
Aun cuando la supervivencia de los recién nacidos más inmaduros ha ido aumentando en las últimas décadas, definir el límite de la viabilidad sigue siendo complejo, existiendo acuerdo para situar este límite entre las semanas 21 a 2513.
La OMS establece un límite inferior de viabilidad en las 22 semanas de gestación, o 500 gramos de peso, o 25 centímetros de talla al nacer6.
Los límites de viabilidad se han reducido gradualmente, desde las 28 semanas hace aproximadamente 30 años hasta las 22 semanas actuales. Hay múltiples dificultades para establecer cuándo el tratamiento es infructuoso e inútil, debido a la incertidumbre sobre el nivel de inmadurez, morbilidad grave y resultados futuros14.
Las definiciones y prácticas con respecto a la viabilidad reflejan las intervenciones obstétricas y neonatales disponibles, protocolos clínicos locales, probabilidad de supervivencia y normas y creencias socioculturales, así como los recursos tecnológicos y terapéuticos esenciales para la supervivencia de esos bebés, no disponibles igualmente en el mundo, haciendo que la variabilidad entre países y entornos dependa de las condiciones sociales y médicas en las que nacen2,6. Se ha demostrado que las tasas de mortalidad ajustadas por edad gestacional, sexo, otros factores de riesgo y el nivel, el volumen y la calidad de la atención neonatal brindada varían ampliamente entre hospitales y entre países15,16.
Falta un consenso internacional sobre las recomendaciones de manejo de nacimientos extremadamente prematuros contribuyendo también a la variabilidad en las tasas de supervivencia11.
También existe gran variación de los datos publicados por diferentes estudios, lo que desconcierta en muchas ocasiones sobre el pronóstico real de esta población13.
Recientemente se han publicado recomendaciones para mejorar la notificación de los resultados del nacimiento con el objetivo de proporcionar estimaciones de supervivencia más significativas y comparables, enfatizando la importancia de reportar información estandarizada sobre los resultados de nacimientos periviables16.
Mientras que, en los países en desarrollo, los bebés de menos de 28 semanas de gestación, sin cuidado intensivo neonatal tienen un 95% de probabilidad de morir, el tratamiento de bebés de esa edad gestacional sin malformaciones congénitas letales en países desarrollados es obligatorio, con una supervivencia superior al 90%6,12.
Se denomina periviabilidad neonatal o zona gris al periodo comprendido entre las semanas 22 y 25 de la gestación de un feto17.
Para los nacidos en esta franja etaria la supervivencia y los outcomes son extremadamente inciertos. Por debajo del límite inferior de la zona gris, el niño es demasiado inmaduro para tener cualquier oportunidad razonable de supervivencia sin déficits severos. Por encima del límite superior, sin embargo, el niño es suficientemente maduro para tener oportunidades razonables de resultados buenos a medio y largo plazo18.
En la zona gris, el tratamiento de los lactantes es opcional y se ha fijado en 22-23 semanas (Japón, Alemania, Suecia), 23-24 semanas (Reino Unido, EE.UU., Canadá, República Checa), 24-26 semanas (Francia, Países Bajos, Suiza) y 25 semanas en Argentina6,19.
La supervivencia neonatal superior al 50% a 26 semanas de EG se alcanzó en 1985, después de las 25 semanas de EG se alcanzó en los años 1991-1992, mientras que para 24 semanas de EG esa supervivencia se produjo en los años 1995-1996. En el período de 2004 a 2007 se alcanzó para los bebés de 23 semanas y para los de 22 semanas de EG se observó en el período 2013-20146,19.
En la revisión de la literatura sobre el neurodesarrollo de los bebés en los límites de la viabilidad, las tasas de supervivencia intacta o con mínimas deficiencias son del 6% al 20% para los bebés nacidos vivos con ≤25 semanas de gestación y <5% para bebés nacidos a las 22 y 23 semanas de gestación6,20.
La discapacidad a largo plazo como discapacidad intelectual, parálisis cerebral, ceguera, y sordera de los bebés en los límites de la viabilidad influyen en su calidad de vida. Los grados más leves de discapacidad que involucran la cognición, el comportamiento y el aprendizaje son cada vez más reconocidos entre estos niños6,20.
Condie et al.21 vieron que entre los supervivientes de la unidad de cuidados intensivos neonatales (UCIN), el riesgo de morbilidad neurológica no era muy diferente comparando bebés nacidos a las 23 vs 25 semanas de gestación; aunque los bebés de 23 semanas sobreviven menos frecuentemente que los bebés de 25 semanas, las tasas de morbilidad neurológica permanente son similares comparando los dos grupos. Esa reducción en la mortalidad experimentada por la red perinatal en la que se enmarcaba ese estudio fue acompañada de mayor probabilidad de reanimación para esos bebés. Sin embargo, no hubo una reducción significativa en los límites de reanimación discrecional. Sugerían que la supervivencia al alta de la UCIN puede no ser la variable que impulse las decisiones de reanimar o no.
En un estudio sueco comparando la supervivencia de los recién nacidos extremadamente prematuros (22 y 26 semanas de EG), nacidos durante 2004-2007 con los nacidos durante 2014-2016, la supervivencia a 1 año entre los recién nacidos vivos y sin ninguna morbilidad neonatal importante fue significativamente menor durante 2004-200711.
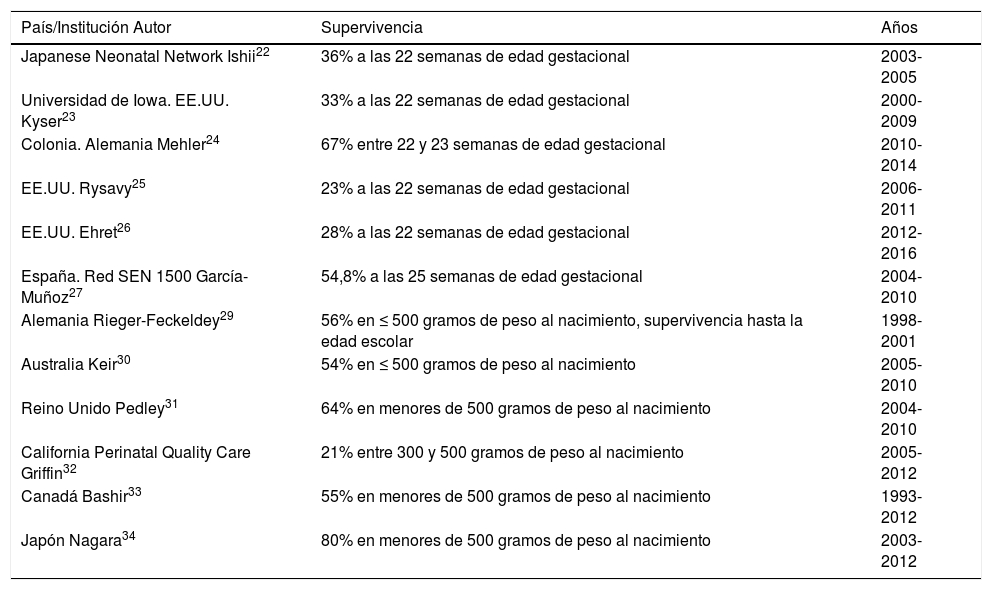
La Japanese Neonatal Network informó una tasa de supervivencia del 36% entre los nacidos vivos (solo en centros terciarios) a las 22 semanas de EG durante 2003-200522. (Tabla 1).
Supervivencia en distintas series de prematuros en el límite de la viabilidad
| País/Institución Autor | Supervivencia | Años |
|---|---|---|
| Japanese Neonatal Network Ishii22 | 36% a las 22 semanas de edad gestacional | 2003-2005 |
| Universidad de Iowa. EE.UU. Kyser23 | 33% a las 22 semanas de edad gestacional | 2000-2009 |
| Colonia. Alemania Mehler24 | 67% entre 22 y 23 semanas de edad gestacional | 2010-2014 |
| EE.UU. Rysavy25 | 23% a las 22 semanas de edad gestacional | 2006-2011 |
| EE.UU. Ehret26 | 28% a las 22 semanas de edad gestacional | 2012-2016 |
| España. Red SEN 1500 García-Muñoz27 | 54,8% a las 25 semanas de edad gestacional | 2004-2010 |
| Alemania Rieger-Feckeldey29 | 56% en ≤ 500 gramos de peso al nacimiento, supervivencia hasta la edad escolar | 1998-2001 |
| Australia Keir30 | 54% en ≤ 500 gramos de peso al nacimiento | 2005-2010 |
| Reino Unido Pedley31 | 64% en menores de 500 gramos de peso al nacimiento | 2004-2010 |
| California Perinatal Quality Care Griffin32 | 21% entre 300 y 500 gramos de peso al nacimiento | 2005-2012 |
| Canadá Bashir33 | 55% en menores de 500 gramos de peso al nacimiento | 1993-2012 |
| Japón Nagara34 | 80% en menores de 500 gramos de peso al nacimiento | 2003-2012 |
La Universidad de Iowa comunicó una tasa de supervivencia del 33% entre los bebés nacidos sin malformaciones a las 22 semanas de gestación durante 2000-200923.
La supervivencia al alta hospitalaria en un estudio realizado en Colonia fue del 67% para bebés nacidos entre las 22 y 23 semanas de edad gestacional que recibieron atención activa durante 2010-201424.
En un estudio de 24 hospitales de EE.UU.25 y en otro estudio de centros terciarios también de EE.UU.26 la supervivencia entre los nacidos a las 22 semanas de EG si recibieron atención activa fue del 23% y del 28% respectivamente.
En un hospital terciario español (2002-2011) encontraron una supervivencia nula en neonatos nacidos en la semana 22 y 23, siendo del 24% en los nacidos de 24 semanas y del 51,3% en los de 25 semanas17.
En un registro nacional español, la supervivencia sin morbilidad mayor en menores de 23 semanas de EG fue excepcional, y en recién nacidos (RN) de 23 y 24 semanas, muy baja. La supervivencia específica por EG sobre el total de RN vivos se incrementó con el aumento de la EG: 3,2% (22 semanas), 10% (23 semanas), 35,8% (24 semanas), 54,8% (25 semanas) y 71,2% (26 semanas)27.
En un estudio publicado por Brumbaugh et al28 que incluía bebés con un peso al nacimiento inferior a 400 gramos el 21% sobrevivió hasta los 18 a 26 meses de edad postmenstrual con tratamiento activo, pero la discapacidad en el neurodesarrollo fue común entre los supervivientes.
En Alemania, Rieger-Fackeldey et al29 encontraron que el 60% de los recién nacidos vivos con un peso ≤500 gramos, tratados activamente al nacimiento, sobrevivieron hasta el alta. En
Australia, Keir30 informó de una supervivencia al alta del 54% para ese mismo grupo de peso; 43% tenía una discapacidad leve o nula a los 12 meses de edad corregida. Pedley et al31 encontraron un 64% de supervivencia al alta para los de peso al nacimiento menor de 500 gramos en una unidad de cuidados terciarios del Reino Unido.
La California Perinatal Quality Care Collaborative registró 21% de supervivencia para lactantes con un peso de 300-500 gramos32. En Canadá, Bashir33 informó una supervivencia del 55% al alta para recién nacidos con un peso inferior a 500 gramos, el 27% no tenía ningún deterioro a los 4 años. Nagara et al34 encontraron 80% de supervivencia con un peso inferior a 500g en una serie japonesa; el 71% no tuvo discapacidades del desarrollo infantil o eran leves a los 3 años.
Además de la edad gestacional, habitualmente utilizada como único parámetro, muchos factores pueden afectar la supervivencia de los bebés periviables. La gran complejidad en relación a los márgenes de viabilidad hace necesario considerar, además de la edad gestacional y la provisión de tratamiento activo, a menudo correlacionados, una serie de factores significativamente asociados a la probabilidad de supervivencia y de menos secuelas graves en el neurodesarrollo como el peso fetal estimado, el sexo, la gemelaridad, el parto por cesárea, el pH sanguíneo al nacer, la necesidad de reanimación avanzada, la recepción de corticosteroides prenatales o aspectos basados en variables sociales14,16,35.
Informes de varias naciones desarrolladas22,36–43 demuestran un incremento en la supervivencia después de un nacimiento periviable, con tratamiento activo, continuando con las tendencias establecidas hacía más de medio siglo.
Todos los recién nacidos vivos entre las 22 y 25 semanas de gestación que no recibieron tratamiento activo murieron antes del alta hospitalaria. Por el contrario, entre los que recibieron tratamiento activo, el 41% de los bebés nacidos vivos a las 22 semanas de gestación, y el 20% de los nacidos vivos a las 23 semanas murieron dentro de las 12 horas posteriores al nacimiento, con una proporción mucho menor (2%-8%) que muere dentro de las primeras 12 horas a las 24 y 26 semanas de gestación16,25.
En el registro español antes mencionado se muestra, en general, una actitud muy activa en el grupo de prematuros en el límite de la viabilidad, con porcentajes altos de administración de esteroides antenatales, cesárea, intubación en la sala de partos y administración de surfactante, con cifras muy semejantes a las de otros estudios en supervivencia y supervivencia sin secuelas44. La gran fragilidad de este grupo se refleja por la elevada mortalidad en paritorio en los nacidos en la semana 22 y 23, pero con un porcentaje elevado de reanimación avanzada45. Confirma ese registro cómo la mortalidad es mayor cuando son necesarias medidas de reanimación intensas y cómo es más frecuente la presencia de secuelas neurológicas graves en aquellos que sobreviven tras la reanimación, siendo llamativa la escasa supervivencia libre de secuelas mayores, especialmente en las semanas 22-2413.
El estudio japonés referenciado anteriormente, observó en el seguimiento a largo plazo de los nacidos a la semana 22 entre los años 2003 y 2005 que, a los 3 años, el 39% de los supervivientes no tenía deterioro del desarrollo neurológico o era leve, y el 30% presentaba un deterioro grave22.
Los datos suecos revelan que el 43% de los bebés nacidos en la semana 22 entre los años 2007 y 2015 no tuvieron morbilidad neonatal grave19.
Marlow et al46 evaluaron una gran cohorte de prematuros nacidos entre 22 y 25 semanas de gestación a los 6 años. Encontraron una tasa de supervivencia sin discapacidad a los 6 años de 0%, 1%, 3% y 8% entre los nacidos a las 22, 23, 24 y 25 semanas de gestación, respectivamente.
El uso prenatal de corticosteroides y sulfato de magnesio, el desarrollo de la ventilación artificial, la promoción de la ventilación no invasiva, surfactante exógeno, el uso racional del oxígeno con objetivos de saturación para la oxigenoterapia, metilxantinas profilácticas y algunas otras modalidades terapéuticas influyeron positivamente en el resultado de esos pequeños bebés6,9. El seguimiento a largo plazo para detectar y abordar problemas de desarrollo, aprendizaje, comportamiento y sociales es fundamental para los niños nacidos en estas edades gestacionales9.
La organización del sistema sanitario influye en la supervivencia y la mortalidad de los bebés nacidos en los límites de la viabilidad6. Estos pacientes y sus familias deben ser atendidos en centros que tengan el nivel de conocimientos, recursos y práctica adecuados, pues es la única manera en que éticamente podemos obtener los mejores resultados. Los sistemas sanitarios y sus centros deben conocer con exactitud cómo es la actuación en esta patología, con qué recursos se cuenta y cuáles son los resultados, no solo inmediatos sino a medio y largo plazo13.
Definir claramente las directrices sobre viabilidad es muy importante desde el punto de vista ético. Tener pautas documentadas sobre el umbral de la viabilidad es importante para el inicio de la reanimación o la discusión entre el personal médico y las familias35.
Las guías abogan por los cuidados de confort a las 22 semanas de gestación y cuidados activos a las 25 semanas, mientras que existe una amplia variabilidad en las recomendaciones con respecto a los partos a las 23 y 24 semanas de EG11.
Una declaración de consenso del Colegio Americano de Obstetras y Ginecólogos y la Sociedad de Medicina Materno-Fetal proporciona una guía sobre el tratamiento obstétrico y neonatal para fetos y bebés en edades gestacionales periviables47. A las 20 a 21 semanas de gestación, no se recomienda la administración de corticosteroides prenatales, el parto por cesárea por indicación fetal ni la evaluación neonatal para reanimación. A las 22 semanas, se recomienda que los médicos consideren la evaluación neonatal para la reanimación, pero no recomiendan los corticosteroides prenatales ni el parto por cesárea. A las 23 semanas, se recomienda que los médicos consideren todas las medidas generales de tratamiento activo neonatal y obstétrico, pero no dan una recomendación firme para ninguna de ellas. A las 24 semanas, se debe considerar la cesárea por indicación fetal y se recomiendan todas las demás medidas de tratamiento activo neonatal y obstétrico. A las 25 semanas de gestación, se recomienda el parto por cesárea por indicación fetal y otras medidas neonatales y obstétricas activas.
El tratamiento activo de fetos y bebés nacidos vivos es uno de los determinantes más importantes de supervivencia temprana para nacimientos perivibles16.
Las guías suecas sugieren trasladar a las embarazadas con parto prematuro inminente a un centro altamente especializado desde las 22+0/7 semanas, considerando la administración de esteroides prenatales, que un neonatólogo esté presente en el parto y la reanimación cardiopulmonar neonatal. A partir de las 23+0/7 semanas recomiendan esteroides prenatales, reanimación cardiopulmonar y que se considere el parto por cesárea por indicación fetal. A partir de las 24+0/7 semanas recomiendan el parto por cesárea por indicación fetal19.
La toma de decisiones en torno a la atención en la sala de partos para los recién nacidos entre las 22 y las 25 semanas de gestación es compleja16,25. Aunque estos bebés son pocos en número, la controversia sobre la reanimación de bebés periviables plantea muchas cuestiones éticas y sigue siendo un desafío importante6,15 que ha impulsado el desarrollo de numerosas declaraciones y guías clínicas, para brindar una atención equitativa y basada en la evidencia, al tiempo que se reconoce la incertidumbre del pronóstico y se respetan los valores de los padres. Con este fin, los principios rectores para la toma de decisiones se centran en la coherencia dentro las instituciones: los obstetras y pediatras deben ponerse de acuerdo sobre lo que se ofrecerá y/o recomendará, restando importancia a las creencias personales48. Es necesaria una amplia formación de todo el personal implicado en estos cuidados13.
Si se va a tomar alguna decisión, como un tratamiento de soporte vital, la información de pronóstico debe ser lo más precisa posible. Al intentar definir el pronóstico, nos enfrentaremos a otros obstáculos muy graves, tales como la definición de discapacidad grave y cómo predecir con precisión los outcomes a largo plazo6.
Las decisiones sobre el final de la vida no solo se basan en estadísticas de resultados, sino que están muy influenciadas por las actitudes, los valores y las percepciones de los resultados por las diferentes partes involucradas. Algunas dificultades descritas por los profesionales son la dificultad para interpretar las actitudes de los padres con precisión, tiempo insuficiente para la toma de decisiones, limitaciones legales, falta de una política de la unidad y conflicto entre los principios propios y la política de la unidad15.
Para muchos neonatólogos las decisiones de suspender las terapias de soporte vital de los bebés en el límite de la viabilidad no deben tomarse antes del nacimiento porque el pronóstico no es lo suficientemente preciso y la evaluación individual después del nacimiento permite un enfoque más matizado.
La regla es proporcionar el mayor grado de atención, al menos en los primeros días; el dilema se intensifica si el progreso no es favorable y la vida del bebé depende de implementar medidas de cuidado, porque suprimirlas resultaría en su muerte14.
El cambio en la aproximación al recién nacido extremadamente inmaduro con intención de facilitar su transición a la vida posnatal ha reducido muy probablemente algunas de las secuelas habituales y ha permitido que desde los primeros minutos sea el propio recién nacido el que exprese el cuidado necesario en cada momento de forma individualizada y aplicando medidas encaminadas a ayudar a la transición de la forma menos dramática y agresiva posible13.
Con el fin de asesorar a los padres es importante tener la información de los outcomes a corto y largo plazo de los bebés en los límites de la viabilidad6,49. Lo más importante para los supervivientes y sus familias y para la sociedad es la calidad de vida sin discapacidades ni problemas de salud importantes6. Las complicaciones neurológicas y las preocupaciones sobre la calidad de vida del bebé fueron indicaciones comunes para la retirada del tratamiento16.
Las prácticas de asesoramiento prenatal en los límites de la viabilidad varían. La construcción de un marco para apoyar el consejo prenatal, basado en pautas y preferencias de los profesionales y los padres podría lograr una mayor homogeneidad49.
A los padres se les debe informar que hay una decisión importante que tomar, que no hay una decisión correcta o incorrecta y que es difícil hacer predicciones de resultados individuales para un bebé concreto. Se informará sobre las cifras de supervivencia, la morbilidad a corto y largo plazo, incluyendo las alteraciones del neurodesarrollo y la carga de la hospitalización49,50.
En España, la red SEN 1500 recoge datos de los recién nacidos de EG inferior a 32 semanas o PN <1.500g desde el año 2002. Sus objetivos son conocer y contrastar la calidad de la asistencia neonatal en los recién nacidos de muy bajo peso, así como proporcionar datos a los profesionales para poder comparase con otras poblaciones y desarrollar proyectos de mejora específicos en sus centros8.
Existe un debate ético sobre la toma de decisiones con respecto al tratamiento y quién debe tener la última palabra cuando los profesionales y los padres no están de acuerdo15. La toma de decisiones compartida entre los profesionales sanitarios y los padres con respecto a estos frágiles bebés se ha convertido en el modelo preferido en la actualidad28. Hoy es inaceptable que la familia no participe de forma activa en la toma de decisiones que necesariamente hay que realizar13.
La declaración de la Academia Americana de Pediatría sobre asesoramiento prenatal recomienda que la toma de decisiones sea individualizada y centrada en la familia para partos entre las 22 y 24 semanas de gestación, teniendo en cuenta las condiciones fetales y maternas y las creencias parentales16,51.
En conclusión, a pesar de las mejoras en la neonatología, la asistencia de los niños en los límites de la viabilidad sigue siendo un reto de gran complejidad. La incertidumbre sobre el curso de los bebés extremadamente prematuros nos hace incapaces de establecer un pronóstico preciso.
La definición de los límites de la viabilidad es difícil y no es universal, descansando en datos locales de supervivencia y outcomes a corto y largo plazo de esta población. El objetivo final es conocer el resultado de la actuación sanitaria con estos pacientes, para ello se necesitan más datos sobre la calidad de vida a largo plazo de supervivientes, posible gracias a registros nacionales de datos compartidos, como la red SEN 1500 descrita para España.
La hospitalización de los bebés extremadamente prematuros será invariablemente muy prolongada y plantea muchas situaciones desafiantes para los padres. Los principios éticos deben guiar cada acción realizada por los profesionales sanitarios durante esta extensa estancia. En los márgenes de viabilidad, la interacción entre médicos y familias además de ser un gran desafío, es una oportunidad de ayudar a los padres, tratándolos con comprensión, empatía y una comunicación honesta.
Declaración de conflicto de interésLos autores niegan la presencia de conflictos de interés. Para la realización de este trabajo no se ha contado con fuentes de financiación externas.