Durante las últimas décadas, hemos visto un aumento exponencial de las lesiones traumáticas alrededor de la rodilla en niños y adolescentes. La rodilla pediátrica tiene características particulares, que la diferencian de los adultos, y la predisponen a lesiones distintivas que requieren un manejo acorde. El aumento de su incidencia obliga a los médicos a verse enfrentados con mayor frecuencia a patologías como la luxación patelar, la avulsión de espinas tibiales, la avulsión de la tuberosidad anterior de la tibia y la lesión meniscal en probable contexto de un menisco discoideo. Es fundamental conocer los diferentes diagnósticos diferenciales y su enfrentamiento inicial para realizar una derivación oportuna con el fin de que estos pacientes obtengan un tratamiento adecuado.
Over the past few decades, we have seen an exponential increase in traumatic injuries around the knee in children and adolescents. The pediatric knee is different from the adult knee, with special characteristics that predispose it to certain types of injuries that require a specific management. The increase in its incidence has faced attendants more frequently with pathologies such as patellar dislocation, tibial eminence fracture, tibial tubercle fractures and meniscal injury in the setting of a discoid meniscus. It is essential to know the differential diagnoses of this age-group, how to obtain an adequate study for a prompt referral.
Durante las últimas décadas, hemos visto un aumento exponencial de las lesiones traumáticas alrededor de la rodilla en niños y adolescentes, lo que se atribuye en gran medida al aumento en la participación deportiva, a la especialización temprana, a una mayor competencia en este grupo de pacientes, así como a una mayor sospecha y herramientas diagnósticas. La incidencia reportada varía de 3-12 por 1.000 habitantes, y un tercio de estas ocurren durante la práctica deportiva. Pueden ocurrir desde los dos años, sin embargo, su prevalencia va aumentando con la edad, con un peak alrededor de los 13 años1,2.
La rodilla pediátrica tiene características particulares, que la diferencian de los adultos, y la predisponen a lesiones distintivas. Debido a esto, el manejo de dichas lesiones debe ir dirigido a proteger los cartílagos de crecimiento para evitar deformidades futuras. Algunos de los principales diagnósticos diferenciales al enfrentarnos a una rodilla traumática aguda en niños son la luxación patelar, la avulsión de espinas tibiales, la avulsión de la tuberosidad anterior de la tibia y la lesión meniscal en probable contexto de un menisco discoideo. Este artículo va dirigido a médicos generales, pediatras, urgenciólogos, traumatólogos y todos aquellos especialistas que trabajan en urgencias pediátricas, con el objetivo de entregar herramientas para la sospecha diagnóstica, el tratamiento inicial y la derivación oportuna de las patologías traumáticas más frecuentes en los niños y adolescentes.
2Fractura de la Tuberosidad Anterior de la TibiaLas fracturas de la tuberosidad anterior de la tibia (TAT) representan el 1% de las lesiones fisiarias y el 3% de las fracturas de la tibia proximal3. La patofisiología de estas fracturas está directamente relacionada con el patrón de osificación de la rodilla. La tibia proximal cuenta con dos centros de osificación. El principal se localiza en la fisis de la tibial proximal, y el secundario, a nivel del tubérculo anterior (Figura 1). El cierre de estos se inicia desde posterior hacia anterior y proximal a distal, siendo el centro de osificación de la tuberosidad anterior el último en cerrarse al alcanzar la adolescencia4. La interfase fibrocartilaginosa entre el centro de osificación y la metáfisis representa un punto de debilidad durante la madurez esquelética, predisponiendo así este tipo de lesiones5. Estas se presentan habitualmente durante actividades deportivas, secundario a una contracción excéntrica del cuádriceps y tendón patelar que generan un arrancamiento de la TAT.
Centros de osificación y lesión fisiaria de tibia proximal. (A) Esquema de los centros de osificación de la tibia proximal (visión lateral): Centro de osificación primario (1) y secundario (2). (B y C) Radiografía anteroposterior (A) y lateral (B) de avulsión de la tuberosidad anterior de la tibia. (D y E) Imágenes de tomografía computada de rodilla, confirmando la fractura avulsiva Tipo Ogden III, con un rasgo coronal que compromete el centro de osificación secundario y primario de la tibia proximal. (F y E) Radiografía anteroposterior y lateral tras la reducción abierta y fijación interna de la fractura avulsiva con dos tornillos canulados 4.0mm paralelos a la fisis. (Ref. 5).
Los pacientes refieren una historia de dolor súbito posterior al inicio o aterrizaje de un salto, tras una carrera explosiva o tras patear una pelota, seguido de una imposibilidad de la marcha y extensión de la rodilla. Al examen físico, presentan aumento de volumen anterior, derrame articular y dolor a la palpación en la región anterior de la tibia proximal6. En la mayoría de los casos hay una incompetencia del aparato extensor de la rodilla, pero excepcionalmente las fibras retinaculares y la cobertura de periostio pueden permitir la extensión activa dolorosa aún en presencia de esta lesión.
Estas fracturas tienen un 4% de lesiones asociadas, dentro de las cuales se reportan las lesiones meniscales, lesión del ligamento cruzado anterior, avulsión del tendón patelar o cuadricipital y síndrome compartimental7. Este último puede ser una complicación devastadora y se describe que puede ocurrir hasta en un 10% de los casos8. Se plantea que esto ocurre debido a una lesión de la arteria tibial anterior recurrente que transcurre por el borde lateral de la TAT9. Es por esto que siempre debemos sospechar y descartar la presencia de un síndrome compartimental, y realizar una evaluación neurovascular rigurosa y seriada8.
Las radiografías AP y lateral proporcionan información inicial sobre el tipo y extensión de la fractura y son parte del estudio inicial. La tomografía axial computada (TAC) no es mandatoria, pero permite caracterizar mejor el grado de conminución o la extensión articular de la fractura y ayuda a planificar el tratamiento quirúrgico. La resonancia magnética (RM) permite descartar lesiones asociadas como roturas meniscales o ligamentosas, recomendándose en el estudio de aquellas avulsiones con extensión articular y desplazamientos significativos5.
La clasificación más comúnmente utilizada para las fracturas de la TAT es la de Ogden modificada. En términos generales esta clasificación se divide en 5 tipos dependiendo de la orientación y extensión ya sea de uno o ambos centros de osificación de la tibia proximal. Siendo las tipo I puramente avulsiones de la tuberosidad anterior de la tibia, las tipo II avulsiones que se extienden entre ambas fisis sin comprometer la articulación, las tipo III avulsiones con compromiso articular, tipo IV avulsiones que se extienden a través de toda la tibia proximal en sentido anteroposterior y las tipo V una combinación entre tipo III y IV. A su vez la clasificación considera la ausencia de desplazamiento como un subtipo “a” o la presencia de este como subtipo “b” 8,10.
El objetivo del tratamiento es recuperar la función del mecanismo extensor, alcanzar una reducción anatómica de los rasgos articulares y tratar las lesiones concomitantes. El manejo no quirúrgico se reserva pacientes con lesión tipo Ia o IIa, es decir un desplazamiento inicial o posterior a una reducción cerrada menor a 2 mm10. Este consiste en mantener la rodilla inmovilizada por seis semanas, ya sea con un brace o una rodillera de yeso en extensión. Por otra parte, el tratamiento quirúrgico está indicado en aquellos pacientes con lesiones tipo Ib o IIb, es decir desplazamientos irreductibles >2mm, así como las tipo III-V o pacientes con lesiones concomitantes que requieran reparación.
El 88% de estas lesiones va a requerir un tratamiento quirúrgico, que puede consistir en una reducción cerrada y fijación percutánea o una reducción abierta y fijación con tornillos11 (Figura 1). La fijación de estas fracturas avulsivas debe realizarse con tornillos o agujas paralelas a la fisis (cartílagos de crecimiento) para evitar daño secundario o bloquear su potencial de crecimiento. La asistencia artroscópica puede ser una herramienta útil para lograr una adecuada reducción articular, minimizar el abordaje y tratar lesiones asociadas. Sin embargo, debemos tener en cuenta el riesgo de un síndrome compartimental, y evitarlo mediante artroscopias secas o de baja presión y corta duración11. La rehabilitación postoperatoria consiste en 6 semanas de inmovilizador en extensión, marcha con dos bastones y carga parcial. El reintegro deportivo depende de la magnitud de la lesión y oscila entre los 4-6 meses.
3Menisco DiscoideoEl menisco juega un rol vital en la biomecánica de la rodilla mediante la distribución y absorción de cargas, disminución de las presiones de contacto, estabilidad, lubricación articular y propiocepción12. El menisco discoideo es una anomalía congénita en la forma del menisco, que se caracterizada por presentar una hipertrofia central y un diámetro mayor al normal, que le hace perder su configuración característica en “C” con una menor vascularización y mayor desorganización de sus fibras de colágeno. El menisco discoideo corresponde a la variante anatómica más frecuente del menisco con una incidencia de 0,4-17%, siendo más frecuente en el menisco lateral y ocurriendo en ambas rodillas hasta en un 25% de los casos. Esta anomalía congénita, involucra un espectro de presentaciones, que pueden afectar tanto la forma como la estabilidad meniscal13,14.
El menisco discoideo, además de las características previamente mencionadas, presenta una menor vascularización, una menor cantidad y desorganización de sus fibras de colágeno asociado a una degeneración mucinosa15. Además, los meniscos discoideos pueden ser inestables e hipermóviles por la ausencia de su fijación periférica a la tibia, tanto en el cuerno anterior (47%), posterior (39%) o central (11%)16. Producto de estas alteraciones son meniscos 4-5 veces más propensos a sufrir una rotura en comparación a un menisco de anatomía, estructura y estabilidad normal17.
La clasificación más utilizada para describir los meniscos discoideos es la de Watanabe, que agrupó esta variante anatómica en 3 tipos según su porcentaje de cobertura del platillo tibial y su estabilidad18 (Figura 2). En muchos casos, el menisco discoideo se presenta de forma asintomática y puede ser solo un hallazgo imagenológico o intraoperatorio16,19. Sin embargo, en pacientes que presentan síntomas, estos pueden ser secundarios a la inestabilidad o a la presencia de roturas meniscales. La presentación clínica va a depender de la edad, siendo más frecuente que la inestabilidad produzca síntomas más precoces, en niños menores a 10 años, mientras que las roturas ocurren con mayor frecuencia en pacientes más cercanos a la adolescencia. Aquellos meniscos inestables, suelen producir un resalte lateral a la movilidad de la rodilla, que puede ser eventualmente doloroso, y presentar un bloqueo a la extensión completa de la rodilla. Las roturas de un menisco discoideo producen síntomas mecánicos, que pueden ser de inicio insidioso, caracterizados por dolor a la carga y movilidad de la rodilla y derrame articular20,21.
Clasificación de Watanabe para menisco lateral discoideo. (A) Tipo I, Discoideo completo. (B) Tipo II, Cobertura incompleta de la superficie tibial (no más del 80%) estable a la palpación, con inserciones coronales. (C) Tipo III (Variante Wrisberg), normal o forma levemente discoide con inestabilidad debido a ausencia de fijación coronal posterior, solo mantiene el ligamento de Wrisberg. (Ref. 24).
Ante la sospecha de un menisco discoideo sintomático, el estudio imagenológico se inicia con una radiografía anteroposterior y lateral de rodilla. Estas pueden resultar normales o presentar signos sugerentes de menisco discoideo, como son el aplanamiento del cóndilo femoral lateral, ensanchamiento del espacio articular o hipoplasia de la espina tibial lateral20.
La RM es el examen fundamental para confirmar la sospecha diagnóstica, permite determinar la morfología del menisco, diagnosticar roturas asociadas y orienta a la presencia de inestabilidad22 (Figura 3).
Signos imagenológicos y visión artroscópica de menisco discoideo. (A) Proyección radiográfica anteroposterior (AP) de rodilla sin carga con menisco discoideo lateral. Se observa un aplanamiento del cóndilo femoral lateral, un aumento del espacio articular y una deformidad del platillo tibial lateral en forma de “copa”. (B, C) Resonancia magnética (RM) de rodilla, cortes coronal y sagital T1 y FAT SAT confirmando un menisco lateral discoideo completo con un aumento de señal intrasustancia sugiriendo una degeneración mixoidea del menisco. (D) Imagen artroscópica de el mismo paciente, a la izquierda el menisco discoideo completo, y luego a la derecha la imagen final tras realizar un tallado meniscal artroscópico.
La historia natural de un menisco discoideo asintomático es desconocida, por lo tanto, la indicación es sólo observarlos. En aquellos pacientes con diagnóstico incidental o mínimos síntomas, la indicación es el manejo conservador con seguimiento periódico y consulta precoz en caso de síntomas23. El tratamiento quirúrgico se reserva para aquellos pacientes sintomáticos, que se presentan con dolor, derrame, pérdida del rango articular y limitación de sus actividades. El objetivo del tratamiento quirúrgico es lograr un menisco con una forma lo más similar a la normal, estable y sin roturas. La cirugía se realiza por vía artroscópica, mediante un “tallado” meniscal, que busca resecar el excedente meniscal anómalo, preservando un reborde periférico de 6-8mm (Figura 3). En el mismo tiempo quirúrgico se resecan o reparan las roturas meniscales, y se estabiliza la periferia del menisco con suturas en caso inestabilidad o hipermovilidad patológica16,24.
Estudios de seguimiento a 10 años de pacientes operados de menisco discoideo, muestran resultados funcionales buenos a excelentes. Sin embargo, en un 50% de los pacientes hay cambios degenerativos del compartimento lateral en la radiografía y un tercio de los pacientes requerirán alguna reintervención25. En estos estudios, los pacientes sometidos a meniscectomías subtotales por meniscos discoideos irreparables presentan los peores resultados funcionales, subrayando la importancia de la preservación meniscal.
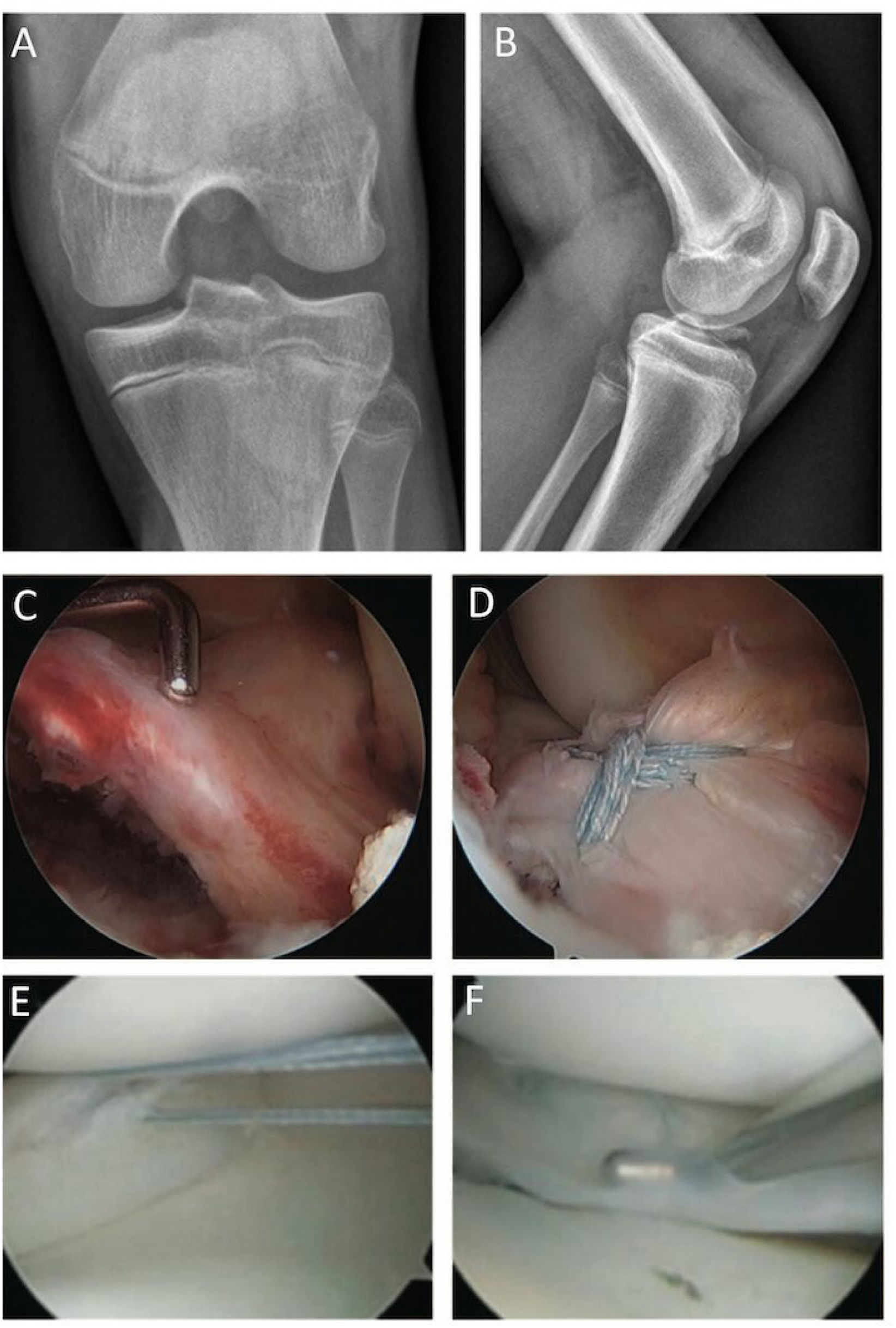
4Avulsión de Espinas TibialesLa avulsión de espinas tibiales o fractura de espinas tibiales (FET), también conocidas como eminencia tibial, corresponde a una fractura intraarticular avulsiva (por arrancamiento) de la inserción del ligamento cruzado anterior (LCA) en la tibia. Es considerada el equivalente pediátrico de la rotura del LCA, porque ante un mismo mecanismo lesional, en vez de producirse una rotura intrasustancia del LCA, falla la unión condroepifisiaria aún no osificada en pacientes con esqueleto inmaduro26. Ocurre habitualmente tras mecanismos torsionales o pivotes de la rodilla durante actividades deportivas, siendo los más frecuentes deportes colectivos (ej. fútbol), las caídas en bicicleta o esquí27. La edad más frecuente de presentación es entre los 8-14 años, representando un 2-5% de las lesiones de rodilla pediátrica y el 5% de los derrames de rodilla en esta población28.
Los pacientes con una FET se presentan con una rodilla traumática aguda, caracterizada por derrame articular significativo, dolor difuso, incapacidad de cargar peso en la extremidad o de extender la rodilla29. El examen físico inicial confirma una rodilla en semiflexión anti-álgica, difícil de examinar por el dolor, que presenta un test de Lachman asimétrico en comparación a la contralateral.
El estudio inicial se realiza con radiografías anteroposterior y lateral de rodillas. Estas pueden evidenciar la fractura avulsiva de la eminencia tibial en la mayoría de los casos, aunque fragmentos pequeños o puramente cartilaginosos pueden pasar desapercibidos30 (Figura 4).
Caso clínico avulsión de LCA y lesión meniscal concomitante. (A) Proyección AP y (B) Lateral de una fractura avulsiva de la espina tibial. (C) Visión artroscópica del mismo paciente que muestra la avulsión ósea de la inserción del ligamento cruzado anterior, que además compromete la raíz anterior del menisco lateral que se está incorporada en el fragmento óseo avulsionado. (B) reducción artroscópica y fijación con suturas de alta resistencia de la fractura avulsiva. (C) Rotura meniscal concomitante del cuerno posterior del menisco externo. (D) Reparación de lesión longitudinal del cuerno posterior del menisco lateral con dos suturas verticales con técnica todo-dentro.
Hoy en día, la RM es un elemento fundamental en la evaluación de estas lesiones, ya que permite: a) visualizar avulsiones puramente cartilaginosas, inadvertidas en las radiografías; b) cuantificar el desplazamiento y conminución del fragmento; c) reconocer lesiones intraarticulares concomitantes, meniscales o condrales, presentes en hasta un 37% de los casos y que requieren tratamiento31; d) identificar la interposición de partes blandas en el lecho de fractura (ej. cuerno anterior del menisco o ligamento intermeniscal) bloqueando la reducción del fragmento, lo que ocurre en un 29-48% de los casos32. Es por esto que la RM es parte del estudio de estas lesiones, y utilizamos la clasificación de Green & Tuca para graduarlas y definir su manejo33 (Figura 5).
En términos generales, la elección del tratamiento de estos pacientes va a depender principalmente del grado desplazamiento de la fractura, de la capacidad de obtener una reducción cerrada satisfactoria y de la concomitancia de lesiones intraarticulares que requieran una reparación quirúrgica. Aquellas FET Grado I de Green & Tuca, sin desplazamiento o mínimamente desplazadas, sin lesiones meniscales o condrales que requieran cirugía, se realiza un tratamiento conservador con inmovilización en extensión por un periodo de 6-8 semanas, control radiológico seriado y rehabilitación28,34.
En aquellas fracturas Grado II de Green & Tuca, se intenta una reducción cerrada. Si esta es satisfactoria, logrando un desplazamiento residual menor a 3mm, puede también realizarse un manejo conservador. De lo contario, si el desplazamiento residual es mayor a 3mm o es una FET Grado 3 de Green & Tuca, la indicación es la reducción quirúrgica y fijación29,33,35. El manejo quirúrgico de estas lesiones se realiza por vía artroscópica, y los objetivos son lograr una reducción anatómica de la fractura y una fijación estable que permita iniciar una rehabilitación precoz. Esta puede realizarse con tornillos o suturas, sin que haya clara superioridad de un método sobre el otro en la literatura actual36. Nuestra técnica de fijación preferida son las suturas, ya que, a diferencia de los tornillos, no requieren una segunda cirugía para su retiro (Figura 4).
Los resultados del tratamiento quirúrgico de estas lesiones son en general buenos a excelentes, con un reintegro deportivo por sobre el 95% y una baja tasa de complicaciones. La más frecuente es la rigidez articular, por lo que resulta fundamental el inicio precoz de la rehabilitación postoperatoria para evitar la artrofibrosis30,32,36.
5Luxación PatelarLa luxación patelar es una de las causas más frecuentes de rodilla traumática aguda en niños y adolescentes, con su primer episodio habitualmente entre los 10 y los 17 años, con una incidencia reportada de hasta 29 por 100.00037; con tasas de recidiva, luego de un primer episodio, denominadas inestabilidad patelar recurrente, que van desde un 15% hasta un 80%37–39. Lo que conlleva, en casos de tratamiento inadecuado, a importantes repercusiones funcionales, dolor persistente e incluso el desarrollo de artrosis patelofemoral temprana40.
La estabilidad de la articulación patelofemoral en los distintos grados de flexión de la rodilla depende de estabilizadores estáticos y dinámicos. En los primeros grados de flexión el principal estabilizador estático es el ligamento patelofemoral medial (LPFM)41. Pasados los primeros 20-30° de flexión de la rodilla la estabilidad articular estará fundamentalmente dada por la congruencia ósea entre la patela y el surco troclear. Es por esto que, uno de los hallazgos más frecuentes en pacientes con luxación patelar recurrente es la displasia troclear42. Por otra parte, el vasto medial oblicuo actúa como principal estabilizador dinámico durante todo el rango de flexión y su atrofia puede ser un hallazgo frecuente en pacientes con luxación patelar recurrente41.
La luxación patelar ocurre habitualmente tras un mecanismo torsional, sin contacto, con la rodilla extendida y el pie rotado a externo. Menos habitual es que ocurra tras un mecanismo de contacto directo, que empuje la patela hacia lateral. Tras un episodio de luxación patelar, la gran mayoría se reduce espontáneamente en el lugar, e ingresan al servicio de urgencia ya reducidas. Es por esto que una adecuada anamnesis y examen físico son extremadamente relevantes para la sospecha diagnóstica y posterior estudio. Es importante consignar si se trata de un primer episodio o si han presentado luxaciones previas, y la actividad que se encontraban realizando al momento de la luxación.
El examen físico debe ser siempre comparativo, y puede ser difícil en agudo producto del dolor y aprehensión de los pacientes. Suelen presentarse con derrame articular, en una posición antiálgica en semiflexión y con intenso dolor a la palpación del LPFM (Signo de Bassett). A pesar de que en población adulta la sensibilidad se encuentra habitualmente en la zona de inserción femoral, en población pediátrica es más frecuente en la región medial de la rótula42,43. Debemos cuantificar el desplazamiento lateral de la patela con la rodilla en extensión, medido en cuadrantes de forma comparativa. La hipermovilidad patelar, definida por un desplazamiento de más de dos cuadrantes es indicador de una insuficiencia de los restrictores mediales44. También debemos realizar el test de aprehensión patelar, que consiste en la traslación manual de la patela hacia lateral en 20°-30° de flexión con el músculo cuádriceps relajado. Una contracción muscular súbita involuntaria se traduce en un resultado positivo y ha sido considerado como el signo más sensible y específico de inestabilidad patelar45. Hay múltiples otros signos y pruebas específicas al examen físico, pero estas serán realizadas por el subespecialista, y no son imperativas en la evaluación inicial.
Tras la sospecha de un primer episodio de luxación patelar, el estudio inicial debe contemplar radiografías anteroposteriores, laterales y axiales de rótula (proyección de Merchant). Lo más relevante en el servicio de urgencia es descartar la presencia de fracturas asociadas, lesiones osteocondrales u otros diagnósticos diferenciales como la avulsión de espinas o de la tuberosidad anterior de la tibia2 (Figura 6). Además, el estudio radiográfico inicial nos permite identificar factores de riesgo para luxación recurrente, como son la displasia troclear y el aumento de la altura patelar46–48.
Caso clínico luxación patelar. Radiografía lateral (A) y axial de rótula (B) de una paciente con primer episodio de luxación patelar, evidenciando una displasia troclear, tilt y subluxación de la rótula. Además, se observa un fragmento osteocondral en el surco intercondíleo. Imágenes de RM del mismo paciente, cortes: sagital (C) y axial (D) PD Fat Sat, confirman una luxación patelar reciente asociado a una fractura osteocondral de la patela (C, D). (E) Estabilización quirúrgica de la patela mediante una reconstrucción del ligamento patelofemoral medial, utilizando dos anclas en la patela y un túnel en el fémur distal en posición anatómica. (F) Reinserción del fragmento osteocondral en la patela utilizando tornillos bioabsorbibles.
La RM es un pilar fundamental en el estudio diferido de esta patología49. En primer lugar, porque nos permite confirmar el diagnóstico de una luxación que se redujo espontáneamente al observar un patrón clásico de edema óseo por contragolpe en la faceta medial y en el cóndilo femoral lateral, y la lesión al menos parcial del LPFM que está presente en la mayoría de los casos49. En segundo lugar, la RM permite identificar lesiones asociadas, como fracturas osteocondrales y cuerpos libres intraarticulares, que pueden obligar a un tratamiento quirúrgico precoz. Se reporta una incidencia de lesiones asociadas hasta en un 70-96%, lo que apoya el estudio con RM en estos pacientes50,51 (Figura 6). Además, en los últimos años la RM ha reemplazado al TAC en el estudio de los factores de riesgo, demostrando un rendimiento al menos equivalente en objetivar la altura patelar, displasia troclear, tilt, subluxación, y el perfil torsional de la extremidad, evitando la exposición a radiación que conlleva el estudio con TAC.
Finalmente, este examen en la actualidad nos permite reemplazar el estudio torsional clásicamente realizado con TAC alcanzando las mismas mediciones con mejores resultados, disminuyendo la exposición a radiación y permitiendo también identificar otros factores de riesgo para recurrencia como son la altura patelar, la displasia troclear, el tilt patelar o subluxación y la lesión del LPFM entre otro52,53.
El consenso actual apoya el manejo conservador en un primer episodio de inestabilidad patelofemoral, sin lesiones osteocondrales asociadas54. Múltiples estudios prospectivos, randomizados han comparado el tratamiento conservador con el quirúrgico sin demostrar diferencias en cuanto a tasas de recurrencia ni a resultados funcionales39,55,56. Por lo tanto ante un primer episodio, la gran mayoría de los pacientes requerirán un corto periodo de inmovilización con brace para manejo del dolor, frio local y analgésicos, seguido de una rehabilitación precoz con enfásis en fortalecer los estabilizadores dinámicos y recuperar la propiocepción57. La cirugía en un primer episodio se reserva para aquellos pacientes con fragmentos osteocondrales sintetizables, cuerpos libres intraarticulares, subluxación persistente o la falla del tratamiento conservador54 (Figura 6).
La recurrencia tras un primer episodio oscila entre el 15-50% a los 2 años, y es mayor en aquellos pacientes que sufren un primer episodio antes de los 16 años, tienen patela alta, displasia troclear, hiperlaxitud o alguno de los factores de riesgo ya mencionados37,42,48,58,59. La cirugía está indicada en aquellas inestabilidades recurrentes, y el objetivo es estabilizar la articulación corrigiendo los elementos predisponentes. Es así como el tratamiento quirúrgico se realiza “a la carta”, dependiendo de la anatomía de cada paciente y de sus factores de riesgo principales. Va desde la reconstrucción del ligamento patelofemoral, hasta osteotomías de la tuberosidad anterior de la tibia o correcciones de ejes y rotación.
6ConclusiónLa patología traumática de rodilla en niños y adolescentes se ha vuelto cada vez más frecuente debido un aumento de la actividad deportiva tanto recreativa como competitiva a temprana edad. La rodilla pediátrica tiene características particulares que la predisponen a lesiones específicas en este grupo etario y su tratamiento también contempla técnicas distintivas orientadas a preservar el potencial de crecimiento y evitar deformidades a largo plazo. Este articulo busca entregar las herramientas de sospecha, estudio diagnóstico, manejo inicial y adecuada derivación a médicos, pediatras y traumatólogos que realizan la primera atención de pacientes pediátricos en los servicios de urgencia o consultas. El tratamiento definitivo de estas lesiones debe ser realizado por sub-especialistas, entrenados en cirugía de rodilla pediátrica, para así asegurar resultados óptimos y limitar las complicaciones.
7Declaración de conflicto de interésLos autores no presentan conflicto de interés en relación a esta publicación.