Las onicomicosis constituyen una de las infecciones micóticas más prevalentes en la población y con una mayor tasa de fracasos terapéuticos. La terapia fotodinámica (TFD) está basada en el uso de sustancias fotosensibilizantes que, activadas con una luz de adecuada longitud de onda y en presencia de oxígeno, generan especies reactivas del oxígeno que ocasionan la muerte celular. En la actualidad se utiliza con éxito en el tratamiento del cáncer cutáneo no-melanocitario y se está experimentando en otras aplicaciones, como las infecciones superficiales.
ObjetivosConocer la efectividad de la TFD con metil-aminolevulinato (MAL) en un caso de onicomicosis por mohos.
MétodosUna mujer de 75 años de edad presentaba una onicomicosis por Acremonium sclerotigenum en el 5.° dedo de la mano. Fue tratada con 3 sesiones de TFD con MAL y lámpara de diodo de 630nm (Atkilite®) (37J/cm2) separadas por 15 días.
ResultadosLa paciente alcanzó la cura micológica y clínica permaneciendo asintomática tras 12 meses de seguimiento.
ConclusionesEste caso ilustra la posible utilidad de la TFD-MAL en onicomicosis. Su efectividad, carencia de efectos adversos y satisfacción por parte de médicos y pacientes hace pensar en un futuro prometedor de esta terapéutica en el manejo de las infecciones fúngicas superficiales como las onicomicosis.
Onychomycosis is one of the most prevalent fungal infections in the population with a higher rate of treatment failures. Photodynamic therapy (PDT) is based on the use of photosensitizers with light of an accurate wavelength, and in the presence of oxygen, reactive oxygen species are produced which induce cell death. PDT is widely used to treat non-melanoma skin cancer, and other indications are being investigated, especially in superficial infections.
AimsTo determine the effectiveness of PDT in a case of onychomycosis caused by moulds.
MethodsA 75-year-old woman was diagnosed with onychomycosis caused by Acremonium sclerotigenum in the 5th finger. She was treated with 3 sessions of PDT with methyl-aminolevulinate (MAL) separated by 15 days.
ResultsThe patient achieved mycological and clinical cure and remains asymptomatic after 12 months of follow up.
ConclusionsThis case illustrates the potential usefulness of MAL-PDT for onychomycosis. Its effectiveness, lack of adverse effects and satisfaction on the part of physicians and patients, suggest a promising future for this therapy in the management of superficial fungal infections, such as onychomycosis.
La onicomicosis es una infección por hongos de las uñas de los pies o de las manos. El agente que con mayor frecuencia produce infección de las uñas en nuestro medio es Trichophyton rubrum, que también es el agente más frecuente en el mundo, siendo el segundo Trichophyton mentagrophytes var. interdigitale1.
Respecto al tratamiento de las onicomicosis, a pesar de la mejoría que aportan los nuevos antifúngicos, tanto la falta de respuesta al tratamiento como las recidivas son frecuentes.
La terapia fotodinámica (TFD) está basada en el uso de sustancias fotosensibilizantes, que se van a localizar de forma más o menos selectiva en las células tumorales o los microorganismos, de forma que al ser activadas con una luz de adecuada longitud de onda y en presencia de oxígeno producen la muerte de las células, ya sea por necrosis o apoptosis, respetando los tejidos sanos circundantes2. Su mecanismo de acción se basa en la producción de especies reactivas del oxígeno, principalmente oxígeno singlete, que al combinarse con las distintas estructuras celulares inducen su muerte. Además, su acción sobre la vascularización, especialmente la de aquellos fotosensibilizantes que se administran intravascularmente, así como la reacción inflamatoria generada durante el tratamiento, potencian la acción destructora celular. En dermatología, la TFD con metilaminolevulinato (MAL) se encuentra autorizada para el tratamiento del cáncer cutáneo no melanocitario, queratosis actínicas, enfermedad de Bowen y carcinoma basocelular superficial y nodular, con una alta efectividad y excelentes resultados cosméticos. El MAL es un ester metilado del ácido 5-aminolevulínico (ALA), precursor de la vía de las porfirinas, mucho más lipófilo que éste3. Cuando se aplica tópicamente es transformado intracelularmente, a través de dicha vía, al fotosensibilizante activo, la protoporfirina IX (PpIX), la cual se acumula preferentemente dentro de la mitocondria4. Tanto el ALA como el MAL tienen las ventajas de que son efectivos aplicados de forma tópica y que tras 24 horas el fotosensibilizante ha sido totalmente eliminado de los tejidos2. En la práctica clínica, se utiliza la crema de MAL al 16% (Metvix®) y una lámpara de diodos (LED) con una longitud de onda de 630±10nm (Aktilite®) para activarla.
El uso de la TFD para el tratamiento de infecciones localizadas representa un campo emergente de investigación4 que explora las ventajas de este tipo de tratamiento frente a los tratamientos antimicrobianos tradicionales5.
Las onicomicosis constituyen una de las infecciones micóticas con mayor prevalencia en la población6 y con una mayor tasa de fracasos terapéuticos7,8. Por el momento, la experiencia sobre el uso de la TFD en las onicomicosis es escasa y, aunque se han publicado algunos trabajos, no se han realizado ensayos clínicos: los casos publicados son micosis en las uñas de los pies9-12.
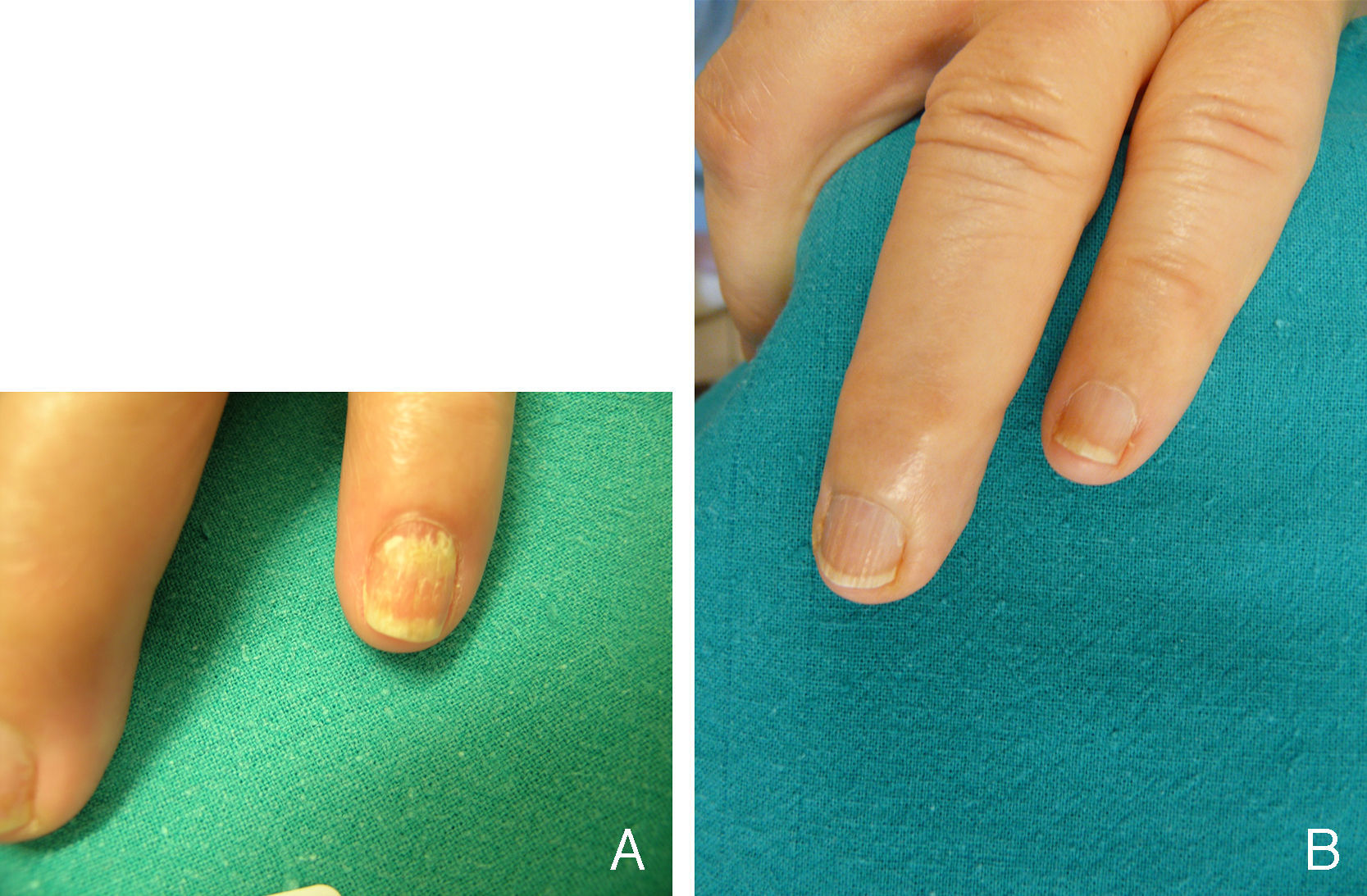
Pacientes y métodoEn esta ocasión presentamos una onicomicosis por Acremonium sp. en la 5.ª uña de la mano, en una mujer de 75 años de edad (fig. 1A). Esta misma uña había sufrido años antes una infección presumiblemente fúngica (sin confirmación microbiológica) que, según relató la paciente, precisó meses de terapia antifúngica oral y tópica para su curación. Tomamos mediante raspado una muestra para estudio microbiológico, en cuya visión directa (tanto con blanco de calcoflúor como tras digestión con KOH al 40% y posterior observación) se evidenció una gran cantidad de hifas. En el cultivo (agar Sabouraud dextrosa cloranfenicol, Oxoid) creció abundantemente Acremonium spp. sin aislarse dermatofitos. El mismo resultado se repitió en dos muestras obtenidas con una separación de 15 días.
La paciente mostró su preocupación por tener que seguir una terapia que recordaba larga y tediosa. Este hecho, junto a los pobres resultados de los tratamientos antifúngicos convencionales en las onicomicosis causadas por Acremonium13 nos llevó a realizar la TFD con MAL tras obtener el correspondiente consentimiento informado de la paciente. En este caso variamos ligeramente el protocolo que habitualmente utilizamos (tabla 1)3, no aplicando urea al 40% previa a la TFD por tratarse de la uña del 5° dedo de la mano, más delgada que el resto.
Protocolo de terapia fotodinámica con metilaminolevulinato modificado
| 1. Limpiar con alcohol la lámina ungueal y la piel de alrededor |
| 2. Aplicar la crema Metvix® en la uña y en la piel de alrededor (ayudarse de un depresor para su aplicación, poner la crema con 1 mm de espesor) |
| 3. Se cubrirá todo con apósito plástico adhesivo de Tegaderm®, encima papel de aluminio y por último un apósito encima (para que no le dé la luz) |
| 4. Incubar la crema entre 3 y 5 horas |
| 5. Iluminar con LED 635 nm (Aktilite®) a 37 J/cm2 durante 8 minutos |
| 6. Proteger de la luz la uña tratada |
Se realizaron 3 tratamientos fotodinámicos, separados por 2 semanas, con toma microbiológica para visión directa y cultivo antes del segundo y tercer tratamientos. La visión directa resultó ya negativa tras la primera sesión, y el cultivo se mantuvo positivo (escasas colonias de Acremonium sp.) solamente tras la primera sesión, negativizándose en las posteriores. El hongo aislado se remitió para identificación de especie; las características morfológicas permitieron identificarlo como Acremonium sclerotigenum (perteneciente al complejo Acremonium egyptiacum-sclerotigenum)14.
Se evaluó clínica y microbiológicamente a los 3, 6, 9 y 12 meses del inicio del tratamiento, obteniéndose la curación clínica y microbiológica (fig. 1B).
DiscusiónEn nuestra experiencia, la TFD con MAL es efectiva en el tratamiento de la onicomicosis causada por A. sclerotigenum. Los hongos miceliales no dermatofitos representan un grupo de agentes etiológicos de onicomicosis infrecuente, aunque según los distintos autores varía su proporción, que oscila entre el 1,5 y el 30% del total de onicomicosis13,15,16. Dentro de ellos, los agentes más relevantes en nuestro entorno son Aspergillus, Fusarium, Scopulariopsis brevicaulis y Acremonium15. El manejo terapéutico de estos hongos es insatisfactorio, y mucho más difícil que el de la tinea unguium, causada por hongos dermatofitos15,16, lo cual es concordante con las elevadas CMI in vitro de estos mohos cuando se comparan con los dermatofitos17.
El uso de la TFD para el tratamiento de infecciones localizadas representa un campo emergente de investigación. Así, diversos artículos, tanto referentes a experiencias realizadas in vitro como in vivo, avalan su utilidad en el tratamiento de las infecciones producidas por bacterias, hongos, virus y parásitos, lo que se ha denominado quimioterapia fotodinámica antimicrobiana (photodynamic antimicrobial chemotherapy o PACT)4,5. Este tipo de terapia ofrece una serie de ventajas frente a los tratamientos antimicrobianos tradicionales: 1) amplio espectro de acción, ya que un mismo fotosensibilizante puede actuar frente a bacterias, hongos, virus y parásitos; 2) eficacia independiente del patrón de resistencia antimicrobiana; 3) posibilidad de desarrollar protocolos de TFD que permitan una amplia reducción de la población patógena con un daño muy limitado al tejido huésped; 4) la inactivación de los microorganismos fotosensibilizados es un proceso multidiana, siendo improbable la selección de cepas fotorresistentes (un fenómeno por ahora no descrito), y que esta técnica puede aplicarse independiente del patrón de resistencia antimicrobiana; 5) disponibilidad de formulaciones que permiten una liberación específica del fotosensibilizante al área infectada; 6) uso de fuentes de luz de bajo coste para la activación del agente fotosensibilizante, y 7) compatibilidad con cualquiera de los tratamientos antibióticos o antimicóticos que se utilizan en la actualidad.
Las ventajas de la TFD con MAL en el tratamiento de la onicomicosis son la ausencia de efectos adversos e interacciones, la comodidad del tratamiento para el paciente (3 días de tratamiento) y constituir una terapia local. Aunque la TFD no tiene en la actualidad ninguna indicación clínica antimicrobiana aprobada y su aplicación es anecdótica, en lo referente a las infecciones fúngicas, encontramos series de casos de tiñas de piel lampiña18,19 y candidiasis20 con resultados variables. Las onicomicosis parecen constituir una patología susceptible de ser tratada mediante TFD, ya que se trata de una infección localizada para la cual los tratamientos existentes tienen una efectividad limitada. En los últimos años se han publicado algunos casos clínicos utilizando la TFD con ALA, o su derivado MAL, en el tratamiento de la tiña de la uña con protocolos y resultados dispares9,11,12. En general puede deducirse de los casos publicados que la respuesta es variable, pero la recaída es frecuente (más de 2 tercios de los pacientes recaen en los casos de onicomicosis por T. rubrum en uñas de pies e intertrigo [tinea pedis])10. Nuestro grupo ha ensayado en los últimos años la TFD con MAL en onicomicosis de años de evolución, resistentes a todos los tratamientos antifúngicos, con buenos resultados –especialmente en las onicomicosis por mohos en uñas de manos– y sin efectos adversos relevantes3.
En conclusión, este caso ilustra la utilidad de la TFD-MAL en las onicomicosis, en este caso producidas por hongos no dermatofitos. Su efectividad, carencia de efectos adversos y satisfacción por parte de médicos y pacientes, nos hace pensar en un futuro prometedor de esta terapia en el manejo de las onicomicosis.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.