Las dermatofitosis cutáneas son infecciones muy comunes producidas en la piel por un grupo de hongos denominados dermatofitos, conformado por los géneros Trichophyton, Microsporum y Epidermophyton, que afectan a las capas superficiales queratinizadas de la epidermis y anejos cutáneos8. Sin embargo, existen dermatofitosis denominadas profundas como el querion de Celso, cuya localización más frecuente es el cuero cabelludo y se manifiesta clínicamente como una erupción pustulosa grave con intensa reacción inflamatoria y exudación purulenta8. A continuación describimos una localización atípica o poco frecuente de esta enfermedad.
Una mujer de 19 años de edad fue remitida a dermatología desde el servicio de ginecología por presentar lesiones pustulosas en la zona del pubis. La paciente había acudido en varias ocasiones a urgencias por el dolor local, donde se le había prescrito tratamiento antibiótico con amoxicilina-ácido clavulánico 875-125mg/8h/7 días y analgesia oral e intravenosa.
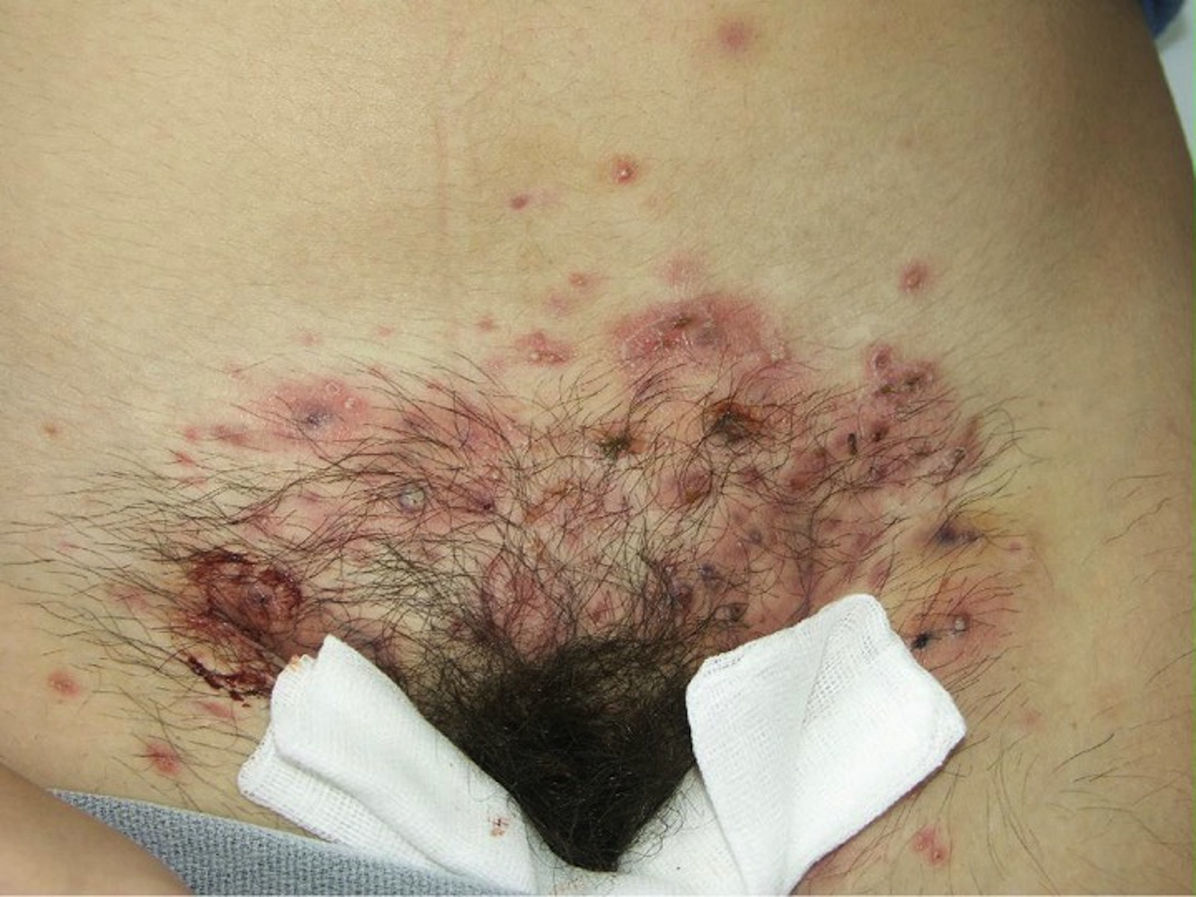
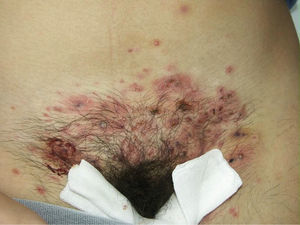
A la exploración física destacaba la presencia de pústulas, eritema y edema de vulva y pubis junto a adenopatías bilaterales (fig. 1). Cuando las pústulas se rompían dejaban costras de aspecto melicérico. Entre las pruebas complementarias se realizó una toma para cultivo bacteriano que fue negativo y un raspado de la zona para cultivo de hongos. La visión directa con KOH fue negativa y en el cultivo se aisló Microsporum canis. Se prescribió un tratamiento oral con itraconazol, 200 mg una vez al día durante 6 semanas, asociado a clotrimazol tópico (dos aplicaciones al día durante 2 semanas). Las lesiones evolucionaron favorablemente sin dejar alopecia secundaria. La paciente tenía un gato que fue el origen de la infección.
El querion de Celso está provocado generalmente por dermatofitos zoófilos que por una probable reacción de hipersensibilidad conduce a una lesión inflamatoria con afectación del pelo terminal, circunscrita, con pérdida de pelo y múltiples lesiones pustulosas de foliculitis y perifoliculitis, pudiendo incluso mostrar sintomatología general con fiebre y malestar general8. Para los dermatólogos el diagnóstico es fácil cuando el querion está presente en zonas como el cuero cabelludo o la barba; sin embargo, si se localiza en otras zonas pilosas el diagnóstico diferencial es más amplio, lo que demora el diagnóstico y su tratamiento y puede conllevar la aparición de secuelas, como la alopecia cicatricial.
La localización genital está muy poco reportada en la literatura. Los casos descritos se caracterizan por estar causados en su mayoría por hongos zoófilos; Trichophyton mentagrophytes es el más frecuentemente aislado y solo en un caso de los descritos en la literatura el agente causal fue M. canis, como en nuestro caso10. Una característica común en todos ellos es el intenso dolor local, algunos pacientes presentaban adenopatías bilaterales10 y la mayor parte no tenían afectación extragenital3. Otra característica que comparten la mayoría de los casos es el antecedente de afeitado previo de la zona y el uso de politratamiento previo con corticoides y antibióticos tópicos. La presencia de alopecia como secuela está en relación directa con el retraso del diagnóstico y del tratamiento. Todos los casos de tiña vulvar descritos hasta la actualidad quedan resumidos en la tabla 11-7,9-13.
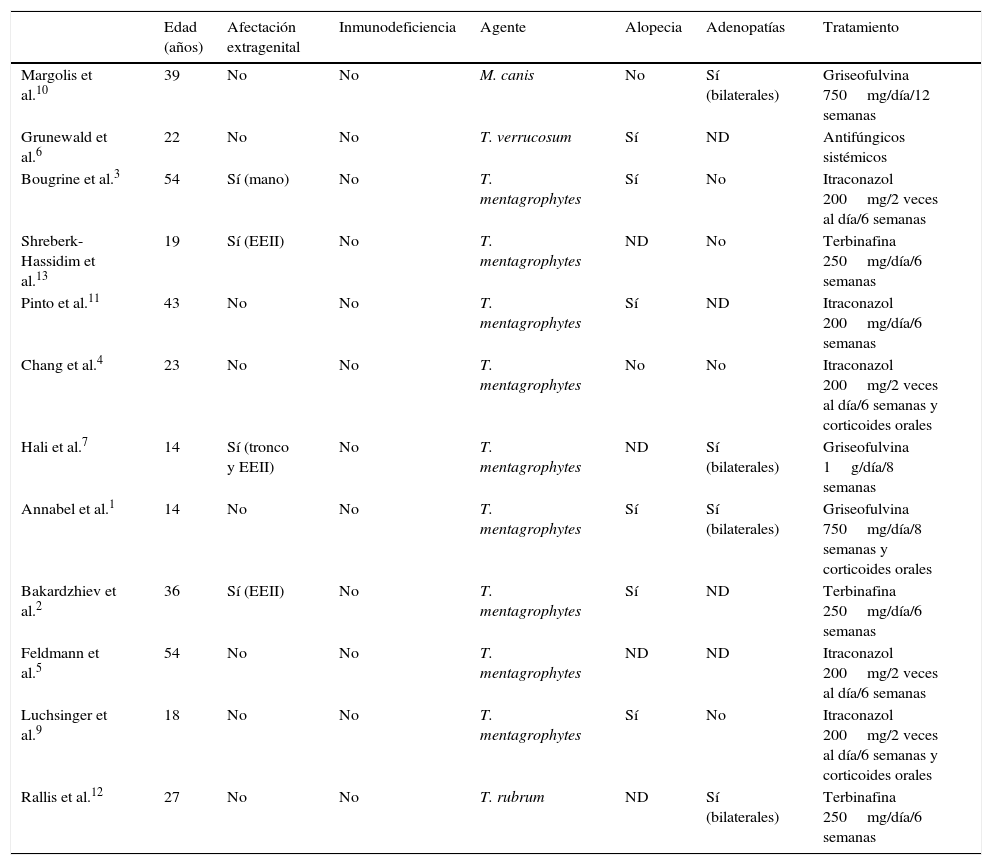
Resumen de las características clínicas, agente etiológico y tratamiento de los casos descritos de tiña vulvar en la literatura hasta la actualidad
| Edad (años) | Afectación extragenital | Inmunodeficiencia | Agente | Alopecia | Adenopatías | Tratamiento | |
|---|---|---|---|---|---|---|---|
| Margolis et al.10 | 39 | No | No | M. canis | No | Sí (bilaterales) | Griseofulvina 750mg/día/12 semanas |
| Grunewald et al.6 | 22 | No | No | T. verrucosum | Sí | ND | Antifúngicos sistémicos |
| Bougrine et al.3 | 54 | Sí (mano) | No | T. mentagrophytes | Sí | No | Itraconazol 200mg/2 veces al día/6 semanas |
| Shreberk-Hassidim et al.13 | 19 | Sí (EEII) | No | T. mentagrophytes | ND | No | Terbinafina 250mg/día/6 semanas |
| Pinto et al.11 | 43 | No | No | T. mentagrophytes | Sí | ND | Itraconazol 200mg/día/6 semanas |
| Chang et al.4 | 23 | No | No | T. mentagrophytes | No | No | Itraconazol 200mg/2 veces al día/6 semanas y corticoides orales |
| Hali et al.7 | 14 | Sí (tronco y EEII) | No | T. mentagrophytes | ND | Sí (bilaterales) | Griseofulvina 1g/día/8 semanas |
| Annabel et al.1 | 14 | No | No | T. mentagrophytes | Sí | Sí (bilaterales) | Griseofulvina 750mg/día/8 semanas y corticoides orales |
| Bakardzhiev et al.2 | 36 | Sí (EEII) | No | T. mentagrophytes | Sí | ND | Terbinafina 250mg/día/6 semanas |
| Feldmann et al.5 | 54 | No | No | T. mentagrophytes | ND | ND | Itraconazol 200mg/2 veces al día/6 semanas |
| Luchsinger et al.9 | 18 | No | No | T. mentagrophytes | Sí | No | Itraconazol 200mg/2 veces al día/6 semanas y corticoides orales |
| Rallis et al.12 | 27 | No | No | T. rubrum | ND | Sí (bilaterales) | Terbinafina 250mg/día/6 semanas |
EEII: extremidades inferiores; ND: no disponible.
Destacamos la importancia de reconocer el querion de Celso fuera de sus localizaciones típicas e instaurar un tratamiento precoz ante la sospecha clínica, aunque en ocasiones la visión directa con KOH puede dar falsos negativos, como en nuestro caso. Dado que se trata de lesiones profundas debemos de mantener el tratamiento antifúngico oral hasta constatar la curación clínica y microbiológica.