La mucormicosis (zigomicosis) cutánea con extensión subcutánea y diseminación en pacientes inmunocompetentes es una patología infrecuente causada por especies de los géneros Apophysomyces, Rhizopus y Saksenaea, entre otros.
Caso clínicoSe describe un caso de fascitis necrotizante por Saksenaea vasiformis en una mujer inmunocompetente, que sufrió politraumatismo y herida en brazo derecho a consecuencia de un accidente de tráfico. Tras la reducción quirúrgica de las fracturas, la lesión cutánea fue empeorando y derivó en necrosis y fascitis necrotizante grave con cultivos inicialmente negativos. A pesar de la amplia resección quirúrgica y el tratamiento antifúngico agresivo, el desenlace fue la muerte de la paciente. El estudio histopatológico puso en evidencia una infección por un hongo del orden Mucorales, confirmada mediante aislamiento primario en agar Sabouraud y posterior identificación de la especie mediante cultivo en agar Czapek-Dox y secuenciación de la región ITS del ADN ribosomal.
ConclusionesEl presente caso confirma la presencia de este hongo en nuestro país, además de la utilidad del estudio histopatológico para el diagnóstico de la mucormicosis, y de los medios de cultivo especiales y las técnicas moleculares para la identificación de la especie.
Cutaneous mucormycosis (zygomycosis), with subcutaneous spreading and dissemination, in immunocompetent patients is an uncommon disease caused by species belonging to the fungal genera Apophysomyces, Rhizopus and Saksenaea, among others.
Case reportA case of necrotising fasciitis by Saksenaea vasiformis in an immunocompetent woman is described. The infection was acquired through a car accident resulting in multiple injuries affecting mainly her right arm. After the surgical reduction of fractures, skin lesions worsened and led to necrosis. The patient quickly developed a severe necrotising fasciitis with negative cultures at first. Despite the extensive surgical debridement and the aggressive antifungal treatment, the patient died. The histopathological study showed a fungal infection due to a fungus belonging to the Mucorales order, which was confirmed by culturing the clinical sample on Sabouraud agar, and identifying the species by cultures on Czapek-Dox agar, and sequencing of the ITS region of the ribosomal DNA.
ConclusionsThis case confirm the presence of this fungus in Spain, the value of histopathology for the mucormycosis diagnosis, as well as the need to perform special cultures to facilitate their isolation and identification to the species level by the combined use of Czapek-Dox agar and sequencing of the ITS region.
La fascitis necrotizante (FN) es una infección aguda debida a diferentes agentes etiológicos, que se extiende por la piel, el tejido celular subcutáneo y las fascias superficial y profunda, produciendo una rápida necrosis tisular, con evidencia de una grave toxicidad sistémica5,19,22,24. Puede estar causada por bacterias, sobre todo estreptococos β hemolíticos del grupo A de Lancefield (Streptococcus pyogenes y especies relacionadas), aunque también puede deberse a ciertas especies fúngicas. De los hongos potencialmente patógenos para el hombre, las especies de los géneros Apophysomyces y Saksenaea1,3,4,6,17,19, integrantes del orden Mucorales (subdivisión Mucoromycotina), son las máximas responsables; producen lesiones graves, de progresión rápida, con necrosis cutánea, trombosis e invasión vascular, y fácilmente se diseminan, dando origen a una infección sistémica de mal pronóstico. La especie Basidiobolus ranarum (orden Entomophothorales, división Entomophthoromycotina) también produce infecciones parecidas, aunque se desarrollan en pacientes sin factor de riesgo conocido, en zonas tropicales o subtropicales, y afectando de forma localizada, con celulitis y evolución crónica benigna7,11,20. Las características clínicas son muy importantes para poder orientar el diagnóstico y aventurar el pronóstico, pero el estudio histopatológico y el aislamiento y cultivo en medios que favorezcan la producción de estructuras reproductivas, así como la secuenciación del espaciador intergénico (ITS) del ADN nuclear ribosomal, nos permitirán poder realizar el diagnóstico definitivo16.
Los casos de FN producidos por Saksenaea vasiformis publicados son excepcionales3–6,15,18,23,24, y la mayoría de ellos con un desenlace fatal. Debido a la gran capacidad invasora y la elevada velocidad de crecimiento de este hongo, el diagnóstico precoz es esencial para asegurar el éxito terapéutico11.
Hasta hace unos pocos años S. vasiformis era la única especie válida del género. Gracias a un reciente trabajo2 en el que se realizó el análisis de las secuencias del ITS, de los dominios D1 y D2 del gen ribosomal 28S, y del factor de elongación (EF-1α), así como el estudio de las principales características morfológicas y fisiológicas de varios aislamientos ambientales y clínicos, se demostró que S. vasiformis era un complejo de especies diferenciables fenotípica y molecularmente, por lo que fueron propuestas las nuevas especies Saksenaea oblongispora y Saksenaea erythrospora. Poco tiempo después, Hospenthal et al.14 describen el primer caso de infección invasiva mortal en seres humanos por S. erythrospora a consecuencia de una herida recibida por un varón durante las operaciones de combate en Irak.
Con la presentación de nuestro caso queremos reseñar que las infecciones debidas a S. vasiformis en nuestro país no son raras5,9,12 si se comparan con el total de casos publicados, y que frente a un cuadro de FN en pacientes inmunocompetentes hay que pensar no solo en agentes etiológicos de origen bacteriano, sino también en agentes fúngicos, preferentemente de los géneros Saksenaea y Apophysomyces6.
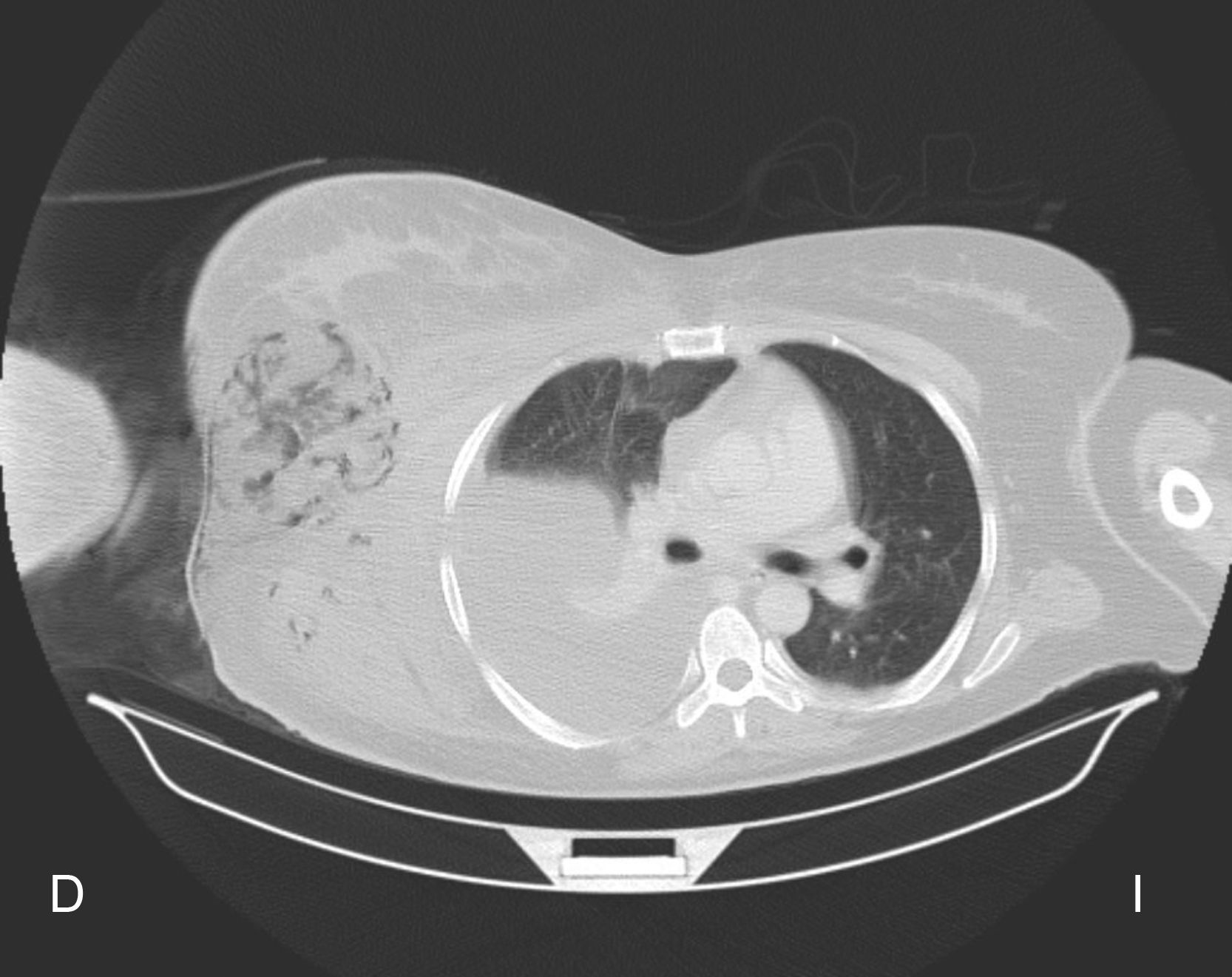
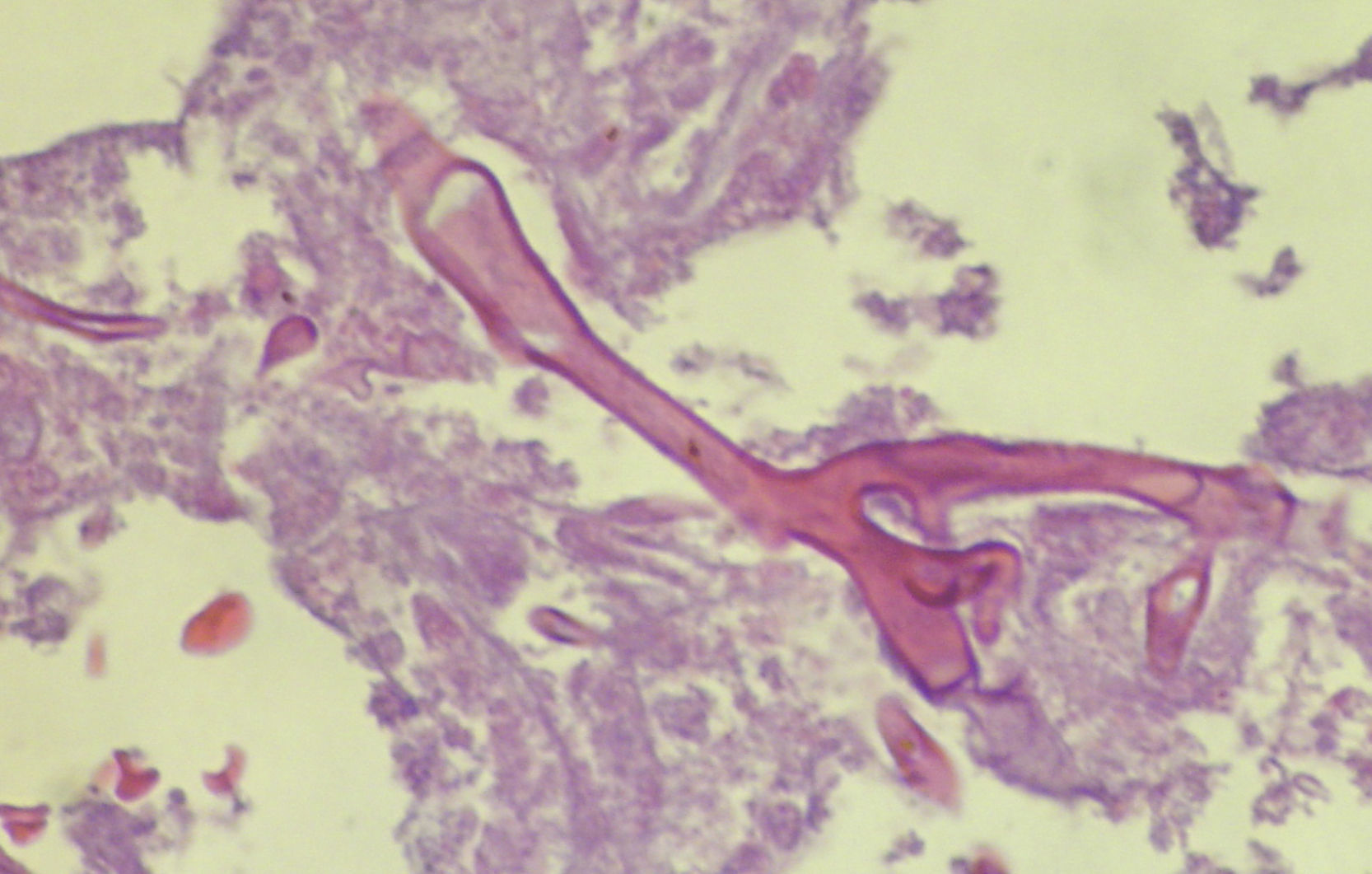
Caso clínicoLa paciente era una mujer de 46 años sin antecedentes patológicos de importancia, ni diabética ni inmunodeprimida, que por accidente de tráfico y arrastramiento sufrió politraumatismo (fractura distal del radio derecho y mandíbula) que requirió intervención quirúrgica. Asimismo, presentó una herida cutánea en región proximal del brazo derecho. La paciente fue intervenida de las fracturas de mandíbula con un Lefort II, y se realizó fijación externa en la cabeza del radio. Por razones de residencia, fue trasladada a otro hospital 12 días después del accidente, continuándose con los tratamientos prescritos. La herida del brazo empeoró considerablemente, siendo evidentes síntomas de infección y celulitis, con formación de un gran absceso en la axila derecha y necrosis cutánea. Se decidió su traslado de urgencia a nuestro hospital al cabo de 9 días de su ingreso. La TAC realizada a su llegada al Servicio de Urgencias mostró una extensa reacción inflamatoria, de naturaleza infecciosa, en el hemicuerpo derecho (regiones escapulohumeral, axilopectoral, mamaria y torácica, extendiéndose hasta la pared abdominal), incluyendo planos musculares, grasos y mamarios con edema, colecciones asociadas (una de ellas individualizada en musculatura oblicua abdominal, de 33×11cm) y presencia de abundante gas (fig. 1). En la analítica destacaban niveles de hemoglobina y hematocrito bajos (8,55g/dl y 23,3%, respectivamente) y leucocitosis (44.900células/ml; PMN, 91,5%). Se decidió realizar un desbridamiento quirúrgico amplio. Los cultivos en medios bacteriológicos de rutina del material extraído mostraron una poliinfección por Pseudomonas aeruginosa, Enterobacter cloacae y Serratia fonticola. Se instauró un tratamiento antibacteriano de amplio espectro (piperaciclina y tazobactam 4,5 g/iv/8h), más noradrenalina 1,5mg/kg/día. En el estudio histopatológico de la lesión se observaron hifas cenocíticas (no septadas) de paredes delgadas y forma irregular (fig. 2), compatibles con una infección por hongos del orden Mucorales. Se complementó el tratamiento con anfotericina B liposomal (1,5mg/kg/día), incrementándose la dosis hasta 3mg/kg/día al cabo de 24h. En el primer cultivo del material biopsiado y homogeneizado en medios selectivos para hongos (Sabouraud suplementado con 200mg/l de L-cloranfenicol) no se obtuvo crecimiento; posteriormente, y sembrando fragmentos sin homogeneizar en el mismo medio, con el objetivo de preservar intactas las estructuras celulares fúngicas, se observó al cabo de 48h de incubación a 35°C el desarrollo de abundante micelio cenocítico estéril, compatible con el crecimiento de un hongo del orden Mucorales, quedando pendiente su identificación definitiva debido a la ausencia de estructuras reproductivas características (esporangióforos). El hongo fue enviado al laboratorio de la Unidad de Microbiología de la Facultad de Medicina de Reus para su identificación morfológica y molecular a nivel de especie. La primera se consiguió tras la siembra del mismo en medio agar Czapek-Dox (Difco, BD), obteniéndose los esporangióforos típicos de S. vasiformis (fig. 3). La identificación se confirmó comparando la secuencia ITS del hongo mediante la búsqueda BLAST con las depositadas en el GenBank y con las disponibles en nuestra propia base de datos2.
La paciente presentó mala evolución de su FN, realizándosele la amputación de la extremidad afectada, mastectomía, extracción de los músculos dorsal y pectoral, así como de la escápula y parte de la clavícula. Su estado de salud empeoró con un cuadro de rabdomiolisis y un pico de CPK de 12.000U/l, sin repercusión renal, aunque con tendencia a la oliguria. Dos días después del ingreso en la UCI, se observó la extensión de la lesión necrotizante a la mama izquierda, con deterioro progresivo de su estado. La paciente falleció 2 días después por shock séptico y fallo multiorgánico.
DiscusiónLas infecciones por hongos del orden Mucorales, conocidas como mucormicosis o zigomicosis, están siendo reportadas cada vez con mayor frecuencia en la literatura médica mundial, siendo el tercer grupo de micosis en el ser humano7,11,20. A pesar de ello, las infecciones producidas por especies del género Saksenaea son poco frecuentes; habitualmente producen cuadros cutáneos graves con extensión sistémica, aunque también han sido descritos casos de rinosinusitis con celulitis orbitaria, afectación exclusivamente cutánea o abscesos localizados25. Desde el primer caso descrito por Ajello et al. en 19761, tan solo se conocen 40 casos más, 26 de los cuales tuvieron lugar hasta el año 200624, y los 14 restantes desde dicho año hasta la actualidad2. A pesar de tener una distribución mundial, la mayor parte de los casos clínicos se han presentado en la India, Estados Unidos, Australia, Suramérica y en nuestro país.
Entre los principales factores predisponentes está la diabetes mellitus9, aunque muchos de los casos de infección cutánea han sido documentados en pacientes inmunocompetentes3,10,12,22,24. Una elevada proporción de estos últimos son secundarios a accidentes de tráfico, o a lesiones más o menos extensas producidas como consecuencia de fenómenos naturales, tales como tsunamis, tornados y erupciones volcánicas, en los cuales se produce el impacto traumático de los individuos contra el suelo, reservorio natural de estos microorganismos1,2. Las quemaduras y los tatuajes también son factores de riesgo, así como la picadura de insectos, arañas, alacranes u otros animales de pequeño tamaño, principalmente en las infecciones cutáneas6,10,11,13,18,23, lo que sugeriría que tanto S. vasiformis como otras especies del mismo género tendrían una dosis infectiva muy baja. En el caso que aquí presentamos, la causa de la infección fue el impacto de la paciente contra el suelo y su arrastramiento por el mismo tras un accidente de autobús.
En Europa tan solo han sido publicados 4 casos de mucormicosis por S. vasiformis5,9,12,15, 3 de los cuales sucedieron en nuestro país y, más recientemente, un cuarto en Grecia15. De los casos documentados en España, el publicado por García-Martínez et al.9 correspondía a una afección rinocerebral en un paciente diabético de 71 años con cetoacidosis, que evolucionó con necrosis del paladar blando y celulitis subcutánea de la hemicara derecha, falleciendo por extensión al sistema nervioso central. Con anterioridad, se había publicado el caso de un paciente inmunocompetente de 66 años que sufrió un traumatismo craneocerebral tras accidente de tráfico, y que desarrolló posteriormente una lesión negruzca del cuero cabelludo, con placa necrótica y celulitis, la que, tras amplio desbridamiento y tratamiento con anfotericina B liposomal (5mg/kg/24h), evolucionó favorablemente12. El caso más antiguo (año 1987) es el de una turista de nacionalidad británica de 55 años de edad que, a consecuencia de un accidente doméstico, sufrió una fractura de la pierna izquierda y heridas en diversas localizaciones anatómicas5. De regreso a su país desarrolló una celulitis gangrenosa o FN, que evolucionó con una amplia necrosis de las partes blandas. Tras la amputación de la pierna, y el tratamiento con anfotericina B liposomal, la paciente sanó. De los 3 casos previamente citados, solamente en el primero el paciente presentaba diabetes mellitus como factor de riesgo conocido, provocando una infección de desenlace fatal. En los otros casos, los individuos eran inmunocompetentes, desarrollando solo complicaciones locales a partir de las lesiones primarias. En nuestro caso, a pesar de tratarse de una infección localizada en un individuo inmunocompetente, su rápida extensión hacia zonas torácicas determinó un deterioro en la evolución del cuadro clínico, a pesar de la cirugía radical realizada y las altas dosis de anfotericina B liposomal empleadas.
El primer indicio de una infección por especies de Saksenaea, al igual que en el resto de las mucormicosis, se basa en el estudio histopatológico de la región afectada. La presencia de hifas anchas y acintadas (debido a sus finas paredes), ramificadas en ángulo recto y sin septos, son muy orientativas de este tipo de agentes etiológicos, aunque se pueden confundir con las estructuras que se observan en las infecciones debidas a especies del género Pythium (pitiosis), un miembro de los oomicetes perteneciente al reino Chromalveolata8. Un aspecto básico de las mucormicosis es la gran angioinvasión que presentan, con producción de trombos e infartos. Mediante la tinción de hematoxilina-eosina se pueden apreciar estas características, pero otras tinciones como PAS y Grocott son mejores para apreciar la morfología de las estructuras fúngicas. En nuestro caso, la tinción de PAS fue más resolutiva que la de Grocott, debido a que esta última coloreaba las hifas de forma menos eficiente. Sin embargo, el aislamiento del agente etiológico y su cultivo en agar Czapek-Dox para inducir la producción de las típicas estructuras reproductivas, así como la secuenciación del ITS, son las herramientas que permiten la identificación de la especie.
El pronóstico, en el caso de las lesiones diseminadas, aunque se produzcan en pacientes inmunocompetentes, es altamente fatal, con una mortalidad cercana al 75%, por lo que se aconseja un desbridamiento quirúrgico amplio y un tratamiento antifúngico agresivo. A pesar de recomendarse el uso de la anfotericina B en este tipo de infecciones, el empleo del posaconazol (que es el único azol con actividad in vitro e in vivo contra la mayoría de los hongos del orden Mucorales) puede resultar de gran utilidad como alternativa al tratamiento clásico. Gomes et al.11 describen con dicho azol una CMI de 0,5μg/ml, indicando que la anfotericina B, el voriconazol y las equinocandinas tienen una pobre actividad frente a los Mucorales. Estudios experimentales realizados por nuestro equipo han obtenido resultados similares21.
En conclusión, podemos considerar que ante una FN rápidamente progresiva, no hay que descartar una etiología de origen fúngico, pudiendo tratarse de mucormicosis debida a especies de los géneros Saksenaea o Apophysomyces. Un estudio histopatológico que permita hallar rápidamente las estructuras fúngicas en el tejido lesionado es una de las acciones diagnósticas más resolutivas. El diagnóstico específico rápido y un tratamiento radical son las herramientas básicas para intentar evitar un desenlace fatal.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.