INTRODUCCIÓN
La deglución requiere una serie de contracciones musculares interdependientes cuyo objetivo es el transporte del bolo alimenticio desde la cavidad bucal hasta el estómago. En este proceso la vía aérea superior juega un papel primordial permitiendo el flujo de aire hacia los pulmones e impidiendo el paso de material líquido y sólido a las vías aéreas inferiores. La alteración del proceso de la deglución da lugar a la presencia de aspiración, que envuelve un espectro variado de situaciones clínicas caracterizadas por la inhalación de contenido orofaríngeo o gástrico en el interior de la laringe y del árbol bronquial.
FISIOLOGÍA DE LA DEGLUCIÓN
La deglución es un proceso controlado neurogénicamente que requiere la integración de información sensitiva con un control cognitivo y motor. Consta de 4 fases: durante la fase oral preparatoria la comida es manipulada y masticada en la boca gracias a la acción de movimientos cíclicos de rotación lateral de la musculatura labial y mandibular; una vez masticada se forma el bolo alimenticio que es desplazado anterolateralmente por la lengua contra el paladar. La fase bucal mediada por los pares craneales VII y XII permite el paso del bolo hacia la faringe gracias a movimientos de la lengua en sentido anteroposterior1. El paladar blando es elevado y retraído evitando el paso de material alimenticio hacia la cavidad nasal; el cierre de las cuerdas vocales verdaderas y falsas y de los repliegues aritenopiglóticos desplazando la epiglotis hacia la hipofaringe evitan el paso hacia la vía aérea. La laringe es elevada relajándose el músculo cricofaríngeo, considerado como el esfinter esofágico superior. Todas estas acciones permiten el desplazamiento del bolo a través de faringe (fase faríngea) favorecido por la contracción del músculo constrictor de la faringe que disminuirá la existencia de residuo faríngeo2. La zona de la faringe presenta múltiples receptores sensoriales cuya información es transmitida a través del VII par craneal; los impulsos motores son medidos por los pares IX y X3. Una vez atravesada la faringe, durante la fase esofágica el bolo será transportado hacia el estómago a través del esófago gracias a sus movimientos peristálticos.
MECANISMOS DE PROTECCIÓN DE LA VÍA AÉREA
La deglución es un proceso coordinado con la ventilación con el objeto de que el bolo alimenticio no sea introducido en el tracto respiratorio inferior. En condiciones normales y en sujetos sanos la deglución se acompaña de una pausa de apnea que dura entre 0.6 y 2 segundos4,5 e interrumpe la espiración que es completada una vez deglutido el bolo6; esta secuencia deglución-espiración permite proteger la vía aérea durante la deglución y elimina los residuos alimenticios de los recesos faríngeos antes de iniciar la siguiente inspiración pudiendo jugar un papel en la prevención de las aspiraciones recurrentes de bajo grado. Si la deglución es producida durante la inspiración, ésta será interrumpida y tras el paso del bolo se producirá una espiración corta seguida de varios ciclos respiratorios con un volumen corriente mayor7.
La deglución desencadena un reflejo de cierre de la glotis cuya función será la de actuar como válvula de protección contra la aspiración de materiales extraños en el interior de la vía aérea. Junto a la aducción de las cuerdas vocales verdaderas y falsas se produce una aproximación de los repliegues aritenoepiglóticos; así mismo la aposición del músculo cricoaritenoides contra la base de la epiglotis inhibe el contacto del bolo alimenticio con el vestíbulo laríngeo8.
Si un material extraño alcanza la vía aérea se activa un arco reflejo medular mediado por el nervio vago generando una maniobra de tos involuntaria con el objetivo de expulsarlo del árbol traqueobronquial. La carina y la laringe son extremadamente sensibles a la irritación mecánica y los bronquiolos terminales y alveolos a los estímulos corrosivos como el ácido clorhídrico del estómago9. La disminución de la eficacia de la tos se ha identificado como un factor de riesgo para la aparición de fenómenos de aspiración10,11. La tos es capaz de producir el aclaramiento de la vía aérea gracias a los flujos generados durante la fase expulsiva de la misma12,13.
ALTERACIONES DE LA DEGLUCIÓN Y ENFERMEDADES NEUROMUSCULARES
Las enfermedades neuromusculares pueden acompañarse de alteraciones sensitivas o debilidad e incordinación motora que alteren el funcionamiento de los mecanismos de defensa de la vía aérea y del aparato digestivo. Las alteraciones de la deglución en las enfermedades neuromusculares se deben a una afectación de la musculatura de inervación bulbar14, hecho que va empeorar el pronóstico de estas enfermedades15-17.
Dos mecanismos fisiopatológicos han sido implicados como causantes de la dificultad en la deglución que presentan las enfermedades neuromusculares18. Por un lado existiría un retraso e incluso abolición en el inicio voluntario del reflejo de la deglución mientras que el reflejo espontáneo estaría preservado incluso hasta estadíos finales de la enfermedad. Por otro lado existiría una hiperreflexia e hipertonía del esfinter esofágico superior. El resultado de estos dos hechos daría lugar a una incordinación entre la protección de la vía aérea y el transporte del bolo alimenticio durante el inicio voluntario de la deglución. Las alteraciones de la deglución van a traer consigo la aparición de fenómenos de aspiración con paso de material alimenticio a la vía aérea. Dependiendo en que momento de la deglución se produzca la aspiración diferentes mecanismos van a estar implicados1. Las aspiraciones que tienen lugar antes de la deglución se deben a anomalías en la fase oral o faríngea causadas por debilidad o movimientos anómalos de la lengua que pueden desplazar prematuramente el bolo hacia la faringe que no se encuentra aún preparada para transportarlo hacia el esófago. Si las aspiraciones tienen lugar durante la deglución reflejarán una alteración de la musculatura faríngea y laringea como dificultad para elevar el hiodes o debilidad de los músculos tirohiodeo y palatofaríngeo19 o fallo en el cierre de la glotis por paresia o parálisis de las cuerdas vocales. Los fenómenos de aspiración que tienen lugar después de la deglución se deben a alteraciones de la fase faríngea y esofágica; la debilidad del músculo constrictor de la farínge dará lugar a la presencia de restos alimenticios en las valléculas o en los senos piriformes y los trastornos del esfínter esofágico superior impedirán el paso del bolo al esófago.
MANIFESTACIONES Y VALORACIÓN DE LOS TRASTORNOS DE LA DEGLUCIÓN EN LAS ENFERMEDADES NEUROMUSCULARES
La disfagia o dificultad para la deglución que tiene lugar en los pacientes con enfermedades neuromusculares se manifiesta como formación ineficiente del bolo alimenticio, prolongación del transito por la cavidad bucal, fugas de material alimenticio por la parte posterior de la lengua hacia las valléculas y senos piriformes antes de iniciar la deglución, presencia de residuo oral tras la deglución, reflujo nasofaríngeo y aspiración de material alimenticio hacia la traquea antes, durante o después de la deglución20. Clínicamente todos estos hechos que acontecen por la dificultad en la deglución se presentarán como boca seca, carraspeo, regurgitación nasal, vómitos, dificultad para expulsar las secreciones de la vía aérea superior, goteo postnasal, sensación de globo, odinofagia, extenuación después de las comidas, disfonía, tos seca o sofocación durante las comidas, halitosis, sensación de quemazón o dolor centrotorácico y pérdida de peso1.
Conforme el paciente percibe esta dificultad para la deglución es capaz de desarrollar mecanismos de compensación con el objetivo de facilitar la deglución21,22. Cambios en la dieta seleccionando aquellos alimentos que deglutan mejor, enlentecimiento del proceso de las comidas, adopción de una posición sentada con el cuello flexionado 30-40.º, ingesta de sorbos de agua después de la deglución de material sólido o realizar movimientos del cuello con el objeto de facilitar el desplazamiento del bolo alimenticio son algunas de las técnicas adoptadas para optimizar la deglución. Esta situación a la larga puede generar una notable repercusión sobre el estado general del paciente que puede llegar a realizar una restricción alimentaria ante el miedo de que aparezcan episodios de aspiración23.
El estudio de la deglución mediante videofluoroscopia constituye el método de elección a la hora de la valoración de la deglución, fundamentalmente en lo que se refiere a la fase faríngea24-26. En la tabla 1 quedan reflejados los aspectos a valorar durante la realización de la videofluoroscopia. El objetivo del estudio videofluoroscopico en los pacientes neuromusculares es valorar la situación del proceso de la deglución, valorar la efectividad de las estrategias de compensación para favorecer la deglución y evitar la aspiración y documentar la presencia de fenómenos de aspiración. Se considera una aspiración leve cuando hay menos de un 10 % de material de contraste que pasa a la vía aérea, moderada cuando es entre el 10 y el 30 % y grave cuando es mayor del 30 %24. En el 50 % de los casos la exploración clínica no detecta las aspiraciones que luego son constatadas mediante el estudio radiológico19. Sin embargo la asociación del test de las 3 onzas y la presencia de accesos de tos durante la deglución supone un screening útil en relación coste/beneficio para valorar el riesgo de aspiración24. El test de la 3 onzas consiste en la administración de 9 ml de agua que el paciente debe de tomar de un trago; el test será considerado como positivo cuando se presente un acceso de tos durante la toma o durante el minuto posterior o cuando se detecte la presencia de una voz de tono húmedo tras la deglución.
FENÓMENOS DE ASPIRACIÓN EN LAS ENFERMEDADES NEUROMUSCULARES
Cuando en las enfermedades neuromusculares tiene lugar trastornos de la deglución y los mecanismos de protección de la vía aérea fracasan se producen las aspiraciones, que consisten en el paso a la vía aérea de material alimenticio. Varios factores han sido relacionados con el riesgo aumentado de que se produzcan aspiraciones. La presencia de residuo faríngeo constituye el indicador cardinal de transporte incompleto o alterado del bolo alimenticio a lo largo de la farínge27,28. Una de las complicaciones potencialmente severas secundarias a la presencia de residuo faríngeo es la aspiración, de forma que a mayor cantidad de residuo mayor posibilidad de aspiración29; la cantidad de residuo depende del tamaño del bolo alimenticio y del número de degluciones repetidas29. La presencia de una voz disfónica de tono "humedo" puede indicar un riesgo elevado de aspiración aunque su ausencia no la excluye11. La presencia de accesos de tos involuntarios durante la ingesta de agua o durante el minuto siguiente constituye el test que mejor predice de forma sencilla el riesgo de aspiración30; el riesgo que presenta el agua de desencadenar una aspiración es mayor ya que es más difícil de manipular durante la fase oral de la deglución y presenta menos vías aferentes para ser estímuladas con el objeto de activar los reflejos faríngeos y esofágicos1. Aquellos pacientes con una disminución de la efectividad de la tos voluntaria, determinada mediante la medición de los flujo pico de tos, presentan mayor riesgo de realizar aspiraciones10,11. Sólo la aspiración de más del 10 % del contraste de bario durante la realización de una videofluoroscopia está asociado con el riesgo aumentado para desarrollar una neumonía por aspiración30. En una gran mayoría de pacientes neuromusculares (44 %), la pausa de apnea que se produce durante la deglución se sigue de una inspiración, aumentando el riesgo de aspiración31. Esta alteración de la secuencia deglución-espiración con aparición de una inspiración se ha postulado que se deba a varios mecanismos31; por un lado la reducción en la capacidad de la deglución que presentan estos pacientes les obligaría a reducir el volumen deglutido y/o a aumentar el tiempo de duración de cada deglución o a aumentar el número de degluciones por cada bolo alimenticio, prolongando por tanto el periodo de apnea; por otro lado el patrón ventilatorio que presentan, rápido y superficial, aumentaría la frecuencia de aparición de una inspiración después de la pausa de apnea que acontece durante la deglución.
La presencia de mala higiene bucal favorece la colonización de la cavidad bucal por potenciales patógenos respiratorios; este hecho aumenta el riesgo de infección respiratoria tras los fenómenos de aspiración en los pacientes neuromusculares32,33. Una pobre higiene dental debido a la dificultad que presentan estos enfermos para limpiarse los dientes, la presencia de residuos alimenticios en la cavidad bucal debido a la alteración de la movilidad de la lengua, la reducción en la ingesta oral, la presencia de saliva en las valléculas y senos piriformes, la tendencia de estos pacientes a realizar una inspiración tras la deglución31 y la disminución en la producción de saliva debido al uso de fármacos anticolinérgicos son causas que se han propuesto como factores predisponentes a la colonización de la orofaringe por gérmenes potencialmente patógenos en los pacientes neuromusculares14.
Formas de presentación
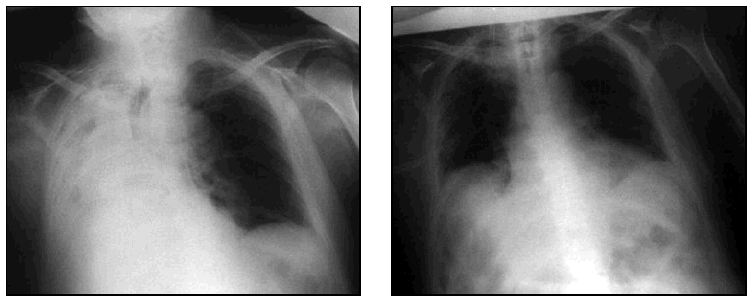
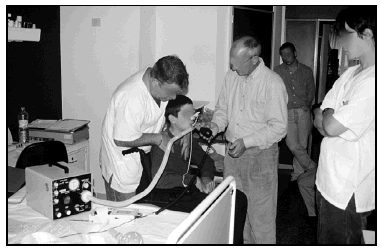
La aspiración de volúmenes importantes de material sólido puede dar lugar a la obstrucción de la vía aérea provocando episodios de sofocación34; si el material aspirado obstruye completamente la luz de la vía aérea puede ocasionar la muerte del paciente por asfixia a menos que dicho material sea retirado inmediatamente. En esta situación la utilización de las técnicas de tos asistida mecánicamente con el Cough AssistTM (JH Emerson) aplicado con una máscara oronasal y acompañado de una compresión toracoabdominal durante la exsufflación puede ser suficiente para eliminar el material de la vía aérea35 (fig. 1); si no puede ser extraído satisfactoriamente se deberá de recurrir a la realización de una broncoscopia de urgencia.
Fig. 1.A) Atelectasia completa derecha tras aspiración. B) Resolución tras aplicación de varias sesiones de tos asistida mecánicamente.
La aspiración de pequeñas cantidades de material sólido o la aspiración de secreciones orofaringeas colonizadas por patógenos respiratorios puede ocasionar una infección pulmonar36; los segmentos posteriores de los lóbulos superiores y los segmentos superiores de los lóbulos inferiores son los que con mayor frecuencia se ven afectos en aquellos pacientes en los que la aspiración se produce estando en posición de decubito37; si la aspiración se produce estando en bipedestación o incorporados los segmentos basales de los lóbulos inferiores serán los que con mayor frecuencia se afecten36. Clínicamente se puede presentar como una neumonía segmentaria o lobar, una bronconeumonía, un absceso de pulmón o un empiema37. El concepto de neumonía por aspiración hace referencia a la aparición de infiltrados pulmonares radiológicos en aquellos pacientes que presentan un riesgo elevado de aspiración orofaríngea36. Los gérmenes más frecuentemente aislados en las neumonías por aspiración son streptococo pneumoniae, staphilococo aureus, haemophilus influenzae y enterobacterias, mientras que en pacientes con neumonía por aspiración adquiridas a nivel hospitalario predominan los bacilos gram negativos incluida la pseudomona aeruginosa38-40. Los gérmenes anaerobios se van a presentar en aquellos pacientes con enfermedad periodontal muy severa, esputo herrumbroso o evidencia de neumonía necrotizante o de absceso de pulmón en las radiografías38,39.
Clínicamente la neumonía por aspiración va a cursar con fiebre, en ocasiones no muy elevada, secreciones respiratorias que pueden variar desde mucopurulentas hasta herrumbrosas, ruidos torácicos audibles si el individuo presenta una tos inefectiva para expectorar y un cuadro de deterioro respiratorio más o menos acusado. La mortalidad de la neumonía por aspiración varía en función de las series analizadas; se han descrito tasas de mortalidad de hasta 62 %41 aunque en la mayoría de los estudios oscila entre 10 y 20 %40. Los principales factores pronósticos asociados con una mayor mortalidad son la presencia de hemocultivos positivos, la necesidad de uso de drogas vasoactivas por inestabilidad hemodinámica, la inefectividad del tratamiento antimicrobiano inicial y la presencia de neumonías nosocomiales40; el uso de un tratamiento antibiótico efectivo tan pronto como el diagnóstico de neumonía por aspiración se sospeche constituye la mejor medida para disminuir la mortalidad40.
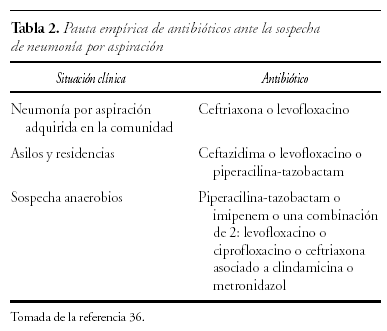
El tratamiento antibiótico constituye el pilar fundamental en el manejo de las neumonía por aspiración junto con las medidas de soporte vital y el uso de técnicas adecuadas para la eliminación de las secreciones respiratorias cuando la tos espontánea sea inefectiva, que en el caso de los ENM serán la tos asistida manual y la tos asistida de forma mecánica42. La selección de los antibióticos (tabla 2) irá orientada según el germen responsable, siendo una buena elección inicial el uso de cefalosporinas de tercera generación, fluorquinolonas o piperacilina40; si se sospecha que el causante es un germen anaerobio se utilizará antibióticos específicos como la clindamicina, imipenem o metronidazol40.
La bronquiolitis difusa por aspiración constituye un cuadro clínico caracterizado por una reacción inflamatoria crónica de los bronquiolos secundario a la aspiración recurrente de partículas extrañas43. Se caracteriza por la aparición de episodios de broncorrea, broncoespasmos y disnea en relación con la ingesta de alimentos44. A nivel radiológico se evidencian pequeñas imágenes nodulares segmentarias o difusas acompañadas de zonas de hiperclaridad37. Su tratamiento va encaminado a corregir los episodios de aspiración.
VALORACION, FISIOTERAPIA RESPIRATORIA Y EDUCACION FAMILIAR
El manejo de los problemas de deglución relacionados con el aparato respiratorio y sus posibles consecuencias no se lleva a cabo en algunos lugares por desconocimiento, por parte de muchos profesionales, de las posibilidades que brinda la fisioterapia respiratoria (FR) a partir de técnicas muy sencillas que permiten desdramatizar situaciones serias que pueden suponer la muerte del paciente por asfixia en cuestión de minutos; o bien, porque no se dispone de profesionales fisioterapeutas formados en este campo. Nuestro objetivo en este trabajo es el de mostrar las técnicas fisioterápicas y maniobras encaminadas a suplir, en lo posible, la incapacidad de los músculos inspiratorios para conseguir una distensión toracopulmonar y de los músculos espiratorios, para generar flujos lo suficientemente efetivos para toser y evitar atelectasias y neumonías que suponen un grave peligro para la vida de los pacientes45.
Valoración fisioterápica del paciente
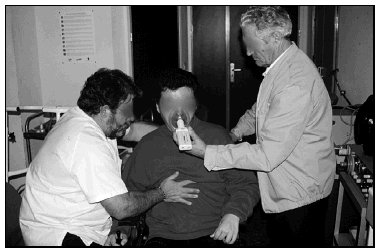
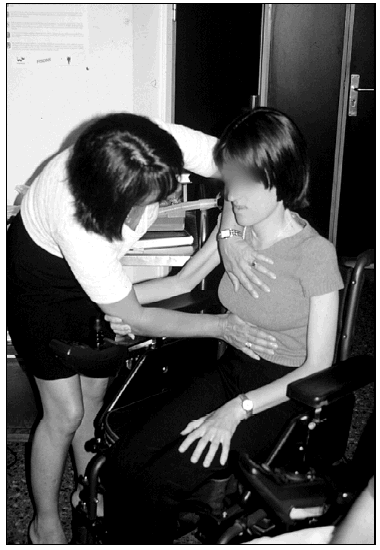
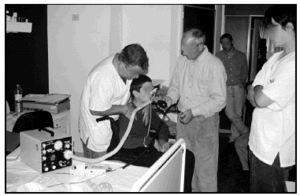
Antes de proceder a aplicar ninguna técnica, los pacientes con problemas de deglución, son valorados funcionalmente estudiando su capacidad vital (CV), capacidad tusígena (CT), fuerza muscular inspiratoria y espiratoria (PIM y PEM), saturación oxihemoglobínica (SaO2), dióxido de carbono transcutáneo (TaCO2) o en el gas exhalado (ETCO2) (fig. 2). Esta valoración la efectuamos en sedestación y en los decúbitos: dorsal, lateral derecho e izquierdo para identificar la situación funcional respiratoria en las posiciones que el paciente viene adoptando a lo largo de su vida. El método que utilizamos para el estudio de los volúmenes y capacidades se lleva a cabo con un espirómetro portátil Ponygraphic® y un sistema en T para adaptar un tubo de plástico conectado a un ambú o a un generador de presión inspiratoria y espiratoria (In-Exsufflator® JH.Emerson Co., Cambridge, MA) que nos permita conseguir máximas capacidades de insuflación pulmonar (MIC) y posteriormente valorar los volúmenes, capacidades y flujos que se pueden obtener. Inicialmente realizamos una exploración basal y posteriormente, cuando el paciente tiene la capacidad de realizar valsalvas o cerrar la glotis de una forma escalonada, se le insufla el aire hasta llegar a su capadidad vital. Estas maniobras deben realizarse lentamente, no con flujos turbulentos ya que puede desencadenar una tos irritativa y ser molesto.
Fig. 2. Valoración del paciente.
Es imprescindible que el paciente esté perfectamente sincronizado con el fisioterapeuta para que en el momento que éste le indique que abra la glotis y expulse el aire se puedan conseguir los máximos flujos espiratorios. Cuando los valores de flujo pico de tos (FPT) son inferiores a 160 litros por minuto todos los pacientes precisan una asistencia de los músculos espiratorios para que la tos sea efectiva.
Valoración de la fuerza de los músculos respiratorios
La fuerza de los músculos inspiratorios y espiratorios se valora con un medidor de presiones ELKA PM15® de Laboliser. Desde volumen residual (VR) se bloquea la entrada de aire y se le invita al paciente a realizar una inspiración máxima. La fuerza que se produce por la contracción isométrica de los músculos inspiratorios se recoge en la pantalla del manómetro dando como resultado la presión inspiratoria máxima (PIM). Una maniobra similar, desde capacidad pulmonar total (CPT) y con un máximo esfuerzo espiratorio nos permitirá valorar la presión espiratoria máxima (PEM). Se realizan tres medidas y se toma siempre la mayor pero es necesario dejar un tiempo de recuperación entre ellas para que el paciente no se agote. Si se hacen seguidas observaremos que los resultados son decrecientes. Los pacientes neuromusculares presentan una gran debilidad de los músculos respiratorios que aún se agrava más durante los periodos infecciosos46.
Valoración del flujo pico de tos (FPT)
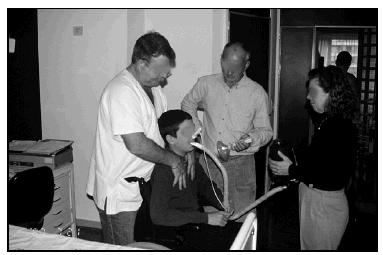
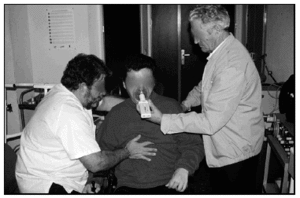
Con una mascara oronasal, bien ajustada a la cara para evitar fugas de aire y conectada al espirómetro, el paciente realiza el máximo esfuerzo tusígeno. Esta valoración la efectuamos basalmente, tras máxima insuflación pulmonar con ambú e insufflator y con presiones torácicas y abdominales. En nuestra experiencia, los resultados obtenidos con MIC a través del ambú y presión torácica, son los mas relevantes y mejor aceptados por los pacientes (fig. 3).
Fig. 3. Paciente al que se le asiste la tos con presión torácica tras MIC.
Tratamiento fisioterápico
Finalizada la Exploración Funcional Respiratoria e identificada la situación de cada paciente aplicamos, en presencia de los familiares más directos, el tratamiento siguiente: a) Técnicas de insuflación pulmonar para alcanzar máximos volúmenes inspiratorios que nos permitan posteriormente generar flujos espiratorios importantes. De esta forma mantenemos una buena distensibilidad pulmonar y torácica47 y evitamos la rigidez de los pulmones, b) Técnicas que faciliten el desprendimiento de secreciones y su eliminación del árbol bronquial consiguiendo elevados flujos pico de tos (FPT) y c) Programa de información y seguimiento familiar de éstas técnicas.
Técnica de insuflación pulmonar
Con un ambú conectado a través de un tubo a una mascarilla nasal, oronasal o boquilla, sincronizando la insuflación de aire con la inspiración del paciente, intentamos escalonadamente llegar a la capacidad máxima de insuflación (MIC); que correspondería a la capacidad pulmonar total para que, desde este punto, el paciente realice una espiración máxima. Cuando es necesario, el fisioterapeuta presiona con sus manos el abdomen y/o tórax con el fin de generar flujos espiratorios elevados y así conseguir una tos efectiva. De esta forma se facilita la expectoración cuando el paciente lo precisa y se evita una retracción pulmonar, conservando la mejor distensibilidad pulmonar y torácica posible. Es necesario que exista una perfecta sincronización entre el fisioterapeuta y/o familiar que le asiste y el paciente. La coincidencia de apertura de la glotis con la maniobra de presión abdominal y/o torácica debe guardar la máxima precisión para conseguir los máximos flujos. Si la presión ejercida sobre el abdomen o tórax se realiza a destiempo los resultados nunca serán los esperados.
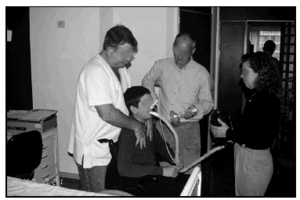
Maniobras de insuflación y exuflación pulmonar a través del Exufflator®(fig. 4)
Fig. 4.Tos asistida con exufflator y presión torácica.
Con una mascarilla nasal, oronasal o a través de una boquilla conectada a un tubo de plástico que sale del Exsufflator, el fisioterapeuta activa la salida de un flujo de aire a una determinada presión con la finalidad de distender progresivamente ambos pulmones y llegar a capacidad pulmonar total (CPT) para desde este punto, de máxima inspiración, conseguir flujos espiratorios importantes con y sin la ayuda de presiones abdominales y/o torácicas. Este equipo generador de presiones positivas y negativas es de gran utilidad durante los procesos infecciosos y en situaciones de atragantamiento. Cuando la aspiración se efectúa con catéter la aproximación de mucosidades es más selectiva en el árbol bronquial derecho y menos en el izquierdo por su posición y orientación anatómica. Por ello los procesos neumónicos específicos del pulmón izquierdo son mayores y entre el 54 y 92 % de las aspiraciones rutinarias con catéter no acceden al bronquio principal izquierdo; en cambio, cuando se utilizan exuflaciones con presiones negativas, las mucosidades se aspiran de ambos bronquios principales evitando tapones mucosos y atelectasias. La efectividad de la exuflación con presión negativa se hizo evidente cuando se eliminaban grandes cantidades de moco purulento en los pacientes poliomielíticos48.
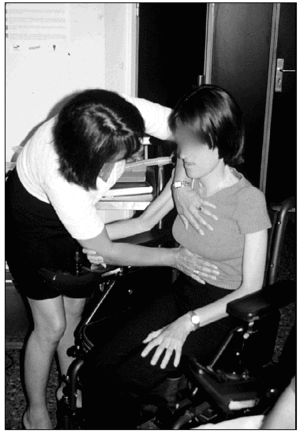
Vibraciones y presiones torácicas49
Cuando existen mucosidades en el árbol bronquial y queremos desprenderlas y aproximarlas hacia los bronquios principales y tráquea, realizamos insuflaciones pulmonares con el ambú o con el exsufflator® y desde la MIC, con las manos apoyadas sobre ambos hemitórax, transmitimos unas vibraciones manuales acompañas de presiones para seleccionar los flujos espiratorios que aproximen las secreciones y no colapsen la vía bronquial. Para estos ejercicios es necesario la participación de al menos dos personas ya que la mayor parte de pacientes no disponen de la capacidad muscular para colaborar con sus miembros superiores.
Seguimiento familiar (fig. 5)
Fig. 5. Paciente asistida por su mamá con presión abdominal.
Temporalmente son visitados en consultas externas de Neumología y en la sección de Fisioterapia Respiratoria para controlar su evolución, revisar las técnicas que han aprendido los familiares y comprobar que son capaces de hacer las cosas tan bien como cuando están en el hospital.
Cuando una madre dice que en dos ocasiones su hijo se atragantó durante la comida con un macarrón y un pastel, que no tenía fuerzas para toser y expulsarlo y ella consiguió sacarle del apuro gracias a los ejercicios que practican diariamente con el ambú, insuflándole lentamente hasta llegar a la capacidad pulmonar total y posteriormente hacerle toser ¿No creen ustedes que bien merece la pena seguir trabajando para brindales todo nuestro apoyo, profesionalidad y seguridad?
Es necesario el sensibilizar a los profesionales de la salud y familiares de pacientes con enfermedades neuromusculares sobre las importantes repercusiones que sobre la calidad de vida de estos enfermos tienen los trastornos de la deglución. Consideramos fundamental la aplicación y el desarrollo de programas de Fisioterapia Respiratoria con el objetivo de prevenir la afectación respiratoria fruto de la aspiración producida durante las comidas.