El esfínter urinario artificial se utiliza en el tratamiento de la incontinencia urinaria secundaria a cirugía prostática. Los pacientes con esfínter urinario pueden precisar cirugía por una hernia inguinal ipsilateral.
Caso clínicoPresentamos el caso de un paciente de 66 años con esfínter artificial tras resección transuretral prostática y una hernia inguinal izquierda sintomática, y describimos la técnica quirúrgica.
DiscusiónEl esfínter urinario consta de un manguito oclusivo situado en la uretra bulbar, una bomba de control en el escroto y un balón regulador de presión en el espacio preperitoneal situado en la región inguinal, conectados por tubos. La vía de abordaje más utilizada para su colocación es a través de una incisión perineal y otra inguinal. Las recomendaciones durante la hernioplastia en estos pacientes son: utilizar profilaxis antibiótica y una técnica meticulosa para disminuir el riesgo de infección, y evitar la manipulación de los tubos conectores con material traumático, y evitar la manipulación del reservorio con cualquier instrumental y el contacto con el bisturí eléctrico por riesgo de rotura. Las complicaciones específicas son: infección del sistema que requiere la retirada del dispositivo y antibioterapia, y la rotura de algún componente que requiere su sustitución.
ConclusionesLa hernioplastia inguinal ipsilateral en pacientes con esfínter artificial es una técnica segura si se siguen unas pautas respecto a la manipulación intraoperatoria de los componentes del sistema en la región inguinal.
The artificial urinary sphincter is used to treat urinary incontinence following prostate surgery. Patients treated with this device and with symptomatic ipsilateral inguinal hernia may require hernioplasty.
Case reportWe present the case of a 66 year-old man who had an artificial urinary sphincter after transurethral prostatic resection and a symptomatic left inguinal hernia; and we describe the surgical approach.
DiscussionThe artificial urinary sphincter consists of different parts: an inflatable cuff placed in bulbar urethra, a control pump placed in scrotum, a pressure regulating balloon placed in the preperitoneal space and connectors. Most frequently two incisions are made for device placement: in the midline of the perineum and in the right or left lower quadrant just above the inguinal canal. During ipsilateral hernia repair we recommend: administering antibiotic prophylaxis preoperatively and using a meticulous surgical technique to reduce risk infection; to avoid handling connectors with traumatic instruments; to avoid manipulating the balloon and to avoid contact with the electric scalpel. Specific complications are: infection, that would require removal of the device and antibiotic treatment, or balloon or connectors tear,which would require replacing the component.
ConclusionsIpsilateral hernia repair is a safe procedure in patients with artificial urinary sphincter, provided that we know how to manipulate the device and its components in the inguinal region during surgery.
El esfínter urinario artificial (EUA) hidráulico es un dispositivo utilizado para el tratamiento de la incontinencia urinaria secundaria a cirugía prostática, que mejora la calidad de vida de los pacientes.
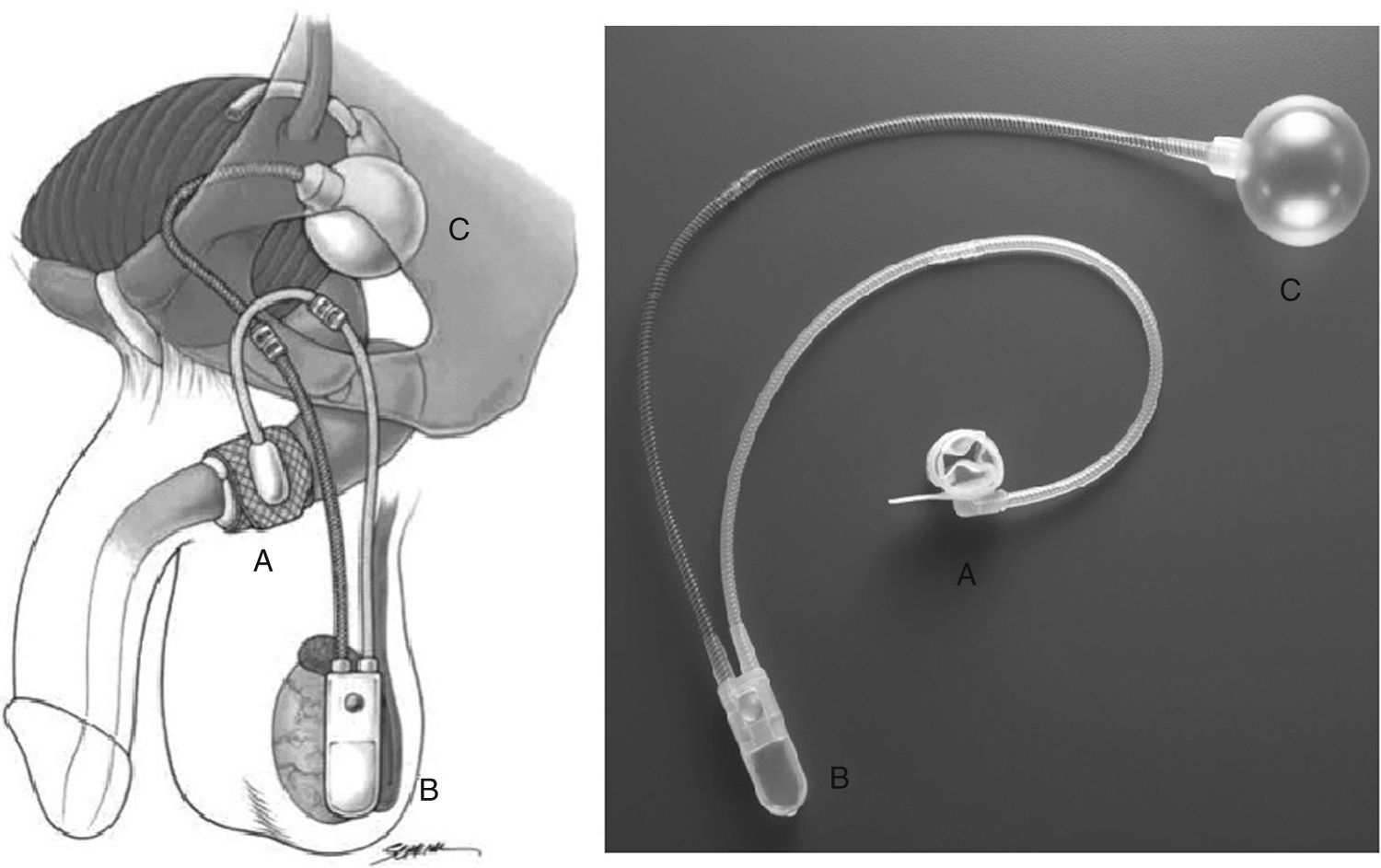
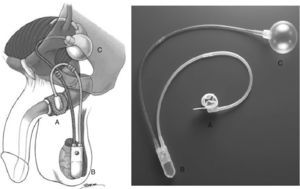
Está formado por tres componentes1–5: un manguito oclusivo que cierra la uretra o el cuello vesical simulando un esfínter, una bomba de control en el escroto y un balón regulador de presión que se coloca en el espacio preperitoneal (fig. 1).
El abordaje más utilizado para su colocación se realiza a través de una doble incisión perineal e inguinal1–4. A través de la incisión inguinal se coloca el balón en el espacio prevesical o laterovesical, disociando las fibras de la musculatura lateral del abdomen.
Con los pacientes portadores de EUA que van a ser sometidos a cirugía por una hernia inguinal ipsilateral al balón del esfínter artificial hay que tener en cuenta una serie de consideraciones técnicas respecto al dispositivo y a su localización anatómica durante la intervención quirúrgica.
El objetivo de este trabajo es presentar un caso clínico de hernioplastia inguinal en un paciente portador de EUA, y exponer las recomendaciones en el manejo de este dispositivo durante la cirugía.
Caso clínicoPaciente varón de 66 años con antecedente de adenocarcinoma de próstata tratado con braquiterapia hace 4 años. Posteriormente se le realizó uretrotomía y resección transuretral de próstata (hace 3 años) y litotricia vesical (hace 2). Como consecuencia, presentaba incontinencia urinaria, que se le trató hace un año con la colocación de un EUA AMS 800™ mediante doble abordaje perineal e inguinal izquierdo.
Fue remitido a la consulta de Cirugía General por presentar una hernia inguinoescrotal izquierda reductible, con crecimiento progresivo y clínica de inguinodinia.
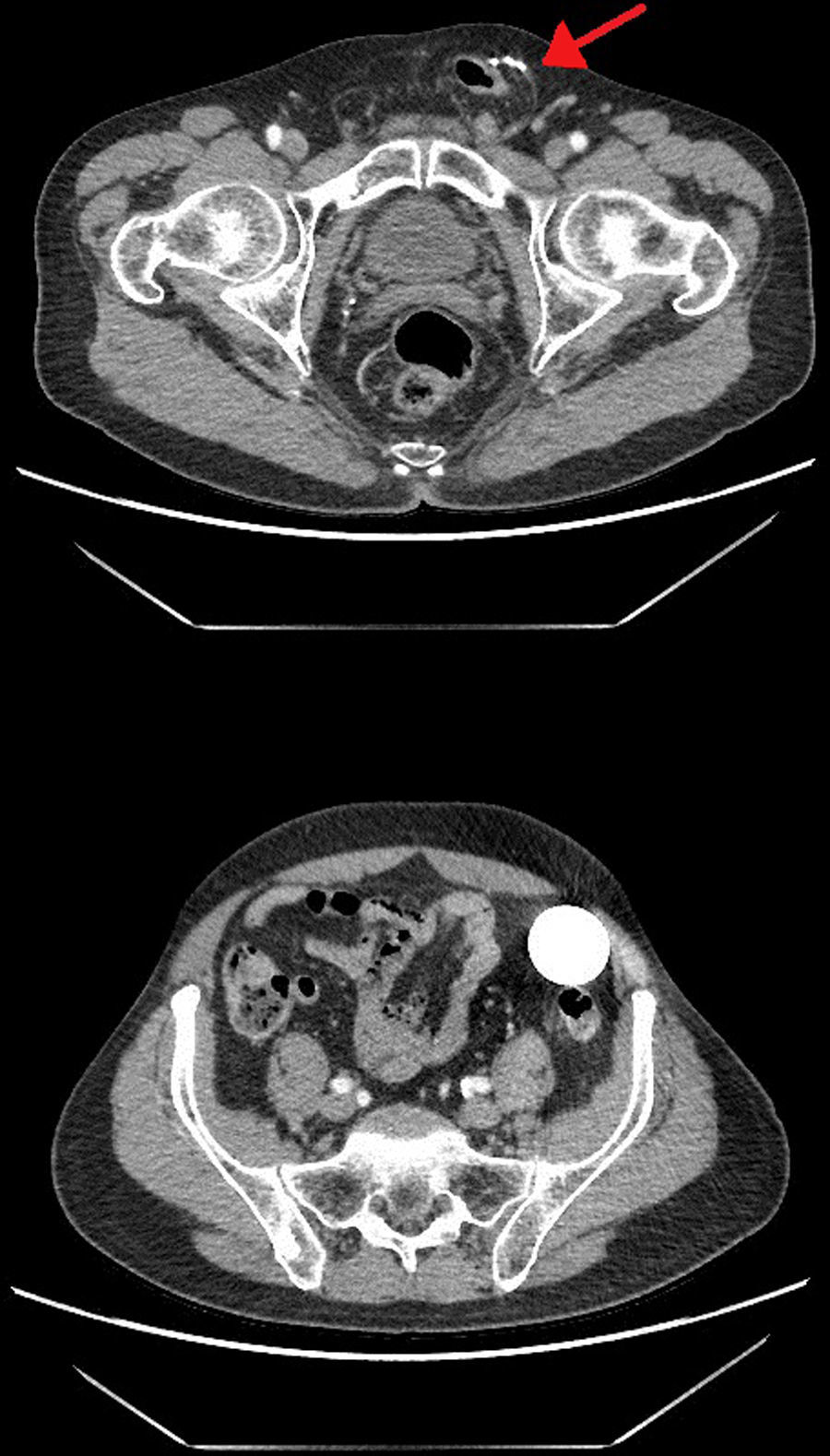
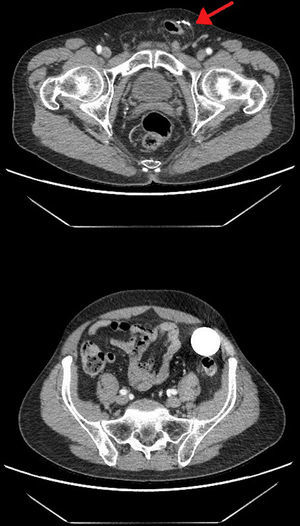
En una tomografía computarizada de control solicitada por urología se observaba una hernia inguinoescrotal izquierda que contenía colon sigmoide en el saco herniario, sin signos de complicación. También se identificaban las semillas de braquiterapia en la próstata, el esfínter artificial en el bulbo uretral, los conductos del dispositivo acompañando al saco herniario y el reservorio del esfínter en la fosa ilíaca izquierda (fig. 2).
La profilaxis antibiótica se realizó con cefazolina intravenosa previa a la cirugía y durante las primeras 24h.
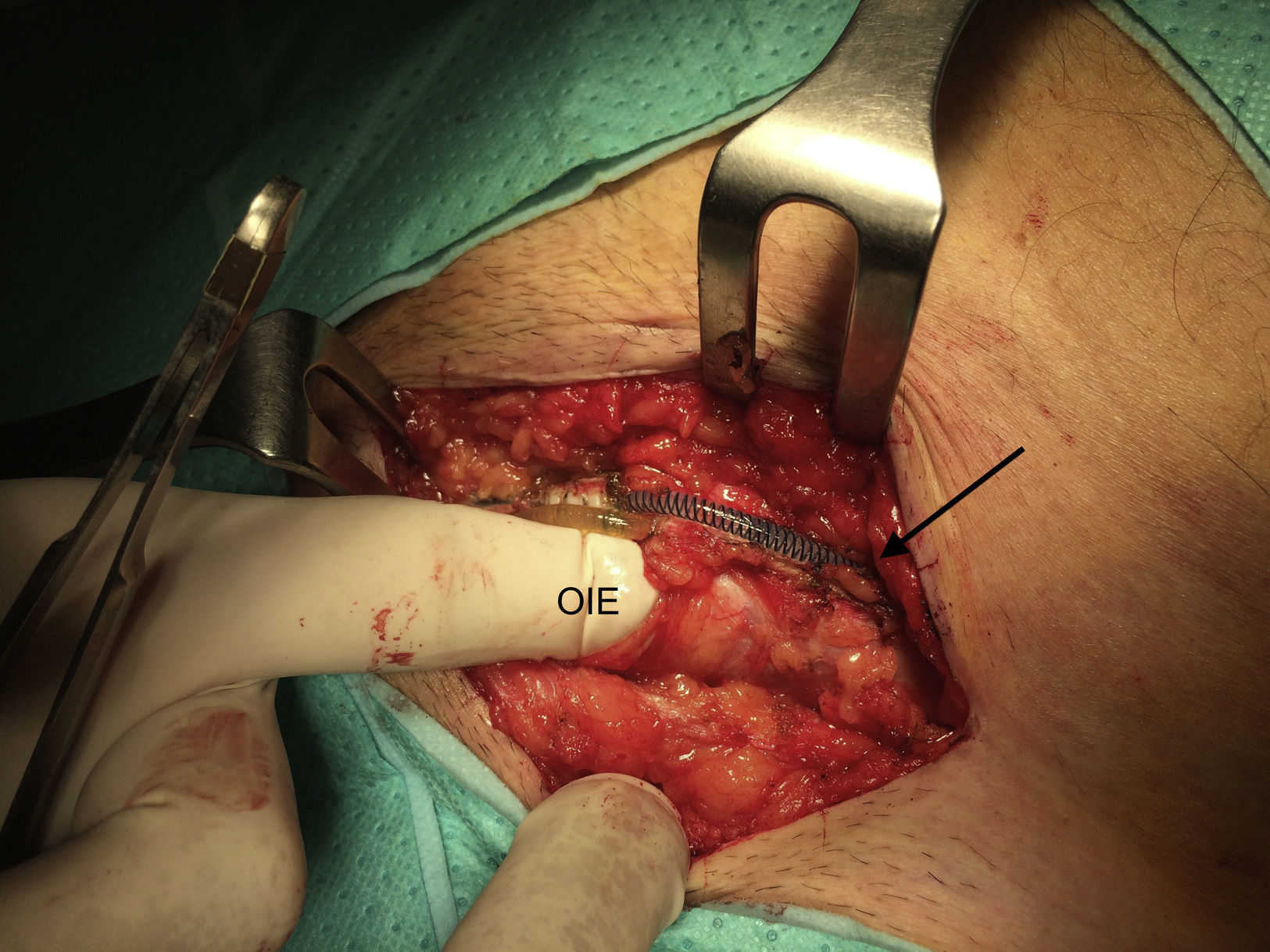
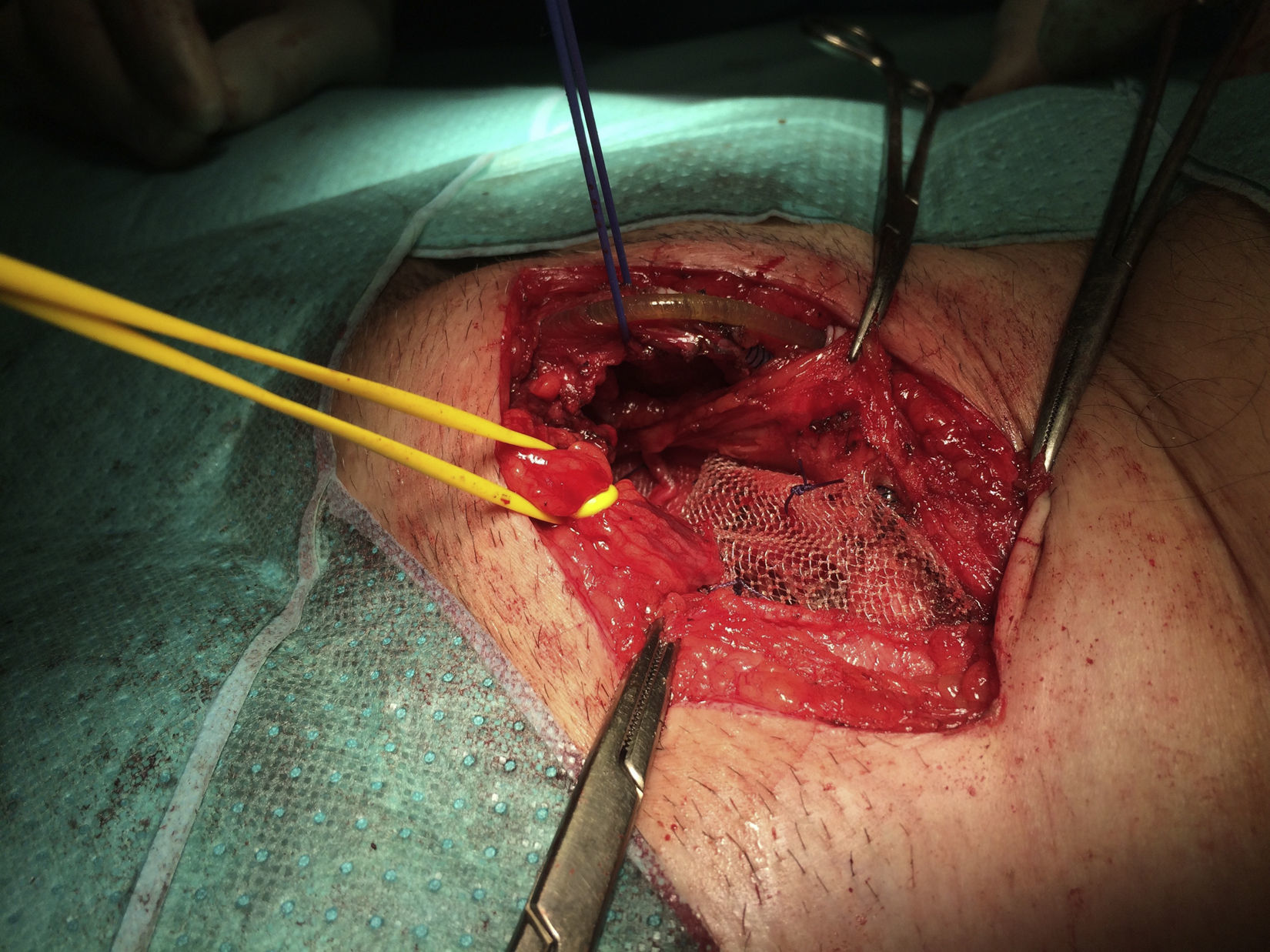
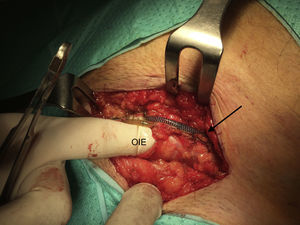
Se llevó a cabo una hernioplastia inguinal por vía anterior a través de una incisión paralela al pliegue inguinal izquierdo. Se disecó el tejido celular subcutáneo hasta identificar los tubos de silicona del EUA, que se dirigían desde el escroto acompañando al cordón espermático hasta su entrada a través de la fascia del oblicuo mayor por encima del orificio inguinal externo (fig. 3). Los tubos se encontraban rodeados de una cápsula y tejido fibroso. La disección se llevó a cabo con pinzas atraumáticas y bisturí eléctrico, evitando el contacto de los tubos de silicona con la piel.
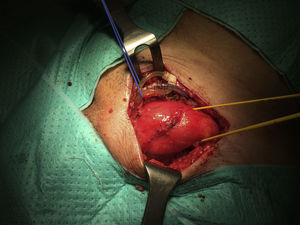
El reservorio se encontraba situado en el espacio preperitoneal debajo de los músculos oblicuos y el músculo transverso en fosa ilíaca izquierda.
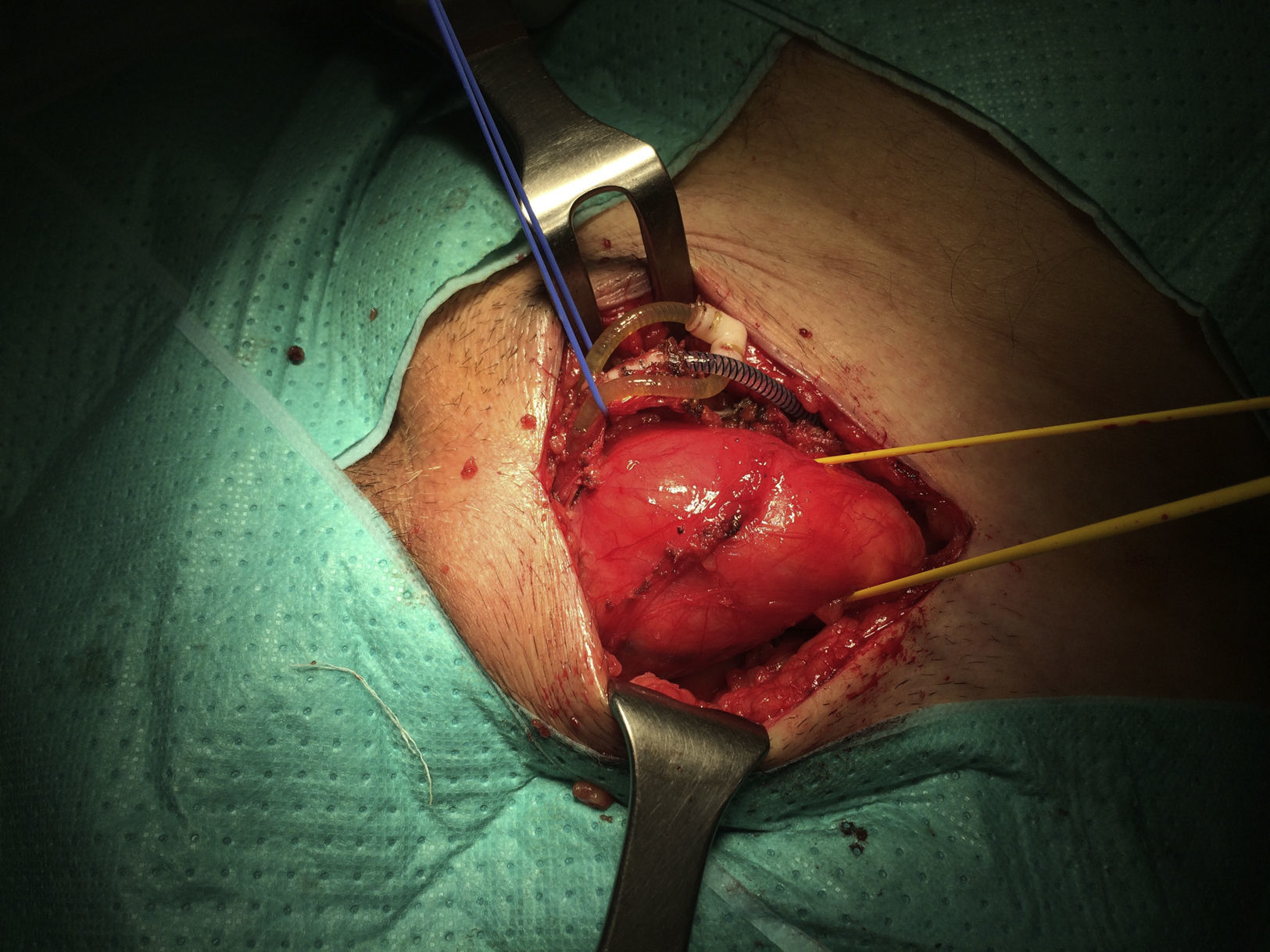
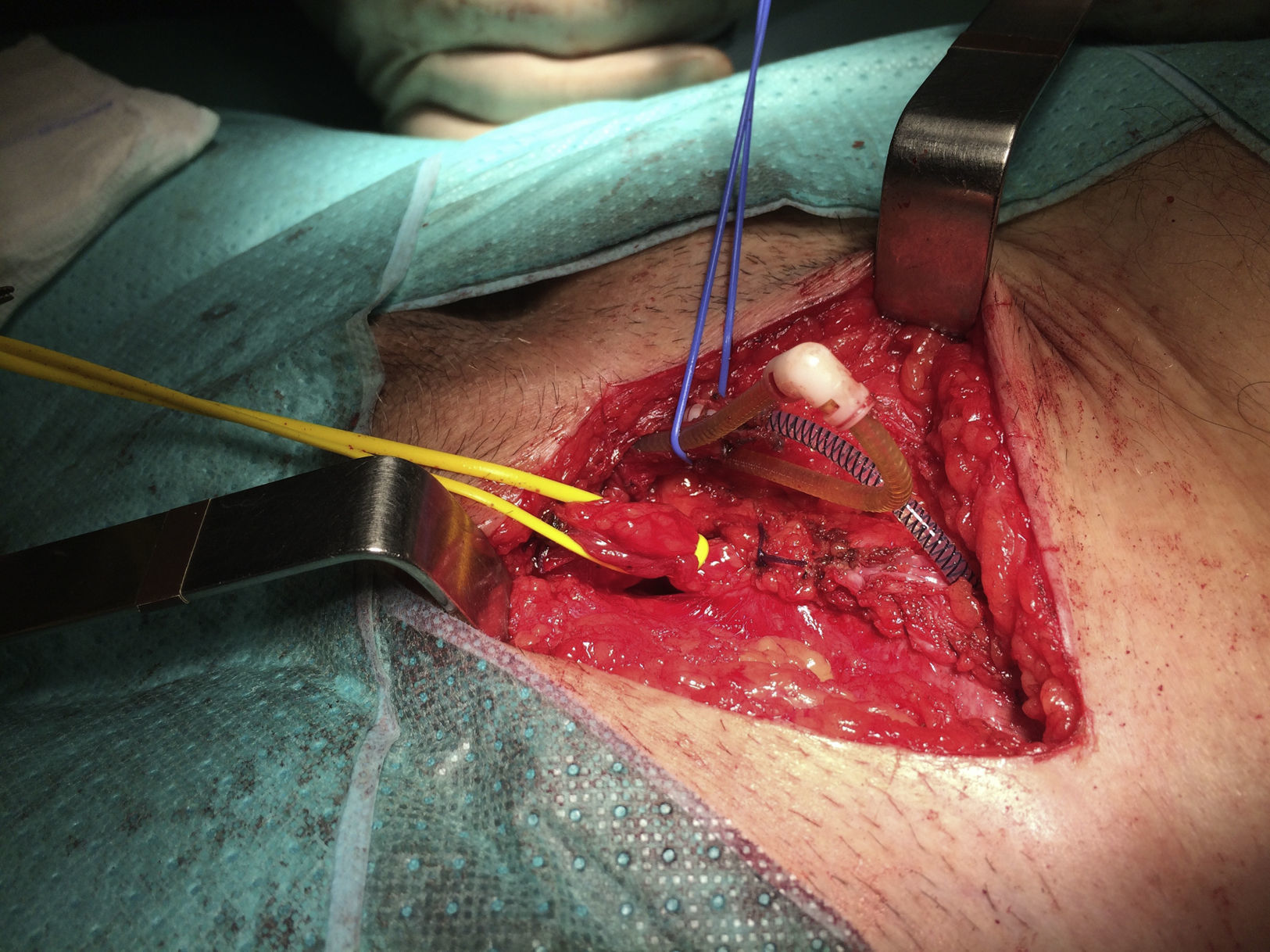
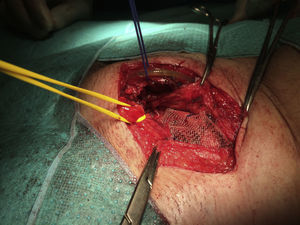
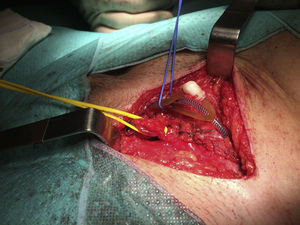
A continuación se abrió la fascia del músculo oblicuo mayor y se disecó el cordón espermático hasta identificar el saco herniario, y se halló una hernia inguinal indirecta de tipo iii según la clasificación de Gilbert6 (fig. 4). El saco herniario se redujo a la cavidad abdominal. Realizamos una hernioplastia según la técnica de Rutkow-Robbins7. Colocamos un tapón de polipropileno en el orificio inguinal interno. Se disecó el espacio bajo la aponeurosis del oblicuo mayor con cuidado de no manipular el reservorio y se colocó una malla de polipropileno de baja densidad, fija al tendón conjunto, ligamento inguinal y pubis (fig. 5). En este caso, además de utilizar sutura reabsorbible, usamos cola quirúrgica sintética para completar la fijación de la malla y evitar dar puntos en el tendón conjunto y el orificio inguinal interno por su proximidad al reservorio o los tubos del dispositivo.
Finalmente suturamos la aponeurosis del oblicuo mayor (fig. 6), y la piel con agrafes.
El paciente fue dado de alta a las 24h de la cirugía y no presentó ninguna complicación en el posoperatorio inmediato ni en las revisiones posteriores a los 3 meses de la cirugía.
DiscusiónLa incontinencia urinaria tras cirugía prostática por enfermedad maligna es una complicación que tiene un impacto importante sobre la calidad de vida de los pacientes.
El EUA es un sistema utilizado para tratar la incontinencia urinaria por la disminución de la resistencia de salida de la uretra/vejiga (incompetencia esfinteriana intrínseca), con tasas de éxito mayores del 80% y un impacto positivo en la calidad de vida2,5.
Este sistema está formado por tres componentes de elastómero de silicona conectados entre sí por tubos y conectores1–5,8 (fig. 1):
- -
Manguito oclusivo: puede implantarse en la uretra bulbar o en el cuello de la vejiga, ejerciendo una presión circunferencial.
- -
Bomba de control: implantada en el escroto, acciona el vaciado del manguito. Posee un botón de desactivación del sistema.
- -
Balón regulador de presión: implantado en el espacio prevesical o laterovesical, controla la cantidad de presión aplicada por el manguito oclusivo.
Este sistema simula un funcionamiento normal del esfínter al abrir y cerrar la uretra, cuyo control tiene el propio paciente. Cuando el manguito está cerrado, la orina permanece en la vejiga. Para vaciarla, el paciente presiona la bomba y el fluido del manguito pasa al reservorio, lo que permite que se abra el manguito y se produzca la micción2,4.
La colocación del EUA puede llevarse a cabo a través de varios abordajes1–5,8.
El más utilizado es la colocación del manguito en la uretra bulbar a través de una incisión perineal, y colocar del balón en el espacio preperitoneal (prevesical o laterovesical) a través de una incisión inguinal izquierda. A este nivel se abre la aponeurosis del músculo oblicuo mayor, se disocian las fibras de los músculos oblicuos y transverso y se abre la fascia transversalis para acceder al espacio laterovesical, donde se crea una pequeña cavidad para alojar el balón. El tubo se saca por una contraincisión en la fascia del oblicuo mayor por encima del orificio inguinal externo, que puede crear una zona de debilidad en la pared abdominal a ese nivel. Se crea un túnel subcutáneo desde la incisión inguinal a la perineal para pasar el tubo del manguito. La bomba de control se coloca en el interior de la bolsa escrotal.
Existe una variante técnica por la cual el procedimiento se realiza a través de una sola incisión transversa escrotal, colocando el manguito en la uretra bulbar4,5,8. El balón se sitúa en el espacio retropúbico, introduciéndolo a través del anillo inguinal externo y perforando la fascia transversalis para acceder al espacio prevesical. Puede complicarse con la herniación del balón a través del orificio inguinal externo hacia el escroto.
En base a nuestro caso clínico, nos hemos planteado la necesidad de realizar una adecuada exploración de la región inguinal en los pacientes candidatos a la implantación de un EUA previa a la cirugía, con el fin de diagnosticar una posible hernia inguinal.
Si existiese una hernia, podría colocarse el esfínter urinario en el lado contralateral, y reparar la hernia en caso que fuese sintomática, antes o tras el EUA (en función de la limitación que suponga para la calidad de vida del paciente la sintomatología urinaria y herniaria), o en la misma intervención, utilizando campos quirúrgicos separados.
Si el paciente tuviese una hernia inguinal bilateral, deberíamos valorar la sintomatología de las hernias y el riesgo que supone el doble implante del EUA y la malla de la hernioplastia. La hernioplastia es una cirugía limpia, pero la cirugía de implantación del esfínter se considera limpia-contaminada al manipularse la zona perineal, por lo que el riesgo de infección es mayor, y si una de las dos prótesis (la urológica y la de la hernioplastia ipsilateral) se infectase, podría poner en riesgo la otra.
Por ello opinamos que en caso de hernias bilaterales asintomáticas se puede realizar un control evolutivo tras la colocación del EUA, e intervenirlas cuando originen sintomatología. En el caso de hernias sintomáticas bilaterales, podrían repararse de forma diferida a la colocación del esfínter con el objetivo de disminuir el riesgo de complicaciones infecciosas.
Respecto a la vía de abordaje para la reparación herniaria, en nuestro caso elegimos la vía anterior. En casos seleccionados podrían utilizarse otras vías de abordaje, como la vía preperitoneal abierta o el abordaje laparoscópico (TAPP o TEP). Estas técnicas deberían llevarse a cabo por cirujanos con adecuada experiencia en este campo, más aún en casos complejos como este, en el que el riesgo de complicaciones es mayor.
Leroy et al.9 describen la reparación de una hernia inguinal externa en un paciente con EUA tras prostatectomía radical mediante un abordaje laparoscópico (TAPP), colocando una malla de polipropileno en el espacio preperitoneal tras parietalizar los elementos del cordón espermático. La fijación de la malla y el cierre posterior del peritoneo se llevó a cabo con grapas helicoidales reabsorbiles, lejos del globo del reservorio. Tras realizar una búsqueda bibliográfica, no hemos encontrado otras publicaciones acerca del manejo de estos dispositivos en pacientes que van a ser intervenidos de hernioplastia inguinal ipsilateral al EUA.
Basándonos en nuestra experiencia, las recomendaciones técnicas a tener en cuenta durante la cirugía son:
- -
Utilizar profilaxis antibiótica.
- -
Realizar una higiene exhaustiva del campo quirúrgico antes de la cirugía, utilizar una técnica meticulosa y evitar el contacto directo de los componentes del sistema con la piel para disminuir el riesgo de infección.
- -
La fibrosis después de la cirugía puede dificultar la identificación de las estructuras anatómicas durante la disección.
- -
Evitar la manipulación de los tubos conectores con material traumático (pinzas de disección con dientes, pinzas de Kocher, etc.).
- -
Se puede abrir la cápsula que rodea los conectores, siendo posible el contacto de los tubos con el bisturí eléctrico.
- -
Evitar la manipulación del globo del reservorio con instrumental (traumático o atraumático). Evitar el contacto del globo con el bisturí eléctrico, por riesgo de rotura y fuga del suero.
- -
Se puede utilizar cola quirúrgica sintética para completar la fijación de la malla en zonas próximas a los componentes del EUA, o utilizar una malla autoadhesiva, y evitar así las suturas por el riesgo de punción del balón o de los tubos del dispositivo.
Las complicaciones derivadas de esta situación, además de las propias de la hernioplastia inguinal convencional (hemorragia, hematoma, infección de herida quirúrgica, lesión nerviosa, recidiva herniaria) son2,3,8:
- -
Infección del sistema: los gérmenes más frecuentemente implicados son cocos grampositivos (Staphylococcus epidermidis y Stahpylococcus aureus). Se presenta como dolor, eritema e induración de la zona, y puede asociarse a fiebre y elevación de reactantes de fase aguda en la analítica. El tratamiento es la retirada del dispositivo y antibioterapia. Se puede volver a insertar cuando los signos de infección hayan desaparecido.
- -
Rotura de alguno de los componentes durante la cirugía, que requeriría su sustitución.
Como conclusiones de la experiencia derivada de nuestro caso clínico podemos establecer que la hernioplastia inguinal ipsilateral en pacientes portadores de EUA es una técnica segura si se siguen unas pautas respecto a la manipulación intraoperatoria de los componentes del sistema en la región inguinal.
Responsabilidades éticasProtección de personas y animalesPara esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosHemos seguido los protocolos de nuestro centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoHe leído y acepto.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.