El tratamiento del dolor crónico neural todavía no dispone de ningún consenso. La neurectomía laparoscópica podría ser la opción quirúrgica cuando fracasa el tratamiento médico, pero se necesita conocer con precisión el trayecto del nervio lesionado. En la bibliografía no existe ninguna descripción cuantitativa del trayecto del nervio ilioinguinal en el espacio preperitoneal.
ObjetivoAnálisis del trayecto del nervio ilioinguinal, con datos cuantificados de su relación topográfica en el espacio preperitoneal, para poder garantizar una cirugía laparoscópica más precisa.
MétodoEstudio experimental sobre 10 cadáveres formolizados y clínico en 20 pacientes (10 operados de hernia inguinal bilateral mediante TEP y 10 con colelitiasis operados por laparoscopia). Las disecciones fueron fotografiadas y cuantificadas en una hoja de registro, con cinta métrica y regla de ángulos. Las operaciones se grabaron para su posterior valoración.
ResultadosEl nervio ilioinguinal forma un ángulo medio de unos 44° con el músculo psoas, tiene una longitud media infraaponeurótica de 11.5±0.9cm y se hace intermuscular a 12±8mm del borde posterior de la cresta ilíaca. El abordaje TEP no pudo localizar con seguridad el nervio ilioinguinal. El abordaje fue fiable y exento de morbilidad.
ConclusiónEl abordaje laparoscópico TEP debe reservarse para la neurectomía del nervio genitofemoral. La localización del ilioinguinal es más segura con un abordaje transabdominal.
The treatment of chronic neural pain still has no consensus. Laparoscopic surgical neurectomy might be option when medical treatment fails, but it is necessary to know the precise path of the injured nerve. In the literature there is no quantitative description of the path of the ilioinguinal nerve in the preperitoneal space.
ObjectiveAnalyse the path of the ilioinguinal nerve using topographical data quantified relationship in the preperitoneal space to ensure a more accurate laparoscopic surgery.
MethodsCadaveric and clinical study. Study of 10 formolised corpses, and 20 patients (10 underwent bilateral inguinal hernia —TEP— and 10 with symptomatic cholelithiasis operated by laparoscopy (transabdominal approach). Dissections were photographed and quantified in a registration form with tape measure and rule of angles. The transactions were recorded for later evaluation.
ResultsIlioinguinal nerve forms an average angle of about 44° to the psoas muscle, has a length of 11.5±0.9cm infra-aponeurotic and becomes intermuscular 12±8mm on the rear edge of the iliac crest. The TEP approach could not locate the ilioinguinal nerve. The transabdominal approach was reliable and free of morbidity.
ConclusionTEP laparoscopic approach should be reserved for the genitofemoral nerve neurectomy. The location of the ilioinguinalnerve is safer with a transabdominal approach.
La cirugía de la hernia inguinal tiende a la excelencia; en los últimos años –durante los que la atención se ha polarizado en valorar el dolor crónico y mejorar la calidad de vida de estos pacientes– se han reducido de forma considerable su morbilidad y tasa de recurrencias. En este contexto, la neuralgia posherniorrafia se define como el dolor neural que persiste más de 3 meses después de una intervención, y su frecuencia podría alcanzar el 10%1.
Los nervios de la ingle que más frecuentemente se lesionan durante una hernioplastia clásica son los abdominogenitales (AG) –ilioinguinal (Ii) e iliohipogástrico (Ih)– y el genitofemoral (GF). El diagnóstico clínico de este proceso suele ser impreciso y difícil, y para su tratamiento todavía no se dispone de ningún consenso táctico ni técnico. Los tratamientos médicos (infiltraciones locales de anestésicos, narcóticos, antidepresivos tricíclicos, estimulación nerviosa eléctrica transcutánea, crema de capsaicina, radiofrecuencia, etc.) son de efectos temporales, y en bastantes ocasiones de efectos limitados. Por el contrario, hoy se acepta la neurectomía quirúrgica como la única opción curativa2–7.
En la última década el abordaje laparoscópico se ha generalizado para muchos procesos, lo que ha permitido así mejorar el conocimiento anatómico –como en nuestro caso– para realizar la cirugía selectiva sobre un nervio, con la máxima seguridad posible. Esto permite conocer con precisión el trayecto de dicho nervio y sus relaciones anatómicas de vecindad. Sorprendentemente, en la bibliografía no hemos encontrado ninguna descripción selectiva y pormenorizada del trayecto de los nervios AG en el espacio preperitoneal8–11.
El objetivo de este trabajo es analizar y describir el trayecto de los nervios AG con datos cuantificados de relación topográfica en el espacio preperitoneal, para poder conseguir con mayor seguridad una cirugía más racional, precisa y efectiva mediante el abordaje laparoscópico.
Material y métodosRevisión bibliográficaComo método de investigación se realizó una búsqueda bibliográfica en PubMed y Google. Además, se revisaron todos los tratados de anatomía utilizados en la docencia de la especialidad.
Estudio anatómicoEl estudio anatómico se realizó sobre 10 cadáveres formolizados, en los que se realizaron disecciones de los nervios del plexo lumbar, tanto de su trayecto preperitoneal como intermuscular. Dichas disecciones se completaron con la preparación selectiva de los nervios GF, femorocutáneo (FC) y el 12.o subcostal (SC), para evitar errores de identificación. De la misma manera se realizó el estudio selectivo de los músculos psoas (MP), cuadrado lumbar (MCL) y transverso del abdomen (MT), y de sus respectivas aponeurosis. Las mediciones de longitudes fueron cuantificadas en centímetros y anotadas en una hoja de registro prediseñada para este estudio con una cinta métrica milimetrada y un transportador para determinar los ángulos. Todas las preparaciones se registraron fotográficamente para su posterior análisis por varios observadores externos (profesores de anatomía de universidad) o consultores. Los datos se recogieron en un protocolo prediseñado y se analizaron de forma descriptiva.
Estudio quirúrgicoGrupo I: Consistente en 10 pacientes con hernia inguinal bilateral programados para una reparación videoendoscópica extraperitoneal (TEP). Se les amplió la disección lateral hasta alcanzar la espina ilíaca anterosuperior (EIAS) para intentar localizar los nervios Ii e Ih. Las intervenciones se grabaron para su posterior análisis e interpretación.
Grupo II: Consistente en 10 pacientes con colelitiasis sintomática programados para colecistectomía laparoscópica. Se realizó una pequeña incisión peritoneal y se les intentó localizar los nervios AG siguiendo el principio técnico del abordaje laparoscópico transabdominal preperitoneal (TAP). Las operaciones se grabaron para su posterior análisis e interpretación.
A todos los pacientes se les explicó pormenorizadamente la pretendida investigación y la técnica quirúrgica que se les iba a realizar. Aceptaron y firmaron a continuación el adecuado documento de consentimiento informado.
Anatomía topográficaLa descripción anatómica más completa de los nervios AG en la que se basó este estudio fue la encontrada en el tratado de Testut-Latarjet10:
- -
El nervio AG mayor o Ih es un nervio mixto que nace de la raíz L1, en ocasiones unido en un tronco común con el menor. Atraviesa el MP en su parte posterosuperior en dirección oblicua hacia abajo y afuera, cruzando el MCL, cubierto por su aponeurosis (hoja anterior de la aponeurosis del transverso). Perfora la cara anterior de la aponeurosis del MT a 3-4cm por fuera del borde externo del MCL para situarse entre el MT y el oblicuo menor. Durante este recorrido se relaciona por delante con la capa adiposa renal y fascia de Gerota, tejido celular subperitoneal y peritoneo. La división del nervio es variable en su trayecto intermuscular (rama abdominal y genital).
- -
El nervio AG menor o Ii es un nervio muy delgado y que en muchas ocasiones puede estar ausente. Su recorrido es inferior y paralelo al AG mayor, y se divide cerca de la EIAS en un ramo abdominal (que se suele unir con el correspondiente ramo abdominal del precedente) y otro genital.
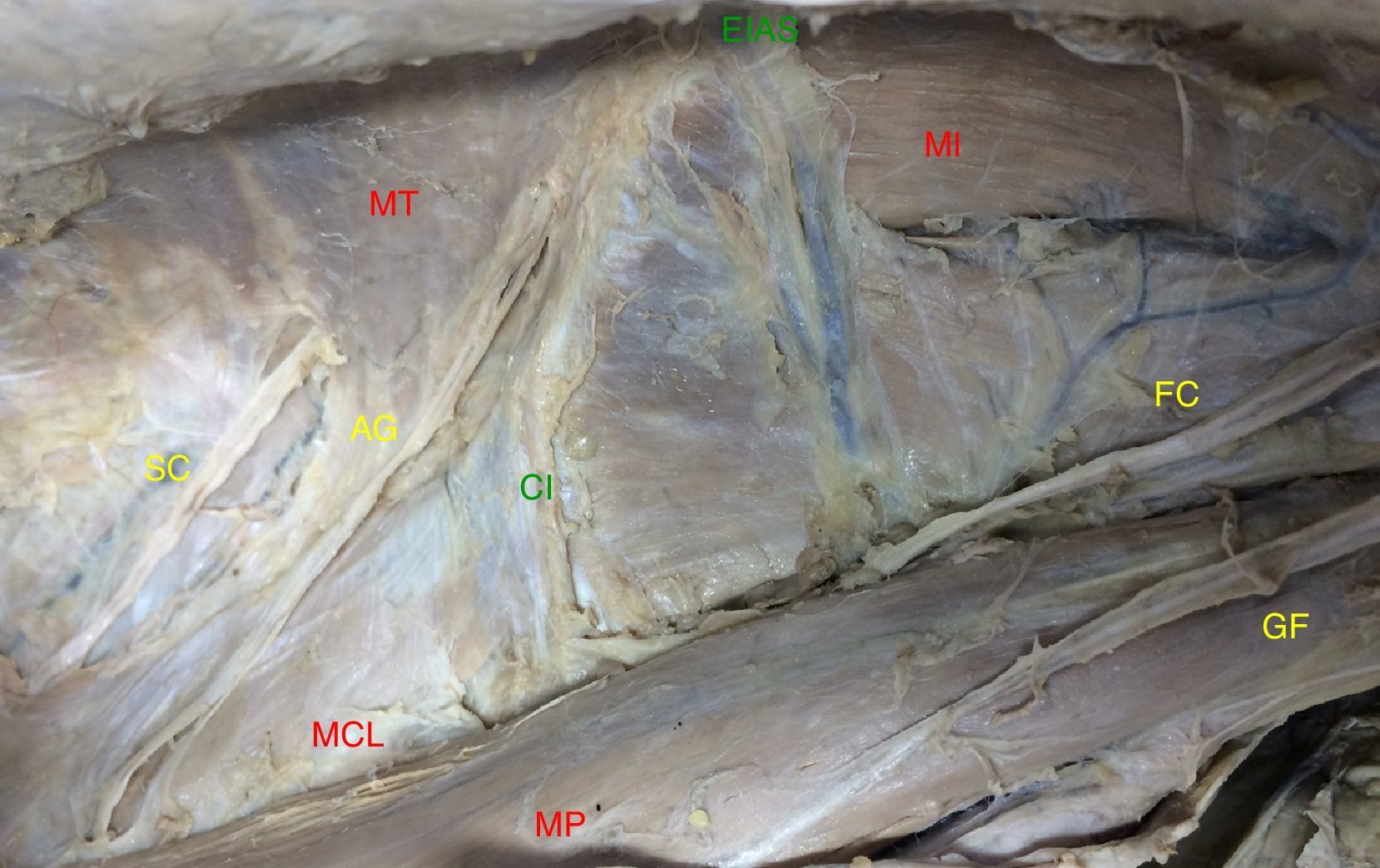
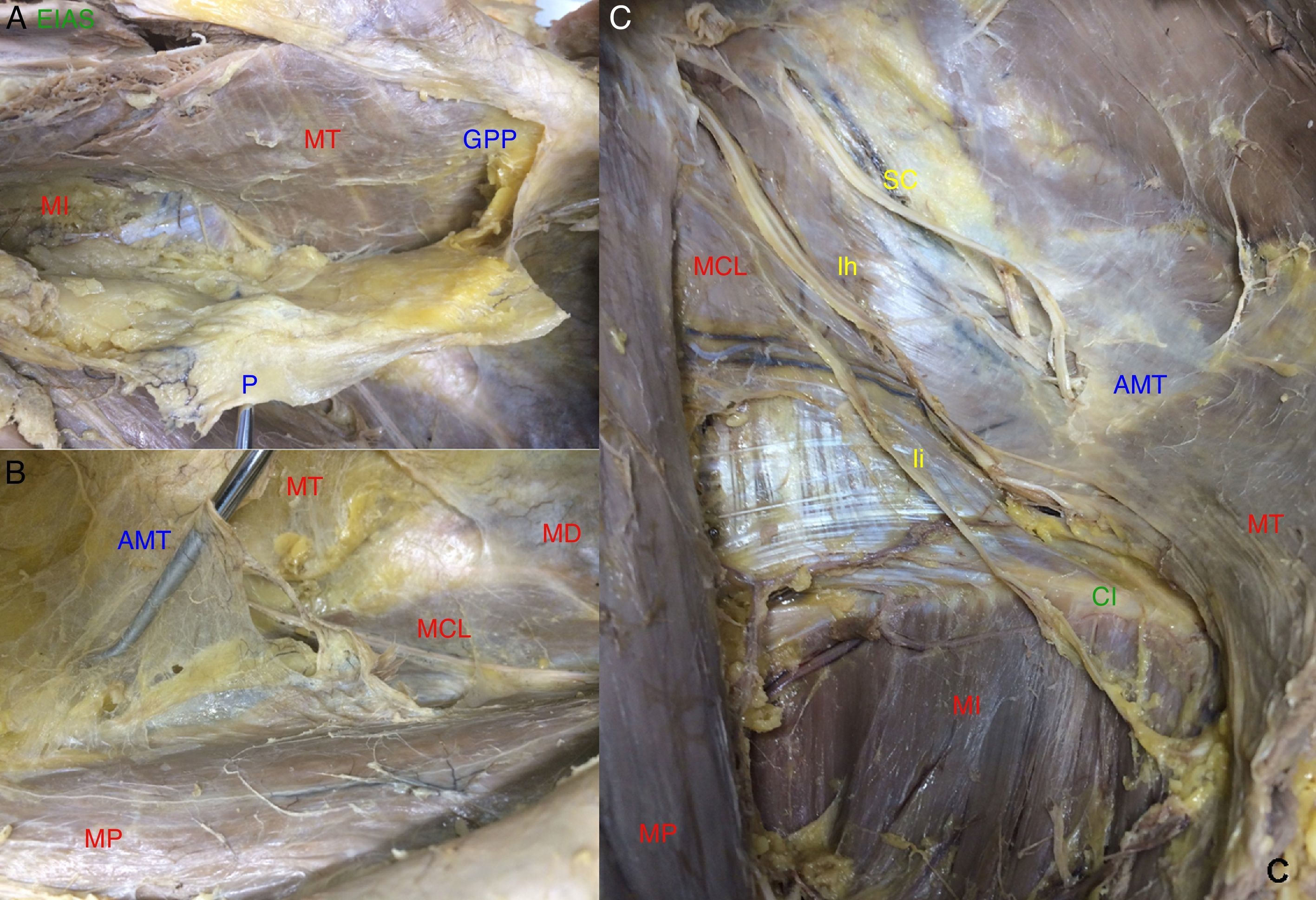
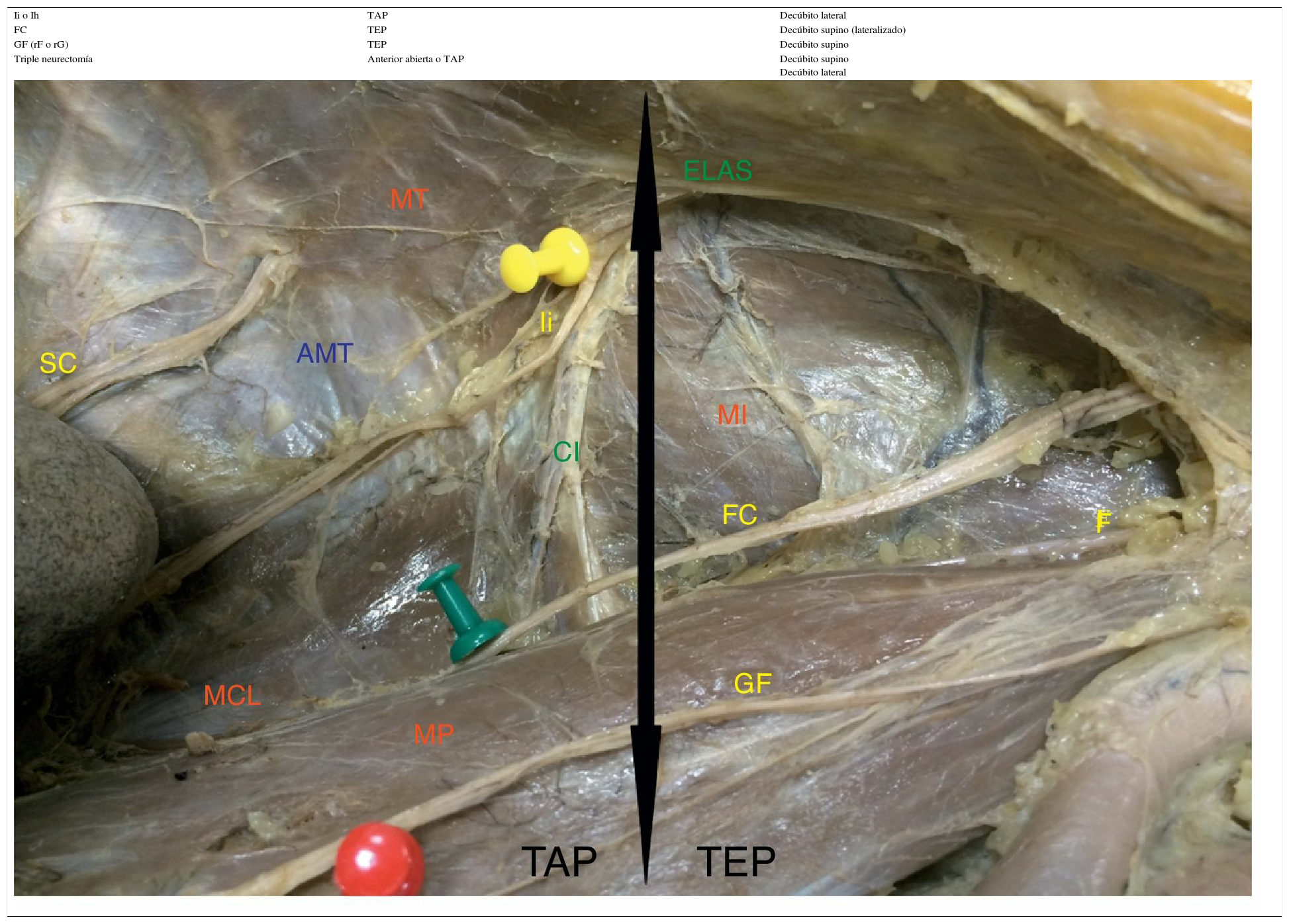
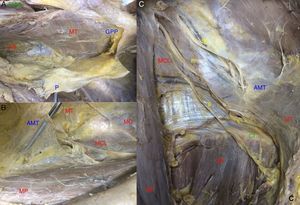
Los nervios AG entran en el espacio preperitoneal por el borde lateral y bajo el MP, a unos 11±5cm de la cresta ilíaca (CI). Atraviesan el MCL de forma oblicua con orientación caudal y lateral, y se sitúan sobre él para cambiar de orientación al alcanzar la zona de transición musculoaponeurótica, en la vecindad del borde posterior de la CI. Los nervios AG se reconocen al verificar que el inmediato craneal (12.o o SC) se encuentra a 4±0.5cm de distancia, es paralelo a la última costilla, tiene un trayecto corto, perfora la aponeurosis de inserción del MT sin alcanzar su borde muscular y no suele tener relación con el MCL. Más caudal discurre el nervio FC, que emerge lateral al MP a unos 6±0.8cm de distancia sobre el músculo ilíaco (MI) hasta alcanzar el ligamento inguinal. Entre ambos se sitúan los AG (fig. 1).
Trayecto de los nervios del plexo lumbar. Disección conjunta para identificar y reconocer sus relaciones topográficas de vecindad (lado izquierdo. AG: nervios abdominogenitales; CI: cresta ilíaca; EIAS: espina ilíaca anterosuperior; FC: nervio femorocutáneo; GF: nervio genitofemoral; MCL: músculo cuadrado lumbar; MI: músculo ilíaco; MP: músculo psoas; MT: músculo transverso; SC: nervio 12.o o subcostal).
Las disecciones sobre el cadáver se realizaron siguiendo los pasos de las intervenciones laparoscópicas. Las mediciones cuantificadas fueron:
- 1.
Ángulo entre el trayecto de los nervios y el borde lateral del MP: media de 44.4±9°.
- 2.
Longitud libre de los nervios desde el borde lateral del MP hasta su entrada en el MT del abdomen: media de 11.5±0.9cm.
- 3.
Longitud submuscular entre el MT y oblicuo menor hasta alcanzar el borde interno de la EIAS (referencia ósea palpable): media de 10.6±1.3cm.
- 4.
Distancia donde el nervio desaparece del espacio preperitoneal al borde posterior de la CI: media 12±8mm.
- 5.
Distancia desde donde el nervio desaparece al borde del MCL: media 18.9±15mm.
De nuestras disecciones se establece que:
- -
Los nervios AG aparecen como una sola entidad difícil de separar.
- -
Los nervios AG no se relacionan habitualmente con el MI. Los 2 desaparecen antes de alcanzar la pelvis, a una media de 12mm del borde posterior de la CI.
- -
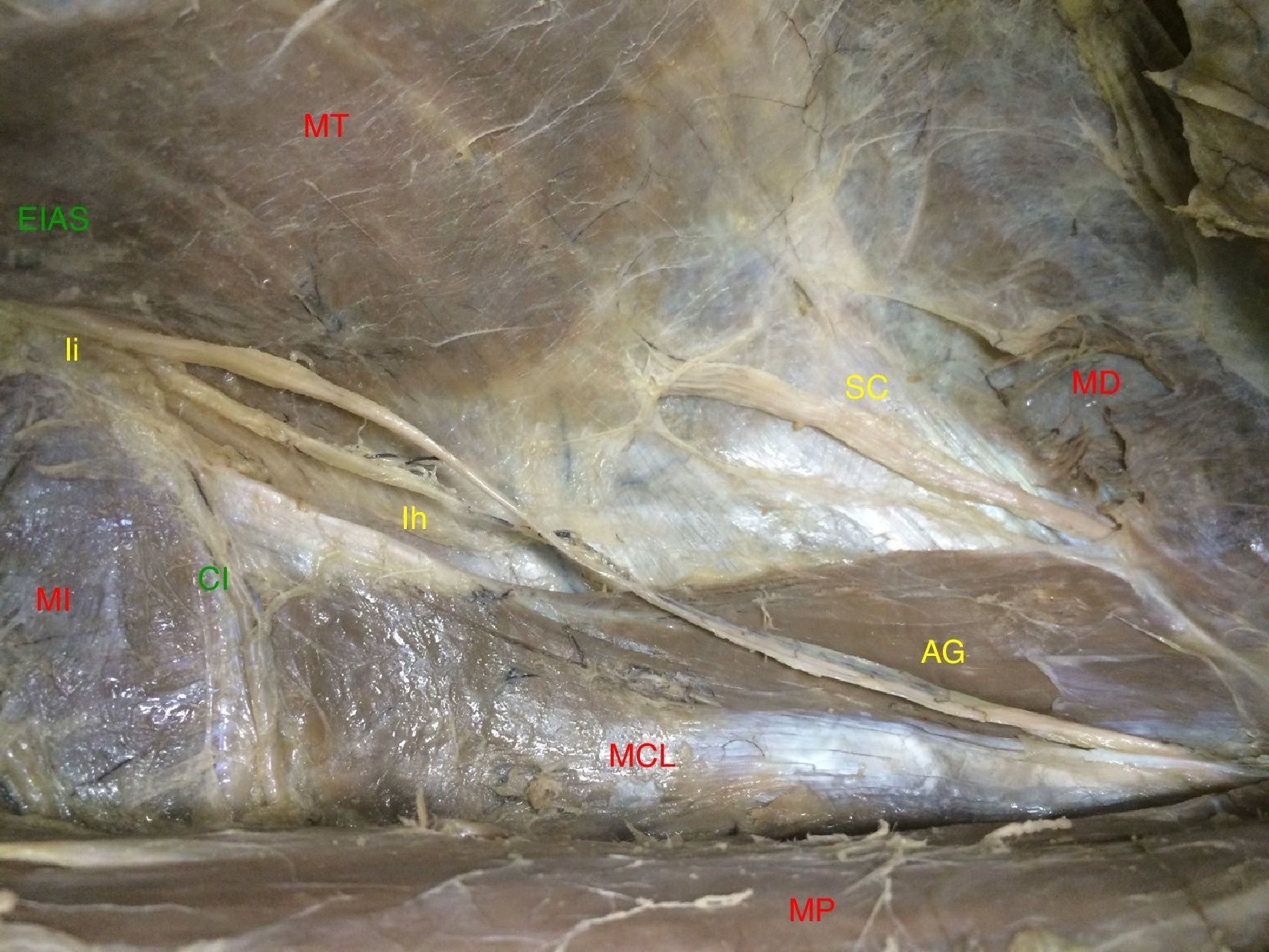
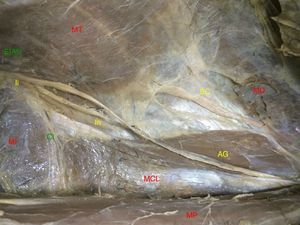
Ambos nervios representan una bisectriz en el espacio preperitoneal, sobre el borde externo del MCL, con un ángulo medio de 44° respecto al borde del MP (fig. 2).
Figura 2.Trayecto de los nervios abdominogenitales en el espacio preperitoneal (lado derecho. AG: nervios abdominogenitales; EIAS: espina ilíaca anterosuperior; Ih: nervio iliohipogástrico; Ii: nervio ilioinguinal; MCL: músculo cuadrado lumbar; MD: músculo diafragma; MI: músculo ilíaco; MP: músculo psoas; MT: músculo transverso; SC: nervio 12.o o subcostal).
- -
El MCL es más amplio caudal que craneal, donde se estrecha de forma considerable. Su perfil lateral es ondulado y se aproxima en su inserción al borde muscular del MT.
- -
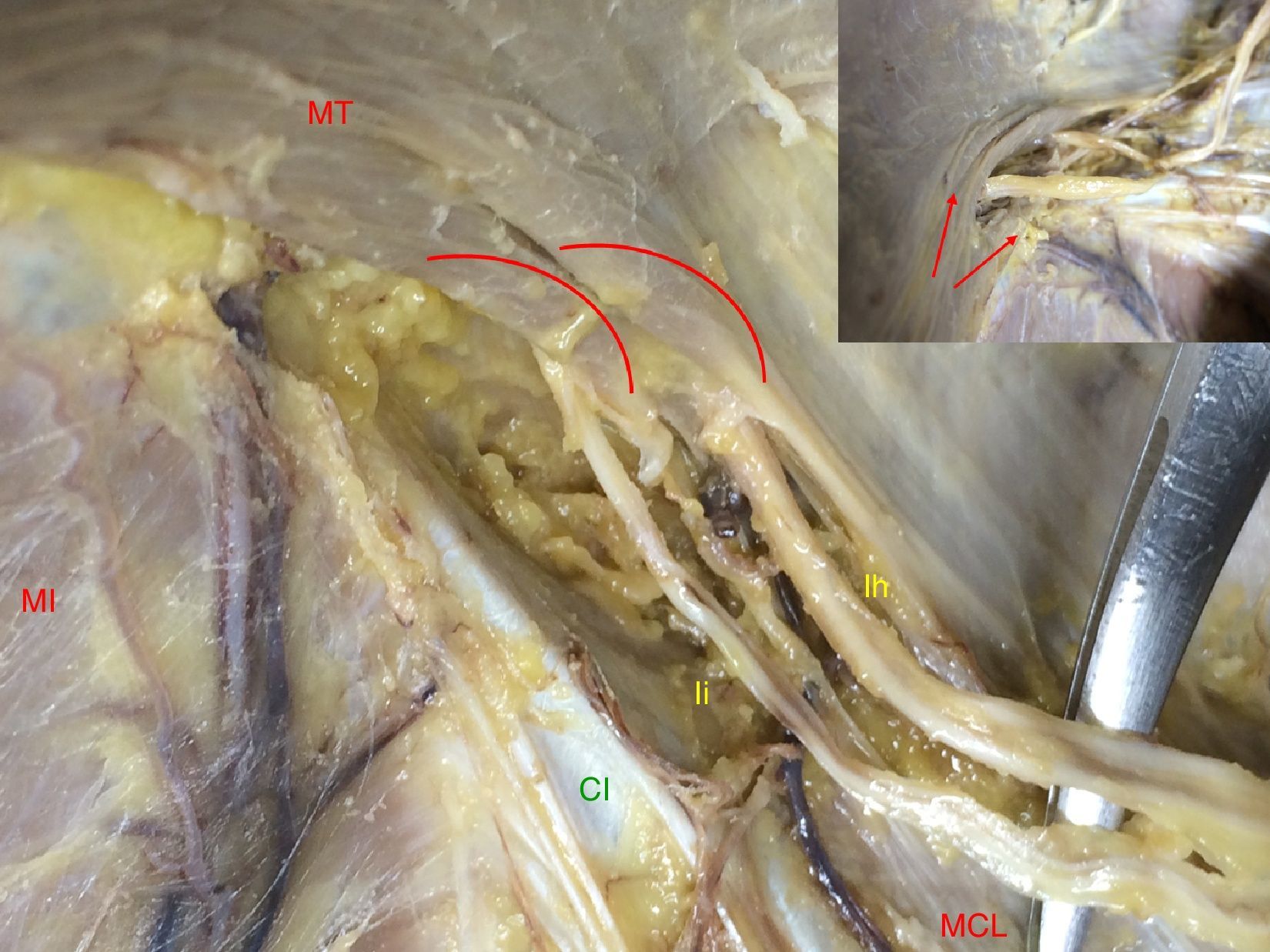
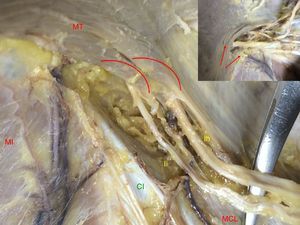
Los nervios AG no perforan el plano muscular. Se hacen profundos cuando el MT forma un cabestrillo sobre ellos y se divide en dos tendones aponeuróticos de inserción. El tendón interno es el que se relaciona con el borde posterior de la CI. El grosor muscular de este fascículo es variable. Este punto se corresponde con la transición de fibras musculares en la aponeurosis de inserción (fig. 3).
Figura 3.Forma de pasar los nervios a situación intermuscular. Cabestrillo del músculo transverso y fascículos en relación con el nervio. En el borde superior izquierdo: detalle. Las flechas y arcos muestran las fibras musculares (lado derecho. CI: cresta ilíaca; Ih: nervio iliohipogástrico; Ii: nervio ilioinguinal; MCL: músculo cuadrado lumbar; MI: músculo ilíaco; MT: músculo transverso).
- -
En su recorrido intermuscular cambian de dirección, pasando de ser oblicuos sobre la aponeurosis del MT a proyectarse casi paralelos a las fibras de este músculo.
- -
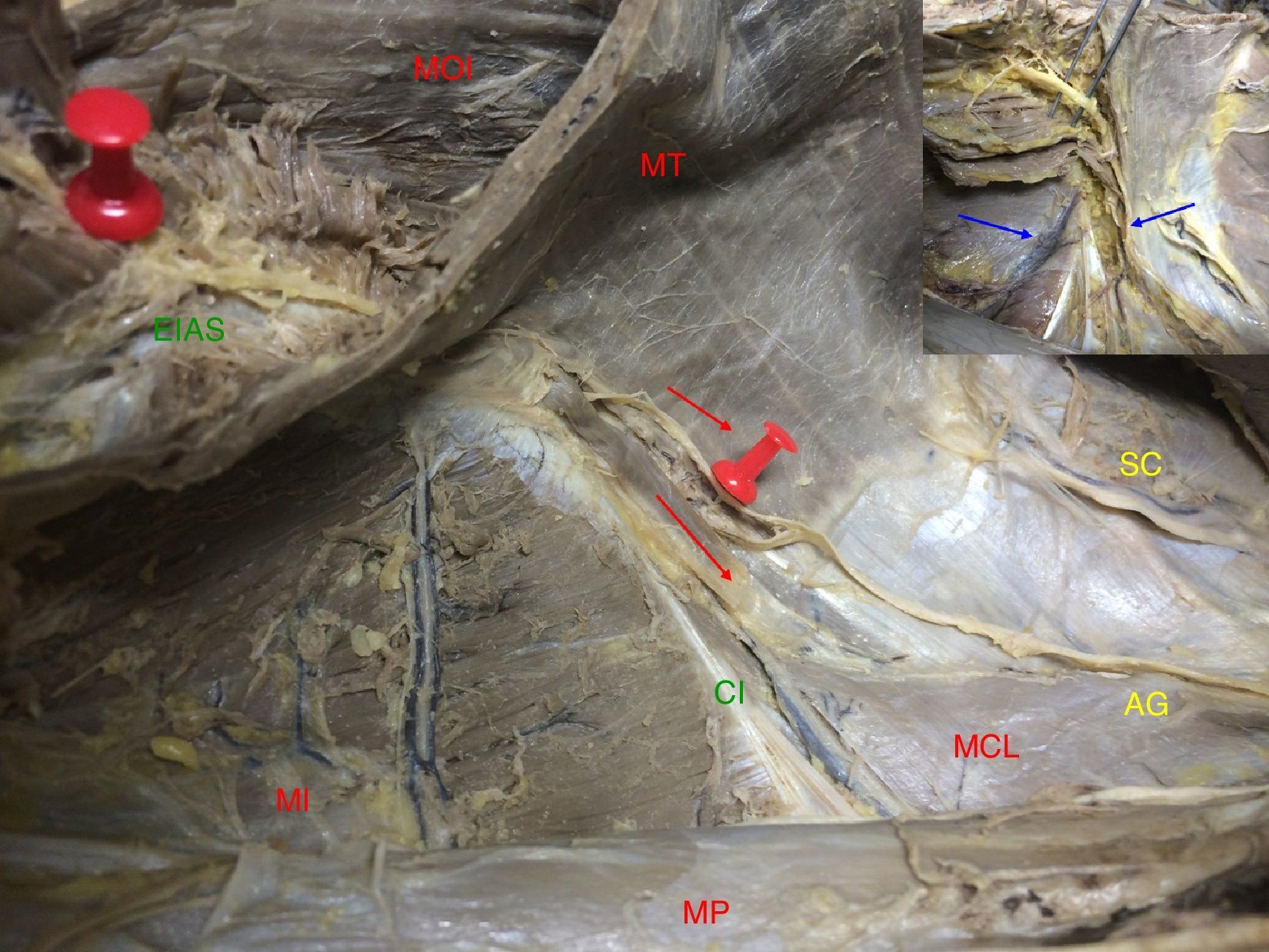
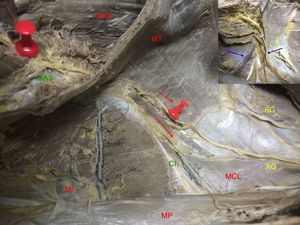
En su punto de transición se relacionan con ramas vasculares de los vasos iliolumbares (fig. 4).
Figura 4.Recorrido intermuscular del nervio. Se muestra su dirección entre los músculos hasta alcanzar la espina ilíaca anterosuperior. En el borde superior izquierdo: detalle de la relación con ramas vasculares de los vasos iliolumbares (lado derecho. AG: nervios abdominogenitales; CI: cresta ilíaca; EIAS: espina ilíaca anterosuperior; MCL: músculo cuadrado lumbar; MI: músculo ilíaco; MOI: músculo oblicuo interno; MP: músculo psoas; MT: músculo transverso; SC: nervio 12.o o subcostal).
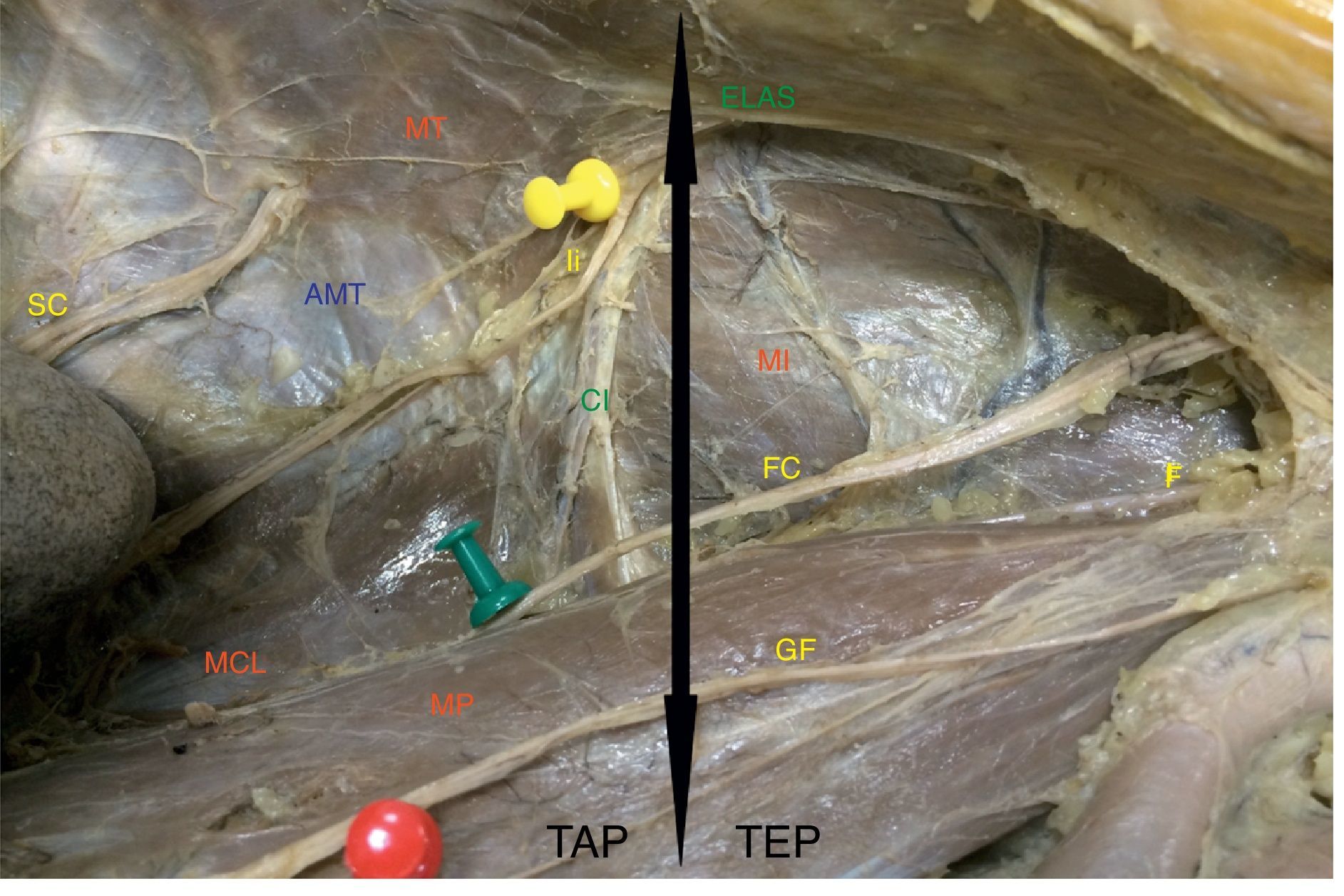
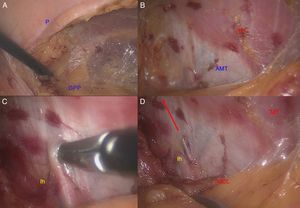
El trabajo del cirujano laparoscopista precisa de un conocimiento de los planos de la pared abdominal diferente del que se describe en los textos anatómicos clásicos, que se orienta de superficie a profundidad. Durante las operaciones, la disección se realizó desde la cavidad abdominal hasta alcanzar el plano neural. De esta forma encontramos las siguientes estructuras: (1) el peritoneo, (2) la grasa preperitoneal (que puede ser muy abundante en ciertos pacientes), (3) la hoja anterior de la aponeurosis del músculo transverso (fibrosa pero delgada), (4) los nervios AG, y (5) el plano muscular con el MCL, MP y MT del abdomen (fig. 5).
Planos de disección según el abordaje laparoscópico. A: Peritoneo y grasa preperitoneal. B: Hoja anterior de la aponeurosis del músculo transverso. C: Detalle del espacio preperitoneal neural, sobre los músculos regionales (CI: cresta ilíaca; Ih: nervio iliohipogástrico; Ii: nervio ilioinguinal; MCL: músculo cuadrado lumbar; MD: músculo diafragma; MI: músculo ilíaco; MP: músculo psoas; MT: músculo transverso; SC: nervio 12.o o subcostal).
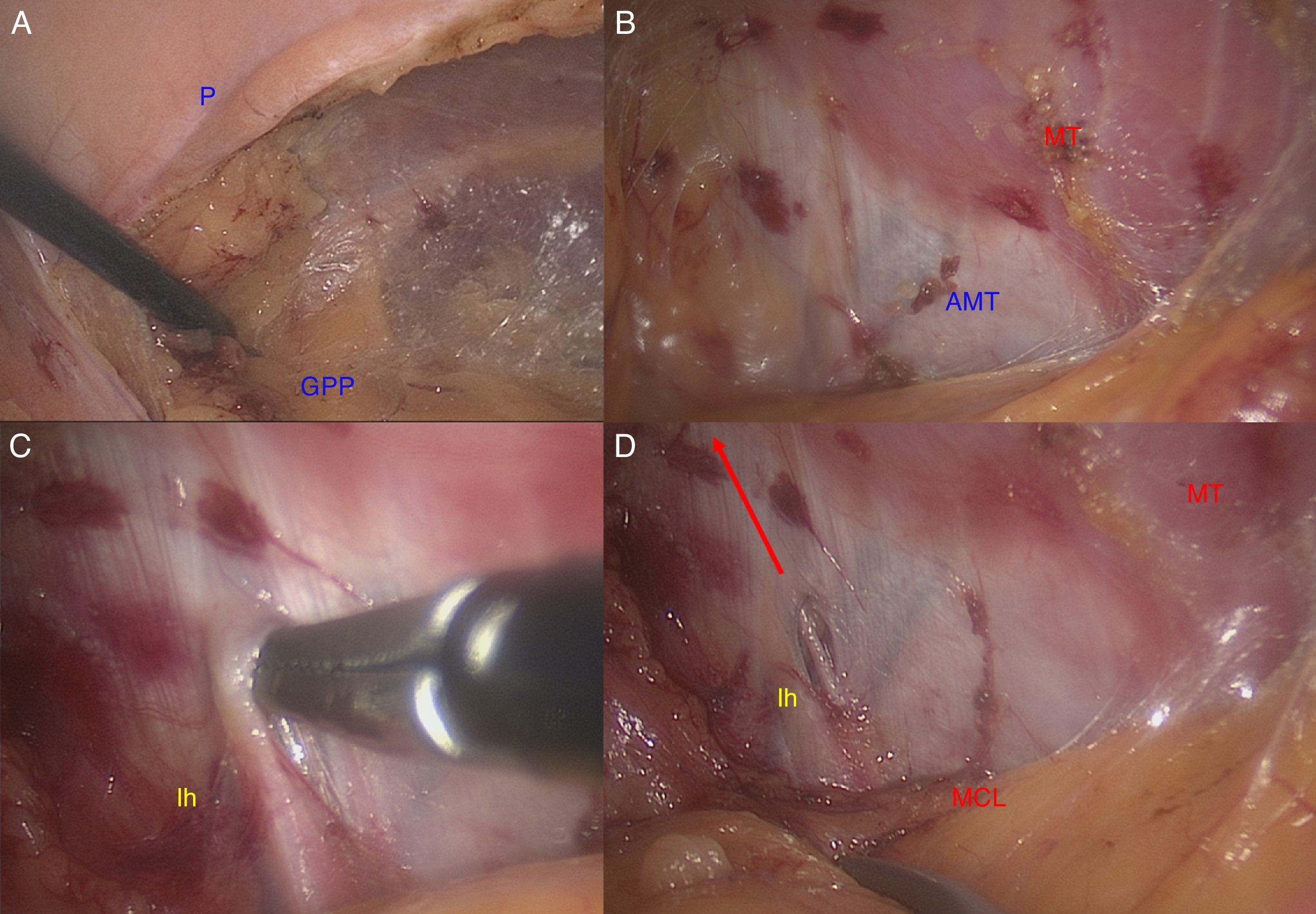
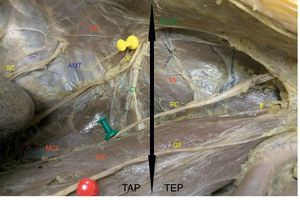
La localización mediante una TEP ampliada lateralmente fue dificultosa en todos los casos. Este abordaje fue excelente para identificar con precisión el GF, sus ramas y el FC, pero en 9 casos (90%) no conseguimos valorar con seguridad el AG. Solo en un paciente conseguimos liberar el nervio de su recorrido en el MT hasta verlo alcanzar la EIAS (10%). La búsqueda desde el espacio de Bogros es avascular, pero siguiendo el ligamento inguinal discurren los vasos circunflejos ilíacos externos y cerca de la EIAS aparecen los vasos iliolumbares que pueden sangrar y dificultan aún más la localización del nervio Ii.
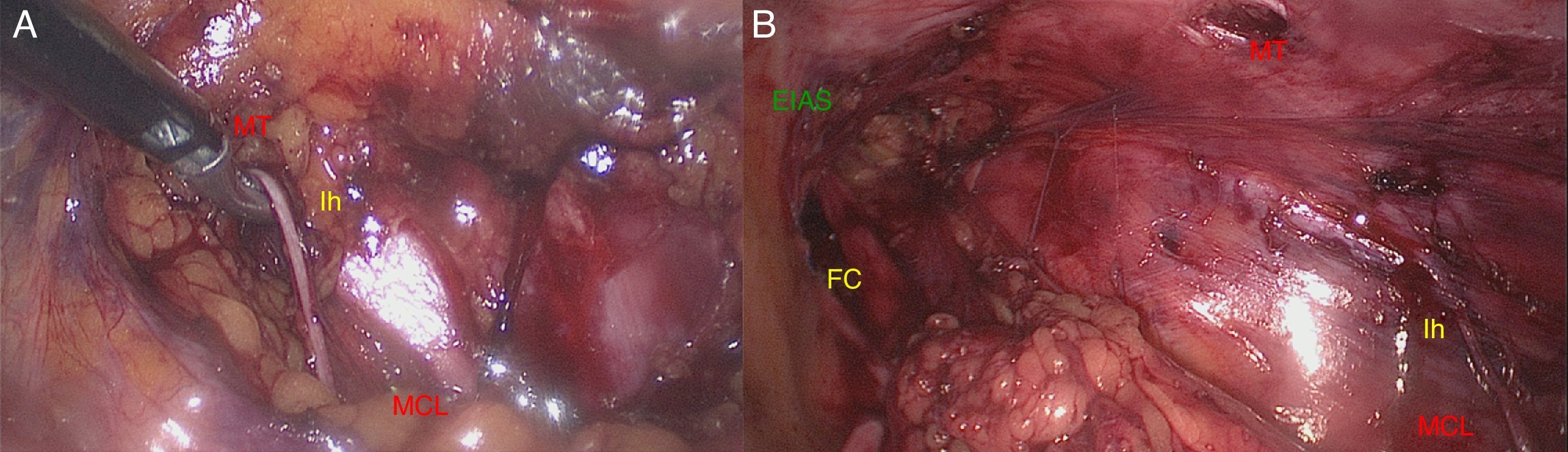
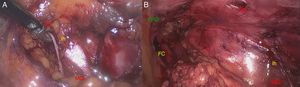
Sin embargo, cuando el abordaje se realizó transabdominal (TAP), este fue rápido y exento de complicaciones en todos los casos. En los pacientes obesos la capa grasa preperitoneal presentaba pequeños vasos; para evitar la incomodidad de trabajar con un leve manchado fue mejor utilizar una tijera con electrocoagulación para mantener el campo con buena visión. La localización del nervio AG, siguiendo las referencias anatómicas de nuestras disecciones, fue adecuada en el 100% de los pacientes. En una paciente de 34 años y delgada (10%) llegamos a identificarlo directamente sobre el peritoneo antes de cualquier gesto de disección. En el 70% era visible directamente bajo la aponeurosis del MT. Durante las disecciones no hubo lesiones vasculares, ya que se evitó la disección del trayecto intermuscular, identificando previamente los vasos iliolumbares y el 4.o lumbar sobre el MT (fig. 6). La disección fue ampliada en profundidad hasta identificar el MP para verificar que el nervio Ii sale de su borde posterior y sobre el MCL. De esta forma se identifican correctamente los nervios FC y GC por su origen craneolateral al MP y el trayecto sobre el MI (fig. 7).
Abordaje laparoscópico transabdominal (TAP). Pasos de la técnica según los planos de clivaje: A) Peritoneo, B) Grasa preperitoneal, C) Aponeurosis del músculo transverso, y D) Plano neural. La flecha indica el trayecto intermuscular (Ih: nervio iliohipogástrico; MCL: músculo cuadrado lumbar; MT: músculo transverso).
Abordaje laparoscópico transabdominal extraperitoneal (TAP). Disección del nervio en su trayecto infraaponeurótico (A) y verificación del femorocutáneo para evitar errores (B) (EIAS: espina ilíaca anterosuperior; FC: nervio femorocutáneo; Ih: nervio iliohipogástrico; MCL: músculo cuadrado lumbar; MT: músculo transverso).
En medicina parece que se dan por válidos muchos hechos sin verificarlos previamente. Cuando comenzaron a llegarnos pacientes con dolor crónico neural a la Unidad de Pared Abdominal, remitidos por la Unidad del Dolor (Servicio de Anestesia y Reanimación), en un intento por protocolizar nuestra actitud ante esta complicación frecuente, realizamos una revisión actualizada sobre el tema. Resultó sorprendente la ausencia de trabajos anatómicos o quirúrgicos que cuantificaran longitudes y ángulos del trayecto de los nervios del plexo lumbar, y la dedicación de apenas unas líneas sobre sus relaciones anatómicas. Este hecho fue el motivo del presente trabajo, en un intento por ofrecer a los pacientes remitidos por dolor crónico neural refractario una neurectomía laparoscópica selectiva y segura.
El abordaje laparoscópico de la hernia inguinal continúa siendo controvertido, pero lo que es innegable es que nos ha permitido mejorar nuestros conocimientos anatómicos12. Gracias a las técnicas TEP y TAP nos hemos familiarizado con estructuras anatómicas profundas, que por vía anterior nunca pudimos valorar de forma correcta. Después de una experiencia laparoscópica preperitoneal de más de 20 años, nos encontrábamos preparados para afrontar un nuevo reto: hacer una valoración selectiva de los nervios del plexo lumbar. Pero ¿qué abordaje sería mejor para cada caso? En la bibliografía publicada no pudimos encontrar ninguna documentación o guía al respecto.
El abordaje laparoscópico preperitoneal, aconsejado por Song et al.13 y Chen et al.14, parece ofrecer algunas ventajas sobre la cirugía abierta, como evitar la disección en un campo previamente manipulado, con mayor exposición regional y con mejor visión anatómica, pero tiene dos grandes inconvenientes: (1) se necesita conocer con precisión la anatomía preperitoneal, y (2) se precisa una alta especialización15–17. El primer problema lo superamos con nuestra formación en el cadáver, pues las descripciones conocidas sobre los nervios del plexo lumbar eran totalmente insuficientes para el abordaje laparoscópico, que precisa con la menor disección localizar con seguridad estos nervios y evitar la posible morbilidad. Nuestros resultados llenan este vacío y facilitan la orientación y localización de los nervios en el espacio preperitoneal. Especial mención debemos hacer a la diferenciación entre el nervio Ii y el FC, que puede ser en ocasiones muy difícil por el limitado campo de trabajo o por las variaciones en el trayecto de ambos nervios respecto de la EIAS.
El segundo lo alcanzamos con la experiencia en la TEP, modificando el abordaje a una vía transabdominal para poder ampliar el reconocimiento proximal de los nervios y ganar en precisión y seguridad. La TAP nos aportó un mayor campo de trabajo y mejor visión, además de facilidad para una disección más completa. Llegados a este punto, no podemos dejar de señalar que ambas opciones técnicas no están exentas de riesgos, y que el nivel de entrenamiento, experiencia y pericia de cada cirujano son muy variables y que deben tenerse en cuenta al intentar diseñar el tratamiento quirúrgico de estos pacientes18,19. Finalmente, de este estudio aprendimos también a ser prudentes por la posible variación anatómica individual (el Ii puede estar fusionado con el 12.o SC, ser único o inexistente, etc.). Antes de pasar a la sección del nervio, aconsejamos asegurar en la medida de lo posible una identificación conjunta del plexo.
De nuestra experiencia podemos aconsejar el abordaje laparoscópico, pues simplifica la neurectomía y reduce la morbilidad de la vía abierta20–25. La sección selectiva del GF se puede realizar mediante abordaje TEP, mientras que la localización del Ii es más segura con un abordaje TAP. Nuestra propuesta quirúrgica es, por tanto, tras un diagnóstico etiológico minucioso (en la Unidad del Dolor), aconsejar una laparoscopia dirigida al nervio presumiblemente afectado mediante técnica TEP (GF) o TAP (Ii e Ih), en régimen ambulatorio (tabla 1). A pesar de todo lo aprendido con este estudio, tenemos que reconocer que cada paciente que nos remiten nos hace volver a plantearnos la pregunta de si existe alguna forma de identificar con seguridad el nervio Ii durante la cirugía, y de nuevo seguimos sin conocer la respuesta antes de entrar a quirófano.
Guía para el abordaje laparoscópico de la neurectomía selectiva en el tratamiento quirúrgico del dolor crónico de tipo neural refractario (plexo lumbar)
| Ii o Ih | TAP | Decúbito lateral |
| FC | TEP | Decúbito supino (lateralizado) |
| GF (rF o rG) | TEP | Decúbito supino |
| Triple neurectomía | Anterior abierta o TAP | Decúbito supino Decúbito lateral |
FC: nervio femorocutáneo; GF: nervio genitofemoral; Ih: nervio iliohipogástrico; Ii: nervio ilioinguinal; rF: rama femoral; rG: rama genital; TAP: transabdominal preperitoneal; TEP: totalmente preperitoneal.
Para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosEn mi artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoEn mi artículo no aparecen datos de pacientes.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.
Al Dr. Erwin Koch Odstrcil, profesor titular de la cátedra de Anatomía de la Facultad de Ciencias de la Salud (UNSTA) y miembro emérito de la Sociedad de Cirujanos de Tucumán (Argentina), por sus consejos.
Al departamento de Anatomía Humana de la Facultad de Medicina de la Universidad Católica San Antonio (UCAM), por las facilidades para la investigación.
Al Dr. Álvaro Campillo Soto, por su inestimable colaboración.