Introducción
A lo largo de los últimos años el concepto de hospital, en el conjunto de la asistencia médica, ha ido cambiando, y se ha transformado en una estructura cada vez menos rígida en cuanto a la asistencia médica1. A este cambio están contribuyendo, de manera favorable, la introducción de nuevas formas de gestión sanitaria y la valoración de la calidad asistencial ofrecida/autopercibida.
En este contexto, aparece el hospital de día (HD), concebido como unidad asistencial en la que se llevan a cabo procedimientos y tratamientos que no pueden ser asumidos de forma ambulatoria, pero que no precisan de un ingreso hospitalario.
Esta nueva estructura ha demostrado sus beneficios clínicos y su rentabilidad social, al mejorar la calidad de vida del paciente y disminuir los costes económicos propios de la estancia hospitalaria tradicional. De esta forma, han ido apareciendo sucesivamente HD, bien monográficos de especialidades, o bien mixtos o polivalentes, que atienden de una forma conjunta a enfermos de distintas especialidades.
Las ventajas que aporta esta forma de hospitalización son las siguientes:
Disminución de la presión en el área de hospitalización.
Disminución del gasto global de la atención hospitalaria.
Minimización del aislamiento social y familiar asociado a hospitalización.
Compatibilización, en bastantes ocasiones, con las actividades laborales del paciente.
En otros países, ya existe experiencia con este tipo de estructura hospitalaria en reumatología, como son los casos de Suecia (Estocolmo, Malmo), Reino Unido (Belfast, Edimburgo), Alemania (Berlín, Franckfurt, Hannover), Italia (Ferrara), Francia (París), Canadá2-5.
El objetivo esencial del HD es ofrecer una asistencia sanitaria especializada y técnicamente cualificada, en régimen ambulatorio, y evitar la estancia hospitalaria en régimen de internado. También puede utilizarse para realizar procedimientos diagnósticos especiales, consultas a demanda, información y educación sanitaria, apoyo psicológico-social y realización de ensayos clínicos.
El HD requiere un espacio físico diferenciado; debe disponer de unas condiciones mínimas de espacio, funcionalidad y bienestar. Su mejor ubicación es un área hospitalaria, bien en consultas externas o en área de ingresos, de fácil acceso para la persona responsable de ésta.
Objetivo
Describir el estado actual de los HD de reumatología en nuestro país y analizar los problemas más frecuentes así como las medidas adoptadas para subsanarlos.
Material y método
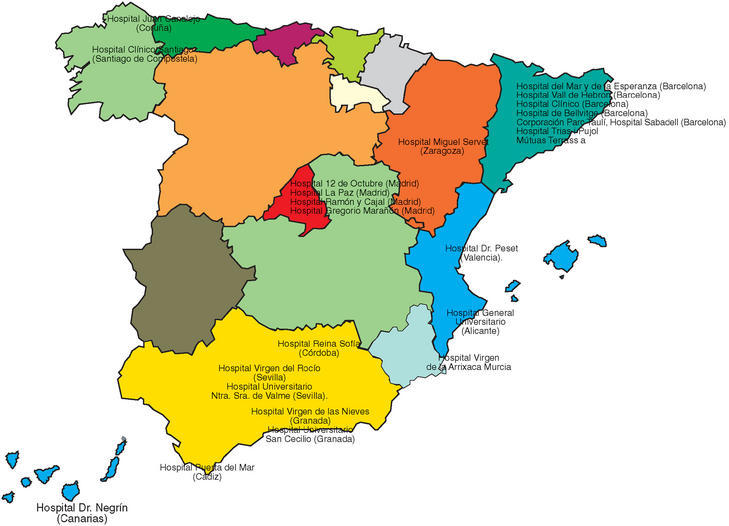
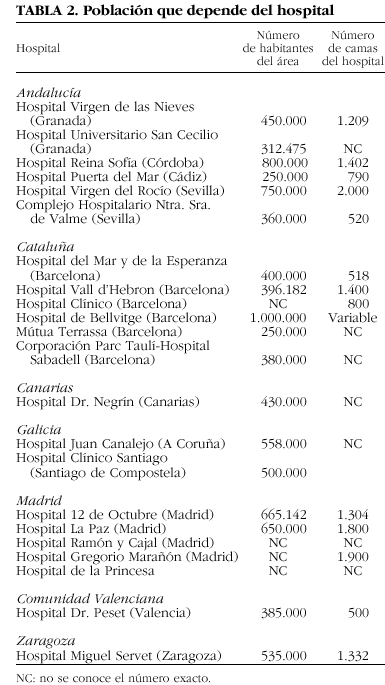
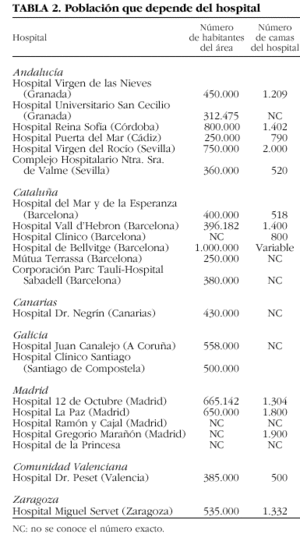
1. Para conocer el estado actual de los HD de reumatología se llevó a cabo una reunión, en octubre de 2002, con sus responsables. De un total de 90 centros hospitalarios que en nuestro país disponen de estructura de HD (gestionada por la propia unidad de reumatología o bien compartida con otras unidades), se inició este estudio en los 24 centros en los que se gestiona desde la propia unidad de reumatología (fig. 1).
Figura 1. Mapa en el que están reflejados los hospitales con hospital de día (HD) monovalente.
Se recogió información de la dotación, del funcionamiento y de la gestión.
A. Dotación.
Personal. Enfermería; facultativos especialistas.
Espacio físico. Ubicación; área de recepción del paciente/sala de espera; área de atención.
Material. Sillones/camas; equipos de perfusión; material para canalización de vías intravenosas.
Fármacos. Específicos para tratamientos; potencialmente necesarios por si aparecen efectos adversos.
Otros.
B. Funcionamiento.
Horario.
Flujo de enfermos.
Historia clínica.
Consulta a demanda. Consultas puntuales, no programadas e imprevistas de enfermos en seguimiento clínico activo; pacientes derivados desde el servicio de urgencias tras evaluación.
C. Gestión.
Especificación de las tareas a realizar y sus tiempos estimados, así como los requerimientos de éstas según las categorías profesionales.
Modelos organizativos. Monográficos: exclusivos de una especialidad; polivalentes o mixtos: en los que se agrupan varias especialidades que utilizan recursos y procedimientos bastante similares.
2. Por otra parte, en una reunión en la que participaron 8 reumatólogos con dedicación exclusiva a HD, se recogieron las pautas habituales en la administración de tratamientos biológicos, los problemas más frecuentes que aparecen durante su administración y las medidas adoptadas para subsanarlos.
Resultados
Estado actual de los hospitales de día
El análisis de la información recibida nos ha permitido conocer que, por lo general, se trata de estructuras de reciente instauración en lo que se refiere a la especialidad de reumatología, y cuya creación se encuentra ligada muy estrechamente a la aparición de las nuevas terapias biológicas en el tratamiento de la artritis reumatoide, en concreto a la introducción de infliximab. En el 50% de los casos son polivalentes, es decir, compartidos con otras unidades médicas o quirúrgicas y, la otra mitad posee un HD propio (tabla 1 y 2), gestionado por la propia sección de reumatología.
A. Patologías tratadas. Las más frecuentes se detallan a continuación:
Artropatías inflamatorias. Son las patologías con mayor número de pacientes que reciben tratamiento en régimen de HD. Artritis reumatoide; artritis crónica juvenil; espondiloartropatías (espondilitis anquilosante y artropatía psoriásica).
Enfermedades del metabolismo óseo. Cada vez se utilizan más los bisfosfonatos intravenosos (i.v.) en el tratamiento de estas enfermedades por intolerancia, contraindicación o respuesta insatisfactoria a los bisfosfonatos orales: enfermedad ósea de Paget; osteoporosis que no responde/rebelde a tratamiento con bisfosfonatos orales; osteogenia imperfecta; artropatía neuropática y distrofia simpaticorrefleja.
Vasculitis sistémicas. En el caso de las uveitis de difícil manejo (en enfermedades de Behçet, por ejemplo), donde puede ser útil la administración de anti-TNF-*.
Lupus eritematoso sistémico. Para administración de bolos de corticoides o de ciclofosfamida i.v. cuando existe afección renal o por actividad mantenida sin respuesta a otros tratamientos.
Esclerodermia. Fundamentalmente para el tratamiento del fenómeno de Raynaud grave con iloprost i.v.
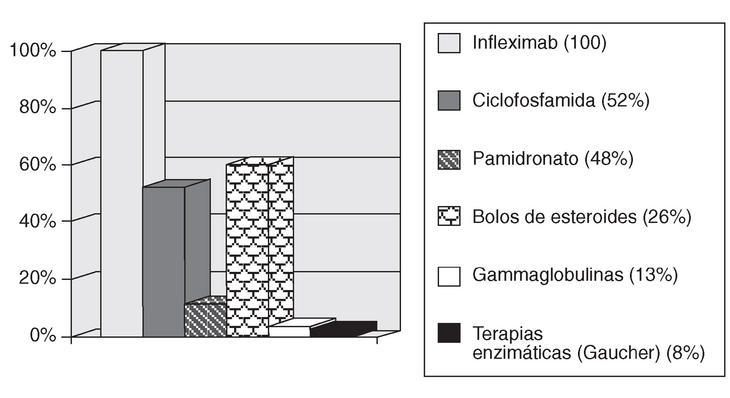
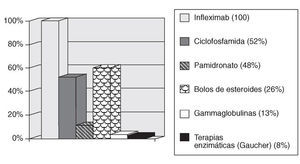
B. Fármacos administrados (fig. 2). Los fármacos administrados con más frecuencia son:
Figura 2. Tratamientos administrados (porcentaje de hospitales de día monovalentes en los que se administran).
Terapias biológicas (fundamentalmente, anti-TNF-*). La administración de estas terapias en sus diferentes indicaciones supone la mayor parte de la actividad del HD. Intravenosos (infliximab): el 100% (24) de los HD de reumatología que han colaborado con su información, administran este fármaco; subcutáneos (etanercept).
Bolos de ciclofosfamida. Mensuales o trimestrales en el lupus eritematoso con afección orgánica mayor (p. ej., glomerulonefritis proliferativa difusa) o actividad rebelde a tratamiento convencional mantenida, polimiositis/dermatomiositis, esclerodermia con afección pulmonar grave, vasculitis sistémicas y otros.
Bolos de esteroides (6-metilprednisolona).
Inmunoglobulinas i.v. Fundamentalmente en pacientes con dermatomiositis/polimiositis rebeldes a tratamiento convencional.
Pamidronato. En enfermedades del metabolismo óseo.
Iloprost i.v.
Terapias enzimáticas sustitutivas (enfermedad de Gaucher).
Metrotrexato parenteral. En algunas comunidades autónomas en las que no está permitida su administración ambulatoria, amparándose en la ley que exige la administración de dicho fármaco con medidas de protección
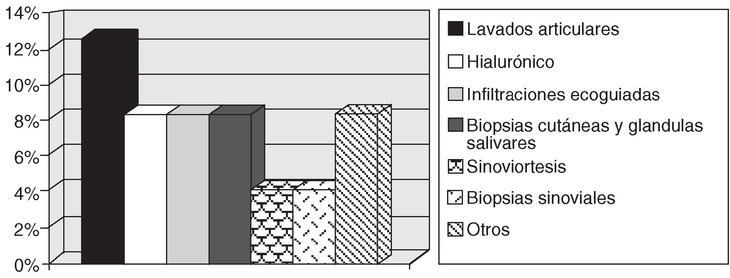
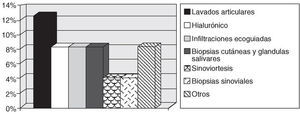
C. Procedimientos realizados (fig. 3). Aparte de la administración de fármacos i.v., también es posible utilizar el HD para la realización de procedimientos diagnósticos y terapéuticos de forma ambulatoria. Los que se realizan con mayor frecuencia son:
Figura 3. Procedimientos más habituales (porcentaje de hospitales de día monovalentes en los que se realizan).
Lavados articulares (hombro y rodilla).
Biopsias. Cutáneas y de glándulas salivares; sinoviales.
Sinoviortesis isotópicas. Con autorización del servicio de medicina nuclear y la colaboración de un médico y un técnico del servicio de medicina nuclear.
Infiltraciones con ácido hialurónico. En artrosis de rodilla.
Infiltraciones ecodirigidas.
Otros. Analíticas urgentes, PPD, electrocardiograma (ECG), etc.
D. Registro y control de la medicación. Es una labor compartida por el personal sanitario de HD y farmacia hospitalaria. El médico prescribe el tratamiento en las hojas correspondientes y enfermería solicita al servicio de farmacia la medicación con la antelación adecuada, controla su envío y registra el tratamiento administrado.
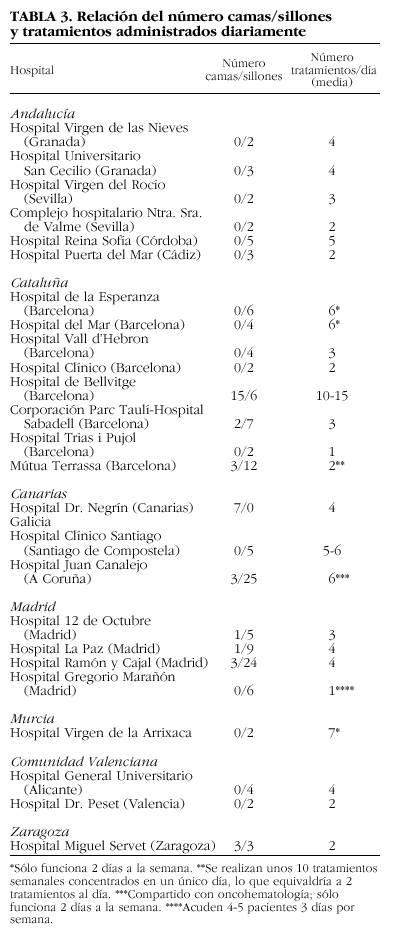
E. Número de tratamientos administrados. El número de tratamientos administrados varía dependiendo del número de camas/sillones disponibles en cada HD y el número de días a la semana en que se lo utiliza. En las unidades de reumatología que disponen de HD monovalente, pueden llegar a administrarse hasta 10 tratamientos diarios (tabla 3), con una media de unos 3 tratamientos/día.
F. Material disponible. El material disponible en cada unidad de HD varía en función de la dotación económica de que dispone cada hospital. Sin embargo, existen elementos imprescindibles, como:
Camas/sillones (tabla 3).
Bombas de perfusión.
Material para canalización de vías venosas.
Esfigmomanómetros.
Fármacos. Habitualmente se custodian y preparan en el servicio de farmacia, en el caso de infliximab existen HD que lo custodian y lo preparan. Biológicos; citostáticos; bisfosfonatos parenterales; otros.
Las unidades mejor dotadas disponen además de:
Carro de paradas.
Nevera/congelador.
Centrífuga.
Ordenador.
Tubo neumático con conexión al laboratorio.
G. Personal encargado.
Facultativo especialista. Médicos de plantilla con dedicación parcial o total se encuentran disponibles en todas las unidades, para procedimientos terapéuticos o para acontecimientos adversos. Algunos centros cuentan con la presencia de médicos especialistas becados con dedicación parcial o total, por lo general sin labor asistencial. Actualmente existen 11 becarios en los 24 centros de los que hemos recogido datos sobre HD.
Enfermería. Por lo general, se trata de enfermeras que comparten asistencia con otras especialidades. Sin embargo, también existen enfermeras becarias (3 hospitales); algunas de las cuales se encargan de recoger datos clínicos del paciente, de la citación para próximos tratamientos, etc.
H. Manejo de la información recogida. En el 87,5% de los casos es el facultativo especialista el que explora al paciente y recoge los datos de los cuestionarios de salud autoaplicados y escalas analógicas para el dolor y de valoración de la enfermedad. Sin embargo, también existen unidades en las que una enfermera becada realiza esta labor.
Los información se recoge siguiendo las recomendaciones del Comité de Expertos de la Sociedad Española de Reumatología; los pacientes son evaluados de forma periódica. Se recogen los siguientes datos:
Clínicos: recuento articular; rigidez matutina; HAQ, DAS-28, BASMI, BASDAI, BASFI; escalas analógicas visuales; medicación concomitante.
Analíticos: hemograma; bioquímica (fundamentalmente, renal y hepática); reactantes de fase aguda: VSG, PCR; otros: FR, ANA.
Radiológicos: radiografía de manos y pies (anual); radiografía de tórax (previo al tratamiento con biológicos).
Acontecimientos adversos.
Por lo general, los datos clínicos/analíticos se recogen en cada visita y los datos radiológicos cada 6 meses/anual.
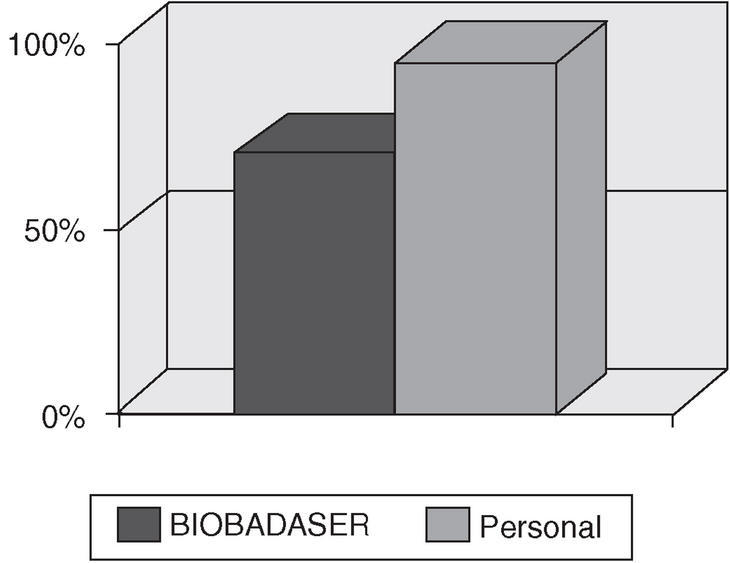
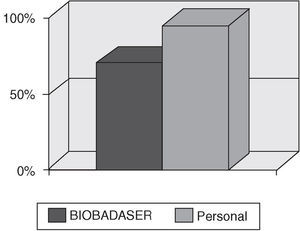
Todos los HD encuestados poseen una base de datos personal para la recogida de parámetros clínicos y analíticos de cada paciente, así como la posible incidencia de acontecimientos adversos. Además, 17 (70,8%) de ellos envían sus datos a BIOBADASER (fig. 4).
Figura 4.Registro de información (un 95% de los hospitales de día monovalentes tienen un registro propio) y comunicación de información sobre terapias biológicas a BIOBADASER (70% de los HD monovalentes).
I. Horarios. Los horarios en que se utiliza el HD pueden variar, fundamentalmente depende de si es una estructura gestionada por el propio servicio de reumatología o bien se trata de una unidad compartida por varias especialidades. Por los datos de que disponemos, generalmente se utilizan en horario de mañanas (8-15 h); en menor número de casos también funciona en horario de tardes. Algunos HD funcionan toda la semana, aunque también existen los que concentran los tratamientos en 2 o 3 días a la semana, especialmente los que comparten su uso con otras especialidades.
J. Protocolos de administración y seguimiento de los pacientes. Existen protocolos para toda la medicación que se prescribe y son prácticamente similares en los distintos HD.
K. Otras utilidades del HD.
Ensayos clínicos para tratamientos biológicos.
Consultas no programadas pero no demorables.
Práctica de ECG y de PPD (previos al inicio de tratamientos biológicos).
Práctica de analíticas urgentes.
Control de los pacientes que inician profilaxis con isoniazida.
Entrenamiento de pacientes en el uso de terapias biológicas de administración subcutánea.
L. Problemas más comunes. Los problemas más comunes en los HD son:
Saturación de pacientes para el número total de sillones/camas disponibles.
Retraso en recibir la medicación desde farmacia.
Falta de comunicación entre el responsable de HD y el médico habitual del paciente.
Recomendaciones para optimizar el funcionamiento de un hospital de día
El entrenamiento y la educación del paciente proporcionan una mejor aceptación del tratamiento administrado de forma i.v. y como consecuencia una mayor adherencia del paciente a éste.
La conexión entre el médico habitual del paciente y el responsable de HD repercute en un mejor control y seguimiento de los pacientes.
La organización y elaboración protocolos de actuación y administración de fármacos para pacientes con artritis reumatoide y espondiloartropatías conlleva una mejor organización y un mejor seguimiento de estos pacientes.
Discusión
La existencia de los HD de reumatología autogestionados, ofrece una serie de ventajas que van más allá del incremento de la vinculación de la especialidad al ámbito hospitalario. Concebidos como una estructura dinámica, permiten realizar en su seno procedimientos que en ocasiones resultan imposibles de realizar en una consulta externa, y para los que la hospitalización clásica habría sido la alternativa. Sin duda, si todo ello se realizara fuera de una estructura como es el HD, incrementaría el gasto sanitario y haría perder la integración sociolaboral de los pacientes.
Existen buenas razones para pensar que la autogestión en todos los sentidos es lo deseable, ya que permitiría, entre otras cosas, mejorar el uso del fármaco, el propio HD prepararía la medicación y no existirían demoras en la perfusión (preparación inmediata). También sería conveniente aumentar el alcance de estos tratamientos a todos los pacientes que lo precisen, sin que haya límites por cuestiones de espacio y/o de material. Para ello, se hace imprescindible reclamar un hospital de día a tiempo completo (todos los dias) y, por qué no, ampliar el horario de tratamientos a la tarde.
Respecto al personal médico, parece necesaria una implicación completa de todo el servicio, ya que con ello mejoraría la comunicación entre el personal responsable de cada paciente y el médico responsable del HD. Ni la figura de un personal exclusivo para HD ni la presencia de un especialista becado son suficientes para resolver este problema de comunicación. En algunos hospitales, se ha intentado resolver este problema mediante sesiones monográficas de terapia biológica.
Por otro lado, cabe señalar que la práctica clínica diaria no difiere de forma significativa entre los diferentes centros, ya que los protocolos de información y actuación son bastante similares. La mayoría de los centros, además de tener sus propias bases de datos, comunican sus datos a registros nacionales como BIOBADASER.
Conclusiones
El HD es una estructura cada vez más necesaria en las unidades de reumatología, debido fundamentalmente a la aparición de nuevas terapias i.v. para el tratamiento de la artritis reumatoide y de espondiloartropatías.
Las ventajas que podría aportar un hospital de día monográfico son: a) reducción del número de visitas del paciente (en una misma visita se administra la medicación, se valora el estado clínico y se revisa la medicación concomitante), con lo cual se reduce el gasto total sanitario y se mejora la calidad de vida; b) permite un mejor aprovechamiento de los tratamientos biológicos y un mejor control de los posibles efectos secundarios.
Consensuar unas pautas de actuación y protocolizarlas, permite un mejor control de los pacientes en tratamiento y un mejor funcionamiento del hospital de día5.