INTRODUCCION
Los accidentes cerebrovasculares (ACV) son una causa importante de discapacidad en los países occidentales. A pesar de que la mayor parte de los pacientes sobrevive a un ACV de origen isquémico, muchos de ellos presentan, como consecuencia, alguna forma de discapacidad; hasta la tercera parte de estos pacientes presenta dependencia funcional un año después de haber sufrido el ACV, lo que obliga a su asistencia médica a largo plazo o a su institucionalización1. Según cuales sean las regiones cerebrales en las que ha tenido lugar la muerte neuronal, se puede producir una pérdida o alteración de las funciones de control, sensoriales o cognitivas. La incidencia del ACV varía espectacularmente en las distintas ciudades y los distintos países. Por ejemplo, mientras que en Inglaterra y Escocia se han estimado unas incidencias de 200 y 280/100.000 personas, respectivamente2, la incidencia media en Europa es de sólo 125/100.000 y en EE.UU. de 180/100.000 habitantes3,4.
Los costes económicos que conlleva el ACV para los servicios sanitarios son considerables y se ha estimado que aumentarán en un 30% en los próximos 20 años5. En EE.UU., el ACV tiene un coste anual superior a 56.800 millones de dólares y el 62% de esta cifra se debe a los costes de la asistencia hospitalaria y domiciliaria a los pacientes6; por su parte, en Europa la cobertura sanitaria del ACV representa el 5-10% del presupuesto sanitario7. Del 65% de las personas que sobreviven a un primer ACV y que viven de manera independiente, el 35% presenta una discapacidad significativa8 y requiere una ayuda considerable para realizar las actividades de la vida diaria, o bien las visitas de un profesional de enfermería domiciliaria. Muchos de estos pacientes no pueden vivir independientemente y deben ingresarse en algún tipo de residencia. Hasta el 20% de las personas que presentan su primer ACV cada año en el Reino Unido todavía no ha alcanzado su edad de jubilación9 y, a pesar de la elevada prevalencia del ACV y de la importante carga económica que representa este problema para el sistema sanitario, el presupuesto dedicado a la investigación del ACV es sustancialmente inferior si se compara, desde el punto de vista epidemiológico, con el correspondiente a otras enfermedades, como las cardíacas y el cáncer10. Por todo ello, cualquier mejora que se introduzca en el tratamiento de los pacientes que presentan un ACV aportará ventajas importantes para los pacientes y contribuirá de manera sustancial a reducir los presupuestos económicos dedicados a esta enfermedad.
En lo que se refiere al 35% de los pacientes con secuelas de discapacidad grave a causa de un ACV, las características de sus déficits dependerán de la localización precisa de la lesión cerebral. Una de las consecuencias más frecuentes del ACV es la alteración en el movimiento y la coordinación de los miembros superiores. De hecho, más de las tres cuartas partes de los pacientes que presentan un ACV tiene una deficiencia inicial en el miembro superior11. Aproximadamente, sólo la mitad de estos pacientes recuperará finalmente esta función11,12. Estas cifras indican que, como promedio, 4-5/1.000 pacientes europeos presentarán anualmente alguna forma de déficit funcional del miembro superior tras un ACV. Se ha demostrado que la recuperación de los miembros superiores es más difícil que la de los miembros inferiores11,13, lo que se ha atribuido a la complejidad de las funciones que desarrollan éstos. Mientras que las funciones primarias que lleva a cabo el miembro inferior durante la realización de las actividades cotidianas son el equilibrio, la postura y la deambulación, entre las funciones del miembro superior están los movimientos de alcance y sujeción finos y dirigidos hacia objetivos, así como los gestos significativos y complejos, junto con la postura y el equilibrio. En concreto, los movimientos de alcance y sujeción representan una función extraordinariamente compleja y altamente desarrollada que está dirigida hacia la consecución de los objetivos y de la que se desconocen en gran medida los mecanismos subyacentes a pesar del papel clave que desempeña en las actividades cotidianas14. Así, hay muy poca información acerca de los mecanismos fundamentales correspondientes a la recuperación neuronal tras un ACV, a pesar de la gran importancia del ACV como problema sanitario. Los mecanismos implicados en la plasticidad cortical cerebral podrían incluir la puesta en funcionamiento de conexiones sinápticas preexistentes, las modificaciones sinápticas determinadas por la actividad neuronal, el desarrollo de nuevas conexiones o la asunción de la función perdida por áreas corticales adyacentes que no están lesionadas.
Las técnicas tradicionales de fisioterapia implican a menudo la realización de ejercicios manuales intensivos por parte de un fisioterapeuta especialmente preparado. Estas técnicas están fuertemente fundamentadas en la habilidad individual del fisioterapeuta y son muy exigentes en cuanto al tiempo de dedicación de estos profesionales. Durante los últimos años se han abierto líneas de investigación respecto a un tipo distinto de rehabilitación, la rehabilitación mediada por dispositivos mecánicos más que fundamentada en la intervención humana. El objetivo de este artículo es exponer las ventajas y los inconvenientes de estos sistemas, en comparación con las demás técnicas de rehabilitación.
FISIOTERAPIA TRADICIONAL
A pesar de los obvios buenos resultados de la fisioterapia tradicional, éstos resultan también inconsistentes. La práctica de la fisioterapia está fundamentada parcialmente en aspectos teóricos, pero también lo está fuertemente en la formación y la experiencia del fisioterapeuta, lo que hace que los resultados sean variables en cada hospital y en los pacientes atendidos por cada fisioterapeuta. De los numerosos abordajes propuestos para las técnicas de fisioterapia, quizá los más populares sean el concepto de Bobath15 y el método de Carr y Shepherd16. En 2001, el concepto de Bobath constituía el método preferido de rehabilitación entre los fisioterapeutas británicos experimentados, de manera que aproximadamente las dos terceras partes de ellos utilizaba este método17; no obstante, el método preciso aplicado presenta grandes variaciones dependiendo del momento, el lugar y los profesionales encargados de la formación del fisioterapeuta. Uno de los aspectos clave del tratamiento es el hecho de que los pacientes necesitan presentar un tono muscular normal y utilizar patrones normales de movimiento para realizar las tareas funcionales. No se recomiendan los ejercicios con movimientos funcionales activos si el fisioterapeuta considera que existe el peligro de que esos movimientos puedan reforzar un tono anómalo en el miembro afectado. El método de Carr y Shepherd16 está fundamentado en el «reaprendizaje» de habilidades motrices, que requieren un entrenamiento más activo del miembro afectado. A pesar de los intentos que se han realizado para comparar ambos métodos, actualmente no hay pruebas suficientes que demuestren que uno de ellos sea más efectivo que el otro18,19, y Coote y Stokes20 han señalado que todavía no se ha alcanzado la fisioterapia idónea para el miembro superior tras presentar un ACV. Sin embargo, varios estudios han señalado que el reaprendizaje motor y los grados de recuperación de las extremidades superiores tienden a mejorar con la aplicación de programas de fisioterapia intensiva21-23.
Las alteraciones de la función sensorio-motriz que impliquen afectación de la planificación y el control de los movimientos son una secuela extremadamente frecuente del ACV. Por ejemplo, la apraxia ideomotriz afecta aproximadamente al 50% de los pacientes hospitalizados a consecuencia de un ACV con lesión en el hemisferio izquierdo9. Tienen una significación clínica especial las alteraciones en el control de la deglución, la postura y los movimientos del miembro superior, que causan problemas considerables en la recuperación de una vida independiente. A pesar de que los métodos de Bobath15 y de Carr y Shepherd16 son los que se utilizan con una frecuencia mayor, en la práctica clínica hay numerosas variaciones en el tratamiento de rehabilitación. Muchas de las técnicas utilizadas en la actualidad para la rehabilitación de los trastornos sensorio-motrices están fundamentadas en el hecho de que los pacientes practiquen de manera intensiva tareas motrices simples, por ejemplo, el contacto repetido de un dedo del miembro afectado con un objetivo visual. La utilización de los principios prácticos que facilitan el mantenimiento de las habilidades motrices que ejecutan diversas tareas de habilidad puede promover cambios positivos en las capacidades motrices tras un ACV24. A menudo, este abordaje terapéutico se combina con la evitación activa del movimiento del miembro no alterado del paciente, en lo que se ha denominado «terapia de restricción inducida». Una de las terapias basadas en la conducta de mayor eficacia es la denominada modelado. Es posible mejorar considerablemente los movimientos del miembro superior mediante la realización de sesiones diarias de 90 min de ejercicios de modelado, es decir, con una dedicación de tiempo considerablemente inferior a la que ha demostrado ser eficaz la terapia de restricción inducida (6 h/día)25. En la terapia de modelado, los pacientes son atendidos de manera individual y realizan tareas de dificultad creciente con el miembro afectado, recibiendo posteriormente recompensas por sus avances. Las tareas que llevan a cabo son las correspondientes a las actividades cotidianas, tal como presionar el interruptor de la luz, desplazar una silla o ponerse los calcetines. Como recompensa por la realización de una tarea, los pacientes reciben el estímulo y el reconocimiento del personal que les atiende.
La terapia de modelado basada en el comportamiento tiene claramente muchas ventajas, pero también presenta algunos inconvenientes. En primer lugar, la práctica de la fisioterapia está guiada con frecuencia por la experiencia más que por los aspectos teóricos y, en consecuencia, se pueden plantear incongruencias considerables entre los distintos fisioterapeutas y entre los distintos hospitales. Los tratamientos de rehabilitación fundamentados en dispositivos mecánicos permiten efectuar mediciones objetivas útiles y fiables del rendimiento de los pacientes, mediciones que pueden ser analizadas fácilmente por los clínicos y los fisioterapeutas. En segundo lugar, los tratamientos fundamentados en aspectos comportamentales conllevan, a menudo, la realización de tareas intensamente repetitivas que, para ser eficaces, se deben efectuar durante largos períodos. Por ejemplo, la terapia de restricción inducida puede requerir 6 h/día. Estas técnicas tienen un carácter extremadamente intensivo respecto al tiempo dedicado por el fisioterapeuta y pueden inducir una fatiga importante en éste (lo que puede producir inconsistencias prácticas). La evidencia actual indica que las terapias de realización repetitiva de tareas específicas asistidas por robots pueden ser más eficaces para la reducción a largo plazo de las alteraciones motrices en el brazo afectado por un ACV, tanto en términos de fuerza y estado motor como en lo relativo a la reducción de la espasticidad y el tono musculares26-30. Por otra parte, los tratamientos asistidos por dispositivos mecánicos pueden ofrecer mediciones objetivas del rendimiento de los pacientes que son útiles y fácilmente analizables por los clínicos y los fisioterapeutas.
TERAPIA ASISTIDA POR ROBOT
Varios autores han propuesto el uso de dispositivos robóticos para la rehabilitación del miembro superior tras un ACV. El trabajo pionero de investigadores como Krebs, Volpe y Hogan, del Massachusetts Institute of Technology y del Burke Medical Research Institute, ha demostrado que el robot MIT-MANUS reduce de manera eficaz el tiempo de recuperación motriz del paciente al realizar los ejercicios sistemáticos apropiados para la rehabilitación del hombro y el codo31. La rehabilitación asistida por robot ofrece ventajas importantes respecto a la fuerza muscular, el aumento de las puntuaciones clínicas y un grado mayor de recuperación de la independencia funcional30, y se ha demostrado que estos efectos se mantienen durante un período de al menos 3 años30. Sin embargo, el efecto terapéutico no es fácilmente transferible a otros miembros o segmentos musculares, a pesar de lo cual los resultados obtenidos con el robot MIT-MANUS fueron tan prometedores que se ha empezado a desarrollar toda una gama de robots (denominado Anklebot) para la recuperación de la función del miembro inferior.
Además del robot MIT-MANUS, se están desarrollando, o ya se han desarrollado, otros dispositivos robóticos como GENTLE/s, ARM-guide y MIME. La investigación sobre rehabilitación robótica que se lleva a cabo en la Universidad de Nottingham está fundamentada en el dispositivo de manipulación experimental vBot, diseñado por el laboratorio de Daniel Wolpert33. vBot es un dispositivo construido a medida y formado por un paralelogramo de fibra de carbono dirigido por motores alimentados por elementos magnéticos de neodimio a través de cinturones de temporización con fricción baja (fig. 1), y muchas de sus características son similares a las de los dispositivos robóticos de manipulación. Los encoders incrementales de alta resolución conectados a los motores propulsores permiten el cálculo adecuado de la posición del robot a 1.000 Hz. El dispositivo vBot puede ejercer fuerzas terminales importantes y mantener al mismo tiempo un grado importante de rigidez y grados bajos de fricción e inercia. Un dispositivo de dos grados de libertad permite los movimientos alrededor de las articulaciones del codo y el hombro en el plano horizontal. El paciente sujeta con la mano un mango existente en el extremo del dispositivo de manipulación, de manera que el peso del brazo queda soportado por un cabestrillo con objeto de reducir los efectos de la gravedad y de prevenir la posibilidad de que se produzca un esguince del hombro en el brazo afectado. Los potentes motores dirigen las articulaciones del hombro y el codo del brazo robótico al tiempo que varios sensores de fuerza y posición determinan el trayecto espacial de la mano y la cantidad de fuerza que realiza el paciente.
Figura 1.Dispositivo de manipulación robótica vBot 2 DOF utilizado para la investigación sobre rehabilitación en la University of Nottingham. Los pacientes sujetan el extremo del dispositivo de manipulación, que se mueve libremente cuando no se aplican fuerzas (véanse detalles en el texto).
Cuando el robot no está aplicando fuerza, el dispositivo puede ser movido fácilmente por el paciente. Cuando el robot aplica fuerza, ésta puede ser un movimiento de asistencia, de guía o de ayuda, y el robot también puede realizar fuerzas de resistencia frente a las cuales el paciente debe realizar movimientos de empuje para conseguir su objetivo. Los pacientes realizan ejercicios similares a videojuegos desplazando un cursor que aparece en la pantalla hacia objetivos que se muestran en la misma pantalla. El rendimiento suele estar fijado, de manera que, con independencia del grado de asistencia prestada por el robot, el paciente percibe en todo momento que la exactitud de su movimiento se sitúa entre el 70 y el 90% en la mayoría de los ensayos que realiza. Así, el aprendizaje es percibido como relativamente «libre de error», y los esfuerzos del paciente son reforzados para inducir una motivación en éste que le haga mejorar todavía más. En los movimientos asistidos, la mano del paciente se suele desplazar según la teoría de la sacudida mínima de la dinámica del movimiento, lo que permite una trayectoria natural de la mano entre el inicio y el final del trayecto especificados34. A medida que mejora el control muscular por parte del paciente, es posible reducir el grado de asistencia robótica. El tipo de ayuda robótica necesario se puede decidir individualmente en función de las capacidades residuales de cada paciente.
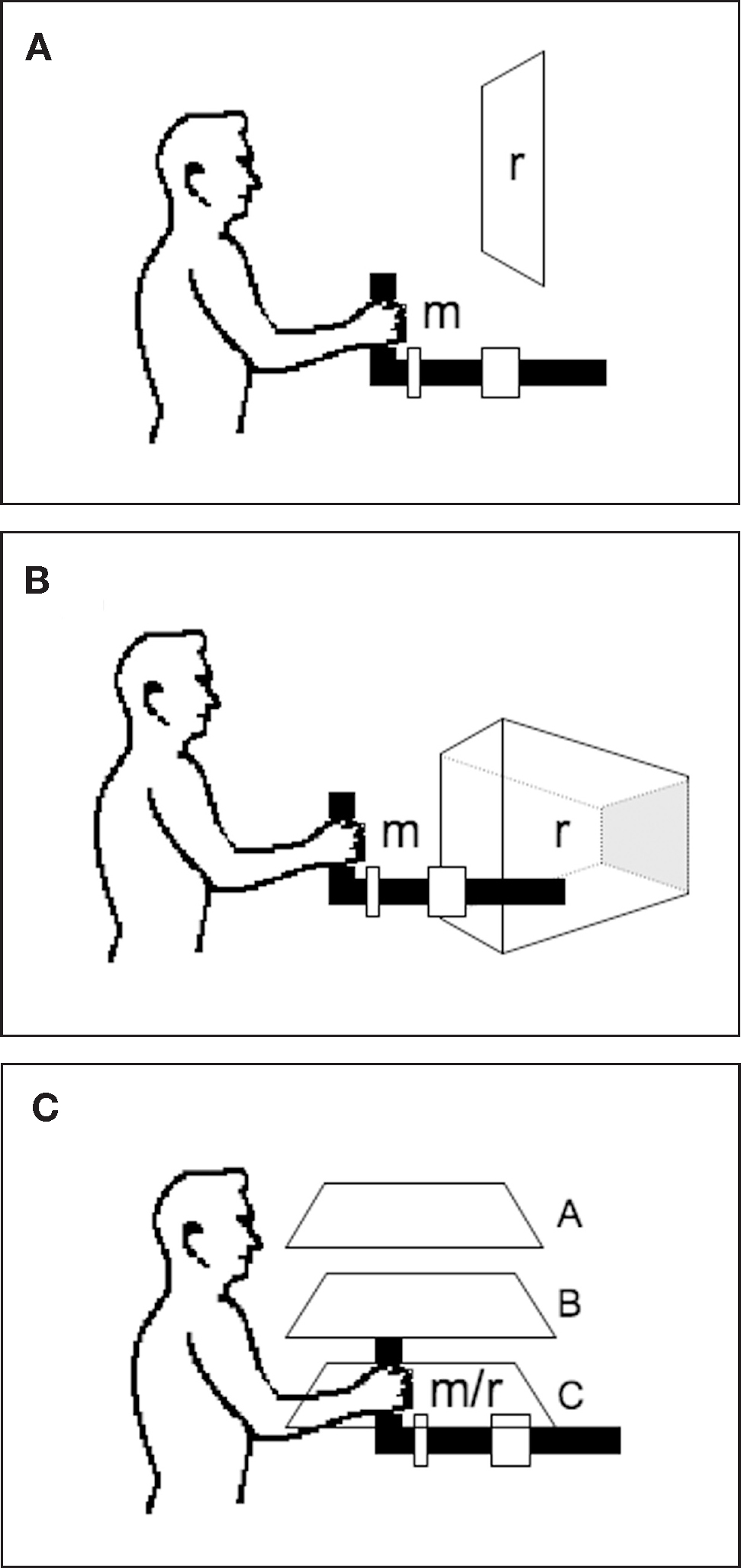
Uno de los inconvenientes principales de estos sistemas en los pacientes con ACV es que el movimiento de la extremidad y el feedback visual de ese movimiento no coinciden espacialmente. En el dispositivo MIT-MANUS, el campo visual se mantiene generalmente con un ángulo de 90° respecto al miembro en movimiento31, mientras que con el dispositivo GENTLE/s el feedback visual relativo al movimiento se mantiene en el mismo plano, pero en el exterior del espacio peripersonal del paciente35. El efecto es bastante similar al de mover un cursor de ratón, contemplando los efectos de su desplazamiento en un monitor, lo que implica tener que aprender una transformación sensorio-motriz compleja36. A pesar de que este tipo de transformaciones es relativamente sencillo en las personas sin alteraciones neurológicas, su aprendizaje es extremadamente difícil en los pacientes con lesión cerebral, especialmente en los que se recuperan de un ACV que ha afectado al córtex parietal. La coincidencia de la visión y el tacto ofrece ventajas considerables para la precisión del movimiento y para la función propioceptiva del miembro afectado en los pacientes que se recuperan de un ACV37. El sistema utilizado actualmente en la Universidad de Nottingham utiliza un proyector de realidad virtual y un espejo que permite la representación del feedback del miembro en movimiento, de manera que pueda ser visto por el paciente en el mismo plano que su miembro (fig. 2). Una de las ventajas principales de este dispositivo es que se puede ampliar la aplicación del tratamiento asistido por robot desde los déficit puros de movimiento a los trastornos visuoespaciales, que también presentan habitualmente estos pacientes.
Figura 2.Diversas configuraciones visuoespaciales utilizadas con diferentes robots de rehabilitación. A: MIT-MANUS, los movimientos en el plano m están representados en la pantalla del ordenador en el plano r. B: GENTLE/s, los movimientos en el plano m están representados en modo tridimensional en la pantalla del ordenador en la localización r. C: vBot Nottingham, los movimientos en el plano m están representados en la pantalla A y reflejados en espejo en B, debido a lo cual parece como si se localizaran en el plano C. Por tanto, el movimiento m y la representación r coinciden en el espacio y no es necesaria ninguna transformación sensitivo-motriz compleja adicional por parte del paciente. La coincidencia de la visión y el tacto potencia la calibración visual y propioceptiva, y en diversos estudios se ha demostrado que la información de retroalimentación real incrementa cualitativamente en mayor medida los efectos del aprendizaje motor, en comparación con la información de retroalimentación de representación36.
ALTERACIONES DE LA FUNCION VISUOESPACIAL
Los trastornos que afectan a la representación del espacio personal y extrapersonal (p. ej., la heminegligencia espacial, la hemianestesia o pérdida somatosensorial, y la ataxia óptica) son consecuencias frecuentes del ACV y se observan en aproximadamente el 70% de los pacientes en la fase aguda38. Los pacientes con síndromes de heminegligencia espacial no suelen ser conscientes de los objetos o acontecimientos que se localizan o tienen lugar en el espacio correspondiente al lado opuesto de su lesión, de manera que pueden darse golpes con las personas que están cerca de ellos en ese lado, pueden tener dificultades importantes para vestirse a sí mismos en ese lado, o pueden tomar únicamente el alimento colocado en el lado del plato más cercano a su lesión. En las pruebas clínicas de heminegligencia, como las tareas de cancelación, los pacientes son incapaces de marcar los estímulos que aparecen en una página y que se localizan en el lado contrario al de su lesión. Estas dificultades no se deben a alteraciones sensoriales o motrices primarias, sino que son la consecuencia de la alteración de mecanismos de orden superior. Un aspecto importante es que la heminegligencia dificulta la rehabilitación tras el ACV y reduce significativamente la capacidad del paciente para recuperar su independencia funcional39. Los síntomas de inatención pueden mejorar tras un breve período de estimulación sensorio-motriz. Las técnicas utilizadas hasta el momento han sido la estimulación vestibular40-42, la vibración de los músculos del cuello43,44 y la estimulación optocinética45-48. Sin embargo, los efectos de estos métodos han tenido de manera invariable una duración corta. Por el contrario, se han obtenido efectos sostenidos tras la aplicación de períodos muy breves de adaptación a prismas ópticos con desplazamiento lateral49. Se ha demostrado que está técnica da lugar a una reducción significativa de los síntomas de inatención que puede durar varias horas, tras una sesión de adaptación con prismas de tan sólo 20 min de duración50.
La aplicación de una perturbación sencilla y uniforme, como la que representan los prismas ópticos, conlleva una flexibilidad escasa para diseñar la perturbación que se debe aplicar al paciente frente a su patrón específico e individual de problemas visuoespaciales. Los prismas ópticos producen una perturbación que es idéntica en todas las regiones del espacio visual y que da lugar al mismo efecto en cada sesión. Por el contrario, los trastornos de la representación espacial que se observan en los pacientes en fase de recuperación de un ACV tienen una naturaleza invariablemente no uniforme y en su mayor parte presentan un gradiente de gravedad en el espacio peripersonal. Un problema que todavía no se ha evaluado es la posibilidad de que la rehabilitación de los síndromes de heminegligencia visuoespacial se pueda potenciar mediante la aplicación de una perturbación visuoespacial diseñada con precisión respecto al patrón individual de alteración visuoespacial del paciente, con un ajuste regular de ésta durante todo el proceso de rehabilitación en función de las modificaciones detectadas en el rendimiento visuoespacial. Una limitación adicional de la aplicación de una perturbación visuomotriz única y uniforme es el hecho de que no ofrece variabilidad en el resultado durante el aprendizaje. En los estudios sobre aprendizaje con refuerzo efectuados tanto en animales como en humanos se ha demostrado que los programas de refuerzo intermitentes facilitan un aprendizaje más sólido que el que se consigue con los programas de refuerzo fijos51. El aprendizaje motor también se puede aprovechar de la presencia de variabilidad durante el aprendizaje. En concreto, es probable que la generalización del aprendizaje se pueda potenciar si el programa de entrenamiento contiene situaciones variables52. La ventaja de la manipulación robótica con feedback visual que coincida espacialmente consiste en que se puede utilizar para conseguir la respuesta a todas estas cuestiones. Por ejemplo, este dispositivo se podría utilizar para aplicar perturbaciones tanto visuoespaciales como mecánicas en el miembro, incluidos grados diversos de variabilidad en cada ensayo.
TERAPIA ROBOTICA BIMANUAL
Tanto los tratamientos más tradicionales como los más recientes asistidos por robot se han centrado en la rehabilitación y el fortalecimiento muscular del miembro afectado por paresia. Sin embargo, muchas tareas de la vida cotidiana requieren una coordinación precisa de ambos miembros, desde la apertura de un paquete de comida hasta la realización de nudos en los cordones de los zapatos. Los limitados estudios que han investigado la rehabilitación bimanual asistida por dispositivos mecánicos (menos de 10 en una década) han tenido 2 inconvenientes importantes: en primer lugar, se han realizado sobre movimientos con un solo grado de libertad (p. ej., los movimientos del antebrazo alrededor de la articulación del codo), más que sobre movimientos de todo el miembro; en segundo lugar, se han evaluado movimientos oscilatorios repetitivos más que movimientos naturales dirigidos hacia objetivos53. Además, en la mayoría de los tratamientos robóticos unimanuales se ha aplicado la teoría de la sacudida mínima para conseguir una aproximación al trayecto ideal de la mano para cualquier movimiento asistido. Sin embargo, las limitaciones de la tarea y la variabilidad de los movimientos naturales implican que muchos movimientos unimanuales normales no son congruentes con la teoría de la sacudida mínima. Como mucho, esta teoría representa una aproximación artificial al movimiento ideal del individuo medio. Realmente, el trayecto más apropiado de la mano será probablemente el seleccionado por el cerebro del propio paciente.
Un desarrollo crucial en las terapias robóticas fue basar la asistencia prestada por el robot en los movimientos naturales del propio paciente, más que en función de los movimientos generados por modelos teóricos54. Cuando realizamos movimientos bimanuales, los programas motores de ambos miembros se «acoplan» entre sí55,56. Cuando el paciente realiza movimientos bimanuales, el movimiento del miembro con paresia (asistido por el robot) puede reflejar en espejo la velocidad y la trayectoria del miembro normal. La hipótesis planteada es que el emparejamiento de un programa motor preciso (aplicado al miembro normal) con una ejecución motriz realista y precisa (del miembro con paresia) puede facilitar la selección de los grupos musculares más apropiados para la realización de la tarea requerida, así como constituir un trampolín para la reorganización cortical y la recuperación espontánea.
¿REDUCCION O POTENCIACION DEL ERROR?
Hasta hace poco tiempo, los métodos principales de rehabilitación robótica eran de asistencia (ayuda para desplazar la mano hacia el objetivo29) o de resistencia (aplicación de fuerzas contrarias al movimiento57). Los prometedores resultados de rehabilitación obtenidos con las gafas de prismas ya comentadas han planteado aspectos interesantes en la investigación sobre la rehabilitación asistida por robot. La mejora de la sintomatología visuoespacial mediante el uso de prismas está fundamentada en las consecuencias de la adaptación a los propios prismas. Los pacientes con síndromes de heminegligencia no responden apropiadamente a los estímulos existentes en su lado izquierdo. Intuitivamente, podríamos considerar la aplicación de prismas en desplazamiento en el lado derecho del paciente, de manera que todo lo que apareciera en su campo visual estuviera incluso más alejado hacia la derecha, lo que empeoraría el problema. Sin embargo, tras un período de adaptación, señalando los objetivos con prismas que se desplazan hacia la derecha, tanto las personas sin alteración neurológica como los pacientes muestran una consecuencia negativa tras la eliminación de los prismas. Este efecto posterior negativo hace que los individuos intenten alcanzar erróneamente objetivos visuales hacia la izquierda (inicialmente, los prismas hacen que los individuos intenten alcanzar erróneamente los objetivos hacia la derecha, pero la adaptación al desplazamiento es rápida y el movimiento de alcance se hace preciso de manera muy rápida), pero mientras que en las personas sin alteración neurológica esta secuela negativa desaparece con mucha rapidez, los pacientes con síndromes de heminegligencia mantienen a largo plazo las mejoras en las pruebas estandarizadas de negligencia visuomotriz.
Utilizando principios de adaptación motriz similares a los que tienen lugar cuando se usan gafas de prismas, Patton et al58 han evaluado recientemente la posibilidad de utilizar la adaptación a una perturbación mecánica con objeto de mejorar el rendimiento motor tras un ACV. A pesar de que la adaptación a las fuerzas proporcionadas por dispositivos mecánicos tiende a ser más lenta que la correspondiente a las perturbaciones visuales simples, el ser humano es capaz de adaptarse a diversos campos de fuerza simples y complejos. Las perturbaciones se pueden realizar en los campos de fuerza dependientes de la posición, la velocidad o la aceleración59-63 y también sobre las fuerzas que tienen lugar en una dirección perpendicular a la velocidad de la mano62. En estudios recientes se ha señalado que el ser humano se puede adaptar a estos campos de fuerza a través del aprendizaje del modelo interno apropiado de la perturbación, más que del aprendizaje de una secuencia temporal apropiada de las activaciones musculares62,63. Por tanto, un método de rehabilitación posible sería la evaluación de las capacidades motrices de cada paciente con diseño de un campo de fuerza terapéutico apropiado, de manera que la adaptación a éste daría lugar a secuelas de adaptación útiles para el paciente. En otras palabras, si la alteración del paciente consiste en que se equivoca y se dirige hacia la derecha, entonces la adaptación del paciente a un campo de fuerza que haga que no se equivoque y no se desplace hacia la derecha daría lugar a la consecuencia de que esa adaptación le permitiría una mayor capacidad de alcance hacia la izquierda, en comparación con la situación anterior.
En el experimento de Patton et al58 participaron 27 pacientes que permanecían en la fase crónica de un ACV unilateral y que no presentaban alteraciones sensoriales o cognitivas graves; los pacientes realizaron movimientos dirigidos hacia objetivos visuales al tiempo que sostenían el extremo del dispositivo de manipulación. Durante la fase de aprendizaje de los movimientos del experimento, los pacientes fueron expuestos a un campo de fuerza «ondulante» en el que las fuerzas siempre tenían una dirección ortogonal respecto a la velocidad de la mano. La mitad de los pacientes fue expuesta a fuerzas en la dirección de las agujas del reloj y la otra mitad a fuerzas en la dirección contraria a la de las agujas del reloj. Al igual que las personas del grupo control, los pacientes mostraron secuelas significativas tras la retirada del campo de fuerza. Un aspecto clave fue que en los pacientes en los que el campo de fuerza redujo la magnitud de sus errores iniciales no se observaron efectos beneficiosos por la adaptación, pero en los pacientes que fueron expuestos a un campo de fuerza con magnificación de los errores se demostró una reducción de los errores postadaptación. Se podría concluir que cuando los movimientos correspondientes a las secuelas permiten realizar tareas más similares a las tareas precisas y eficientes, el modelo interno aprendido es adoptado por el sistema motor respecto a todos los movimientos normales (tareas sin perturbación), mientras que cuando el modelo aprendido da lugar a movimientos menos eficientes, es abandonado.
EL FUTURO DEL TRATAMIENTO ROBOTICO
A pesar de las pruebas que demuestran la idoneidad de las ventajas terapéuticas conseguidas con los dispositivos robóticos, y de que existe una gran confianza respecto al futuro de esta área, la investigación robótica todavía está dando sus primeros pasos y tenemos muy poca información acerca de las ventajas a largo plazo respecto a los pacientes y los mecanismos subyacentes que pueden potenciar la recuperación. A pesar de los prometedores resultados, todavía no se ha llevado a cabo la investigación del método óptimo de entrenamiento robótico, y la terapia robótica sigue presentando distintos inconvenientes, tal como su coste económico y la falta de portabilidad (actualmente, el precio del dispositivo vBot es de alrededor de 35.000 euros y su peso es de aproximadamente 30 kg), además de que sigue existiendo una cierta resistencia por parte de muchos fisioterapeutas. Sin embargo, el objetivo de la investigación en rehabilitación asistida por robot no es sustituir el contacto terapéutico personal que tiene lugar con el fisioterapeuta. Además de por la experiencia invalorable que puede proporcionar el fisioterapeuta en lo relativo a la manipulación adecuada, la motivación y los consejos que puede ofrecer a los pacientes, muchos pacientes, aunque acepten la eficacia de la terapia con robots, siguen prefiriendo el tratamiento manual. La idea que sustenta al tratamiento robótico es que puede representar un tratamiento complementario, controlado e individualizado cuyos efectos beneficiosos se pueden controlar y medir de manera precisa. En lo que se refiere al paciente, la ventaja principal puede ser la disminución del tiempo que debe pasar en el hospital y del tiempo durante el que debe recibir asistencia en su hogar para conseguir un nivel aceptable de realización de sus actividades cotidianas. La mejora sustancial de la recuperación funcional de los pacientes con ACV mediante el tratamiento robótico también dará lugar a una reducción sustancial de la carga de trabajo de los fisioterapeutas, lo que les permitirá atender a un número mayor de pacientes, además de facilitar a los hospitales un ahorro importante en camas, tiempo y dinero.
La investigación sobre rehabilitación robótica que se ha realizado en la Nottingham University ha sido patrocinada por la BUPA Foundation y por el Nottingham University Research Innovation Services New Researcher's Fund.
Correspondencia: R. Newport.
School of Psychology, University of Nottingham, University Park, Nottingham, NG7 2RD, UK.
Correo electrónico: roger.newport@nottingham.ac.uk