El ingreso hospitalario supone un riesgo para el paciente mayor, con alta probabilidad de sufrir eventos adversos, entre los que destaca el deterioro funcional asociado, por su alta frecuencia y el grave impacto sobre la calidad de vida que produce. Los principales factores de riesgo del deterioro funcional asociado al ingreso hospitalario son la edad avanzada, la inmovilidad, las alteraciones cognitivas y la situación funcional previa al ingreso. Es preciso detectar a tiempo al paciente de riesgo para poner en marcha las medidas necesarias para evitar este deterioro, entre las que destacan el ejercicio físico y la atención geriátrica multidisciplinar.
Hospitalization is a risk for elderly population, with a high probability of having adverse events. The most important one is functional impairment, due to its high prevalence and the serious impact it has on the quality of life. The main risk factors for functional decline associated with hospitalization are, age, immobility, cognitive impairment, and functional status prior to admission. It is necessary to detect patients at risk in order to implement the necessary actions to prevent this deterioration, with physical exercise and multidisciplinary geriatric care being the most important.
El envejecimiento de la población trae consigo un aumento del número de las personas mayores que ingresan en los hospitales y se espera que dicha tendencia continúe en el futuro. Así, 4 de cada 10 personas dadas de alta hospitalaria en España en el año 2011 eran mayores de 65 años y de ellos el 64,4% tenían más de 74 años1.
La hospitalización es en sí misma una situación de riesgo para la población mayor, especialmente para los muy mayores. Los ancianos que requieren ingreso hospitalario suelen tener unas características (edad muy avanzada, pluripatología, polifarmacia, problemas en la esfera funcional, mental y sociofamiliar) que les hacen más susceptibles a sufrir complicaciones. El deterioro funcional (DF) es una de las más importantes, por su elevada frecuencia y por las graves consecuencias que trae consigo, como son la dependencia, institucionalización, mayor consumo de recursos sanitarios y aumento de la mortalidad2–7.
Frecuentemente los pacientes mayores son dados de alta del hospital habiéndose resuelto el proceso agudo que motivó el ingreso, pero con un importante DF respecto a la situación funcional previa al ingreso, ya sea en la capacidad de caminar ya en la independencia para realizar las actividades de la vida diaria, tanto básicas como instrumentales. Esto es debido a la interacción entre los cambios asociados al envejecimiento normal con los factores negativos derivados de la hospitalización (enfermedad aguda, inmovilización, fármacos, etc.) que desencadena toda una serie de fenómenos adversos en cascada que tienen como resultado final la aparición de DF8.
Muchos de los factores asociados a la hospitalización que contribuyen a la aparición del DF son potencialmente modificables, por lo que es necesario que sepamos identificarlos a tiempo y poner en marcha las medidas oportunas para corregirlos. Para ello será necesario el trabajo conjunto de los diferentes profesionales que participan en la atención del paciente mayor hospitalizado, preferiblemente en forma de equipos multidisciplinares. Además, será de capital importancia implicar en este proceso al propio paciente y a sus cuidadores.
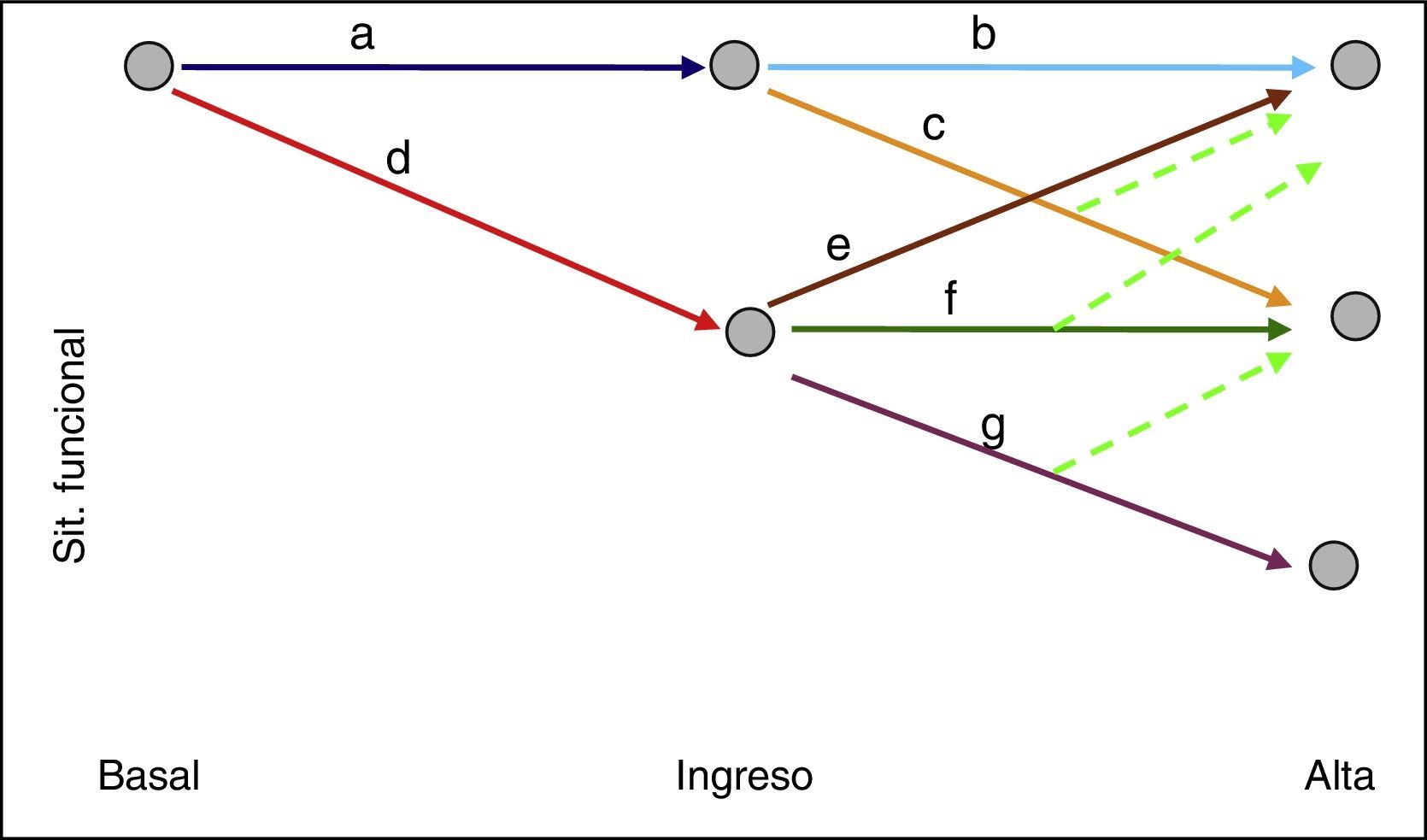
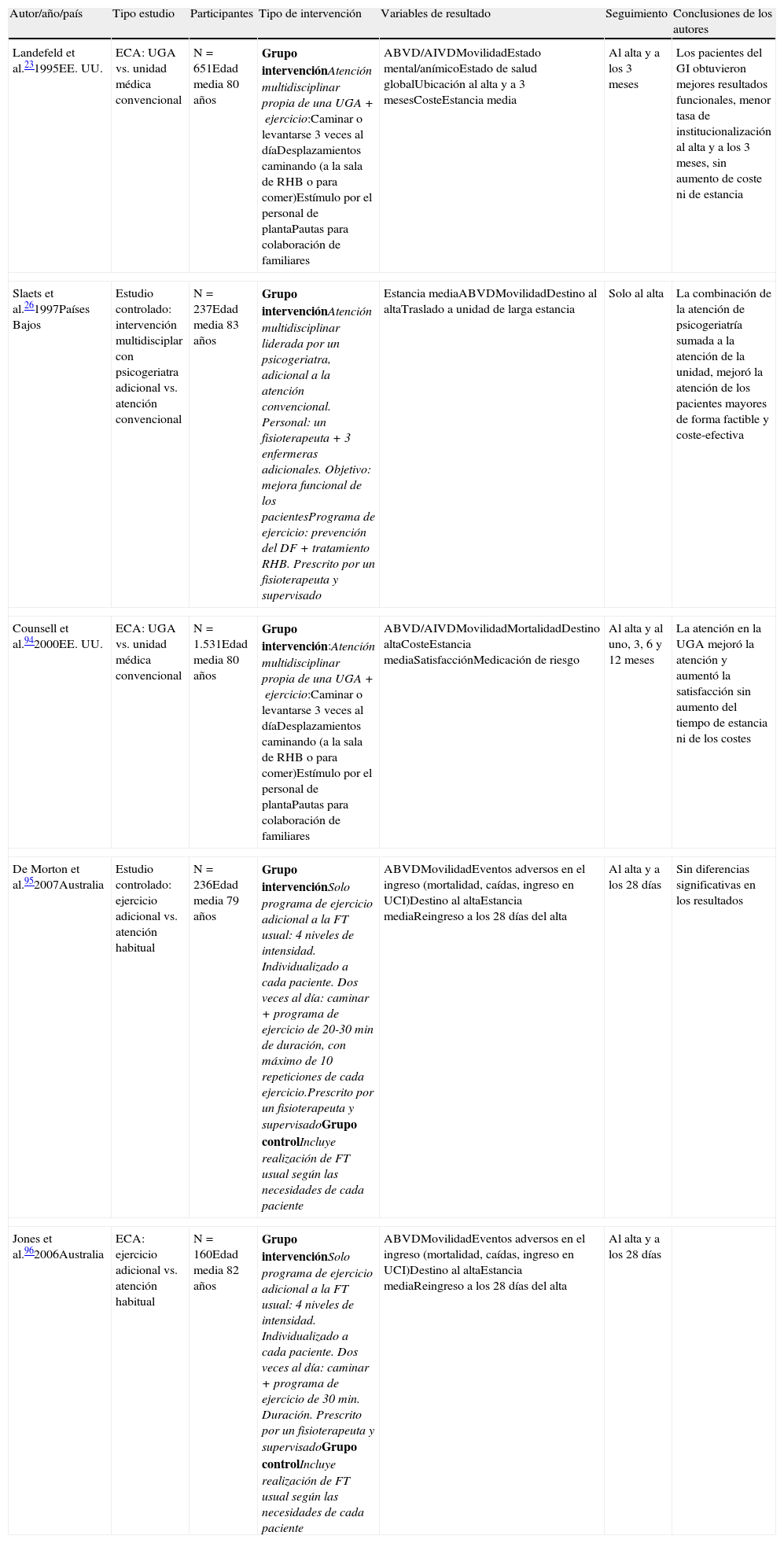
A la hora de hablar sobre DF hospitalario (DFH) debemos tener en cuenta las diferentes trayectorias que puede seguir la situación funcional de las personas mayores ante una enfermedad aguda2,3,7,9–12. Así, algunos pacientes presentan DF desde el inicio del proceso agudo, en el periodo previo a la hospitalización, que es el más frecuente y está más relacionado con la severidad de la enfermedad aguda (deterioro prehospitalización). Otros pacientes ingresan en el hospital sin cambio en su situación funcional y se deterioran a lo largo de ingreso como consecuencia de la disminución de la movilidad y de otros factores asociados a la hospitalización (deterioro intrahospitalario). A lo largo del ingreso será posible la recuperación funcional parcial o total si se adoptan las medidas adecuadas (fig. 1).
Diferentes trayectorias funcionales del anciano asociadas al ingreso por enfermedad aguda.
Pacientes que ingresan sin deterioro funcional (DF) respecto a su situación basal (a). Algunos son dados de alta del hospital sin DF (b) y otros se deterioran en el ingreso (c).
Pacientes que ingresan con DF respecto a su situación basal (d) y podrán, durante el ingreso hospitalario, recuperarse (e), no mejorar (f) o incluso empeorar (g).
En todos los casos, habrá posibilidad de recuperarse total o parcialmente si se adoptan a tiempo las medidas adecuadas (flechas discontinuas).
Modificada de Covinsky et al.2.
La definición de DFH más empleada en la literatura hace referencia a la pérdida de la capacidad para realizar al menos una actividad básica de la vida diaria (ABVD) (comer, ducharse, usar WC, vestirse, continencia de esfínteres, levantarse de la cama o silla y caminar) en el momento del alta respecto a la situación basal (considerada como 2 semanas antes del inicio de la enfermedad aguda) y que denominaremos DFH global (incluye el deterioro prehospitalización y el deterioro intrahospitalario). En esta revisión repasaremos todos los aspectos relacionados con la aparición de DFH, su prevalencia, consecuencias y principales factores de riesgo (FR). Revisaremos asimismo las diferentes escalas para medir el riesgo de sufrir DFH y por último hablaremos sobre las diferentes estrategias de intervención.
PrevalenciaExiste gran variabilidad en la prevalencia de DFH entre los distintos trabajos publicados, debido principalmente a las diferencias en la población (edad, comorbilidad, situación funcional previa, etc.), en la metodología para medir el DF y en las unidades de hospitalización estudiadas. A pesar de ello, los datos obtenidos en los mismos dan buena cuenta de la importancia del problema.
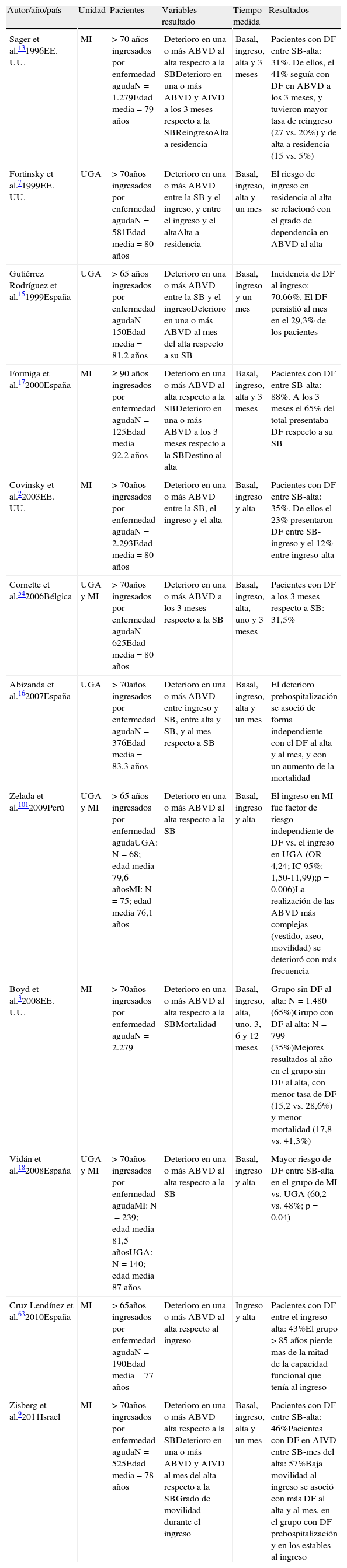
En la tabla 1 se resumen algunos estudios observacionales sobre el DFH. Los trabajos clásicos de Covinsky et al.2 y Sager et al.13, realizados para estudiar la evolución funcional de los pacientes mayores de 70 años ingresados en unidades de medicina interna, describen que el 31 y 35% respectivamente de los pacientes dados de alta presentaron DFH global. Datos similares se obtuvieron en el estudio HOPE14, en el que además los pacientes presentaron una pérdida funcional relevante (el 40% de los que mostraron deterioro al alta fue debido al deterioro en 3 o más de las ABVD). En un estudio reciente, Zisberg et al.9 describen un 46% de DFH global en mayores de 70 años ingresados en medicina interna. En España, hay descrita una incidencia de DF al ingreso del 64,6%11 y del 70,6%15. En el trabajo realizado por Abizanda et al.16 en una población muy vulnerable ingresada en una unidad geriátrica de agudos (UGA) (con elevada edad media, comorbilidad y peor situación previa) se describe un porcentaje de DFH global del 83,7% y en pacientes nonagenarios esta tasa fue del 88% según describen Formiga et al.17. En nuestro grupo, en un trabajo realizado para analizar las diferencias en el DF entre los servicios de medicina interna y geriatría, se obtuvo una tasa de DFH global del 60,2% y del 48% respectivamente18.
Estudios observacionales sobre el deterioro funcional asociado al ingreso hospitalario
| Autor/año/país | Unidad | Pacientes | Variables resultado | Tiempo medida | Resultados |
| Sager et al.131996EE. UU. | MI | >70 años ingresados por enfermedad agudaN=1.279Edad media=79 años | Deterioro en una o más ABVD al alta respecto a la SBDeterioro en una o más ABVD y AIVD a los 3 meses respecto a la SBReingresoAlta a residencia | Basal, ingreso, alta y 3 meses | Pacientes con DF entre SB-alta: 31%. De ellos, el 41% seguía con DF en ABVD a los 3 meses, y tuvieron mayor tasa de reingreso (27 vs. 20%) y de alta a residencia (15 vs. 5%) |
| Fortinsky et al.71999EE. UU. | UGA | >70años ingresados por enfermedad agudaN=581Edad media=80 años | Deterioro en una o más ABVD entre la SB y el ingreso, y entre el ingreso y el altaAlta a residencia | Basal, ingreso, alta y un mes | El riesgo de ingreso en residencia al alta se relacionó con el grado de dependencia en ABVD al alta |
| Gutiérrez Rodríguez et al.151999España | UGA | >65 años ingresados por enfermedad agudaN=150Edad media=81,2 años | Deterioro en una o más ABVD entre la SB y el ingresoDeterioro en una o más ABVD al mes del alta respecto a su SB | Basal, ingreso y un mes | Incidencia de DF al ingreso: 70,66%. El DF persistió al mes en el 29,3% de los pacientes |
| Formiga et al.172000España | MI | ≥90 años ingresados por enfermedad agudaN=125Edad media=92,2 años | Deterioro en una o más ABVD al alta respecto a la SBDeterioro en una o más ABVD a los 3 meses respecto a la SBDestino al alta | Basal, ingreso, alta y 3 meses | Pacientes con DF entre SB-alta: 88%. A los 3 meses el 65% del total presentaba DF respecto a su SB |
| Covinsky et al.22003EE. UU. | MI | >70años ingresados por enfermedad agudaN=2.293Edad media=80 años | Deterioro en una o más ABVD entre la SB, el ingreso y el alta | Basal, ingreso y alta | Pacientes con DF entre SB-alta: 35%. De ellos el 23% presentaron DF entre SB-ingreso y el 12% entre ingreso-alta |
| Cornette et al.542006Bélgica | UGA y MI | >70años ingresados por enfermedad agudaN=625Edad media=80 años | Deterioro en una o más ABVD a los 3 meses respecto a la SB | Basal, ingreso, alta, uno y 3 meses | Pacientes con DF a los 3 meses respecto a SB: 31,5% |
| Abizanda et al.162007España | UGA | >70años ingresados por enfermedad agudaN=376Edad media=83,3 años | Deterioro en una o más ABVD entre ingreso y SB, entre alta y SB, y al mes respecto a SB | Basal, ingreso, alta y un mes | El deterioro prehospitalización se asoció de forma independiente con el DF al alta y al mes, y con un aumento de la mortalidad |
| Zelada et al.1012009Perú | UGA y MI | >65 años ingresados por enfermedad agudaUGA: N=68; edad media 79,6 añosMI: N=75; edad media 76,1 años | Deterioro en una o más ABVD al alta respecto a la SB | Basal, ingreso y alta | El ingreso en MI fue factor de riesgo independiente de DF vs. el ingreso en UGA (OR 4,24; IC 95%: 1,50-11,99);p=0,006)La realización de las ABVD más complejas (vestido, aseo, movilidad) se deterioró con más frecuencia |
| Boyd et al.32008EE. UU. | MI | >70años ingresados por enfermedad agudaN=2.279 | Deterioro en una o más ABVD al alta respecto a la SBMortalidad | Basal, ingreso, alta, uno, 3, 6 y 12 meses | Grupo sin DF al alta: N=1.480 (65%)Grupo con DF al alta: N=799 (35%)Mejores resultados al año en el grupo sin DF al alta, con menor tasa de DF (15,2 vs. 28,6%) y menor mortalidad (17,8 vs. 41,3%) |
| Vidán et al.182008España | UGA y MI | >70años ingresados por enfermedad agudaMI: N=239; edad media 81,5 añosUGA: N=140; edad media 87 años | Deterioro en una o más ABVD al alta respecto a la SB | Basal, ingreso y alta | Mayor riesgo de DF entre SB-alta en el grupo de MI vs. UGA (60,2 vs. 48%; p=0,04) |
| Cruz Lendínez et al.632010España | MI | >65años ingresados por enfermedad agudaN=190Edad media=77 años | Deterioro en una o más ABVD al alta respecto al ingreso | Ingreso y alta | Pacientes con DF entre el ingreso-alta: 43%El grupo >85 años pierde mas de la mitad de la capacidad funcional que tenía al ingreso |
| Zisberg et al.92011Israel | MI | >70años ingresados por enfermedad agudaN=525Edad media=78 años | Deterioro en una o más ABVD alta respecto a la SBDeterioro en una o más ABVD y AIVD al mes del alta respecto a la SBGrado de movilidad durante el ingreso | Basal, ingreso, alta y un mes | Pacientes con DF entre SB-alta: 46%Pacientes con DF en AIVD entre SB-mes del alta: 57%Baja movilidad al ingreso se asoció con más DF al alta y al mes, en el grupo con DF prehospitalización y en los estables al ingreso |
ABVD: actividades básicas de la vida diaria; AIVD: actividades instrumentales de la vida diaria; DF: deterioro funcional; MI: medicina interna; SB: situación basal (2 semanas antes del proceso agudo); UGA: unidad geriátrica de agudos.
Varios trabajos analizan la evolución funcional de los pacientes tras el alta hospitalaria. En la población estudiada por Zisberg et al.9, al mes del alta hospitalaria el 49 y el 57% presentaban deterioro en alguna ABVD o instrumental (AIVD) respectivamente. En estudios de seguimiento a 3 meses, el 40% presentaban deterioro en alguna AIVD13 y el 19% en las ABVD13,14. A los 6 meses del alta, Chen et al.19 describen que el 32% de su población tenía algún deterioro en las ABVD. Por último, en un estudio de seguimiento a un año tras el alta hospitalaria, en el que se comparó la evolución de los pacientes dados de alta con DFH global frente a los que no sufrieron deterioro, se observó que el 28,6% de los que presentaron DFH seguía mostrando al año alguna limitación para realizar las ABVD, mientras que entre el grupo que no sufrió DFH los que presentaban alguna dependencia en las ABVD eran solo el 15,2%3.Estos resultados de deterioro-recuperación funcional son similares al pronóstico de otros procesos severamente discapacitantes, como la fractura de cadera o el ictus20,21.
ConsecuenciasLas consecuencias del DFH suelen ser severas, pudiendo superar a veces en gravedad a la enfermedad aguda que motivó el ingreso22. Los pacientes que sufren DFH tienen peor evolución y un mayor consumo de recursos sanitarios y sociales. Así, se ha descrito que los pacientes con DFH tienen peor evolución clínica, mayor número de complicaciones, mayor estancia hospitalaria, mayor coste y aumento de los reingresos5,13,23,24. Además, se ha visto cómo la ausencia de recuperación funcional en el ingreso entre aquellos que sufren DFH se asocia con un aumento de la mortalidad tras el alta25. Por último, los pacientes con DFH tienen mayor necesidad de derivación a hospitales de larga estancia26 y mayor tasa de institucionalización al alta7,13,23,24,27,28.
Asimismo, el DFH ha sido identificado como un claro FR de mortalidad3,13,16,29. Boyd et al.3 describieron cómo al año del alta más del 41% de los pacientes con DFH habían fallecido frente al 18% de los que no presentaron deterioro durante la hospitalización. Este dato del 40% de mortalidad al año es incluso peor que el descrito tras la fractura de cadera30.
FisiopatologíaEl proceso normal del envejecimiento produce una serie de cambios que disminuyen la reserva fisiológica de los órganos y sistemas, pero que en circunstancias normales no desembocan por sí mismas en la aparición de enfermedades o discapacidad. Entre estos cambios podemos destacar la disminución de la masa muscular, fuerza muscular, densidad ósea, agua corporal total, capacidad aeróbica y ventilatoria, la inestabilidad vasomotora, alteración de la sensación de sed, gusto y olfato o la fragilidad.
Sin embargo, ante un ingreso hospitalario por una enfermedad aguda se produce un efecto sumatorio entre estos cambios asociados al envejecimiento y los aspectos negativos que con frecuencia suceden durante la hospitalización del paciente mayor como pueden ser: la disminución de la movilidad (por incapacidad, restricciones o barreras físicas), aislamiento social y sensorial, dietas restrictivas, polifarmacia, etc.
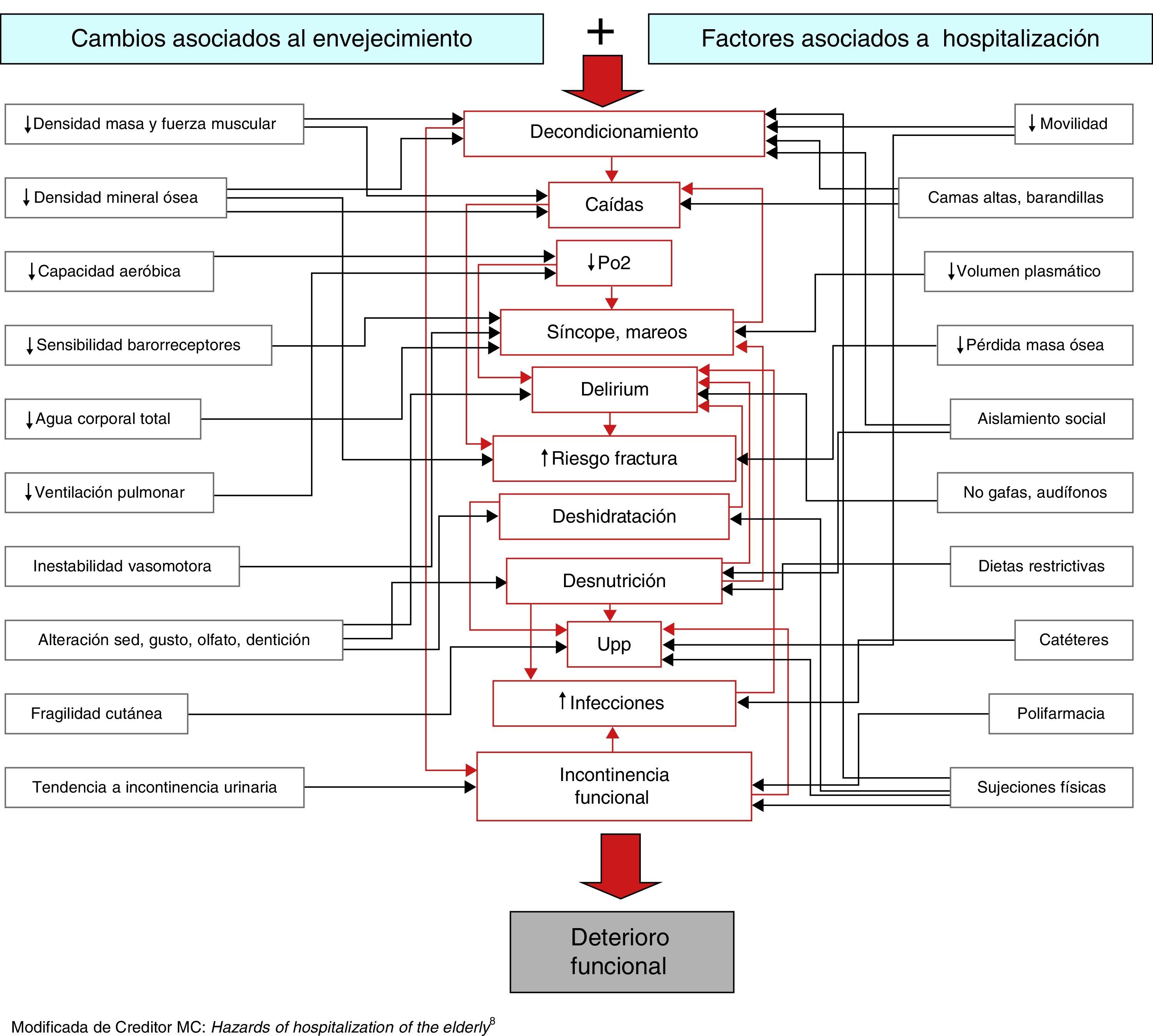
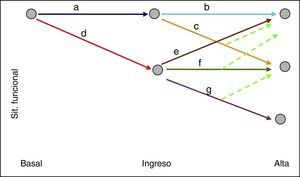
La interacción de estos grupos de factores desencadena una compleja cascada de fenómenos, que a su vez se potencian entre sí y que dan lugar a la aparición de diversos problemas de salud que tienen como resultado final el DF 8 (fig. 2). Así, por ejemplo la disminución del agua corporal que se produce con la edad, junto con la menor ingesta hídrica en el ingreso debido a limitación en la movilidad (por restricciones físicas o sondaje vesical), puede producir deshidratación, con delirium secundario o presíncopes, lo que aumentará el riesgo de caídas, y esto llevará a una mayor inmovilización y a la aparición de más complicaciones (incontinencia, ulceras por presión, etc.), con resultado final de DF.
Fisiopatología del deterioro funcional asociado al ingreso.
Modificada de Creditor8.
La pérdida de masa muscular en las extremidades inferiores ha sido identificada como uno de los principales determinantes de la funcionalidad en el anciano31. En el trabajo realizado por Reid et al.32, esta pérdida de masa muscular fue descrita como factor predictor de DF independientemente de las patologías crónicas, densidad mineral ósea, grasa corporal, peso y nivel de actividad física habitual. Muchos de los factores asociados al ingreso hospitalario provocan una rápida pérdida de masa muscular, y su recuperación posterior es sin embargo muy lenta y difícil8,33.
Factores de riesgoLa identificación de los principales factores que determinan la aparición de DFH (tabla 2) nos podría permitir corregirlos, si no en su totalidad al menos en parte. Algunos de estos factores son bien conocidos, pero quedan aún muchos otros por estudiar. En la literatura disponemos de 3 grandes revisiones sobre el tema22,34,35 y que identifican como principales FR la edad, el diagnóstico de ingreso, la situación funcional previa a la hospitalización, la movilidad durante el ingreso, el deterioro cognitivo, la depresión y el cuadro confusional agudo (CCA). Estos trabajos demuestran la gran variabilidad tanto de las poblaciones estudiadas como de los factores valorados. En el trabajo de Volpato et al.28 observaron que las características médicas, funcionales y biológicas relacionadas con el fenotipo de fragilidad fueron las que se relacionaron más intensamente con la aparición de DFH.
A continuación repasaremos los FR más importantes relacionados con la aparición de DFH en el anciano:
InmovilidadEs uno de los FR más importantes por ser el más susceptible de ser modificado. Los ancianos son especialmente vulnerables al efecto deletéreo de la falta de movilidad debido principalmente a la disminución en la capacidad de reserva muscular que se produce con la edad. Con frecuencia los pacientes mayores tienen poca movilidad durante los ingresos hospitalarios, estimándose en algunos estudios que entre el 73 y el 83% del tiempo de estancia hospitalaria lo pasan en la cama36,37.
La inmovilidad produce una rápida pérdida de la masa muscular, disminuye la síntesis de proteínas musculares, induce cambios en las estructuras articulares que limitan la movilidad, favorecen la aparición de contracturas y disminuye la capacidad aeróbica8,38,39. Estos cambios afectan principalmente a las extremidades inferiores, que es el principal condicionante del impacto negativo sobre la funcionalidad31,32 y aparecen de forma muy temprana, siendo evidentes tras 48h de reposo en cama40.
Al comparar los distintos grados de movilidad durante el ingreso y su relación con la aparición de DFH, Zisberg et al.9 describen que una baja movilidad (definido como estar inmovilizado en cama o levantado al sillón solo una vez al día) frente a una alta movilidad (definido como caminar por la habitación y al menos una vez al día salir de ella) es un FR independiente para presentar DFH, con un aumento del riesgo de 18 veces más. Este trabajo demuestra además que existe un efecto «dosis dependiente» del grado de movilidad sobre la funcionalidad y que los efectos negativos de una baja movilidad afectan tanto a los que presentan deterioro al ingreso como a los que no. Así, la principal conclusión es que se debe promover la movilidad en todos los pacientes, tanto en los considerados de riesgo, como en los que a priori no lo son.
Cuadro confusional agudoEs un síndrome geriátrico muy frecuente en el anciano hospitalizado, con una prevalencia al ingreso del 14-24% y una incidencia durante la hospitalización que puede llegar al 56%41. El CCA se ha identificado como FR independiente para sufrir DF tras la hospitalización42,43. Aunque no son del todo conocidos los mecanismos que relacionan el CCA con el desarrollo de DF, probablemente se deba a la mayor frecuencia de complicaciones en estos pacientes, como caídas, incontinencia, inmovilidad por empleo de sujeciones, efectos secundarios de los psicofármacos, úlceras por presión, broncoaspiración, y aumento de la estancia hospitalaria principalmente41,44–46.
Por otro lado, el principal factor predisponente para presentar un CCA es la propia hospitalización47,48. Aunque algunos factores no pueden modificarse, varios estudios avalan que al menos entre el 30-40% de los CCA son potencialmente evitables mediante estrategias de intervención49,50. En nuestro grupo se describió que una intervención multicomponente de medidas no farmacológicas, e integrada en la rutina asistencial diaria, logró disminuir la incidencia de delirium y de DF asociado en el grupo de intervención51.
Situación funcional previa al ingreso hospitalarioLa situación funcional basal o previa al ingreso (habitualmente considerada como la situación funcional 2 semanas antes) se ha relacionado con la situación funcional al alta hospitalaria. Así, en la literatura están descritos como FR independientes de peor evolución funcional en el ingreso un índice de Barthel previo menor de 6016,52, la mayor dependencia previa para las actividades instrumentales13,16,28,53–55 y el uso previo de ayudas técnicas (bastón, muleta, andador) para caminar56–58. Es necesario apuntar sin embargo la existencia de un efecto suelo de este FR tal y como se comenta en el trabajo de Abizanda et al.16, quienes sugieren que aquellos que basalmente presentan una situación basal muy deteriorada o de dependencia total no pueden empeorar más.
En sentido contrario, una buena situación previa es predictora de buena evolución funcional al alta. Así, en el trabajo de Zisberg et al.9, aquellos pacientes sin DF basal fueron 2,5 veces más susceptibles de recuperar su situación previa en el momento del alta. En el trabajo de Volpato et al.28, en el que se estudió una población con una situación basal de completa independencia en las ABVD, tan solo el 6,7% de los pacientes sufrieron DFH.
Deterioro funcional al ingresoEn cuanto a las diferentes trayectorias de deterioro, los pacientes que sufren DF prehospitalización (DF al ingreso respecto a la situación basal) presentan peor evolución funcional durante la hospitalización, con menores tasas de recuperación al alta2,9,59. En el trabajo de Mudge et al.10 solo el 42% de los que DF prehospitalización recuperó su situación basal al alta. Un índice de Barthel menor de 65 al ingreso ha sido descrito como FR independiente de DFH al alta11. Gutiérrez Rodríguez et al.15 identificaron el DF al ingreso como FR independiente de DF al mes del alta y Abizanda et al.16 demostraron que la pérdida funcional al ingreso era la principal variable que influía sobre la discapacidad y mortalidad al alta y al mes. Por último, se ha visto que es un FR para la institucionalización al alta24 y para volver a acudir al servicio de urgencias60.
Rutinas hospitalariasA pesar de contar cada día con hospitales más modernos y con las últimas tecnologías aplicadas con fines diagnósticos y terapéuticos, por desgracia muchas de las prácticas diarias de atención hospitalaria siguen siendo anticuadas y están basadas en costumbres más que en procedimientos con beneficio demostrado y muchas veces en contra de lo que dicta la evidencia científica61. Nos referimos con ello a todas aquellas indicaciones que limitan la movilidad de los pacientes, como el mantenimiento excesivamente prolongado de vías y catéteres (que, por otra parte, favorecen la aparición de infecciones), las restricciones físicas (sujeciones, barandillas), el encamamiento prolongado, el miedo excesivo a que los pacientes se puedan caer, las acciones que interrumpen el descanso nocturno, el uso excesivo de psicofármacos, etc. Además, se favorece la aparición de complicaciones como el CCA41,62. Muchas de estas medidas probablemente tengan escasa repercusión en el paciente joven, pero son claramente perjudiciales para la población mayor.
Por otro lado, existen multitud de barreras físicas en los hospitales que limitan la movilidad de los pacientes, como las camas altas, habitaciones estrechas que dificultan el uso de ayudas técnicas, sillones demasiado bajos, cuartos de baño no adaptados, etc. Por último, y probablemente más importante, está la escasa concienciación entre los profesionales que atienden a esta población de riesgo y, por tanto, la ausencia de motivación para evitar muchas de las situaciones potencialmente evitables.
La edadEs un factor claramente asociado a la aparición de DFH. Covinsky et al.2 describieron que el 23% de los pacientes entre 70 y 74 años presentaron al alta alguna disminución en su situación funcional en comparación al 50% en el grupo de los mayores de 85 años. En otro trabajo, Cruz Lendínez et al.63 observaron que el 16% de los menores de 85 años presentaban DF al alta frente al 67,5% de los mayores de 85 años. Hay más estudios que concluyen que es a partir de los 85 años cuando existe mayor riesgo de sufrir DFH64–66. Puesto que la edad no es un factor que podamos modificar, debemos tener muy presente que es la población mayor de 85 años en la que deberemos poner más énfasis e iniciar todas las medidas necesarias para prevenir el DFH.
Deterioro cognitivoLa existencia de deterioro cognitivo es frecuente en el paciente mayor hospitalizado y claramente es un subgrupo de riesgo para sufrir DFH. Ello se debe a que con frecuencia presentan problemas de movilidad, trastornos de conducta que llevan al uso de psicofármacos y sujeciones físicas, peor descanso nocturno y como consecuencia son más proclives a sufrir en el ingreso complicaciones como caídas, CCA, incontinencia, úlceras por presión, etc.67 Todas estas complicaciones suelen desembocar en deterioro de la capacidad funcional.
El bajo rendimiento cognitivo al ingreso ha sido identificado en varios estudios como FR independiente para presentar peores resultados funcionales al alta de la hospitalización11,13,53,54,68–72. Además, Sands et al.68 demuestran que existe una relación gradual, de forma que los que presentaron más errores en el Short Portable Mental Status Questionare al ingreso, mostraron peor evolución funcional durante la hospitalización.
Con frecuencia, la existencia de alteración cognitiva pasa inadvertida, por lo que es imperativo realizar una evaluación temprana. Así, se recomienda evaluar de forma rutinaria la función cognitiva en el paciente mayor al ingreso mediante algún test de screening67. Este hecho tan asumido por los geriatras, debería generalizarse también al resto de especialidades que atienden a población mayor, para identificar adecuadamente este grupo de riesgo y poner en marcha las medidas oportunas para evitar el DFH.
Sintomatología depresivaLa prevalencia de síntomas depresivos en ancianos hospitalizados varía ente el 10-25% en función de los criterios diagnósticos empleados73.
La relación entre los síntomas depresivos y la evolución funcional en el ingreso hospitalario ha sido estudiada desde hace años. Covinsky et al.74 describieron que los pacientes con 6 o más síntomas depresivos al ingreso presentaron 3 veces más riesgo de DFH, en comparación con los que solo tuvieron 2 o menos síntomas de depresión. Aunque no se conocen con claridad los mecanismos fisiopatológicos de tal asociación, es fácil pensar que los síntomas negativos como la apatía y la anhedonia, el bajo apetito e ingesta con mayor riesgo de desnutrición, el peor descanso nocturno, los efectos secundarios de los psicofármacos y la peor evolución de las patologías de base que con frecuencia presentan estos pacientes tienen un impacto directo negativo sobre la evolución funcional75. De forma recíproca, el DF empeora la sintomatología depresiva, estableciéndose un círculo vicioso que es necesario detectar y tratar de romper. La depresión no siempre se diagnostica adecuadamente en el paciente anciano, por lo que es necesario realizar una evaluación del estado de ánimo en todo paciente mayor hospitalizado y poner en marcha las medidas necesarias para evitar el DFH.
Patología agudaLa enfermedad que provoca la hospitalización también puede influir en la aparición de DFH. En el trabajo de Sager et al.13, ninguna categoría diagnóstica excepto el cáncer se asoció con mayor riesgo de DFH. Los mismos autores, en el trabajo realizado para diseñar la herramienta para identificación de ancianos de riesgo «Hospital Admission Risk Profile» (HARP), describen que ningún diagnostico se asoció de forma independiente con la pérdida de función en el ingreso53. Hay otros trabajos que concluyen igualmente que el diagnóstico de la enfermedad aguda considerado de forma aislada tiene escaso valor predictivo de DFH11,15,23,76.
PolifarmaciaA mayor número de fármacos empleados, mayor es la probabilidad de prescripción potencialmente inadecuada (PPI) y de la aparición de reacciones adversas a medicamentos (RAM)77,78. En la población mayor ambulatoria está demostrado que la PPI se asocia a peor situación funcional y mayores tasas de ingreso hospitalario79,80. En el paciente mayor ingresado, la posible relación como FR de DFH fue estudiada por Corsonello et al.81, concluyendo que las RAM parecen asociarse con el desarrollo de DFH, pero su estudio no tenía la potencia suficiente para determinar con claridad la asociación de la PPI con el DFH, siendo necesarios más estudios en ese sentido. Por otro lado, los resultados avalan la hipótesis de que la aparición de RAM es a su vez marcador de pacientes en riesgo de DFH. En el estudio para el desarrollo de la escala Identification of Seniors At Risk o functional decline (ISAR) de screening de DFH, el tomar 3 o más fármacos se mostró como FR independiente para la aparición de DFH57.
Entre los fármacos con más efectos adversos sobre la movilidad y el equilibrio destaca el grupo de los psicofármacos, y en especial las benzodiacepinas y los neurolépticos. El paciente mayor es más sensible a sus efectos y los elimina de forma más lenta, asociándose su uso a la aparición de complicaciones como CCA, caídas y fracturas82,83.
Otros factores de riesgoAdemás de los ya expuestos, se han estudiado otros aspectos como FR de DFH, como son las alteraciones sensoriales de la vista y del oído57,58 en la medida en que contribuyen a la aparición de complicaciones como el CCA y las caídas, limitan la movilidad del paciente y su interacción con el medio. También está demostrado cómo el antecedente de haber presentado alguna caída en el año previo es un FR independiente para el DFH11,28,54. Sin embargo, otros potenciales FR como la desnutrición y un bajo soporte sociofamiliar, que muy probablemente contribuyan también a una peor evolución funcional durante el ingreso, necesitan de estudios que específicamente analicen su posible papel para poder hablar de una clara evidencia al respecto.
Identificación del paciente en riesgoPara poder evitar o minimizar el DFH es necesario realizar una correcta evaluación del riesgo de forma temprana en todo anciano hospitalizado. Disponer para ello de una herramienta capaz de identificar a los pacientes más vulnerables serviría para discriminar a aquellos que más se beneficiarán de las intervenciones preventivas, ayudaría a reducir el tiempo de estancia hospitalaria y contribuiría a una mejor utilización de los diferentes recursos sanitarios y sociales al momento del alta.
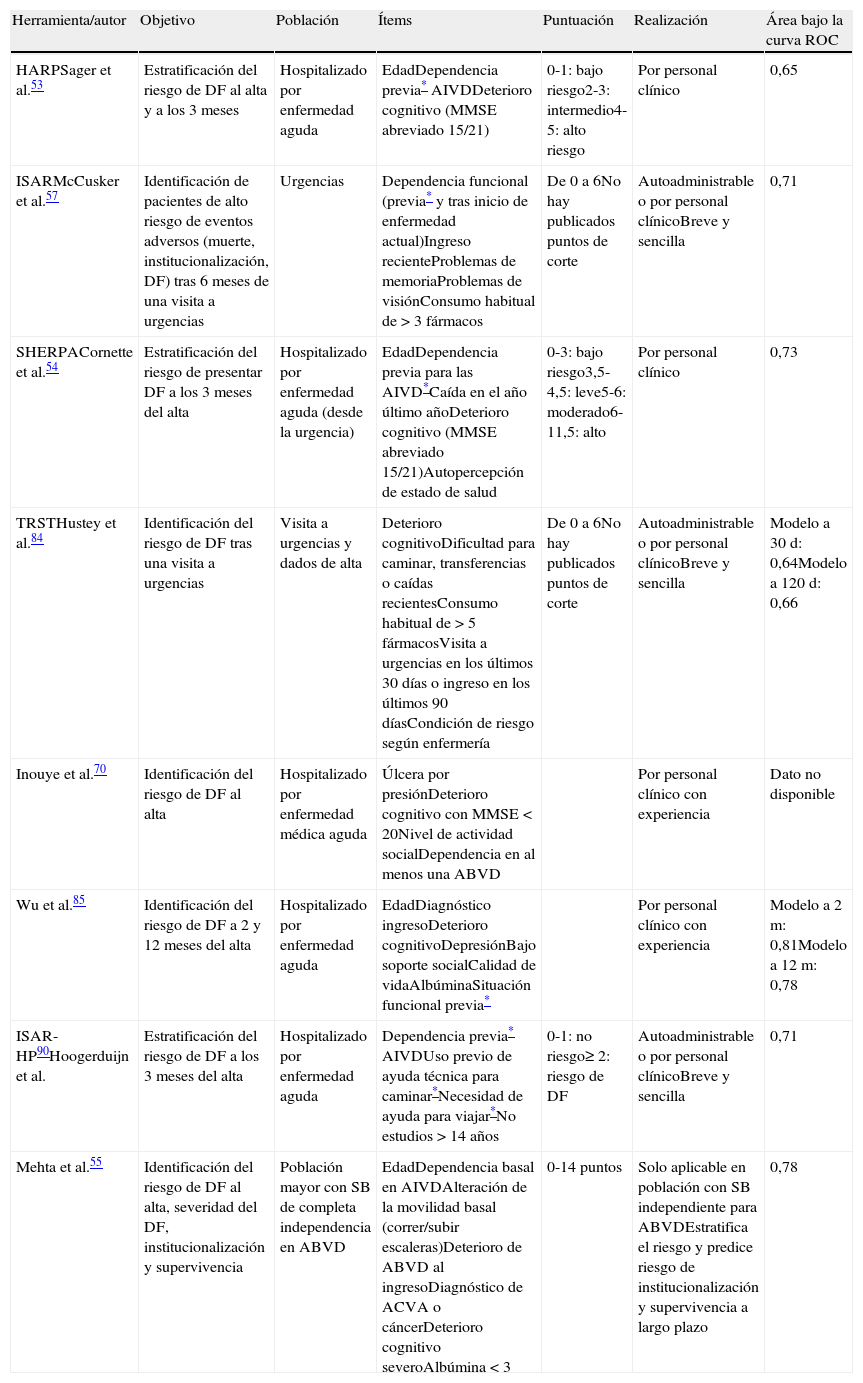
Hasta la fecha se han desarrollado varias herramientas de screening y su uso ha mostrado ser más efectivo para la detección de pacientes en riesgo de DFH que el considerar los FR de forma aislada34. Están diseñadas para ser usadas en el momento del ingreso, algunas desde el servicio de urgencias57,84, y en general son cortas y fáciles de utilizar. Las más utilizadas son la escala ISAR57, HARP 53, Score Hospitalier d‘Evaluation du Risque de Perte d‘Autonomie54, Triage Risk Screening Tool84, una descrita por Inouye et al.70 y otra por Wu et al.85. Sus principales características se resumen en la tabla 3.
Características de las herramientas de screening de deterioro funcional asociado al ingreso
| Herramienta/autor | Objetivo | Población | Ítems | Puntuación | Realización | Área bajo la curva ROC |
| HARPSager et al.53 | Estratificación del riesgo de DF al alta y a los 3 meses | Hospitalizado por enfermedad aguda | EdadDependencia previa* AIVDDeterioro cognitivo (MMSE abreviado 15/21) | 0-1: bajo riesgo2-3: intermedio4-5: alto riesgo | Por personal clínico | 0,65 |
| ISARMcCusker et al.57 | Identificación de pacientes de alto riesgo de eventos adversos (muerte, institucionalización, DF) tras 6 meses de una visita a urgencias | Urgencias | Dependencia funcional (previa* y tras inicio de enfermedad actual)Ingreso recienteProblemas de memoriaProblemas de visiónConsumo habitual de >3 fármacos | De 0 a 6No hay publicados puntos de corte | Autoadministrable o por personal clínicoBreve y sencilla | 0,71 |
| SHERPACornette et al.54 | Estratificación del riesgo de presentar DF a los 3 meses del alta | Hospitalizado por enfermedad aguda (desde la urgencia) | EdadDependencia previa para las AIVD*Caída en el año último añoDeterioro cognitivo (MMSE abreviado 15/21)Autopercepción de estado de salud | 0-3: bajo riesgo3,5-4,5: leve5-6: moderado6-11,5: alto | Por personal clínico | 0,73 |
| TRSTHustey et al.84 | Identificación del riesgo de DF tras una visita a urgencias | Visita a urgencias y dados de alta | Deterioro cognitivoDificultad para caminar, transferencias o caídas recientesConsumo habitual de >5 fármacosVisita a urgencias en los últimos 30 días o ingreso en los últimos 90 díasCondición de riesgo según enfermería | De 0 a 6No hay publicados puntos de corte | Autoadministrable o por personal clínicoBreve y sencilla | Modelo a 30d: 0,64Modelo a 120d: 0,66 |
| Inouye et al.70 | Identificación del riesgo de DF al alta | Hospitalizado por enfermedad médica aguda | Úlcera por presiónDeterioro cognitivo con MMSE<20Nivel de actividad socialDependencia en al menos una ABVD | Por personal clínico con experiencia | Dato no disponible | |
| Wu et al.85 | Identificación del riesgo de DF a 2 y 12 meses del alta | Hospitalizado por enfermedad aguda | EdadDiagnóstico ingresoDeterioro cognitivoDepresiónBajo soporte socialCalidad de vidaAlbúminaSituación funcional previa* | Por personal clínico con experiencia | Modelo a 2m: 0,81Modelo a 12m: 0,78 | |
| ISAR-HP90Hoogerduijn et al. | Estratificación del riesgo de DF a los 3 meses del alta | Hospitalizado por enfermedad aguda | Dependencia previa* AIVDUso previo de ayuda técnica para caminar*Necesidad de ayuda para viajar*No estudios >14 años | 0-1: no riesgo≥2: riesgo de DF | Autoadministrable o por personal clínicoBreve y sencilla | 0,71 |
| Mehta et al.55 | Identificación del riesgo de DF al alta, severidad del DF, institucionalización y supervivencia | Población mayor con SB de completa independencia en ABVD | EdadDependencia basal en AIVDAlteración de la movilidad basal (correr/subir escaleras)Deterioro de ABVD al ingresoDiagnóstico de ACVA o cáncerDeterioro cognitivo severoAlbúmina<3 | 0-14 puntos | Solo aplicable en población con SB independiente para ABVDEstratifica el riesgo y predice riesgo de institucionalización y supervivencia a largo plazo | 0,78 |
ABVD: actividades básicas de la vida diaria; ACVA: accidente cerebrovascular agudo; AIVD: actividades instrumentales de la vida diaria, DF: deterioro funcional; MMSE: minimental test; ROC: receiver operating characteristic; SB: situación basal (2 semanas antes del proceso agudo).
Recientemente se han publicado revisiones sistemáticas que analizan la metodología empleada para su construcción así como su capacidad predictiva86,87. Además, hay estudios que comparan el uso de varias de estas herramientas entre sí88–90. En estas publicaciones se concluye que los instrumentos disponibles hasta el momento son útiles para la detección del anciano en riesgo de DFH, aunque tienen una serie de limitaciones.
Cada instrumento ha sido diseñado con unos objetivos distintos y para una población determinada, por lo que son muy heterogéneos. Solo la escala ISAR ha sido probada en diferentes poblaciones57. Además, se han desarrollado en función de los datos de un grupo concreto de pacientes, y predicen mejor los resultados del grupo que los de un paciente individual. Este hecho limita su utilidad en la práctica clínica, donde la atención debe individualizarse a cada paciente. En general clasifican bien a los pacientes de alto y bajo riesgo de DF, pero fallan al discriminar al grupo de riesgo intermedio, que es precisamente el que más se podría beneficiar de las estrategias de intervención. Las únicas herramientas que en sentido estricto miden el riesgo de DF durante la hospitalización son la HARP53 y la del trabajo de Inouye et al.70, puesto que son los únicos estudios en los que se midió la situación funcional al momento del alta, mientras que en el resto se mide la situación funcional en diferentes momentos tras el alta.
Más recientemente se ha publicado un trabajo55 que emplea una escala para predecir la aparición de nuevo DF en población mayor basalmente independiente, con mejores resultados que las mencionadas previamente (área bajo la curva de casi 0,8. Ver tabla 3). Además esa escala fue capaz de predecir la severidad de la discapacidad, el alta a residencia y la supervivencia a largo plazo.
En la revisión realizada por de Saint-Hubert et al.86, los autores apuntan una serie de recomendaciones para mejorar en el screening y la investigación del paciente de riesgo. En primer lugar, es preciso conocer cuál es el propósito de la utilización de una herramienta (intervención sobre FR, necesidades de ubicación al alta). En caso de querer medir el DFH es preferible considerar por separado el riesgo de DFH del riesgo de ingreso en residencia, ya que no siempre significan lo mismo. Hay que definir el momento de su utilización (urgencias, unidad de agudos, etc.). En cualquier caso, la evaluación del riesgo se debe realizar de forma temprana (en las primeras 48h del ingreso). Se debe determinar quién la va a usar, y para ello se aconseja realizar primero una evaluación sencilla y rápida por enfermería y en caso de ser positiva emplear una más compleja por el médico (geriatra preferiblemente) en un segundo tiempo86. La herramienta ideal debería estar validada, ser de uso estandarizado y reflejar una puntuación de los FR proporcional a la importancia de los mismos. Por último, los autores recomiendan que se considere el uso de otros marcadores de fragilidad como la fuerza de prensión manual, la velocidad de la marcha e incluso algunos marcadores biológicos (PCR, IL-6, TNF).
Factores asociados a la recuperación funcional en el ingresoPara poder seleccionar a los pacientes con DFH que más se beneficiarán de una intervención, además de la identificación de los FR de DFH es necesario considerar aquellos factores asociados a la recuperación funcional de estos pacientes.
Como ya se mencionó previamente, una buena situación basal es predictora de buena evolución funcional al alta9,12,72. Palleschi et al.12 realizaron un estudio específicamente diseñado para evaluar los factores relacionados con una recuperación funcional en el ingreso en pacientes con DFH. Observaron un alto grado de recuperación durante la hospitalización en el grupo estudiado, que curiosamente se asoció con un mayor grado de deterioro prehospitalización (entre la situación basal y el ingreso) y con una buena situación funcional basal. Similares resultados se obtuvieron en el trabajo de Baztán et al.72. Estos resultados revelan un alto potencial de recuperación en aquellos pacientes con buena reserva previa que sufren deterioro agudo severo, en los que probablemente pequeños aumentos de fuerza muscular tienen capacidad para producir una gran mejoría funcional. Se identificaron además como predictores de mejoría funcional la ausencia de otros FR de DFH conocidos, como alteración cognitiva y nutricional. De todo lo expuesto se deduce que los pacientes que más se beneficiarán de una intervención son aquellos con una situación basal de deterioro leve o moderado y que experimentan un importante deterioro al ingreso en el hospital.
Programas de intervenciónUna vez identificada la población de riesgo podremos establecer alguna intervención destinada a prevenir o paliar el DF. A continuación repasamos las diferentes estrategias de intervención:
Programas de ejercicioEl entrenamiento físico, especialmente de las extremidades inferiores, podría ayudar a preservar y mejorar la capacidad funcional del anciano91. Se ha evidenciado que los músculos de las personas mayores responden muy bien al entrenamiento físico intenso. En este sentido, nuestro grupo92 describió cómo un grupo de nonagenarios institucionalizados no solo presentaban buena tolerancia a un programa de ejercicio intenso de fortalecimiento muscular, sino que lograban un aumento de la fuerza en las extremidades inferiores y una disminución de la incidencia de caídas. De hecho, el aumento de la fuerza muscular conseguido tras el entrenamiento depende más de la intensidad del ejercicio que de otras variables como la edad, el sexo o el estado de salud91. La importancia de aumentar la fuerza de las extremidades inferiores como objetivo de intervención ha sido tomada muy en cuenta desde hace varios años y, así, la mayoría de los programas de intervención existentes se centran en dicho aspecto.
La Cochrane Collaboration publicó en el año 2007 una revisión de los trabajos realizados hasta la fecha sobre el efecto del ejercicio en el anciano hospitalizado por enfermedad médica aguda93. En ella se seleccionaron los trabajos que analizaban el efecto del ejercicio, bien como parte de una intervención multidisciplinar geriátrica (IMD) o bien sólo ejercicio adicional, comparado con la atención convencional. Tan solo en 5 estudios se proporcionan datos de funcionalidad en el momento del alta, por lo que son los únicos que en sentido estricto analizan la evolución funcional durante el ingreso23,26,94–96 y cuyas características se resumen en la tabla 4.
Programas de ejercicio en el anciano hospitalizado por enfermedad aguda
| Autor/año/país | Tipo estudio | Participantes | Tipo de intervención | Variables de resultado | Seguimiento | Conclusiones de los autores |
| Landefeld et al.231995EE. UU. | ECA: UGA vs. unidad médica convencional | N=651Edad media 80 años | Grupo intervenciónAtención multidisciplinar propia de una UGA+ejercicio:Caminar o levantarse 3 veces al díaDesplazamientos caminando (a la sala de RHB o para comer)Estímulo por el personal de plantaPautas para colaboración de familiares | ABVD/AIVDMovilidadEstado mental/anímicoEstado de salud globalUbicación al alta y a 3mesesCosteEstancia media | Al alta y a los 3 meses | Los pacientes del GI obtuvieron mejores resultados funcionales, menor tasa de institucionalización al alta y a los 3 meses, sin aumento de coste ni de estancia |
| Slaets et al.261997Países Bajos | Estudio controlado: intervención multidisciplar con psicogeriatra adicional vs. atención convencional | N=237Edad media 83 años | Grupo intervenciónAtención multidisciplinar liderada por un psicogeriatra, adicional a la atención convencional. Personal: un fisioterapeuta+3 enfermeras adicionales. Objetivo: mejora funcional de los pacientesPrograma de ejercicio: prevención del DF+tratamiento RHB. Prescrito por un fisioterapeuta y supervisado | Estancia mediaABVDMovilidadDestino al altaTraslado a unidad de larga estancia | Solo al alta | La combinación de la atención de psicogeriatría sumada a la atención de la unidad, mejoró la atención de los pacientes mayores de forma factible y coste-efectiva |
| Counsell et al.942000EE. UU. | ECA: UGA vs. unidad médica convencional | N=1.531Edad media 80 años | Grupo intervención:Atención multidisciplinar propia de una UGA+ejercicio:Caminar o levantarse 3 veces al díaDesplazamientos caminando (a la sala de RHB o para comer)Estímulo por el personal de plantaPautas para colaboración de familiares | ABVD/AIVDMovilidadMortalidadDestino altaCosteEstancia mediaSatisfacciónMedicación de riesgo | Al alta y al uno, 3, 6 y 12 meses | La atención en la UGA mejoró la atención y aumentó la satisfacción sin aumento del tiempo de estancia ni de los costes |
| De Morton et al.952007Australia | Estudio controlado: ejercicio adicional vs. atención habitual | N=236Edad media 79 años | Grupo intervenciónSolo programa de ejercicio adicional a la FT usual: 4 niveles de intensidad. Individualizado a cada paciente. Dos veces al día: caminar+programa de ejercicio de 20-30min de duración, con máximo de 10 repeticiones de cada ejercicio.Prescrito por un fisioterapeuta y supervisadoGrupo controlIncluye realización de FT usual según las necesidades de cada paciente | ABVDMovilidadEventos adversos en el ingreso (mortalidad, caídas, ingreso en UCI)Destino al altaEstancia mediaReingreso a los 28 días del alta | Al alta y a los 28 días | Sin diferencias significativas en los resultados |
| Jones et al.962006Australia | ECA: ejercicio adicional vs. atención habitual | N=160Edad media 82 años | Grupo intervenciónSolo programa de ejercicio adicional a la FT usual: 4 niveles de intensidad. Individualizado a cada paciente. Dos veces al día: caminar+programa de ejercicio de 30min. Duración. Prescrito por un fisioterapeuta y supervisadoGrupo controlIncluye realización de FT usual según las necesidades de cada paciente | ABVDMovilidadEventos adversos en el ingreso (mortalidad, caídas, ingreso en UCI)Destino al altaEstancia mediaReingreso a los 28 días del alta | Al alta y a los 28 días | |
ABVD: actividades básicas de la vida diaria; AIVD: actividades instrumentales de la vida diaria; DF: deterioro funcional; ECA: estudio controlado aleatorizado; FT: fisioterapia; GI: grupo de intervención RHB: rehabilitación; UCI: unidad de cuidados intensivos; UGA: unidad geriátrica de agudos.
En los trabajos que incluían IMD, esta se basó en aplicar los principios de la atención geriátrica integral. En los trabajos de Landefeld et al.23 y Counsell et al.94 la IMD fue similar y consistió en un modelo de atención especializado en el anciano (Age Care of Elders) basado en adaptación del entorno, plan de cuidados centrado en el paciente, protocolos para prevención de síndromes geriátricos, planificación del alta y revisión médica diaria. El programa de ejercicio que incluía consistió en caminar o ponerse en pie 3 veces al día e ir caminando a la sala de actividades (para ejercicio y al ir a comer). En el tercer trabajo con IMD que incluía ejercicio frente a la atención convencional26, el grupo de intervención recibió de forma adicional una valoración por un equipo de geriatría (liderado por un psicogeriatra y que incluía una enfermera de enlace, un fisioterapeuta y 3 enfermeras más que la atención convencional). Dicho grupo recibió tratamiento de fisioterapia y rehabilitación para prevención del DFH, pero no se especifica en qué consistió dicha intervención. En estos 3 trabajos con IMD que incluían ejercicio se obtuvieron mejores resultados funcionales a lo largo del ingreso frente a la atención convencional, y en los 2 que solo evaluaban el ejercicio aislado hubo una tendencia favorable95,96. La IMD mostró además mejoría significativa en otros aspectos, como una menor utilización de recursos sanitarios, menor institucionalización al alta, menor estancia media y menor coste. Para la correcta interpretación de las conclusiones hay que destacar que hay mucha variabilidad en las unidades estudiadas, en el tipo de intervención, así como en los métodos empleados para medir los resultados. Además, no se describen con detalle los programas de ejercicio ni lo que se entiende por atención convencional. Por último, al ser pocos estudios no se puede realizar un correcto metaanálisis de los datos. Los autores concluyen que son necesarios más estudios de alta calidad para determinar el efecto del ejercicio en este grupo de pacientes, en los que debería describirse con detalle el programa de ejercicio y su intensidad.
En un intento de sustraer el efecto atribuible únicamente al ejercicio, el mismo autor publicó poco después un metaanálisis97 de los datos individuales de los pacientes en los que se había estudiado solo el efecto del ejercicio adicional a la atención convencional. En ambos trabajos95,96 la intervención fue similar, y consistió en un programa individual de ejercicio de fortalecimiento de las 4 extremidades y deambulación prescrito por un fisioterapeuta y realizado durante 20-30min cada día. El resto del proceso de atención también fue similar en ambos estudios. Los resultados sí mostraron una mejoría funcional significativa en el grupo de intervención, pero solo en los pacientes que al ingreso tenían un índice de Barthel entre 21-60 puntos o una puntuación 2-4 en la escala Functional Ambulation Classification (necesidad de supervisión o ayuda para caminar). Este trabajo deja clara la importancia de identificar al grupo que más se beneficia de la intervención.
En este sentido, Nolan y Thomas98 realizaron un estudio de intervención en ancianos previamente identificados como de riesgo intermedio-alto para sufrir DFH según la herramienta HARP. Además, este trabajo incluye la novedad de aplicar un programa individualizado y específicamente adaptado a cada paciente, sobre una base de 118 ejercicios (centrados en potenciación muscular, equilibrio y movilidad) seleccionados como apropiados para la población mayor hospitalizada. Dicho programa se realizó de forma adicional a la fisioterapia convencional y se comparó con un grupo control que solo recibió esta última. Los resultados mostraron mejoría en la escala de movilidad en ambos grupos, con mejores puntuaciones en el grupo de intervención, aunque sin significación estadística. Este hecho estuvo condicionado por el efecto techo de la escala de movilidad elegida para medir los resultados. Sí se observó sin embargo una reducción del tiempo de hospitalización y de las altas a residencia. El programa fue bien aceptado por los pacientes, consiguiendo una alta participación, baja tasa de abandonos y fue bien tolerado, sin ocurrir complicaciones derivadas del mismo.
Más recientemente se ha publicado una revisión sistemática y metaanálisis sobre los programas de rehabilitación hospitalaria específicamente diseñados para la población geriátrica99. Se seleccionaron 17 ensayos clínicos aleatorizados que estudian el impacto de la atención en una unidad geriátrica multidisciplinar que incluye rehabilitación (fisioterapia, terapia ocupacional o ambas) frente a la atención convencional y se analizaron por separado los programas de rehabilitación geriátrica general y los de fractura de cadera. De forma global, se obtuvieron resultados beneficios significativos en términos de mejoría funcional, menos altas a residencia y menor mortalidad, tanto al alta como en el seguimiento posterior. La mejoría funcional fue más importante en los intervenidos de fractura de cadera. Sin embargo, aún no está del todo claro el impacto de este tipo de programas en términos de coste-beneficio y en la tasa de reingresos.
De lo expuesto podemos concluir que la intervención mediante un programa de ejercicio que incluya el fortalecimiento de las extremidades inferiores es beneficiosa para evitar o disminuir el DFH en ancianos seleccionados.
Atención geriátrica especializadaUn aspecto importante y claramente demostrado es la obtención de mejores resultados en la hospitalización del anciano de riesgo de DF cuando este ingresa en un servicio especializado de geriatría. El modelo de atención multidisciplinar y multimodal es la clave del éxito de esta forma de atención al anciano hospitalizado. Uno de los primeros ejemplos de este tipo de unidades es el descrito por Landefeld et al.23, en el que la multiintervención abarca la adaptación del entorno (p. ej., pasamanos, relojes y calendarios), atención del paciente basada en los principios de la valoración geriátrica integral, con protocolos específicos para los síndromes geriátricos, equipo multidisciplinar, revisión diaria de la medicación y de todos aquellos procedimientos que puedan provocar efectos adversos (p. ej., catéteres) y la planificación temprana del alta. Los principales resultados de este trabajo fueron mejores resultados funcionales al alta y menor tasa de institucionalización en el grupo de intervención. Desde entonces, se han descrito otros programas de intervención multimodales específicos, entre los que destaca el programa HELP50 que ha demostrado beneficio para la prevención del DFH y además del CCA.
Baztán et al.100 demostraron, en una revisión sobre la eficacia de las UGA frente a las unidades de medicina convencionales, el claro beneficio a favor de las primeras, con mejores resultados funcionales al alta y menor tasa de institucionalización. Zelada et al.101 vieron que la incidencia de DFH en un grupo de pacientes dados de alta de una UGA fue la mitad que la de otro grupo de pacientes de medicina interna. En nuestro grupo, el trabajo realizado por Vidán et al.18 obtuvo resultados en la misma línea, con menor DF al alta de la UGA frente a medicina interna, a pesar de que los pacientes tenían más FR intrínsecos y con una estancia media similar. Este trabajo muestra además diferencias significativas en el proceso de atención, con menor tiempo de encamamiento, menor uso de medicación nocturna y la mayor utilización de medidas de orientación en la UGA frente a la hospitalización en medicina interna.
Recomendaciones para la práctica clínicaA continuación exponemos una serie de recomendaciones prácticas en el ámbito de la asistencia:
Evaluación del riesgo de deterioro funcional hospitalarioSe debe siempre valorar la situación funcional basal (2 semanas antes) y al ingreso en todo paciente mayor de 70 años que ingresa en un hospital y estimar el riesgo de DFH. Los mayores de 85 años o con situación funcional previa de dependencia leve-moderada son los de mayor riesgo. Para ello podemos utilizar escalas de screening de DFH, que son más efectivas que considerar los FR de forma aislada. Se debe incluir en la valoración la esfera cognitivo-afectiva. Dado el gran número de pacientes que son subsidiarios de dicha valoración, se recomienda realizarla en 2 tiempos: primero una valoración breve y rápida por enfermería, y solo a los identificados como pacientes de riesgo realizar posteriormente una valoración completa por un geriatra.
Acciones preventivas y de intervenciónLos pacientes de riesgo de DFH deben ingresar preferiblemente en una UGA, pero en caso de que esto no sea posible hay muchas acciones que se deben poner en marcha para evitar o minimizar el DFH22. Así, se recomienda promover la movilidad durante el ingreso en todos los pacientes mayores. Para ello deberemos implicar a todos los profesionales con el fin de que los pacientes pasen menos tiempo en cama, se pongan de pie y caminen por la planta siempre que sea posible. Lo clínicos debemos además informar a los familiares o cuidadores de la importancia de la movilización y proporcionarles pautas concretas. Es fundamental revisar diariamente la medicación, utilizar los psicofármacos y antihistamínicos a la mínima dosis eficaz, así como fomentar el empleo de medidas no farmacológicas para mejorar el descanso nocturno y evitar el CCA. Con el objeto de optimizar el empleo de fármacos en el anciano, se han propuesto criterios para identificar la PPI78,83 que incluyen recomendaciones para mejorar la prescripción en este grupo de población. Por último, se debe evitar el empleo prolongado de catéteres urinarios y perfusiones intravenosas y el empleo de sujeciones físicas en la medida de lo posible. Para todo ello es necesario que exista muy buena comunicación y coordinación entre los médicos, personal de enfermería y auxiliar.
En pacientes de riesgo intermedio-alto de DFH se debe iniciar lo antes posible un programa de ejercicio adicional adaptado a su situación clínica. Aquellos con DF leve-moderado en el momento del ingreso son los que más se beneficiarán de la intervención.
Recomendaciones para la investigaciónLa gran variabilidad metodológica de los estudios sobre DFH limitan en buena medida la obtención de resultados más consistentes, y deja aún interrogantes tanto en el área de la identificación del riesgo como en cuál es el tipo de ejercicio más adecuado para prevenirlo o durante cuánto tiempo debe realizarse. A continuación, detallamos algunos puntos clave para mejorar la calidad de los estudios de investigación sobre este tema.
Investigación sobre herramientas de screening de deterioro funcional hospitalarioConviene medir la situación funcional en el momento del alta para poder calcular el DF ocurrido en el ingreso. Se recomienda considerar como variables de resultado diferentes el DFH y el alta a residencia, dado que no significan lo mismo y hay otros muchos factores diferentes del DFH que determinan el ingreso en una residencia, como la ausencia de cuidadores apropiados, la sobrecarga de los mismos y la disponibilidad de recursos sanitarios y económicos. La herramienta ideal debería estar validada, ser de uso estandarizado y reflejar una puntuación de los FR proporcional a la importancia de los mismos. Finalmente, sería interesante investigar el papel de otros marcadores de fragilidad como la fuerza de prensión manual, la velocidad de la marcha o marcadores biológicos (PCR, IL-6, TNF).
Investigación sobre estrategias de intervenciónSon necesarios más ensayos clínicos aleatorizados que estudien el papel del ejercicio en el anciano hospitalizado en comparación con la atención convencional. En ellos se debe describir con detalle tanto el programa de ejercicio (tipo de ejercicio, intensidad y duración) así como en qué consiste la atención convencional. Hay que emplear un método de medida suficientemente sensible, capaz de detectar los cambios en la funcionalidad del paciente. Además, se deben medir otros efectos adversos durante el ingreso además de la mortalidad.
En cuanto al análisis de los resultados, el metaanálisis de los datos individuales de los pacientes ofrece más información que el de los grupos, dada la gran heterogeneidad del paciente mayor.
Por último, es necesaria mayor investigación de las unidades de geriatría, que identifique qué aspectos concretos de la IMD se asocian con beneficios funcionales en el ingreso. Estos estudios deberían incluir análisis de coste-efectividad.
ConclusionesLa población mayor presenta un alto riesgo de sufrir importantes complicaciones derivadas del ingreso en unidades hospitalarias convencionales, entre las que destaca el DF. Debemos ser capaces de identificar a los ancianos de riesgo y poder ofrecer una hospitalización adaptada a estos pacientes, como las UGA que incluyan una intervención multidisciplinar y programas de ejercicio para pacientes seleccionados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.