La ansiedad es un problema emocional que causa malestar y sufrimiento a las personas que lo presentan. Los trastornos de ansiedad pueden afectar al funcionamiento en las diferentes facetas de la vida de una persona. Los estudios sobre la prevalencia de los trastornos de ansiedad en las personas mayores de 65 años muestran resultados variables, que oscilan entre un 0,1 y un 17,2%. La mayor parte de estos estudios incluyen muestras de población general en las que la población de las personas mayores de 65 años está infrarrepresentada. Estos estudios evalúan a las personas mayores con los mismos instrumentos diagnósticos que se emplean para evaluar los trastornos de ansiedad en las personas menores de 65 años y recogen datos de personas entre los 65 y los 75 años, dejando a las personas de 75 años en adelante sin evaluar. Se presenta una revisión sistemática de los estudios de prevalencia de los trastornos de ansiedad en personas mayores. Se concluye que, cuando se utilizan muestras representativas de personas mayores de 65 años y se evalúa con instrumentos adecuados, la tasa de prevalencia de estos trastornos en los mayores es mucho más alta de lo que se creía: alcanza una tasa de prevalencia anual del 20,8%.
Anxiety is an emotional problem that causes discomfort and suffering to those that suffer from it. Anxiety disorders can affect the functioning in different facets of a person's life. Studies on the prevalence of anxiety disorders in people over 65 years show variable results, ranging between 0.1% and 17.2%. Most of these studies include samples of the general population, in which the population of people over 65 years is under-represented. These studies evaluate older people with the same diagnostic tools used to assess anxiety disorders in people under 65 years, and collect data from people between 65 and 75 years old, leaving out people aged 75 and over. A systematic review of the prevalence studies of anxiety disorders in elderly people is presented. It is concluded that when representative samples of people over 65 years are used and evaluated with suitable tools, the prevalence rate of these disorders in the elderly is much higher than previously thought, reaching an annual prevalence rate of 20.8%.
En España y en el resto del mundo la esperanza de vida es mayor que hace años y las tasas de natalidad permanecen en niveles bajos1. Se da lo que se llama un envejecimiento poblacional, fenómeno por el cual las personas de más edad representan una parte proporcionalmente mayor del total de la población2. A nivel europeo, los datos proporcionados por la Oficina Europea de Estadística en 2011 informan de que el porcentaje de población mayor (65 o más años) constituye una media poblacional del 17,5%3. En cuanto a España, según las últimas cifras dadas por el Instituto Nacional de Estadística (INE)1, el porcentaje de personas mayores (65 o más años) es del 17,6% de la población, de las cuales el 57,3% son mujeres y el 42,7% son hombres.
En cuanto a la prevalencia de los trastornos mentales en las personas mayores, hay que señalar el estudio europeo realizado por Alonso et al.4 en el que encuentran que el 5,8% de las personas mayores de 65 años habían padecido algún trastorno mental en el último año. Tasas de prevalencia bastante más altas fueron encontradas en el estudio europeo de Andreas et al.5. Este estudio señala que el 47% de las personas mayores habían experimentado un trastorno mental a lo largo de su vida, el 35,2% en el último año y el 23,3% presentaba en la actualidad uno de ellos. Los trastornos mentales más frecuentes fueron los trastornos de ansiedad (TA), los afectivos y los de consumo de sustancias.
Al hablar de la ansiedad, se debe mencionar que es una emoción básica de carácter universal que se activa ante situaciones que valoramos como amenazantes. Al igual que el resto de las emociones, la ansiedad tiene carácter multidimensional, dado que se despliega un patrón de respuestas en el que se da la interacción de 3 sistemas: cognitivo, fisiológico y motor/conductual.
Una de las principales características dentro de la clínica de TA en mayores es la existencia de numerosos casos subclínicos. Esto puede deberse a varios factores, entre los que hay que señalar el escaso uso entre los profesionales sanitarios de instrumentos de evaluación de la ansiedad específicos para las personas mayores, las dificultades de los mayores para expresar sus sentimientos (incluida la ansiedad) o su tendencia a manifestarlos a través de síntomas somáticos, lo que dificultaría su reconocimiento7. A esto hay que añadir que las personas mayores padecen con frecuencia enfermedades crónicas, complejas, simultáneas y relacionadas con lo somático, por lo que no es de extrañar que se vinculen los síntomas ansiosos a algo de origen orgánico, como, por ejemplo, pensar que síntomas como palpitaciones, debilidad, temblor o sudoración están producidos por una crisis hipoglucémica en lugar de por un problema de ansiedad.
Se estima que entre un 0,1 y un 17,2% de la población mayor padece un TA6, porcentajes importantes puesto que los TA tienen un impacto considerable en el nivel de funcionamiento del sujeto, suponen un deterioro importante en la calidad de su vida y se asocian con una mayor mortalidad7. Los TA en las personas mayores son más frecuentes en mujeres7-15,18,19, y esta prevalencia disminuye con la edad7-9,14,16,17. Los estudios acerca de cada tipo de TA encuentran esta misma tendencia21-25, salvo en algunos estudios sobre agorafobia26 y sobre el trastorno obsesivo compulsivo (TOC)27, los cuales muestran una mayor frecuencia de aparición en los hombres.
Aunque estos datos ponen de relieve las altas tasas de los TA en las personas mayores de 65 años y el impacto negativo que tienen en el nivel de funcionamiento de las personas que los presentan, la mayor parte de estos estudios incluyen muestras de población general en las que la población de las personas mayores de 65 años está infrarrepresentada. A esto hay que añadir que la gran mayoría de estos estudios evalúan a las personas mayores con los mismos instrumentos diagnósticos empleados para evaluar los TA en las personas menores de 65 años y recogen datos de personas entre los 65 y los 75 años, dejando a las personas de 75 años en adelante sin evaluar. Todo esto puede explicar la gran variabilidad en los datos publicados acerca de la prevalencia de los TA en las personas mayores de 65 años.
El objetivo de este trabajo es revisar de manera sistemática los estudios acerca de la prevalencia de los TA en las personas mayores de 65 años. Los objetivos específicos de esta revisión son los siguientes: a) conocer las diferencias de prevalencia de los TA entre diferentes grupos de edad de personas mayores de 65 años y b) conocer las diferencias de prevalencia de los TA entre hombres y mujeres.
MétodoSe revisaron los estudios publicados durante los últimos 20 años (enero de 1998-abril de 2017).
Los criterios de inclusión fueron los siguientes:
- •
Artículos en inglés y español
- •
Personas mayores de 65 años: en el caso de que no se pueda contar con ella, se recurrirá a muestras cuya edad mínima sea de 55 años en adelante. El motivo es el gran número de estudios que toman en consideración esta franja de edad y también que esas muestras tienen en su mayoría participantes de nuestra muestra objeto de estudio.
- •
Estudios sobre TA en general.
- •
Estudios sobre TA en particular.
- •
Los criterios de exclusión fueron los siguientes:
- •
Estudios de comorbilidad.
- •
Presentar deterioro cognitivo.
- •
Metaanálisis (exclusión del metaanálisis como tal, pero no de los artículos originales que se podían obtener y que cumplieran los criterios de inclusión).
Para la realización de este trabajo se ha hecho una revisión bibliográfica utilizando las siguientes bases de datos y motores de búsqueda: PsycInfo, Medline, Psyke, Psicodoc y PubMed. Se utilizaron las siguientes palabras clave: «anxiety», «elderly», «prevalence», «aged», «epidemiology», «anxiety disorders», «aging», «ansiedad», «prevalencia» y «mayores».
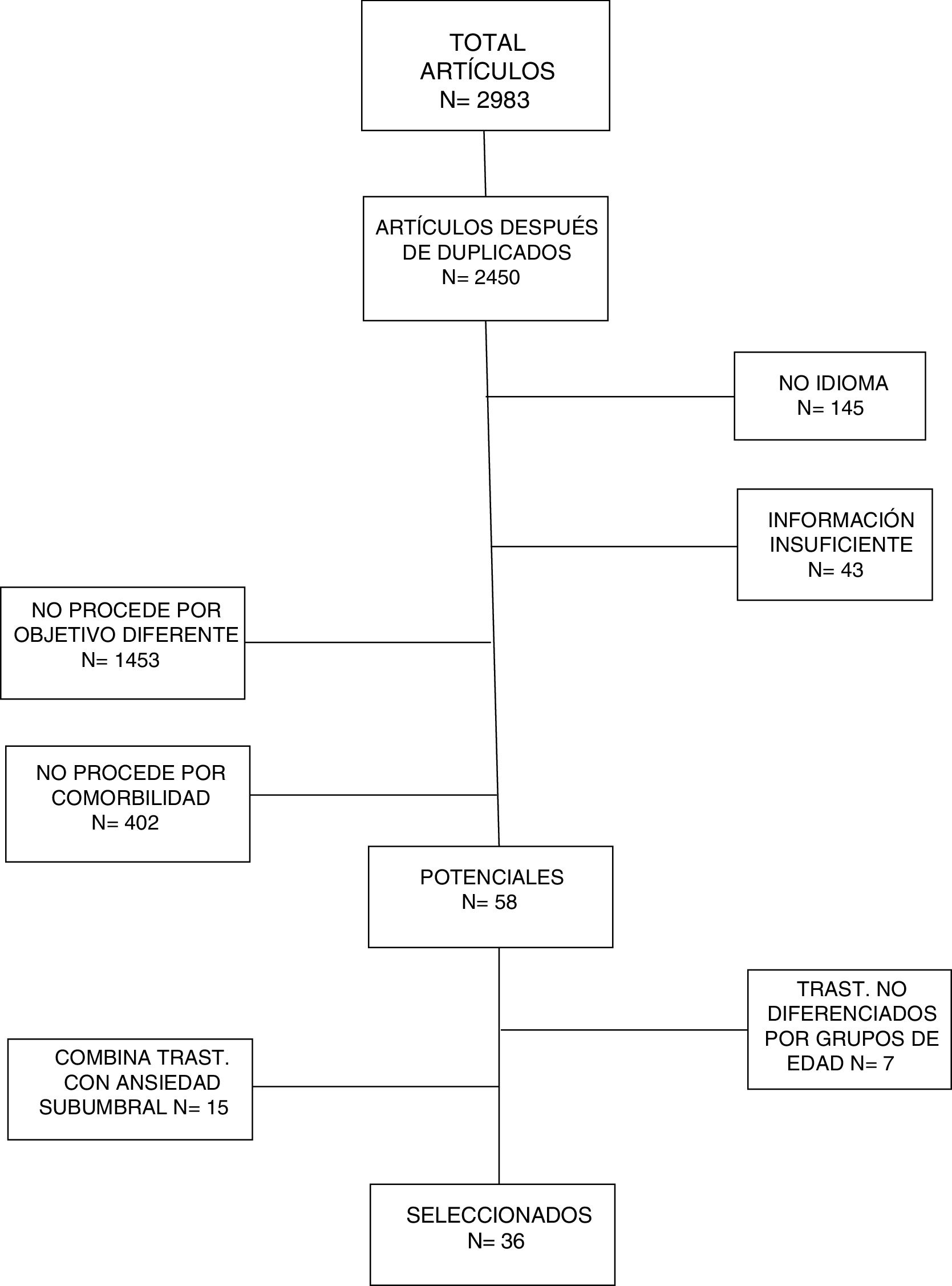
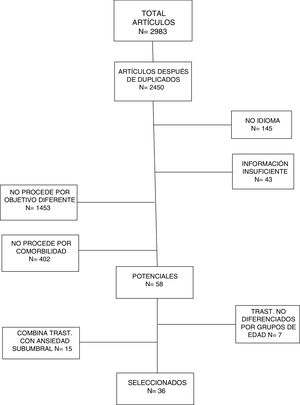
De los resultados de la búsqueda bibliográfica se identificaron 2.983 artículos, de los cuales se consideraron potencialmente relevantes un total de 58 artículos. De los estudios restantes, 533 fueron descartados por duplicidad a través de las diferentes búsquedas bibliográficas realizadas. A partir de la lectura del título y del resumen, se excluyeron 809 artículos por tener objetivos diferentes y 1.051 por comorbilidad, 145 por estar publicados en idiomas distinto al español e inglés, y 43 por no proporcionar suficiente información. De los artículos potencialmente relevantes se excluyeron aquellos que incluían trastornos no diferenciados por grupos de edad, así como aquellos en los que se combinaban los resultados de ansiedad en general (ansiedad subumbral incluida). Finalmente, 36 estudios fueron seleccionados al cumplir con todos los criterios de inclusión establecidos (tabla 1). En la figura 1 aparece el árbol en el que se recoge el proceso de selección de los artículos de la revisión. Para esta revisión se han seleccionado 36 artículos.
Artículos encontrados y seleccionados según fuente (base de datos, motor de búsqueda, búsqueda manual)
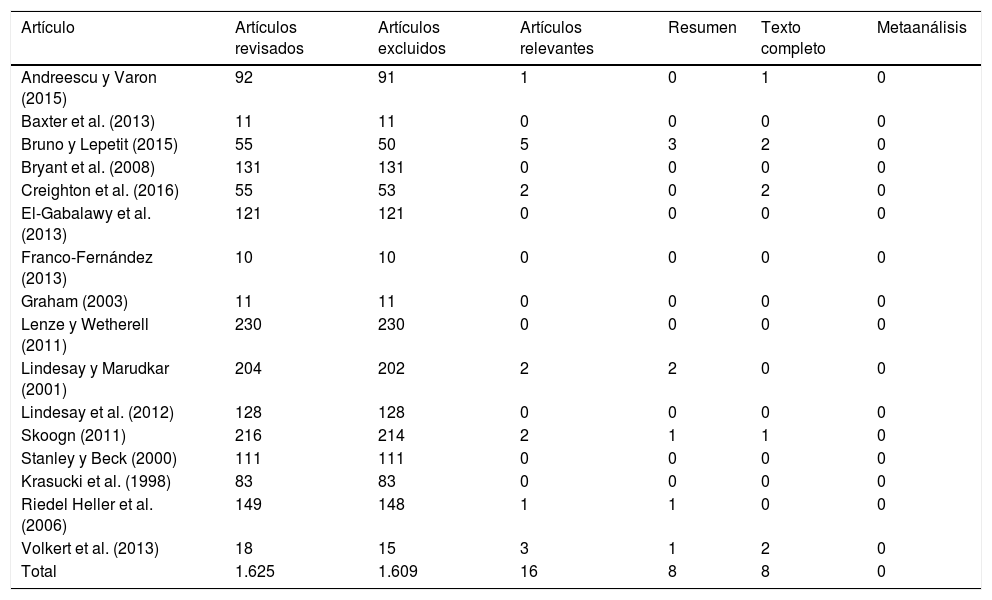
En la tabla 2 se muestran los artículos extraídos de forma manual a partir de los metaanálisis encontrados sobre la prevalencia de los TA. A partir de cada uno de los 16 metaanálisis se procedió a buscar los artículos que citaban. La tabla 2 incluye el número de estudios citados por cada autor y el número final de artículos que se han utilizado de cada metaanálisis en esta revisión sistemática.
Relación de metaanálisis encontradosa
| Artículo | Artículos revisados | Artículos excluidos | Artículos relevantes | Resumen | Texto completo | Metaanálisis |
|---|---|---|---|---|---|---|
| Andreescu y Varon (2015) | 92 | 91 | 1 | 0 | 1 | 0 |
| Baxter et al. (2013) | 11 | 11 | 0 | 0 | 0 | 0 |
| Bruno y Lepetit (2015) | 55 | 50 | 5 | 3 | 2 | 0 |
| Bryant et al. (2008) | 131 | 131 | 0 | 0 | 0 | 0 |
| Creighton et al. (2016) | 55 | 53 | 2 | 0 | 2 | 0 |
| El-Gabalawy et al. (2013) | 121 | 121 | 0 | 0 | 0 | 0 |
| Franco-Fernández (2013) | 10 | 10 | 0 | 0 | 0 | 0 |
| Graham (2003) | 11 | 11 | 0 | 0 | 0 | 0 |
| Lenze y Wetherell (2011) | 230 | 230 | 0 | 0 | 0 | 0 |
| Lindesay y Marudkar (2001) | 204 | 202 | 2 | 2 | 0 | 0 |
| Lindesay et al. (2012) | 128 | 128 | 0 | 0 | 0 | 0 |
| Skoogn (2011) | 216 | 214 | 2 | 1 | 1 | 0 |
| Stanley y Beck (2000) | 111 | 111 | 0 | 0 | 0 | 0 |
| Krasucki et al. (1998) | 83 | 83 | 0 | 0 | 0 | 0 |
| Riedel Heller et al. (2006) | 149 | 148 | 1 | 1 | 0 | 0 |
| Volkert et al. (2013) | 18 | 15 | 3 | 1 | 2 | 0 |
| Total | 1.625 | 1.609 | 16 | 8 | 8 | 0 |
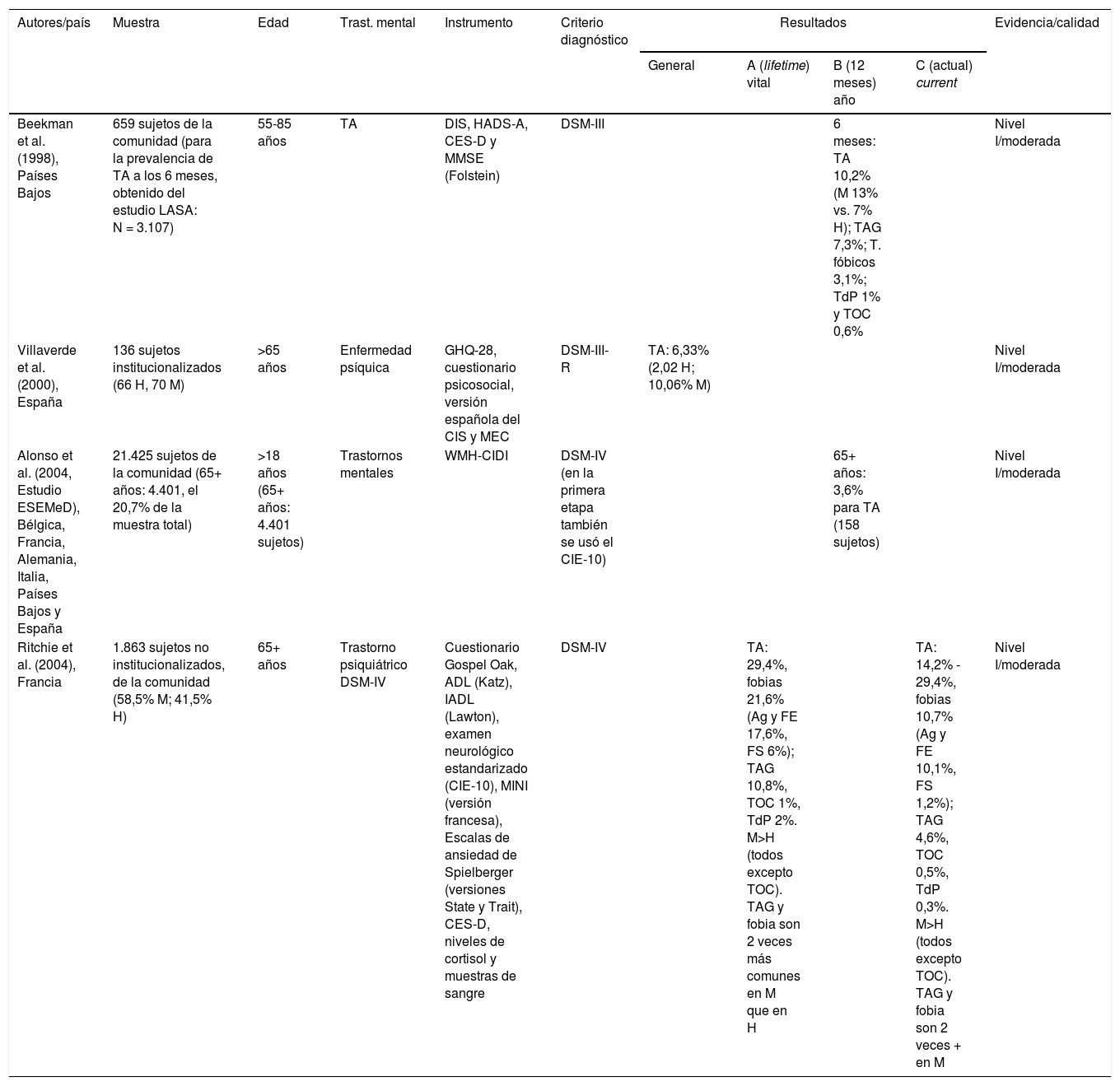
En la tabla 3 se recogen los 36 estudios seleccionados ordenados por año de publicación y por orden alfabético según apellidos del primer autor de la investigación.
Resumen de los artículos seleccionados
| Autores/país | Muestra | Edad | Trast. mental | Instrumento | Criterio diagnóstico | Resultados | Evidencia/calidad | |||
|---|---|---|---|---|---|---|---|---|---|---|
| General | A (lifetime) vital | B (12 meses) año | C (actual) current | |||||||
| Beekman et al. (1998), Países Bajos | 659 sujetos de la comunidad (para la prevalencia de TA a los 6 meses, obtenido del estudio LASA: N = 3.107) | 55-85 años | TA | DIS, HADS-A, CES-D y MMSE (Folstein) | DSM-III | 6 meses: TA 10,2% (M 13% vs. 7% H); TAG 7,3%; T. fóbicos 3,1%; TdP 1% y TOC 0,6% | Nivel I/moderada | |||
| Villaverde et al. (2000), España | 136 sujetos institucionalizados (66 H, 70 M) | >65 años | Enfermedad psíquica | GHQ-28, cuestionario psicosocial, versión española del CIS y MEC | DSM-III-R | TA: 6,33% (2,02 H; 10,06% M) | Nivel I/moderada | |||
| Alonso et al. (2004, Estudio ESEMeD), Bélgica, Francia, Alemania, Italia, Países Bajos y España | 21.425 sujetos de la comunidad (65+ años: 4.401, el 20,7% de la muestra total) | >18 años (65+ años: 4.401 sujetos) | Trastornos mentales | WMH-CIDI | DSM-IV (en la primera etapa también se usó el CIE-10) | 65+ años: 3,6% para TA (158 sujetos) | Nivel I/moderada | |||
| Ritchie et al. (2004), Francia | 1.863 sujetos no institucionalizados, de la comunidad (58,5% M; 41,5% H) | 65+ años | Trastorno psiquiátrico DSM-IV | Cuestionario Gospel Oak, ADL (Katz), IADL (Lawton), examen neurológico estandarizado (CIE-10), MINI (versión francesa), Escalas de ansiedad de Spielberger (versiones State y Trait), CES-D, niveles de cortisol y muestras de sangre | DSM-IV | TA: 29,4%, fobias 21,6% (Ag y FE 17,6%, FS 6%); TAG 10,8%, TOC 1%, TdP 2%. M>H (todos excepto TOC). TAG y fobia son 2 veces más comunes en M que en H | TA: 14,2% - 29,4%, fobias 10,7% (Ag y FE 10,1%, FS 1,2%); TAG 4,6%, TOC 0,5%, TdP 0,3%. M>H (todos excepto TOC). TAG y fobia son 2 veces + en M | Nivel I/moderada | ||
| Autores/país | Muestra | Edad | Trast. mental | Instrumento | Criterio diagnóstico | Resultados | Evidencia/calidad | |||
|---|---|---|---|---|---|---|---|---|---|---|
| General | A (lifetime) vital | B (12 meses) año | C (actual) current | |||||||
| Kessler et al. (2005), Estados Unidos | 9.282 sujetos de la comunidad (obtenidos de la NCS-R) | >18 años | Trastornos del DSM-IV | WMH-CIDI, Entrevista diagnóstica laica (CIE-10 y el DSM-IV) | DSM-IV | 60+ años: TA 15,3%; TdP 2%; Ag.s/TdP 1%; FE 7,5% (>), FS 6,6%; TAG 3,6%; TEPT 2,5% y TOC 0,7%(<) | Nivel I/moderada | |||
| Smalbrugge et al. (2005), Países Bajos | 333 pacientes (obtenida de los datos recogidos en el estudio AGED) | >55 años | Ansiedad | SCAN, MMSE | DSM-IV | 5,7% (19 sujetos: 24 TA); fobias (3,6%), TdP (1,5%) y TAG (1,2%) | Nivel I/moderada | |||
| McCabe et al. (2006), Canadá | 12.792 sujetos de la comunidad (obtenido de CCHS 1.2): 7.736 sujetos con >65 años | 55+ años | Ag | WMH-CIDI | DSM-IV | 65+ años (N=7736): 0,38% (H: 0,4% > M: 0,35%) | Nivel I/moderada | |||
| Streiner et al. (2006), Canadá | 12.792 sujetos de la comunidad (obtenido de CCHS 1.2) | 55+ años | Trastornos psicológicos | WMH-CIDI | DSM-IV | TA: ↓edad independientemente del género y del idioma hablado (anglófonos/francófonos). HFr < HAn. En todos los resultados M (13,86-3,68%) > H (9,81-2,31%) | TA: ↓edad independientemente del género. Además en todos los resultados M (4,05-1,46%) > H (3,19-0,97%) | Nivel I/moderada | ||
| Autores/país | Muestra | Edad | Trast. mental | Instrumento | Criterio diagnóstico | Resultados | Evidencia/calidad | |||
|---|---|---|---|---|---|---|---|---|---|---|
| General | A (lifetime) vital | B (12 meses) año | C (actual) current | |||||||
| Torres et. al (2006)46, Gran Bretaña | 8.580 sujetos de la comunidad (obtenido de la Encuesta Nacional Británica de Morbilidad Psiquiátrica de 2000) | De 16 a 74 años | TOC | CIS-R | CIE-10 | 114 sujetos detectados con TOC, 2,3% se encuentran en el rango de edad de 65-74 años | Nivel I/moderada | |||
| Cairney et al. (2007), Canadá | 12.792 sujetos de la comunidad (obtenido de CCHS 1.2) | 55+ años | FS | WMH-CIDI | DSM-IV | 4,94% (IC 95%: 4,40-5,48). ↓edad | 1,32% (IC 95%: 1,08-1,59). ↓edad | Nivel I/moderada | ||
| Corna et al. (2007), Canadá | 10.690 sujetos de la comunidad (obtenido de CCHS 1.2, N = 12.792 sujetos) | 55+ años | TdP | WMH-CIDI | DSM-IV | 2,45% (55+ años): 3,5% (55-64), 1,7% (65-74) y 1,1% (75+ años). ↓ edad | 0,82% (55+ años): 1,3% (55-64), 0,32% (65-74) y 0,50% (75+ años) | Nivel I/moderada | ||
| Benabarre et al. (2008), España | 293 sujetos de la comunidad | 65+ años | Ansiedad | Entrevista individual (investigadores estandarizados), EADG, GDS, MEC (Lobo), Reloj, Fluencia verbal y GMS | NE | Ansiedad: 15,7%; más en M (24,5%), en solteros; con > dependencia y en quienes viven solos (16,5 veces más) | Nivel I/moderada | |||
| Autores/país | Muestra | Edad | Trast. mental | Instrumento | Criterio diagnóstico | Resultados | Evidencia/calidad | |||
| General | A (lifetime) vital | B (12 meses) año | C (actual) current | |||||||
| Préville et al. (2008), Canadá | 2.798 sujetos de la comunidad (obtenido del estudio ESA 2005-2006) | 65+ años | Trastornos psiquiátricos | ESA-Q | DSM-IV | TA: 5,6%; TAG 1,2%; TdP 0,6%; FE 2%; FS 0,07%; Ag.s/TdP 0,3% y TOC 1,5%. M>H en todos excepto TOC (H>M). Sin diferencia: FS y Ag | Nivel I/moderada | |||
| Grenier et al. (2009), Canadá | 2.798 sujetos de la comunidad (obtenido del estudio ESA 2005-2006) | 65+ años | TOC | ESA-Q | DSM-IV | 1,5%. Mayor: H (56,1%), 65-74 años (58,5%), menos años de estudio (0-7 años: 65%), casados o conviven con compañero (56,1%) y áreas urbanas (65,9%) | Nivel I/moderada | |||
| Kirmizioglu et al. (2009), Turquía | 462 personas de la comunidad | 65+ años | TA | Formulario de datos sociodemográficos y SCID-I (módulo de ansiedad). | DSM-IV | TA: 18,6%: TdP 1,1%; TOC 3,2%; TEPT 3%; FS 2,8% y FE 11,5%. +f: FE. –f: TdP. | TA: 17,1%: TdP 0,4%; TOC 3,2%; TEPT 1,9%; FS 2,8%; FE 11,5% y TAG 6,9%. +f: FE. –f: TdP | Nivel I/moderada | ||
| Vink et al. (2009), Países Bajos | 1.712 sujetos de la comunidad (obtenido del Estudio Longitudinal de Envejecimiento Ámsterdam) | 55-85 años | Ansiedad y depresión | CES-D y HADS-A | NE | En 9 años, el 5,4% de los sujetos (n = 93) desarrollaron TA | Nivel I/moderada | |||
| Autores/país | Muestra | Edad | Trast. mental | Instrumento | Criterio diagnóstico | Resultados | Evidencia/calidad | |||
|---|---|---|---|---|---|---|---|---|---|---|
| General | A (lifetime) vital | B (12 meses) año | C (actual) current | |||||||
| Byers et al. (2010), Estados Unidos | 2.575 participantes no institucionalizados (obtenidos de la NCS-R, n original = 9.282 sujetos) | 55+ años | Trastornos de la ansiedad y del ánimo | WMH-CIDI | DSM-IV | TA: mayor prevalencia en M (14,7%), con pocos años de educación (0-11 años: 14,4%), divorciados, separados y viudos (15,7%). Sin diferencia por razas | TA: 8,9% (65-74 años), 6% (75-84 años) y 8,1% (85+). Todas franjas de edad +f: FE. −f: Ag.s/TdP (55-74 años) y TEPT (75+). En todos si ↑edad ↓prevalencia, excepto TdP (↑75+). Repunte a partir de 85+: TA, FE, TAG y TEPT | Nivel I/moderada | ||
| Kim y Choi (2010), Estados Unidos | 2.095 sujetos de la comunidad (obtenidos del NLAAS 2002-2003, la franja de edad de 60+, 256 sujetos) | 18-94 años | Trastornos mentales del DSM-IV | WMH-CIDI | DSM-IV | 60+ años: TA: 6%; TAG 0,58%; TdP 1,24%; Ag con o Ag.s/TdP 0,36%; FS 1,53% y TEPT 2,19%. +f: TEPT, ataque de pánico y FS. −f: Ag y TAG | Nivel I/moderada | |||
| Lincoln et al. (2010), Estados Unidos | 786 personas afroamericanas de la comunidad (obtenidos de la NSAL) | 55-93 años | Trastornos DSM- IV | WMH-CIDI | DSM-IV | TA: 13,23% (32,1%: 65-74 años y 9,4%: 75+ años). Mayor prevalencia en: M (73,6%), con pocos años de educación (<12 años: 49,5%), sin trabajo (65,1%) y viudos (36,8%) | Nivel I/moderada | |||
| Autores/país | Muestra | Edad | Trast. mental | Instrumento | Criterio diagnóstico | Resultados | Evidencia/calidad | |||
|---|---|---|---|---|---|---|---|---|---|---|
| General | A (lifetime) vital | B (12 meses) año | C (actual) current | |||||||
| Grenier et al. (2011b), Canadá | 2.784 personas de la comunidad (obtenido del estudio ESA 2005-2008) | 65+ años | Ansiedad | ESA-Q | DSM-IV y CIE10 | TA: 5,6%; TdP 0,6%; Ag 0,3%; FE 2% (+f); FS 0,07% (−f); TAG 1,2% y TOC 1,5% | Nivel I/moderada | |||
| Grenier et al. (2011a) Canadá | 2.784 personas de la comunidad (obtenido del estudio ESA 2005-2008) | 65+ años | FE | ESA-Q | DSM-IV (ligeramente modificados de acuerdo a las recomendaciones para el DSM-V) | 2% +f: M (81,5%), en rangos de edad de 65-74 años (75,9%) y con estatus SE medio (44%) | Nivel I/moderada | |||
| Prina et al. (2011), Cuba, República Dominicana, Venezuela, Perú, México, India y China | 15.021 personas no institucionalizadas | 65+ años | Ansiedad | GMS, AGECAT, WHODAS-II y NPI | GMS/ AGECAT | 6,3% Cuba; 8,5% Rep. Dom.; 8,1% Venez. urbana > rural; 9,6% Lima (+↑) > 2,2% Cañete; 5,7% Ciudad de México > 4,9% Morelos; 0,2% Beijing > 0,1% Daxing (+↓); 3% Chennai > 0,8% Vellore. M > H (sin excepción) | Nivel I/moderada | |||
| Sigström et al. (2011), Suecia | 558 sujetos no institucionalizados (obtenida de PPSW y H70) | 70 años de edad sin demencia | FE y temores fóbicos | CPRS, MINI, MMSE y GAF | DSM-IV | FE: 10% (13,8% M > 4,5% H) | Nivel I/moderada | |||
| Autores/país | Muestra | Edad | Trast. mental | Instrumento | Criterio diagnóstico | Resultados | Evidencia/calidad | |||
|---|---|---|---|---|---|---|---|---|---|---|
General | A (lifetime) vital | B (12 meses) año | C (actual) current | |||||||
| Dong et al. (2014), Estados Unidos | 3.159 adultos mayores chinos de la comunidad (obtenida del estudio PINE 2011/2013) | 60+ años | Ansiedad | HADS-A | NE | TA: 8,5% (4,6% leve; 2,7% moderada y 1,1% severa); +f: 65-69 años (23%), M (74%), de 7-12 años de educ. (36%); casados (62,4%) y con 2-3 hijos (51,5%) | Nivel I/moderada | |||
| Zhang et al. (2015), Francia | 1.974 personas de la comunidad (obtenido del estudio ESPRIT) | 65+ años | TAG | MINI, Entrevista psiquiátrica normaliz., MMSE, Set-Test de Isaacs, Benton Visual Retention Test, TMT (A y B), Gospel Oak y Cuest. de autorreporte (Ritchie, 2009) | DSM-IV | 11% para TAG (24,6% de inicio tardío, 1.er episodio después de los 50) | Actual de 6 meses: 4,6%. 2,2 veces +f en M que en H (6 vs. 2,7%) | Nivel I/moderada | ||
| Andreas et al. (2016), Estudio MentDis_ICF65+ Italia (Ferrara), España (Madrid), Inglaterra (Londres y Canterbury), Alemania (Hamburgo), Israel (Jerusalén) y Suiza (Ginebra) | 3.142 sujetos de la comunidad | 65-84 años | Trastornos mentales | CIDI65+, MMSE | DSM-IV | . | Todos: TEPT (2,5%; −f) y FSi (16,7%; +f) Ferrara: FSi (11,6%; −f) y TA (20,1%; −f) Londres: Ag (15,1%; +f), TdP (7,5%; +f) y TA (32,6%; +f) Madrid: TdP (1,3%; −f), TEPT (0,3%; −f) y FSi (21,5%; +f) Jerusalén: Ag (4,1%; −f) y TEPT (8,4%; +f) | Todos: TEPT (1,4%; −f) y FSi (9,2%; +f) Ferrara: Ag (1,9%; −f) y FSi (6,8%; -f) Londres: Ag (7,4%; +f), TdP (5,4%; +f) y TA (20,8%; +f) Madrid: TdP (1,1%; −f), TEPT (0%; −f) y FSi (12,7%; +f) Jerusalén: TEPT (5,9%; +f) | Todos: TdP (1%; −f) y FSi (6,6%; +f) Hamburgo: Ag (4,9%; +f) y TdP (1,4%; +f) Ferrara: Ag (1,5%; −f) y FSi (5%; −f) Londres: FSi (7,6%; +f) y TA (13,4%; +f) Madrid: TdP (0,4%; −f) y TEPT (0%; −f) Ginebra: TA (7,8%; −f) Jerusalén: TEPT (5,6%; +f) | Nivel I/moderada |
| Autores/país | Muestra | Edad | Trast. mental | Instrumento | Criterio diagnóstico | Resultados | Evidencia/calidad | |||
|---|---|---|---|---|---|---|---|---|---|---|
| General | A (lifetime) vital | B (12 meses) año | C (actual) current | |||||||
| Lamoureux-Lamarche et al. (2016)45, Canadá | 1.765 adultos mayores de la comunidad (obtenido del estudio ESA 2011-2013) | 65+ años | TEPT | PTSS, K-10, GAD-7, MMSE, versión adaptada de la EQ-5D-3L, EQ-Visual Analog Scale y la Escala de Satisfacción con tu vida | DSM-IV | Prevalencia durante 6 meses: 11% | Nivel I/moderada | |||
| Ausín et al. (2017), España | 555 personas de la comunidad (del estudio/proyecto MentDis_ICF65+) | 65-85 años | Trastornos mentales | CIDI65+ | DSM-IV-TR | TA: 29,51%. FE 21,64%; Ag 9,99% y TdP 1,37%. ↓con la edad. M>H | TA: 18,39%; FE 12,75%; Ag 4,39% y TdP 1,18%. ↓con la edad. M>H | TA: 11,27%. FE 7,17%; Ag 2,85% y TdP 0,38%. ↓con la edad. M>H excepto en TdP | Nivel I/moderada | |
| Abstract | ||||||||||
| Rosen et al. (1989), Estados Unidos | 42 pacientes (veteranos de Vietnam) | NE | TEPT | Entrevista Dx estructurada (2.° examinador ciego a la Hª de combate) | DSM-III | 54% | 27% | Nivel II/alta | ||
| Kuch y Cox (1992)44, Alemania | 124 sobrevivientes del holocausto (libres de trast. bipolar, TOC y síndrome orgánico cerebral) | NE | TEPT | NE | DSM-III-R | 46% (los del campo de concentración tuvieron más sintomatología y 3 veces más propensión al TEPT que los que no estuvieron) | Nivel I/moderada | |||
| Hermann y Eryavec (1994), Estados Unidos | 62 residentes en un centro de CLP de veteranos | Edad media de 74,2 años | TEPT | NE | NE | 23% (57% síntomas crónicos) | Nivel II/alta | |||
| Autores/país | Muestra | Edad | Trast. mental | Instrumento | Criterio diagnóstico | Resultados | Evidencia/calidad | |||
|---|---|---|---|---|---|---|---|---|---|---|
| General | A (lifetime) vital | B (12 meses) año | C (actual) current | |||||||
| Engdahl et al. (1997), Estados Unidos | 262 excombatientes de la IIGM y de la guerra de Corea | NE | TEPT | Entrevistas de Dx y pruebas de psicodiagnóstico | DSM | 53% del total de la muestra y 84% en el grupo + gravemente traumatizado (prisioneros de guerra) | 29% del total (59% del grupo más gravemente traumatizado) | No hay datos suficientes | ||
| Van Zelst et al. (2003)47, NE. | 422 sujetos de la comunidad | NE | TEPT | Entrevista Dx psiquiátrica | NE | 0,9% | Nivel I/moderada | |||
| Trollor et al. (2007), Australia | 1.792 sujetos de la comunidad (obtenidos de la NMHWS) | 65+ años | Trastornos mentales | CIDI y otros instrumentos de cribado | CIE-10 y DSM-IV | M > H en tasas de TAG | M > H en tasas de TAG | Nivel I/moderada | ||
| Karlsson et al. (2009)43, Suecia | 914 mayores no dementes de la comunidad (70 años: 338 M y 224 H; 78+ años: 352 M) | 70+ años | FS | Exámenes psiquiátricos estructurados: CPRS, MINI, GAF y MMSE | DSM-IV | 1,9% (N=17) | Nivel I/moderada | |||
| Börjesson-Hansson et al. (2011), Suecia | 338 sujetos (vivían en centros comunitarios y en hogares de ancianos: 263 M y 75 H) | 95 años | Trastornos mentales | CPRS y pruebas cognitivas (aplicada por psiquiatras) | DSM-III-R | TA: 4% (95 cumplidos) y 9% (95 aún no cumplidos) | Nivel II/moderada | |||
Instrumentos:
ADL: Cuestionario de las actividades de la vida diaria (Katz et al., 1963); AGECAT: Examen geriátrico para taxonomía asistido por computadora; CES-D: Escala de Depresión del Centro de Estudios Epidemiológicos; CIDI: Entrevista Diagnóstica Internacional Compuesta; CIDI65+: Versión adaptada y sensible a la edad de la Entrevista Diagnóstica Internacional Compuesta (CIDI); CIS: Clinical Interview Schedule; CIS-R: Clinical Interview Schedule-Revised; CPRS: Escala de Evaluación Psicopatológica Comprensiva; DIS: Entrevista Diagnóstica Programada; EADG: Escala de Ansiedad y Depresión de Goldberg; EQ-5D-3L: instrumento estandarizado para medir el estado genérico de salud; ESA-Q: Encuesta de la Salud de la Tercera Edad, Cuestionario de Diagnóstico; GAD-7: Cuestionario de cribado para el trastorno de ansiedad generalizada; GAF: Evaluación Global de Funcionamiento; GDS: Escala de Depresión Geriátrica (Yesavage); GHQ-28: Cuestionario de Salud General-28 ítems; GMS: Estado Mental Geriátrico (Saz-Copeland); HADS-A: Escala hospitalaria de ansiedad y depresión; IADL: Cuestionario de las actividades instrumentales de la vida diaria (Lawton, 1988); K-10: Cuestionario corto de cribado para la detección de depresión; LASA: Estudio Longitudinal de Envejecimiento Ámsterdam; MEC: Mini Examen Cognoscitivo; MentDis_ICF65+: Estudio epidemiológico de los trastornos mentales en personas de 65 a 85 años de edad en varias ciudades europeas; MINI: MINI Entrevista Neuropsiquiátrica Internacional; MMSE: Mini-examen del estado mental de Folstein; NPI: Inventario Neuropsiquiátrico de Cummings; PTSS: Escala de estrés post-traumático, desarrollada por Preville et al. (2014); SCAN: Listas para la evaluación clínica en neuropsiquiatría; SCID-I: Entrevista clínica estructurada para los trastornos del eje I del DSM-IV; TMT (A y B): Trail Making Test, partes A y B; WHODAS-II: Programa de Evaluación de la Discapacidad 2.0 de la Organización Mundial de la Salud; WMH-CIDI: Entrevista Diagnóstica Internacional Compuesta.
Alteraciones:
Ag: agorafobia; Ag.s/TdP: agorafobia sin trastorno de pánico; FE: fobia específica; FS: fobia social; FSi: fobia simple; TA: trastorno de ansiedad; TAG: trastorno de ansiedad generalizada; TdP: trastorno de pánico; TEPT: trastorno de estrés postraumático; TOC: trastorno obsesivo compulsivo.
Estudios:
AGED: Amsterdam Groningen Elderly Depression; CCHS 1.2: Encuesta de Salud de la Comunidad Canadiense: Salud Mental y Bienestar; ESA 2005-2006: Encuesta de la Salud de la Tercera Edad, realizada en 2005-2006; ESA 2005-2008: Encuesta de la Salud de la Tercera Edad, realizada en 2005-2008; ESA 2011-2013: Encuesta de la Salud de la Tercera Edad, realizada en 2011-2013; ESPRIT: Estudio de trastornos neuropsiquiátricos en ancianos franceses de la comunidad; H70: Estudio de Cohorte de Nacimiento H70 en Gothenburg, Suecia, obtenido del Registro de población sueca con base en la fecha de nacimiento; HADS-A: Escala Hospitalaria de Ansiedad y Depresión; MentDis_ICF65+: Estudio epidemiológico de los trastornos mentales en personas de 65 a 85 años de edad en varias ciudades europeas; NCS-R: Replicación de la Encuesta Nacional de Comorbilidad; NLAAS 2002-2003: Estudio Nacional Latino y Asiático Americano, realizado en 2002-2003; NMHWS: Encuesta Nacional Australiana de Salud Mental y Bienestar; NSAL: Encuesta Nacional de la Vida Americana; PINE 2011/2013: Estudio de la población de mayores chinos en Chicago 2011/2013; PPSW: Estudio Prospectivo de Población de Mujeres, obtenido del Registro de población sueca con base en la fecha de nacimiento.
Otras:
+f: más frecuente; −f: menos frecuente; CIE-10: Clasificación Estadística Internacional de Enfermedades y Problemas Relacionados con la Salud. Décima versión; CLP: cuidados a largo plazo; DSM: Manual Diagnóstico y Estadístico de los Trastornos Mentales; DSM-III: Manual Diagnóstico y Estadístico de los Trastornos Mentales. Tercera edición; DSM-III-R: Manual Diagnóstico y Estadístico de los Trastornos Mentales. Tercera edición, revisado; DSM-IV: Manual Diagnóstico y Estadístico de los Trastornos Mentales. Cuarta edición;
DSM-IV-TR: Manual Diagnóstico y Estadístico de los Trastornos Mentales, Cuarta edición, revisado; DSM-V: Manual Diagnóstico y Estadístico de los Trastornos Mentales. Quinta edición; Dx: diagnóstica, diagnóstico; H: hombres; Hª: historia;
Han: hombre anglófono; HFr: hombre francófono; IC: intervalo de confianza; IIGM: Segunda Guerra Mundial; M: mujeres; NE: no especificado; SE: socioeconómico.
De los 36 estudios, la mayoría de ellos fueron realizados en Norteamérica (n = 17, n = 9 en Canadá y n = 8 en Estados Unidos). Un número similar de investigaciones (n = 14) fueron realizadas en varios países de Europa, con España, Suecia o Países Bajos como los países que más aportaron (n = 3 en cada caso). Cabe resaltar 3 artículos cuya población implica a varios países a la vez4,5,19 y tienen en cuenta varios continentes (Europa, América y Asia).
La mayoría de los estudios utilizados en esta revisión fueron realizados entre los años 2006 y 2011 (n = 20). El artículo más antiguo utilizado es del año 198928 mientras que el más actual es del 20178.
En cuanto a la procedencia y al tamaño de la muestra, esta revisión consta de una gran variación. El 80,55% de los estudios (n = 29) proviene de muestras que viven en la comunidad. El de Prina et al.19, con 15.021 sujetos mayores de 65 años, es el que cuenta con la muestra más amplia revisada. Por el contrario, el estudio que tiene el menor número de sujetos es el de Benabarre et al.20, el cual consta de 293 personas. En cuanto a los estudios con muestras de sujetos institucionalizados (n = 4), el estudio de Smalbrugge et al.29 es el que mayor tamaño de muestra tiene (333 personas), mientras que el que menor número de sujetos tiene es el de Rosen et al.28, con 42 personas. También se encontró un estudio30 en el que la muestra combina población de la comunidad con institucionalizada y está constituida por 338 sujetos.
De los 36 artículos del total, el 58,33% de ellos (n = 21) usaron como fuente de información para la muestra otras encuestas. Y entre ellos, el más utilizado fue la Encuesta de Salud de la Comunidad Canadiense: Salud Mental y Bienestar o el CCHS 1.2 (n = 4), seguido por la Encuesta de la Salud de la Tercera Edad o ESA 2005-200612,27, la ESA 2005-200821,31 y la Replicación de la Encuesta Nacional de Comorbilidad o NCS-R9,16, con un 9,52% en cada caso (n = 2).
La edad de inicio de los TA de los participantes osciló de los 16 años en adelante, pero la mayoría de los estudios de esta revisión tuvieron como edad de inicio los 65 (n = 11). La segunda más frecuente (n = 5) empieza a los 55.
Con relación al tipo de alteración estudiada, se vio una disparidad en los términos empleados para hacer referencia a los trastornos. Los autores utilizaron términos como patología psíquica, trastorno mental, trastorno psiquiátrico, del DSM-IV, trastorno psicológico para hacer referencia a la misma situación: todos ellos conforman el 33,33% de los artículos de esta revisión (n = 12). También es necesario mencionar que solo en 3 de los artículos el objetivo fue exclusivamente el estudio los TA9,18,22 mientras que en el resto se exploraron además otros trastornos y que los trastornos que con menos frecuencia se estudiaron (n = 1 en cada caso) fueron la agorafobia26, el trastorno de pánico32 y el trastorno de ansiedad generalizada25.
En función del instrumento utilizado en la evaluación, la mayoría de los estudios de la revisión utilizaron una variante de la Entrevista Diagnóstica Internacional Compuesta (WMH-CIDI, Organización Mundial de la Salud de 1990, n = 10; CIDI65+, n = 2; n total = 12) o una variante de la Mini-Entrevista Neuropsiquiátrica Internacional (MINI33, n = 3; MINI ver. francesa34, n = 1; n total = 4). Otros de los instrumentos más empleados fue la Encuesta de la Salud de la Tercera Edad-Cuestionario Diagnóstico (ESA-Q; n = 412,21,27,31). Para realizar un screening cognitivo y saber si la persona podía responder a un cuestionario diagnóstico, se utilizó sobre todo el Mini Examen del Estado Mental (MMSE35, n = 7).
En función del criterio diagnóstico, en esta revisión el criterio más frecuentemente utilizado es el Manual Diagnóstico y Estadístico de los Trastornos Mentales, 4.ª edición o DSM-IV (n = 22). Mientras que el criterio diagnóstico más antiguo utilizado es el DSM-III (n = 218,28) y, por el contrario, el más actual es el DSM-IV-TR (n = 18).
En cuanto a la calidad y fuerza de los estudios de la revisión, la mayoría de ellos (88,89%, n = 32) mostraron nivel I y moderado de calidad; es decir, la muestra fue aleatorizada, pero los grupos no son necesariamente equivalentes, aunque sí que intentaron limitar los factores de confusión. El 8,33% (n = 3) mostró un nivel II de calidad —2de ellos de nivel alto28,36—, mientras que el restante30 mostró un nivel moderado. Es decir, dichas publicaciones son de tipo cuasiexperimental, ya que las muestras estudiadas carecen de aleatorización. Dos de estos artículos, al tener también calidad alta, presentan investigadores ciegos a la condición existente: asignación de grupos. El artículo restante presenta calidad moderada, dado que los criterios de selección de la muestra son claros, se describen los principales detalles de los métodos y utiliza al menos una herramienta de medición válida y confiable (CPRS y pruebas cognitivas).
A continuación, se detallan los resultados en función de cada tipo de prevalencia (vital, 12 meses, actual).
Prevalencia vitalLa prevalencia vital de los TA muestra una alta heterogeneidad entre los resultados obtenidos. Van desde un 13,23%11 hasta un 32,6% (Londres)5. Pero esta heterogeneidad en los resultados disminuye cuando se comparan por países. Por ejemplo, 2estudios realizados en Estados Unidos muestran tasas de prevalencia en TA de 15,316 y 13,23%11. Caso parecido se da en 2estudios realizados en población española, en los que se obtienen 29,518 y 29,3%5.
En cuanto a las variables sexo y edad, el ser mujer es uno de los factores que se relaciona más con los TA8,11,14. Por el contrario, se da una correlación negativa entre edad y prevalencia8,11,14.
Prevalencia de 12 mesesLas tasas de prevalencia de 12 meses de los TA siguen el mismo patrón encontrado en las prevalencias de vida, es decir, gran variabilidad en los resultados. Estos van desde mínimos de 3,6%4 hasta máximos de 20,8% (Londres)5.
En cuanto a las variables sexo y edad, varios estudios8,18 detectan el ser mujer como uno de ellos. Incluso se llega a concluir que las mujeres tienen el doble de riesgo de padecer un TA que los hombres18. Por otro lado, varias investigaciones encontraron una correlación negativa entre la edad y la prevalencia de ansiedad8,9,14. Solo en uno de los estudios se presentó un ligero aumento de la prevalencia a partir de los 85 años9.
Por otra parte, en cuanto a la agorafobia, en el estudio realizados por McCabe et al.26 se obtuvo una prevalencia mayor en hombres que en mujeres (0,4 y 0,35%, respectivamente).
En cuanto a la fobia social, mientras que algunos estudios encuentran este trastorno como el más frecuente37, otros, por el contrario, concluyen que es el que con menos frecuencia se presenta31.
Prevalencia actualLos TA tienen unas tasas de prevalencia actuales que van de 7,8% (Ginebra)5 a máximos de 14,2-29,4%13.
En cuanto a las variables sexo y edad, en estudios como el de Ausín et al.8 se detecta que las mujeres tienen mayor prevalencia que los hombres, salvo una excepción: el trastorno de pánico. En ese mismo estudio se concluye que existe una correlación negativa entre la prevalencia de TA y la edad.
En cuanto al trastorno de estrés postraumático, las tasas de prevalencia están comprendidas entre el 1,45 y el 1,9%22. Si bien hay similitud, se puede apreciar más heterogeneidad en el estudio de Andreas et al.5, puesto que las tasas van desde el 0,7% en Ferrara hasta el 5,6% en Jerusalén. En un estudio realizado en población de veteranos de guerra38, se encontró que un 29% de la muestra presentaba este trastorno, y que esta prevalencia aumentaba a más de la mitad de la muestra (59%) cuando se trataba del grupo que había vivido la situación más aversiva.
DiscusiónSe realiza una revisión sistemática de los estudios de los últimos 20 años acerca de la prevalencia de los TA en las personas mayores de 65 años. Esta revisión pone de manifiesto que los estudios muestran resultados variables en la tasa de prevalencia de los TA, que oscilan entre un 0,1 y un 17,2%. Si bien hay estudios que obtienen prevalencias similares en cuanto a TA15,19,29, hay otras investigaciones en las que se obtienen resultados muy diferentes (0,1% en Daxing, China19; 15,7% en Huesca, España20). Analizando las posibles razones de esta alta heterogeneidad se pueden detectar aspectos importantes en las investigaciones que podrían explicar los motivos: diversos aspectos metodológicos y, principalmente, la cultura. En el ejemplo antes señalado, hay que decir que España y China son 2países con culturas muy diferentes entre sí. En los países asiáticos, la mayoría de los valores y creencias culturales tradicionales tienden a estigmatizar los problemas de salud mental37 por lo que el demostrar malestar psíquico es una muestra de debilidad, lo que provoca que se tienda a no expresar, con su consiguiente correlato en las prevalencias.
Las grandes diferencias que se encuentran en los datos de prevalencia del TA en personas mayores pueden deberse a que los distintos estudios emplean diseños muy diversos y al uso de diferentes metodologías (distintos instrumentos, diferentes definiciones de persona mayor y distintas poblaciones). Por otro lado, escasean los estudios cros-culturales con muestras amplias.
De los estudios analizados solo uno (el Estudio MentDis_ICF65+, Salud y bienestar de las personas entre 65 y 85 años en Europa5) emplea una entrevista diagnóstica adaptada a la población mayor (CIDI65+) según criterios del Manual Diagnóstico y Estadístico de los Trastornos Mentales, utilizando una muestra amplia y representativa de personas mayores de 65 años.
En cuanto a las tasas obtenidas en los estudios de prevalencia de 12 meses de los TA, estudios recientes han encontrado tasas del 18,398 y del 17,2%5, mientras que otros estudios obtuvieron tasas bastante más bajas (3,64; 637 y 5,6%12,31). Si analizamos los estudios en los que se obtuvieron mayores y menores prevalencias, se puede comprobar que en los estudios en los que se obtuvieron bajas prevalencias se utilizaron instrumentos como el WMH-CIDI o el ESA-Q, además de que la muestra estaba compuesta por personas mayores de 65 años o hasta edades muy avanzadas, como 94 años37. Mientras que en los 2estudios en los que se hallaron prevalencias más altas5,8 se empleó la entrevista CIDI65+ (adaptada a población mayor de 65 años) y, además, la muestra estaba compuesta por una franja de edad determinada (65-85 años), la cual no recogió información de población muy mayor (mayores de 85 años).
Esta misma situación se presenta en algunos estudios sobre la prevalencia de 12 meses de la agorafobia5,8,26,31 y sobre la prevalencia de 12 meses del TOC (1,5%12,27,31 y 0,6%18).
Las discrepancias entre las prevalencias de los estudios pueden deberse a diferencias reales entre las muestras de personas estudiadas, pero, como ya señalamos, gran parte de ellas probablemente estén relacionadas con las diferencias metodológicas en las investigaciones.
En cuanto a las variables sexo y edad, la mayoría de los estudios menciona que las mujeres tienen mayor prevalencia de TA. El hecho de que ser mujer sea un factor de riesgo en estos casos puede estar relacionado con que las mujeres experimenten un mayor estrés, asociado a su rol social y que, especialmente en los países de ingresos bajos y medianos, pueden tener menos oportunidades de escapar, evitar y modificar un ambiente estresante19. Otros motivos podrían estar relacionados con el rol de cuidador informal de personas dependientes que recae, en la mayoría de los casos, en las mujeres mayores.
Por otro lado, cabe resaltar que en la mayoría de los estudios se detecta una correlación negativa entre la edad y la prevalencia de los TA8,11,14,39,40. Ante ello, es vital el descubrir si esta situación se da porque en realidad existe esa correlación negativa o si es que puede deberse a otros factores como diferencias existentes en la expresión de la ansiedad en función de la edad. Otra posible explicación para esta disminución está relacionada con problemas metodológicos, gran parte de ellos vinculados con los instrumentos de evaluación. Dentro de todos los estudios revisados cabe mencionar el uso de la entrevista diagnóstica CIDI65+, que es un instrumento adaptado a las características especiales de las personas mayores de 65 años. Esa podría ser una de las razones por las cuales se obtienen tasas elevadas en los estudios que emplean este instrumento5,8. Por ello, se hace hincapié en la necesidad de seguir mejorando los instrumentos de evaluación, tanto en su construcción como en su adaptación. También es importante hacer referencia a la ligera subida en las tasas de prevalencia a partir de los 85 años encontrada en un estudio9, en especial, porque en algunas investigaciones se deja de lado a esta población más mayor. Es fundamental intentar incorporar esta población, principalmente por los cambios que se observan en la pirámide poblacional. Asimismo, es importante señalar que en gran parte de los estudios no solo se excluye a la población más mayor sino también a las personas con algún tipo de déficit cognitivo, a las que viven en residencias de ancianos, a las personas sin hogar, etc., las cuales podrían aumentar las tasas de prevalencia de algunos trastornos. Ante este panorama, el objetivo deber ser tratar de que los estudios futuros incluyan a estas poblaciones, pero siempre haciendo las modificaciones pertinentes y adicionales antes señaladas y que son tan necesarias en el proceso de evaluación diagnóstica.
Los porcentajes de trastornos mentales en la población mayor son impactantes y más elevados que los encontrados en los estudios con población general (en el estudio europeo realizado por Alonso et al.4 encuentran que el 6% de las personas de población general había presentado algún TA en el último año). Muchas de estas personas no saben que la presentan, dado que la relacionan con algo pasajero o incluso la consideran como parte del envejecimiento normal. Esta revisión pone de relieve que, cuando se utilizan muestras representativas de personas mayores de 65 años y se evalúa el TA con instrumentos adecuados, la tasa de prevalencia de estos trastornos en los mayores es mucho más alta de lo que se creía, con cifras que alcanzan una tasa de prevalencia anual del 20,8%. Este hecho pone de relieve que, si se tienen en cuenta las tasas de prevalencia de los trastornos mentales señaladas en estudios que infrarrepresentan a las personas mayores de 65 años y que utilizan instrumentos diagnósticos no adaptados a esta población, puede existir el riesgo de que se infradetecten estos problemas en las personas mayores de 65 años y que la planificación de recursos sanitarios para atender a estas personas no sean suficientes, y, consecuentemente, las personas mayores de 65 años con problemas de ansiedad estén infratratadas.
Estas cifras ponen de manifiesto la carga que supone esta realidad para los familiares y para los profesionales. Datos recientes revelan que solo el 7% de las personas mayores de 65 años y el 11% de las que tienen un trastorno mental han utilizado un servicio debido a un problema de salud mental en los últimos 12 meses41, y que la barrera más frecuente para el uso de los servicios es la creencia personal «puedo resolver mis problemas por mí mismo». Esta creencia tiene que ver, por un lado, con el estigma internalizado (autoestigma) que tienen las personas mayores sobre su problema de salud mental, que puede llevarlas a no solicitar ayuda profesional. Y, por otro lado, con el propio estigma que pueden tener los profesionales sociales y sanitarios hacia el trastorno mental de las personas mayores, y que puede conllevar una infradetección y, consecuentemente, un infratratamiento. Si añadimos a este estigma social y personal (autoestigma) que sufren las personas con un trastorno mental el estigma asociado a la edad (edadismo) y una posible discriminación de género en el caso de las mujeres, nos encontramos con que muchas personas pueden estar sufriendo un doble o triple estigma que las excluye de la participación social. Algunos ejemplos de actitudes estigmatizantes hacia las personas mayores con un trastorno mental son, por ejemplo42, la noción edadista de que las personas mayores son inflexibles e incapaces de cambiar, lo que refuerza las creencias en la población general y en los profesionales de que los trastornos mentales en este grupo de edad son incurables, o el hecho de que la psiquiatría y los servicios de salud mental se consideren estigmatizantes por la población de mayor edad, por lo que son menos utilizados por ellos.
Por último, consideramos imprescindible que los profesionales combatamos las actitudes estigmatizantes para detectar a todas las personas mayores que presentan un TA y que no solicitan ayuda. En el caso de los TA en las personas mayores existe el prejuicio de que todas las personas mayores tienen miedos, por lo tanto, se detectan en menor medida y se tratan menos los trastornos de ansiedad. Con respecto al trastorno de estrés postraumático, las consecuencias del trauma temprano a menudo no se reconocen, lo que supone otro ejemplo de cómo las personas mayores a menudo se perciben sin historia clínica detrás42.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.