detectar los problemas que presentan los cuidadores principales de personas con demencia en domicilio, el grado de tolerancia a éstos y la frecuencia con que éstos supondrían un factor de alivio si se solucionasen.
Material y métodosestudio analítico de 6 meses de duración que incluye a cuidadores de pacientes con demencia que ingresan en la unidad de agudos de geriatría. Las variables analizadas fueron: filiación del paciente, años de evolución de la enfermedad, filiación del cuidador y listado de problemas de Sanford. El estudio se realizó con el programa SPSS 12.0.
Resultadosse estudió a 82 cuidadores entrevistados, con una edad media±desviación estándar (DE) del paciente=82,87±5,94 años; el 61% eran mujeres. Los años de evolución de la enfermedad fueron 3,47±2,18 años, los cuidadores tenían una edad de 65,71±13,78 años, el 83% eran mujeres y el 51,2% eran hijas. Los problemas más frecuentes fueron: incontinencia de orina, imposibilidad para vestirse e imposibilidad para lavarse. Los factores de alivio más frecuentes fueron: imposibilidad de levantarse de la cama, imposibilidad de acostarse en la cama, falta de fuerzas e imposibilidad de dejar al paciente una hora solo. Los problemas peor tolerados eran: imposibilidad de dejar al paciente una hora solo, imposibilidad de acostarse en la cama, imposibilidad de levantarse de la cama, agitación nocturna, falta de fuerzas y conducta peligrosa.
Conclusioneslos problemas más frecuentes son los relacionados con la dependencia para las actividades básicas de la vida diaria; son peor tolerados los trastornos de conducta y los que requieren esfuerzo físico.
to detect the problems presented by the caregivers of people with dementia living at home and their degree of tolerance to these problems and identify which problems, if solved, would lead to the greatest relief.
Material and methodswe performed a 6-month analytical study on the caregivers of patients with dementia admitted to a short-term geriatric unit. The variables gathered were patients’ and caregivers’ demographic data, time since onset of dementia, and Sanford's list of problems. The data were analyzed using the SPSS 12.0 package.
Resultseighty-two caregivers were interviewed. The mean age of the patients was 82.87 years (SD 5.94) and 61% were women. Time since onset was 3.47 years (SD 2.18). Caregivers’ mean age was 65.71 years (SD 13.78) and 83% were women (51.2% daughters). The most frequent problems were urinary incontinence, inability to get dressed, and inability to wash unaided. The most frequent problems that, if solved, would lead to relief were inability to get out bed unaided, inability to get into bed unaided, lack of strength, and impossibility of leaving the patient alone for 1 hour. The most poorly tolerated problems were the impossibility of leaving the patient alone for 1 hour, inability to get into bed unaided, inability to get out bed unaided, nocturnal agitation, lack of strength, and dangerous behavior.
Conclusionsthe most frequent problems were those related to dependency for basic activities of daily living. The most poorly tolerated problems were those requiring physical strength and behavioral problems.
En España, la enfermedad de Alzheimer, el tipo de demencia más frecuente, afecta a 500.000 personas. Segúndatos proporcionados por la II Asamblea Mundial sobre envejecimiento, se estima que más del 60% de los pacientes no está diagnosticado1.
Consideramos necesario definir en qué consiste ser cuidador principal y cuáles son las actividades habituales que éstos han de desempeñar de una forma no remunerada y sin haber recibido previamente una formación específica en la mayoría de los casos.
Los cuidadores principales son personas que, por diferentes motivos, dedican gran parte de su esfuerzo a permitir que otras personas puedan desenvolverse en su vida diaria (en el contexto concreto en el que se enmarca nuestro estudio son ancianos con demencia), ayudándoles a adaptarse a las limitaciones de carácter físico, mental, social o funcional que su enfermedad les impone2.
El cuidado íntegro de una persona con demencia implica gran dedicación y esfuerzo3, y engloba tareas domésticas, tareas de cobertura de actividades básicas de la vida diaria, resolución de actividades instrumentales, tareas administrativas, supervisión de medicación y visitas médicas, trámites legales, solución de continuas demandas y necesidades del paciente, etc.4. Requiere también la resolución de situaciones conflictivas como episodios de agitación, caídas y problemas derivados de alteraciones conductuales. Todas estas actividades están englobadas en una situación en la que se está asumiendo una enfermedad o ya se ha asumido y constantemente se están viviendo una serie de cambios del ser querido relacionados con la demencia que no siempre son fáciles de entender y la mayoría de las veces son muy duros y desconcertantes.
La razón por la que una persona llega a ser cuidadora principal de otra depende de cada caso y de cada situación familiar; la regla general es la ausencia de acuerdo explícito4. Los mensajes transmitidos por la sociedad y la educación a lo largo de los años asentaron la idea de que la mujer está mejor preparada para proporcionar cuidados. Actualmente estamos asistiendo al cambio cultural y generacional, en el contexto social de la incorporación de la mujer al mundo laboral, en el que cada vez observamos más la excelencia de los cuidados proporcionados por varones6,7.
En este contexto, es asumible la aparición de problemas derivados del cuidado de los pacientes con demencia; tras la revisión de estudios previos que tratan estos aspectos, y basándonos en nuestra labor asistencial diaria, conocemos factores, bien derivados de la propia enfermedad (incapacidad funcional para las actividades de la vida diaria, síntomas conductuales, fallo cognitivo evolucionado8), o bien relacionados con la historia personal y social del cuidador (sexo femenino, edad madura, nivel de estudios y socioeconómico bajos, escaso apoyo social2,3,8), que pueden desencadenar la sobrecarga del cuidador y el deterioro de los cuidados que éste presta, así como de su salud (problemas físicos por esfuerzo y psíquicos tipo ansiedad y depresión9). También conocemos la dificultad que muchos cuidadores presentan para reconocer las dificultades y los problemas derivados de tan ardua labor10.
Nuestros objetivos son describir el perfil de los pacientes con demencia y el de sus cuidadores; detectar los problemas fundamentales de ambos grupos y el grado de tolerancia a esos problemas por parte de los cuidadores; describir aquellos que más frecuentemente son definidos por los cuidadores como factores de alivio y analizar la frecuencia de utilización de los recursos asistenciales, así como la utilidad que los cuidadores les encuentran.
MATERIAL Y MÉTODOSEstudio analítico prospectivo realizado en el Hospital Geriátrico San Jorge durante los últimos 6 meses del año 2005. Los criterios de inclusión fueron: cuidadores principales de pacientes con demencia ingresados en la unidad de agudos, residentes en domicilio y cuya evolución de la enfermedad es mayor de un año, sin ser condición necesaria que el cuidador conviva con el paciente. Los criterios de exclusión fueron: ser cuidador contratado, negativa a colaborar e incomprensión de las preguntas.
Dos médicos residentes de cuarto año realizaron las entrevistas en horario de tarde para facilitar la presencia del cuidador principal. El protocolo de evaluación consistía en una ficha que incluyó las siguientes variables:
- –
Paciente: datos de filiación (edad y sexo), situación funcional previa al ingreso (índice de Barthel11), situación cognitiva (MEC Lobo12, realizado siempre tras la estabilización del proceso agudo, para evitar sesgos por mal estado del paciente) y tipo de demencia, años de evolución desde el diagnóstico, motivo del ingreso actual y días desde el ingreso hasta el momento de la entrevista.
- –
Cuidador: datos de filiación (edad y sexo), grado de parentesco, tiempo en meses como cuidador principal, convivencia con el familiar, ocupación laboral y toma de psicofármacos (sin diagnóstico psiquiátrico previo).
- –
Listado de problemas de Sanford: diseñado y validado por Sanford8 en 1975. Consta de 3 apartados de problemas: I: relativos a la enfermedad, II: relativos al propio cuidador y III: relativos a las condiciones ambientales. El cuidador ha de leer él mismo el cuestionario y marcar primero los problemas que encuentra en el cuidado de su familiar; posteriormente se le pide que de los que ha marcado seleccione los que consideraría un factor de alivio. Sanford no da una definición exacta de lo que es un factor de alivio pero sugiere indicar a los cuidadores que de los problemas del listado que han marcado señalen cuál o cuáles ya no pueden sobrellevar y necesitan de una solución inmediata, diferenciándolos así de los problemas que todavía son tolerables y no necesitan solución inmediata. Se entiende por factor alivio aquel problema intolerable y difícil de manejar en casa que sería necesario solucionar para que el manejo de la situación fuese más llevadero, y aumentara así la calidad de vida del cuidador y la del en fermo. El grado de tolerancia se obtiene posteriormente aplicando la siguiente fórmula:
- –
Utilización de recursos; recursos valorados: ayuda a domicilio, teleasistencia y centros de día. Se les pregunta si cuentan con alguna de estas ayudas, de manera estructurada: «¿Tiene ayuda a domicilio?, ¿tienen contratado servicio de teleasistencia?, ¿acude su familiar a un centro de día?»; las posibles respuestas son sí o no. En caso de que la respuesta sea afirmativa, se valora la eficacia del recurso, es decir, si la utilización del éste les resulta útil preguntándolo de la siguiente manera: «¿La ayuda a domicilio le ha resultado útil a la hora de mejorar la atención a su familiar?, ¿le ha parecido útil la ayuda recibida por el servicio de teleasistencia en caso de haberlo tenido que utilizar?, ¿le resulta útil que su familiar acuda diariamente entre semana al centro de día?». Las posibles respuestas a estas preguntas eran sí o no.
El análisis descriptivo se realizó calculando las medias y los rangos de las variables cuantitativas y las frecuencias de las variables cualitativas.
Posteriormente, se realizó un análisis relacionando la toma de psicofármacos por parte del cuidador principal y diferentes variables, utilizando la prueba de la χ2 en las variables cualitativas y la prueba de la t de Student en las variables cuantitativas.
RESULTADOSDe los 104 cuidadores de pacientes con demencia que vivían en domicilio, se excluyó a 22 (7 eran cuidadores remunerados, 8 se negaron a colaborar y 7 no entendían la dinámica de la entrevista). Se incluyó, por tanto, a 82 cuidadores.
Los motivos fundamentales de admisión en nuestra unidad fueron: 22 pacientes ingresaron por infección respiratoria no complicada, 19 por infección del tracto urinario, 13 por descompensación cardíaca, 10 por neumonía complicada, 9 por trastornos cerebrovasculares agudos y otros 9 por alteraciones conductuales. El tiempo medio±desviación estándar transcurrido desde el ingreso hasta realizar la entrevista fue de 10 ±2,5 días.
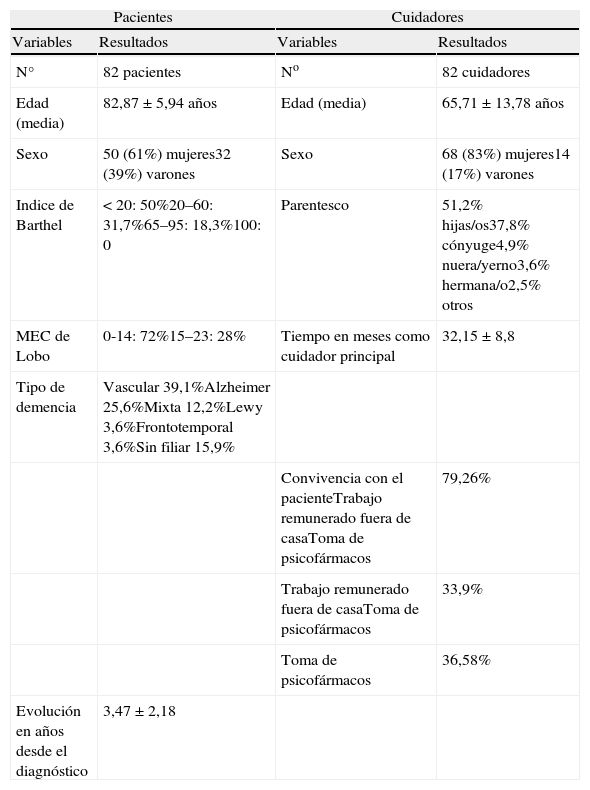
En la tabla 1 se describen las características de la muestra. Respecto a la utilización de recursos sociales, el 80,4% cuenta con ayuda domiciliaria, apreciando su utilidad el 21,2%; el 26,8% tiene teleasistencia (al 50% le parece útil), y sólo el 12,2% acude a centro de día (el 30% de los cuidadores consideran este recurso útil).
Características de la muestra
| Pacientes | Cuidadores | ||
| Variables | Resultados | Variables | Resultados |
| N° | 82 pacientes | No | 82 cuidadores |
| Edad (media) | 82,87±5,94 años | Edad (media) | 65,71±13,78 años |
| Sexo | 50 (61%) mujeres32 (39%) varones | Sexo | 68 (83%) mujeres14 (17%) varones |
| Indice de Barthel | < 20: 50%20–60: 31,7%65–95: 18,3%100: 0 | Parentesco | 51,2% hijas/os37,8% cónyuge4,9% nuera/yerno3,6% hermana/o2,5% otros |
| MEC de Lobo | 0-14: 72%15–23: 28% | Tiempo en meses como cuidador principal | 32,15 ±8,8 |
| Tipo de demencia | Vascular 39,1%Alzheimer 25,6%Mixta 12,2%Lewy 3,6%Frontotemporal 3,6%Sin filiar 15,9% | ||
| Convivencia con el pacienteTrabajo remunerado fuera de casaToma de psicofármacos | 79,26% | ||
| Trabajo remunerado fuera de casaToma de psicofármacos | 33,9% | ||
| Toma de psicofármacos | 36,58% | ||
| Evolución en años desde el diagnóstico | 3,47±2,18 | ||
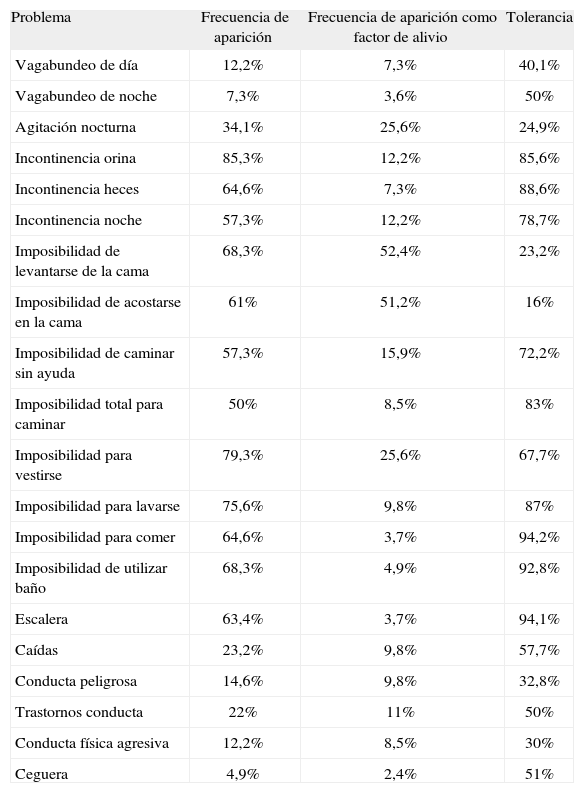
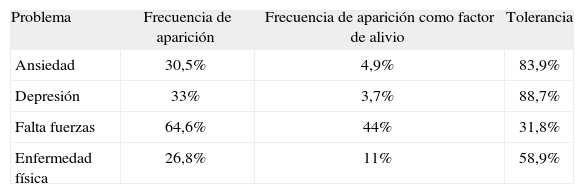
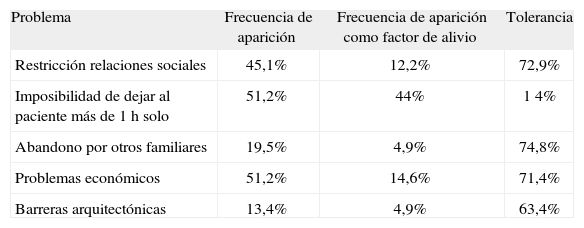
Los problemas más frecuentes, según el cuestionario de Sanford (tablas 2, 3 y 4), son los derivados de la dependencia para las actividades básicas de la vida diaria: incontinencia de orina, imposibilidad para vestirse, lavarse, levantarse de la cama y utilizar el baño; los menos frecuentes son: ceguera, vagabundeo, conducta física agresiva, barreras arquitectónicas, conducta peligrosa del enfermo y abandono por otros familiares. Los que peor se toleran son: imposibilidad de dejar al paciente más de una hora solo, imposibilidad para acostarse y levantarse de la cama, agitación nocturna, conducta física agresiva, falta de fuerzas y conducta peligrosa. Sin embargo, la tolerancia es mejor (por orden de frecuencia) para: imposibilidad de comer solo, subir y bajar escaleras, imposibilidad de utilizar el baño, depresión del cuidador, incontinencias e imposibilidad para el aseo independiente.
Resultados obtenidos tras la aplicación del listado de Sanford. Problemas relativos a la enfermedad
| Problema | Frecuencia de aparición | Frecuencia de aparición como factor de alivio | Tolerancia |
| Vagabundeo de día | 12,2% | 7,3% | 40,1% |
| Vagabundeo de noche | 7,3% | 3,6% | 50% |
| Agitación nocturna | 34,1% | 25,6% | 24,9% |
| Incontinencia orina | 85,3% | 12,2% | 85,6% |
| Incontinencia heces | 64,6% | 7,3% | 88,6% |
| Incontinencia noche | 57,3% | 12,2% | 78,7% |
| Imposibilidad de levantarse de la cama | 68,3% | 52,4% | 23,2% |
| Imposibilidad de acostarse en la cama | 61% | 51,2% | 16% |
| Imposibilidad de caminar sin ayuda | 57,3% | 15,9% | 72,2% |
| Imposibilidad total para caminar | 50% | 8,5% | 83% |
| Imposibilidad para vestirse | 79,3% | 25,6% | 67,7% |
| Imposibilidad para lavarse | 75,6% | 9,8% | 87% |
| Imposibilidad para comer | 64,6% | 3,7% | 94,2% |
| Imposibilidad de utilizar baño | 68,3% | 4,9% | 92,8% |
| Escalera | 63,4% | 3,7% | 94,1% |
| Caídas | 23,2% | 9,8% | 57,7% |
| Conducta peligrosa | 14,6% | 9,8% | 32,8% |
| Trastornos conducta | 22% | 11% | 50% |
| Conducta física agresiva | 12,2% | 8,5% | 30% |
| Ceguera | 4,9% | 2,4% | 51% |
Resultados obtenidos tras la aplicación del listado de Sanford. Problemas relativos al propio paciente
| Problema | Frecuencia de aparición | Frecuencia de aparición como factor de alivio | Tolerancia |
| Ansiedad | 30,5% | 4,9% | 83,9% |
| Depresión | 33% | 3,7% | 88,7% |
| Falta fuerzas | 64,6% | 44% | 31,8% |
| Enfermedad física | 26,8% | 11% | 58,9% |
Resultados obtenidos tras la aplicación del listado de Sanford. Problemas relativos a las condiciones ambientales
| Problema | Frecuencia de aparición | Frecuencia de aparición como factor de alivio | Tolerancia |
| Restricción relaciones sociales | 45,1% | 12,2% | 72,9% |
| Imposibilidad de dejar al paciente más de 1h solo | 51,2% | 44% | 1 4% |
| Abandono por otros familiares | 19,5% | 4,9% | 74,8% |
| Problemas económicos | 51,2% | 14,6% | 71,4% |
| Barreras arquitectónicas | 13,4% | 4,9% | 63,4% |
El 36,58% de los cuidadores toma psicofármacos (n=30, grupo 1). La edad media del grupo 1 fue de 65,27 años, similar a la de los que no toman psicofármacos (grupo 2, edad media=62,48 años), con una puntuación en la prueba de la t de Student de −0,692 (p>0,05). Hubo un mayor porcentaje de mujeres en el grupo 1 con respecto al grupo 2 (el 96,6 frente al 75%; χ2: 7, 246 [p<0,05]). Los cuidadores del grupo 1 llevaban más tiempo como cuidadores principales (media=41,12 meses) que los del grupo 2 (media=26,18 meses (prueba de la t de Student: -2,185 [p<0,05]). La distribución por parentesco en el grupo 1 fue: hija: 60%; cónyuge: 26,7%; nuera/yerno: 6,7%; hermano/a: 3,3%, y otros: 3,3%. En el grupo 2 hubo un menor porcentaje de hijas/os: 46,1%; cónyuges: 44,2%; yerno/nuera: 3,9%; hermano/a: 3,9%; otros: 1,9% (prueba exacta de Fisher: 9,875; p<0,05). En el grupo 1 trabajaba fuera de casa el 20% y en el grupo 2, el 40,4% (χ2: 4,172; p<0,05). La situación funcional de los pacientes que son cuidados por personas del grupo 1 (toman psicofármacos) no difiere significativamente de la del otro grupo (no toman psicofármacos) (χ2: 3,082; p>0,05; pacientes con Barthel<20 en el grupo 1: 53,3% y 48,1% en el grupo 2). La media de la puntuación obtenida en el MEC es menor de 10 en ambos grupos (t de Student 0,954; p>0,05).
DISCUSIÓNLos datos obtenidos en nuestro estudio sobre los cuidadores son similares a los datos epidemiológicos ofrecidos por el IMSERSO, en 20047. Según este informe, el 83% son mujeres (83% también en nuestro estudio): 43% hijas, 22% esposas y 7,5% nueras (en nuestro trabajo: el 51,2, el 37,8 y el 4,9%, respectivamente); la edad media de los cuidadores en España es de 52 años y el 20% supera los 65 años; la edad media±desviación estándar de nuestro estudio fue de 65,71±13,78 años.
La importancia del tema se justifica por la magnitud social (en España, aproximadamente un millón de personas se encarga del cuidado de algún familiar dependiente) y por las repercusiones económicas, incluidos tanto costes directos como indirectos (estos últimos abarcan servicios relacionados con la atención al paciente, incluyen la pérdida de ingresos del cuidador y todos los costes de oportunidad). El coste medio anual de un paciente con Alzheimer grave en España es de 13.807 euros, que se incrementarían en 1.408 euros anuales si se contabilizase el coste medio del cuidador13.
En la introducción de la Ley de Dependencia se apunta que la necesidad de la revisión del sistema tradicional de atención viene determinada por el cambio de estructura familiar y la incorporación progresiva de la mujer al mundo laboral14. En nuestro estudio, el 36% de las cuidadoras trabaja fuera de casa y compatibiliza la jornada laboral con el cuidado de sus familiares.
El síndrome del cuidador puede tener consecuencias nefastas, entre las que se encuentran el abandono del cuidado del paciente, de su propio cuidado, el uso y abuso de psicofármacos, el uso de drogas o la recurrencia en hábitos que se habían abandonado (tabaco, alcohol), la aparición de síndrome depresivo e incluso de problemas físicos y psicológicos que pueden inducir al suicidio6.
El grado de dependencia funcional y las alteraciones conductuales del paciente son clave en la precipitación de la sobrecarga15–20. Se ha constatado la importancia de estos problemas en nuestro estudio por su frecuencia y por la escasa tolerancia a éstos. No obstante, hemos de recalcar la importancia y hacer entender en cada caso, cuando proceda, el beneficio que se aporta a la evolución de la enfermedad permitiendo que el familiar desarrolle y realice las actividades residuales mientras pueda.
Según datos del IMSERSO de 200521, los cuidadores estiman como más frecuentes los siguientes comportamientos de su familiar: quejas referentes a su situación (63%), repetición de las mismas historias continuamente (61,6%), dificultades para encontrar sus cosas (57,6%), olvido de realización de tareas rutinarias (52,2%), lloro frecuente (48,1%), caídas, accidentes (48,1%), negativa a salir de casa (45,2%) e incontinencia (43,4%). En este mismo estudio se han objetivado como más molestos los comportamientos negativos relacionados con alteraciones conductuales (quejas repetidas, lloro frecuente, agresividad verbal y física) y los que requieren un esfuerzo físico para el cuidador (el hecho de que se levanten de la cama por la noche y las dificultades para bañarles). En 1999, López Mederos et al9 estudiaron la presencia de morbilidad física y psíquica en cuidadores; un 78,5% tenía alguna enfermedad crónica relacionada con el esfuerzo, frente a un 59,8% en el grupo control (p=0,01). Un 43% presentaba depresión frente a un 25,6% en el grupo control (p=0,02).
De todo lo anterior, se puede deducir (aunque nunca olvidando las excepciones, tan importantes como la regla, en este tipo de procesos) que el cuidador principal se siente más molesto o su labor se ve más interferida por las alteraciones conductuales peligrosas y agresivas y por las tareas asistenciales que requieren esfuerzo físico importante. Observamos que los cuidadores asumen sin reseñar como factor de alivio tareas domésticas, de cuidado y de atención al familiar como lavarle, cuidados de la incontinencia, alimentación. Es decir, los cuidadores principales no suelen quejarse del cuidado en sí mismo, sino de los problemas que de él derivan (conductas del paciente que no pueden solucionar y que les pueden crear malestar psicológico, esfuerzo físico que también puede llevarles a enfermar). Las estrategias de prevención de la sobrecarga del cuidador deberían empezar a abordarse por la ayuda de estos cuidadores en las tareas físicas que conllevan esfuerzo (acostar, levantar al paciente), y con el uso adecuado de estrategias y medicaciones encaminados al control de las alteraciones conductuales, siempre supervisadas.
El sentimiento de abandono del cuidador por parte del resto de los familiares (que aparece en un 19,5% de los cuidadores en nuestro trabajo) muchas veces viene acompañado de reclamaciones económicas y trabas a la hora de tomar decisiones, como la incapacitación legal del paciente e institucionalización; es uno de los problemas que se manifiestan como satélite en el síndrome del cuidador.
El 51,2% de los cuidadores entrevistados refiere problemas económicos derivados, en muchos casos, de la necesidad de reducir la jornada laboral e incluso abandonar el trabajo; esto es contraproducente, tanto desde el punto de vista económico como psicológico (hemos encontrado que el número de cuidadores que tomaban psicofármacos y trabajaban fuera de casa era el 20 frente al 40,4% de los que no tomaban psicofármacos [p<0,05]). La fuente de los problemas económicos no sólo es la ausencia de ingresos, sino también el aumento de gastos: adaptaciones en el domicilio, gasto en ayudas técnicas no siempre subvencionadas, medicaciones que no siempre son financiadas en su totalidad según el medio en el que nos encontremos. El cuidador debe estar correctamente asesorado por profesionales para no incurrir en gastos innecesarios.
Resultados similares se ven reflejados en el estudio realizado por Gómez Ramos y González Valverde5 en Murcia durante un período de 6 meses (la misma duración que nuestro estudio), en el que se incluyó a 80 cuidadores principales. Los principales problemas descritos por los cuidadores son el esfuerzo físico que conlleva el cuidado (43%), los enfrentamientos familiares (25%) y la pérdida de vida propia (23%). El 93% de los cuidadores encuestados estima que en el futuro la carga económica será insoportable y expresan la necesidad de apoyo institucional.
Otra estrategia de prevención del síndrome del cuidador y ayuda para éste sería el establecimiento de una red de apoyo social. Se debe realizar un esfuerzo para la concienciación de la familia en global y del propio cuidador en la necesidad de crear una red de soporte familiar en torno al cuidador principal, ya que se ha observado una menor sobrecarga en el cuidador principal cuando éste recibe apoyo social de sus familiares, allegados, vecinos, etc.22.
Un elemento clave en la aparición de sobrecarga y problemas en el cuidador es la extensa duración en el tiempo de la demencia: 32,5 meses (más de 2 años y medio) es la media de tiempo que llevan cuidando los cuidadores de nuestra muestra a sus familiares: Habitualmente, cuando una persona asume ser cuidadora principal no intuye la duración de la enfermedad y el tiempo que invertirá en ella.
Los problemas psicológicos, entre los que destacan la depresión y la ansiedad, son consecuencias del cuidado de pacientes con demencia23 (30 cuidadores en nuestro estudio toman algún tipo de psicofármaco sin tener diagnóstico psiquiátrico previo al inicio del cuidado). Hay estudios que demuestran que padecer depresión previa no está relacionado con desarrollar más síntomas o de mayor intensidad durante el periodo de cuidado24, es decir, que la propia actividad como cuidador en sí es suficiente para justificar los síntomas depresivos.
Para el diagnóstico de sobrecarga del cuidador principal, nos podemos apoyar en diferentes escalas: la escala de sobrecarga del cuidador de Zarit25, The Caregiver Burden Inventory26, The Caregiver Burden Scale27 y The Caregiver Strain Index28, entre otras. La utilización de escalas o índices nunca ha de relegar la anamnesis, la clínica y la sospecha del personal sanitario.
La atención y el seguimiento del cuidador del paciente con demencia son fundamentales para detectar problemas, tanto desde el punto de vista psicológico como físico. No olvidemos que el hecho de cuidar de otra persona no exime al cuidador de enfermar; por ello, hay que proporcionar una adecuada asistencia a los problemas físicos y psicológicos, a la vez que se le garantiza el cuidado de su familiar mientras él convalece de su afección. Una solución disponible es institucionalizar de forma programada y temporal al familiar anciano en los centros adecuados para ello.
Otra herramienta disponible para el soporte de los cuidadores es la instauración de programas de intervención psicoeducativa29–31, llevados a cabo actualmente por profesionales (trabajador social, enfermería especializada, psicólogos, médicos) y enmarcados, sobre todo, en asociaciones. El objetivo fundamental es la enseñanza de habilidades emocionales e instrumentales que les permitan un mejor afrontamiento de la situación, además de beneficiarse de la relación con otros cuidadores.
Actualmente se detectan problemas en el sistema sanitario que dificultan la atención integral al paciente anciano con demencia y dependencia, sobre todo en lo concerniente a la utilización cotidiana de instrumentos estandarizados para su valoración, dificultades en la transmisión de información entre los profesionales de los distintos niveles del sistema, lo que lleva a la solución parcial y fragmentada de los problemas32.
En nuestro estudio, la frecuencia con la que los cuidadores consideran útiles los recursos sociales (21,2% la ayuda a domicilio, 50% en la teleasistencia y 30% en el centro de día) y la baja utilización de éstos indican la necesidad de mejoras. La escasez de recursos, el desconocimiento de ellos por falta de asesoramiento, la indicación inapropiada por personal no especializado, la poca flexibilidad horaria y sus altos costes son motivos que se deben considerar para explicar este importante problema.
La falta de tiempo es uno de los principales problemas evidenciados por la atención primaria; esto es una gran desventaja en la atención de estos familiares (y no menos de los enfermos, por supuesto). Los cuidadores tienen múltiples necesidades: soporte emocional y asesoramiento continuo, información sobre la evolución de la enfermedad y el pronóstico, detección y diagnóstico de sobrecarga, consejo sobre la necesidad de pedir ayuda a otros familiares o instituciones, derivación adecuada en el momento oportuno para la solicitud de ayudas sociales y la atención a los procesos del duelo ante la institucionalización del paciente cuando sea necesaria o la muerte de éste.
Analizadas y consideradas la importancia del tema y la repercusión sobre el cuidador, así como el riesgo socioeconómico derivado de una inadecuada actuación, se vislumbra necesario el engranaje y la puesta en marcha de modelos de integración de servicios que, formados por diferentes profesionales y liderados por geriatras, puedan abordar todos los problemas generados por la complejidad propia de estos enfermos, sin condenarlos a ellos y a sus familiares a un interminable peregrinaje. Esos equipos pueden estar ubicados en centros de referencia, como los sociosanitarios.
Debemos tener en cuenta que la detección de los factores de riesgo de sobrecarga es fundamental para evitar la aparición del síndrome del cuidador. La situación cognitiva y funcional del paciente, los trastornos de conducta y el tiempo de evolución de la enfermedad son factores que deben tenerse en cuenta.
Por último, debemos destacar el reconocimiento, por nuestra parte, de las limitaciones del estudio, muchas de ellas intrínsecas al tipo de paciente y otras a las características del medio. Se ha incluido a 82 pacientes; este tamaño de muestra no permite que los resultados sean generalizables, si bien existen otros estudios nacionales, referenciados previamente, de similares características. El hecho de que nuestro trabajo no tenga validez externa y la existencia de estudios similares en el ámbito nacional hacen pensar en la necesidad de unificar criterios y realizar estudios coordinados más extensos, para ganar la validez necesaria.
Uno de los motivos del escaso número de participantes es el ámbito en el que se desarrolla el estudio. En Zaragoza el único servicio de geriatría de agudos cuenta con 70 camas y admite todo tipo de pacientes geriátricos, sin estar especializado en demencias. Otro motivo es la idiosincrasia del método; la prueba de Sanford es una prueba larga que requiere una capacidad de concentración y un nivel cultural mínimo; esto, en conjunto con el nivel cultural de la población que actualmente desempeña el papel de cuidador (en general bajo), ha supuesto la exclusión de personas que son válidas como cuidadoras pero no han podido realizar el cuestionario. En un futuro es predecible que el nivel cultural de los cuidadores sea mayor y más personas sean capaces de realizar este cuestionario o parte del mismo, para poder sacar mayor partido. El motivo por el que se ha elegido este cuestionario es que contempla muchos aspectos y correctamente supervisado y apoyado por otras escalas, a la hora de detectar sobrecarga ayuda a evidenciar aspectos concretos causantes de ésta. Todavía existen en nuestro país, por motivos culturales, personas que ejercen el papel de cuidadores sin pedir ayuda y con grandes dificultades para exponer sus problemas y limitaciones. Este cuestionario puede servir de ayuda al familiar y al profesional. Las personas que trabajamos con enfermos de demencia y sus familiares estamos habituados a oír quejas y problemas de los familiares, con dificultades muchas veces para asimilar y registrarlas, ya que suelen hacerse en un pasillo, a la cabecera del paciente y, con menos frecuencia, tranquilamente en el despacho. Esta prueba puede ser una herramienta estructurada que ayude al profesional a recoger información valiosa y estimular al familiar para que relate sus problemas.
Consideramos éste un tema interesante en el que hay que seguir trabajando e intentando hacer estudios de mayor campo.