La comorbilidad es un problema frecuente en ancianos que contribuye a la complejidad de este grupo poblacional y supone un factor de riesgo de eventos adversos de salud (deterioro funcional, discapacidad, dependencia, institucionalización, hospitalización, mala calidad de vida y muerte), aunque no el principal. La comorbilidad entendida como una compilación de enfermedades no es la principal característica que define la población que debe ser atendida por un geriatra. La edad y el riesgo de declinar funcional deben primar sobre otras características.
Los índices de comorbilidad en ancianos no deben ser interpretados de manera aislada, sino en un contexto de valoración integral que incluya disfunciones preclínicas asociadas al envejecimiento, a las medidas de fragilidad, a los aspectos funcionales, mentales y psicosociales. El manejo clínico de la comorbilidad en ancianos requiere conocimientos avanzados en Geriatría, puesto que el tratamiento de varias condiciones puede empeorar otras o hacer aparecer nuevas y porque las disfunciones fisiológicas preclínicas modulan la respuesta a los fármacos.
Aunque recomendar un índice de comorbilidad en particular es complejo y depende de numerosas variables, por sus características psicométricas, su aplicabilidad en ancianos y su constructo, la Cumulative Illness Rating Scale en su versión adaptada a ancianos podría ser el más recomendable. Otros, como el índice de Charlson, el Index of CoExistent Disease y el índice de Kaplan, son también métodos válidos y reproducibles.
Comorbidity is common in the elderly and contributes to the complexity of this population subgroup. This problem is a risk factor for major adverse events such as functional decline, disability, dependency, poor quality-of-life, institutionalization, hospitalization and death, but is not the most important factor. Age and risk of functional decline rather than comorbidity (understood as a compilation of diseases) are the main characteristics defining the target population attended by geriatricians.
Comorbidity indexes should not be interpreted independently in the elderly, but within a context of comprehensive geriatric assessment that includes age-related preclinical dysfunctions, frailty measures, and functional, mental and psychosocial issues. The clinical management of comorbidity in the elderly requires advanced knowledge of geriatrics because the treatment of one condition may worsen or lead to the development of others and because preclinical physiological dysfunctions modulate drug response.
Recommending a specific comorbidity index is difficult and depends on multiple factors, due to their psychometric characteristics, applicability in the elderly and their construct. However, the Cumulative Illness Rating Scale, in the version adapted to the elderly, could be highly suitable. Other instruments, such as the Charlson index, the Index of CoExistent Disease and the Kaplan index are also valid and reproducible.
Se entiende por comorbilidad «cualquier entidad (enfermedad, condición de salud) adicional que ha existido o puede ocurrir durante el curso clínico de un paciente con una enfermedad guí»1. No hay que confundir este término con multimorbilidad, definida como la “concurrencia de varias enfermedades o condiciones de salud en una persona sin dominancia o relación entre ambas”2. Estos dos términos aparecen en la literatura médica utilizados muchas veces de manera indistinta, a pesar de representar diferentes conceptos. Multimorbilidad se utiliza con mayor frecuencia en Europa y en publicaciones, y aunque la mayoría de las escalas se identifican como “índices de comorbilidad”, lo que miden realmente es multimorbilidad, puesto que no se refieren a una enfermedad guía. Dejando clara esta confusión semántica y a pesar de saber que la nomenclatura no es la correcta, para no alterar los nombres originales de las escalas y herramientas existentes, en adelante en esta revisión nos referiremos a comorbilidad y a multimorbilidad de manera indistinta.
La definición y utilidad de la comorbilidad puede, además, variar dependiendo de que queramos utilizarla con objetivos clínicos, epidemiológicos, diagnósticos, terapéuticos, pronósticos, investigadores, de diseño de servicios sanitarios o como variable de resultado. Además, cuando analizamos este término en ancianos, surgen varios interrogantes que deberían ser explicados conceptualmente.
- •
¿Se refiere exclusivamente a problemas médicos (enfermedades clásicas) o incluye también otras condiciones relacionadas con el envejecimiento, como la fragilidad, la sarcopenia, la andropausia o los tradicionales síndromes geriátricos (incontinencia, caídas, inmovilidad o deterioro cognitivo), entre otros?
- •
¿Los problemas de salud pueden ser clasificados en orden jerárquico?
- •
¿La comorbilidad siempre modula o modifica una enfermedad de referencia o puede haber ocasiones en que esto no sea cierto y sea preciso el término multimorbilidad?
- •
¿Cuál es la relación entre comorbilidad y factores etiológicos preclínicos de fragilidad y declinar fisiológico, como la inflamación, el estrés oxidativo, la aterosclerosis o la obesidad?
- •
¿Cuál es la historia natural de la comorbilidad?
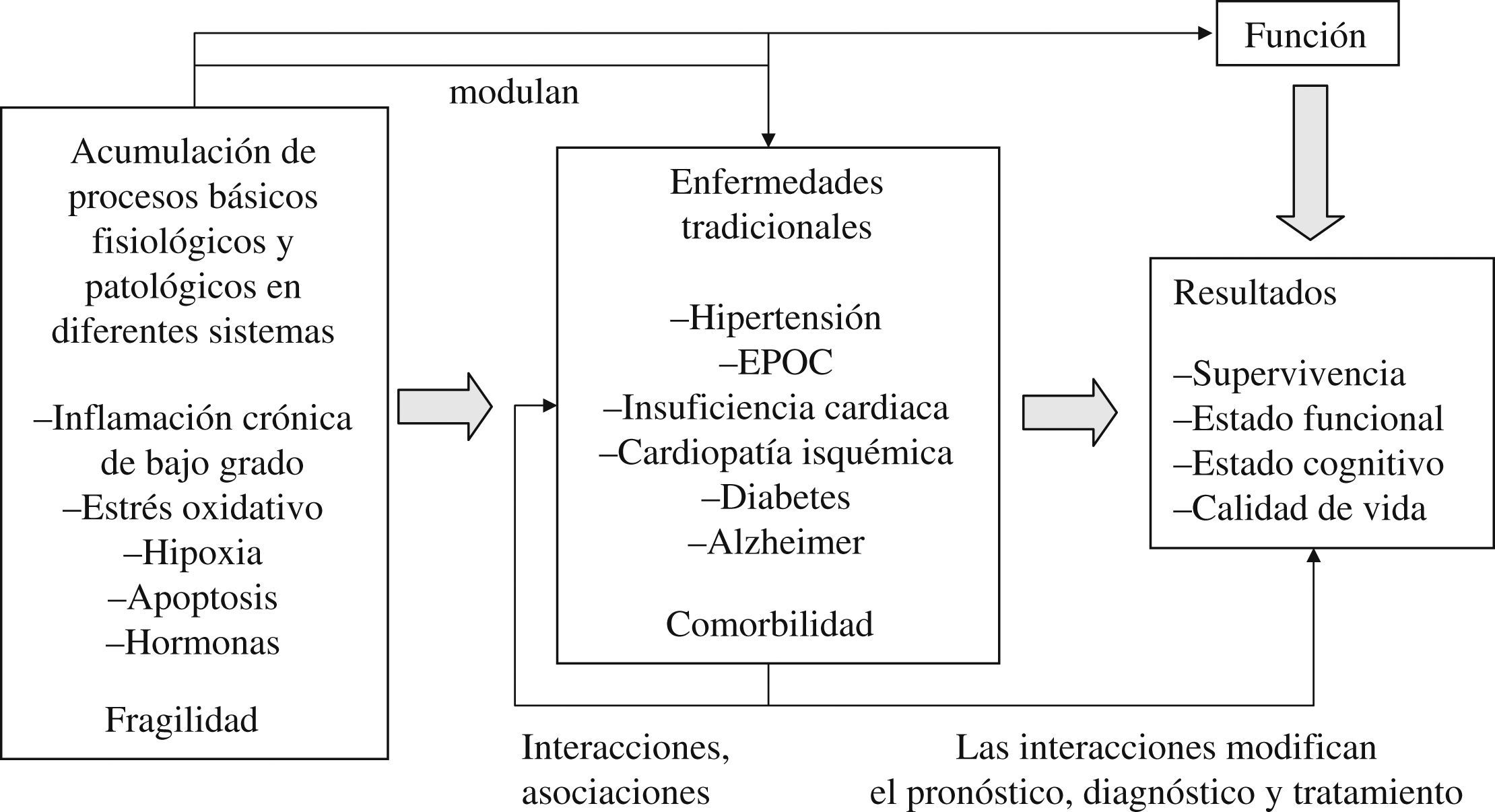
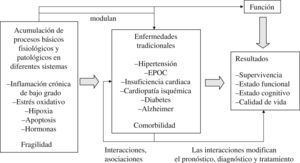
Es importante no caer en la simplificación excesiva cuando se aborda un problema tan complejo y con tantas posibles soluciones. La aproximación es más sencilla en la medicina moderna convencional, donde se manejan exclusivamente clasificaciones detalladas de enfermedades para profundizar en su diagnóstico, tratamiento y pronóstico. Sin embargo, en medicina geriátrica el problema se complica debido a la existencia de un cúmulo de disfunciones preclínicas en múltiples sistemas que originan vulnerabilidad y mayor riesgo de deterioro funcional ydiscapacidad. En la figura 1 se presenta un marco conceptual que intenta explicar cómo encaja la comorbilidad en el modelo geriátrico de la medicina3. La comorbilidad en ancianos no debe ser interpretada de manera aislada, sino en un contexto de valoración integral que incluya disfunciones preclínicas asociadas al envejecimiento, a medidas de fragilidad, a aspectos funcionales, mentales y psicosociales como mínimo.
Comorbilidad en el modelo geriátrico de la Medicina3.
El gran reto que surge de estas reflexiones es cómo integrar las alteraciones fisiológicas y disfunciones preclínicas con las enfermedades en los índices de comorbilidad en ancianos para que tengan validez como medidoras de resultados de salud (deterioro funcional, discapacidad, dependencia, hospitalización, institucionalización, mala calidad de vida o muerte).
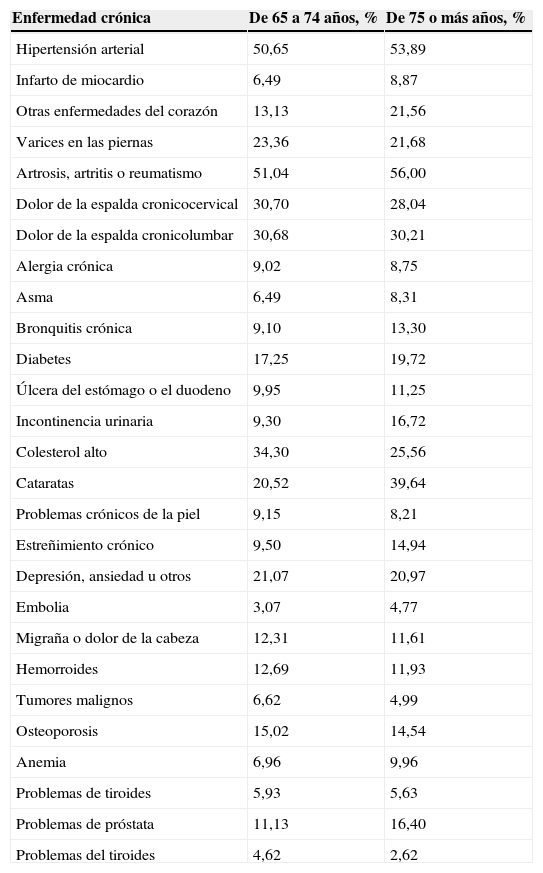
Relevancia de la comorbilidadLa presencia de múltiples enfermedades es muy frecuente en edades avanzadas, y estudios poblacionales han comprobado cómo el número de enfermedades que presentan los sujetos aumenta con la edad. Se ha descrito que el 24% de los mayores de 65 años y el 31,4% de los mayores de 85 años padecen cuatro o más condiciones crónicas4. En el Women′s Health and Aging Study más de la mitad de las mujeres tenían tres o más condiciones crónicas importantes, siendo la media de tres por mujer5. En nuestro país, el estudio Leganés describió que casi el 60% de la población mayor de 65 años presentaba en 1993 cuatro o más enfermedades crónicas de un total de 13 evaluadas6. La tabla 1 presenta datos de la Encuesta Nacional de Salud del 2006, en la que se describe la prevalencia de las principales condiciones de salud de los mayores de 65 años7. Si bien no se contabiliza la comorbilidad como tal, sumando los porcentajes de las diferentes patologías, se observa que hay una prevalencia aproximada de enfermedad del 410% entre los 65 y los 74 años y del 470% en los mayores de 75 años, lo que implica una media de 4,1 y 4,7 enfermedades crónicas por persona, respectivamente. Si a esto sumamos que un número importante de mayores con menos enfermedades crónicas presenta otras alteraciones subclínicas, como pérdida de fuerza, lentitud de marcha o pérdida de memoria, y que existe un alto porcentaje de enfermedad infradiagnosticada e infrarreferida, los porcentajes podrían ser aún mayores8.
Porcentaje de enfermedades crónicas en ancianos en España (ENSE, 2006)
| Enfermedad crónica | De 65 a 74 años, % | De 75 o más años, % |
| Hipertensión arterial | 50,65 | 53,89 |
| Infarto de miocardio | 6,49 | 8,87 |
| Otras enfermedades del corazón | 13,13 | 21,56 |
| Varices en las piernas | 23,36 | 21,68 |
| Artrosis, artritis o reumatismo | 51,04 | 56,00 |
| Dolor de la espalda cronicocervical | 30,70 | 28,04 |
| Dolor de la espalda cronicolumbar | 30,68 | 30,21 |
| Alergia crónica | 9,02 | 8,75 |
| Asma | 6,49 | 8,31 |
| Bronquitis crónica | 9,10 | 13,30 |
| Diabetes | 17,25 | 19,72 |
| Úlcera del estómago o el duodeno | 9,95 | 11,25 |
| Incontinencia urinaria | 9,30 | 16,72 |
| Colesterol alto | 34,30 | 25,56 |
| Cataratas | 20,52 | 39,64 |
| Problemas crónicos de la piel | 9,15 | 8,21 |
| Estreñimiento crónico | 9,50 | 14,94 |
| Depresión, ansiedad u otros | 21,07 | 20,97 |
| Embolia | 3,07 | 4,77 |
| Migraña o dolor de la cabeza | 12,31 | 11,61 |
| Hemorroides | 12,69 | 11,93 |
| Tumores malignos | 6,62 | 4,99 |
| Osteoporosis | 15,02 | 14,54 |
| Anemia | 6,96 | 9,96 |
| Problemas de tiroides | 5,93 | 5,63 |
| Problemas de próstata | 11,13 | 16,40 |
| Problemas del tiroides | 4,62 | 2,62 |
Sin embargo, y a pesar de la evidente relevancia del problema, resulta sorprendente que ninguno de los principales tratados de Geriatría (Cassel, Brocklehurst, Hazzard, Pathy o Evans) cuente con un capítulo específico sobre la comorbilidad en el anciano.
Las consecuencias de la comorbilidad sobre los resultados de salud son bien conocidas desde hace tiempo9. Afecta y modula la progresión de las enfermedades concurrentes10,11, modifica la eficacia de los tratamientos12, aumenta el riesgo de iatrogenia y eventos adversos13,14, incrementa el riesgo de hospitalización, de hospitalización prevenible14,15 y prolonga la estancia hospitalaria16, empeora la calidad de vida de las personas17,18, aumenta el riesgo y severidad de discapacidad y dependencia5,19 e incrementa el riesgo de muerte16,17. Un adecuado conocimiento del manejo de la comorbilidad en ancianos puede derivar en la modificación de tratamientos estandarizados, ayudar a priorizar actuaciones y evitar tratamientos innecesarios basándose en la regla de la Medicina «primum non nocere».
La comorbilidad puede afectar a diversos aspectos de la esfera biomédica:
- •
Pronóstico:
- ○
una condición empeora otra;
- ○
una condición aumenta el riesgo de presentar otra,
- ○
y la combinación de dos condiciones tiene un efecto sinergístico sobre otros aspectos de salud.
- ○
- •
Diagnóstico:
- ○
una condición dificulta o enmascara el diagnóstico de otra.
- ○
- •
Tratamiento:
- ○
el tratamiento de una condición empeora u origina otra;
- ○
la respuesta al tratamiento de una condición se ve afectada por una segunda existente,
- ○
y la combinación de tratamientos para varias condiciones origina nuevos problemas de salud.
- ○
- •
Etiología:
- ○
dos o más condiciones aparecen juntas con mayor frecuencia de lo esperado (¿causa común?).
- ○
Sin embargo, lo que más ocupa y preocupa en el ámbito de la Geriatría es la asociación a discapacidad. Existe una clara asociación entre comorbilidad, declinar funcional y discapacidad. Kiely20 describe en un estudio de cohortes prospectivo a dos años que el presentar cuatro de las siguientes patologías (cardíaca, artrosis, diabetes, cáncer, ictus) duplica el riesgo de presentar declinar funcional frente a los que padecen una o ninguna. De igual manera, Wolff et al21 analizan cómo las condiciones crónicas incidentes afectan al inicio de la dependencia funcional. Estudian 16 condiciones incidentes (hipertensión arterial, enfermedad coronaria, cardiopatía, ictus, cáncer, diabetes, artritis reumatoide, osteoartrosis, demencia, enfermedad mental/psiquiátrica, osteoporosis, fractura de cadera, enfermedad de Parkinson, enfermedad pulmonar obstructiva crónica [EPOC]/asma, índice de masa corporal superior a 30 o inferior a 18,5 kg/m2) y encuentran que el presentar una de ellas supone un riesgo 1,9 veces mayor de presentar dependencia funcional nueva, el presentar dos supone un riesgo 4,3 veces mayor y el presentar tres o más supone un riesgo 13 veces mayor de dependencia funcional. Profundizando más, en el Women′s Health and Aging Study5 se relacionaron 14 enfermedades (artrosis, cardiopatía, alteraciones sensoriales, ictus, enfermedad pulmonar, diabetes, cáncer, hipertensión, deterioro cognitivo, enfermedad de Parkinson y fractura de cadera) y sus interacciones dos a dos con discapacidad. Los autores encontraron una alta asociación entre enfermedad y discapacidad, mayor que la esperada por la edad. Se detectó que cada enfermedad se asocia a un perfil específico de discapacidad y que parejas específicas de enfermedades se asocian de manera sinergística a algunas discapacidades (aumentando, apareciendo o desapareciendo). El cáncer y la cardiopatía tienen una odds ratio (OR) de discapacidad de 1,2 y 2,3 cuando aparecen aisladas. Cuando coexisten, el riesgo aumenta a 6,2, siendo de 10,3 para actividades básicas de la vida diaria y 5,1 para actividades instrumentales de la vida diaria.
Existen, sin embargo, otros estudios en la literatura médica que no han podido detectar esa asociación entre comorbilidad y eventos adversos22–28. ¿Están mal diseñados? ¿La asociación no es tan evidente? La respuesta a esta incongruencia se resuelve cuando introducimos el análisis multivariante en los estudios. Cuando en este tipo de trabajos que habitualmente son cohortes seguidas durante años se introducen como covariables la situación funcional y la cognitiva, la mayoría del resto de variables predictoras desaparecen, como es el caso de la comorbilidad, quedando habitualmente la edad como única variable asociada al riesgo de eventos adversos. En un reciente estudio de Abizanda et al en 400 ancianos hospitalizados por enfermedad médica, sólo la pérdida funcional al ingreso (OR entre 2,6 y 5,2), la demencia (OR entre 2,1 y 2,7) y la edad mayor de 85 años (OR: 1,7) fueron predictoras de mortalidad o deterioro funcional al alta y al mes, quedando otras variables, como la comorbilidad, fuera de los modelos29.
Este problema podría haberse solucionado si los índices de comorbilidad empleados hubieran incluido medidas de severidad fisiológica o funcional de las patologías recogidas, como hacen las nuevas herramientas. La mayoría de los estudios están realizados con escalas que no valoran severidad y, además, existe una gran variabilidad en los objetivos, la fisiopatología explicada, la caracterización de la severidad, la validez, la reproducibilidad y los costes de las principales escalas. Algunas de estas medidas se basan en aspectos funcionales, como ocurre en la enfermedad de Alzheimer, otras en aspectos clínicos, como la enfermedad de Parkinson, la insuficiencia cardíaca, la EPOC o el ictus, y otras en mediciones cuantitativas, como la hipertensión, diabetes, dislipemia, osteoporosis o insuficiencia renal. La aproximación basada en la severidad y con datos cuantitativos es compleja porque requiere mayor recogida de información, pero es más exacta. A pesar de ello, el empleo racional de algunas medidas de severidad validadas podría mejorar el estudio de la comorbilidad en ancianos13.
¿Cómo se mide la comorbilidad? Índices de comorbilidadSe denomina índice de comorbilidad a la reducción de las enfermedades de una persona y su severidad a una puntuación que permite su comparación con otras personas. Los índices de comorbilidad deben ser diferenciados de la valoración del impacto de las enfermedades de una persona en su estado de salud global30.
Los índices de comorbilidad pueden utilizarse como variables de confusión, como variables moduladoras, como variables de exposición o como variables de resultado, y según cuál sea el objetivo deseado, deberán modificar su estructura31. Habitualmente se utilizan en investigación y en epidemiología para estratificar la población de estudio en grupos con riesgo similar y no suelen utilizarse en la práctica clínica habitual porque aportan una información escasa, en ocasiones, sesgada y de difícil comprensión clínica para un paciente determinado.
Todos los índices de comorbilidad se basan en información obtenida bien de informes médicos (índice de Charlson32, Cumulative Illness Rating Scale [CIRS]33,34, Index of Coexisting Diseases [ICED]35, Kaplan-Fenstein Index)36, autorreferida por el paciente (Comorbidity Symptom Scale37, Geriatric Index of Comorbidity [GIC]38, Total Illness Burden Index)39, del juicio clínico (índice de la Asociación Americana de Anestesiología [ASA])40 o de bases de datos administrativas (Minimum Data Set)41, y todos ellos tienen sus ventajas e inconvenientes42.
Los informes médicos suelen recoger la mayoría de las enfermedades que aparecen en los índices, su severidad y la repercusión que tienen sobre el tratamiento y el pronóstico. Sin embargo, y aunque a priori esta aproximación suele ser la más válida, adolece de varios problemas. La calidad de los informes puede ser variable, deben estar disponibles y con una antigüedad suficiente para recabar toda la información, el paciente debe dar su consentimiento y la revisión puede ser costosa en tiempo y recursos humanos.
Cuando la información se recoge del propio paciente, ésta puede ser más o menos completa, según el estado cognitivo y la implicación del sujeto en su estado de salud. El coste puede ser menor en estudios pequeños, pero mayor en estudios poblacionales o en instituciones. Tienen buena correlación con los obtenidos de informes médicos, aunque puede haber errores que introduzcan sesgos en los resultados de los estudios.
El juicio clínico, como el usado en la escala ASA de anestesia, aporta simplicidad a la recogida de datos, independencia y buenas correlaciones con los informes médicos, pero su excesiva simplicidad enmascara la complejidad de la comorbilidad, sobre todo en ancianos, pudiendo perder información valiosa y relevante.
La información recogida de bases de datos administrativos dependerá del nivel de complejidad de éstos. Por ejemplo, en el Minimum Data Set que se emplea en residencias se combina el informe médico, el juicio clínico y la visión administrativa, dando un buen perfil del residente.
Recientemente, un informe de la Task Force en comorbilidad del National Institute on Aging43 ha propuesto que la medición de la comorbilidad en ancianos podría realizarse valorando el funcionamiento en sistemas fisiológicos y psicológicos paralelos a la clasificación internacional de la OMS en funcionamiento, discapacidad y salud (ICF)44. Así, en funciones mentales podrían valorarse afecto, memoria, atención, orientación, lenguaje, cálculo, abstracción, juicio, funciones ejecutivas y sueño, mientras que en el sistema cardiovascular serían la frecuencia cardíaca, la presión arterial, la hipotensión ortostática, la función cardíaca sistólica y diastólica, el estado de las válvulas cardíacas, el flujo coronario, carotídeo y periférico, la tolerancia al ejercicio y la competencia del sistema venoso. Este abordaje tiene la ventaja de reconocer que el estado de salud no depende exclusivamente de las enfermedades diagnosticadas (sesgadas por múltiples factores, como el acceso a los sistemas de salud, los umbrales de diagnóstico cambiantes o los errores diagnósticos), sino también de cambios preclínicos fisiológicos o patológicos que acontecen con el devenir de los años y que pueden configurar un estado de fragilidad. Reconoce también la importancia que tienen aspectos como los sentidos, movilidad, cognición y afecto, sobre el estado de salud de una persona, creando una visión más global43.
Por último, cabe recordar que la comorbilidad no es un término estático, sino dinámico y claramente asociado al envejecimiento, aunque con una gran variabilidad interindividual, expuesto a exacerbaciones y a remisiones.
No existe el índice de comorbilidad ideal, sino que depende del objetivo deseado, las posibilidades del lugar de aplicación y la población de referencia (población general, ancianos, mujeres, niños, con algún factor de riesgo específico). En la mayoría de los centros clínicos y de investigación se usan índices basados exclusivamente en enfermedades y que evitan el abordaje fisiológico previamente expuesto. Esta aproximación simplista puede ser válida a pesar de no ser la más adecuada, pero no debe hacernos creer que es la más idónea para la población anciana.
Índices de comorbilidad más usadosUna revisión sistemática de la literatura médica31 encontró 13 métodos diferentes para valorar la comorbilidad, 12 índices y un método de contaje de enfermedades, a los que se han añadido otros para completar la tabla 2. Posteriormente a esta revisión han aparecido otras herramientas, como el GIC38,57, el Functional Comorbidity Index (FCI)45, la Marigliano-Cacciafesta polipathological scale51 o el Multidimensional Prognostic Index56.
Principales índices de comorbilidad
| Contaje del número de enfermedades |
| Enfermedades totales diagnosticadas o referidas |
| Functional Comorbidity Index45 |
| Lista de diagnósticos claramente definidos |
| Burden of Disease Index46 |
| Total Illness Burden Index39 |
| Charlson Index32 |
| Cumulative Illness Rating Scale-Geriatrics33,34 |
| Index of CoExistent Disease35 |
| Geriatric Index of Comorbidity38 |
| Hallstrom Index47 |
| Incalzi Index48 |
| Liu Index49 |
| Shwartz Index50 |
| Comorbidity Sympton Scale37 |
| Marigliano-Cacciafesta polipathological scale51 |
| Efecto de la comorbilidad en sistemas específicos |
| Kaplan Index36 |
| Escalas de 3-4 puntos con categorías amplias |
| Cornoni-Huntley Index52 |
| Hurwitz Index53 |
| Puntuación final ajustada a cada enfermedad presente |
| Duke Severity of Illness54 |
| Índices fisiológicos |
| Physiologic Index of Comorbidity55 |
| Índices que incluyen enfermedades, datos sociodemográficos e ítems funcionales |
| Multidimensional Prognostic Index56 |
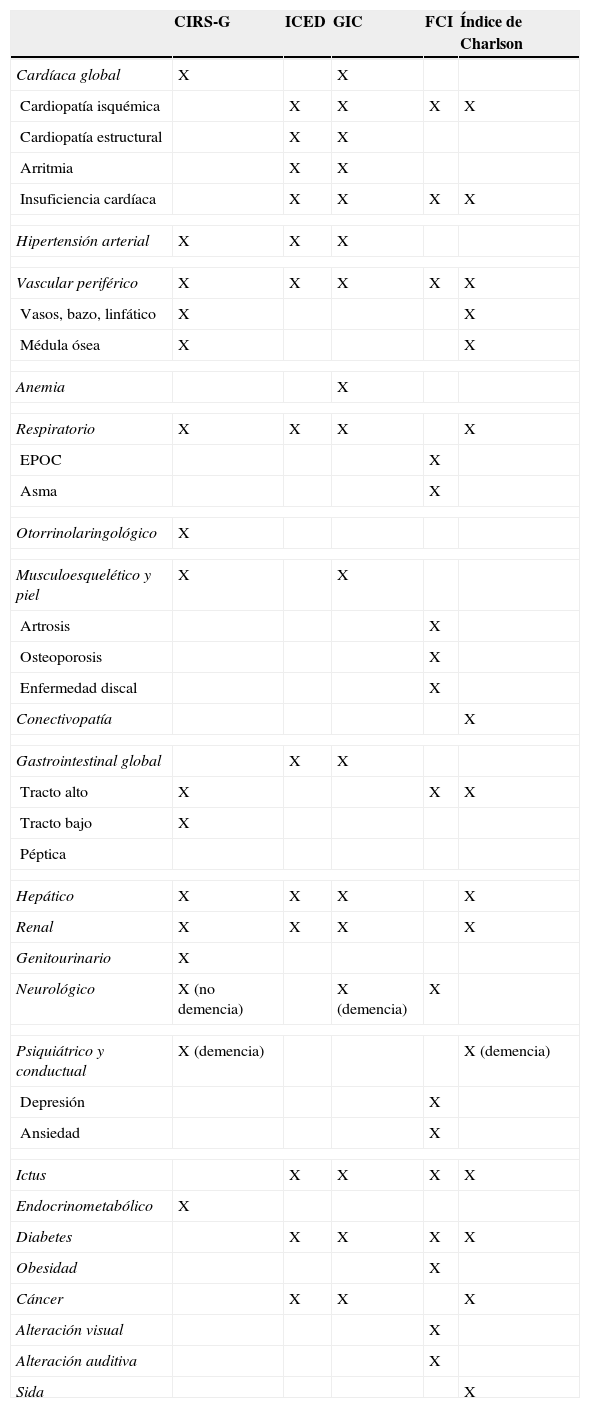
Según De Groot, el abordaje de la comorbilidad podría realizarse desde 5 puntos de vista diferentes: un contaje simple del número de enfermedades, una lista de diagnósticos claramente definidos, el cálculo del efecto de la comorbilidad en sistemas específicos o mediante escalas de 3–4 puntos con categorías amplias o una puntuación final basada en pesos ajustados a cada enfermedad presente (tabla 2)31. Los autores sugieren, asimismo, que el índice de Charlson, el CIRS con su adaptación para ancianos (CIRS- Geriatrics [CIRS-G]), el ICED y el índice de Kaplan son métodos válidos y reproducibles para medir comorbilidad. Para el resto de los índices no hay suficientes datos sobre su validez y reproducibilidad para recomendar su uso habitual. La tabla 3 recoge los sistemas corporales evaluados por los principales índices de comorbilidad.
Sistemas corporales evaluados en los principales índices de comorbilidad
| CIRS-G | ICED | GIC | FCI | Índice de Charlson | |
| Cardíaca global | X | X | |||
| Cardiopatía isquémica | X | X | X | X | |
| Cardiopatía estructural | X | X | |||
| Arritmia | X | X | |||
| Insuficiencia cardíaca | X | X | X | X | |
| Hipertensión arterial | X | X | X | ||
| Vascular periférico | X | X | X | X | X |
| Vasos, bazo, linfático | X | X | |||
| Médula ósea | X | X | |||
| Anemia | X | ||||
| Respiratorio | X | X | X | X | |
| EPOC | X | ||||
| Asma | X | ||||
| Otorrinolaringológico | X | ||||
| Musculoesquelético y piel | X | X | |||
| Artrosis | X | ||||
| Osteoporosis | X | ||||
| Enfermedad discal | X | ||||
| Conectivopatía | X | ||||
| Gastrointestinal global | X | X | |||
| Tracto alto | X | X | X | ||
| Tracto bajo | X | ||||
| Péptica | |||||
| Hepático | X | X | X | X | |
| Renal | X | X | X | X | |
| Genitourinario | X | ||||
| Neurológico | X (no demencia) | X (demencia) | X | ||
| Psiquiátrico y conductual | X (demencia) | X (demencia) | |||
| Depresión | X | ||||
| Ansiedad | X | ||||
| Ictus | X | X | X | X | |
| Endocrinometabólico | X | ||||
| Diabetes | X | X | X | X | |
| Obesidad | X | ||||
| Cáncer | X | X | X | ||
| Alteración visual | X | ||||
| Alteración auditiva | X | ||||
| Sida | X | ||||
CIRS-G: Cumulative Illness Rating Scale-Geriatrics; EPOC: enfermedad pulmonar obstructiva crónica; FCI: Functional Comorbidity Index; GIC: Geriatric Index of Comorbidity; ICED: Index of CoExistent Disease.
El índice de Charlson32, diseñado originalmente para predecir mortalidad, es el índice de comorbilidad más empleado, tanto en estudios nacionales como internacionales, y está traducido al español (tabla 4). En el artículo original, los sujetos con un índice de 0 tuvieron una mortalidad a los 10 años del 8% frente al 59% de aquéllos con una puntuación igual o mayor a 3. Trabajos posteriores a su publicación original han demostrado su aplicabilidad en otros campos. Ha sido validado para predecir resultados funcionales después de un ictus58, y se ha descrito que también es un buen indicador de salud autopercibida basal y al año, siendo los ítems que mejor se asocian a peor salud autopercibida el cáncer metastático (OR: 2,67), la demencia (OR: 1,91) y la hemiplejia (OR: 1,61)59. Una reciente adaptación a la que se ha añadido como nuevos ítems la depresión (1 punto), la hipertensión (1 punto), la anticoagulación oral (1 punto) y las úlceras cutáneas o celulitis (2 puntos) ha demostrado tener una buena capacidad predictora de costes en atención primaria así como de hospitalización, incluso más que la propia edad de los sujetos60. Sin embargo, este índice adolece de varios problemas cuando se utiliza en ancianos. El peso que se atribuye a cada una de las patologías no se corresponde con la carga de enfermedad que origina cada una de ellas en los mayores. Por ejemplo, la demencia sólo otorga un punto, sorprendentemente lo mismo que la úlcera péptica o el asma, mientras que la máxima puntuación de 6 puntos corresponde al sida, patología muy poco prevalente en ancianos y que ha sufrido grandes cambios en su pronóstico en los últimos años. Parece, asimismo, que las puntuaciones reflejan la carga de enfermedad en el año 1968, pero que no se han adaptado a los grandes avances terapéuticos en determinadas patologías. Tampoco toma en consideración enfermedades prevalentes, discapacitantes y que condicionan mortalidad en ancianos, como los parkinsonismos, la depresión o la cardiopatía isquémica sin infarto, y otorga iguales puntuaciones a todos los tumores sólidos, leucemias y linfomas, aunque es conocido que el pronóstico no es igual para cada uno de ellos (no es comparable la leucemia linfática crónica a la leucemia mieloide aguda). Por último, este índice no toma en consideración la severidad de la enfermedad, salvo en los casos de la hepatopatía, diabetes e ictus. Por todo ello, podría considerarse como un índice mediocre para ser usado en la población mayor.
Índice de Charlson32
| «Infarto del miocardio», debe existir evidencia en la historia clínica de que el paciente fue hospitalizado por ello o bien evidencias de que existieron cambios en enzimas y/o en electrocardiograma | 1 |
| «Insuficiencia cardíaca», debe existir historia de disnea de esfuerzos y/o signos de insuficiencia cardíaca en la exploración física que respondieron favorablemente al tratamiento con digital, diuréticos o vasodilatadores. Los pacientes que estén tomando estos tratamientos, en los que no se pueda constatar que hubo mejoría clínica de los síntomas y/o signos, no se incluirán como tales. Los pacientes que estén tomando estos tratamientos, en los que no se pueda constatar que hubo mejoría clínica de los síntomas y/o signos, no se incluirán como tales. | 1 |
| «Enfermedad arterial periférica», incluye claudicación intermitente, intervenidos de by-pass arterial periférico, isquemia arterial aguda y aquéllos con aneurisma de la aorta (torácica o abdominal) de más de 6 cm de diámetro | 1 |
| «Enfermedad cerebrovascular», pacientes con ACV con mínimas secuelas o ACV transitorio | 1 |
| «Demencia», pacientes con evidencia en la historia clínica de deterioro cognitivo crónico | 1 |
| «Enfermedad respiratoria crónica», debe existir evidencia en la historia clínica, en la exploración física y en la exploración complementaria de cualquier enfermedad respiratoria crónica, incluyendo EPOC y asma | 1 |
| «Enfermedad del tejido conectivo», incluye lupus, polimiositis, enfermedad mixta, polimialgia reumática, arteritis de las células gigantes y artritis reumatoide | 1 |
| «Úlcera gastroduodenal», incluye a aquellos que han recibido tratamiento por un ulcus y a aquellos que tuvieron sangrado por úlceras | 1 |
| «Hepatopatía crónica leve», sin evidencia de hipertensión portal, incluye pacientes con hepatitis crónica | 1 |
| «Diabetes», incluye los tratados con insulina o hipoglucemiantes, pero sin complicaciones tardías; no se incluirán los tratados únicamente con dieta | 1 |
| «Hemiplejia», evidencia de hemiplejia o paraplejia como consecuencia de un ACV y otra condición | 2 |
| «Insuficiencia renal crónica moderada/severa», incluye pacientes en diálisis o bien con creatinina >3 mg/dl objetivadas de forma repetida y mantenida | 2 |
| «Diabetes con lesión en los órganos diana», evidencia de retinopatía, neuropatía o neuropatía. Se incluye también antecedentes de cetoacidosis o descompensación hiperosmolar | 2 |
| «Tumor o neoplasia sólida», incluye pacientes con cáncer, pero sin metástasis documentadas | 2 |
| «Leucemia», incluye leucemia mieloide crónica, leucemia linfática crónica, policitemia vera, otras leucemias crónicas y todas las leucemias agudas | 2 |
| «Linfoma», incluye todos los linfomas, Waldenstrom y mieloma | 2 |
| «Hepatopatía crónica moderada/severa», con evidencia de hipertensión portal (ascitis, varices esofágicas o encefalopatía) | 3 |
| «Tumor o neoplasia sólida con metástasis» | 6 |
| «Sida definido», no incluye portadores asintomáticos | 6 |
| Total |
ACV: accidente cerebrovascular; EPOC: enfermedad pulmonar obstructiva crónica.
El CIRS fue descrito en 1968 por Linn et al33 y revisado posteriormente por Miller et al34 en 1992, renombrándolo como CIRS-G al recoger los principales problemas de los ancianos. Ha sido validado en atención primaria61, en medio residencial62, en nonagenarios63 y en ancianos hospitalizados64, y se ha demostrado su capacidad predictiva de mortalidad y hospitalización64,65. Recientemente, se ha publicado una guía para puntuar esta escala64, con una reproducibilidad intraobservador de 0,83 e interobservador de 0,81, presentando buena correlación con datos clínicos, estancia hospitalaria, uso de fármacos, discapacidad, depresión y estado cognitivo. Es un índice de sencilla utilización, porque su estructura se ajusta a la práctica clínica habitual, aunque necesita de la historia clínica, exploración y pruebas de laboratorio para una correcta aplicación. Evalúa 14 sistemas corporales (tabla 3) e identifica la severidad de cada uno de ellos del 0 al 4 utilizando una descripción pormenorizada de cada una de las categorías. A pesar de que todavía no dispone de puntos de corte para categorizar la carga de enfermedad, probablemente el CIRS sea actualmente la mejor herramienta para evaluar comorbilidad en ancianos.
El ICED35 es el único índice que mide la severidad del deterioro funcional junto con la severidad del deterioro fisiopatológico causado por la propia enfermedad. Su reproducibilidad intraobservador es excelente, pero la interobservador resultó sólo regular debido a incertidumbres a la hora de aplicar los criterios de la escala66. Evalúa 13 sistemas corporales que se recogen en la tabla 3, clasificando la severidad de la enfermedad en cuatro niveles (0=ausencia, 1=leve, 2=moderada, 3=severa) y la severidad de la repercusión funcional en tres (0=ninguna, 1=leve-moderada, 2=severa). Las puntuaciones se basan en listas explícitas de síntomas, signos y test de laboratorio, y deben obtenerse del historial clínico del paciente. Aunque ha demostrado predecir mortalidad y rehospitalización, la dificultad para clasificar correctamente a los pacientes entre diferentes observadores así como el hecho de que haya sido poco evaluada en ancianos hacen que su uso sea menos recomendable que otros índices de comorbilidad.
El GIC de Rozzini et al38, una modificación del ICED, evalúa 15 sistemas corporales (tabla 3) clasificando la severidad de la enfermedad (Index of Disease Severity [IDS]) en 5 niveles (0=ausencia, 1=asintomática, 2=sintomática controlada, 3=sintomática no controlada, 4=compromiso vital). La puntuación final establece cuatro clases, según la severidad de los diferentes sistemas (I: uno o más IDS=1; II: uno o más IDS=2; III: un IDS=3 y uno o más IDS=1/2; IV: un IDS=4 o 2 o más IDS=3). Ha demostrado predecir mortalidad y discapacidad.
El índice de Kaplan36 se desarrolla específicamente para investigación en diabetes y clasifica la comorbilidad en vascular (hipertensión, cardiopatía, enfermedad vascular periférica, retinopatía y cerebrovascular) y no vascular (el pulmón, el hígado, los huesos, el riñón), dando puntuaciones del 0 al 3 dependiendo de la severidad de la afectación. La puntuación final es la de la patología con mayor severidad. Existen dos adaptaciones: el Modified Medical Comorbidity Index67 y el Adult Comorbidity Evaluation 27 (ACE-27)68.
Casi todos los índices de comorbilidad nacieron en un principio con la intención de predecir mortalidad. Sin embargo, Groll et al en 2005 construyeron el FCI45 con la intención de predecir funcionalidad. Esta escala evalúa la existencia o ausencia de 18 condiciones, no sólo enfermedades, como por ejemplo los déficits visuales y auditivos o la obesidad, sin evaluar su severidad, por lo que el rango de puntuación oscila entre 0 y 18. Aunque el índice es sencillo de usar, no existen trabajos específicos en población anciana y los propios autores postulan la necesidad de validarlo mediante un estudio longitudinal.
El Multidimensional Prognostic Index56 es un índice de comorbilidad recientemente publicado que ha demostrado predecir mortalidad en ancianos frágiles residentes en la comunidad con necesidad de cuidados continuos con un área bajo la curva de 0,69. La aportación de este índice radica en que no sólo incluye enfermedades (neoplasia maligna, insuficiencia cardíaca, EPOC e insuficiencia renal), sino también elementos demográficos, como la edad y el sexo, y aspectos funcionales, como la dependencia en el aseo o en el vestido, generando así una visión más geriátrica de la comorbilidad.
No sería justo concluir este apartado sin referirnos a los últimos trabajos en comorbilidad realizados por el grupo del Cardiovascular Health Study de Harris, Fried y Newman. Este grupo ha publicado recientemente un nuevo índice de comorbilidad denominado Physiologic Index of Comorbidity55. Partiendo de las premisas de que los ancianos tienen una alta prevalencia de enfermedad crónica, de que estas enfermedades a menudo no están diagnosticadas o de que cuando se diagnostican ya están en fases muy avanzadas, por lo que llevan tiempo dañando el organismo, las autoras construyen una escala de comorbilidad “subclínica” o fisiológica que pretende identificar los problemas, incluso cuando éstos son indetectables mediante la práctica clínica habitual o se encuentran en fases iniciales. Utilizando una subcohorte del Cardiovascular Health Study, evalúan la función pulmonar (espirometría, incluyendo capacidad vital forzada y volumen espiratorio máximo en el primer segundo), vascular (ultrasonografía carotídea, identificando el espesor de la íntima-media y el flujo), renal (cistatina-C), cerebral (resonancia magnética, determinando las lesiones isquémicas de sustancia blanca) y la glucemia en ayunas. La escala puntúa del 0 al 10, y los sujetos con puntuaciones entre 7 y 10 tienen un riesgo 3,8 veces mayor de fallecer a los 9 años. Además de explicar el 40% del efecto de la edad sobre la mortalidad, la escala presenta asociación a dificultades para realizar las actividades de la vida diaria y para moverse. Aunque las autoras resaltan que la escala debe ser validada en otras cohortes y que podrían incluirse funciones de otros órganos o sistemas, su aportación abre vías epidemiológicas y de investigación muy interesantes para identificar subpoblaciones de ancianos independientes en riesgo de mortalidad o dependencia.
Tampoco podemos olvidar en relación con la comorbilidad clínica y subclínica que algunos índices de fragilidad, como el de Rockwood y Mitnitsky69, incluyen enfermedades, condiciones y discapacidades, por lo que podrían considerarse índices indirectos de comorbilidad, aunque no fueran herramientas diseñadas específicamente con dicho fin.
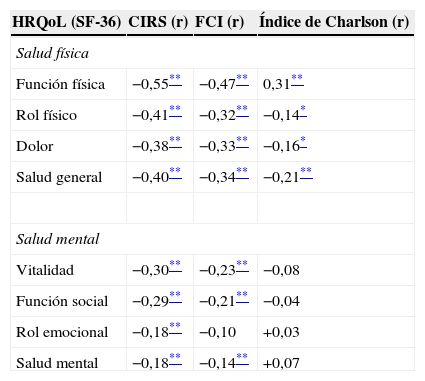
Un trabajo de Fortin et al70 comparó tres de los índices más utilizados en cuanto a su asociación a calidad de vida: el CIRS, el FCI y el índice de Charlson (tabla 5). El CIRS fue el índice que presentó una correlación más intensa, especialmente con los dominios de salud física de la escala de calidad de vida. Además, los índices ICED, GIC y CIRS-G tienen estudios como predictores de eventos adversos en ancianos y podrían ser más recomendables en este grupo de población. Aunque, como se ha comentado durante todo el artículo, la elección de un índice en particular es compleja y depende de numerosas variables; por sus características psicométricas, su aplicabilidad en ancianos y su constructo, el CIRS-G podría ser el más recomendable.
Correlaciones entre los principales índices de comorbilidad y los dominios de calidad de vida medidos mediante el Health Related Quality of Life (Short-Form-36)70
| HRQoL (SF-36) | CIRS (r) | FCI (r) | Índice de Charlson (r) |
| Salud física | |||
| Función física | −0,55** | −0,47** | 0,31** |
| Rol físico | −0,41** | −0,32** | −0,14* |
| Dolor | −0,38** | −0,33** | −0,16* |
| Salud general | −0,40** | −0,34** | −0,21** |
| Salud mental | |||
| Vitalidad | −0,30** | −0,23** | −0,08 |
| Función social | −0,29** | −0,21** | −0,04 |
| Rol emocional | −0,18** | −0,10 | +0,03 |
| Salud mental | −0,18** | −0,14** | +0,07 |
CIRS: Cumulative Illness Rating Scale; FCI: Functional Comorbidity Index; HRQoL: Health Related Quality of Life; r: coeficiente de correlación de Pearson; SF-36: Short-Form 36.
El Tratado de Geriatría para residentes editado por la Sociedad Española de Geriatría y Gerontología en 2007 define paciente geriátrico en dos de sus capítulos de la siguiente manera. Sanjoaquín et al describen que es el que presenta tres o más de los siguientes aspectos: edad superior a 75 años, pluripatología relevante, enfermedad principal incapacitante, patología mental acompañante o problemática social71. Por su parte, Robles et al describen que es el que presenta las siguientes características: edad avanzada, enfermedades crónicas que originan dependencia, alteración mental, problemática social, dependencia en actividades básicas de la vida diaria/actividades instrumentales de la vida diaria, progresión de la dependencia o síndromes geriátricos72. En ambos casos aparece reflejada la presencia de varias enfermedades como criterio de paciente geriátrico. Parece así que inicialmente para los geriatras españoles la comorbilidad sería un criterio que podría ayudar a definir al paciente geriátrico, y de ahí la pertinencia y relevancia de analizarlo en profundidad.
Sin embargo, ¿está bien formulada la pregunta? ¿Y si no existe el paciente geriátrico? ¿Tendría entonces interés definirlo? Cuando hablamos de paciente geriátrico, lo que intentamos identificar es un grupo poblacional con unas características especiales, vulnerable a estresores, con unas necesidades de atención sanitaria específicas y que va a tener mejores resultados de salud cuando es atendido por un geriatra y con un modelo organizativo geriátrico73.
Los pediatras lo tienen claro. Cuando una persona es menor de 14 años, «llora y tiene mocos», su cuerpo está en fase de maduración, sus funciones intelectuales y su personalidad están en desarrollo, es dependiente de los padres y es vulnerable, no le llaman paciente pediátrico, le llaman niño, y tiene unas necesidades de atención sanitaria específicas. Y es posible que haya personas de 13 años que se beneficien de otro sistema de atención sanitaria y algunas de 15 que se beneficien de la Pediatría. Los límites de edad tienen esos problemas. Sin embargo, sin ser exactos, producen la mejor de las aproximaciones.
¿Por qué entonces nos empeñamos en mantener la definición de paciente geriátrico cuando es difícilmente entendible y está sujeta a una gran variabilidad de acepciones? Por paciente geriátrico puede entenderse desde el que es mayor de 65, 75 u 80 años, el que se beneficia de ser atendido por un geriatra, el mayor de 65 años con discapacidad y dependencia, hasta el que presenta deterioro cognitivo, problemática social, el paciente institucionalizado, con pluripatología y polifarmacia, en situación terminal o con varios de estos elementos entremezclados.
En última instancia, es la edad la que confiere a este grupo poblacional una serie de características que lo hacen susceptible de una atención sanitaria específica; es la edad la que provoca un declinar progresivo en la reserva funcional de los sistemas creando vulnerabilidad y pérdida de homeostasis; es la edad la que motiva que determinadas enfermedades sean muy prevalentes, tiendan a la cronicidad, a la discapacidad y a la dependencia y tengan una presentación atípica en su aparición; es la edad la que se asocia a una serie de pérdidas en el ámbito psicosocial que dificultan la superación de problemas, y es la edad la que provoca unos cambios farmacocinéticos y farmacodinámicos que obligan a individualizar tratamientos. Queda, sin embargo, por resolver cuál es la edad límite, qué grupo poblacional se beneficia más de este modelo sanitario. El envejecimiento satisfactorio depende principalmente del nivel de desarrollo económico, social y sanitario de un país, por lo que el límite de edad variará según dónde nos encontremos. En los países desarrollados, el límite de los 75 años parece el más adecuado.
¿Y la comorbilidad? Al igual que el declinar funcional de sistemas, el cambio fenotípico, la vulnerabilidad, el riesgo de pérdidas o el riesgo aumentado de mortalidad, la comorbilidad es una característica más asociada al envejecimiento. Es cierto, como se ha visto, que la comorbilidad o multimorbilidad aumentan el riesgo de mortalidad, deterioro funcional, discapacidad y dependencia, hospitalización, estancia hospitalaria prolongada, institucionalización, pérdida de salud y calidad de vida y que tiene necesidades asistenciales especiales, pero unos claros ejemplos ayudan a entender que por sí sola no define a las personas que se benefician de una atención geriátrica.
Entre una persona de 66 años con un índice de Lawton (IL) de 8, hipertensión arterial, diabetes, úlcera péptica y artrosis (índice de Charlson de 3) que ingresara por EPOC reagudizado, otra persona de 80 años con un IL de 8, con criterios de fragilidad de Fried, pero sin enfermedades (índice de Charlson de 0) que ingresara por una fractura de cadera y una tercera persona de 90 años con demencia severa, Katz G, inmovilizada, con insuficiencia cardíaca, un tumor sólido, un ictus, hipertensión y diabetes (índice de Charlson de 10) que ingresara por una infección urinaria, muchos geriatras opinarían que el que más se beneficia de atención geriátrica es el paciente de 80 años.
Sin embargo, si cambiamos las edades de los pacientes de la siguiente manera: entre una persona de 66 años sin enfermedades, con IL de 8 e índice de Charlson de 0 que ingresara por una fractura de cadera, otra persona de 80 años con demencia severa, Katz G, inmovilizada, con insuficiencia cardíaca, un tumor sólido, un ictus, hipertensión y diabetes (índice de Charlson de 10) que ingresara por una infección urinaria y una tercera persona de 90 años con IL de 8, hipertensión, diabetes, úlcera péptica y artrosis (índice de Charlson de 3) que ingresara por EPOC reagudizado, la mayoría de los geriatras se decantaría por atender al paciente de 90 años.
Lo único que cambia es la edad y no las patologías presentes. Creo que es hora de que los geriatras, al igual que han hecho los pediatras, tengamos el valor frente al resto del colectivo médico de defender que nuestro paciente diana es el anciano, sin otras características que lo disfracen, aunque posiblemente las tenga, y posiblemente con un límite de edad de 75 años.
Conclusiones- •
La comorbilidad y la multimorbilidad son un problema frecuente en ancianos y son un factor de riesgo de eventos adversos de salud (deterioro funcional, discapacidad, dependencia, institucionalización, hospitalización, mala calidad de vida y muerte), aunque no el principal.
- •
La comorbilidad contribuye a la complejidad del paciente anciano.
- •
Existe un efecto sinergístico específico entre diferentes condiciones que hay que tener en cuenta al elaborar índices de comorbilidad, con especial atención a la medición de su severidad.
- •
El tratamiento de varias condiciones puede empeorar otras o hacer aparecer nuevas, y este problema es mayor en ancianos, donde las disfunciones fisiológicas preclínicas modulan la respuesta a los fármacos. El tratamiento de la comorbilidad en ancianos requiere conocimientos avanzados en Geriatría.
- •
Los índices de comorbilidad en ancianos no deben ser interpretados de manera aislada, sino en un contexto de valoración integral que incluya disfunciones preclínicas asociadas al envejecimiento, a medidas de fragilidad, a aspectos funcionales, mentales y psicosociales.
- •
La comorbilidad, entendida como una compilación de enfermedades, no es la principal característica que define la población que debe ser atendida por un geriatra. La edad y el riesgo de declinar funcional deben primar sobre otras características.
- •
Aunque recomendar un índice de comorbilidad en particular es difícil y depende de numerosas variables, por sus características psicométricas, su aplicabilidad en ancianos y su constructo, el CIRS-G podría ser el más recomendable. Otros, como el índice de Charlson, el ICED y el índice de Kaplan, son también métodos válidos y reproducibles.
- •
Los índices que miden declinar fisiológico o subclínico son herramientas prometedoras de futuro que precisan ser validadas en cohortes longitudinales.
Los autores declaran no tener ningún conflicto de intereses.