Presentamos el caso de una mujer de 81 años, con antecedentes de fibrilación auricular y adenocarcinoma de colon de bajo grado, requirió hemicolectomía y esplenectomía hace 10 años. En su situación basal destaca la independencia para actividades básicas, no deterioro cognitivo, ánimo preservado y, en el ámbito social, vive en el domicilio con una hija. Un mes antes del ingreso en nuestro centro presentó astenia, dolor abdominal y diarrea, siendo diagnosticada como enteritis infecciosa y tratada con ciprofloxacino y metronidazol. Ingresa en la unidad de agudos tras la persistencia del dolor abdominal y diarreas, acompañado de disminución de la ingesta oral, que dificultaban progresivamente las actividades básicas de la vida diaria.
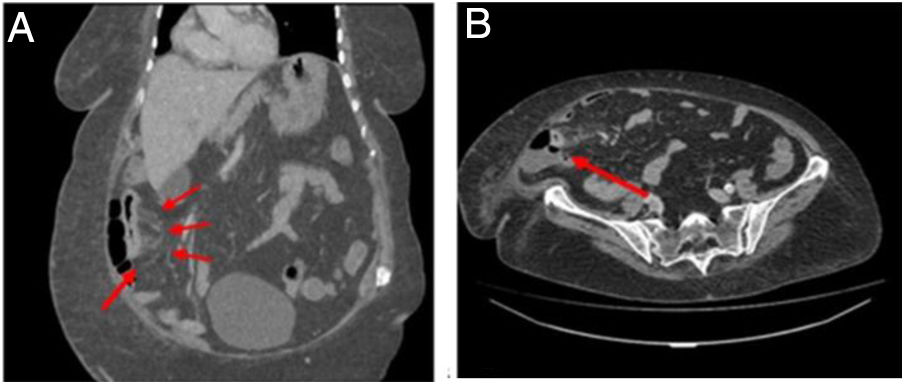
A la exploración física solo se describe dolor abdominal difuso. Analíticamente leucocitosis sin neutrofilia y aumento de la velocidad de sedimentación globular, con cultivos de sangre, orina y heces negativos. Se realiza una tomografía axial computarizada abdominal describiendo el «signo del peine» y cambios inflamatorios en un segmento largo de la pared del intestino delgado, en el flanco abdominal derecho, con hipertrofia e hiperemia de la grasa mesentérica sin afectación del íleon terminal (fig. 1).
Se comenta el caso con el servicio de digestivo, y tras la alta sospecha de enfermedad inflamatoria intestinal (EII) y la dificultad en el acceso endoscópico a la zona intestinal afectada se solicita la medición de calprotectina fecal, obteniéndose niveles elevados. Se inicia tratamiento empírico con corticosteroides: prednisona a 20mg diarios con mejoría clínica. Tras el seguimiento telefónico al mes, y posteriormente presencial a los 3 meses, la paciente no presenta diarreas ni dolor abdominal, ha recuperado el apetito y continúa con su independencia funcional y mejoría anímica.
La incidencias en mayores de 60 años es de 4-6 por 100.000 al año para enfermedad de Crohn y de 5-8 por 100.000 al año para colitis ulcerativa1. Muchas veces puede ser confundida con otras entidades como colitis, isquemia o enfermedad diverticular, que puede conllevar a un error diagnóstico (hasta en un 60%), o retraso en el diagnóstico (hasta 6 años).
Su diagnóstico puede complicarse por las comorbilidades asociadas y las presentaciones atípicas1. La calprotectina fecal como marcador inflamatorio intestinal2 puede ser una opción diagnóstica de apoyo para aquellos pacientes con sospecha de EII y que presentan limitaciones para estudios colonoscópicos; cuenta con una sensibilidad del 89-98% y especificidad 81-91%3. Aparte de los procesos inflamatorios intestinales también se describe niveles elevados de calprotectina en procesos infecciosos, neoplasias, toma de medicamentos como los antinflamatorios no esteroideos o inhibidores de la bomba de protones y en menores de 5 años; no se describen situaciones de edad avanzada ni polifarmacia4. Por lo tanto, su determinación no forma parte del diagnóstico definitivo, mas no lo descarta como apoyo diagnóstico5.
En las últimas décadas los tratamientos se enfocan cada vez más en la prevención de la progresión de la enfermedad y en el control de los síntomas, utilizándose los 5-aminosalicilatos, corticoides sistémicos, inmunomoduladores, biológicos e intervenciones quirúrgicas cuando los beneficios superan los riesgos2.
Por lo tanto, el manejo de la EII en los ancianos conlleva retos específicos, como resultado de las comorbilidades, polifarmacia, el riesgo de interacciones medicamentosas y eventos adversos, el riesgo de infecciones y malignidad, así como de complicaciones quirúrgicas6.
Los desafíos en un mejor cuidado de los adultos mayores con EII, además de mantener un alto índice de sospecha, incluyen ser consciente de las consideraciones especiales en la población anciana en el momento de la elección del tratamiento, centrada en el paciente y dirigida a los síntomas, destacándose la necesidad de la inclusión de esta población en futuros ensayos clínicos para obtener una mejor comprensión de la efectividad y seguridad del tratamiento que puede variar según la edad.