La embolia aérea, definida como la entrada de aire en la circulación venosa o arterial, es un problema principalmente iatrogénico asociado a procedimientos médico invasivos con una alta morbimortalidad1,2. Una de las causas más frecuentes de embolismo aéreo venoso es la manipulación de un catéter venoso central (CVC). El diagnóstico clínico se basa en la aparición súbita de síntomas neurológicos junto a manifestaciones hemodinámicas tales como hipotensión, hipoxia o bradicardia después de un procedimiento invasivo. La realización precoz de una prueba de imagen cerebral o ecocardiografía que objetive burbujas de aire en las estructuras vasculares apoyará el diagnóstico. A continuación presentamos el caso de un paciente con déficit neurológico agudo y síntomas sistémicos por embolia aérea venosa tras la retirada de un CVC.
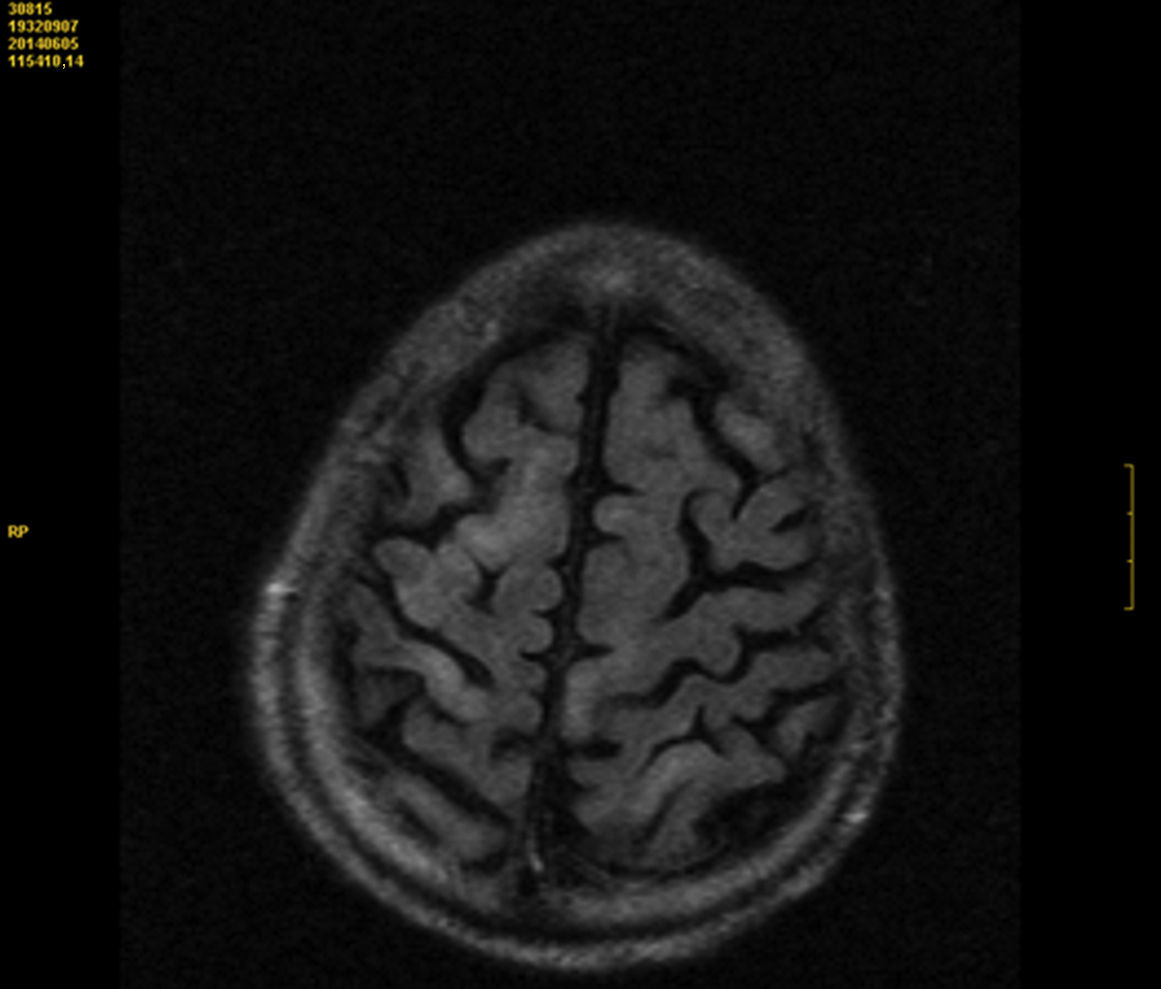
Se trata de un varón de 81 años con antecedentes de hipertensión arterial, diabetes mellitus tipo 2, dislipemia, artritis reumatoide, estenosis de canal lumbar e hipertrofia benigna de próstata, con buena situación basal presentando un índice de Barthel 100/100, deambulación autónoma sin soporte técnico y manejo de actividades instrumentales y avanzadas de la vida diaria. Ingresó a cargo del servicio de geriatría procedente de la UCI con diagnóstico de shock séptico con fracaso multiorgánico que precisó intubación orotraqueal más ventilación mecánica por fallo respiratorio severo. Al quinto día de la estancia en planta, tras la retirada inmediata del CVC, el paciente presentó taquipnea súbita, hipotensión y diaforesis profusa, seguido de disminución brusca del nivel de conciencia. En la exploración física, fue relevante la auscultación de un ruido cardiaco localizado predominantemente en ápex, que previamente no existía y que desapareció poco después, y a nivel neurológico destacó un índice de Glasgow 9/15, hemiparesia izquierda de predominio braquial, sin objetivar facial central y reflejos cutáneo plantares flexores. El electrocardiograma mostró una fibrilación auricular con respuesta ventricular controlada sin alteraciones en la repolarización. En ese momento, pudo realizarse un ecocardiograma transtorácico urgente por parte de cardiología que objetivó burbujas de aire en cavidades derechas más datos de sobrecarga derecha. La tomografía computarizada craneal urgente realizada una hora después del inicio de los síntomas neurológicos no mostró ningún hallazgo relevante específico. En menos de 24 h, el paciente comenzó con crisis comiciales generalizadas secundarias iniciándose perfusión de valproato intravenoso con control de las mismas. La resonancia magnética (RM) cerebral realizada a las 72 h reveló múltiples áreas de restricción en secuencia de difusión e hiperintensas en secuencia en FLAIR en los surcos corticales de ambos lóbulos fronto-parietales, sugestivo de infartos venosos (fig. 1). La ecografía Doppler de troncos supraaórticos no mostró alteraciones relevantes significativas. En días sucesivos, el paciente presentó mejoría clínica de forma progresiva persistiendo leve paresia de la extremidad superior izquierda más disartria.
La embolia aérea es una complicación muy grave, que puede ser evitable, resultado de procedimientos médico-quirúrgicos1,2, como son la manipulación de un CVC, angiografías, hemodiálisis, neurocirugía, cirugía cardiotorácica, técnicas endoscópicas, etc. También se han descrito en traumatismos y durante las maniobras de ascenso de los buceadores3. La incidencia del embolismo aéreo es desconocida debido a las dificultades para el diagnóstico, puesto que dan lugar a un cuadro clínico con un amplio espectro de manifestaciones que varían entre pasar desapercibido por el clínico hasta el colapso cardiovascular y la muerte4.
La embolia aérea venosa relacionada con la manipulación de un CVC puede ocurrir durante la inserción, el uso o el mantenimiento del catéter, aunque frecuentemente se produce durante la retirada de este. La frecuencia descrita en la literatura médica asociada a la manipulación de vías venosas oscila entre 1 en 47 a 1 en 3.000 pacientes5, y la tasa de mortalidad del 23%6.
La entrada de aire requiere de un gradiente de presión que favorezca el paso del gas en los vasos sanguíneos, esta situación puede darse siempre que la presión venosa central sea inferior a la presión atmosférica, por ejemplo, si el paciente se encuentra con el tórax levantado en posición vertical, en la inspiración profunda o durante maniobras de Valsalva7.
Las manifestaciones sistémicas varían con la severidad del embolismo, atribuidas a la entrada masiva de aire en cavidades derechas y de la circulación pulmonar que provoca hipertensión pulmonar y fallo del ventrículo derecho1. Los síntomas incluyen taquipnea con signos de hipoxia o hipercapnia, dolor torácico, hipotensión por bajo gasto, arritmias y, ocasionalmente, se puede auscultar un soplo denominado en «rueda de molino», debido a esta entrada de aire en el ventrículo derecho5, como ocurre en nuestro caso.
Los síntomas neurológicos no son específicos e incluyen alteración del nivel de conciencia, crisis comiciales e ictus6. Estas manifestaciones pueden ser consecuencia del paso directo de aire a la circulación arterial o secundarias a un embolismo paradójico, a través de una comunicación derecha-izquierda cardiaca como la existencia de un foramen oval; la presencia de malformaciones o fístulas arteriovenosas pulmonares, y la «sobrecarga» pulmonar tras la entrada masiva de aire que desborda su capacidad de filtrado.
Menos conocido, aunque cada vez son más los casos publicados, es el denominado embolismo aéreo venoso por mecanismo retrógrado8. Trabajos recientes demuestran que el aire podría ascender a la circulación cerebral de forma retrógrada debido al menor peso específico de este en comparación con la sangre, permitiendo que las burbujas se eleven hacia el cráneo en un paciente colocado en posición vertical, dependiente del tamaño de las burbujas, del diámetro del catéter y de la fracción de eyección9–11.
En nuestro caso, la relación temporal entre estas manifestaciones descritas y la retirada del catéter venoso central facilitó la sospecha para el diagnóstico, apoyado por los hallazgos encontrados ya descritos en el ecocardiograma y en la RM cerebral. Precisamente, fueron los múltiples infartos venosos en los giros corticales visualizados en la RM cerebral, lo que nos hizo pensar que el mecanismo fisiopatológico que mejor justificaba esta situación era un embolismo aéreo venoso retrógrado, a pesar de no demostrar la existencia de una comunicación derecha-izquierda.
En cuanto al tratamiento, ante la mínima sospecha de embolismo aéreo tras la manipulación de un CVC, el paciente debe ser colocado en posición de Trendelenburg y en decúbito lateral izquierdo10, iniciar soporte hemodinámico lo antes posible si fuera preciso, y administrar oxigenoterapia a flujo alto no solo para tratar la hipoxia que pueda existir si no para eliminar el aire circulatorio al establecer un gradiente de difusión. Existen estudios en los que el tratamiento con oxígeno hiperbárico es efectivo, planteándose como tratamiento de elección, aunque su eficacia real está siendo cuestionada12.
Conocemos que la manipulación de un CVC es un procedimiento habitual en nuestro medio, sin embargo, existe un escaso conocimiento del embolismo aéreo entre los profesionales sanitarios como complicación de su uso por su baja frecuencia, probablemente subestimada, y es posible que no se tomen constantemente las precauciones apropiadas para prevenirla13. Es por ello, que la formación e instrucción enfocada ayudaría a su prevención o al diagnóstico rápido con la posibilidad de iniciar de forma inmediata la terapia más adecuada y de esta forma ayudar a disminuir su prevalencia como problema iatrogénico.