Evaluar si el injerto de refuerzo con fascia lata autógena mejora los resultados funcionales en las reparaciones del manguito rotador y si disminuye la tasa de rerroturas en comparación con las realizadas sin refuerzo.
Material y métodosEstudio prospectivo sobre una muestra piloto de 20 pacientes con una rotura completa sintomática del manguito de los rotadores. Los pacientes fueron intervenidos mediante un abordaje superior, realizándose una reparación completa sin tensión de la rotura mediante sutura reforzada con injerto autógeno procedente de fascia lata del propio paciente a 10 de ellos y sutura sin refuerzo a los otros 10. El tiempo de seguimiento fue de un año desde la intervención. Se han medido variables sobre la tipología de la lesión, la funcionalidad y el dolor mediante la escala de Constant-Murley, tanto basalmente como a los 6 y 12 meses de seguimiento. Se realizó un análisis descriptivo de todas las variables en ambos grupos de intervención y un análisis de normalidad. Se evaluó la incidencia de rerroturas al año en ambos grupos.
ResultadosHay una mejoría significativa de las puntuaciones medias de Constant-Murley y del dolor al año de seguimiento en ambos grupos de tratamiento respecto al inicio, pero sin cambios significativos entre los valores de dolor y función al año de seguimiento en ambos grupos de intervención. La mejoría del dolor en el grupo de no injertados se produce paulatinamente a lo largo del tiempo, mientras que en el grupo de injertados a los 6 meses ya se alcanzan valores medios por encima de 10 de la escala de Constant-Murley, que se mantienen hasta los 12 meses. Se produjo una rerrotura en el grupo con injerto y 2 en el grupo sin injerto, no apareciendo diferencias significativas.
ConclusiónNuestros resultados preliminares de la cirugía de refuerzo del maguito rotador con fascia lata autógena muestran una mejoría significativa del dolor a los 6 meses, que se mantiene en el tiempo respecto a los pacientes sin refuerzo quienes requirieron 12 meses para obtener los mismos valores y a pesar de no hallar diferencias significativas respecto a función ni cicatrización, los pacientes con refuerzo de fascia lata se benefician de una más rápida mejoría del dolor. El número de reroturas en el grupo sin injerto fue mayor que en el grupo con injerto, aunque la diferencia no fue significativa.
To evaluate whether augmentation grafts using autologous fascia lata improve functional results for rotator cuff repairs and reduce the retear rate compared to those without augmentation.
Material and methodsThis is a prospective evaluation comprising 20 patients with a complete symptomatic rotator cuff tear. The operations were carried out from a superior approach performing a total cuff repair, for 10 patients we used a suture augmented with an autologous graft taken from their own fascia lata while unaugmented sutures were used for the other 10 patients. The follow-up period lasted for one year post-intervention. We measured variables for tear type, functionality and pain, both baseline and at 6 and 12-month follow ups. We evaluated retear incidence in each group as well as each group's pain and functionality response.
ResultsThe improved pain levels in the non-graft group evolved gradually over time. Conversely, in the group with the augmentation grafts, average Constant-Murley shoulder outcome scores at six months were already above 10 and were maintained at 12 months. One retear occurred in the graft group and 2 in the group without grafts, thus presenting no significant differences. There were no significant changes in pain and function values at the one year follow up in either group.
ConclusionOur preliminary results regarding rotator cuff augmentation surgery with autologous fascia lata showed a significant improvement in pain levels after 6 months compared to the patients with no augmentation, who required 12 months to reach the same values. After a year of follow up, there were no differences between the mean Constant and pain scores in either intervention group The number of retears in the non-graft group was greater than that in the group with grafts although the difference was not significant.
Las lesiones del manguito de los rotadores son una de las causas más frecuentes de dolor en el hombro y de discapacidad en la extremidad superior, con una incidencia que aumenta con la edad, afectando a más del 40% de las personas de más de 60 años1–3, y que consume una parte importante de los recursos sanitarios4; sin embargo, a pesar de ello, se mantiene aún el debate acerca de su manejo3.
A pesar de la comprensión de esta enfermedad y de los avances técnicos en el tratamiento quirúrgico, hay una alta tasa de rerroturas que se estima que está entre un 20 y un 90%5–13 relacionada con diferentes parámetros, entre los que destacan la edad en el momento de la cirugía9,14–16, la calidad del tendón5 o el tamaño de la lesión inicial5,17; la mayoría de ellas ocurren en las primeras 12 semanas tras la cirugía, lo que nos lleva a mantener alguna protección de la reparación durante ese periodo18. No hay que olvidar que los resultados de la revisión de las reparaciones del manguito son inferiores a los de la reparación primaria19–22.
Esta alta tasa de fallos asociada con la reparación del manguito ha llevado a los cirujanos a explorar alternativas, existiendo una necesidad de introducir estrategias que puedan mejorar la reparación, proporcionando tanto un refuerzo mecánico como una mejora biológica en el potencial curativo del tendón. De esta forma podemos observar como, aunque en las últimas décadas ha existido un avance importante respecto a la técnica quirúrgica23, estamos asistiendo a un aumento de los artículos relacionados con la preocupación sobre la cicatrización biológica aplicada en estas lesiones.
Teóricamente, el injerto ideal para reforzar el manguito rotador reparado debería combinar las características de ambos injertos, biológicos y sintéticos, sirviendo como una plantilla inductiva para ayudar a la regeneración de los tejidos y para ser lo suficientemente resistente como para proteger la sutura durante las primeras semanas postoperatorias, mientras se produce el proceso de reparación tisular24.
Se ha publicado la utilización de aloinjertos como dispositivo de aumento para la reparación del manguito: Neviaser et al.25, Ito y Morioka26, Moore et al.27, Rotini et al.28, Barber et al.29, Bond et al.30, Wong et al.31 o Gupta et al.32, demostrando que este tipo de aloinjerto puede proporcionar una ayuda a la curación del tendón.
Actualmente, los injertos derivados de matriz extracelular han sido aprobados por la FDA y comercializados como dispositivos médicos para la reparación del manguito de los rotadores en el ser humano.
Este es el primer estudio prospectivo realizado para refuerzo de sutura primaria del manguito de los rotadores con fascia lata autógena; en la literatura se ha encontrado la utilización de otros autoinjertos para aumento, como en Scheibel et al.33, con aumento de periostio autógeno, Sano et al.34, que utilizaron la porción larga del bíceps para la reparación de lesiones masivas del manguito, o Bektaser et al.35, que utilizaron el ligamento coracoacromial. Sin embargo, a la fecha, el grado de éxito de los autoinjertos no se ha demostrado suficientemente ni existen estudios clínicos prospectivos que hayan demostrado la eficacia de los refuerzos autógenos respecto a la reducción del índice de rerroturas. Sí existen estudios en laboratorio que muestran las características bioquímicas y estructurales similares de la fascia lata respecto al tendón supraespinoso humano y al tendón infraespinoso canino36, cuyas propiedades mecánicas semejantes muestran la posibilidad de que sea utilizada como medio de aumento37.
Ante la falta de estudios sobre los refuerzos autógenos en las reparaciones del manguito de los rotadores en humanos y la importancia de buscar nuevos métodos que disminuyan el alto índice de rerroturas, diseñamos el presente trabajo con el objetivo de evaluar si el injerto de aumento con fascia lata autógena disminuye la tasa de rerroturas en las reparaciones del manguito y mejora los resultados funcionales en comparación con las reparaciones sin refuerzo.
Material y métodosEstudio clínico, prospectivo sobre una muestra piloto de 20 pacientes para evaluar la incidencia de rerroturas y la eficacia de una intervención con injerto de aumento con fascia lata frente a intervención sin aumento.
Los sujetos incluidos en el estudio fueron pacientes que ingresaron en nuestro hospital de forma secuencial entre enero y noviembre de 2013, con una rotura completa sintomática del manguito de los rotadores que cumplían los siguientes criterios de inclusión: rotura completa sintomática del manguito de los rotadores de un hombro que afecte al tendón del supraespinoso (SE) de forma completa o al tendón SE e infraespinoso (IE) de forma completa o al tendón IE de forma completa o al tendón SE de forma completa y parcial del IE o subescapular; edad entre 40 y 70 años en el momento de la primera consulta; degeneración grasa del SE e IE≤50%, siguiendo la clasificación de Goutallier; atrofia muscular estadio 1 o 2 de la clasificación de Thomazeau; roturas completas no agudas (no traumáticas>3 meses clínica); aceptación de participar en el estudio mostrada mediante consentimiento.
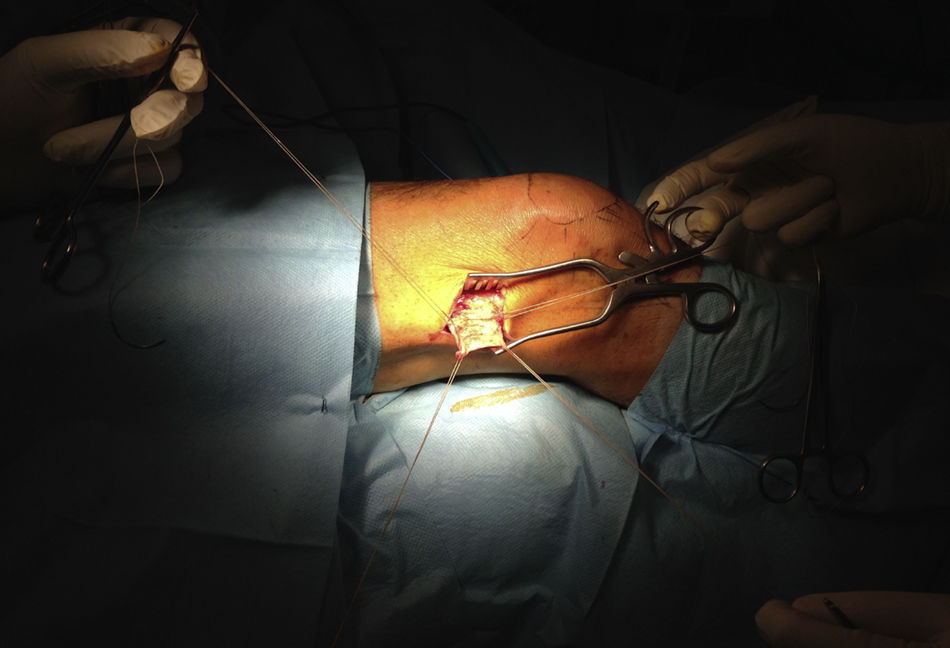
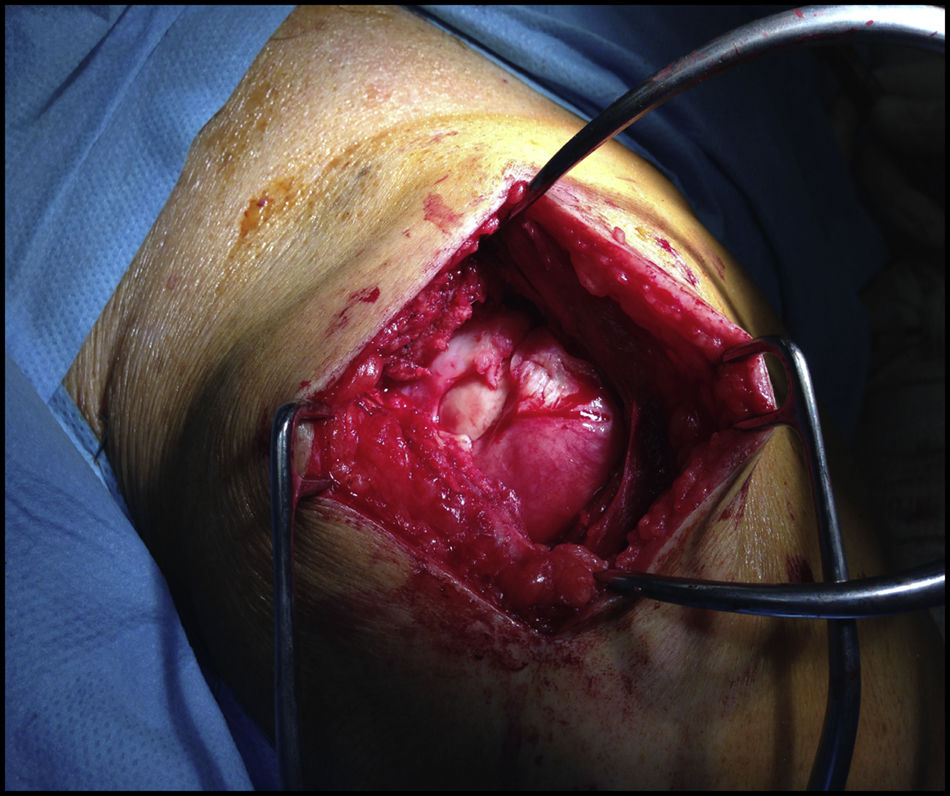
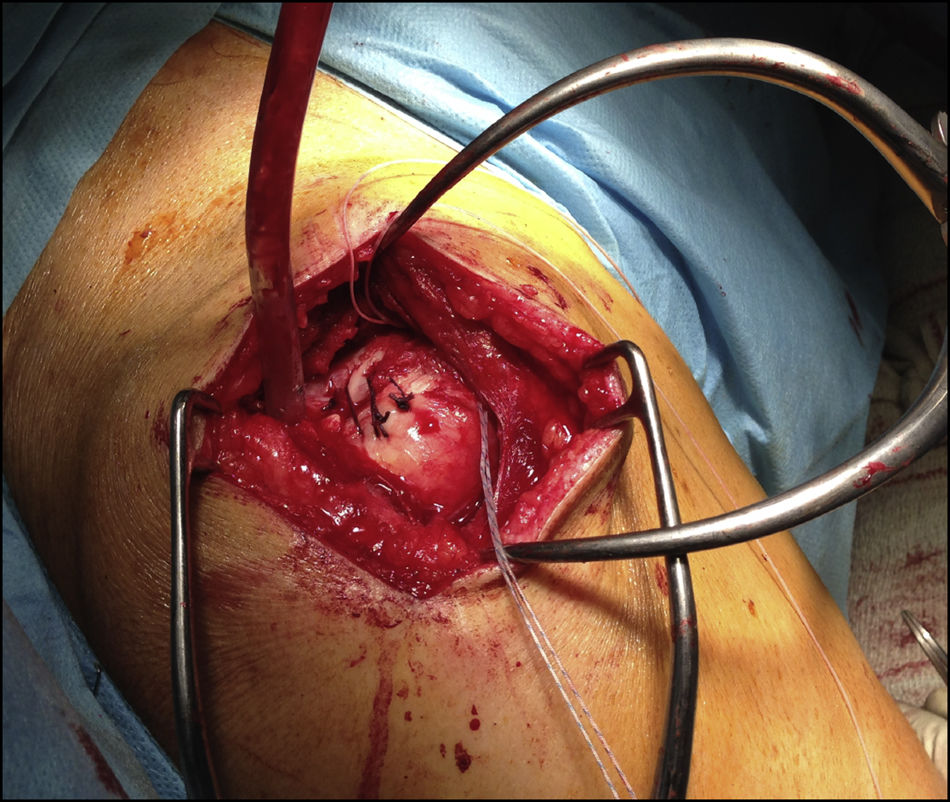
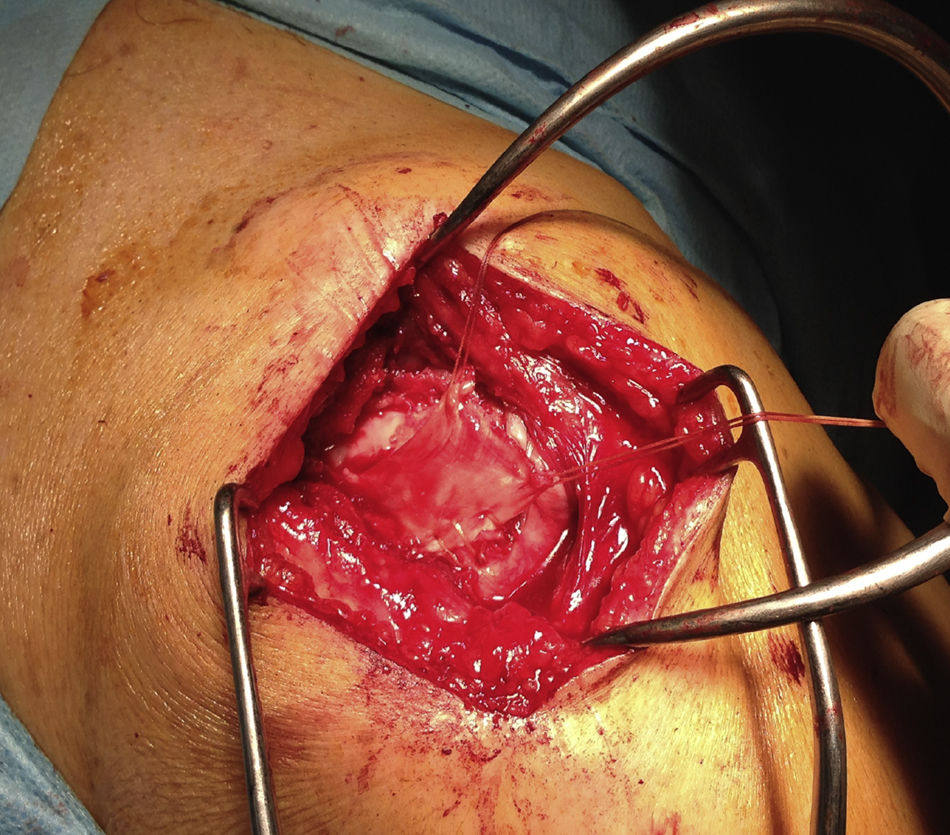
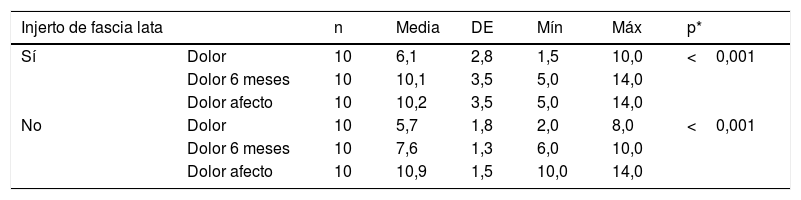
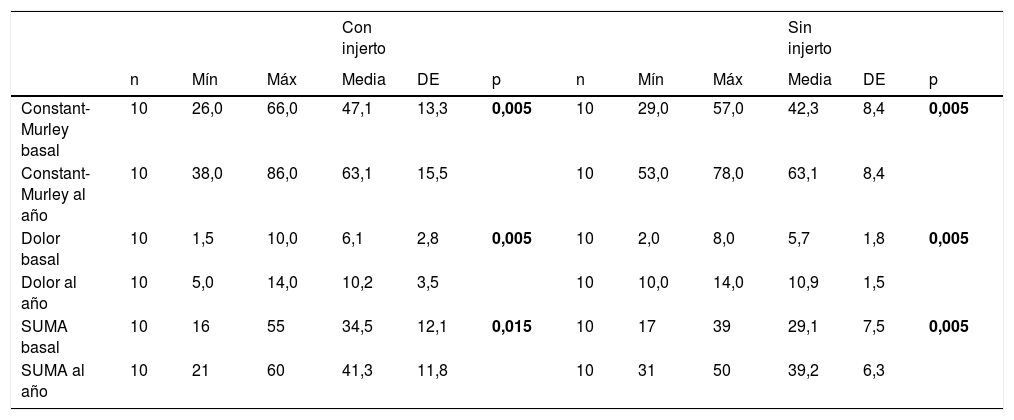
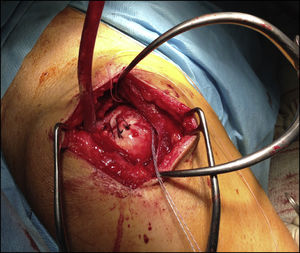
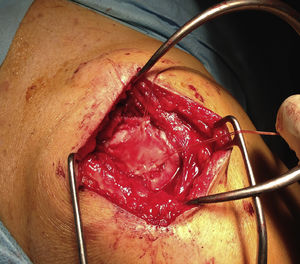
Los pacientes fueron distribuidos en 2 grupos según el tipo de intervención, realizada esta por el mismo cirujano; en un primer grupo de 10 pacientes consistió en una reparación de la rotura mediante un abordaje superior, con cierre completo y sin tensión, reforzada con injerto autógeno tomado de la fascia lata del propio paciente (figs. 1-4), y en otros 10 pacientes se realizó sutura sin refuerzo, con la misma técnica. La reparación del tendón se realizó mediante sutura con anclajes metálicos del número 5, sin utilizar doble hilera en ninguno de ellos, previo curetaje del lecho con aguja de K y sin acromioplastia, excepto en un caso en el cual nos encontramos un acromion tipo 3. Nos encontramos 12 roturas en forma de «U» (6 en cada grupo) y 8 en forma de «L» (4 en cada grupo). La fascia lata fue extraída en su zona distal, a unos 15cm de la interlínea articular de la rodilla, y en los casos en que fue utilizada como refuerzo fue posicionada sobre la reparación del tendón y suturada con hilo Vicryl® de 2 ceros. Se ha realizado un seguimiento de un año desde la fecha de intervención.
Se han recogido variables relacionadas con la lesión al inicio del estudio: número de tendones rotos iniciales, tipo de rotura inicial, retracción inicial, degeneración grasa inicial del SE e IE, atrofia del SE e IE. Se ha medido el dolor y la funcionalidad del hombro afecto a partir del test de Constant-Murley, tanto inicialmente como a los 6 y 12 meses de seguimiento. La variable respuesta fue la aparición de rerrotura al año (sí/no).
Se evaluó si se ha producido rerrotura a los 12 meses desde la intervención mediante estudio con RM; dicha evaluación fue realizada por un mismo radiólogo, diferenciando entre una rerrotura a nivel de la reparación y/o a diferente nivel del tendón.
Todos los sujetos realizaron una misma pauta de rehabilitación protocolizada mediante el protocolo publicado por el grupo GANCHO38, plan personalizado para problemas de hombro, modificación del Orthotherapy de Rockwood.
Se ha realizado un análisis descriptivo de todas las variables mediante tablas de frecuencias para las variables cualitativas y el cálculo de estadísticos como el mínimo, el máximo, el valor medio y la desviación típica para las variables cuantitativas.
Para analizar la homogeneidad de las variables explicativas cualitativas en ambos grupos de tratamiento se aplicó el test de chi-cuadrado. Para comparar los valores medios de las variables cuantitativas en ambos grupos se aplicó el test de la t de Student, previa comprobación de la normalidad en cada grupo mediante el test de Kolmogorov-Smirnov.
Se comparó la incidencia de rerroturas al año de seguimiento en cada grupo mediante el test de chi-cuadrado. Se evaluó la respuesta al dolor y la funcionalidad al año dicotomizadas en cada grupo de tratamiento mediante el test de chi-cuadrado. También se ha evaluado el dolor y la funcionalidad de forma cuantitativa en cada grupo de tratamiento mediante el test de la t de Student, previa comprobación de la normalidad.
Para analizar las características de los pacientes con rerroturas al año respecto a las variables cualitativas se aplicó el test de chi-cuadrado. Para las variables cuantitativas se aplicó el test de la U de Mann-Whitney.
Se compararon las puntuaciones medias basales respecto al año, en dolor y función, mediante el test de Wilcoxon.
Se tomaron los test como estadísticamente significativos al 95% de nivel de confianza. Se utilizó el paquete estadístico SPSS v.18 para el análisis.
Aspectos éticosDurante el estudio se siguieron las directrices nacionales e internacionales para la investigación biomédica en seres humanos (Código Deontológico, Declaración de Helsinki). Asimismo, se siguió la normativa legal sobre confidencialidad de los datos de los pacientes (Ley Orgánica 15/1999, de 13 de diciembre, de Protección de Datos de Carácter Personal) según el órgano de control de cumplimiento de la normativa de la Agencia Española de Protección de Datos.
ResultadosSe han analizado 10 pacientes por grupo de intervención, siendo 12 mujeres y 8 hombres, con edades entre los 50 y los 64 años, siendo la edad media de 58,5 años.
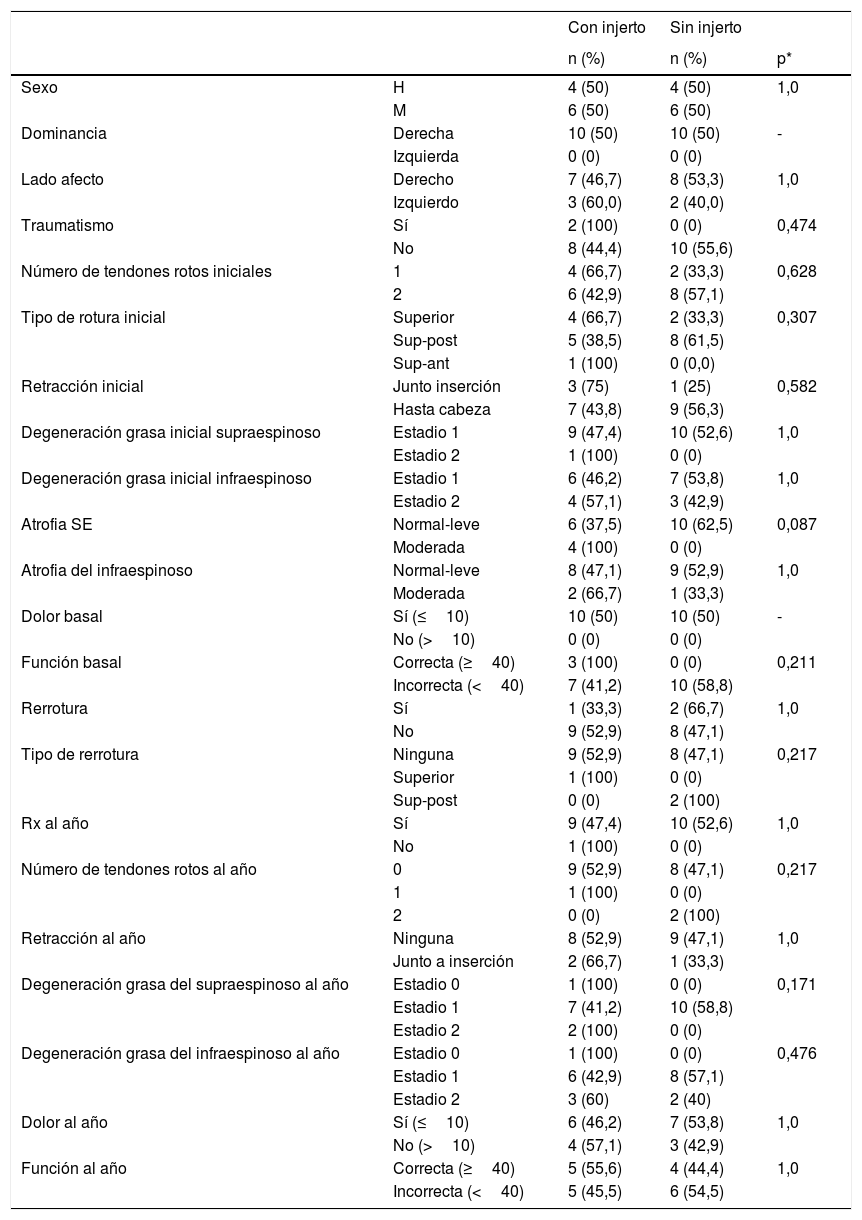
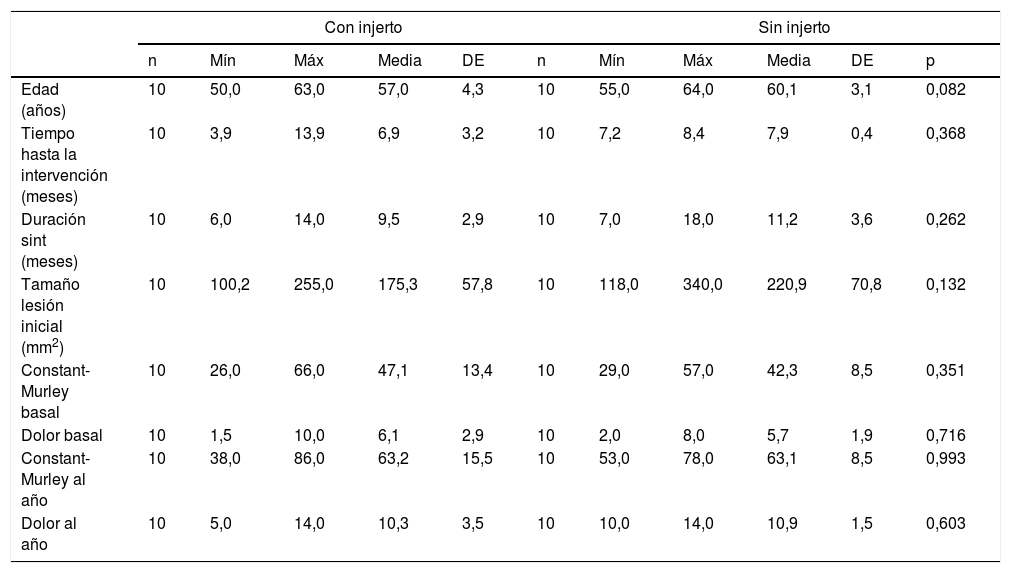
Los 2 grupos de intervención son homogéneos en cuanto a sexo, edad, dominancia, lado afecto, traumatismo, número de tendones rotos iniciales, tipo de rotura inicial, retracción inicial, degeneración grasa inicial del SE e IE, atrofia del SE e IE, tiempo hasta la intervención, duración de los síntomas, tamaño de la lesión inicial, dolor, función y Constant-Murley basales (tablas 1 y 2).
Número y porcentaje de pacientes con y sin injerto de fascia lata en cada nivel de las variables explicativas
| Con injerto | Sin injerto | |||
|---|---|---|---|---|
| n (%) | n (%) | p* | ||
| Sexo | H | 4 (50) | 4 (50) | 1,0 |
| M | 6 (50) | 6 (50) | ||
| Dominancia | Derecha | 10 (50) | 10 (50) | - |
| Izquierda | 0 (0) | 0 (0) | ||
| Lado afecto | Derecho | 7 (46,7) | 8 (53,3) | 1,0 |
| Izquierdo | 3 (60,0) | 2 (40,0) | ||
| Traumatismo | Sí | 2 (100) | 0 (0) | 0,474 |
| No | 8 (44,4) | 10 (55,6) | ||
| Número de tendones rotos iniciales | 1 | 4 (66,7) | 2 (33,3) | 0,628 |
| 2 | 6 (42,9) | 8 (57,1) | ||
| Tipo de rotura inicial | Superior | 4 (66,7) | 2 (33,3) | 0,307 |
| Sup-post | 5 (38,5) | 8 (61,5) | ||
| Sup-ant | 1 (100) | 0 (0,0) | ||
| Retracción inicial | Junto inserción | 3 (75) | 1 (25) | 0,582 |
| Hasta cabeza | 7 (43,8) | 9 (56,3) | ||
| Degeneración grasa inicial supraespinoso | Estadio 1 | 9 (47,4) | 10 (52,6) | 1,0 |
| Estadio 2 | 1 (100) | 0 (0) | ||
| Degeneración grasa inicial infraespinoso | Estadio 1 | 6 (46,2) | 7 (53,8) | 1,0 |
| Estadio 2 | 4 (57,1) | 3 (42,9) | ||
| Atrofia SE | Normal-leve | 6 (37,5) | 10 (62,5) | 0,087 |
| Moderada | 4 (100) | 0 (0) | ||
| Atrofia del infraespinoso | Normal-leve | 8 (47,1) | 9 (52,9) | 1,0 |
| Moderada | 2 (66,7) | 1 (33,3) | ||
| Dolor basal | Sí (≤10) | 10 (50) | 10 (50) | - |
| No (>10) | 0 (0) | 0 (0) | ||
| Función basal | Correcta (≥40) | 3 (100) | 0 (0) | 0,211 |
| Incorrecta (<40) | 7 (41,2) | 10 (58,8) | ||
| Rerrotura | Sí | 1 (33,3) | 2 (66,7) | 1,0 |
| No | 9 (52,9) | 8 (47,1) | ||
| Tipo de rerrotura | Ninguna | 9 (52,9) | 8 (47,1) | 0,217 |
| Superior | 1 (100) | 0 (0) | ||
| Sup-post | 0 (0) | 2 (100) | ||
| Rx al año | Sí | 9 (47,4) | 10 (52,6) | 1,0 |
| No | 1 (100) | 0 (0) | ||
| Número de tendones rotos al año | 0 | 9 (52,9) | 8 (47,1) | 0,217 |
| 1 | 1 (100) | 0 (0) | ||
| 2 | 0 (0) | 2 (100) | ||
| Retracción al año | Ninguna | 8 (52,9) | 9 (47,1) | 1,0 |
| Junto a inserción | 2 (66,7) | 1 (33,3) | ||
| Degeneración grasa del supraespinoso al año | Estadio 0 | 1 (100) | 0 (0) | 0,171 |
| Estadio 1 | 7 (41,2) | 10 (58,8) | ||
| Estadio 2 | 2 (100) | 0 (0) | ||
| Degeneración grasa del infraespinoso al año | Estadio 0 | 1 (100) | 0 (0) | 0,476 |
| Estadio 1 | 6 (42,9) | 8 (57,1) | ||
| Estadio 2 | 3 (60) | 2 (40) | ||
| Dolor al año | Sí (≤10) | 6 (46,2) | 7 (53,8) | 1,0 |
| No (>10) | 4 (57,1) | 3 (42,9) | ||
| Función al año | Correcta (≥40) | 5 (55,6) | 4 (44,4) | 1,0 |
| Incorrecta (<40) | 5 (45,5) | 6 (54,5) |
p estimada por el test chi-cuadrado.
Test chi-cuadrado no concluyente por falta de datos, resultados orientativos.
En negrita, los test significativos al 95%.
Número, valores mínimos, máximos, medias y desviaciones estándar de las principales variables en cada grupo de intervención
| Con injerto | Sin injerto | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| n | Mín | Máx | Media | DE | n | Mín | Máx | Media | DE | p | |
| Edad (años) | 10 | 50,0 | 63,0 | 57,0 | 4,3 | 10 | 55,0 | 64,0 | 60,1 | 3,1 | 0,082 |
| Tiempo hasta la intervención (meses) | 10 | 3,9 | 13,9 | 6,9 | 3,2 | 10 | 7,2 | 8,4 | 7,9 | 0,4 | 0,368 |
| Duración sint (meses) | 10 | 6,0 | 14,0 | 9,5 | 2,9 | 10 | 7,0 | 18,0 | 11,2 | 3,6 | 0,262 |
| Tamaño lesión inicial (mm2) | 10 | 100,2 | 255,0 | 175,3 | 57,8 | 10 | 118,0 | 340,0 | 220,9 | 70,8 | 0,132 |
| Constant-Murley basal | 10 | 26,0 | 66,0 | 47,1 | 13,4 | 10 | 29,0 | 57,0 | 42,3 | 8,5 | 0,351 |
| Dolor basal | 10 | 1,5 | 10,0 | 6,1 | 2,9 | 10 | 2,0 | 8,0 | 5,7 | 1,9 | 0,716 |
| Constant-Murley al año | 10 | 38,0 | 86,0 | 63,2 | 15,5 | 10 | 53,0 | 78,0 | 63,1 | 8,5 | 0,993 |
| Dolor al año | 10 | 5,0 | 14,0 | 10,3 | 3,5 | 10 | 10,0 | 14,0 | 10,9 | 1,5 | 0,603 |
p estimada por el test t de Student para contraste de medias en cada grupo: todas las variables se distribuyen como una normal en cada grupo (test de Kolmogorov-Smirnov).
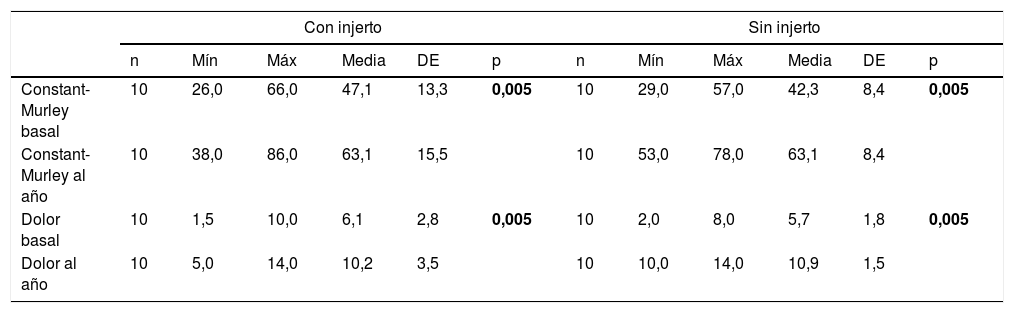
Con respecto a la clínica, analizamos los valores medios de Constant-Murley y el dolor basales y a los 6 y 12 meses, encontrando que tanto a los 6 como a los 12 meses se produce un aumento significativo en los 2 grupos de intervención con respecto a la situación inicial. No hay diferencias significativas entre los valores medios de Constant-Murley y dolor al año de seguimiento en ambos grupos de intervención (tabla 3).
Número, valores mínimos, máximos, medias y desviaciones estándar de Constant-Murley y dolor basal y al año en cada grupo de tratamiento
| Con injerto | Sin injerto | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| n | Mín | Máx | Media | DE | p | n | Mín | Máx | Media | DE | p | |
| Constant-Murley basal | 10 | 26,0 | 66,0 | 47,1 | 13,3 | 0,005 | 10 | 29,0 | 57,0 | 42,3 | 8,4 | 0,005 |
| Constant-Murley al año | 10 | 38,0 | 86,0 | 63,1 | 15,5 | 10 | 53,0 | 78,0 | 63,1 | 8,4 | ||
| Dolor basal | 10 | 1,5 | 10,0 | 6,1 | 2,8 | 0,005 | 10 | 2,0 | 8,0 | 5,7 | 1,8 | 0,005 |
| Dolor al año | 10 | 5,0 | 14,0 | 10,2 | 3,5 | 10 | 10,0 | 14,0 | 10,9 | 1,5 | ||
p estimada por el test de Wilcoxon para contraste de medias relacionadas dentro de cada grupo de tratamiento.
En negrita, los test significativos al 95%.
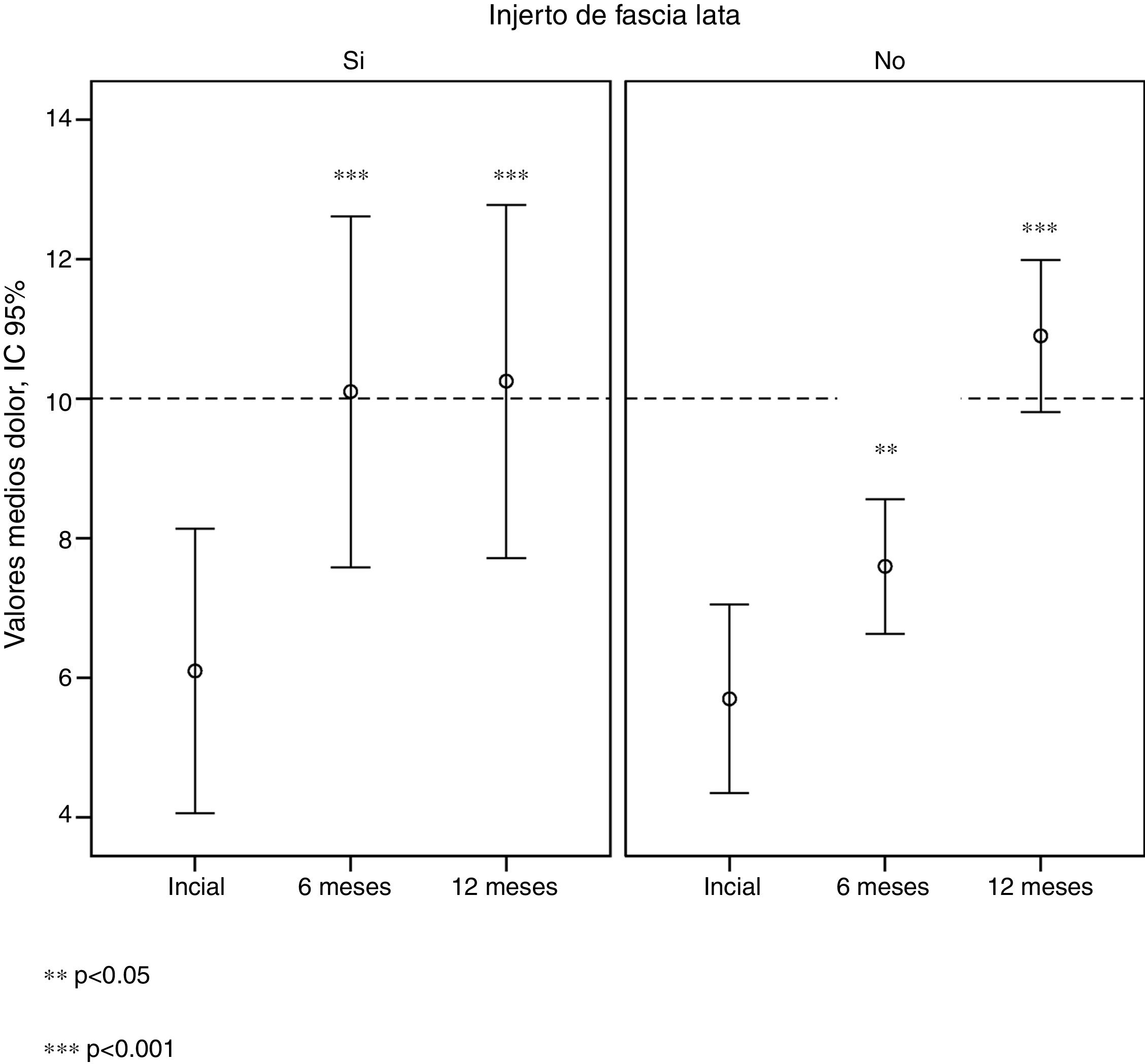
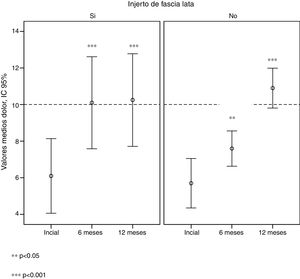
En el grupo con injerto, la mejoría del dolor a los 6 meses es altamente significativa (p<0,001), alcanzando valores medios por encima de 10. En el grupo sin injerto, encontramos un aumento con valores de p<0,05, obteniéndose valores medios por debajo de 8 (tabla 4). A los 12 meses, ambos grupos muestran un aumento de la puntuación del dolor altamente significativo (p<0,001) con respecto a los valores iniciales (tabla 4).
Puntuaciones de dolor a los 6 y 12 meses en ambos grupos
| Injerto de fascia lata | n | Media | DE | Mín | Máx | p* | |
|---|---|---|---|---|---|---|---|
| Sí | Dolor | 10 | 6,1 | 2,8 | 1,5 | 10,0 | <0,001 |
| Dolor 6 meses | 10 | 10,1 | 3,5 | 5,0 | 14,0 | ||
| Dolor afecto | 10 | 10,2 | 3,5 | 5,0 | 14,0 | ||
| No | Dolor | 10 | 5,7 | 1,8 | 2,0 | 8,0 | <0,001 |
| Dolor 6 meses | 10 | 7,6 | 1,3 | 6,0 | 10,0 | ||
| Dolor afecto | 10 | 10,9 | 1,5 | 10,0 | 14,0 |
Test de Friedman, p<0,001.
Estos resultados muestran que aunque a los 12 meses los 2 grupos alcanzan valores semejantes respecto al dolor, el grupo no injertado necesita más tiempo de evolución para llegar a valores que en el grupo injertado se alcanzan a los 6 meses de evolución (fig. 5).
Si valoramos la función de la movilidad de los pacientes (flexión+rotación externa+rotación interna+abducción) y la actividad de la vida diaria en ambos grupos, observamos una mejor respuesta en el grupo de injerto (media de 41,3) respecto al grupo de no injerto (media 39,2) (tabla 5).
Número, valores mínimos, máximos, medias y desviaciones estándar de Constant-Murley, dolor y suma basal y al año en cada grupo de tratamiento
| Con injerto | Sin injerto | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| n | Mín | Máx | Media | DE | p | n | Mín | Máx | Media | DE | p | |
| Constant-Murley basal | 10 | 26,0 | 66,0 | 47,1 | 13,3 | 0,005 | 10 | 29,0 | 57,0 | 42,3 | 8,4 | 0,005 |
| Constant-Murley al año | 10 | 38,0 | 86,0 | 63,1 | 15,5 | 10 | 53,0 | 78,0 | 63,1 | 8,4 | ||
| Dolor basal | 10 | 1,5 | 10,0 | 6,1 | 2,8 | 0,005 | 10 | 2,0 | 8,0 | 5,7 | 1,8 | 0,005 |
| Dolor al año | 10 | 5,0 | 14,0 | 10,2 | 3,5 | 10 | 10,0 | 14,0 | 10,9 | 1,5 | ||
| SUMA basal | 10 | 16 | 55 | 34,5 | 12,1 | 0,015 | 10 | 17 | 39 | 29,1 | 7,5 | 0,005 |
| SUMA al año | 10 | 21 | 60 | 41,3 | 11,8 | 10 | 31 | 50 | 39,2 | 6,3 |
p estimada por el test de Wilcoxon para contraste de medias relacionadas dentro de cada grupo de tratamiento.
SUMA: avd+ea+re+ri+abd.
Hubo una rerrotura al nivel de la reparación en el grupo con injerto y 2 en el grupo sin injerto, aunque no hubo diferencias significativas. La proporción y el tipo de rerroturas al año de seguimiento no fue significativamente diferente en ambos grupos de intervención (tabla 1). No hubo diferencias entre la proporción de número de tendones rotos, retracción, degeneración grasa del SE e IE, dolor y función al año de seguimiento en los 2 grupos de intervención (tabla 1).
DiscusiónEn este trabajo los resultados muestran una mejora funcional de los pacientes tratados con refuerzo de fascia lata autógena al año de seguimiento, pero sin diferencias con el grupo control. En el grupo con injerto, la mejoría del dolor a los 6 meses es altamente significativa (p<0,001). Existe una disminución de la tasa de rerroturas en el grupo tratado con refuerzo de injerto de fascia lata autógena, sin encontrar diferencias significativas en la proporción y el tipo de rerroturas al año de seguimiento entre ambos grupos de intervención.
Aunque el refuerzo estructural en una reparación del manguito rotador ha sido demostrado in vitro, la evidencia clínica de una mayor tasa de cicatrización es limitada. La mayoría de los estudios se centran en injertos sintéticos o aloinjertos y sobre roturas masivas, siendo menos los dedicados a los autoinjertos y como refuerzo de roturas reparables.
En el mejor de los casos, los injertos frescos congelados tratados químicamente, los aloinjertos frescos congelados o los aloinjertos liofilizados actúan como andamiajes, que permiten un nuevo crecimiento de los tejidos huésped, lo cual es atractivo, ya que teniendo en cuenta que los tendones presentan una cicatrización espontánea limitada, la implantación de un andamiaje que estimule su regeneración puede ser un suplemento muy importante para el proceso de cicatrización.
Actualmente, los injertos derivados de matriz extracelular, polímeros sintéticos o su combinación híbrida han sido aprobados por la FDA y comercializados como dispositivos médicos para ayudar a la reparación del manguito de los rotadores en el ser humano. Proceden de dermis, submucosa de intestino delgado, fascia lata y pericardio, siendo procesados y trabajados como parches para reforzar el manguito. Descripciones de ellos pueden ser encontradas en diversas publicaciones39–43. Y aunque numerosos injertos derivados de matriz extracelular o de polímeros sintéticos se encuentran disponibles para la reparación de las lesiones del manguito en humanos, la eficacia de alguno de ellos en la reducción de la incidencia de rerroturas, al ser comparada con la reparación primaria, no ha sido aún bien demostrada. Hay trabajos realizados de forma experimental en animales y cadáveres humanos, expresando el refuerzo mecánico, la disminución de la retracción y la posible reducción de rerroturas tras el refuerzo con injerto, así como publicaciones que han mostrado la disminución del dolor, la mejoría funcional, de satisfacción y tasas de curación en pacientes con una reparación de una rotura del manguito tras ser reforzada con injerto al compararla con su condición previa31,44–46 o con un grupo control29.
Sin embargo, poca importancia se ha dado al uso de injertos autógenos, seguramente por su menor resistencia y pronta reabsorción, pero no se debe olvidar que su implantación nos genera un entorno adecuado para la reparación de tejidos, proporcionando estímulos regenerativos que apoyan el proceso de curación, pudiendo ser suficientemente resistente como para proteger la sutura durante las primeras semanas postoperatorias, mientras se produce el proceso de reparación tisular43. Existen estudios en laboratorio que muestran las características bioquímicas y estructurales similares de la fascia lata respecto al tendón SE humano y al tendón IE canino36, cuyas propiedades mecánicas semejantes apuntan a que pude ser utilizada como medio de aumento37.
Varias publicaciones recientes han mostrado la mejoría en los resultados de las reparaciones que han recibido injertos de aumento30,45,47, aunque la eficacia en la disminución de las rerroturas comparada con la sutura reforzada con injerto ha sido poco estudiada y normalmente realizada solo en estudios sobre cadáveres y animales48, o bien expresando la mejoría comparada con su condición previa31 y existiendo pocos estudios que observen la mejoría de la tasa de curación en el grupo de pacientes que recibe injerto frente a un grupo control en el que la reparación se realizara sin injerto de refuerzo29.
No hemos encontrado estudios prospectivos que evalúen la disminución de rerroturas en pacientes de la reparación del manguito con injerto de fascia lata autógena; sin embargo, hay trabajos realizados de forma experimental en animales y cadáveres humanos que expresan el refuerzo mecánico, la disminución de la retracción y la posible reducción de rerroturas; McCarron et al., en su estudio, expresaron como dichos injertos podrían reducir la incidencia de fallos en las reparaciones de manguito; dicho estudio biomecánico observó que el refuerzo con parches de la fascia lata presentó menos formación de gap que las reparaciones no reforzadas, con una posibilidad de eliminar el 33% de los fallos de la sutura primaria, con el significado valor potencial clínico que ello conlleva. Nuestros resultados son consistentes con estos hallazgos, donde tras un año de seguimiento hubo el doble de rerroturas en el grupo no reforzado con injerto de fascia autógena tras realizar la sutura primaria respecto al grupo al que solo se le realizó la sutura primaria sin refuerzo.
La fascia lata nativa presenta menores propiedades biomecánicas que la fascia lata reforzada mediante ingeniería tisular, la autógena se encuentra exenta de problemas de antigenicidad y observamos en nuestro estudio como sigue proporcionando un refuerzo estructural y biomecánico que nos ayuda a disminuir el índice de rerroturas. Además, la mayoría de las retracciones ocurren en las primeras 12 semanas tras la cirugía18, por lo que la protección o el refuerzo de la sutura en este periodo puede conducir a una disminución de las rerroturas existentes.
Este es el primer estudio prospectivo realizado para refuerzo de sutura primaria en un grupo de pacientes con lesión del manguito de los rotadores con fascia lata autógena comparado con un grupo control, encontrando en la literatura la utilización de otros autoinjertos como aumento: Scheibel et al. publicaron sus resultados con aumento de periostio autógeno, Sano et al. utilizaron la porción larga del bíceps para la reparación de lesiones masivas del manguito en 14 pacientes, Bektaser et al. usaron el ligamento coracoacromial como aumento de lesiones masivas del manguito. Nosotros hemos observado una mejora funcional de los pacientes tratados con refuerzo de fascia lata autógena al año de seguimiento, pero sin diferencias con el grupo control. Sin embargo, en el grupo con injerto, la mejoría del dolor a los 6 meses es altamente significativa. Si valoramos la movilidad de los pacientes (flexión+rotación externa+rotación interna+abducción) y la actividad de la vida diaria en ambos grupos, observamos una mejor respuesta en el grupo de injerto (media de 41,3) respecto al grupo de no injerto (media 39,2). Nuestra opinión es que el injerto proporciona un efecto mecánico y biológico que reduce los tiempos de dolor subjetivo respecto a los no reforzados, que dependen únicamente de la reparación del manguito existente y su cicatrización. Existe una disminución de la tasa de rerroturas en el grupo tratado con refuerzo de injerto de fascia lata autógena, sin encontrar diferencias significativas en la proporción y el tipo de rerroturas al año de seguimiento en ambos grupos de intervención.
Otros autores han utilizado aloinjertos pero como dispositivo de aumento para la reparación de roturas grandes y masivas del manguito cuando la reparación convencional no pudo realizarse: Neviaser et al.25 y Nasca49 utilizaron manguito de los rotadores liofilizado a partir de cadáveres; Ito y Morioka26 usaron una doble capa de fascia lata liofilizada para el tratamiento de las roturas grandes y masivas; Moore et al.27 repararon desgarros masivos del manguito rotador en 32 pacientes con diferentes aloinjertos (tendón del cuádriceps, tendón patelar, tendón de Aquiles) de interposición cuando no se pudo obtener una reparación libre de tensión. La matriz dérmica humana ha sido utilizada por Rotini et al.28, Barber et al.29, Bond et al.30, Wong et al.31 y Gupta et al.32, demostrando que este tipo de aloinjerto puede proporcionar una ayuda a la curación del tendón.
Nuestra muestra es homogénea respecto al tipo de rotura en ambas clases de tratamiento y, a diferencia de la mayoría de estas publicaciones, nosotros no las realizamos sobre roturas masivas y/o irreparables, sino que todas las roturas fueron reparadas sin tensión en ambos grupos de tratamiento, con y sin refuerzo. Nosotros obtuvimos una disminución de la tasa de rerroturas en el grupo tratado con refuerzo de injerto de fascia lata autógena, sin encontrar diferencias significativas en la proporción y el tipo de rerroturas al año de seguimiento entre ambos grupos de intervención.
Ciampi et al.50 en 2014 publicó sus resultados sobre 152 pacientes con rotura posterosuperior masiva del manguito comparando los resultados de la reparación abierta sin refuerzo como grupo control, la reparación abierta con parche de aumento de colágeno y un tercer grupo con un parche sintético. Este último presentó los mejores resultados en términos de función, fuerza y tasa de rerroturas; y aunque no es el parche ideal, el sintético presenta el éxito en sus resultados, con una disminución del índice de rerroturas de algo más del 50% respecto al grupo control, lo cual coincide con nuestros resultados, en los que observamos una disminución del 50% en los pacientes tratados con refuerzo de fascia tras la sutura primaria; la alta tasa de rerroturas en el grupo de colágeno puede estar explicada por la rápida reabsorción del mismo; en nuestro injerto biológico, la fascia lata presenta propiedades estructurales y biomecánicas similares al tendón que nos permiten utilizarla como medio de aumento37, y al realizarlo de forma autógena recogemos los beneficios de los estímulos regenerativos que apoyan el proceso de curación, de manera que tendríamos una disminución semejante en la tasa de rerroturas con el parche sintético utilizado por este autor, pero con los beneficios de las propiedades biológicas del autoinjerto.
Respecto a la mejora de los resultados funcionales, los nuestros se asemejan a los encontrados en publicaciones previas, observando como ambos tipos de tratamiento (sutura primaria con y sin refuerzo) proporcionaron una mejoría al año de seguimiento29, pero no hubo diferencias entre los valores medios del Constant-Murley y el dolor al año de seguimiento en ambos grupos de intervención.
En el grupo con injerto, la mejoría del dolor a los 6 meses es altamente significativa. Nuestros resultados muestran que aunque a los 12 meses los 2 grupos alcanzan valores semejantes respecto al dolor, el grupo no injertado necesita más tiempo de evolución para llegar a valores que en el grupo injertado se alcanzan a los 6 meses de evolución, lo cual apoya la idea de que el refuerzo autógeno utilizado proporciona tanto un refuerzo mecánico como una mejora biológica en el potencial curativo del tendón.
En la literatura solo Barber et al.51 presentan mejores resultados clínicos tras un refuerzo biológico sobre la reparación primaria estándar del manguito de los rotadores, aunque su estudio no fue aleatorizado; el resto de los estudios29,52–54 que comparan resultados entre procesos de refuerzo y reparaciones convencionales no expresan diferencias significativas respecto a la mejora de los resultados clínicos entre los grupos tratados con refuerzo y el grupo control.
Jiménez-Martín et al.55 expusieron en 2016 los resultados de los casos tratados mediante resutura y refuerzo ortobiológico con la malla de submucosa intestinal porcina, pericardio equino y dermis porcina, resultando aceptables en suturas de manguitos cuyos resultados habían sido ineficaces y como alternativa a las transferencias tendinosas en las roturas masivas.
Varias publicaciones han mostrado disminución del dolor, mejoría funcional, de satisfacción y tasas de curación en pacientes con una reparación de una rotura del manguito tras ser reforzada con injerto al compararla con su condición previa31 o con un grupo control29. En nuestro estudio se observa la mejoría respecto a la condición previa pero no respecto al grupo control.
Observamos como en la mayoría de los estudios el refuerzo fue estudiado sobre lesiones masivas y/o irreparables del manguito de los rotadores, mientras que en el resto de los estudios se centró en lesiones medianas o pequeñas, lo cual dificulta que podamos conocer qué procedimiento es más efectivo en un tipo de lesión concreta para poder conseguir una mejoría funcional. En nuestro estudio los 2 grupos de intervención fueron homogéneos respecto al tipo de rotura inicial, siendo todas ellas reparables sin tensión, sin diferencias de dolor y función al año en ambos grupos de tratamiento.
Aunque ambos grupos fueron homogéneos en degeneración grasa inicial del SE e IE y en la atrofia inicial del SE e IE, observamos como partimos de una situación de mayor infiltración grasa inicial del IE en el grupo tratado con injerto (4 con estadio 2, respecto a 3 en el grupo sin injerto), al igual que partimos de una situación de 2 casos de atrofia moderada del IE, respecto a uno en el grupo sin injerto; a pesar de esta situación de inicio de desventaja, el índice de rerroturas fue menor en el grupo tratado con injerto.
No encontramos complicaciones en la zona donante en ninguno de los pacientes tratados con injerto, sin expresar ningún enfermo molestias que le alteraran el postoperatorio respecto al grupo sin injerto.
La asignación a cada grupo de intervención no fue aleatoria, sino a criterio del cirujano. Sin embargo, el análisis de homogeneidad de los grupos no muestra diferencias entre ambos, por lo que se consideran grupos homogéneos comparables.
En este tipo de tratamientos no es posible realizar un enmascaramiento del método empleado al paciente; sin embargo, asumimos que el posible efecto de este conocimiento por parte del paciente sobre la incidencia de rerroturas es prácticamente nulo.
Futuros trabajos podrían comprobar la hipótesis y los resultados de nuestro estudio mediante una mayor muestra y un mayor seguimiento en el tiempo.
ConclusiónNuestros resultados preliminares de la cirugía de refuerzo del maguito rotador con fascia lata autógena muestran una mejoría significativa del dolor a los 6 meses que se mantiene en el tiempo respecto a los pacientes sin refuerzo, y a pesar de no hallar diferencias significativas respecto a función ni riesgo de rerrotura, los pacientes con refuerzo de fascia lata se benefician de una más rápida mejoría del dolor.
Nivel de evidenciaNivel de evidencia ii.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.