Describir y cuantificar el efecto que la fractura de pared lateral produce sobre el colapso del foco fractuario y el deslizamiento de la lámina cefálica, en fracturas pertrocantéreas tratadas con clavos intramedulares.
Material y métodoEstudio descriptivo con revisión retrospectiva de imágenes radiológicas de 210 pacientes con fracturas pertrocantéreas tratados mediante enclavado intramedular. Se realizó la valoración radiográfica preoperatoria y postoperatoria de los pacientes, incluyendo la clasificación de las fracturas según los sistemas AO y de Evans. Las fracturas de pared lateral se subdividieron en 3 grupos según la altura del trazo de fractura. La valoración radiográfica postoperatoria incluyó el colapso del foco de fractura y el telescopaje de la lámina cefálica.
ResultadosUn 48% del total presentaban fractura de la pared lateral. El telescopaje de la lámina cefálica fue mayor en fracturas de pared lateral por debajo del tubérculo innominado frente a fracturas por encima del tubérculo (p<0,05). El colapso del foco de fractura también fue mayor en fracturas con trazo bajo; sin embargo, no se llegó a alcanzar la significación estadística (p=0,39) frente al resto. El análisis multivariante detectó una asociación significativa entre fracturas de la pared lateral, colapso del trazo de fractura y telescopaje de la lámina cefálica.
ConclusionesLa fractura de pared lateral, especialmente los trazos distales, se asocia a un mayor colapso del foco de fractura y mayor telescopaje de la lámina cefálica. Se precisan estudios posteriores para determinar la significación clínica de estos hallazgos.
Lateral wall fracture has been recognized as an important sign of instability of pertrochanteric fractures. The aim of the present study is to assess the relationship between lateral wall fractures, helical blade telescoping and neck shortening in fractures treated with intramedullary nailing.
Material and methodA descriptive radiological study was performed at our institution. Patients who suffered a pertrochanteric fracture, treated at Hospital 12 de Octubre by intramedullary nailing were included. All fractures were classified according to Evans and AO systems. Preoperative and postoperative radiological assessment was carried out including a lateral wall fracture classification, helical blade telescoping and femoral neck shortening.
Results210 patients were included, 48% had a fracture of the femoral lateral wall. Helical blade telescoping was higher in lower lateral wall fractures with respect to higher fractures. Difference was statistically significant (p<0.05). Neck shortening was higher in fractures with femoral lateral wall disruption; despite not have found any significant differences comparing to fractures with intact lateral wall (P=.39). Multivariate analysis showed statistically significant association between helical blade telescoping, neck shortening and lateral wall fracture.
ConclusionsThere is evidence of a higher helical blade telescoping and neck shortening in pertrochanteric fractures with lateral wall fracture treated with intramedullary nails, especially in those with most unstable patterns such us fractures of the lateral wall distal to the vastus ridge.
El resultado tras la síntesis de una fractura pertrocantérea de cadera depende de varios factores, existiendo algunos no modificables como la edad, la presencia de comorbilidades, el grado de autonomía, la calidad mineral ósea o el tipo inicial de fractura; y otros modificables, que dependen casi por completo del cirujano, como la capacidad para reconocer los patrones de fractura más inestables, la elección adecuada del implante en cada caso, y la capacidad de llevar a cabo de forma adecuada la técnica quirúrgica de reducción de la fractura y su fijación interna1–3.
Las fracturas pertrocantéreas se pueden dividir en estables o inestables. Los criterios clásicos de inestabilidad incluyen: la presencia de un trazo posteromedial largo, conminución en la región del calcar, extensión subtrocantérea y los patrones de trazo inverso1–3. El objetivo primario del tratamiento en cualquier caso es conseguir una fijación estable, para que el paciente pueda realizar carga inmediata, consiguiendo de este modo una rehabilitación lo más precoz posible4–8.
En las 2 últimas décadas se ha dado cada vez mayor importancia a la fractura de la pared lateral como criterio de inestabilidad en fracturas pertrocantéreas. La integridad de la pared lateral actúa como un arbotante para el fragmento femoral proximal; sin embargo, su insuficiencia produce un patrón característico de fractura con colapso en varo del fragmento proximal y medialización de la diáfisis femoral. Tal es su importancia en el momento actual, que recientemente la AO ha revisado y modificado su propia clasificación de fracturas pertrocantéreas9. En el nuevo sistema se tiene en cuenta el grado de conminución del trocánter mayor en torno a 2 parámetros, el grosor y la altura de la pared lateral remanente del trocánter. Las fracturas 31A1 son consideradas fracturas estables con pared lateral intacta, mientras que las 31A2 son consideradas patrones inestables con pared lateral incompetente. La presencia de trazos fractuarios por debajo del tubérculo innominado clasifica la fractura directamente como 31A3 9.
El uso de dispositivos tipo tornillo-placa deslizante (DHS) en el tratamiento de fracturas con lesión de la pared lateral se ha asociado a un elevado número de complicaciones. El acortamiento del cuello femoral y el colapso en varo del fragmento proximal, desencadena con frecuencia un fallo mecánico del implante. También se han descrito como potenciales complicaciones la consolidación en mala posición, lo que supone una alteración de la biomecánica de la cadera, y como resultado último, alteración del patrón de la marcha y de la autonomía del paciente10–13. Por estos motivos, a día de hoy se recomienda realizar la síntesis de estos patrones inestables de fractura empleando clavos intramedulares. Este tipo de dispositivos garantizan un entorno biomecánico superior al de los dispositivos extramedulares, y reducen el riesgo de complicaciones como las mencionadas anteriormente1,3–5.
Los clavos intramedulares cuentan habitualmente con un mecanismo de deslizamiento del tornillo o la lámina cefálica que permite el colapso del foco de fractura. Por otra parte la inestabilidad inherente de este patrón de fractura hará que esta tienda a colapsar según se ha descrito previamente. Se han descrito complicaciones como la pérdida de offset femoral y del brazo de palanca abductor en este tipo de fractura a pesar de ser tratadas adecuadamente mediante enclavado11. El deslizamiento excesivo de la lámina puede llegar a producir irritación de partes blandas en la región lateral del muslo o molestias por material de osteosíntesis.
El objetivo de este estudio es describir el comportamiento radiológico que tienen este tipo de fracturas cuando se realiza un adecuado tratamiento con enclavado intramedular. Para ello cuantificaremos el grado de colapso del foco de fractura, estimado mediante el grado de acortamiento del cuello femoral, así como el grado de telescopaje de lámina.
Material y métodoEstudio descriptivo con revisión retrospectiva de pruebas de imagen radiológicas. Los casos seleccionados se han extraído de una base de datos previa de 210 pacientes intervenidos en nuestro centro entre 2013 y 2015 por fracturas pertrocantéreas de cadera; esta base de datos fue elaborada y empleada para publicaciones previas de nuestra institución2. Los criterios de inclusión fueron: pacientes con fracturas pertrocantéreas de cualquier sexo y edad, diagnosticados, tratados mediante enclavado intramedular y seguidos en nuestro centro. Los criterios de exclusión fueron: pacientes con otro tipo de fracturas, o fracturas pertrocantéreas tratadas con otro tipo de implantes, pacientes politraumatizados, fracturas patológicas y pacientes tratados pero no seguidos en nuestro centro.
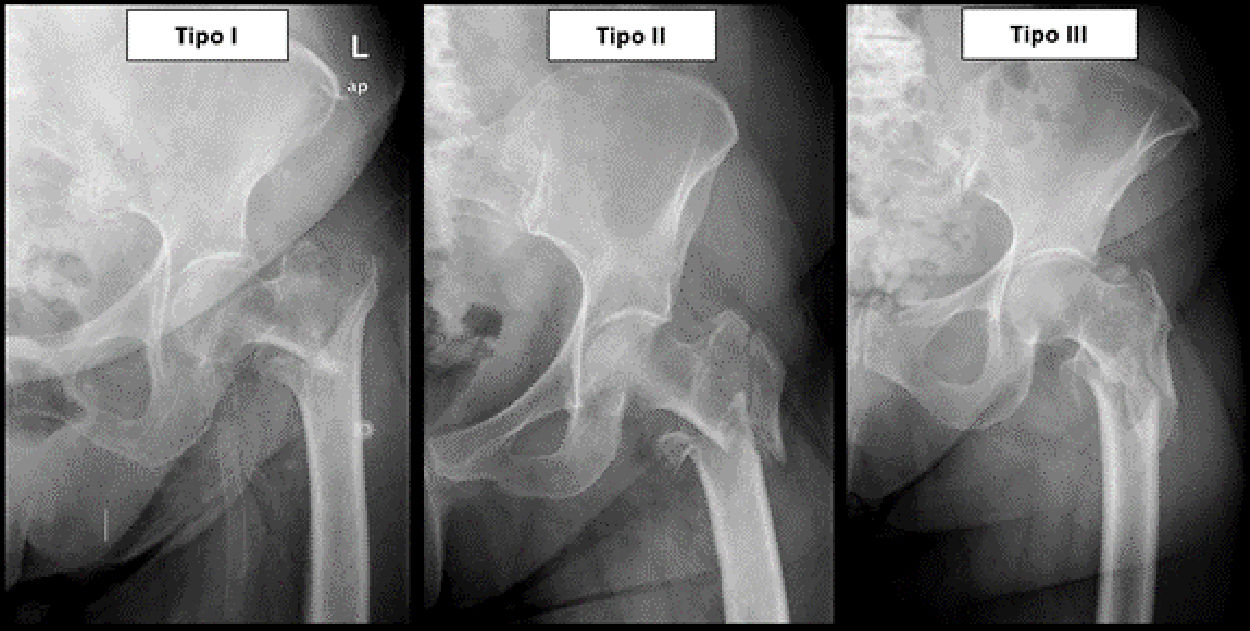
Los investigadores principales (VJD, IAM y JMPG) han realizado una revisión de las radiografías simples disponibles de cada paciente, tanto a nivel preoperatorio como a nivel postoperatorio. A pesar de que habría sido preferible obtener una imagen mediante tac preoperatorio para valorar mejor la pared lateral, esto no fue posible dada la infraestructura de nuestro centro. En la valoración preoperatoria, las fracturas se clasificaron empleando la clasificación de Evans y el sistema AO. Una vez clasificadas se dividieron en 2 grupos: los pacientes con fracturas AO-31A2, AO-31A3, así como Evans IV-V se incluyeron en el grupo de fracturas de pared lateral. Los pacientes con fracturas AO-31A1 y Evans I-III se incluyeron en el grupo de pacientes con pared lateral íntegra. Con el fin de definir mejor el tipo de lesión de la pared lateral, este grupo se subdividió en 3 subgrupos siguiendo descripciones de publicaciones previas5,9–11 (fig. 1). Consideramos fracturas de pared lateral tipo i a todas aquellas cuyo trazo de fractura rompiera por encima del tubérculo innominado9. Consideramos fracturas de pared lateral tipo ii a todas aquellas cuyo trazo rompiera entre el tubérculo innominado y una línea trazada a la altura del trocánter menor5. Por último, consideramos fracturas de pared lateral tipo iii a aquellas cuyo trazo rompiera por debajo del trocánter menor5. En el presente estudio las fracturas tipo i fueron denominadas fracturas altas, mientras que las tipos ii y iii fueron denominadas fracturas bajas.
Todos los pacientes incluidos en el estudio fueron intervenidos por la Unidad de Traumatología de nuestro centro llevándose a cabo un enclavado intramedular con el mismo tipo de implante (PFN-A, Synthes. Suiza). En todos los pacientes se emplearon clavos con una angulación de 130°, con excepción de 7 pacientes en los que se requirió una angulación de 125°.
En la valoración radiológica postoperatoria incluimos los siguientes parámetros: Tip to Apex distance (TAD), telescopaje de la lámina y colapso del foco de fractura, midiendo el grado de acortamiento del cuello femoral. Estos parámetros se calcularon realizando mediciones en las radiografías del primer y último control postoperatorio llevado a cabo en consultas externas y objetivando la diferencia de los valores obtenidos. El primer control postoperatorio en consulta se realiza habitualmente a las 2 semanas tras la cirugía, mientras que el último control presenta un tiempo variable en función de las características del paciente, pudiendo oscilar entre 6 y 12 meses.
El programa informático empleado para el estudio fue el iSite radiological system (Phillips, Eindhove. Países Bajos).
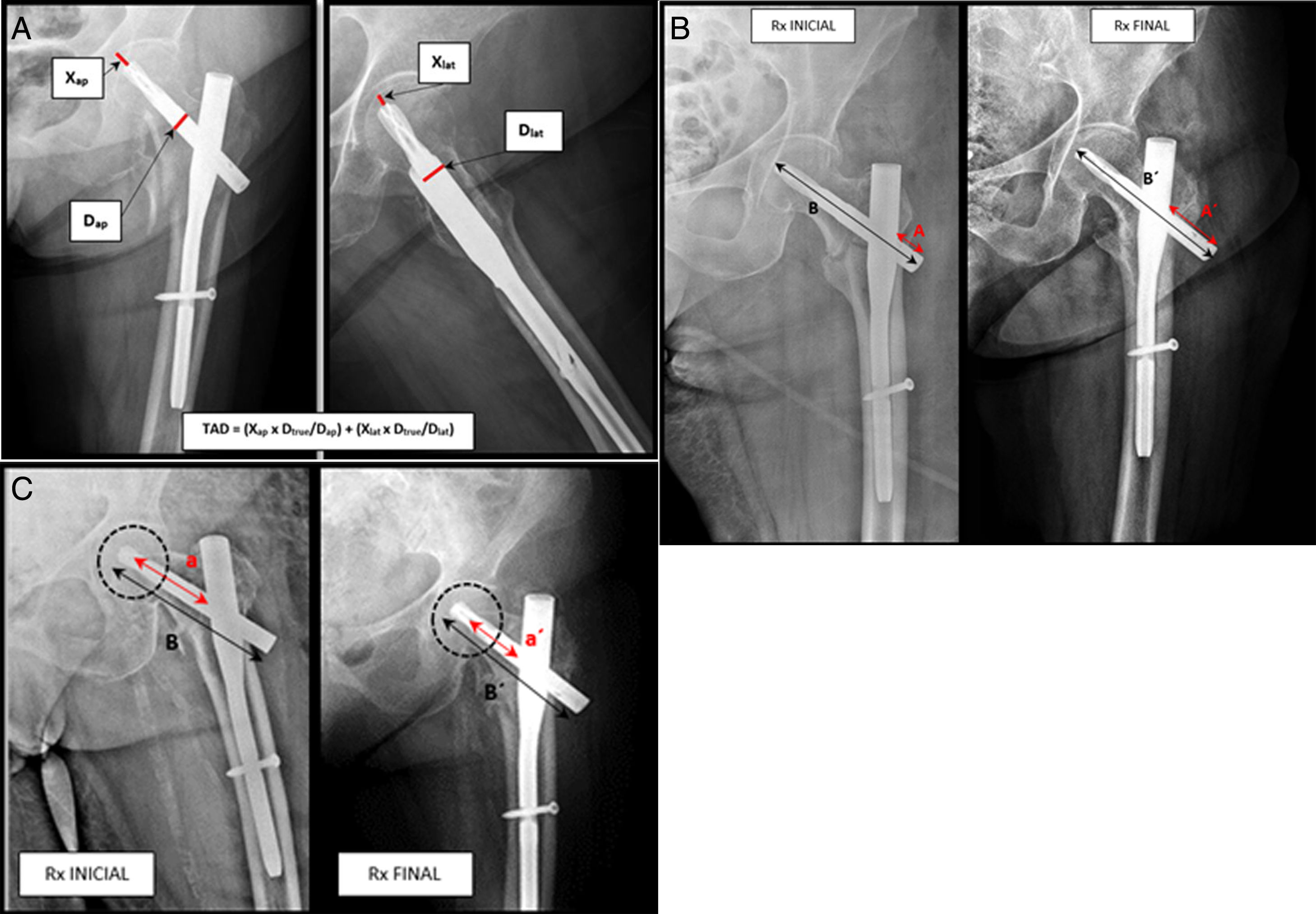
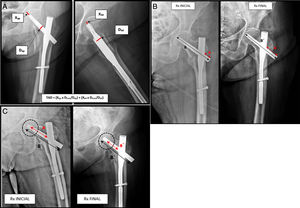
En la tabla 1 se describe paso por paso cómo se llevó a cabo la valoración de los diferentes parámetros radiológicos. Se adjuntan además las figuras 2a-c ejemplificando los cálculos matemáticos llevados a cabo durante el proceso.
Descripción del método de medición radiográfico paso por paso
| Paso 1. Calibrado de la imagen digital |
| Es preciso calibrar la imagen para corregir errores de aumentación o disminución de las medidas en la imagen digital |
| Empleando una proyección AP de la cadera afectada, se aplica la herramienta de calibración del propio sistema radiológico. Para ello aportamos un valor conocido, en nuestro caso empleamos como referencia el diámetro proximal del clavo: 16,5mm para clavos cortos y 17mm para clavos estándar |
| Paso 2. Cálculo de la distancia tip to ápex |
| Calculamos el TAD empleando proyecciones AP y lateral postoperatorias de la cadera afectada tal y como se muestra en la figura 2a. Para poder calcular el valor del TAD es preciso aplicar la siguiente fórmula:TAD=(Xap×Dtrue/Dap) +(Xlat×Dtrue/Dlat)(Baumgaertner MR, Curtin SL, Lindskog DM, Keggi JM. The value of the tip to apex distances in predicting failure of fixation of peritrochanteric fractures of the hip. J Bone J Surg Am. 1995;77:1059.) |
| Paso 3. Telescopaje de la lámina |
| 3.1 Corrección del error rotacional de la imagen. Para ello empleamos el valor real de la longitud de la lámina, que empleamos como referencia. En la Figura 2b se muestra el método para realizar la corrección de este errorTelescopaje=Medida del telescopaje (A)×longitud verdadera de la lámina/medición de la longitud de lámina (B) |
| 3.2 Definimos como telescopaje de la lámina a la distancia existente entre el borde final de la lámina y el borde lateral del clavo. Este valor es medido en el primer y último control radiográfico del paciente (fig. 2b) |
| 3.3 En todos los pacientes se calculó la diferencia entre el resultado obtenido en la última radiografía de control y la primera, de este modo en el manuscrito, cuando hacemos referencia al telescopaje nos referimos directamente a esta diferenciaTelescopaje=Telescopaje final –Telescopaje inicial |
| Paso 4. Acortamiento del cuello femoral |
| 4.1 Corrección del error rotacional. Se realiza de forma similar al paso previoLongitud del cuello femoral=Medida del cuello (a)×longitud verdadera de la lámina/medición de la longitud de lámina (B) |
| 4.2 La longitud del cuello es la distancia desde el centro de rotación de la cabeza femoral hasta el borde medial del clavo (fig. 2c). Este valor es medido en el primer y último control radiográfico del paciente |
| 4.3 El acortamiento del cuello es la diferencia entre la medición de la longitud inicial y la finalAcortamiento del cuello femoral=Longitud inicial del cuello–Longitud final del cuello |
a. Método para calcular la distancia Tip to Apex (TAD). Proyecciones anteroposterior y lateral de una cadera izquierda con enclavado intramedular (PFN-A, Synthes) (fuente: Baumgaertner MR, Curtin SL, Lindskog DM, Keggi JM. The value of tip to apex distance in predicting failure of fixation of peritrochanteric fractures of the hip. J Bone J Surg Am. 1995;77:1059). b. Método para calcular el telescopaje de la lámina cefálica (fuente: Paul et al.11). c. Método para calcular el acortamiento del cuello femoral (fuente: Paul et al.11).
Todas las mediciones fueron recogidas en una base de datos y su análisis estadístico se desarrolló empleando el software SAS versión 9.4.
Se realizó un análisis descriptivo de todas las variables incluyendo la media y desviación estándar. Se estableció como significación estadística el valor p<0,05.
La diferencia entre los valores de los diferentes parámetros obtenidos en el primer control postoperatorio y el último control postoperatorio se valoró empleando el test estadístico t de Student.
El test de correlación de Pearson se empleó para valorar la relación entre la distancia TAD y el telescopaje de la lámina, así como la relación entre la distancia TAD y el acortamiento del cuello femoral.
Los test no paramétricos de Wilcoxon y Kruskal-Wallis se emplearon para estudiar posibles asociaciones entre los diferentes patrones de fractura y el telescopaje de la lámina, así como entre patrones de fractura y colapso del foco.
ResultadosDel total de 210 pacientes incluidos en nuestra base de datos, el 48% presentaban fracturas pertrocantéreas con disrupción de la pared lateral. En el 12% de los pacientes, la fractura de pared lateral se objetivó en el estudio postoperatorio y no de forma inicial. La distribución de los diferentes patrones de fractura se resume en la tabla 2 junto con el análisis descriptivo de los resultados y las principales asociaciones estadísticas.
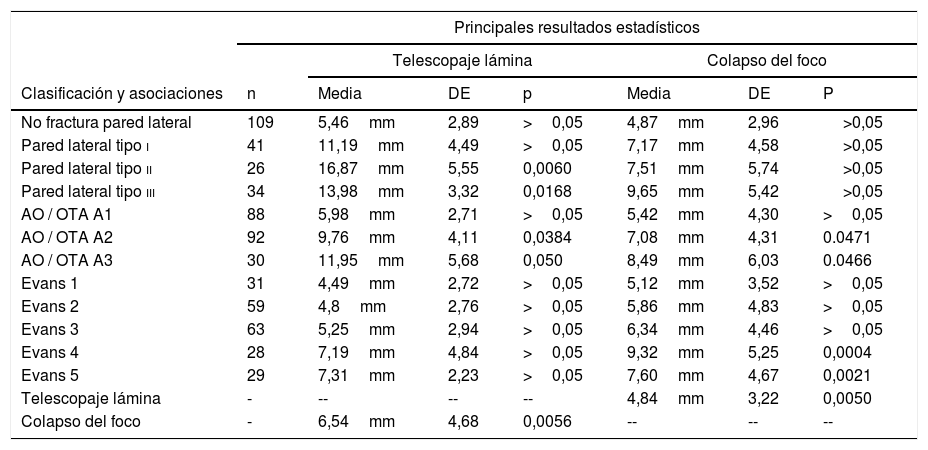
Distribución de los pacientes en función del tipo de fractura y principales asociaciones estadísticas con el colapso del foco de fractura y el telescopaje de la lámina
| Principales resultados estadísticos | |||||||
|---|---|---|---|---|---|---|---|
| Telescopaje lámina | Colapso del foco | ||||||
| Clasificación y asociaciones | n | Media | DE | p | Media | DE | P |
| No fractura pared lateral | 109 | 5,46mm | 2,89 | >0,05 | 4,87mm | 2,96 | >0,05 |
| Pared lateral tipo i | 41 | 11,19mm | 4,49 | >0,05 | 7,17mm | 4,58 | >0,05 |
| Pared lateral tipo ii | 26 | 16,87mm | 5,55 | 0,0060 | 7,51mm | 5,74 | >0,05 |
| Pared lateral tipo iii | 34 | 13,98mm | 3,32 | 0,0168 | 9,65mm | 5,42 | >0,05 |
| AO / OTA A1 | 88 | 5,98mm | 2,71 | >0,05 | 5,42mm | 4,30 | >0,05 |
| AO / OTA A2 | 92 | 9,76mm | 4,11 | 0,0384 | 7,08mm | 4,31 | 0.0471 |
| AO / OTA A3 | 30 | 11,95mm | 5,68 | 0,050 | 8,49mm | 6,03 | 0.0466 |
| Evans 1 | 31 | 4,49mm | 2,72 | >0,05 | 5,12mm | 3,52 | >0,05 |
| Evans 2 | 59 | 4,8mm | 2,76 | >0,05 | 5,86mm | 4,83 | >0,05 |
| Evans 3 | 63 | 5,25mm | 2,94 | >0,05 | 6,34mm | 4,46 | >0,05 |
| Evans 4 | 28 | 7,19mm | 4,84 | >0,05 | 9,32mm | 5,25 | 0,0004 |
| Evans 5 | 29 | 7,31mm | 2,23 | >0,05 | 7,60mm | 4,67 | 0,0021 |
| Telescopaje lámina | - | -- | -- | -- | 4,84mm | 3,22 | 0,0050 |
| Colapso del foco | - | 6,54mm | 4,68 | 0,0056 | -- | -- | -- |
En negrita, Significación estadística p<0,05.
El análisis estadístico reveló que los pacientes con fracturas bajas de la pared lateral (tipos ii y iii) presentaban una mayor magnitud en el telescopaje de la lámina que los pacientes con fracturas altas o pared lateral intacta. La diferencia en la magnitud resultó ser estadísticamente significativa (p<0,001). Los pacientes con fracturas de pared lateral alta presentaban asimismo una mayor protrusión de la lámina que pacientes con pared lateral intacta; sin embargo, en este caso no se objetivó diferencia estadísticamente significativa (p=0,2383).
En lo que respecta al colapso del foco de fractura, el análisis estadístico no determinó diferencias estadísticamente significativas entre pacientes con pared lateral intacta y fracturas de pared lateral de forma global (p=0,3925). Sin embargo, el acortamiento del cuello femoral fue mayor en pacientes con fractura de pared lateral, especialmente en aquellos que presentaban trazos bajos.
El análisis multivariante demostró que existe una asociación significativa entre fracturas de pared lateral, protrusión de la lámina y colapso del foco de fractura.
El test de correlación de Pearson descartó que existiera relación entre la distancia TAD y el telescopaje de la lámina o el acortamiento del cuello femoral.
DiscusiónSigue existiendo cierta controversia a la hora de definir con concreción qué consideramos pared lateral del fémur, y por tanto qué consideramos fractura de la pared lateral. Palm14 estableció que las fracturas de pared lateral eran aquellas que rompían por debajo del tubérculo innominado. En base a esta afirmación, Futaruma et al.5 desarrollaron una clasificación de fracturas de pared lateral describiendo 3 tipos de fractura: tipo i o fracturas pertrocantéreas asociadas a fracturas de pared lateral, tipo ii o fracturas de patrón transverso, y tipo iii o fracturas con patrón o trazo oblicuo inverso. Babhulkar15 sin embargo, incluyó como fractura de pared lateral a todas aquellas pertrocantéreas que presentaban afectación trocánter mayor, proponiendo una modificación de la clasificación AO/OTA con los siguientes tipos de fractura: tipo A o fracturas con lesión de la pared lateral del trocánter mayor, tipo B o fracturas con lesión de la pared posterior del trocánter mayor, y tipo C o fracturas estallido. Más recientemente la AO ha modificado su propia clasificación incluyendo asimismo la conminución del trocánter mayor como fractura de pared lateral9. En base a estas descripciones previas en este estudio decidimos incluir las fracturas con conminución del trocánter mayor dentro del grupo de fracturas de pared lateral, y clasificar las mismas en función de la altura del trazo en fracturas altas (tipo i) y fracturas bajas (tipo ii y iii) tal y como se describió en apartados previos.
La fractura de la pared lateral puede producirse de forma iatrogénica. Varios estudios han alertado sobre la aparición de esta fatal complicación durante el brocado de la pared lateral o la inserción del tornillo cefálico con el empleo de dispositivos tipo DHS12,16,17. Kokorogghianis17 describe cómo fracturas inicialmente estables pueden convertirse en fracturas altamente inestables tras la fractura iatrogénica de la pared lateral. Es importante conocer y tener en cuenta el desarrollo de esta potencial complicación, ya que si aparece durante la implantación de un dispositivo tipo DHS puede poner en peligro los resultados finales de la fijación de la fractura. La incidencia de esta complicación oscila entre el 13% y el 33%13,16,18,19, y suele asociarse con un riesgo 7-14 veces mayor de complicaciones y reintervenciones en fracturas tratadas mediante DHS. En nuestro estudio un 12% de las fracturas de pared lateral se detectaron durante la revisión de las radiografías postoperatorias. Esto ha podido ocurrir por 2 motivos: por infraestimación de la fractura de pared lateral al valorar las radiografías simples iniciales, o por fracturas iatrogénicas durante el enclavado intramedular. En este último supuesto la fractura de pared lateral puede producirse, al igual que ocurre con los dispositivos tipo DHS, durante el brocado o la inserción de la lámina cefálica. En nuestra serie el 86% de las fracturas de pared lateral detectadas postoperatoriamente se produjeron a la misma altura o distales al punto de inserción de la lámina cefálica en la pared lateral; el 14% restante se catalogaron como fracturas altas, posiblemente por infraestimación de las radiografías preoperatorias. En lo que respecta a la angulación del clavo, en el 100% de los casos en los que se detectó este tipo de complicación se emplearon clavos a 130°; sin embargo, no podemos establecer una clara relación entre la angulación del clavo y la fractura iatrogénica en este estudio dado que, salvo excepciones, este tipo de angulación fue la empleada mayoritariamente en nuestra serie.
Estudios comparativos entre DHS y clavos intramedulares han demostrado un menor colapso del foco de fractura en patrones inestables tratados con clavos20–22. Sin embargo, se han publicado estudios que demuestran que a pesar de existir menos colapso, la pérdida de offset femoral y del brazo de palanca abductor también se puede desarrollar con los dispositivos intramedulares11. El acortamiento del cuello femoral y el telescopaje del material de osteosíntesis, a pesar de un adecuado enclavado, han sido reportados y cuantificados previamente con resultados dispares. Paul11 realizó un estudio prospectivo comparando el telescopaje de la lámina, el offset del cuello femoral y el brazo de palanca abductor entre patrones de fractura estable o inestables tratados con clavos intramedulares. El telescopaje de la lámina fue 3 veces mayor en patrones inestables, con diferencia estadísticamente significativa (p<0,0007). La pérdida de offset del cuello femoral y del brazo de palanca abductor fue también mayor en el grupo de fracturas inestables. Gilat21 analizó 48 fracturas tratadas con enclavado intramedular. En este estudio no se encontraron diferencias en cuanto al colapso de fractura entre patrones de fractura estable e inestable. Ambos estudios son heterogéneos en cuanto a la definición de estabilidad de la fractura y el método de análisis radiográfico; además, en ninguno se analizó específicamente la influencia de la pared lateral. En el presente estudio se ha ido un paso más allá, analizando el efecto que específicamente producen las fracturas de la pared lateral sobre el comportamiento del dispositivo intramedular. El análisis estadístico ha revelado, al igual que los resultados obtenidos por Paul11, que los pacientes con patrones de fractura inestables presentan un telescopaje mayor de la lámina y un mayor colapso del foco de fractura, frente a pacientes con patrones estables. El tipo de fractura de pared lateral también ha demostrado ser un factor determinante en el comportamiento del mecanismo deslizante del clavo, ya que las fracturas de pared lateral bajas se asocian con mayor protrusión y colapso del foco frente a fracturas de pared lateral altas o pacientes con pared lateral intacta. Por lo tanto, las fracturas por debajo del tubérculo innominado parecen ser un factor de riesgo para que la lámina deslice y protruya en la región lateral tras un mayor colapso del foco de fractura.
Gupta10 describió un telescopaje medio de 3,4mm en el tornillo deslizante tras fracturas inestables tratadas con DHS. Jacobs23 reportó un telescopaje de 5,3mm en fracturas estables, frente a 15,7mm en fracturas inestables. Larsson24 publicó en su estudio un telescopaje de 6,3mm en patrones estables respecto a 12,4mm en patrones inestables. Paul11 describió un telescopaje de 3,3mm en fracturas inestables con dispositivos intramedulares frente a 1,2mm en estables, dicha diferencia fue estadísticamente significativa. Nuestro estudio demuestra un telescopaje medio de 5,46mm en fracturas estables y telescopajes variables en un rango entre 11,95mm y 16,87mm en fracturas con lesión de la pared lateral. Dicha diferencia también ha resultado ser estadísticamente significativa. El colapso del foco también fue mayor en el caso de las fracturas con lesión de la pared lateral, pero en este caso no se alcanzó la significación estadística.
Una de las principales debilidades de nuestro estudio es que se trata de un estudio descriptivo puramente radiológico, por lo que no podemos establecer el grado de significancia clínica que presentan nuestros hallazgos, como alteraciones en el patrón normal de la marcha, o la aparición de dolor en la región lateral del muslo por la protrusión del material. A este respecto existe una falta de consenso en literatura actual. Paul et al.11 describieron que los pacientes con este tipo de comportamiento radiográfico de la fractura asociaron de forma significativa peores parámetros biomecánicos y alteraciones en el patrón normal de la marcha. Sin embargo, estudios como el de Reindl et al.25 o Hardy et al.26 no mostraron diferencias significativas a nivel funcional.
Para finalizar, somos conscientes de las debilidades del presente estudio, como su diseño descriptivo y la revisión retrospectiva de los estudios radiográficos. Como decíamos previamente, se trata de un estudio en el que cuantificamos el colapso y el desplazamiento del material de osteosíntesis en fractura con afectación de la pared lateral, pero no poseemos una significancia clínica de estos hallazgos. Sin embargo, el tamaño muestral es lo suficientemente grande como para poder determinar significación estadística en el grado de deslizamiento del material entre grupos de estudio. Por otra parte, el método de cuantificación radiológica descrito a lo largo de este manuscrito es reproducible, se ha desarrollado teniendo en cuenta los potenciales errores que pueden aparecer en las imágenes en formato digital, y puede ser empleado nuevamente en futuros trabajos de investigación sobre este tema. Es necesario llevar a cabo más estudios para establecer si este comportamiento de los clavos intramedulares en patrones de fractura con lesión de la pared lateral tiene significación clínica.
ConclusionesLa fractura de pared lateral, especialmente los trazos distales al tubérculo innominado, se asocia a un mayor colapso del foco de fractura y a un mayor telescopaje de la lámina cefálica del clavo. Se precisan estudios posteriores para determinar la significación clínica de estos hallazgos.
Nivel de evidenciaNivel de evidencia IV.
Conflicto de interesesLos autores de este trabajo declaran no presentar ningún conflicto de interés con relación al desarrollo del mismo.