La planificación y premodelado 3D nos permiten un diagnóstico más efectivo y poder realizar una simulación del procedimiento quirúrgico.
Material y métodosDescribimos 20 fracturas de acetábulo en las que se premoldearon las placas de osteosíntesis definitivas sobre modelos obtenidos de estudios de tomografía axial computarizada (TAC) y materializados con una impresora 3D doméstica.
La impresión del molde se realiza con la impresora doméstica DaVinci 1.0 (XYZ Printing®). Tras imprimir la hemipelvis se procede a la selección de los tamaños de los implantes (pelvic Matta system, Stryker®) que más se adapten a las características de la fractura y al abordaje seleccionado.
ResultadosLos minutos medios empleados para la impresión de los moldes fueron 385 (322-539), empleando como media 238g de plástico (180-410). En todos los casos se obtuvo una reducción anatómica y no fue necesario realizar modificaciones intraoperatorias en la disposición inicial de las placas. El tiempo necesario para realizar la osteosíntesis completa, una vez reducida la fractura, fue de 16,9minutos (10-24). En un caso fijado con 2 placas, el control radiológico postoperatorio mostró que una de ellas presentó un contacto parcial con la superficie de la lámina cuadrilátera. En el resto el contacto fue total.
ConclusionesNuestros resultados sugieren que el uso de la planificación preoperatoria, mediante la impresión 3D de modelos especulares de hemipelvis contralaterales y el premodelado de placas de osteosíntesis sobre ellos, nos lleva a alcanzar eficientemente un objetivo quirúrgico predefinido y a reducir los riesgos inherentes de estos procedimientos complejos.
Preoperative 3D modelling enables more effective diagnosis and simulates the surgical procedure.
Material and methodsWe report twenty cases of acetabular fractures with preoperative planning performed by pre-contouring synthesis plates on a 3D printed mould obtained from a computarized tomography (CT) scan.
The mould impression was made with the DaVinci 1.0 printer model (XYZ Printing). After obtaining the printed hemipelvis, we proceeded to select the implant size (pelvic Matta system, Stryker®) that matched the characteristics of the fracture and the approach to be used.
ResultsPrinting the moulds took a mean of 385minutes (322-539), and 238grams of plastic were used to print the model (180-410). In all cases, anatomic reduction was obtained and intra-operative changes were not required in the initial contouring of the plates. The time needed to perform the full osteosynthesis, once the fracture had been reduced was 16.9minutes (10-24). In one case fixed with two plates, a postoperative CT scan showed partial contact of the implant with the surface of the quadrilateral plate. In the remaining cases, the contact was complete.
ConclusionsIn conclusion, our results suggest that the use of preoperative planning, by printing 3D mirror imaging models of the opposite hemipelvis and pre-contouring plates over the mould, might effectively achieve a predefined surgical objective and reduce the inherent risks in these difficult procedures.
Las fracturas desplazadas de acetábulo constituyen un desafío quirúrgico para el cirujano ortopédico. Estas fracturas generalmente se producen por traumatismos de alta energía, siendo los accidentes de tráfico su causa principal, por ello son más frecuentes durante la tercera y la cuarta décadas de la vida1,2.
Los trabajos presentados por Robert Judet y Emile Letournel revolucionaron su abordaje terapéutico y gozan, aún hoy día, de plena vigencia. Consideraban que los mismos principios aplicados en el tratamiento de las fracturas articulares desplazadas (reducción anatómica, fijación interna y movilización temprana del paciente) debían ser aplicados a las fracturas acetabulares3,4.
La anatomía de la pelvis y el acetábulo están ampliamente estudiadas, sin embargo la correcta identificación del patrón de fractura sigue siendo difícil para los cirujanos ortopédicos4,5. Cuando tenemos que tratar una fractura del anillo pélvico la elección de un correcto abordaje quirúrgico y la obtención de una reducción anatómica de los fragmentos óseos son elementos clave, especialmente cuando se afecta el acetábulo, dado que el pronóstico funcional puede verse comprometido6. La congruencia absoluta entre la cabeza femoral y el acetábulo es esencial para conseguir buenos resultados a largo plazo, habiéndose demostrado que desplazamientos residuales mayores de 2mm conducen a una coxartrosis precoz, y con ella a pobres resultados funcionales3. Dada la complejidad espacial y las relaciones anatómicas con estructuras nobles, estas cirugías se consideran complejas y requieren de una experiencia previa que en ocasiones es difícil de alcanzar, al tratarse de fracturas con una incidencia relativamente baja7,8.
Referente al diagnóstico por imagen, desde 1982 el empleo de la tomografía axial computarizada (TAC) se ha convertido en un estudio protocolizado en estos pacientes4. En los últimos años los avances en reconstrucción tridimensional de los estudios radiológicos permiten disponer de herramientas de planificación quirúrgica virtual, e incluso estos archivos pueden ser exportados como mallas tridimensionales para plasmarse en modelos reales obtenidos con impresoras 3D.
El objetivo de este trabajo es estudiar la utilidad de la impresión 3D para la planificación preoperatoria en pacientes que sufren fracturas de acetábulo que precisan tratamiento quirúrgico, basándonos en el empleo de las pruebas de imagen rutinarias que se realizan a estos pacientes, mostrando una nueva metodología para la aplicación de la tecnología 3D a través de un proceso do it yourself (DIY) en el campo de la cirugía ortopédica, para ver si podemos anticiparnos al moldeado intraoperatorio de las placas necesarias para tratar estas fracturas, analizando las ventajas y los posibles inconvenientes.
Material y métodosSe trata de un estudio piloto observacional prospectivo descriptivo con componentes analíticos. Desde noviembre de 2014 hasta noviembre de 2015 se reclutan de manera consecutiva 20 pacientes ingresados por una fractura acetabular con indicación quirúrgica.
Los sujetos de estudio reunieron los siguientes criterios de inclusión:
- -
Hombres o mujeres, mayores de 18 años, que ingresaron con una fractura de acetábulo quirúrgica.
- -
Fracturas unilaterales.
- -
Pacientes a los que se les realizó un estudio TAC de ambas hemipelvis para categorizar el tipo de fractura antes de la cirugía.
- -
Pacientes sin alteraciones displásicas de la articulación coxofemoral.
- -
Pacientes sin material de osteosíntesis o implantes protésicos previos en la hemipelvis sana.
- -
Pacientes que otorgaron su consentimiento informado escrito para participar en el estudio.
Los criterios de exclusión anatómicos fueron la presencia de displasia coxofemoral o material metálico en la hemipelvis contralateral. Esta investigación se desarrolló de acuerdo a las normas de buena práctica clínica, con plena aceptación de las normas éticas vigentes (Declaración de Helsinki, revisión de Edimburgo 2000). Se solicitó revisión, aprobación y tutela al comité de Investigación y al Comité Ético de Investigación Clínica del Hospital General Universitario Gregorio Marañón.
Se obtuvieron datos demográficos y de evolución hospitalaria de los pacientes.
En estos 20 casos de fracturas acetabulares se realizó la planificación preoperatoria mediante placas de síntesis premoldeadas, en un modelo 3D impreso obtenido de la tomografía computarizada realizada por protocolo de actuación en el momento del ingreso para diagnosticar y clasificar el tipo de fractura3.
El proceso comenzó con el análisis del estudio DICOM de la TAC multicorte estándar (equipo Philips Brilliance 64, slice thickness 0,625mm) realizado al paciente en el momento de la admisión en urgencias. El estudio se importó al software radiológico OsiriX®, de código abierto, empleando un equipo doméstico Macintosh macbook pro (Apple Computers®, Cupertino, CA). Después de la segmentación para eliminar el sacro y ambos fémures, se aplicó renderizado de superficie 3D a la hemipelvis sana bajo el modo especular (inversión del eje X) para obtener la isosuperficie que luego se exportó como un objeto 3D en formato STL. Posteriormente, mediante el software Meshmixer®, también de código abierto, se realizó la autorreparación de la malla virtual, su segmentación final, su orientación óptima sobre la bandeja de impresión y la creación de soportes para aumentar la estabilidad del objeto. Este programa también posibilita la opción de esculpir a mano alzada trazos que representen las líneas de fractura sobre el modelo, o en su lugar se pueden reproducir con tinta indeleble sobre la pieza impresa definitiva, para facilitar la comprensión de las relaciones espaciales de la fractura y el material de síntesis a emplear. Finalmente, exportando el archivo obtenido al software específico de impresión XYZware® se realiza el laminado de las capas del objeto (dónde, cuándo y cómo de rápido se debe ir depositando el material plástico). La impresión del molde se hizo con el modelo de impresora DaVinci 1,0 (XYZ Printing®), que emplea tecnología fused deposition modeling. Se usó material termoplástico acrilonitrilo butadieno estireno (ABS) de un diámetro del filamento de 1,75mm, empleando la configuración estándar para la impresión (0,3mm, 10%, velocidad normal).
Después de obtener la hemipelvis impresa se procedió a la selección del tamaño de los implantes (sistema de Matta pélvica, Stryker®) que coincidían con las características de cada fractura y el abordaje a desarrollar. Para moldear las placas de osteosíntesis definitivas inicialmente se usaron las plantillas disponibles en el instrumental, adaptando su forma a los contornos anatómicos. Estas se conformaron sobre el modelo plástico para a continuación reproducir el modelado en las placas definitivas mediante los dobladores habituales. La consistencia del modelo impreso permitió el empleo de instrumental quirúrgico directamente sobre el mismo (fig. 1). Una vez verificada la idoneidad de estas placas en lo que se refiere a tamaño y adaptación anatómica a la posición elegida, se etiquetaron y prepararon para su esterilización por los circuitos habituales en el servicio central del hospital para proceder a su implantación tras la reducción de la fractura. Todas las intervenciones quirúrgicas se realizaron por el primer firmante del artículo. Para comprobar la reducción de la fractura y el contacto de las placas de osteosíntesis con la superficie cortical, se obtuvieron las 3 proyecciones de Judet en radiografías simples. Para considerar la reducción como anatómica la línea articular se debe restituir en todas las proyecciones. El contacto de las placas se considera total en los casos en los que no se visualiza una clara radiodensidad intermedia entre la cortical y el implante, y parcial cuando esta es evidente.
Se realizó una estadística descriptiva de las variables medidas utilizando medidas de frecuencia (absolutas y porcentajes) para las medidas de forma categórica y medidas de centralización y dispersión (media, desviación típica) para aquellas medidas de forma cuantitativa.
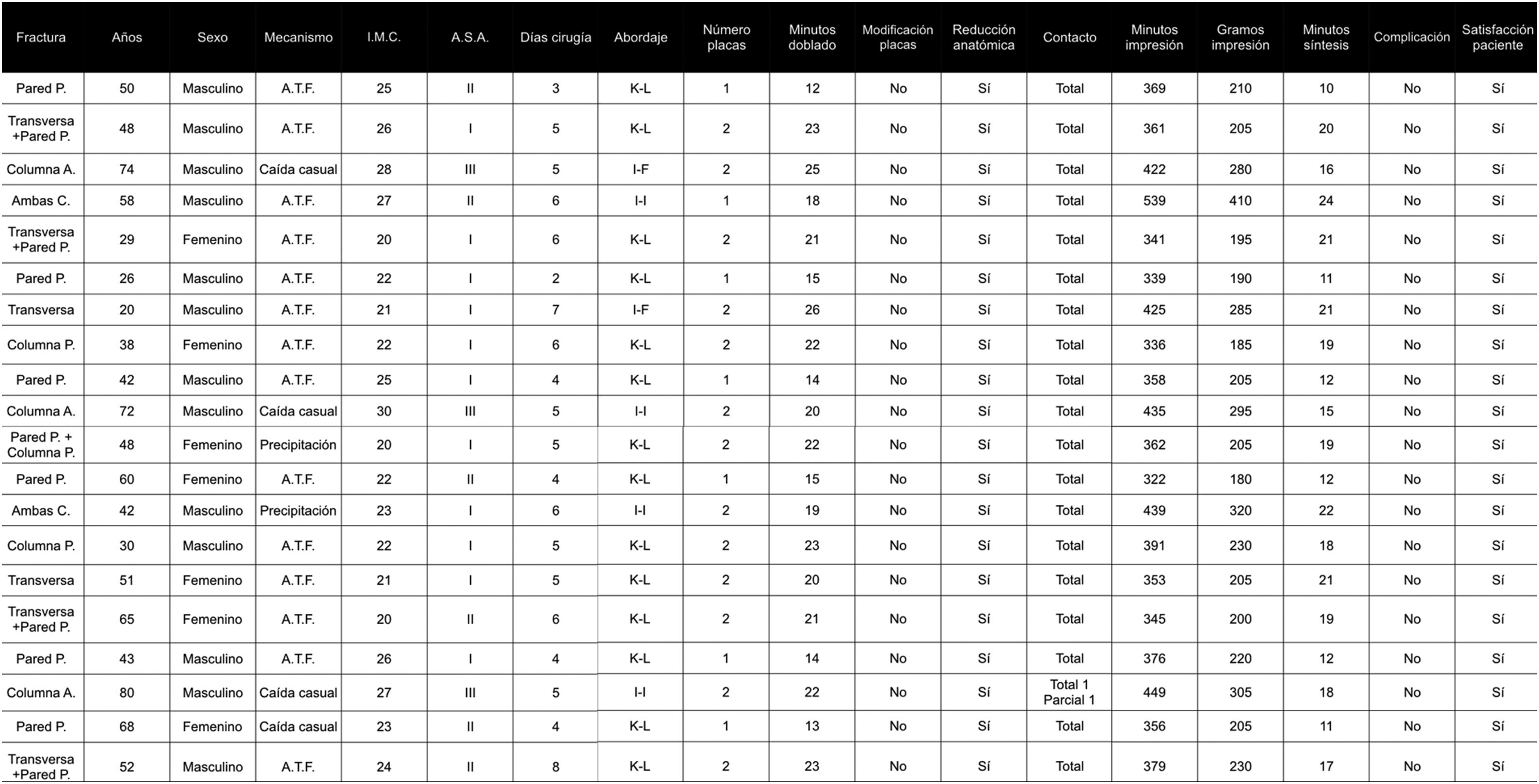
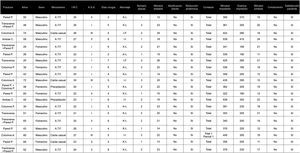
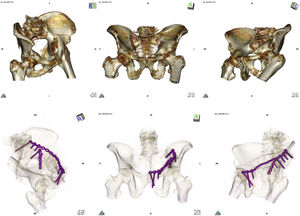
ResultadosEn la (fig. 2) se detallan las características demográficas y quirúrgicas de los 20 pacientes intervenidos. Durante el periodo de inclusión de los casos no se recibieron fracturas acetabulares que fuesen excluidas del estudio por presentar displasia coxofemoral o material metálico en la hemipelvis contralateral. La edad media de los pacientes fue de 49,8 años (20-80). El 65% de ellos fueron hombres. El mecanismo de producción más frecuente fueron los accidentes de tráfico (70%) seguido de caídas casuales (20%) y precipitaciones de altura en intentos autolíticos (10%). El índice de masa corporal medio fue de 23,7 (20-30). El 60% presentaba una valoración del riesgo anestésico tipo i, el 25% tipo ii y el 15% tipo iii. El tiempo medio desde la producción de la fractura hasta la osteosíntesis definitiva fue de 5 días (2-8). El abordaje empleado más frecuentemente fue el Kocher-Langenbeck (14 pacientes), seguido del ilio-inguinal (4 pacientes) y del ilio-femoral limitado (2 pacientes). El procesado de los archivos y la impresión de los moldes fue realizado por los autores del presente artículo. Los minutos medios empleados para el procesado de los archivos DICOM hasta la obtención de los archivos «.stl» definitivos para realizar la impresión fueron 10,7 (9-15). Los minutos medios empleados para la impresión de los moldes fueron 385 (322-539), empleando como media 238g de plástico para imprimir el modelo y los soportes (180-410). En 7 pacientes se empleó una placa de osteosíntesis, utilizando 2 en el resto de casos. Los implantes se doblaron durante una media de 19,8minutos (13-26). En todos los casos se obtuvo una reducción anatómica y no fue necesario realizar modificaciones intraoperatorias en la disposición inicial de las placas. El tiempo necesitado para realizar la osteosíntesis completa, una vez reducida la fractura, fue de 16,9minutos (10-24). En 5 pacientes en el postoperatorio se realizó un estudio TAC abdominopélvico por prescripción médica ajena a la lesión acetabular. En todos los casos se obtuvieron imágenes radiológicas simples, mostrando las 3 proyecciones de Judet. En un caso fijado con 2 placas en el control radiológico postoperatorio una de ellas presentó un contacto parcial con la superficie de la lámina cuadrilátera (fig. 3). En el resto el contacto fue total. En todos los pacientes se comprobó en los estudios radiológicos realizados una reducción articular anatómica postoperatoria, al no evidenciarse escalón ni separación residual. No se observaron complicaciones locales y al preguntar al alta a los pacientes por su satisfacción con el procedimiento todos manifestaron estar satisfechos.
Valores de las variables de los 20 pacientes incluidos en el estudio
Ambas C.: ambas columnas; ASA: sistema de clasificación del riesgo anestésico de la American Society of Anesthesiologists; ATF: accidente de tráfico; columna A.: columna anterior; columna P.: columna posterior; I-F: ilio-femoral; I-I: ilio-inguinal; IMC: índice de masa corporal; K-L: Kocher-Langenbeck; pared P.: pared posterior.
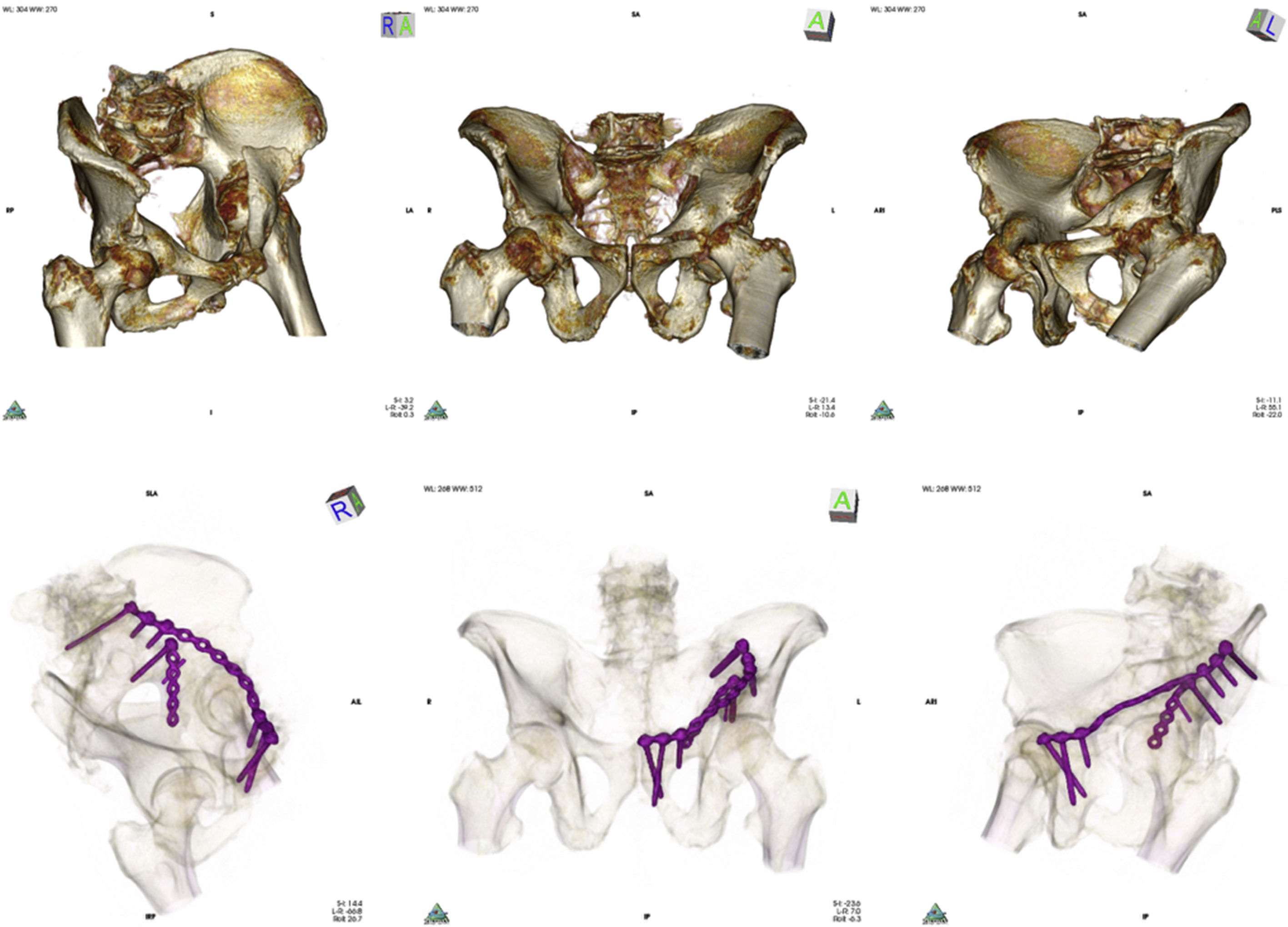
Arriba: imágenes TAC tras realizar renderizado volumétrico mostrando proyecciones de Judet (alar, anteroposterior y obturatriz) en fractura de columna anterior y lámina cuadrilátera de acetábulo izquierdo. Abajo: tras realizar renderizado 16 bits de la TAC postoperatoria se evidencia contacto total de la placa que neutraliza la columna anterior, y contacto parcial de la placa situada sobre la lámina cuadrilátera.
El tratamiento de las fracturas acetabulares exige la obtención de una reducción anatómica para lograr un buen resultado funcional a largo plazo. Para ello se requieren intervenciones que incluyen vías de abordaje complejas, exponiendo al paciente a importantes riesgos, como son la hemorragia, la infección, el daño neurovascular u osificación heterotópica1–3,5,7,9–11. Dado que cada lesión de acetábulo es diferente, por las características singulares de los trazos de fractura, estado de las partes blandas, lesiones asociadas y circunstancias individuales de cada paciente, debemos planificar cada caso en particular y con ello adquirir el hábito de simular previamente cada cirugía. Con el desarrollo de la radiología digital es cada vez más frecuente el empleo de software para el posprocesado de imágenes médicas. Gracias a las opciones de renderizado tridimensional, tanto la fase diagnóstica como la de diseño preoperatorio han avanzado un paso más. Concretamente, en el campo quirúrgico, resulta muy versátil la reconstrucción volumétrica y de superficie 3D que se consigue con programas incluso gratuitos, como OsiriX®, partiendo de lotes de imágenes como los que se obtienen mediante tomografía axial helicoidal. Con este software el cirujano ortopédico puede navegar por la lesión, realizar mediciones y planificar los pasos quirúrgicos a seguir. La impresión 3D para planificar la intervención supone un paso más en este escenario, permitiendo optimizar el diagnóstico, simular el acto quirúrgico y adelantar pasos de la cirugía antes incluso de realizar la intervención, dado que tras haber elegido y doblado las placas de osteosíntesis más apropiadas, ajustándolas a las características poliaxiales de la superficie del modelo impreso, que reproduce exactamente la anatomía del paciente singular, se procede a la esterilización de los mismos y su uso en el paciente en la fase quirúrgica, optimizando tiempos quirúrgicos, disminuyendo errores y minimizando riesgos.
La tecnología de impresión tridimensional, también conocida como additive manufacturing y rapid prototiping (RP), está disponible desde hace 30 años con múltiples aplicaciones en la práctica clínica, destacando la planificación preoperatoria, la enseñanza o la comunicación con el paciente. RP es una expresión que hace referencia a una serie de tecnologías por adición basadas en la construcción de un modelo físico, capa a capa, como réplica de un modelo virtual12. Los modelos RP obtenidos son reproducciones precisas del modelo virtual obtenido por TAC, alcanzando concordancia submilimétrica13. Estos modelos facilitan el diagnóstico, mejorando la concordancia interobservador a la hora de clasificar las lesiones14 y aportan información táctil, permitiendo planificar el abordaje en el modelo virtual, incluyendo el diseño y el tamaño de la osteosíntesis que se reproduce idénticamente en el acto quirúrgico15.
Desde hace años se encuentran comercializadas diferentes plantillas y guías, obtenidas de estudios radiológicos de resonancia magnética o tomografía axial, personalizadas para la realización de las osteotomías previas a la implantación de artroplastias, con buenos resultados clínicos y una considerable reducción de tiempos quirúrgicos16. Para realizar estas guías se debe enviar a los ingenieros de las casas comerciales la información del paciente a intervenir unas semanas antes de realizar la cirugía. Lamentablemente esta necesidad de intermediarios supone dilatar el tiempo hasta la cirugía y el empleo de cuantiosos recursos económicos. En el campo de las fracturas esta anticipación preoperatoria a medida no se ha explotado dado que no se dispone de ese margen de tiempo para poder crear las plantillas en otro centro, a través de una empresa independiente, al necesitar respetar los tiempos marcados por el marco de la cirugía de control de daños en muchos de estos pacientes, al presentar la mayoría lesiones asociadas, y dado que cuanto más tiempo pase hasta la cirugía más dificultoso será realizar la reducción anatómica de la fractura, siendo esta siempre el paso más difícil de llevar a cabo en el tratamiento quirúrgico de las fracturas de acetábulo11.
La impresión 3D a escala 1:1 proporciona experiencia táctil y visual, mejorando así la interpretación de cualquier objeto. Se ha demostrado que el preconformado de placas usando tecnología 3D es posible17. La planificación preoperatoria usando modelos de impresión 3D se ha utilizado para el tratamiento de múltiples fracturas en localizaciones anatómicas complejas, como fracturas de calcáneo18 o secuelas de fracturas orbitarias19,20. También se ha utilizado para el tratamiento de defectos mandibulares21,22, cirugía compleja tumoral23 y de columna18. En todos ellos se reproduce la lesión y se planifica la intervención sobre la misma24–26.
La impresión de un modelo de un acetábulo fracturado no supone una ventaja real para identificar los trazos de fractura respecto al renderizado virtual de la fractura visualizada en el monitor del ordenador, y no permite la selección y adaptación de las placas de osteosíntesis definitivas, dado que la fractura no está reducida y por ello los relieves anatómicos no nos son de utilidad. Algunos autores recientemente han comunicado buenos resultados mediante técnicas de segmentación que realizan una reducción virtual de la fractura y facilitan la impresión de la hemipelvis fracturada reducida. Esto supone un esfuerzo adicional en pasos de reconstrucción 3D, que habitualmente requiere de la ayuda de ingenieros informáticos o biomédicos, y una mayor inversión económica al tratarse de programas informáticos costosos27. En este artículo se muestra cómo se pueden preconformar directamente sobre un molde impreso, de la misma forma que realizaríamos en el acto quirúrgico. Con ello reducimos la necesidad de improvisación en el acto quirúrgico, disminuimos el tiempo quirúrgico, acotando complicaciones y costes totales, y facilitamos la mejoría en la precisión de la restauración anatómica al beneficiarnos de la reducción indirecta de la fractura.
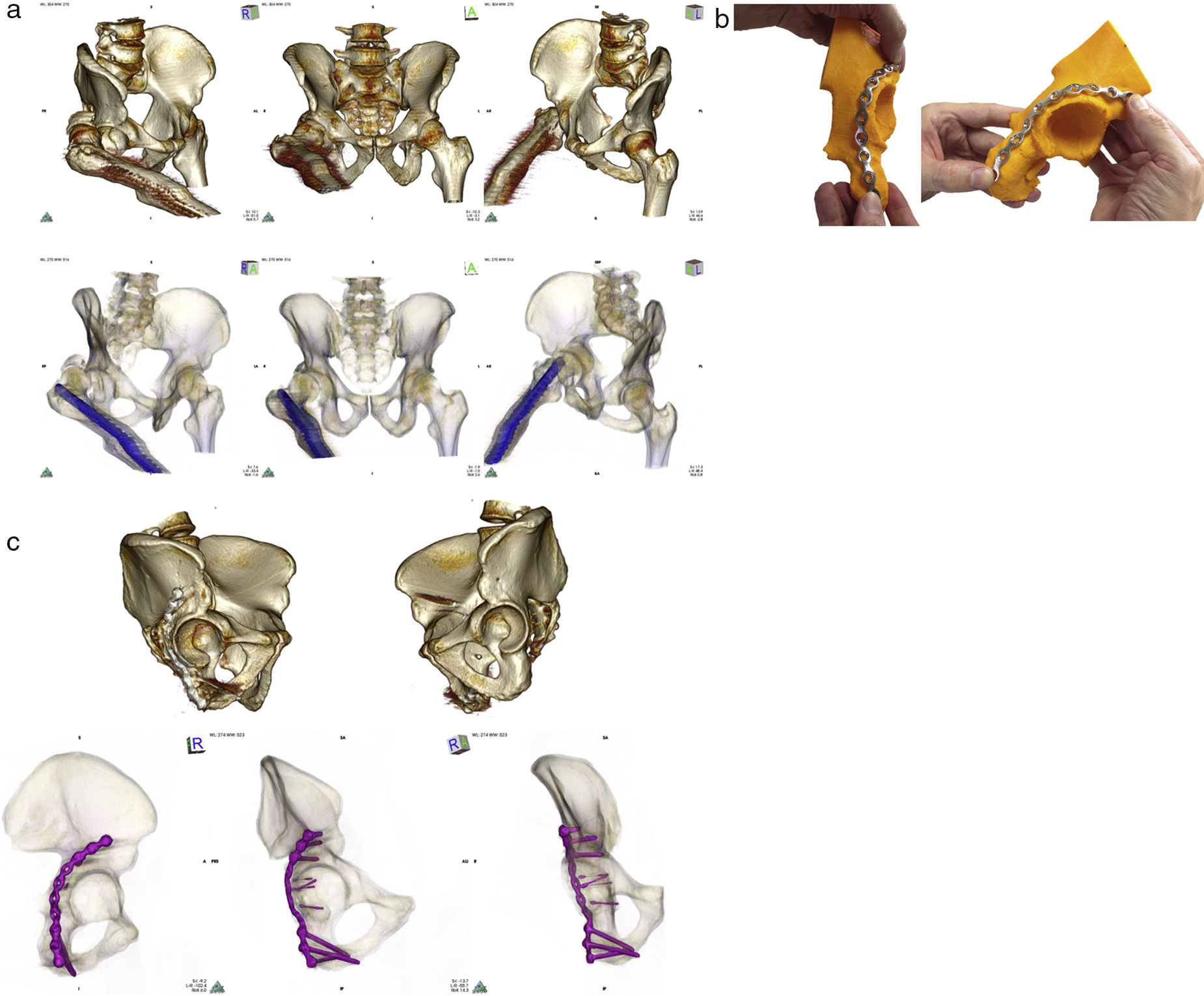
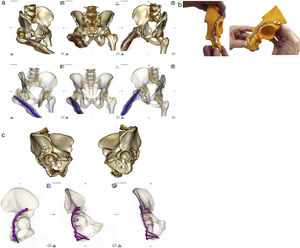
Es de destacar que en este proyecto son los propios cirujanos los que realizan todo el proceso a modo DIY, desde el posprocesado de la imagen radiológica hasta la impresión 3D del modelo, así como la simulación quirúrgica y premodelado de las placas. Se utiliza la imagen especular de la hemipelvis sana (ingeniería inversa) para la planificación preoperatoria, con la ventaja de reproducir la zona lesionada sobre un molde sin fracturas ni defectos óseos provocados por múltiples fragmentos. Varios estudios han demostrado la simetría de ambas hemipelvis en pacientes sanos, a excepción de algunos parámetros rotacionales28. Ya se ha utilizado la imagen especular para otros fines, como la realización de osteotomías en el tratamiento de deformidades del antebrazo en niños29. La utilización de la imagen especular es posible en las fracturas del anillo pélvico, dado que la hemipelvis contralateral sana queda incluida en el estudio radiológico estándar para el diagnóstico de las fracturas unilaterales, por lo que no supone aumentar la dosis de radiación sobre el paciente. Únicamente se verían excluidas de esta técnica las fracturas bilaterales, estudios TAC que no incluyan la hemipelvis sana, displasias evidentes coxofemorales y pacientes con material de osteosíntesis o implantes protésicos previos en la hemipelvis sana. Uno de los pacientes de la serie portaba un clavo diafisario femoral implantado por una fractura años antes de sufrir la fractura acetabular. Dado que el clavo se encontraba en el mismo lado que la fractura de acetábulo, no se causaron artefactos y se pudo realizar la impresión especular del modelo (fig. 4a).
a. Arriba: imágenes TAC tras realizar renderizado volumétrico mostrando proyecciones de Judet (obturatriz, anteroposterior y alar) en paciente con luxación posterior coxofemoral y fractura de pared posterior de acetábulo derecho. El lesionado portaba un enclavado diafisario en el fémur derecho debido a un traumatismo previo. Abajo: mismas proyecciones con renderizado 16 bits, en el que para mostrar relación del clavo con la fractura se ha aumentado la transparencia de la capa que representa valores óseos y se ha aumentado la opacidad de la capa que representa los valores correspondientes al metal. b. Modelo impreso del acetábulo derecho obtenido tras inversión especular de la hemipelvis sana, izquierda, y su segmentación, sobre el que se ha adaptado la placa de osteosíntesis definitiva para neutralizar la pared posterior. Al no disponer de tallas intermedias, la placa seleccionada se extiende muy distal sobre la superficie del isquion. c. Arriba: imágenes TAC tras realizar renderizado volumétrico y segmentación de la cabeza femoral de ambas hemipelvis. Se observa reducción anatómica de la fractura en comparación con el acetábulo sano. Abajo: contacto total de la placa de osteosíntesis en proyecciones de Judet tras segmentación y renderizado volumétrico 16 bits.
Debemos destacar las ventajas que supone contar de antemano con placas bien adaptadas a las columnas y paredes acetabulares. Pueden facilitar la reducción indirecta de los fragmentos. Suponen un indicador de la reducción final de la fractura, dado que si no existe un buen contacto cortical es necesario cuestionar la reducción alcanzada. Optimizan la distribución del espacio disponible cuando se implantan 2 placas, dado que este suele ser limitado, y por ello si se coloca una placa en un lugar inadecuado puede que se reste espacio para la segunda placa. Se facilita el empleo de placas más rígidas, que son difíciles de manipular, pero aportan un extra de estabilidad, pudiendo en algún caso prescindir del empleo de tornillos interfragmentarios, que siempre suponen un riesgo de trayectos intraarticulares. Únicamente en un paciente con fractura de columna anterior y lámina cuadrilátera, en el que se implantaron 2 placas, se observó un contacto parcial en la placa de neutralización de la lámina cuadrilátera. Esta placa solamente se fija con un tornillo, por lo que el contacto inicial es más difícil de alcanzar y la introducción del tornillo puede girar la placa y ocasionar una pérdida de contacto (fig. 3).
El coste de RP es una de sus potenciales desventajas y viene determinado por la cantidad de material utilizado, el coste de la impresora 3D y el coste de las licencias del software30. El coste de impresión de un modelo por una casa comercial está entre 500 y 900euros31. Recientemente la caída de costes de producción nos ha conducido a una situación de mercado en la que el consumidor final tiene acceso a esta tecnología, por lo que la comercialización de impresoras 3D para uso doméstico está ahora al alcance de todos. Hoy en día, siguiendo la tendencia DIY, se pueden obtener de forma autónoma reproducciones realistas a mínimo coste, empleando herramientas gratuitas. Esta autonomía y el reducido coste hace que se estén introduciendo en muchos departamentos de cirugía ortopédica. El modelo de impresora empleado en este estudio tiene un precio de 390 euros y un cartucho de 600g de plástico es de 24 euros, por lo que los modelos se obtuvieron por menos de 12euros la unidad.
Con este método se parte de un estudio radiológico realizado siempre por necesidades de diagnóstico. Obtenida la imagen médica se le da una utilidad añadida que no solo no supone aumento de costes ni de radiación, sino que rentabiliza desde el punto de vista clínico el producto de una prueba médica ya realizada.
Para reducir el tiempo de impresión y disminuir gasto en material plástico es recomendable seleccionar únicamente las partes de la hemipelvis donde se adaptarán los implantes en lugar de imprimir hemipelvis completas. Con ello también se disminuye la posibilidad de que la pieza se malogre en el proceso de impresión, dado que piezas más pequeñas, con bases estables, en general se imprimen con menos dificultades técnicas. Pese a que se empleó material plástico ABS es conveniente valorar el uso de material plástico ácido poliláctico (PLA), dado que pese a que el PLA es menos resistente presenta baja deformación de las piezas durante la impresión, es mucho más adherente, tiene velocidades máximas de impresión más altas y se enfría antes. Además, el ABS es más propenso a producir partículas ultrafinas que el PLA, por lo que se recomienda contar con una buena ventilación y produce un olor desagradable a plástico quemado durante la extrusión32.
Es destacable que la comunicación del cirujano con el paciente y sus familiares se ve soportada por el modelo anatómico, y facilita la comprensión y la confianza respecto a la técnica quirúrgica que se va a emplear, aumentando su satisfacción global33.
Otra ventaja de los modelos 3D es su utilización como herramientas de aprendizaje para jóvenes cirujanos, donde pueden practicar complejas cirugías al disponer de modelos que reproduzcan diversos patrones de fracturas34. Las técnicas quirúrgicas exigen tener una excelente visión espacial y habilidad manipulativa. Ya no solo se puede simular la cirugía, sino que además la impresión 3D permite manipular la zona anatómica tantas veces como sea necesario antes de realizar la intervención quirúrgica real.
Como desventajas de la impresión 3D podríamos mencionar las limitaciones de resolución (0,1mm como máximo), o la dificultad para incluir cartílago y partes blandas, que son excluidas en el proceso de segmentación de la imagen radiológica. Aun así, tenemos que tener presente que la impresión 3D suplementa, pero no reemplaza, la interpretación 2D de los estudios radiológicos por lotes, entendiendo la impresión 3D quirúrgica como una valiosa ayuda para simular el tratamiento a la hora de planificar nuestra intervención. Otro inconveniente de realizar una adaptación a medida de las placas lo hallamos al ver que los implantes disponibles no son tan versátiles como nuestras necesidades, encontrándonos casos en los que las medidas disponibles en el mercado son demasiado grandes o demasiado pequeñas, sin disponer de medidas intermedias, llevándonos a usar tamaños que no se adaptan por completo al caso individual (figs. 4b y c). Otra desventaja de esta tecnología es que la formación en este campo se hace imprescindible para conseguir el pleno aprovechamiento de la información. Además, supone una carga de trabajo añadida a realizar por el cirujano responsable de la intervención quirúrgica. En lugar de verlo como una desventaja, esta formación es positiva para los facultativos y necesaria para mejorar el rendimiento quirúrgico en el futuro, y que la optimización del tiempo de osteosíntesis y la mejoría en la adaptación de los implantes justifica el trabajo realizado antes de la intervención.
Un limitante de esta serie es que no se obtuvo control TAC en todos los casos, siendo valorados los casos únicamente con las proyecciones radiológicas simples de Judet. Ello podría haber descrito con más precisión las relaciones anatómicas alcanzadas. No obstante, no consideramos ético obtener una TAC de control posquirúrgico para comprobar el contacto de las placas, dado que supondría una exposición añadida a radiaciones ionizantes.
Aunque son necesarios estudios prospectivos con grupo control, parece obvio que el trabajo prequirúrgico realizado sobre la adaptación de las placas conlleva una reducción del tiempo quirúrgico, y por lo tanto podría disminuir el riesgo de infección perioperatoria y otras complicaciones, siendo positiva la realización de una cirugía a medida, al igual que las posibilidades que ofrece la alta costura (haute couture) son mejores que las de la tendencia de listo para llevar (prêt-à-porter). Con las técnicas de impresión quirúrgica 3D se puede llegar a minimizar los tiempos de radioscopia intraoperatoria y los tiempos de reducción y osteosíntesis, dado que contamos con la experiencia previa de la manipulación del modelo impreso y disponemos de placas premoldeadas adaptadas a cada caso.
ConclusionesLos resultados presentados sugieren que el uso de la planificación preoperatoria, mediante la impresión de los modelos 3D de plástico, obtenidos de las imágenes TAC en espejo de la hemipelvis sana, y el empleo de placas de osteosíntesis previamente premoldeadas sobre estos modelos de plástico, pueden llevar a lograr un objetivo quirúrgico predefinido, mejorar la adaptación de las placas de osteosíntesis, facilitar la reducción de las fracturas, disminuir el tiempo quirúrgico, reducir los riesgos inherentes a este tipo de procedimientos técnicamente complejos y con ello mejorar el tratamiento de estos pacientes, todo ello a un precio muy bajo.
Nivel de evidenciaNivel de evidencia iv.
FinanciaciónPara la realización de este proyecto el equipo de investigación recibió una beca «Proyecto de investigación SECOT 2014».
Conflicto de interesesLos autores declaran la no existencia de conflicto de intereses.
Al Sr. Félix Ballesteros Fominaya por sus consejos iniciales, al Sr. Guillermo Rodríguez Lozano por su colaboración en la impresión de algunos modelos, y a la Fundación SECOT por otorgarnos una ayuda a la investigación en su convocatoria de proyectos de investigación de 2014.