Los tumores óseos malignos o benignos localmente agresivos del tercio proximal del peroné son infrecuentes y generalmente su tratamiento es quirúrgico. Cuando se requiere una resección en bloque, la estabilidad de la rodilla puede comprometerse por afectación del complejo posterolateral.
Material y métodosSe analizaron 28 pacientes operados de manera consecutiva por un tumor óseo en el tercio proximal de peroné entre los años 1980 y 2006 (osteosarcoma: 9, TCG: 9, sarcoma de Ewing: 8 y condrosarcoma: 2). El 61% eran varones y la edad media fue de 21 años (rango: 8-60). El seguimiento promedio fue de 86 meses. El complejo posterolateral fue reinsertado a nivel de la metáfisis tibial. Los pacientes fueron evaluados funcionalmente con la escala Musculoskeletal Tumor Society (MSTS).
ResultadosLa supervivencia global fue del 89%, con un índice de recidiva local del 11% y un porcentaje de amputaciones secundarias del 6% a los 7 años de seguimiento promedio. El resultado promedio del MSTS fue del 93%. Cinco pacientes sufrieron secuelas neurológicas, 3 de tipo permanente. Ningún paciente sufrió inestabilidad subjetiva ni insuficiencia vascular.
ConclusionesLa resección en bloque del peroné proximal en el tratamiento de los tumores óseos agresivos o malignos depara un buen control local de la enfermedad y una supervivencia a los 7 años, en los casos malignos, del 89%. La reinserción del complejo posterolateral a nivel tibial supone una buena estabilidad de la rodilla, sin secuelas funcionales a largo plazo.
Proximal fibula malignant and locally aggressive benign bone tumors are uncommon and usually treat by surgery. Bloc resection of the knee can compromise knee stability due to of the resection of the posterolateral ligament complex.
Material and methodsWe analyzed 28 consecutive patients treated for a proximal fibula bone tumor between 1980 and 2006 (osteosarcoma: 9, giant cell tumor: 9, Ewing sarcoma: 8 and chondrosarcoma: 2). Sixty-one percent were male and the median age was 21 years (range: 8-60). The mean follow-up was 86 months. The posterolateral complex was reinserted at tibial metaphyseal level. Patients were evaluated functionally using the Musculoskeletal Tumor Society scale (MSTS).
ResultsOverall survival rate was 89%, local recurrence rate was 11%, and secondary amputation rate was 6% at 7 years of median follow-up. The average MSTS score was 93%. Five patients had neurological complications. No patient experienced subjective instability or vascular insufficiency.
ConclusionsBloc resection of the proximal fibula for the treatment of aggressive or malignant primary bone tumors allowed us to obtain local tumor control, and overall survival rate for sarcomas of 89% at 7 years. The posterolateral ligament complex tibial reinsertion provided functional knee stability without major functional consequences in the medium term.
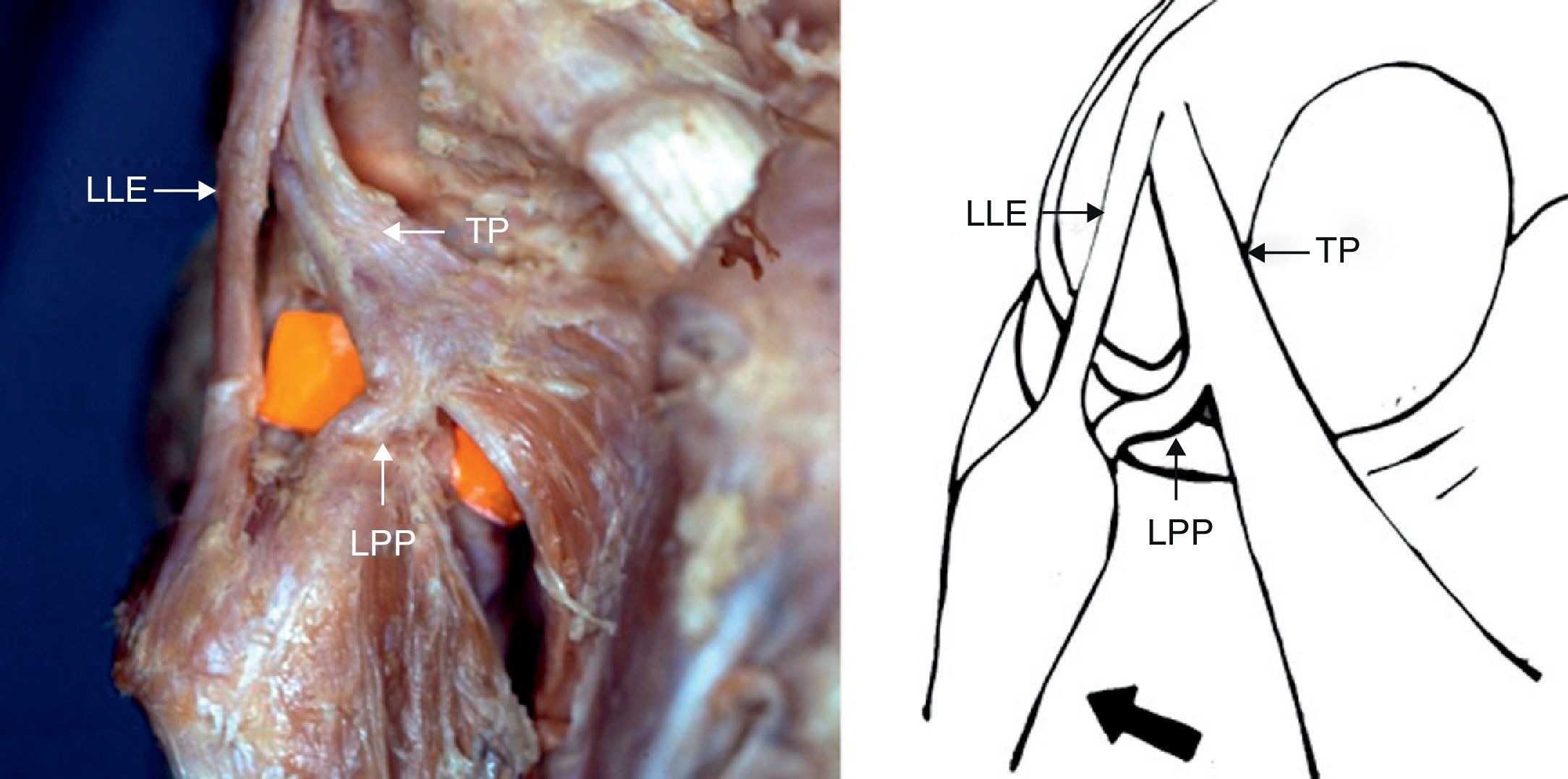
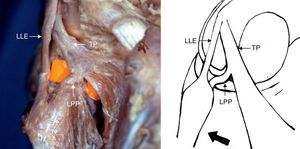
Los tumores óseos primarios de peroné son infrecuentes, representando solo el 2,5% de todos los tumores óseos, siendo el osteosarcoma el tumor más prevalente1–4. Anatómicamente el extremo proximal del peroné se encuentra en íntima relación con el complejo ligamentario posterolateral y con los elementos vásculo-nerviosos de la rodilla. Las estructuras que forman parte del complejo posterolateral son importantes estabilizadores (fig. 1), previniendo la traslación posterior, la desviación en varo y la rotación externa de la tibia5,6. El tratamiento de los tumores localmente agresivos o malignos del extremo proximal del peroné requiere resecciones amplias o radicales, con el fin de lograr márgenes apropiados postoperatorios, pudiendo comprometer la estabilidad de la rodilla, su vascularización o la inervación del miembro en cuestión. Se ha publicado evidencia sobre un índice de parálisis del nervio peroneo del 20 al 57%2,7. El objetivo de este estudio fue analizar la evolución clínico-oncológica, así como la función y estabilidad de la rodilla después de la resección en bloque de tumores óseos primarios agresivos y malignos localizados en el peroné proximal (fig. 2).
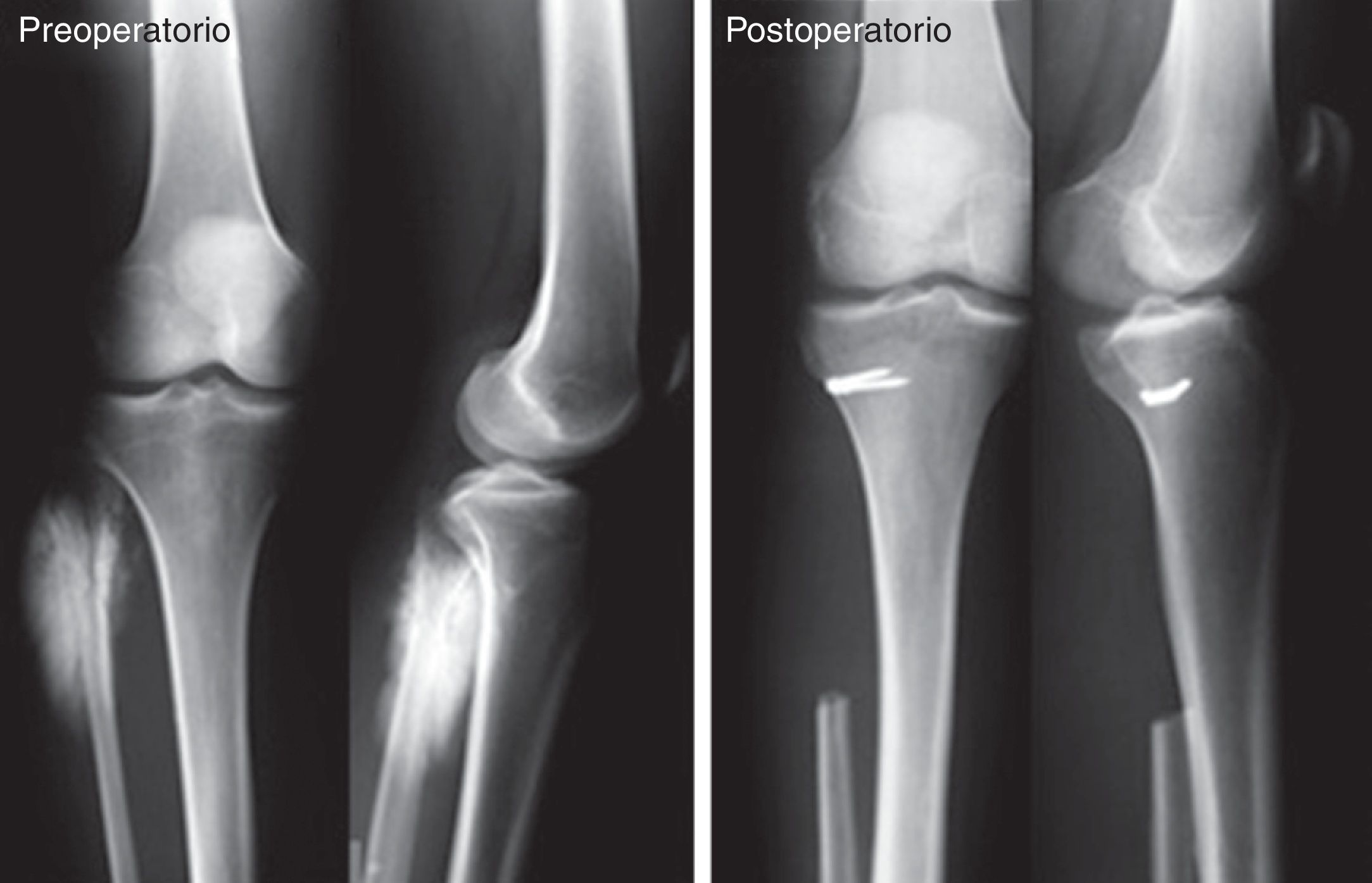
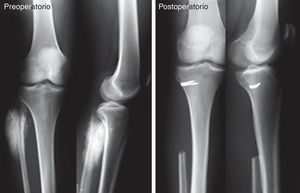
Se realizó una búsqueda retrospectiva en nuestra base de datos oncológica de recolección prospectiva entre octubre de 1980 y marzo de 2006. Se identificaron 56 pacientes con tumores óseos primarios del peroné, de los cuales 28 comprometían el tercio proximal, eran malignos o benignos localmente agresivos y fueron tratados con resecciones quirúrgicas en bloque, por lo que se incluyeron en nuestro análisis. Diecisiete pacientes (61%) eran de sexo masculino y la edad media de la serie al momento del diagnóstico fue 21 años (rango: 4-60 años). El seguimiento promedio fue de 86 meses (rango: 12-256 meses) sin presentar pérdida de pacientes. En todos los casos se realizó tratamiento quirúrgico con resección en bloque del peroné proximal, en 11 casos resecciones tipo 1 de Malawer (resecciones marginales) y en 17 casos resecciones tipo II (amplias intracompartimentales)7. Se conservaron los elementos vásculo-nerviosos y ligamentarios, siempre que no existiese compromiso tumoral de los mismos. En caso de preservación del complejo ligamentario posterolateral se realizó su reinserción en la cara lateral de la metáfisis proximal de la tibia con grapas. La fijación se realizó con la rodilla en 30° de flexión8.
Todos los pacientes fueron evaluados previos a la cirugía con radiografías de rodilla en proyecciones anteroposterior y lateral, tomografía computarizada y resonancia magnética nuclear a partir de 1992. En todos los casos se realizó una biopsia preoperatoria por punción y se confirmó el diagnóstico por examen histopatológico. De los 28 tumores del tercio proximal del peroné: 9 fueron osteosarcomas, 9 tumores de células gigantes, 8 sarcomas de Ewing y 2 condrosarcomas. Los 19 sarcomas óseos fueron estadificados según la clasificación de Enneking, resultado: 1 grado 1A, 1 grado 1B y 17 grado 2B. Para los tumores de células gigantes se utilizó la clasificación descripta por Campanacci, siendo 4 grado 2 y 5 grado 39,10. Ocho pacientes con diagnóstico de osteosarcoma y 6 pacientes con sarcoma de Ewing recibieron quimioterapia pre y postoperatoria.
Se indicó la utilización de férula en extensión durante 3 semanas y se comenzó con ejercicios de flexo-extensión pasiva desde el segundo día posquirúrgico. Se progresó a movilidad activa a partir de la tercera semana y carga progresiva a partir de la sexta.
Se realizó una evaluación clínica y radiográfica cada 3 meses durante los primeros 2 años y cada 6 meses después del segundo año. La estabilidad de la rodilla fue evaluada con radiografías de estrés (en varo forzado) en proyección anteroposterior, con la rodilla a 30° de flexión. La inestabilidad fue clasificada en 3 grados: grado 1: una apertura de la articulación de 1 a 5mm; grado 2: una apertura de 5 a 11mm y grado 3: una apertura mayor de 11mm11. Todas las radiografías fueron evaluadas por un observador independiente.
Para la evaluación funcional se utilizó la escala de la Musculoskeletal Tumor Society (MSTS)12. La supervivencia de los pacientes con tumores malignos fue determinada según el método de Kaplan-Meier13.
ResultadosLa supervivencia de los 19 pacientes con tumores malignos a los 7 años de seguimiento promedio fue del 89±10% (±2 DE). Tres pacientes presentaron enfermedad a distancia al momento de su muerte.
La incidencia de recurrencia local fue del 11% (n: 3) y en todos los casos fueron pacientes con diagnóstico histológico de osteosarcoma (2 central convencional y uno parostal). En 2 pacientes se realizó una nueva resección y en el restante una amputación supracondílea.
La estabilidad postoperatoria fue evaluada en 22 pacientes (79%) del total de nuestra serie, resultando 11 (50%) rodillas estable, 9 (41%) inestables grado 1 y 2 (9%) inestables grado 2. Los pacientes con inestabilidad grado 1 no requirieron tratamiento por tratarse de una inestabilidad subclínica, mientras que las inestabilidades grado 2 fueron tratadas de manera conservadora con ortesis externas.
Veintiséis de los 28 pacientes de la serie fueron evaluados con la escala funcional de la MSTS. Dos casos debieron ser excluidos de esta evaluación por haber fallecido a causa de la enfermedad previo al control. El resultado promedio fue de 28/30 puntos, obteniéndose 20 resultados excelentes, 4 regulares y 2 malos. Todos presentaron un rango de movilidad comparable a la rodilla contralateral, no encontrándose diferencia estadísticamente significativa (p>0,05).
Cinco pacientes presentaron complicaciones neurológicas postoperatorias, 3 permanentes y 2 temporales. Ningún paciente presentó insuficiencia vascular a pesar de que en 4 casos se realizó la ligadura de la arteria tibial anterior. No se registraron complicaciones de herida ni infecciosas. No se han reportado episodios de trombosis venosa profunda durante el postoperatorio.
DiscusiónLa incidencia de tumores óseos primarios a nivel del peroné es baja1. Las resecciones en bloque intracompartimentales del tercio proximal con afectación del complejo posterolateral presentan un desafío reconstructivo para el cirujano ortopédico oncológico9. Los resultados de estudios anatómicos indican que el ligamento lateral externo, el ligamento poplíteo-peroneo y el tendón poplíteo son de vital importancia para la estabilidad posterolateral de la rodilla, por lo que su reparación es fundamental. Sin embargo, la reconstrucción de 2 de esas 3 estructuras (ligamento lateral externo y del ligamento poplíteo-peroneo) es suficiente para restablecer la estabilidad, por lo que se elimina la necesidad de realizar disecciones extensas a nivel de la tibia para reconstruir también la inserción distal del tendón poplíteo6. Si bien existe amplia evidencia con respecto a los resultados de la reconstrucción del complejo posterolateral en lesiones traumáticas, son limitadas las publicaciones relativas a las reconstrucciones tras resecciones oncológicas. Matthew et al., en 2012, presentaron una serie de sarcomas óseos primarios del tercio proximal de peroné tratados con resección amplia y reconstrucción del CPL, reportando buenos resultados funcionales y buena estabilidad de la rodilla2.
Tanto Bozkurt et al.14 como Aponte-Tinao6 han demostrado la importancia de la articulación tibio-peronea proximal y del complejo posterolateral para la estabilidad de la articulación de la rodilla en estudios cadavéricos. Por este motivo, si se reseca el peroné proximal, las estructuras ligamentarias y tendinosas deben ser reinsertadas a fin de preservar dicha estabilidad15. De lo contrario, la inestabilidad resultante implica potenciales cambios degenerativos a largo plazo en estos pacientes, en general jóvenes en el momento de su tratamiento. En esta serie, la técnica de reconstrucción del complejo posterolateral ha resultado ser reproducible y brindar una buena estabilidad postoperatoria de la rodilla. Las complicaciones descritas, así como la incidencia de las mismas, fueron similares a las publicadas en la literatura con otras técnicas reconstructivas, siendo la complicación neurológica la más prevalente2,15. Los resultados funcionales obtenidos, por otra parte, fueron muy satisfactorios, si bien la escala que se utilizó en la evaluación está diseñada para pacientes oncológicos y los parámetros que valora son diferentes a otras escalas utilizadas para cirugía de rodillas sin enfermedad tumoral. Consideramos a esta una de las limitaciones de nuestro estudio, así como el diseño retrospectivo y el número de pacientes. Sin embargo se trata de una serie homogénea, sobre una enfermedad infrecuente y escasamente reportada en la literatura12.
En conclusión, la resección en bloque del peroné proximal en el tratamiento de los tumores óseos agresivos o malignos depara un buen control local de la enfermedad y una supervivencia a los 7 años, en los casos malignos, del 89%. La reinserción del complejo posterolateral a nivel tibial supone una buena estabilidad de la rodilla, sin secuelas funcionales a largo plazo.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasDerecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Protección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.