Tratamiento artroscópico de la inestabilidad anterior del hombro
Arthroscopic treatment of anterior shoulder instability
CALVO CRESPO, E.*; CASPARI, R. B.**, y PADGETT, L. R.***
*.Servicio de Cirugía Ortopédica y Traumatología. Fundación Jiménez Díaz. Madrid. **.Orthopaedic Research of Virginia. Richmond, Virginia (USA). ***.Gessler Clinic. Winter Haven, Florida (USA).
Correspondencia:
Dr. E. CALVO CRESPO.
Servicio de Cirugía Ortopédica y Traumatología.
Fundación Jiménez Díaz.
Avda. Reyes Católicos, 2.
28040 Madrid.
Recibido: Septiembre de 1998.
Aceptado: Junio de 1999.
RESUMEN: En los últimos años la reparación artroscópica de la inestabilidad anterior de hombro ha experimentado un gran avance. Se han descrito diversas técnicas y se han ideado múltiples instrumentos. La artroscopia ha demostrado ofrecer claras ventajas, especialmente una menor pérdida de la rotación externa, y conforme ha ido evolucionando ha mejorado sus resultados. Sin embargo, éstos aún parecen ligeramente inferiores a los de la cirugía abierta. Para obtener un resultado satisfactorio es fundamental reparar la avulsión del rodete y del ligamento glenohumeral inferior y corregir la hiperlaxitud capsular. Esto se consigue con aquellas técnicas que son una modificación artroscópica de la operación de Bankart. Dentro de éstas, las que utilizan grapas intraarticulares tienen una elevada incidencia de complicaciones y de recidiva; la reparación con suturas transglenoideas múltiples permite reconstruir anatómicamente la lesión de Bankart y realizar una plicatura capsular; las técnicas basadas en anclajes evitan el paso de las suturas a través de la glenoides y permiten fijar los tejidos blandos al reborde glenoideo en múltiples puntos, pero su capacidad para corregir la hiperlaxitud capsular es limitada.
PALABRAS CLAVE: Hombro. Inestabilidad. Artroscopia.
ABSTRACT: Arthroscopic treatment of anterior shoulder instability has advanced significantly. Several techniques and many devices have been designed. Arthroscopic repair of shoulder instability has several advantages and produces encouraging results. However, overall recurrence rates seem to be slightly higher than those reported with open techniques. Successful arthroscopic stabilization of the shoulder requires solutions for the detached glenohumeral ligament-labral complex and capsular laxity. Arthroscopy techniques for repairing the labrum based on a modification of the Bankart procedure are the best option. Stapling techniques have a high incidence of recurrence and complications. Arthroscopic transglenoid multiple-suture repair enables anatomic reconstruction of Bankart injuries. Capsular shifts can be performed as needed. Anchor procedures preclude transglenoid sutures and make it possible to reattach soft tissues to the glenoid rim at several points. However, they have a limited capacity for correcting capsular redundancy.
KEY WORDS: Shoulder. Instability. Arthroscopy.
La inestabilidad de hombro es una patología frecuente que afecta entre el 2 y el 8% de la población y supone aproximadamente un tercio de las lesiones de hombro atendidas en los servicios de urgencias.42 La prevalencia de la luxación recidivante del hombro está en relación con la edad y la actividad del paciente. Múltiples estudios demuestran que la incidencia de recidiva es superior en los sujetos más jóvenes y con una vida más activa.24-26 Desde que en 1906 Perthes52 y posteriormente Bankart2 definieran la «lesion fundamental» de la inestabilidad anterior del hombro (avulsión de los ligamentos y del rodete del borde anterior de la glenoides) se han descrito múltiples técnicas de cirugía abierta para corregirla.2,13,24,35,45,49,76 Rowe y cols. publicaron en 1978 un 96% de buenos resultados a largo plazo en inestabilidades anteriores de hombro tratadas con la técnica de Bankart.57 Por sus buenos resultados la operación de Bankart continúa siendo la técnica con la que deben compararse otros procedimientos; sin embargo, esta operación, al igual que otros procedimientos abiertos, puede conllevar problemas postoperatorios, especialmente la pérdida de rotación externa.5,18,57 Esto repercute en el rendimiento del atleta, más si practica deportes de lanzamiento o movimientos de abducción y rotación externa del hombro. El hecho de que el número de luxaciones repetidas sea claramente superior en sujetos jóvenes y en deportistas ha estimulado el desarrollo de técnicas cuyo objetivo es evitar las recidivas con mínima repercusión funcional.
La artroscopia ha contribuido en gran medida al conocimiento y tratamiento de la inestabilidad del hombro.7,40 A partir de estudios experimentales y de la exploración directa se han desarrollado múltiples técnicas artroscópicas para restablecer la anatomía del hombro inestable.6,11,36,42,55,61,66,67,77 Los objetivos del tratamiento artroscópico de la inestabilidad anterior del hombro son los mismos que en la cirugía abierta: identificar las lesiones anatómicas, reconstruir la anatomía y recuperar el nivel funcional previo del paciente con la menor morbilidad. Las técnicas de estabilización artroscópica ofrecen varias ventajas potenciales en comparación con la cirugía abierta: excelente visualización de la patología intraarticular, menor morbilidad peri y postoperatoria, mínima estancia hospitalaria, mejor resultado estético y, sobre todo, menor pérdida de la movilidad del hombro.18,42 Sin embargo, estos procedimientos son modificaciones de las técnicas abiertas previamente descritas, por lo que, en teoría, para ser una alternativa válida a éstas deben obtener al menos resultados similares con una tasa de complicaciones inferior.
En este tema de actualización se exponen las indicaciones, hallazgos, técnicas, resultados y complicaciones de la cirugía artroscópica de la inestabilidad anterior de hombro.
Fisiopatología
Un hombro es inestable cuando se produce una traslación excesiva de la cabeza humeral respecto a la cavidad glenoidea, de modo que hay una incapacidad para mantener las relaciones anatómicas entre ambas superficies articulares. Para entender las técnicas de tratamiento artroscópico de la luxación recidivante del hombro es necesario un conocimiento exahustivo de la anatomía y biomecánica de la articulación glenohumeral.
La estabilidad de la articulación glenohumeral viene determinada por los ligamentos glenohumerales,4,10,37,40,44,46,48,71 junto con el labrum glenoideo27,58 y la geometría osteoarticular.27,58 Además de estos estabilizadores estáticos juega un papel fundamental la estabilización dinámica derivada del efecto de adhesión-cohesión generado por la presión intraarticular negativa13,21,30 y la compresión muscular ejercida por los músculos del manguito rotador3,4,28,37 y la porción larga del bíceps.37,54
La cápsula de la articulación glenohumeral es una estructura laxa y redundante, y su superficie tiene una extensión doble que la de la cabeza humeral, lo que permite movimientos amplios.73 Los ligamentos glenohumerales son engrosamientos de la cápsula que al tensarse se constituyen en los principales estabilizadores de la articulación glenohumeral en los últimos grados de movilidad.10,40,44,46,48,71 Turkel y cols.71 demostraron que el ligamento glenohumeral anteroinferior es el principal estabilizador del hombro en los movimientos de abduction y rotación externa. Ampliando este concepto, O''Brien y cols.46 describieron el complejo del ligamento glenohumeral inferior formado por el ligamento glenohumeral anteroinferior, el fondo de saco capsular y el ligamento glenohumeral posteroinferior. Este complejo funciona como una «hamaca» que limita la traslación del hombro en varias posiciones y es el principal estabilizador en los movimientos de abducción. Warren y cols.10,50 estudiaron la interacción entre los distintos componentes capsuloligamentosos y comprobaron que actuando de forma coordinada el pa-pel desempeñado por cada uno de ellos dependía de la posición del hombro y de la dirección de la fuerza desestabilizadora. Definieron el concepto del «círculo estabilizador capsuloligamentoso» del hombro para describir la interacción dinámica entre los componentes estabilizadores superoinferiores y anteroposteriores.50 El ligamento glenohumeral superior se opone a la traslación inferior del hombro en posición neutra y parece limitar el desplazamiento anterior en los primeros grados de separación. Sin embargo, conforme aumenta la abducción van adquiriendo un papel cada vez más importante los ligamentos glenohumerales medio e inferior.10,75 La parte anterior del ligamento glenohumeral inferior limita principalmente la abducción y rotación externa, mientras que la parte posterior es el principal estabilizador en el movimiento de adducción y rotación interna. Por tanto, el complejo ligamentoso glenohumeral inferior tiene una función crucial en la biomecánica del hombro, y su incompetencia puede resultar en inestabilidad en una o varias direcciones, anterior si fracasa la parte anterior del complejo y posterior si es incompetente la parte posterior. La inestabilidad multidireccional es el resultado de una laxitud patológica, asociada o no a un traumatismo, de todo el complejo ligamentoso inferior.
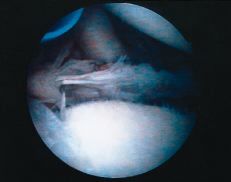
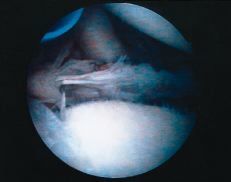
El rodete contribuye a la estabilidad del hombro aumentando la profundidad de la cavidad glenoidea27 y además desempeña un papel fundamental como medio de inserción del ligamento glenohumeral inferior en la glenoides.40 Su avulsión, junto con el ligamento anteroinferior, produce una lesión de Bankart (Fig. 1) que hace la articulación inestable. El desgarro del rodete sin una lesión acompañante del ligamento no altera la estabilidad del hombro. La inestabilidad puede producirse por la lesión de este ligamento en cualquier punto de su trayecto, desde su origen en la glenoides hasta su inserción en la cabeza humeral.15,80 Dado que la parte anterior del complejo ligamentoso inferior es el principal estabilizador glenohumeral anterior, cualquier tratamiento quirúrgico de la luxación recidivante anterior del hombro debe ir orientado a reparar esta estructura. Otras lesiones encontradas en el hombro inestable, como la fractura-impactación de la cabeza humeral (lesión de Hill-Sachs), el adelgazamiento de la cápsula anterior y/o del tendón del subscapular o la erosión del borde glenoideo son sólo cambios secundarios a la inestabilidad derivada de la incompetencia ligamentosa.40 Sin embargo, no hay que dar sólo importancia a la reparación de los ligamentos y el rodete; Rowe y cols.57 estudiaron los pacientes de su serie en los que la operación de Bankart había fracasado y encontraron que el 85% tenían una laxitud capsular excesiva. En las primeras técnicas de estabilización artroscópica11,39,42,51 la atención se dirigía exclusivamente a reparar la lesión de Bankart, y ello puede ser una de las causas de sus malos resultados a largo plazo. Caspari6 subrayó la importancia de una disección meticulosa que separara el rodete y los ligamentos del borde glenoideo, seguida de la reinserción más superior de los mismos con múltiples puntos, imbricando de este modo la cápsula. Otros autores29,78 recomiendan añadir una suave abrasión de la sinovial y la cápsula para estimular una respuesta fibroblástica que mejore la cicatrización de la capsulorrafia. La combinación de la reparación de Bankart con la plicatura capsular mejora la estabilidad sin repercutir en la movilidad.
Figura 1. Lesión de Bankart típica, aunque en ocasiones el rodete puede estar íntegro y encontrar una lesión del ligamento glenohumeral inferior.
Tratamiento artroscópico
Indicaciones
El desarrollo experimentado en los últimos años por la cirugía artroscópica del hombro ha clarificado su papel en la inestabilidaded glenohumeral. La indicación primaria de reconstrucción artroscópica en el hombro inestable es la luxación recidivante traumática, siendo el candidato ideal un paciente mayor de 22 años, disciplinado en el cumplimiento del tratamiento postoperatorio, y que no practique deportes de contacto. En los atletas que participan en deportes de lanzamiento también puede estar indicado un tratamiento artroscópico para obtener mayor rotación externa.5,16,18
Algunos autores32,42,68,74 consideran que el tratamiento artroscópico debe reservarse para pacientes con una lesión de Bankart leve y un ligamento glenohumeral inferior consistente. Los casos con laxitud de la cápsula y sin una lesión de Bankart clara serían candidatos a cirugía abierta. Esta afirmación se basa en los resultados obtenidos con técnicas que fijan el complejo del ligamento glenohumeral inferior al borde glenoideo con pocos puntos de anclaje. Sin embargo, si a la reparación de la lesión de Bankart se añade una plicatura capsular la tasa de recidiva llega a ser inferior al 16%.60,70 Torchia y cols.70 han demostrado recientemente que pueden obtenerse buenos resultados en aquellos pacientes con laxitud capsular y sin lesión de Bankart si se utilizan múltiples puntos de fijación a lo largo de toda la cápsula anterior y se realiza una capsulorrafia agresiva. Las recidivas son más numerosas con técnicas que no contemplan este paso.11,17,19,68
También puede estar indicada la cirugía artroscópica en pacientes en los que ha fracasado el tratamiento quirúrgico, especialmente si en éste no se corrigió la hiperlaxitud capsular. En los casos en los que va a realizarse un procedimiento abierto puede hacerse una artroscopia previa para conocer el estado de las estructuras intraarticulares y el cartílago. Se ha considerado la reparación artroscópica en el primer episodio de luxación en pacientes jóvenes que practican deportes de contacto y, por tanto, con elevado riesgo de recidiva.1,59 La experiencia es aún escasa, por lo que no puede indicarse de forma generalizada la cirugía tras un único episodio de luxación.
Contraindicaciones
Al igual que en la cirugía abierta, la luxación voluntaria y la hiperlaxitud generalizada son contraindicaciones de reconstrucción artroscópica. La reparación artroscópica del hombro inestable es una técnica difícil y con una curva de aprendizaje prolongada. La falta de experiencia del cirujano debe considerarse una contraindicación formal para la misma. Entre las desventajas del tratamiento artroscópico de la inestabilidad del hombro se encuentra una incidencia superior de recidiva en comparación con la cirugía abierta, especialmente en los pacientes más jóvenes y en aquellos que no cumplen adecuadamente el tratamiento postoperatorio.16,17,19,35,60,70 Por ello es muy importante que el paciente sea consciente de la posibilidad de fracaso de la cirugía, especialmente si pertenece a los grupos previamente mencionados.
Técnicas de reparación artroscópica
de la inestabilidad anterior del hombro
La artroscopia ha adaptado con éxito varias técnicas abiertas, como la contención con un injerto de fascia lata8 o la plicatura capsular anterior.6,12,45,60 Sin embargo, la mayoría de los procedimientos artroscópicos son modificaciones de la técnica de Bankart e intentan reinsertar el rodete en el borde anterior de la glenoides.
Grapas
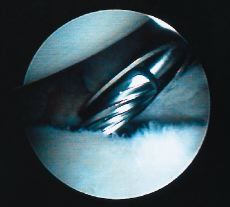
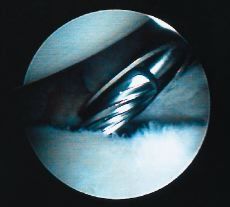
Detrisac y Johnson11 fueron los primeros en utilizar una grapa para reparar la lesión de Bankart. Modificando la técnica de Du Toit y Roux,13 estos autores recomendaban una grapa para, bajo control artroscópico, avanzar y reinsertar el rodete y/o el ligamento glenohumeral inferior en el borde anterior de la glenoides. Como en las demás técnicas, este reborde debe ser previamente cruentado(Fig. 2) para favorecer la cicatrización de la reparación de la lesión de Bankart; tras un seguimiento medio de 4 años publicaron una tasa de reluxación del 4% y una pérdida de rotación externa de 10°. Los resultados de series posteriores arrojan un porcentaje de fracasos que oscilaba entre el 16 y el 44% después de 14 a 44 meses de la intervención.20,23,39 Wiley77 diseñó un remache removible con idéntica filosofía y comunicó un 90% de buenos resultados entre 6 meses y 2 años después de la intervención. Sin embargo, las principales complicaciones de este procedimiento derivan del implante; se han descrito aflojamientos, movilizaciones y roturas del mismo, así como erosión de la cabeza humeral producida por la grapa.31,63,81 Algunos autores recomiendan su extracción de forma rutinaria. Otros problemas de la técnica son una visualización difícil de la movilización tisular y la utilización de un único punto de anclaje.
Figura 2. El borde anterior de la glenoides se cruenta desde la posición de la 1:00 hasta las 6:00 hasta obtener una superficie sangrante sobre la que cicatrizará el complejo del rodete y el ligamento glenohumeral inferior una vez reinsertado.
Implantes reabsorbibles
Warren diseñó en 1991 un taco reabsorbible para reinsertar el rodete en la glenoides en una posición más superoexterna.32,67,68 Este taco desaparece una vez cicatrizada la lesión de Bankart, con lo que se evitarían los problemas producidos por el implante. La técnica de Warren utiliza una aguja guía para fijar temporalmente el rodete con el ligamento glenohumeral anteroinferior y para taladrar un túnel en la glenoides. En este túnel queda albergado el taco atrapando el rodete. Pueden colocarse uno o varios tacos, dependiendo del tamaño de la lesión y del espacio disponible. Estos implantes (Suretac, Acufex Microsurgical, Mansfield, Massachusetts; EZ TAC, Surgical Dynamics, Elancourt, France) son de ácido poliláctico o poliglicólico y conservan una fuerza de fijación suficiente entre 4 y 16 semanas, momento en el que son fagocitados por la acción de la membrana sinovial. Para ser eficaces esta intervención requiere unos tejidos óseos y ligamentosos de buena calidad, ya que puede fracasar si el taco no fija una cantidad suficiente de tejido, desgarra las estructuras capsuloligamentosas o no se ancla con seguridad. Además tiene una capacidad limitada para corregir una potencial redundancia capsular y se han descrito reacciones inflamatorias adversas.14
Recientemente, Speer y cols.68 han publicado los resultados de la técnica en 52 pacientes consecutivos con luxación recidivante anterior del hombro. La etiología de la inestabilidad era traumática en 49, y en 26 de los cuales el traumatismo inicial se había producido practicando deportes de contacto. En 50 pacientes se encontró una lesión de Bankart. Tras un seguimiento medio de 42 meses se consideró que el resultado había sido malo en un 21% de los casos. En 8 de los pacientes en los que la cirugía inicial había fracasado se hizo una técnica abierta. En la reintervención se encontró que todos los tacos se habían reabsorbido y en siete hombros la lesión de Bankart se encontraba reparada; sin embargo, la cápsula anteroinferior estaba adelgazada y era redundante. Basados en este hallazgo, los autores desaconsejaron la técnica en sujetos con más de cinco episodios de luxación, en deportistas de contacto y en aquellos con hiperlaxitud ligamentosa, en los que estaría indicado añadir una plicatura capsular.
Sutura transglenoidea
Morgan y Bodenstab42 propusieron en 1987 una técnica derivada de la técnica de sutura pull-out descrita por Viek y Bell72 para la operación de Bankart. En ella se emplean dos agujas de Beath modificadas que movilizan en sentido superior el rodete y el ligamento glenohumeral inferior hasta llevarlo contra el borde de la glena. Cada aguja pasa a través del cuello de la escápula y transporta el extremo de una sutura. Los extremos anteriores de cada sutura se anudan entre sí y al tensarse por tracción los extremos posteriores llevan las partes blandas contra la glenoides. Una vez tensadas los extremos posterio-res de las suturas se anudan sobre la fascia del infraespinoso. De este modo puede conseguirse una buena reparación anatómica del ligamento y el rodete. Maki36 ideó un instrumental que simplificaba la técnica y permitía anudar de forma segura las suturas sobre la cara posterior de la glenoides con un gran nudo.
Aunque inicialmente Morgan y Bodenstab42 publicaron un 100% de buenos resultados, un seguimiento más largo43 arrojó una incidencia de recidiva del 5% en aquellos pacientes con luxación traumática. La cifra se elevaba al 16,6% en los sujetos que participaban en deportes de contacto, en comparación con el 1,5% de los atletas que practicaban ejercicios de lanzamiento o deportes no considerados de contacto. Los resultados de esta técnica publicados con posterioridad17,19,51 mostraron una incidencia de recidiva superior. Los peores resultados se dieron en los pacientes más jóvenes, con traumatismos mayores repetidos, con hiperlaxitud y con una inmovilización insuficiente.17 Manta y cols.38 demostraron la importancia de añadir una plicatura artroscópica de la cápsula a la reparación artroscópica de la lesión de Bankart.
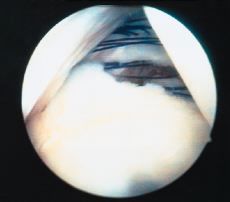
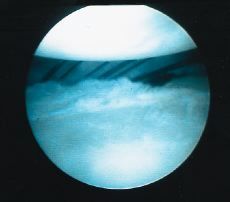
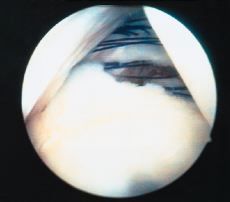
En 1988, Caspari9 publicó la técnica de sutura transglenoidea múltiple para la reparación artroscópica de la inestabilidad anterior de hombro y diseñó una pinza para suturar las partes blandas. Con esta técnica el cirujano puede coger, movilizar y ajustar la tensión de los ligamentos capsulares bajo control artroscópico. El objetivo es realizar una plicatura capsular con múltiples suturas (Fig. 3) que posteriormente se fijan en un solo punto localizado en la parte superior del borde glenoideo. Estas suturas se transportan a través de un túnel perforado en el cuello de la escápula con una aguja de Beath, se tensan y se anudan sobre la fascia del infraespinoso (Fig. 4). Rose51,52 ideó un instrumento para coger con la sutura una porción mayor de tejido y una guía para perforar la escápula y propuso además anudar sobre la cara posterior de la escápula ante la inseguridad potencial del anudado sobre la fascia del infraespinoso.
Figura 3. Múltiples puntos de sutura (generalmente entre 8 y 10) dados con la pinza de Caspari a lo largo del borde del labrum y la cápsula desprendidos.
Figura 4. Tensado de las suturas bajo control artroscópico una vez pasadas por el túnel transglenoideo. Las suturas se tensan con el brazo en adducción y rotación interna. Al tensar las suturas hay que verificar que éstas no quedan en la interlínea articular.
A diferencia de otras, esta técnica permite realizar fácilmente una capsulorrafia, con lo que puede aplicarse en pacientes con laxitud capsular, en los que aquéllas tienen indicaciones limitadas. Además no utiliza implantes y no necesita nudos intraarticulares. Sólo se han descrito unas pocas complicaciones derivadas de este procedimiento. En un caso, una de las agujas penetró en la articulación escapulotorácica.62 Otro paciente desarrolló una fístula de líquido sinovial en el trayecto de las suturas.6 También se han comunicado lesiones del nervio supraescapular al perforar el túnel transglenoideo.55
En su primera serie, Caspari6 obtuvo un 95% de buenos resultados después de un seguimiento entre 2 y 6 años. Savoie y cols.60 publicaron un 91% de buenos resultados y constataron que la recidiva se relacionaba claramente con la edad, desaconsejando el tratamiento artroscópico en menores de 18 años. En 1997, el autor de la técnica publicó su experiencia a largo plazo (seguimiento medio: 4,1 años);70 se estudiaron un total de 156 hombros en 153 pacientes, incluyendo aquellos con hiperlaxitud ligamentosa, pacientes en los que había fracasado una cirugía previa y atletas que practicaban deportes de contacto o lanzamiento. La incidencia de fracaso postoperatorio, definido como al menos un episodio de inestabilidad (objetivo o subjetivo), fue del 15,9%. Sólo 11 (7,3%) hombros tuvieron una nueva luxación y otros 14 (8,6%) presentaron al menos dolor con la maniobra de aprensión. El mayor porcentaje de fracasos se dio en los sujetos con una lesión de Bankart aislada y en los menores de 20 años. Seis pacientes evolucionaron con complicaciones: tres hombros congelados que se solucionaron con una manipulación bajo anestesia, dos distrofias simpaticorreflejas y una lesión del nervio supraescapular. La pérdida de rotación externa fue del 3% en comparación con el hombro contralateral.
Anclajes
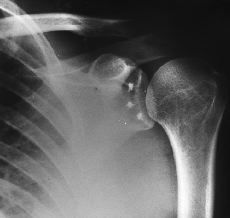
La técnica de suturas y anclajes ideada por Wolf y cols.79 utiliza tres o cuatro anclajes cargados con una o varias suturas para fijar la cápsula y el rodete en el borde anterior de la glenoides (Fig. 5). Una vez fijado el anclaje, los extremos de las suturas se pasan por la cápsula y el rodete con un gancho canulado y se anudan sobre la glenoides mediante un empujador de nudos mientras se mantiene el hombro en adducción y rotación neutras. Los objetivos principales de esta técnica son evitar la perforación transglenoidea y obtener una fijación segura de los tejidos blandos a múltiples puntos del borde anterior de la glenoides. Este procedimiento permite además movilizar la cápsula y los ligamentos para corregir la retracción o laxitud de las estructuras anteriores. Existen múltiples tipos de anclajes, tales como arpones (Mitek, Ethicon, Johnson & Johnson, Westwood, Maryland; SD Sorb, Surgical Dynamics, Elancourt, France; Harpoon, Arthrotek, Warsaw, Indiana), tornillos (Revo, Linvatec, Concept, Key Largo, Florida; PeBA C, Orthopedic Byiosystems, Scottsdale, Arizona, Fastak, Acthrex, Karlsfeld/München), etc., fabricados con distintos materiales y formas.66,79
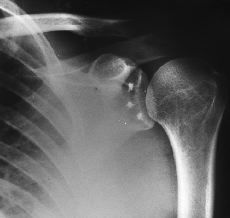
Figura 5. Radiografía postoperatoria de una inestabilidad anterior de hombro en la que el rodete y el ligamento glenohumeral inferior se han reinsertado en la glenoides con tres anclajes.
Con un seguimiento inferior a 2 años, el autor de la técnica no tuvo recidivas ni complicaciones en los 30 pacientes intervenidos.79 Un seguimiento a más largo plazo mostró, sin embargo, una tasa de fracaso del 10% (15% en deportistas de contacto). Snyder ha popularizado posteriormente esta técnica y ha diseñado un eficaz transportador de suturas que puede pasarse por ganchos canulados o por las pinzas de Caspari, simplificando la cirugía; publicó en 199665 sus resultados en 37 pacientes con lesión de Bankart documentada artroscópicamente utilizando tornillos como anclaje. Tras un seguimiento mínimo de 1 año, y medio de 22 meses, la inestabilidad recidivó en cuatro pacientes y la pérdida media de rotación externa fue de 5°.
Aunque con esta técnica puede hacerse una plicatura de la cápsula, es técnicamente difícil debido a que el paso de la sutura se encuentra muy limitado por el anclaje. Por ello para la plicatura capsular no se usan anclajes de fijación a la glenoides y se realiza una sutura continua que imbrica los tejidos capsulares a unos 8-10 mm del borde glenoideo a través de un portal medioglenoideo anterior y pasa el hilo con el transportador de suturas de Snyder.64,78 Los anclajes precisan un borde glenoideo de buena calidad para conseguir una fijación estable, y siempre existe el riesgo potencial de aflojamiento o erosión del cartílago. Los tornillos tienen la gran ventaja de poder extraerse con facilidad. Sin embargo, el mayor problema de la técnica reside en la necesidad de tensar el nudo dentro de la articulación. La cirugía artroscópica ha demostrado que es difícil conseguir un anudado intraarticular seguro, y se ha sugerido que una de las principales causas de recidiva en la inestabilidad tratada artroscópicamente es que los nudos se suelten.34
Tratamiento postoperatorio
El manejo postoperatorio de los pacientes con inestabilidad glenohumeral anterior tratados con artroscopia puede dividirse en tres fases.
La primera fase se desarrolla en las primeras cuatro semanas tras la cirugía. Durante la primera semana el paciente sólo puede retirarse el inmovilizador de hombro para vestirse o asearse, y se le aconseja mover todas las articulaciones no intervenidas del lado afecto. En las dos semanas siguientes a la cirugía deben realizarse ejercicios de Codman suaves e isométricos no dolorosos. Los movimientos de rotación externa y de abducción, así como los que supongan una traslación inferior del hombro, están proscritos. Los movimientos activos-asistidos contra gravedad pueden iniciarse a la tercera semana. En la cuarta comienzan progresivamente los ejercicios contra resistencia, evitando la rotación externa y potenciando especialmente la musculatura anterior del hombro. Al principio, el programa fisioterápico realizará movimientos de poca resistencia y con muchas repeticiones. Conforme el paciente progresa se incrementa paulatinamente la resistencia.
En la cuarta o quinta semana empieza la segunda fase, en ella se inicia la abducción. A la sexta semana pueden hacerse ejercicios contra resistencia importante. Sin embargo, debe evitarse aún el movimiento de abucción y rotación externa combinadas.
En la tercera fase, que comienza unas 8 semanas después de la cirugía, el paciente pasa a un programa de fortalecimiento, con carga importante y pocas repeticiones. De las semanas décima a la duodécima se trabajan los últimos grados de movilidad y debe conseguirse una movilidad completa entre 14 y 16 semanas después de la operación. El objetivo final son 90° de rotación externa con 90° de abducción.
Nuevas técnicas y futuro del tratamiento artroscópico de la inestabilidad del hombro
La artroscopia de hombro está en evolución permanente y continuamente aparecen nuevos instrumentos. En los últimos años se han desarrollado técnicas para plicar y tensar la cápsula y los ligamentos glenohumerales con procedimientos térmicos o químicos.33,47 Se ha aplicado calor a las partes blandas mediante el electrobisturí, el láser y sondas de radiofrecuencia. Aún hay pocos datos en la literatura sobre los resultados de estas técnicas y el seguimiento es corto. Estudios experimentales han demostrado que la capsulorrafia térmica con láser holmium-YAG reduce la traslación glenohumeral de forma eficaz. 47,53,69 Hardy y cols.22 asociaron la plicatura capsular con láser a la reparación artroscópica de 18 hombros diagnosticados de inestabilidad anterior y no tuvieron recidivas. La pérdida media de rotación externa fue de 10°. Los principales problemas de las técnicas de plicatura capsular térmica estriban en la dificultad para cuantificar el grado de acortamiento capsuloligamentoso conseguido, lo que impide conocer hasta qué punto debe continuarse la capsulorrafia térmica, y en que se desconoce cuál será el comportamiento biomecánico de unas estructuras que han sido «quemadas».33,47,53
Savoie61 ha realizado la capsulorrafia con láser y radiofrecuencia y considera la técnica indicada en pacientes con laxitud capsular sintomática o inestabilidad multidireccional, sin lesión de Bankart, y en los que ha fracasado el tratamiento conservador. En aquellos pacientes con lesión de Bankart se ha propuesto complementar la reparación artroscópica del labrum y los ligamentos glenohumerales con la capsulorrafia térmica para corregir la hiperlaxitud capsular asociada.22,61
Conclusiones
La artroscopia ha sido extraordinariamente útil para entender y tratar la inestabilidad de hombro y su papel en el manejo de esta patología continúa evolucionando. Conforme la cirugía artroscópica del hombro ha ido adquiriendo experiencia, las técnicas de estabilización han mejorado sus resultados. Los mejores resultados se han obtenido con aquellas técnicas que son una modificación artroscópica de la reparación de Bankart. Un requisito fundamental para conseguir un resultado satisfactorio es identificar y corregir adecuadamente la lesión responsable de la inestabilidad. Por ello deben tratarse tanto la avulsión del rodete y del ligamento glenohumeral inferior como la hiperlaxitud capsular. Pese a los buenos resultados, la tasa de recidiva parece ser aún ligeramente superior con cirugía artroscópica que con cirugía abierta, y éste es un dato que el paciente debe conocer y asumir. En comparación con las técnicas abiertas, los procedimienos artroscópicos permiten una valoración inmejorable de la patología intraarticular, pueden hacerse de forma ambulatoria, cursan con menos complicaciones y la pérdida de rotación externa es menor. Esto último es especialmente importante en deportistas y en pacientes jóvenes.
No se recomienda la utilización de implantes intraarticulares debido a que requieren buena calidad tisular, tienen una incidencia importante de complicaciones y su capacidad para corregir la hiperlaxitud capsular es limitada. Los procedimientos que requieren nudos intraarticulares son difíciles y necesitan un proceso de aprendizaje prolongado. Además se ha relacionado la recidiva de la luxación con el deslizamiento de estos nudos. La reparación con suturas transglenoideas múltiples permite realizar una reparación anatómica de la lesión de Bankart y una plicatura capsular y no necesita implantes ni nudos intraarticulares, lo que simplifica la cirugía. Las técnicas que utilizan tacos o anclajes evitan el paso transglenoideo y permiten fijar el labrum y los ligamentos glenohumerales al borde anterior de la glenoides en múltiples puntos. Es posible que la capsulorrafia térmica desempeñe un papel importante en el manejo de la inestabilidad glenohumeral. Debe, no obstante, utilizarse todavía con precaución ya que no conocemos sus resultados ni sus complicaciones a largo plazo.
Bibliografía
1.Arciero, RA; Wheeler, JH; Ryan, JB, y McBride, JT: Arthroscopic Bankart repair versus nonoperative treatment for acute, initial anterior shoulder dislocations. Am J Sports Med, 22: 589-594, 1994.
2.Bankart, ASB: The pathology and treatment of recurrent dislocations of the shoulder joint. Br J Surg, 23: 23-29, 1938.
3.Bassett, RW; Browne, AO; Morrey, BF, y An, KN: Glenohumeral muscle force and moment mechanisms in a position of shoulder instability. J Biomech, 23: 405-415, 1990.
4.Cain, PR; Mutschler, TA; Fu, FH, y Lee, SK: Anterior stability of the glenohumeral joint. A dinamic model. Am J Sports Med, 15: 144-148, 1987.
5.Cash, JD: Recent advances and perspectives on arthroscopic stabilization of the shoulder. Clin Sports Med, 10: 871-886, 1991.
6.Caspari, RB: Arthroscopic reconstruction for anterior shoulder capsulorrhaphy. Tech Orthop, 3: 59-66, 1988.
7.Caspari, RB, y Geissler, WB: Arthroscopic manifestations of shoulder subluxation and dislocation. Clin Orthop, 291: 54-66, 1993.
8.Caspari, RB, y Savoie, FH III: Arthroscopic reconstruction of the shoulder: The Bankart repair (suture technique). En: McGinty, JB; Caspari, RB; Jackson, RW y Poehling, GG (Eds). Operative Arthroscopy. New York. Raven Press. 1996, 695-723.
9.Coughlin, L; Robinovich, M; Johansson, J; White, B, y Greenspoon, J: Arthoscopic staple capsulorrhaphy for anterior shoulder instability. Am J Sports Med, 20: 253-256, 1992.
10.Curl, LA, y Warren, RF: Glenohumeral joint stability: Selective cutting studies on the static capsular restraints. Clin Orthop: 330: 54-65, 1996.
11.Detrisac, DA, y Johnson, LL: Arthroscopic shoulder capsulorrhaphy using metal staples. Orthop Clin North Am, 24: 71-88, 1993.
12.Duncan, R, y Savoie, FH III: Arthroscopic inferior capsular shift for multidirectional instability of the shoulder: A preliminary report. Arthroscopy, 9: 24-27, 1993.
13.DuToit, GT, y Roux, D: Recurrent dislocation of the shoulder: A 24 year study of the Johannesburg stapling operation. J Bone Joint Surg, 38A: 1-12, 1956.
14.Edwards, DJ; Hoy, G; Saies AD, y Hayes, MG: Adverse reactions to an absorbable shoulder fixation device. J Shoulder Elbow Surg,3: 230-233, 1994.
15.Field, LD; Bokor, DJ, y Savoie, FH III: Humeral and glenoid detachment of the anterior inferior shoulder ligament: A cause of anterior shoulder instability. J Shoulder Elbow Surg, 6: 6-10, 1997.
16.Gauche, CA; Buss, DD, y Sodergren, KM: The results of arthroscopic versus open reconstruction of the shoulder in patients with an isolated Bankart lesion. Orthop Trans,18: 1125-1229, 1994.
17.Grana, WZ; Buckley, FP, y Yates, CK: Arthroscopic Bankart suture repair. Am J Sports Med, 21:348-353, 1993.
18.Green, MR, y Christensen, KP: Arthroscopic versus open Bankart procedures: A comparison of early morbidity and complications. Arthroscopy, 9: 371-374, 1993.
19.Green, MR, y Christensen, KP: Arthroscopic Bankart procedure: Two to five year follow-up with clinical correlation to severity of glenoid labral lesion. Am J Sports Med, 23: 276-281, 1995.
20.Gross, RM: Arthroscopic shoulder capsulorrhaphy: Does it work? Am J Sports Med, 17: 495-500, 1989.
21.Habermeyer, P; Schuller, U, y Wiedemann, E: The intraarticular pressure of the shoulder: An experimental study on the role of the glenoid labrum in stabilizing the joint. Arthroscopy, 8: 166-172, 1992.
22.Hardy, P; Thabit, G; Fanton, GS; Blin, JL; Lortat-Jacob, A, y Benoit, J: Arthroscopic management of recurrent anterior shoulder dislocation by combining a labrum suture with antero-inferior holmium:YAG laser capsular shrinkage. Orthopade, 25: 92-93, 1996.
23.Hawkins, RB: Arthroscopic stapling repair for shoulder instability: A retrospective study of 50 cases. Arthroscopy, 5: 122-128, 1989.
24.Helfet, AJ: Coracoid transplantation for recurring dislocation of the shoulder. J Bone Joint Surg, 40B: 198-202, 1958.
25.Henry, JH, y Genung, JA: Natural history of glenohumeral dislocation, revisited. Am J Sports Med, 10: 135-137, 1982.
26.Hovelius, L: Anterior dislocation of the shoulder in teenagers and young adults. Five-years prognosis. J Bone Joint Surg, 69A: 393-399, 1987.
27.Howell, SM, y Galinat, BJ: The glenoid labral socket, a constrained articular surface. Clin Orthop, 243: 122-125, 1989.
28.Howell, SM, y Kraft, TA: The role of the supraspinatus and infraspinatus muscles in glenohumeral kinematics of anterior shoulder instability. Clin Orthop, 263: 128-134, 1991.
29.Jobe, FW, y Bradley, JP: The diagnosis in nonoperative treatment of shoulder injuries in athletes. Clin Sports Med 8: 419-438, 1989.
30.Kumar, VP, y Balasubramanaiam, P: The role of atmospheric pressure in stabilizing the shoulder. An experimental study. J Bone Joint Surg, 67B: 719-721, 1985.
31.Lane, JG; Sachs, RA, y Riehl, B: Arthroscopic staple capsulorrhaphy: A long-term follow-up. Arthroscopy, 9: 190-194, 1993.
32.Laurencin, CT; Stephens, S; Warren, RF, y Altcheck, DW: Arthroscopic Bankart repair using a degradable tack. A follow up study using optimized indications. Clin Orthop, 332: 132-137, 1996.
33.López, MJ; Hayashi, K; Fanton, GS; Thabit, G, y Markel, MD: The effect of radiofrequency energy on the ultrastructure of joint capsular collagen. Arthroscopy, 14: 495-501, 1998.
34.Loutzenheiser, TD; Harryman, DT II; Yung, SW, France, MP, y Sidles, JA: Optimizing arthroscopic knots. Arthroscopy, 11: 199-206, 1995.
35.Magnuson, PB, y Stack, JK: Recurrent dislocation of the shoulder.1943. Clin Orthop, 269: 2-4, 1991.
36.Maki, NJ: Arthroscopic stabilization for recurrent shoulder instability. Arthroscopy, 5: 150-155, 1989.
37.Malicky, DM; Soslowsky, LJ; Blasier, RB, y Shyr, Y: Anterior glenohumeral stabilization factors: Progressive effects on in a biomechanical model. J Orthop Res, 14: 282-289, 1996.
38.Manta, JP; Organ S; Nirschl, RP, y Pettrone, FA: Arthroscopic transglenoid suture capsulolabral repair. Five year follow up. Am J Sports Med, 25: 614-618, 1997.
39.Matthews, LS; Vetter, WL; Oweida, SJ; Spearman, J, y Helfet, DL: Arthroscopic staple capsulorrhaphy for recurrent anterior shoulder instability. Arthroscopy, 4: 106-111, 1988.
40.McGlynn, FJ, y Caspari, RB: Arthroscopic findings in the subluxating shoulder. Clin Orthop, 183: 173-178, 1984.
41.McIntyre, LF; Caspari, RB, y Savoie, FH III: The arthroscopic treatment of anterior and multidirectional instability. AAOS Instr Course, 45: 47-56, 1996.
42.Morgan, CD, y Bodenstab, AB: Arthroscopic Bankart suture repair: Technique and early results. Arthroscopy, 3: 111122, 1987.
43.Morgan, CD: Arthroscopic transglenoid Bankart suture repair. Oper Tech Orthop 1: 171-179, 1991.
44.Moseley, HF, y Overgaard, B: The anterior capsular mechanism in recurrent anterior dislocation of the shoulder: Morphological and clinical studies with special reference to the glenoid labrum and the glenohumeral ligaments. J Bone Joint Surg, 44B: 913-927, 1962.
45.Neer, CS, y Foster, CR: Inferior capsular shift for involuntary inferior and multidirectional instability of the shoulder: A preliminary report. J Bone Joint Surg, 62A: 897-908, 1980.
46.O''Brien, SJ; Neves, MC; Arnoczky, SP; Rozbruch, SR; Dicarlo, EF; Warren, RF; Schwartz, R, y Wickiewicz, TL: The anatomy and histology of the inferior glenohumeral ligament complex of the shoulder. Am J Sports Med, 18: 449-456, 1990.
47.Obrutz, SL; Hecht, P; Hayashi, K; Fanton, GS; Thabit, G III, y Markel, MD: The effect of radiofrequency energy on the length and temperature properties of the glenohumeral joint capsule. Arthroscopy, 14: 395-400, 1998.
48.O''Connell, PW; Nuber, GW; Mileski, RA, y Lautenschlager, E: The contribution of the glenohumeral ligaments to anterior stability of the shoulder joint. Am J Spots Med, 18: 579-584, 1990.
49.Osmond-Clark, H: Habitual dislocation of the shoulder. The Putti-Platt operation. J Bone Joint Surg, 30B: 19-25, 1948.
50.Pagnani, MJ, y Warren, RF: Stabilizers of the glenohumeral joint. J Shoulder Elbow Surg, 3: 173-190, 1994.
51.Pagnani, MJ; Warren, RF; Altchek, DW; Wickiewicz, TL, y Anderson, AF: Arthroscopic shoulder stabilization using transglenoid sutures: A four year minimum follow-up. Am J Sports Med, 24: 459-467, 1996.
52.Perthes, G: Uber operationen bei habitueller schulterluxation. Deutsch Ztschr Chir, 85: 199-222, 1906.
53.Pullin, JG; Collier, MA; Johnson, LL; DeBault, LE, y Walls, RC: Holmium:Yag laser-assisted capsular shift in a canine model: Intraarticular pressure and histologic observations. J Shoulder Elbow Surg, 6: 272-285, 1997.
54.Rodosky, MW; Harner, CD, y Fu, FH: The role of the long head of the biceps muscle and superior glenoid labrum in anterior stability of the shoulder. Am J Sports Med: 22: 121-130, 1994.
55.Rose, DJ; Moyer, RA, y Sidor, M: Abstract: Arthroscopic suture capsulorrhaphy for anterior and anteroinferior shoulder instability: A 2-6 year follow-up. Arthroscopy, 9:356, 1993.
56.Rose, DJ: Arthroscopic transglenoid suture capsulorrhaphy for anterior shoulder instability. AAOS Instrl Course, 45: 57-63, 1996.
57.Rowe, CR; Patel, D, y Southmayd, WW: The Bankart procedure. A long term end study. J Bone Joint Surg, 60A: 1-16, 1978.
58.Saha, AK: Dynamic stability of the glenohumeral joint. Acta Orthop Scand, 42: 491-505, 1971.
59.Salmon, JM, y Bell, SN: Arthroscopic stabilization of the shoulder for acute primary dislocations using a transglenoid suture technique. Arthroscopy, 14: 143-147, 1998.
60.Savoie, FH III; Miller, CD, y Field, LD: Arthroscopic reconstruction of traumatic anterior instability of the shoulder: The Caspari technique. Arthroscopy, 13: 201-209, 1997.
61.Savoie, FH III: Thermal capsular shrinkage for shoulder instability. Arthroscopy and Reconstructive Surgery Course, Robert W. Metcalf, M.D. Memorial. Scottsdale, Enero 1998.
62.Shea, KP, y Lovallo, JL: Scapulothoratic penetration of a Beath pin: An unusual complication of arthroscopic Bankart suture repair. Arthroscopy, 7: 115-117, 1991.
63.Small, NC: Complications in arthroscopy surgery of the knee and shoulder. Orthopedics, 16: 985-988, 1993.
64.Snyder, SJ: Arthroscopic treatment of shoulder instability. Arthroscopy and Reconstructive Surgery Course, Robert W. Metcalf, M.D. Memorial. Scottsdale, Enero 1998.
65.Snyder, SJ; Banas, MP, y Belzer, JP: Arthroscopic treatment of anterior shoulder instability using threaded suture anchors and nonabsorbable suture. AAOS Instr Course, 45: 71-81, 1996.
66.Snyder, SJ, y Strafford, BB: Arthroscopic management of anterior instability of the shoulder. Orthopedics, 16: 993-1002, 1993.
67.Speer KP, y Warren RF: Arthroscopic shoulder stabilization: a role for biodegradable materials. Clin Orthop, 291: 67-74, 1993.
68.Speer, KP; Warren, RF; Pagnani, MJ, y Warner, JJ: An arthroscopic technique for anterior stabilization of the shoulder with a bioabsorbable tack. J Bone Joint Surg, 78A: 1801-1807, 1996.
69.Tibone, JE; McMahon, PJ; Shrader, TA; Sandusky, MD, y Lee, TQ: Glenohumeral joint translation after nonablative, thermal capsuloplasty with a laser. Am J Sports Med, 26: 495-498, 1998.
70.Torchia, ME; Caspari, RB; Asselmeier, MA; Beach, WR, y Gayari, M: Arthroscopic transglenoid multiple suture repair: 2 to 8 year results in 150 shoulders. Arthroscopy, 13: 609-619, 1997.
71.Turkel, SJ; Panio, MW; Marshall, JL, y Girgis, FG: Stabilizing mechanisms preventing anterior dislocations of the glenohumeral joint. J Bone Joint Surg, 63A: 1208-1217, 1981.
72.Viek, P, y Bell, BT: The Bankart shoulder reconstruction: The use of pull out wires and other practical details. J Bone Joint Surg, 41A: 236-242, 1959.
73.Warner, JJP: The gross anatomy of the joint surfaces, ligaments, labrum, and capsule. En: Matsen, FA III; Fu, FH, y Hawkins, RJ (Eds): The Shoulder: A Balance of Mobility and Function. Rosemont. American Academy of Orthopaedic Surgeons, 1993, 7-27.
74.Warner, JJP: Arthroscopic repairs for instability. En: Warner, JJP; Iannotti, JP y Gerber, C (Eds). Complex and Revision Problems in Shoulder Surgery. Lippincot-Raven. Philadelphia, 1997, 19-45.
75.Warner, JJP; Deng, XH; Warren, RF, y Torzilli, PA: Static capsuloligamentous restraints to superior-inferior translation of the glenohumeral joint. Am J Sports Med, 20: 675-685, 1992.
76.Weber, BG; Simpson, A; Hardegger, F, y Galley, S: Rotational osteotomy for recurrent anterior dislocation of the shoulder associated with large Hill-Sachs lesions. J Bone Joint Surg, 66A: 1443-1450, 1984.
77.Wiley, AM: Arthroscopy for shoulder instability and a technique for arthroscopic repair. Arthroscopy, 4: 25-30, 1988.
78.Wolf, EM: Capsular plication techniques for anterior, posterior, or multi-directional instability. Arthroscopic Association of North America Speciality Day Meeting. Atlanta, Febrero 1996.
79.Wolf, EM; Wilk, RM, y Richmond, JC: Arthroscopic Bankart repair using suture anchors. Op Tech Orthop, 1: 184-191, 1991.
80.Wolf, EM; Cheng, JC, y Dickson, K: Humeral avulsion of glenohumeral ligaments as a cause of anterior shoulder instability. Arthroscopy, 11: 600-607, 1995.
81.Zuckerman, JD, y Matsen, FA III: Complications about the glenohumeral joint related to the use of screws and staples. J Bone Joint Surg, 66A: 175-180, 1984.