La cementación vertebral ha demostrado eficacia en mejorar la calidad de vida y el dolor en fracturas vertebrales osteoporóticas (FVO) sin déficit neurológico no susceptibles de tratamiento conservador. Se aconseja emplearla en fracturas recientes, con aplastamiento <50% y sin ocupación de canal, aunque no existen recomendaciones estrictas. En la práctica clínica encontramos casos en los que estos límites se rebasan. Analizamos los resultados de la vertebroplastia percutánea (VPP) en FVO con indicación relativa/límite.
Material y métodosAnálisis retrospectivo de 88 pacientes y 126 fracturas, intervenidos mediante VPP. Del total de fracturas, 95 son osteoporóticas; 34 casos (35%) forman el grupo de indicación límite, con al menos uno de los siguientes: ocupación de canal, hundimiento>50% y>12 meses de evolución de la fractura. El resto constituye el grupo de indicación estándar. Realizamos seguimiento clínico-radiológico, recogimos datos intraquirúrgicos de técnica y complicaciones, fugas, mejoría clínica posquirúrgica (según EVA), nuevas fracturas adyacentes y satisfacción.
ResultadosLa mayoría fueron fracturas entre D11 y L2 (66%), con seguimiento entre 6 y 8 meses. No hubo diferencias significativas en la mejoría clínica en ambos grupos. Se produjo mayor porcentaje de fugas en el grupo de indicación límite (44% frente al 29,5% del grupo de indicación estándar), sin significación estadística. Todas las fugas fueron asintomáticas. Se produjeron 3 nuevas FVO tras la VPP en el grupo límite por 4 en el grupo estándar, sin diferencias estadísticamente significativas.
Discusión y conclusionesLa cementación en FVO sintomáticas con indicación límite dieron lugar al mismo beneficio clínico en nuestra muestra que aquellas con indicación estándar. Observamos más fugas en el grupo límite, sin repercusión clínica ni más fracturas adyacentes.
Vertebroplasty has been shown to be effective for improving quality of life and pain of osteoporotic vertebral fractures (OVF) without neurological deficit and not susceptible to conservative treatment. It is advisable to perform them on recent fractures with 50% crush and without the involvement of the canal, although there are no standard recommendations. In some cases these limits are exceeded. We analyse the outcomes of percutaneous vertebroplasty (PVP) in OVF with relative/limit indication.
Materials and methodsRetrospective analysis of 88 patients (126 fractures) who underwent surgery by PVP; 95/126 were osteoporotic fractures. Thirty-four cases (35%) were included in the relative indication group, with at least one of the following: canal involvement,>50% collapse, and>12 months of evolution of the fracture. The rest of the cases were included in the standard indication group. We performed clinical-radiological follow-up, collected intraoperative data on techniques and complications, occurrence of leaks, postoperative clinical improvement (according to VAS), new adjacent fractures, and satisfaction.
ResultsMost fractures were between D11-L2 (66%) with 6-8 months follow-up. No significant differences were observed regarding clinical improvement in either group. A higher percentage of leaks were detected in the relative indication group, 44% in comparison to 29.5% in the standard indication group, without statistical significance. All leakages were asymptomatic. There were 3new OVF after PVP in the relative indication group and 4in the standard group, without statistically significant differences.
Discussion and ConclusionsThe use of cement in OVF with relative indication led to the same clinical benefit in our sample as those with standard indication. A higher number of leakages occurred in the relative indication group with no clinical consequences or adjacent fractures.
La vertebroplastia percutánea (VPP) consiste en la inyección de cemento (polimetilmetacrilato o PMMA) en el cuerpo vertebral fracturado. Esta técnica surgió inicialmente para el tratamiento de angiomas vertebrales agresivos. Fue descrita por Galibert y Deramond en Francia en 19871,2. Desde entonces, las indicaciones de este procedimiento se han extendido a otras entidades vertebrales, incluyendo fracturas osteoporóticas por compresión y metástasis vertebrales3,4.
Después de más de 2décadas de práctica frecuente, no hay actualmente unas indicaciones estrictas en cuanto al tiempo máximo tras la fractura y a la gravedad del aplastamiento para la indicación de esta técnica quirúrgica. Distintos autores y expertos aconsejan la vertebroplastia en fracturas recientes, con aplastamiento menor del 50% y sin ocupación del canal medular5,6, por el mayor riesgo de fugas de cemento. Sin embargo, los buenos resultados en cuanto al control del dolor y la ausencia de repercusión clínica de las eventuales complicaciones como las fugas de cemento6-8 han ido aumentando la confianza al practicar estas técnicas, incluso en fracturas más complejas. Además, las posibles complicaciones de una cirugía de instrumentación vertebral en pacientes osteoporóticos y de edad avanzada también inclinan la balanza, tanto para médicos como para pacientes y familiares, hacia las técnicas de menor agresividad quirúrgica como la vertebroplastia. Tampoco debemos olvidar que son procedimientos con menor coste económico, tiempo quirúrgico y días de hospitalización que la cirugía de instrumentación vertebral.
En nuestra práctica clínica diaria nos encontramos con casos en los que estos teóricos límites se rebasan por diferentes circunstancias, como son las comorbilidades del paciente, la negativa a una cirugía agresiva por el paciente y sus familiares, la demora y saturación que sufren las listas de espera quirúrgicas en un centro público como el nuestro, así como situaciones concretas en cuanto a la disponibilidad del paciente o motivos organizativos de las instituciones sanitarias.
Con el presente estudio pretendemos analizar y comparar los resultados clínicos y radiológicos de la VPP en pacientes con fractura vertebral osteoporótica con indicación relativa o, como hemos denominado, indicación límite, es decir, fuera de la indicación habitual.
Material y métodosSe realiza un análisis observacional retrospectivo de una cohorte de 88 pacientes y 126 fracturas vertebrales, intervenidos de manera consecutiva mediante VPP en nuestro centro. Todos estos pacientes se extraen de la base de datos de seguimiento prospectivo de los pacientes intervenidos en nuestra Unidad de Cirugía de Columna.
En todos los pacientes se practica la misma técnica quirúrgica por el mismo equipo de la unidad. Los pacientes firman y autorizan expresamente la intervención mediante consentimiento informado. Se realiza, en decúbito prono recto, bajo sedación y anestesia local del sitio de punción, una VPP transpedicular bilateral, guiada por fluoroscopia, con abordaje por medio de las correspondientes cánulas de trabajo hasta la unión del tercio anterior con el tercio medio del cuerpo vertebral. Posteriormente se mezcla el polimetilmetacrilato con agentes opacificadores y se inyecta en la vértebra en su tercio medio-anterior, bajo visualización escópica en incrementos de 0,5ml de manera progresiva. Durante la introducción del cemento, el proceso se detiene cuando alcanza el cuarto posterior del cuerpo vertebral o ante cualquier fuga. Finalizada la cirugía, el paciente permanece 2-3 h en una sala de observación, y se le autoriza a comenzar la sedestación y deambulación a partir de la 4.ª hora de la intervención. Realizamos control radiológico a todos los pacientes.
De las 126, 95 son fracturas osteoporóticas. Se trata de pacientes con fracturas por fragilidad ósea en las que se ha excluido otra causa: diferentes alteraciones del metabolismo óseo, uso de fármacos o neoplasias. Se excluyen también de esta selección las fracturas que desarrollan osteonecrosis (enfermedad de Kümmel), pues se consideran una entidad diferenciada a las fracturas osteoporóticas vertebrales sin necrosis, con una indicación de vertebroplastia que admite matices en la actualidad, lo cual no es objeto del presente estudio9,10. No se han recogido los valores de T-score en la densitometría ósea de los pacientes.
Del total, 34 casos (35%) se incluyeron en el grupo de indicación límite (IL), con al menos uno de los siguientes: ocupación de canal, hundimiento mayor de 50% y más de 12 meses de evolución de la fractura. En 11 fracturas coincidieron más de un requisito. El resto (61 fracturas) se incluyó en el grupo indicación estándar (IE). Esta distribución se plasma en la tabla 1.
Distribución de los pacientes
| 1. Grupo Indicación Límite (IL) | 34 casos | |
| Ocupación de canal | 3 (6%) | |
| Hundimiento >50% | 27 (28%) | |
| >12 meses de evolución | 13 (13%) | |
| * en 11 fracturas coinciden mas de 1 requisito | ||
| 2. Grupo Indicación Estándar (IS) | 61 casos |
FVO: fracturas vertebrales osteoporóticasDel total de FVO 95), 61 se incluyen en el grupo IE y 34 en el grupo IL.
Se recogieron 13 casos con retraso quirúrgico mayor de 12 meses. Hemos querido analizar las razones de este llamativo retraso terapéutico. Detallamos los datos de estos casos en la tabla 2. Se puede observar en este subgrupo que el tiempo tras la fractura en que se indicó la cirugía fue de 6,7 meses de media, pero que la media de retraso quirúrgico en ellos fue de 6,36 meses desde su inclusión, superior a la del resto de los pacientes de estudio. Las razones para explicar este retraso son en su inmensa mayoría la tardanza en la lista de espera quirúrgica (12 casos), mientras que en el otro caso fue atribuible a la negativa del paciente a intervenirse de entrada: pidió retrasar la cirugía hasta que finalmente accedió.
Grupo de más de 12 meses de evolución de la fractura
| N.° de casos | Sexo | Edad media (años) | Tiempo medio total de fractura (meses) | Tiempo medio hasta la indicación quirúrgica (meses) | Tiempo medio de demora quirúrgica (meses) | Motivo de la demora quirúrgica |
|---|---|---|---|---|---|---|
| 13 | 9 mujeres4 hombres | 71,15 | 13,08 | 6,69 | 6,38 | LE: 12/13Retraso voluntario: 1/13 |
Tiempos de indicación, de cirugía y motivo del retraso.
LE: lista de espera quirúrgica.
Se recogen los datos de filiación de los pacientes: edad, sexo, enfermedades concomitantes, fracturas osteoporóticas previas. Se recogen los siguientes datos con relación a la fracturas, tras evaluación de las diferentes pruebas de imagen (radiografías, resonancia nuclear magnética [RMN], tomografía computarizada o gammagrafía ósea): nivel de la vértebra fracturada, tiempo de evolución de la fractura, tipo de fractura osteoporótica (según la clasificación de Genant et al.11); porcentaje de aplastamiento vertebral; presencia de ocupación de canal medular; grados de cifosis local (medido entre el platillo superior y el platillo inferior de cada vértebra fracturada). Se consideró que el paciente presentaba ocupación de canal cuando en la tomografía computarizada o en la RMN se observaba cualquier grado de retropulsión del muro posterior o fragmentos hacia al canal medular. Todos los pacientes tenían signos de ausencia de consolidación al ser indicada la cirugía en las pruebas de imagen: captación en la gammagrafía ósea o presencia de edema en la RMN, o ambos datos. Esta información se recopiló en el momento de sentar la indicación quirúrgica e incluir al paciente en la lista de espera para el procedimiento.
En cuanto al procedimiento quirúrgico, se recogieron lo siguientes datos: tiempo quirúrgico, volumen de cemento inyectado en centímetros cúbicos (cc), presencia de incidencias intraquirúrgicas, complicaciones intra- o posquirugúrgicas, fugas de cemento detectadas mediante fluoroscopia intraquirúrgica y presencia de otras complicaciones.
Realizamos un seguimiento clínico y radiológico, con una medición posquirúrgica inmediata y otra a final del seguimiento (normalmente a los 6 meses). Se recopiló el tiempo de seguimiento. El dolor se ha cuantificado mediante la Escala Visual Analógica (EVA). No se han recogido los analgésicos utilizados por los pacientes. Se recoge la intensidad del dolor prequirúrgico, dolor posquirúrgico inmediato, dolor al final del seguimiento (según la escala EVA); mejoría del dolor (agrupando los resultados en mejoría nula (0 puntos), mejoría leve (1-3 puntos), moderada (4-6 puntos), importante (7-10 puntos). De igual modo, se recogieron la aparición de nuevas fracturas, la presencia de fugas en las radiografías, el grado de cifosis y la satisfacción con el procedimiento.
Se analizaron los datos mediante el programa informático IBM SPSS 20.0.0. Se compararon los resultados entre el grupo IS y el grupo IE, tomando como hipótesis nula que no hubiera diferencias entre ambos grupos. Se describieron parámetros de frecuencia y proporciones en cada variable, así como pruebas de chi cuadrado para comparar proporciones y correlación de Pearson para comparar variables cuantitativas con cualitativas. Se definieron valores estadísticamente significativos cuando la p <0,05. Los gráficas se elaboraron con el programa IBM SPSS 20.0.0 y Microsoft Excel 2011.
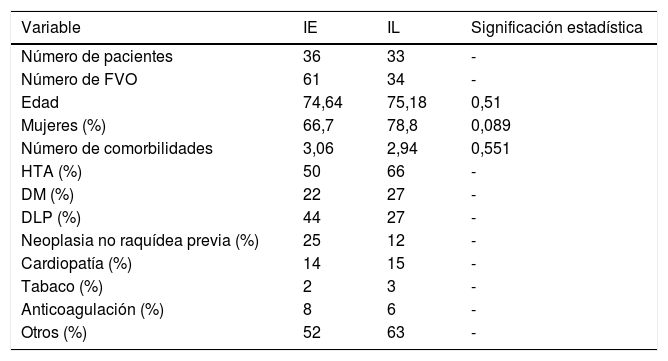
ResultadosEn cuanto a los datos de filiación y enfermedades concomitantes, ambos grupos son comparables, como vemos en la tabla 3. No hubo diferencias estadísticamente significativas en cuanto a la edad, sexo y enfermedades concomitantes.
Datos de filiación de los pacientes
| Variable | IE | IL | Significación estadística |
|---|---|---|---|
| Número de pacientes | 36 | 33 | - |
| Número de FVO | 61 | 34 | - |
| Edad | 74,64 | 75,18 | 0,51 |
| Mujeres (%) | 66,7 | 78,8 | 0,089 |
| Número de comorbilidades | 3,06 | 2,94 | 0,551 |
| HTA (%) | 50 | 66 | - |
| DM (%) | 22 | 27 | - |
| DLP (%) | 44 | 27 | - |
| Neoplasia no raquídea previa (%) | 25 | 12 | - |
| Cardiopatía (%) | 14 | 15 | - |
| Tabaco (%) | 2 | 3 | - |
| Anticoagulación (%) | 8 | 6 | - |
| Otros (%) | 52 | 63 | - |
DLP: dislipidemia; DM: diabetes mellitus; FVO: fractura vertebral osteoporótica; HTA: hipertensión arterial.
Se recogieron 2 incidencias intraquirúrgicas, ambas en el grupo IE. En un paciente fue imposible cementar por esclerosis en uno de los pedículos; en otro paciente hubo que interrumpir el procedimiento por anestesia insuficiente. No se produjo ninguna complicación intraquirúrgica que afectara la salud del paciente.
En 5 pacientes (todos del grupo IE) se prolongó el ingreso del paciente más de un día. En todos los casos fue debido a enfermedades no relacionadas con el procedimiento, fueron otros motivos concomitantes a las FVO durante un ingreso hospitalario por otro motivo.
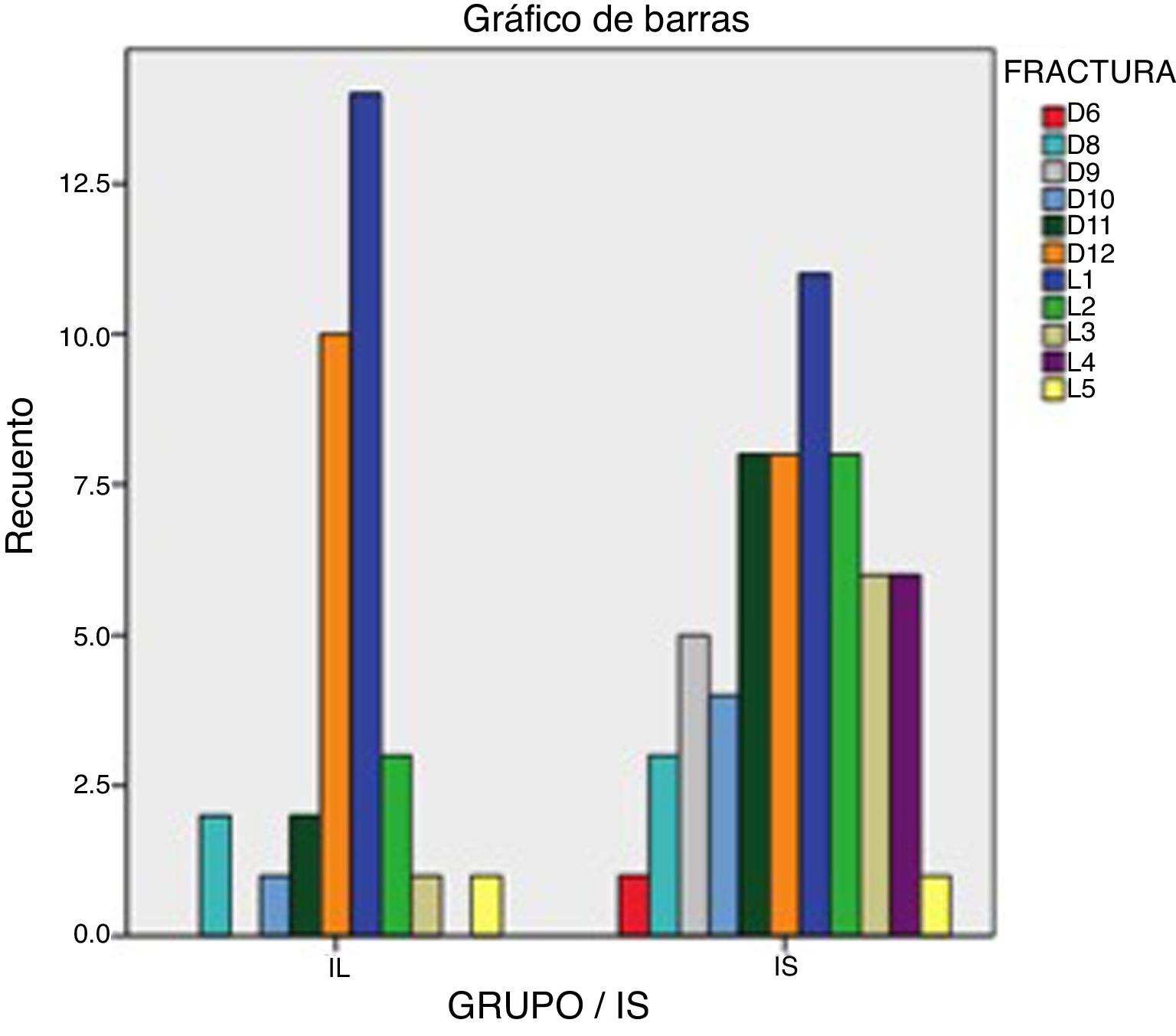
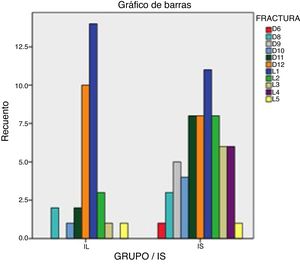
Se recogen los siguientes datos con relación a la fracturas: respecto al nivel de la vértebra fracturada en el grupo IL el 85% de las fracturas se produjo entre los niveles D11 y L2. En el Grupo IE este porcentaje fue del 57%, con más VPP en la zona dorsal D6-D10 que en el grupo IL (21 frente a 9%), con una significación estadística de p=0,059. Esta distribución podemos observarla en la tabla 4 y en la figura 1.
El tipo de fractura osteoporótica más frecuente (según la clasificación de Genant et al.11) fue la de morfología de acuñamiento en ambos grupos (59% y 65%), seguida por la bicóncava (28% y 20%) y la de tipo aplastamiento (13% y 25%). No hubo diferencias estadísticas en esta distribución (p=0,154).
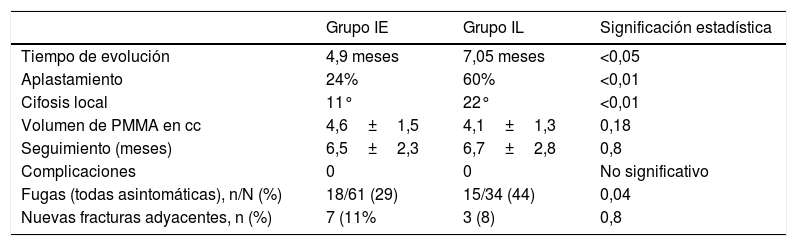
El tiempo de evolución de la fractura hasta la cirugía fue de 4,97±3,5 meses de media en el grupo IE y 7,05±8,9 en el grupo IL. Esta diferencia fue estadísticamente significativa. En el grupo IL se incluyeron 13 fracturas con más de 12 meses de evolución (38%).
En cuanto al porcentaje de aplastamiento vertebral medio, también hubo diferencias estadísticamente significativas. En el grupo IE fue de 24,4±13,7% mientras que en el grupo IL fue de 60,62±17,3%. En el grupo IL observamos: 27 vértebras de las 34 (79,4%) con más del 50% de aplastamiento.
Con relación a la presencia de ocupación de canal medular, esta se observó en 6 casos de los 34 del grupo IL (un 17,6%).
La cifosis local (medida en grados entre el platillo superior y el platillo inferior de cada vértebra fracturada) fue de 22,1±8° en el grupo IL, por 11±5° en el grupo IE. Esta diferencia fue estadísticamente significativa.
El volumen de cemento (PMMA, inyectado en cm cúbicos (cc), es menor en el grupo IL (4,1±1,3 cc frente a 4,6±1,5 cc del grupo IE), pero sin diferencias estadísticamente significativas (p=0,182).
El tiempo de seguimiento medio fue de 6,7±2,8 meses en el grupo IL y de 6,5±2,3 meses en el grupo IE, sin diferencias significativas.
En cuanto a las fugas de cemento detectadas, dentro del grupo IL se detectaron 44,1% de fugas (15/34), por un 29% en el grupo IE (18/61). El tipo más frecuente de fuga fue hacia el disco supradyacente, con 7 casos en IL y 6 casos en IE, sin diferencias estadísticamente significativas.
Nuevas fracturas adyacentes: se produjeron 7 en el grupo IE (11%) por 3 en el grupo IL (8%), sin diferencias estadísticamente significativas (p=0,8). Todos estos valores se resumen en la tabla 5.
Resultados en ambos grupos
| Grupo IE | Grupo IL | Significación estadística | |
|---|---|---|---|
| Tiempo de evolución | 4,9 meses | 7,05 meses | <0,05 |
| Aplastamiento | 24% | 60% | <0,01 |
| Cifosis local | 11° | 22° | <0,01 |
| Volumen de PMMA en cc | 4,6±1,5 | 4,1±1,3 | 0,18 |
| Seguimiento (meses) | 6,5±2,3 | 6,7±2,8 | 0,8 |
| Complicaciones | 0 | 0 | No significativo |
| Fugas (todas asintomáticas), n/N (%) | 18/61 (29) | 15/34 (44) | 0,04 |
| Nuevas fracturas adyacentes, n (%) | 7 (11% | 3 (8) | 0,8 |
En nuestro estudio sí hemos observado una relación estadísticamente significativa entre la aparición de fugas y nuevas fracturas vertebrales osteoporóticas adyacentes. Esto ha ocurrido al analizar todas las vértebras cementadas (p=0,028) y al hacerlo de manera independiente en el grupo IE (p=0,029) y en el grupo IL de manera más intensa (p=0,007). En el grupo IL todas las nuevas fracturas presentaban fuga previa (3 casos de las 34 fracturas del grupo IL). En el grupo IE (61 fracturas) de las 7 nuevas fracturas, un 43% (3 casos) presentaron fuga previa. De la totalidad de la muestra (95 fracturas) un 60% de las nuevas fracturas adyacentes tuvieron fugas previas, a la vez que, de todas las fugas que se producen, un 18,2% sufren una posterior fractura adyacente. Por el contrario, las fracturas cementadas que no tiene fugas (56 del total de 95) presentarán una nueva fractura adyacente solo en un 6,7%. No se han producido otras complicaciones médicas en los pacientes de nuestra muestra.
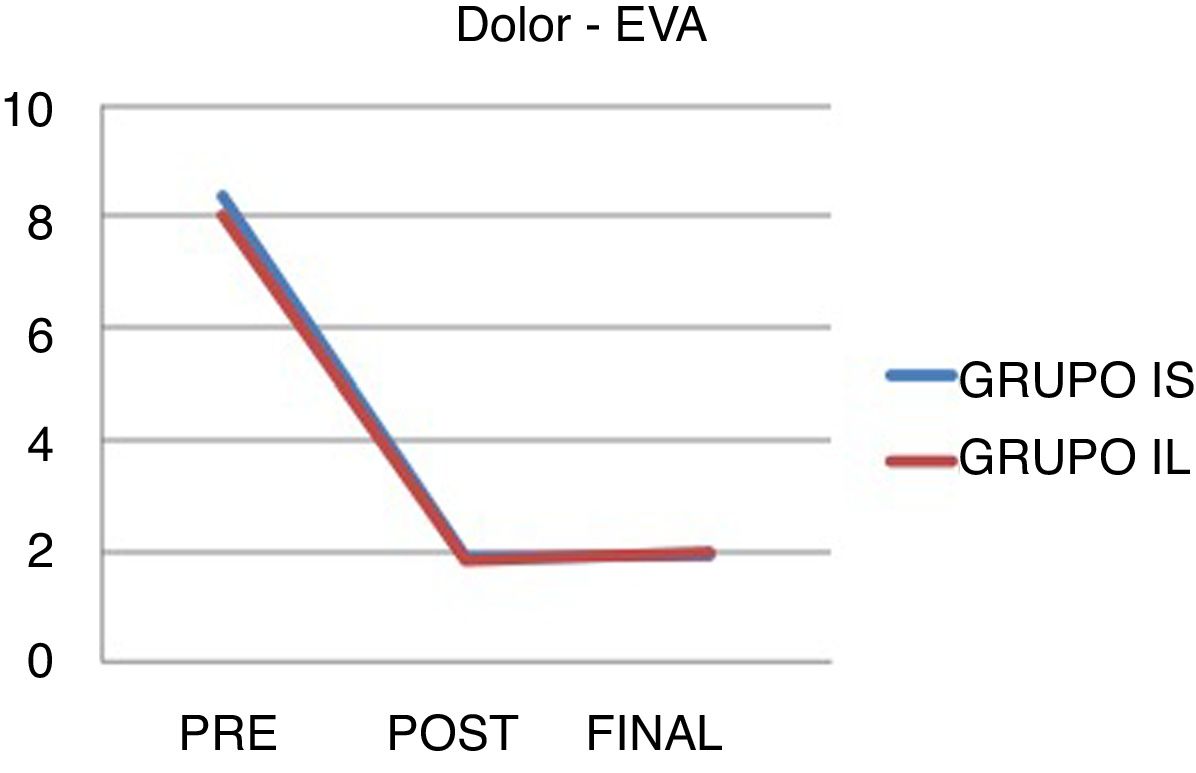
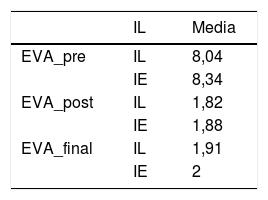
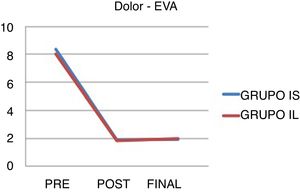
Los datos en cuanto al dolor pre- y posquirúrgico y al final del seguimiento se pueden visualizar en la tabla 6 y en la figura 2.
Escala visual analógica
| IL | Media | |
|---|---|---|
| EVA_pre | IL | 8,04 |
| IE | 8,34 | |
| EVA_post | IL | 1,82 |
| IE | 1,88 | |
| EVA_final | IL | 1,91 |
| IE | 2 |
No hubo diferencias significativas entre grupos.
EVA: escala visual analógica; final: dolor al final del seguimiento; IE: grupo de indicación estándar; IL: grupo de indicación límite; post: dolor posquirúrgico inmediato; pre: dolor prequirúrgico.
Si agrupamos nuestros resultados según la magnitud de mejoría, los resultados serían los expresados en la tabla 7.
Relación entre las fracturas vertebrales y el grado de mejoría al final del seguimiento dentro de cada grupo
| Grado de mejoría | IE | IL | |
|---|---|---|---|
| Nula | No mejoran n (%) | 2 (3) | 3 (8) |
| Hay mejoría | (90) | (85) | |
| Leve (1-3) en % | 5 | 15 | |
| Moderada (4-6) en % | 21 | 15 | |
| Importante (7-10) en % | 64 | 55 | |
| NS/NC | número | 4 | 2 |
En el apartado NS/NC se encuentran aquellos pacientes que no cumplimentaron adecuadamente la escala EVA.
No hay diferencias estadísticamente significativas en cuanto a mejoría clínica en ambos grupos: fue leve (mejoría 1-3 puntos EVA), moderada (3-6) y alta (7-10) en un 15, 15 y 55% de los casos, respectivamente en el grupo IL y de 5, 21 y 64% en el grupo IE.
Dentro del grupo IL, no hemos observado diferencias estadísticamente significativas en los resultados clínicos ni radiológicos entre las fracturas con más de 12 meses de evolución y el resto de las fracturas con menor tiempo de evolución.
Un alto porcentaje de los pacientes estaba satisfecho con el procedimiento en ambos grupos: 82% en el grupo IL y 94% en el grupo IE. Todos ellos volverían a practicarse la vertebroplastia en caso de volver atrás en el tiempo.
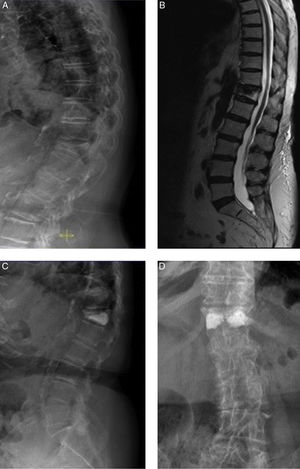
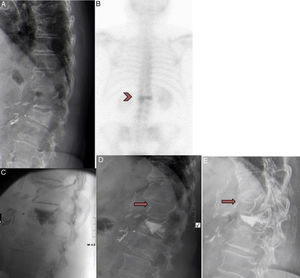
Como ejemplos se muestra la evolución de los siguientes casos clínicos en la figura 3 y en la figura 4.
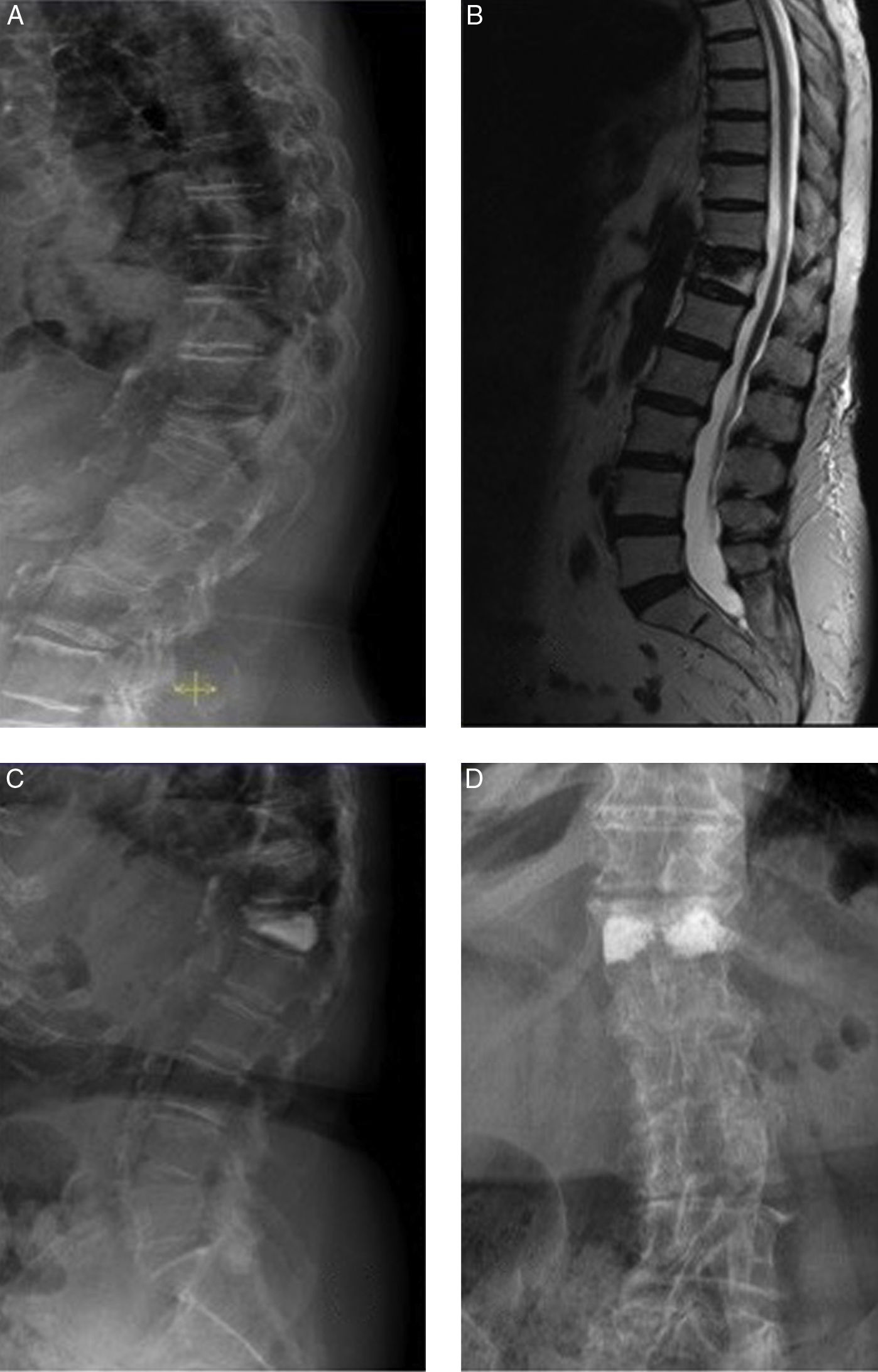
Mujer de 81 años. A) Fractura osteoporótica D12 tipo cuña con 75% de aplastamiento y 18° de cifosis (grupo IL). B) RMN que muestra edema en la vértebra fracturada (signo de fractura reciente). C y D) Proyecciones radiológicas anteroposterior y lateral tras vertebroplastia bilateral transpedicular. Buen relleno vertebral con cemento. Se observa fuga de cemento de pequeñas dimensiones lateral al pedículo derecho. La paciente experimentó mejoría del dolor de 5 puntos en la EVA.
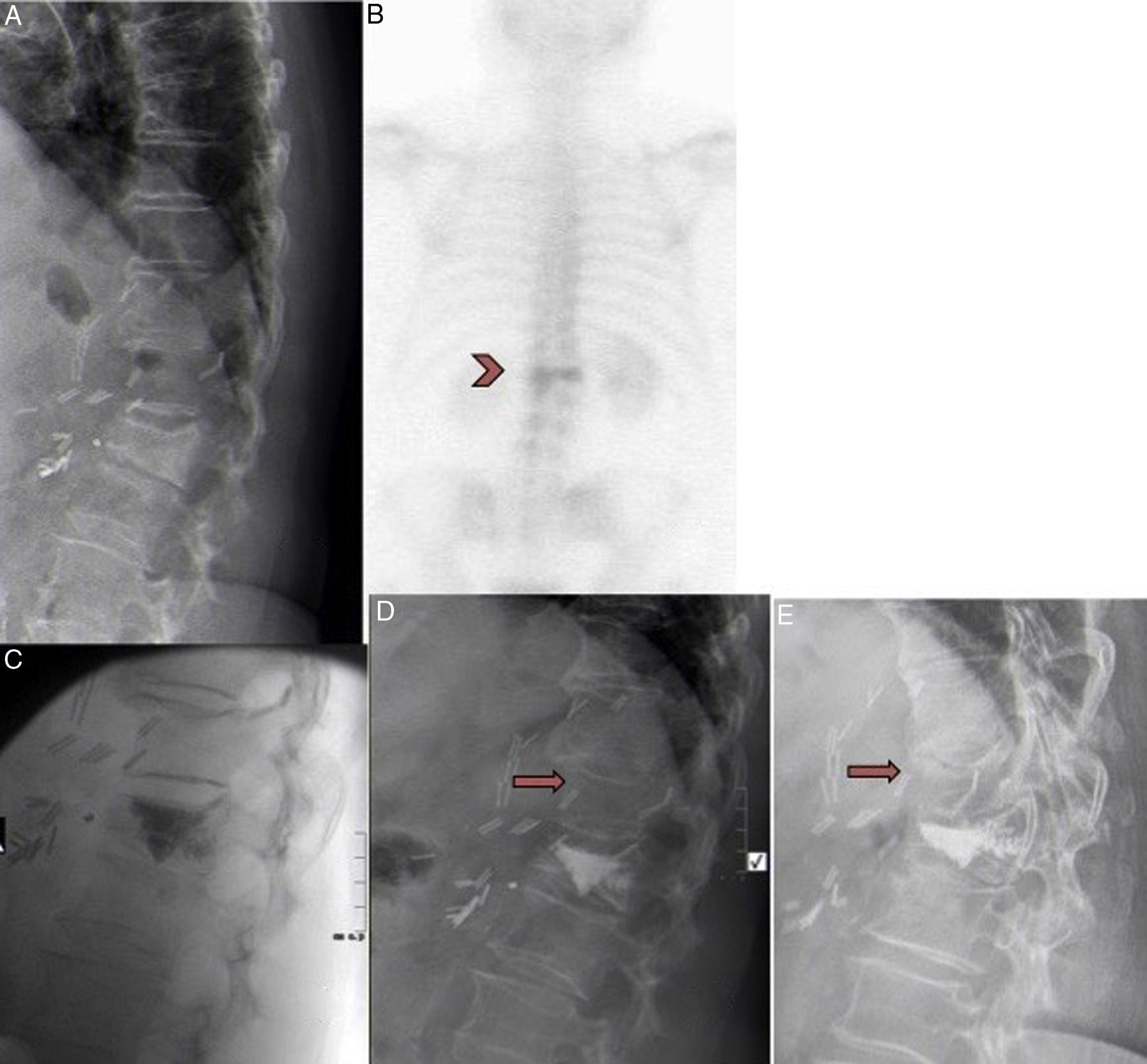
A) Mujer de 71 años, con fractura D12. B) Intervenida previamente de cirugía abdominal. Gammagrafía que muestra hipercaptación en fractura tras 12 meses. C) Paciente incluida en el grupo IL. Se realiza una vertebroplastia en D12, con fuga de cemento al disco caudal. D) Se objetiva una mejoría de 4 puntos en la EVA. Un mes tras la vertebroplastia la paciente presenta un dolor dorsal intenso tras flexión de columna. La radiografía muestra una nueva fractura por compresión en D11 que fue tratada mediante tratamiento conservador con corsé y analgesia. E) Después de 3 meses, la fractura había consolidado con un aplastamiento del 30%. La paciente se encuentra en este momento asintomática.
Dentro de las fracturas vertebrales osteoporóticas existe consenso en la literatura en cuanto al tratamiento conservador. Sin embargo, si nos referimos a las indicaciones de las técnicas de refuerzo vertebral, no existen unos criterios estrictos. Esto se achaca, según una reciente revisión de Luthmann12 a una insuficiente evidencia clínica y a la heterogenicidad de los pacientes con fractura vertebral osteoporótica. En los últimos años se han publicado metaanálisis y estudios controlados aleatorizados que incluso desaconsejan el uso rutinario de la vertebroplastia en las fracturas vertebrales osteoporóticas, alegando ausencia de mejoría comparada con placebo8,13,14. Sin embargo, sigue publicándose bibliografía donde se demuestran los beneficios de las técnicas de cementación vertebral en comparación con el tratamiento conservador15,16, por lo que este debate parece que seguirá abierto.
En nuestro centro los pacientes con fracturas vertebrales osteoporóticas sintomáticas sin déficit neurológico son derivados a Unidad de Raquis para tratamiento y seguimiento inicial. En los casos en los que no existe tratamiento previo con antirresortivos se remiten a la Unidad de Metabolismo Óseo para tratamiento. El protocolo habitual de tratamiento de estos pacientes es conservador, con tratamiento sintomático mediante analgésicos habituales y control postural con corsé rígido de tipo toracolumbosacro o de tipo Jewett en hiperextensión. En aquellos casos en los que el paciente no tolera el corsé, se omite su uso. Realizamos un seguimiento clínico en consulta hasta la consolidación de la fracturas. En aquellos casos en los que el dolor no se controla o no es posible la sedestación o la deambulación del paciente, se considera la opción quirúrgica.
Nuestras indicaciones habituales para la vertebroplastia son: fracturas osteoporóticas sin déficit neurológico por compresión tipo A1 de la AO, de más de 3-4 semanas de evolución con fracaso del tratamiento conservador; con gammagrafía ósea con hipercaptación o RMN con edema en secuencias STIR que indiquen ausencia de consolidación, así como pacientes sin contraindicaciones para esta técnica quirúrgica.
Al revisar la bibliografía, las indicaciones más claras descritas para la realización de una VPP en una FVO son aquellas fracturas con mal control del dolor con tratamiento conservador y aquellas con signos de ausencia de consolidación en RNM o de gammagrafía ósea. Sin embargo, en cuanto al tiempo de fractura no hay criterios estrictos, y nos encontramos estudios con cementación de fracturas precoces, de menos de 2 semanas de evolución, y estudios de fracturas de más de 6 meses de evolución6,8,12,16.
Como contraindicaciones absolutas se describen la lesión neurológica, la infección, coagulopatías y alergia al cemento. Como contraindicaciones relativas se describen la retropulsión de fragmentos, fracturas con gran colapso (tipo A3 y A4) y aquellas con cifosis local de más de 20°5,6,17.
En estos casos lo lógico sería pasar a una cirugía tradicional o incluso percutánea de instrumentación vertebral, pero están bien descritas mayores complicaciones y mayor gasto en estos pacientes que en aquellos en los que se practica una vertebroplastia o cifoplastia. Se describen entre un 16 y 28% de complicaciones en cirugías de instrumentación lumbar en población geriátrica18-20. Purvis et al.18, en su estudio de pacientes mayores de 75 años con fracturas toracolumbares, sobre un total de casi 60.000 pacientes, describen un 8,1% de complicaciones en pacientes tratados con vertebroplastia o cifoplastia, un 8,7% en pacientes tratados de manera conservadora y un 16,3% en pacientes operados mediante instrumentación.
Se trata de pacientes frágiles, de edad avanzada, con comorbilidades y con mala calidad ósea. En nuestro medio nos encontramos con este tipo de pacientes y además con una negativa habitual, no solo de los pacientes sino también de sus familiares, a una cirugía de columna estándar. La vertebroplastia es una técnica habitual, que se realiza de manera segura, y consideramos que se trata de una técnica bastante razonable en algunos pacientes.
De ahí surge la idea de plantear este estudio. En nuestra experiencia teníamos la percepción de que esta técnica seguía siendo de gran utilidad si ampliábamos las indicaciones. El concepto de «indicación límite» en estas fracturas no lo hemos encontrado en ninguna publicación, y se ha acuñado ex profeso para este estudio de manera subjetiva para valorar los resultados de este grupo de pacientes.
Consideramos que, en aquellos casos de gran aplastamiento, e incluso de retropulsión de fragmentos, se trata de un reto técnico para el cirujano, pero que con una adecuada técnica de flurosocopia y cementación cuidadosa se puede realizar de manera segura, habida cuenta de que se trata de fracturas crónicas en las esperamos que exista una consolidación parcial que evite fugas, a diferencia de en caso de una fractura aguda. Creemos que este enfoque evita tener que recurrir a la instrumentación de un paciente frágil y osteoporótico con una menor morbilidad y estancia hospitalaria, con resultados clínicos que hemos demostrado que son óptimos.
Sabemos que el concepto más controvertido es sin duda el del tiempo de evolución de las fracturas de más de 12 meses. En realidad vemos en nuestra muestra que la indicación se hizo en fracturas de 6,7 meses de evolución, lo cual sí es común a lo observado en diferentes estudios6,8,12,16. Sin embargo, las circunstancias nos llevaron a practicarla con una demora mucho mayor. Hemos de recalcar que esta situación no es la habitual y está condicionada por unas circunstancias excepcionales, algunas de ellas ya nombradas al principio del trabajo. Una vez que se indicó la cirugía, no se repitieron las pruebas de diagnóstico por imagen en los pacientes que formaron parte del estudio. Esto podría suponer un sesgo en nuestros resultados en los pacientes con mayor demora quirúrgica. Sin embargo, en el análisis estadístico a posteriori no encontramos diferencias estadísticamente significativas en los resultados clínicos ni radiológicos de las fracturas de más de 12 meses de evolución y el resto de los casos que conformaban el grupo IL. A pesar de nuestros resultados, nuestra recomendación es tener siempre una prueba diagnóstica lo más reciente posible al momento de la cirugía (preferiblemente la RNM), así como repetirla en caso de que transcurra mucho tiempo o de que el paciente tenga un cambio en sus síntomas que haga sospechar la consolidación de la fractura, dolor de otro origen o una nueva fractura vertebral osteoporótica. Por tanto, el criterio fundamental para la indicación de la técnica no es un tiempo de evolución máximo determinado, sino la presencia de signos clínicos y de pruebas de imagen que indiquen que la fractura es dolorosa y no está consolidada.
En nuestra muestra hemos obtenido resultados similares a otros estudios encontrados en la literatura en cuanto a descenso del dolor, volumen de PMMA utilizado, porcentaje de fugas, tipo de fugas, complicaciones, nuevas fracturas vertebrales adyacentes y al tiempo de seguimiento8,17,21,22.
Como otras limitaciones del estudio podemos señalar que se trata de un estudio retrospectivo; el seguimiento a 6 meses puede haber obviado incidencias como el recolapso de las vértebras cementadas, descrito en estudios de mayor seguimiento23-25. No se han recogido valores basales de densitometría ósea, si bien muchos pacientes no tenían un diagnóstico previo de osteoporosis. Tampoco hemos estudiado el efecto de estas fracturas en el balance sagital, ni en la calidad de vida de los pacientes. Hemos centrado nuestro análisis en la reducción del dolor según la EVA. No hemos recogido los cambios en el uso concreto de medicación analgésica.
Conclusiones- •
La vertebroplastia es una técnica segura, eficaz y reproducible en el tratamiento de las fracturas vertebrales osteoporóticas por compresión sin déficit neurológico en las cuales ha fallado el tratamiento conservador.
- •
La vertebroplastia en fracturas vertebrales osteoporóticas sintomáticas con aplastamiento mayor del 50%, ocupación de canal o más de 12 meses de evolución da lugar al mismo beneficio clínico en nuestra muestra que aquellas con indicación estándar.
- •
Se producen más fugas en el grupo de fracturas con indicación límite sin repercusión clínica ni más fracturas vertebrales adyacentes.
- •
Se puede considerar ampliar las indicaciones de la vertebroplastia percutánea en fracturas vertebrales osteoporóticas con aplastameinto mayor del 50% u ocupación de canal sin déficit neurológico, manteniendo las precauciones e insistiendo en una adecuada técnica quirúrgica para evitar complicaciones.
Nivel de evidencia III.
FinanciaciónNo se ha recibido financiación para realizar este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses en la realización del presente artículo.