El objetivo es exponer los resultados clínicos y radiológicos del tratamiento de las fracturas de húmero distal complejas en pacientes mayores de 65 años con una hemiartroplastía de húmero distal (HHD) tipo Latitude EV.
Material y métodoSe incluyeron a pacientes mayores de 65 años en quienes se implantó una HHD tipo Latitude tras una fractura irreparable de húmero distal, excluyendo aquellas con un seguimiento menor a dos años.
Se recogieron datos sobre el dolor al final del seguimiento, empleando la escala visual analógica (EVA), el balance articular, el resultado funcional, usando la escala Mayo Elbow Performance Score y las complicaciones. También se valoró el resultado final radiológico.
ResultadosCinco pacientes fueron incluidas en el estudio, con un seguimiento medio de cinco años. Todas experimentaron un dolor considerado como leve, recuperando un arco de flexión de 100° de media y con un déficit de extensión medio de 10°. La valoración funcional se tomó como buena en todas las pacientes, presentando como complicaciones, una infección. No hubo ningún caso de inestabilidad ni de aflojamiento de la prótesis y en dos casos se produjo un desgaste moderado del cúbito.
ConclusionesLa HHD tipo Latitude EV es una opción a tener en cuenta en el tratamiento de las fracturas irreparables de húmero distal en población geriátrica con baja demanda funcional, siempre y cuando consigamos restaurar la estabilidad, reparando los ligamentos o los epicóndilos.
The aim of this study is evaluate clinical and radiographic outcomes of Latitude elbow hemiarthroplasty in the treatment of articular distal humerus multifragmentary fractures in patients older than 65 years.
Material and methodsWe included those patients older than 65 years who sustained an unreconstructable articular distal humeres fracture and it was replace with a Latitude hemiarthroplasty. We excluded those with a minimum follow up less than 2 years.
The clinical outcomes were assessed with Mayo Elbow Performance Score (MEPS). Range of motion, pain, complications and elbow radiological assessments were recorded at the final follow up.
ResultsWe have found that after a mean follow-up of 5 years, the five patients included in the study have mild pain in the elbow. They have recovered a median flexion arch of 100°, with a 10° extension lag. The MEPS was considered as good in all the cases. There were not any instability or prosthesis loosening, but two patients developed a moderate proximal cubitus wear.
ConclusionLatitude elbow arthroplasty is an option in the distal articular humerus multifragmentary fractures treatment in osteoporotic and aging patients with satisfactory results as long as the elbow ligamentous stability can be restored.
Aunque el tratamiento habitual de las fracturas de la epífisis distal del húmero es la reducción abierta y fijación interna1–4, esta es una cirugía bastante difícil y exigente, que se complica en pacientes de edad avanzada, donde, además de tener un hueso osteoporótico que dificulta la realización de una osteosíntesis estable, suele ir acompañado de conminución, lo que en ocasiones da lugar a fracturas irreparables o reparables con una dudosa estabilidad5. En estos casos, al obtener resultados poco satisfactorios desde el punto de vista funcional, existe una tendencia a colocar una prótesis total de codo (PTC), existiendo varios artículos que documentan un similar porcentaje de resultados buenos o excelentes, con menos complicaciones con la sustitución articular que con la osteosíntesis6,7.
Aun así, las PTC no están exentas de complicaciones8 como el aflojamiento, el desgaste del polietileno, la inestabilidad, entre otras, además de restringir el levantamiento de peso. Para intentar minimizar estas desventajas se desarrollaron las hemiartroplastías de húmero distal (HHD). Aunque el primer artículo publicado9 que hace referencia a su uso data del año 1947, no es hasta el 2005 cuando comienzan a emplearse en el tratamiento de las fracturas irreparables del húmero distal. Adolfsson10 y Parsons11 emplean una prótesis tipo Kudo (Biomet, Warsaw, In, EE. UU.) o Sorbie-Questor (Wright Medical Technology, Arlington, TN, EE. UU.), respectivamente, para sustituir el húmero distal, consiguiendo resultados buenos o excelentes en el 100% de sus casos. Debemos tener en cuenta que ambas prótesis no fueron inicialmente diseñadas para ser empleadas como hemiartroplastías.
Actualmente, en el mercado existe una PTC convertible, que también se ha diseñado para poder ser utilizada como HHD: la Latitude EV (Wright Medical Technology, Arlington, TN, USA). Aunque los resultados obtenidos en las diferentes series publicadas son bastante satisfactorios a corto plazo12–15, existen pocos artículos que documenten su comportamiento a medio y largo plazo, y su repercusión sobre el cúbito y radio nativo16–20.
Por ello, el objetivo de este trabajo es valorar los resultados a medio plazo en el tratamiento de las fracturas de húmero distal irreparables en pacientes mayores de 65 años mediante una HHD tipo Latitude EV.
Material y métodosSe ha diseñado un estudio de serie de casos retrospectivo, recogiendo los datos de aquellos pacientes mayores de 65 años que sufrieron una fractura articular de húmero distal irreparable entre los años 2009 y 2016 y se les implantó una HHD tipo Latitude. Se han excluido aquellos individuos en los que la sustitución articular se realizó por otras patologías no traumáticas y aquellos con un seguimiento menor de 24 meses.
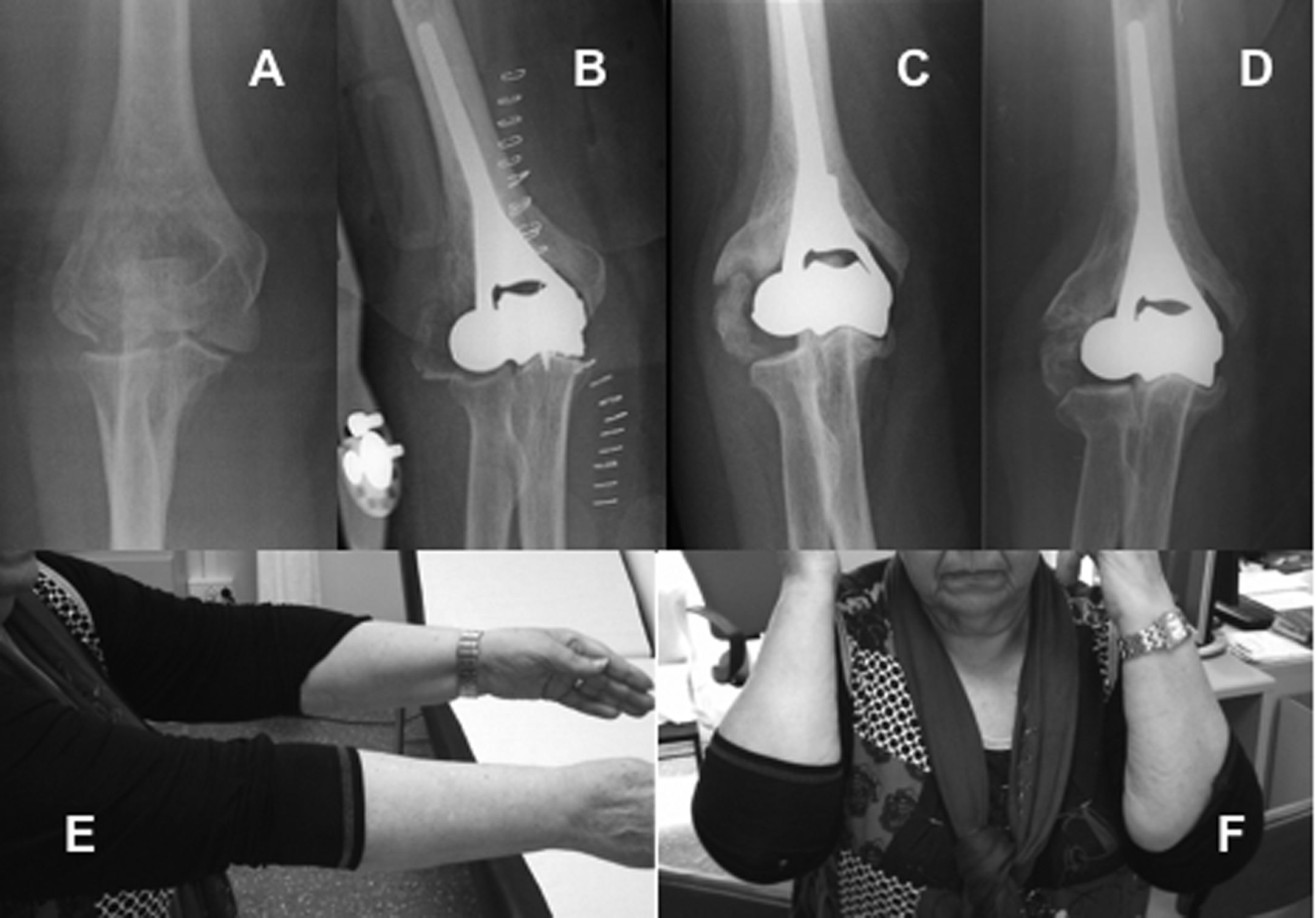
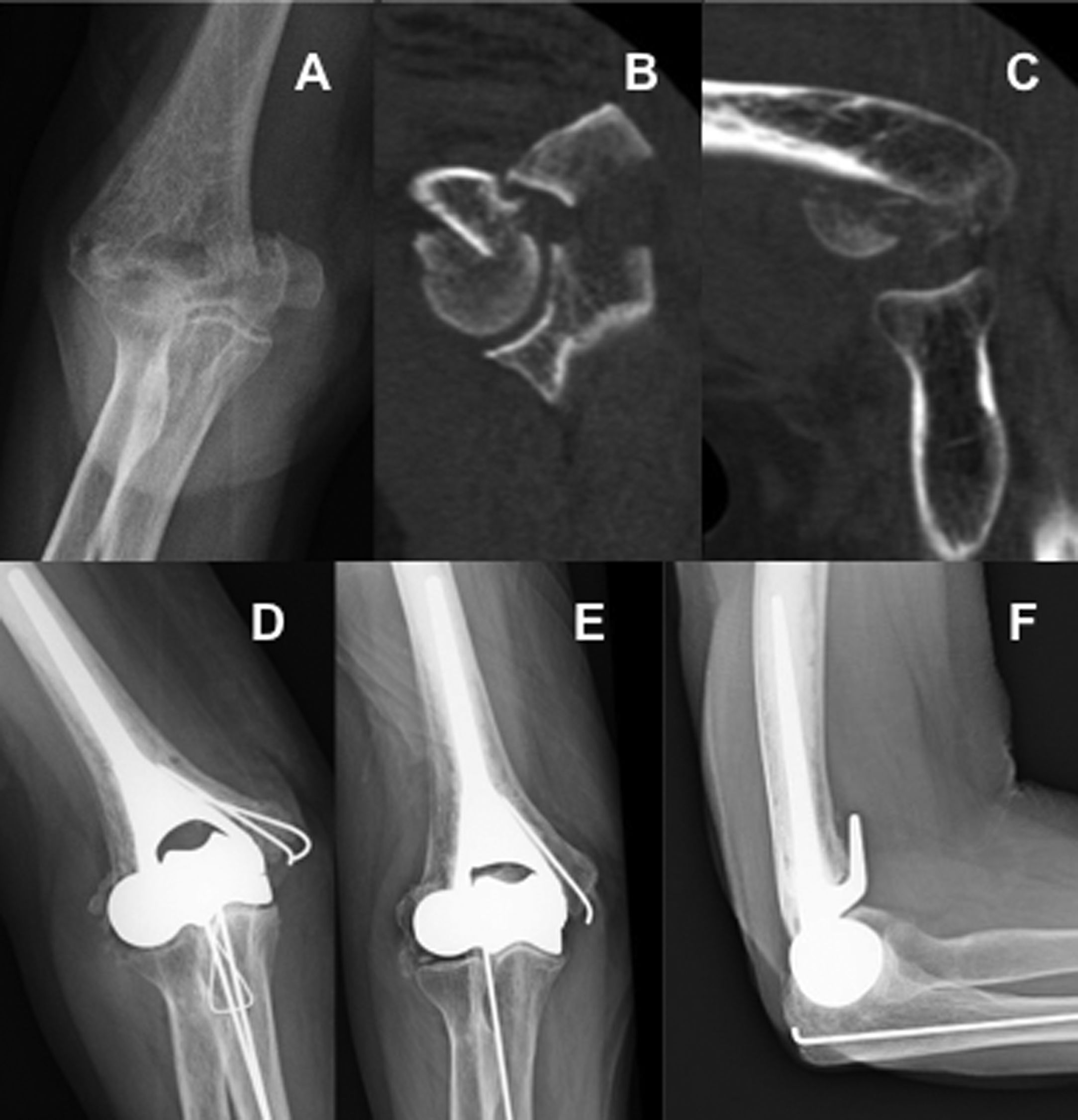
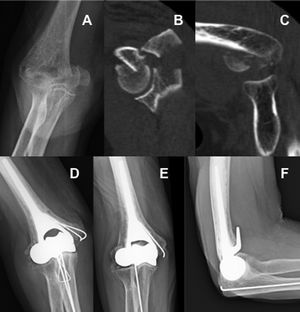
Cinco pacientes cumplieron estos criterios, todas eran mujeres. La edad media de las pacientes fue de 74 años, con un rango entre los 66 y los 83 años. Todas las fracturas se produjeron por una caída desde su propia altura mediante un mecanismo de baja energía. El miembro superior afectado fue el izquierdo en cuatro casos y el derecho en uno. En todos se consideró la fractura del húmero distal como C3.1, según la clasificación de la Arbeitsgemeinschaft für Osteosynthesefragen/Orthopaedic Trauma Association (AO/OTA)21. Si empleamos la clasificación descrita por Ring22, tres casos se consideraron dentro del tipo IV y dos como fracturas tipo V, con afectación también del epicóndilo medial. En una de las pacientes (caso 1) se produjo un arrancamiento del mecanismo extensor del codo, apreciándose un fragmento óseo de 2 cm en la cara posterior del olécranon. En otro de los casos (caso 3) tuvo lugar una fractura asociada del olécranon (tabla 1). Previo a la cirugía, se solicitó una tomografía computarizada para valorar la posibilidad de realizar la reconstrucción de la superficie articular, pero la decisión final de efectuar la sustitución del húmero distal se hizo intraoperatoriamente al considerar el cirujano la fractura como irreparable.
Datos de los pacientes y la lesión
| Caso | Edad | Sexo | Lado | Lesión epicóndilo | Lesión epitróclea | Clasificación AO/OTA | Clasificación Ring |
|---|---|---|---|---|---|---|---|
| 1 | 72 | mujer | Izda | sí | no | C3.1 | IV |
| 2 | 74 | mujer | Izda | sí | sí | C3.1 | V |
| 3 | 66 | mujer | Dcha | sí | sí | C3.1 | V |
| 4 | 78 | mujer | Izda | sí | no | C3.1 | IV |
| 5 | 83 | mujer | Izda | sí | no | C3.1 | IV |
AO: Arbeitsgemeinschaft für Osteosynthesefragen; OTA: Orthopaedic Trauma Association
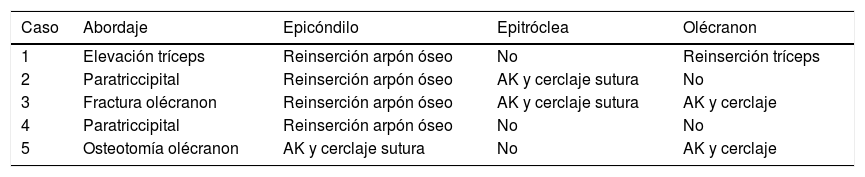
A todas las pacientes, se les colocó una HHD tipo Latitude EV, según la técnica descrita por el fabricante. En un caso, se empleó el abordaje de Morrey23, reflejando el tríceps, en dos casos se utilizó el abordaje paratriccipital y en dos se implantó la prótesis, realizando una osteotomía de olécranon en uno de ellos y aprovechando la fractura del olécranon en el otro, para posteriormente fijarla mediante el principio de la banda de tensión con dos agujas de Kirschnner (AK) y un cerclaje de alambre. En caso de existir lesión de los ligamentos colaterales o de los epicóndilos, estos se repararon en todas las mujeres, bien mediante reinserción con arpones óseos o AK y cerclaje, para conseguir una articulación estable. El nervio cubital fue aislado y protegido durante toda la cirugía, y se realizó una trasposición anterior subcutánea en todas las pacientes tras la implantación de la prótesis (tabla 2).
Procedimientos quirúrgicos
| Caso | Abordaje | Epicóndilo | Epitróclea | Olécranon |
|---|---|---|---|---|
| 1 | Elevación tríceps | Reinserción arpón óseo | No | Reinserción tríceps |
| 2 | Paratriccipital | Reinserción arpón óseo | AK y cerclaje sutura | No |
| 3 | Fractura olécranon | Reinserción arpón óseo | AK y cerclaje sutura | AK y cerclaje |
| 4 | Paratriccipital | Reinserción arpón óseo | No | No |
| 5 | Osteotomía olécranon | AK y cerclaje sutura | No | AK y cerclaje |
AK: Aguja de Kirschnner
Se realizó la profilaxis antibiótica mediante la administración de cefazolina y tobramicina de forma intravenosa, así como la profilaxis tromboembólica con enoxaparina durante 10 días. No se efectuó profilaxis contra las osificaciones heterotópicas. Postoperatoriamente, se colocó una ortesis articulada de codo, permitiendo la flexión y extensión del codo desde los primeros días, al mismo tiempo que protege la reparación de los ligamentos y de los epicóndilos, durante ocho semanas. Durante este tiempo, se restringió la carga de objetos pesados con el miembro intervenido.
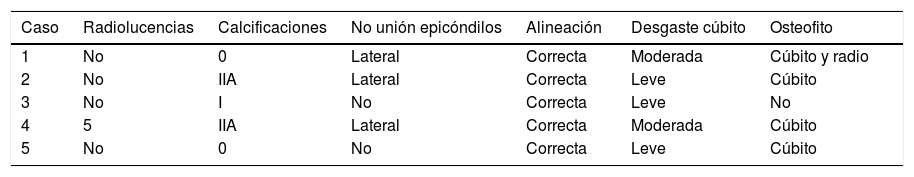
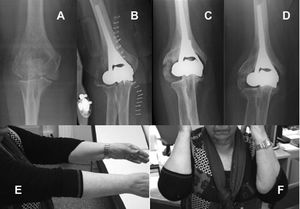
Las pacientes fueron evaluadas al final del seguimiento tanto funcional como radiológicamente. En esta visita, se recogió la presencia de dolor según la escala visual analógica (EVA) (considerando la intensidad del dolor como leve entre 1 y 3, moderado entre 4 y 7 y severo entre 8 y 10), el balance articular durante la flexión y la extensión del codo y durante la pronación y supinación, y se efectuó el Mayo Elbow Performance Score (MEPS) para evaluar los resultados funcionales. La estabilidad de la prótesis se evaluó, realizando el test de stress en valgo y en varo con el codo en extensión completa y en flexión de 30°, clasificándola como grado 1 cuando existía un leve bostezo o grado 2 cuando se producía una subluxación articular. Además, se recogieron las complicaciones desarrolladas durante el postoperatorio (figs. 1 y 2).
Para realizar la valoración radiológica, se tomó una radiografía anteroposterior y lateral de codo al final del seguimiento, donde se evaluó la presencia de:
- •
líneas radiolucentes o alteraciones en el cemento alrededor del vástago protésico, documentando el tamaño, la progresión y la localización, siguiendo los criterios descritos por Smith et al.19,
- •
la aparición de calcificaciones heterotópicas, utilizando la clasificación de Hastings24,
- •
la consolidación de los epicóndilos,
- •
la alineación del radio con respecto a la prótesis, buscando signos de inestabilidad, trazando el eje del radio y valorando el punto de corte de esta línea en el capitellum en las radiografías laterales realizadas durante y al final del seguimiento13,
- •
la alineación entre la prótesis y el cúbito, buscando cambios en el ángulo humerocubital en las radiografías anteroposteriores,
- •
el desgate del cartílago en el cúbito y radio proximal, valorando la distancia humerocubital y humeroradial en la radiografía anteroposterior, considerando que este es leve cuando la distancia es similar a la existente en la radiografía postoperatoria, es moderada cuando hay una disminución evidente y severo cuando no hay espacio entre el componente protésico y el hueso nativo, y
- •
la aparición de osteofitos y su localización.
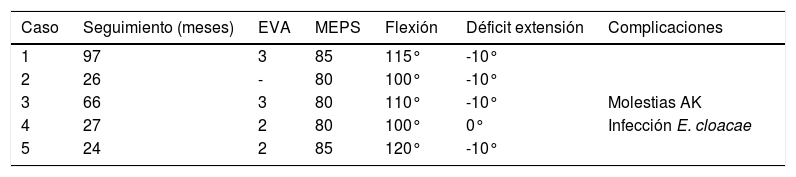
Una de las pacientes falleció a los dos años y medio de la cirugía, acudiendo las otras cuatro a la valoración al final del seguimiento. En la persona fallecida se completó la MEPS con los datos obtenidos de la historia clínica y la valoración radiológica se realizó con el último control radiológico efectuado. El tiempo de seguimiento medio fue de cinco años, con un rango entre los dos y los ocho años.
Al evaluar el dolor con la EVA, la intensidad era leve en todas las pacientes. El arco de flexión medio obtenido fue de 100°, con un rango entre 100° y 120°. La flexión máxima alcanzada osciló entre los 100° y los 120°, y el déficit de extensión fue, como máximo, de 10°. La pronación y la supinación se recuperó de forma completa en todos los casos. No hubo ninguno de franca inestabilidad, aunque en todos se produjo un leve bostezo en varo o en valgo que consideramos como fisiológico. Según la MEPS los resultados fueron clasificados como buenos en todos los pacientes (tabla 3).
Resultados funcionales y complicaciones
| Caso | Seguimiento (meses) | EVA | MEPS | Flexión | Déficit extensión | Complicaciones |
|---|---|---|---|---|---|---|
| 1 | 97 | 3 | 85 | 115° | -10° | |
| 2 | 26 | - | 80 | 100° | -10° | |
| 3 | 66 | 3 | 80 | 110° | -10° | Molestias AK |
| 4 | 27 | 2 | 80 | 100° | 0° | Infección E. cloacae |
| 5 | 24 | 2 | 85 | 120° | -10° |
EVA: escala visual analógica; MEPS: Mayo Elbow Performance Score
En cuanto a las complicaciones, hemos recogido dos: uno de los casos requirió una nueva cirugía para retirar alguna de las AK que fijaban la fractura de olécranon y el epicóndilo lateral al haberse movilizado y, en otra de las pacientes se produjo una infección superficial producida por un Enterobacter cloacae que se controló y eliminó mediante la administración oral de ciprofloxacino durante cuatro semanas. Ninguna paciente presentó clínica de lesión del nervio cubital.
Al realizar la valoración radiológica, hemos encontrado un caso en el que existe una línea radiolucente menor de 1 mm en la zona 5 en la radiografía anteroposterior presente ya a los cinco meses y que se mantuvo sin cambios hasta el final del seguimiento (tabla 4). En dos casos no se generaron calcificaciones heterotópicas, mientras que en los otros tres aparecieron pequeñas calcificaciones en los ligamentos colaterales, y en dos de ellos también se presentó una calcificación de mayor tamaño alrededor de la pestaña anterior de la prótesis que ocasionaba un tope a la flexión. En tres pacientes no se consiguió la consolidación del epicóndilo lateral, aun a pesar de haberlo reparado, pero en todas se mantuvo la alineación entre el componente humeral, el extremo proximal de cúbito y la cabeza radial, sin signos de inestabilidad, tanto en el plano coronal como en el sagital.
Resultados radiológicos
| Caso | Radiolucencias | Calcificaciones | No unión epicóndilos | Alineación | Desgaste cúbito | Osteofito |
|---|---|---|---|---|---|---|
| 1 | No | 0 | Lateral | Correcta | Moderada | Cúbito y radio |
| 2 | No | IIA | Lateral | Correcta | Leve | Cúbito |
| 3 | No | I | No | Correcta | Leve | No |
| 4 | 5 | IIA | Lateral | Correcta | Moderada | Cúbito |
| 5 | No | 0 | No | Correcta | Leve | Cúbito |
En tres casos, el desgaste que se produjo entre la prótesis y el hueso se consideró como leve y en los otros dos se apreció una disminución del espacio por lo que se tomó como moderado. En cuatro de las pacientes apareció un osteofito en la parte medial de la coronoides y en aquella con mayor seguimiento, también en la cabeza radial.
DiscusiónAunque no en todos los trabajos publicados se consiguen buenos o excelentes resultados en un gran porcentaje de los casos12,14, lo esperable es obtener entre el 70 y el 80% de resultados satisfactorios con el empleo de HHD en el tratamiento tanto de fracturas de húmero distal irreparables, como para tratar los fallos en la fijación de fracturas del húmero distal13,15,16,18,19,25, lo cual corroboramos con los resultados obtenidos en nuestras pacientes.
Con el uso de HHD en vez de PTC, se busca el disminuir el número de complicaciones relacionadas con el implante. En una de las últimas revisiones realizadas sobre los mecanismos de fallo de la PTC8, se comenta que el porcentaje de aflojamientos se sitúa alrededor del 4%, aunque no hace referencia a cuál es el componente aflojado, ni por qué se ha colocado la PTC. Rangarajan26 evalúa los aflojamientos en PTC empleadas en el tratamiento de fracturas de húmero distal, apareciendo esta complicación en el 6% de los pacientes. Cuando analizamos los aflojamientos en las series publicadas con HHD, aparece en alrededor de un 2%25, de los cuales Smith19 tiene dos casos, utilizando una Sorbie-Questor, y Nestorson16 un aflojamiento de una Latitude lo que representa el 0,8% de todas las prótesis Latitude EV implantadas. A diferencia de la Kudo y la Sorbie-Questor, la prótesis Latitude EV tiene una pestaña anterior, que permite la colocación de injerto óseo, lo cual intenta disminuir la solicitación mecánica entre el componente humeral y el manto de cemento, transfiriendo la carga al húmero distal27. Este hecho debería disminuir el riesgo de aflojamientos del componente humeral, pero en el caso de las PTC, traslada el problema al componente cubital y al sistema de interconexión de ambos componentes. El exceso de cargas que soporta el componente cubital puede dar lugar a su aflojamiento, pero también es causa de esto la reacción a un cuerpo extraño que se produce ante la liberación de partículas de desgaste del polietileno que se encuentra en el sistema de interconexión. Por lo tanto, una ventaja de las HHD con respecto a las PTC al solo implantar el componente humeral, es el teórico menor número de aflojamientos, al eliminar el riesgo de complicaciones relacionadas con los otros componentes. Por este hecho, tampoco limitamos las actividades realizadas por las pacientes, al igual que en la mayoría de los estudios con HHD11,12,16,18. Además, hay que tener presente que, en este grupo de edad, la demanda funcional suele ser menor que en la población más joven y activa. Estos factores también pueden influir en el hecho de que existan menos fracturas periprotésicas: entre un 2 y un 3% en PTC8,26 frente a dos casos de HHD tipo Sorbie-Questor19, uno tipo Kudo28 y ninguno con la Latitude EV. Aunque, simplemente podría ser debido al menor número de implantes colocados de HHD.
Pero, aunque hayamos eliminado las complicaciones relacionadas con el componente cubital, no por ello el cúbito está exento de lesionarse, ya que el diferente módulo de elasticidad entre el metal protésico y el hueso nativo del extremo proximal del cúbito y de la cabeza del radio, puede dar lugar al desgaste y a la pérdida del cartílago articular. Este fenómeno se ha documentado en el cúbito en un 41% de los pacientes portadores de HHD y en un 11% en la cabeza del radio29, pero no está claro que su presencia dé lugar a un mal resultado. En nuestra serie, no hemos encontrado un pinzamiento severo de la interlinea articular en ninguno de los casos, incluso en los dos con mayor seguimiento. El gran problema a la hora de valorar el desgaste del hueso nativo es la forma de medirlo, ya que con las proyecciones radiológicas, a veces es difícil porque no siempre están bien realizadas15,19. Hohman14 propone la valoración mediante tomografía computarizada, pero no todos los pacientes quieren someterse a esa radiación injustificada.
Otro problema inherente a la HHD, que no lo tienen las PTC, es la inestabilidad. Es de sobra conocido que uno de los requisitos indispensables para poder colocar una HHD es el tener unos epicóndilos y ligamentos íntegros o la posibilidad de poder repararlos, si no, la prótesis no será estable, dando lugar a la pérdida de congruencia entre la prótesis y el cúbito y la cabeza del radio y, por lo tanto, a un mal resultado. Revisando la literatura, esta complicación solo aparece descrita en un caso17, lo cual indica que es una de las prioridades de los cirujanos durante la intervención29. Heijink17 hace responsable de la inestabilidad al fallo en la reparación del ligamento lateral externo tras su desinserción al realizar la exposición del húmero distal, por lo que recomienda emplear una vía de acceso que preserve el origen de los ligamentos. En presencia de fractura de los epicóndilos, es infrecuente que los ligamentos se encuentren avulsionados del hueso, por lo que, reparando los epicóndilos, deberíamos restablecer la estabilidad. El tamaño del fragmento que contiene el origen del ligamento va a determinar la forma de reparación: en caso de fragmentos muy pequeños, podemos efectuar la fijación con una sutura transósea o a través de la prótesis15, mientras que, si tiene mayor entidad, se puede fijar con una placa, tornillos o AK y cerclajes. En la literatura, tanto Nestorson16 como Phadnis15 consiguen la consolidación de los epicóndilos en más del 90% de sus casos, mientras que en aquellos en donde no se ha logrado, no existe un desplazamiento durante el seguimiento, al igual que en las tres pacientes de nuestra serie. Esta no consolidación de los epicóndilos es un hallazgo radiológico sin repercusión clínica, puesto que el pequeño movimiento que se genera en el foco de no unión no es suficiente como para dar lugar a una pérdida de la función estabilizadora del ligamento.
Las series reportan un mayor número de complicaciones, pero el resto de ellas no guardan relación con el implante propiamente dicho, sino que son debidas al propio procedimiento, como las lesiones neurológicas, sobre todo del nervio cubital, la infección superficial o profunda, los problemas de cicatrización cutánea, la insuficiencia del mecanismo extensor, las osificaciones heterotópicas, o los problemas relacionados con el material de osteosíntesis, por ejemplo, que llegan a aparecer hasta entre el 31 y el 18% de los casos tratados25,29, situándose en cifras similares a las obtenidas con la reducción abierta y fijación interna o con la PTC.
Reconocemos que las conclusiones que se pueden obtener de esta pequeña serie de casos retrospectiva tienen una débil validez y es necesario realizar estudios con series más largas, lo cual es difícil debido a la baja frecuencia de este tipo de fracturas. Además, aunque en nuestra investigación hay dos casos con un seguimiento mayor de cinco años, es crucial comprobar que los resultados se mantienen en el tiempo durante los seguimientos a largo plazo. La fortaleza de este estudio se encuentra en que todas las pacientes han sido intervenidas por el mismo cirujano y la homogeneidad en la selección de estas.
ConclusiónLa HHD tipo Latitude EV es una opción a tener en cuenta en el tratamiento de las fracturas irreparables de húmero distal en población geriátrica con baja demanda funcional, siempre y cuando consigamos restaurar la estabilidad reparando los ligamentos o los epicóndilos.
Nivel de evidencia IV.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.