Resultados clínicos, radiológicos y funcionales de la primera serie española de pacientes intervenidos de artroplastia total de cadera (ATC) asistida mediante brazo robótico Mako® (Stryker) del Hospital Clínico San Carlos (HCSC) de Madrid.
Material y métodosEstudio descriptivo prospectivo que analiza los primeros 25 pacientes intervenidos de ATC asistida por robot (ATCaR) en el HCSC, con un seguimiento mínimo de 4meses. Se evaluaron la demografía, los estudios de imagen (procesamiento Mako®, Rx y TAC), los parámetros clínicos, la funcionalidad (Harris modificada) y las complicaciones asociadas.
ResultadosLa edad media fue 67,2años (min 47, max 88), siendo el 56% varones. El 88% corresponden a coxartrosis primaria, el 4% postraumática, el 4% secundaria a NAV y el 4% secundaria a choque femoroacetabular.
El tiempo medio de cirugía fue de 116,9minutos (min 92, max 150). La media de las cinco primeras intervenciones fue 122,6minutos, y la de las cinco últimas, de 108,2minutos. Como complicaciones intraoperatorias se cuantificaron 4 pérdidas de marcadores intraoperatorios.
El tiempo de ingreso medio fue 4,4días (min 3, max 7), con una disminución de hemoglobina posquirúrgica media de 3,08±1,08g/dl, requiriendo transfusión en el 12% de los casos. Se registran tres complicaciones médicas durante el ingreso, destacando un síndrome confusional con caída y fractura periprotésica AG1 no desplazada.
El análisis del posicionamiento de los implantes registrados con sistema Mako® fueron 40,55±1,53 grados de inclinación y 12,2±3,6 grados de anteversión acetabular. El estudio de imagen posquirúrgico realizado a los pacientes, en concordancia con Mako®, muestra valores de inclinación acetabular de 41,2±1,7 en Rx y versión acetabular de 16±4,6 en TAC.
La discrepancia de longitud de cadera varía de valores preoperatorios de −3,91mm (DE: 3,9; min −12, max 3) a 1,29mm (DE: 1,96) tras la cirugía registrados con Mako®, con un aumento de longitud de cadera medio de 5,64mm (DE: 3,35). El estudio Rx simple demuestra una diferencia posquirúrgica en concordancia con Mako® entre ambas caderas de 0,5±3,08mm.
El offset femoral nativo se mantuvo tras la cirugía con una diferencia pre y posquirúrgica de la cadera intervenida de 0,1mm (DE: 3,7), registrado con Mako®.
La puntuación Harris modificada preoperatoria fue de 41,6±13,3, mejorando hasta valores postoperatorios de 74,6±9,7 a los 4meses.
No se registraron complicaciones en el postoperatorio inmediato (4meses).
ConclusionesLa artroplastia total de cadera asistida por brazo robótico consigue una adecuada exactitud y reproducibilidad en el posicionamiento de los implantes y la dismetría de cadera posquirúrgica, sin aumentar las complicaciones asociadas a la técnica. El tiempo de cirugía, las complicaciones y los resultados funcionales a corto plazo son comparables a la técnica convencional de las grandes series publicadas previamente.
Clinical, radiological and functional results of the first Spanish series of patients undergoing total hip arthroplasty assisted by Mako® (Stryker) robotic arm at the Hospital Clínico San Carlos (HCSC) in Madrid.
Material and methodsProspective and descriptive study analyzing the first 25 patients who underwent robotic-assisted THA at the HCSC, with a minimum follow-up of 4months. Demographics, imaging studies (Mako® processing, Rx and CT), clinical parameters, functionality (modified Harris) and associated complications were evaluated.
ResultsAverage age was 67.2years (min 47, max 88), being 56% male population sample. 88% involves primary coxarthrosis, 4% post-traumatic coxarthrosis, 4% secondary avascular necrosis and 4% secondary femoroacetabular impingement.
Average surgery time was 116.9min (min 92, max 150). The average time of the first five surgeries was 122.6min, and, regarding the last five interventions, it was 108.2min. Found medical intraoperative complications were four intraoperative markers loss.
Average admission time was 4.4days (min 3, max 7), with an average postoperative hemoglobin decrease of 3.08±1.08g/dL, requiring a transfusion in 12% of the cases. Three medical complications have been registered in the meantime of the admission, with a relevant case of a confusional syndrome and a fall, which resulted in a non-displaced AG1 periprosthetic fracture.
The analysis of the positioning of registered implants with Mako® system shows 40.55±1.53 acetabular inclination degrees and 12.2±3.6 acetabular anteversion degrees. The postoperative image study carried out on patients, are consistent with Mako® s results, as it shows an acetabular inclination of 41.2±1.7 in Rx, as well as acetabular anteversion of 16±4.6 in CT.
Hip length variance ranges depending on preoperative values of 3.91mm (SD: 3.9; min −12, max 3) to 1.29mm (SD: 1.96) after surgery registered with Mako®, with an increase of an average hip length of 5.64mm (SD: 3.35). Rx simple study results show a postoperative difference between both hips of 0.5±3.08mm, which is consistent with Mako® results.
Native femoral offset was stable after surgery with a showing difference both pre and post operative of the intervened hip of 0.1mm (SD: 3.7), registered with Mako®.
Preoperatory modified Harris punctuation was 41.6±13.3, improving to postoperative values of 74.6±9.7 after four months since the surgery. No complications were registered in immediate postoperative (4month).
ConclusionsTotal hip arthroplasty robot-assisted achieves an adequate precision and repeatability of the implant positioning and the postoperative hip dysmetry without showing an increase of associated complications to the technique applied. Surgery time, complications and functional results in a short-time period are similar to conventional techniques applied to great series previously published.
Aunque la artroplastia total de cadera (ATC) es un tratamiento quirúrgico con buenos resultados para la artrosis de cadera sintomática en fases avanzadas1,2, sigue existiendo un escaso límite entre los buenos resultados clínicos y la aparición de complicaciones importantes. Cuando se presentan dichas complicaciones comprometen la funcionalidad del paciente debido a una biomecánica inadecuada3, a un fenómeno de pinzamiento4, a inestabilidad5, al desgaste acelerado del revestimiento6 y a la discrepancia en la longitud de los miembros inferiores3. En un futuro, estas circunstancias conducirán a nuestros pacientes a cirugías de revisión de la ATC7. La orientación correcta de los componentes determina la biomecánica de las ATC para evitar estas complicaciones. Los cirujanos ortopédicos y los sistemas sanitarios investigan métodos que aumenten la precisión en la colocación de los implantes para evitar resultados adversos8.
Estudios recientes han comparado los resultados radiológicos de la ATC asistida mediante brazo robótico (ATCaR) y la ATC manual (ATCm) en cuanto a la orientación y la alineación de los componentes protésicos dentro de los rangos teóricos de las zonas de seguridad clásicas descritas por Lewinnek et al.9 y por Callanan et al.10 para la ATC demostrando que el uso de la ATCaR produce resultados radiográficos superiores en comparación a la ATCm, mejorando la precisión de la colocación del implante, la alineación del vástago femoral, el relleno del canal y las diferencias en el offset global en comparación con la ATCm11. Sin embargo, la mejora de los resultados radiológicos en la ATCaR no se ha traducido en diferencias en los resultados funcionales a corto plazo en los estudios publicados12.
Respecto a los resultados, debemos incluir los resultados biomecánicos de la ATC. Los programas informáticos más antiguos no incluían imágenes dinámicas preoperatorias, y la artrosis de cadera en fase avanzada suele presentar una alineación espino-pélvica anormal y un desequilibrio sagital a lo largo del arco de flexión de la cadera. Esto implica que deben tenerse en cuenta las nuevas zonas de seguridad específicas para cada paciente, con el fin de lograr un posicionamiento óptimo del implante, que puede estar fuera de las zonas de seguridad teóricas. Estas nuevas características son de gran importancia para prevenir las complicaciones relacionadas con la posición del implante y añaden un paso más en la ATC de excelencia13. El análisis de la bibliografía (en cuanto a los resultados del seguimiento a largo plazo) es controvertido, porque no se han publicado estudios a largo plazo de la nueva ATCaR.
Se han producido varios avances en el diseño de los implantes y en los materiales hasta la actual ATC. Han aparecido pocos cambios en la técnica quirúrgica hasta que se ha desarrollado la ATCaR y se ha incluido en nuestra práctica diaria. En la última década, la ATCaR ha aumentado sus cifras reduciendo los errores quirúrgicos y mejorando la exactitud y la precisión en comparación con la ATCm14.
Las limitaciones de la ATCaR están relacionadas con los costes añadidos (la compra del dispositivo robótico, la actualización y el mantenimiento del software y la formación del equipo quirúrgico); la compatibilidad con un número seleccionado de diseños de implantes; la curva de aprendizaje; la necesidad de realizar una TAC preoperatoria para la planificación quirúrgica, y problemas técnicos como la disfunción del dispositivo robótico con la conversión de la ATCaR a la ATCm convencional en hasta el 18% de los pacientes15.
La ATCaR está empezando a utilizarse ampliamente en las unidades de cadera de los hospitales de América y de Europa. Hasta la fecha no se ha comunicado ninguna experiencia en la ATCaR en España.
El objetivo de este estudio fue evaluar los resultados a corto plazo con la ATCaR de Mako® en la primera Unidad de Cadera de España que ha comenzado a utilizar esta tecnología en su práctica diaria.
Consideramos como hipótesis de trabajo que la cirugía de prótesis de cadera asistida por brazo robótico Mako permite una elevada exactitud y precisión al cirujano en la implantación de los componentes de la artroplastia respecto a los resultados descritos en la literatura, sin aumentar las complicaciones asociadas a esta cirugía.
Material y métodosEstudio descriptivo prospectivo no aleatorizado que analiza los primeros 25 pacientes intervenidos con artroplastia total de cadera asistida mediante brazo robótico Mako® (Stryker) en nuestro centro hospitalario.
El desarrollo del estudio cuenta con la aprobación del Comité de Ética e Investigación de nuestro centro hospitalario (protocolo C.P.-C.I.22/205-O_P), basado en las directrices éticas de la Declaración de Helsinki.
Los pacientes incluidos en el estudio fueron aquellos valorados en la consulta de la Unidad de Cadera de nuestro centro hospitalario de junio a septiembre de 2021 que cumplían todos los criterios de participación.
Los criterios de inclusión de la serie fueron: pacientes con artrosis de cadera gradosII yIII de la escala radiológica de Tönnis16; con limitación funcional y necesidad de analgesia diaria; capaces de comprender la información respecto al uso del nuevo sistema asistido por brazo robótico, y dar su consentimiento informado.
Se excluyen aquellos pacientes que no entienden el consentimiento informado; que no desean cirugía asistida por brazo robótico; que no son candidatos a cirugía protésica de cadera por comorbilidades médicas asociadas, y aquellos que presentan una artroplastia de cadera previa que requiere cirugía de revisión.
El análisis epidemiológico consintió en analizar la edad, el sexo, la lateralidad y el diagnóstico clínico-radiológico de los pacientes.
El estudio radiográfico llevado a cabo consintió en la realización de Rx simple AP pelvis y axial de ambas caderas preoperatorias, TAC de cadera pre y postoperatoria, estudio seriado Rx simple de cadera (a las 24horas, a las 4semanas y a los 2 y 4meses de la intervención), así como una tele-Rx de miembros inferiores en carga posquirúrgica.
El estudio preoperatorio consiste en la medición en Rx AP pelvis y axial de cadera, previa calibración de las mismas con testigo radiográfico, clasificación del grado de artrosis según la escala radiológica de Tönnis, valoración de la posible dismetría entre ambas caderas (mediante el análisis comparativo de la distancia entre las crestas isquiáticas y el aspecto más medial del trocánter menor) y análisis del offset de ambas caderas. Estas mediciones son repetidas en el estudio Rx simple a los 4meses de la intervención.
Además de la valoración de la dismetría entre ambas caderas (descrita previamente), se estudió el impacto total de la intervención en la longitud de los miembros inferiores, teniendo en cuenta no solo la dismetría de cadera, sino la posibilidad de dismetrías en otros niveles de los miembros inferiores (MMII) no registrados solo con la valoración de una Rx de cadera. Para ello, se usó la tele-Rx de MMII postoperatoria, donde cuantificamos la altura de las crestas iliacas para comparar la dismetría clínica completa de miembros inferiores residual tras la intervención.
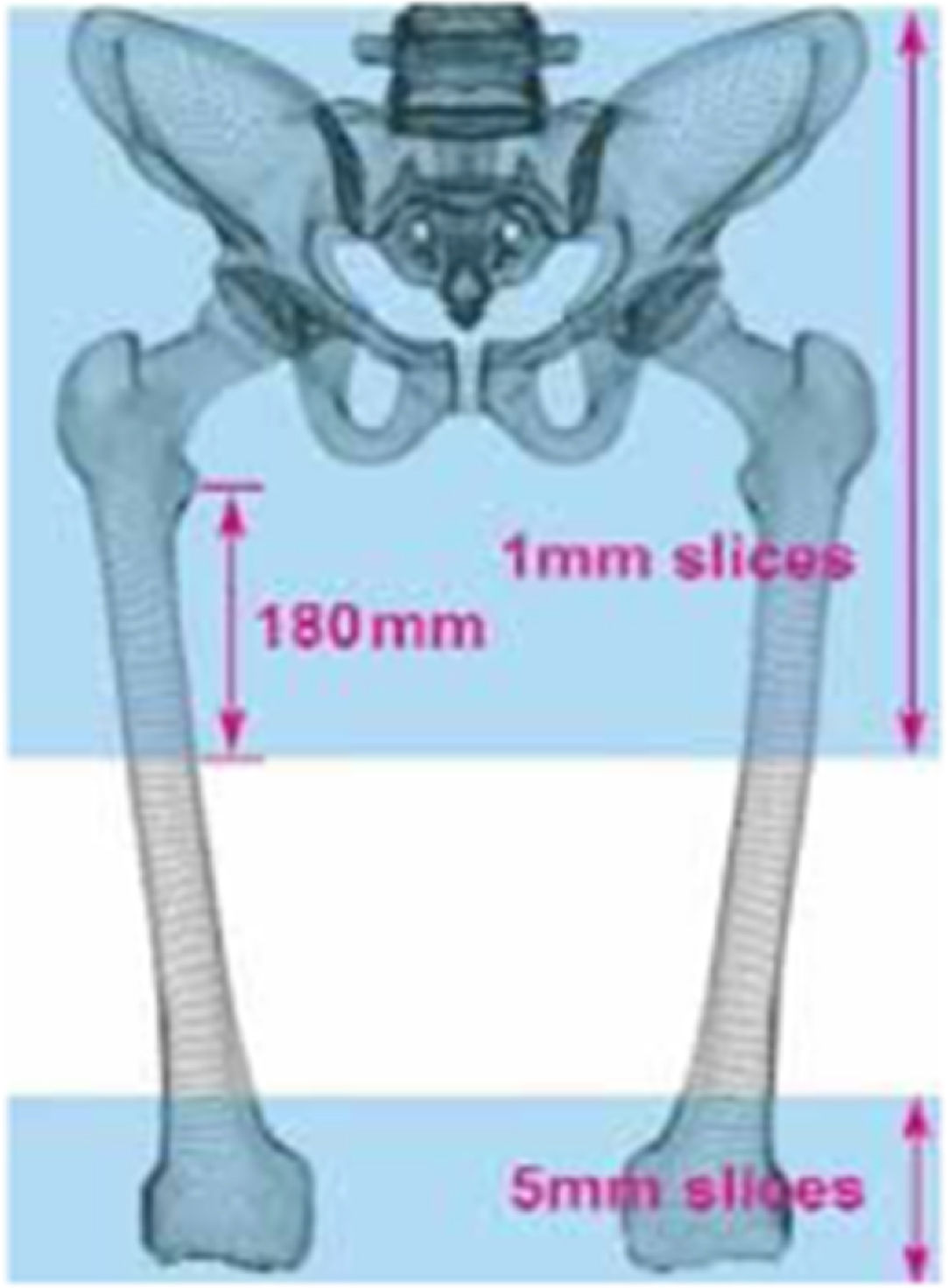
El estudio TAC preoperatorio sirve de base al software de Mako®3.0 (Stryker) para el diseño del plan quirúrgico, obteniendo la dismetría de ambas caderas, el offset y la versión femoral preoperatorios. Para ello, se realiza una TAC continua de dos regiones: 1)pelvis completa incluyendo 180mm de fémur proximal distal a los trocánteres menores, y 2)fémur distal, incluidos los epicóndilos, necesario para calcular la versión femoral (fig. 1).
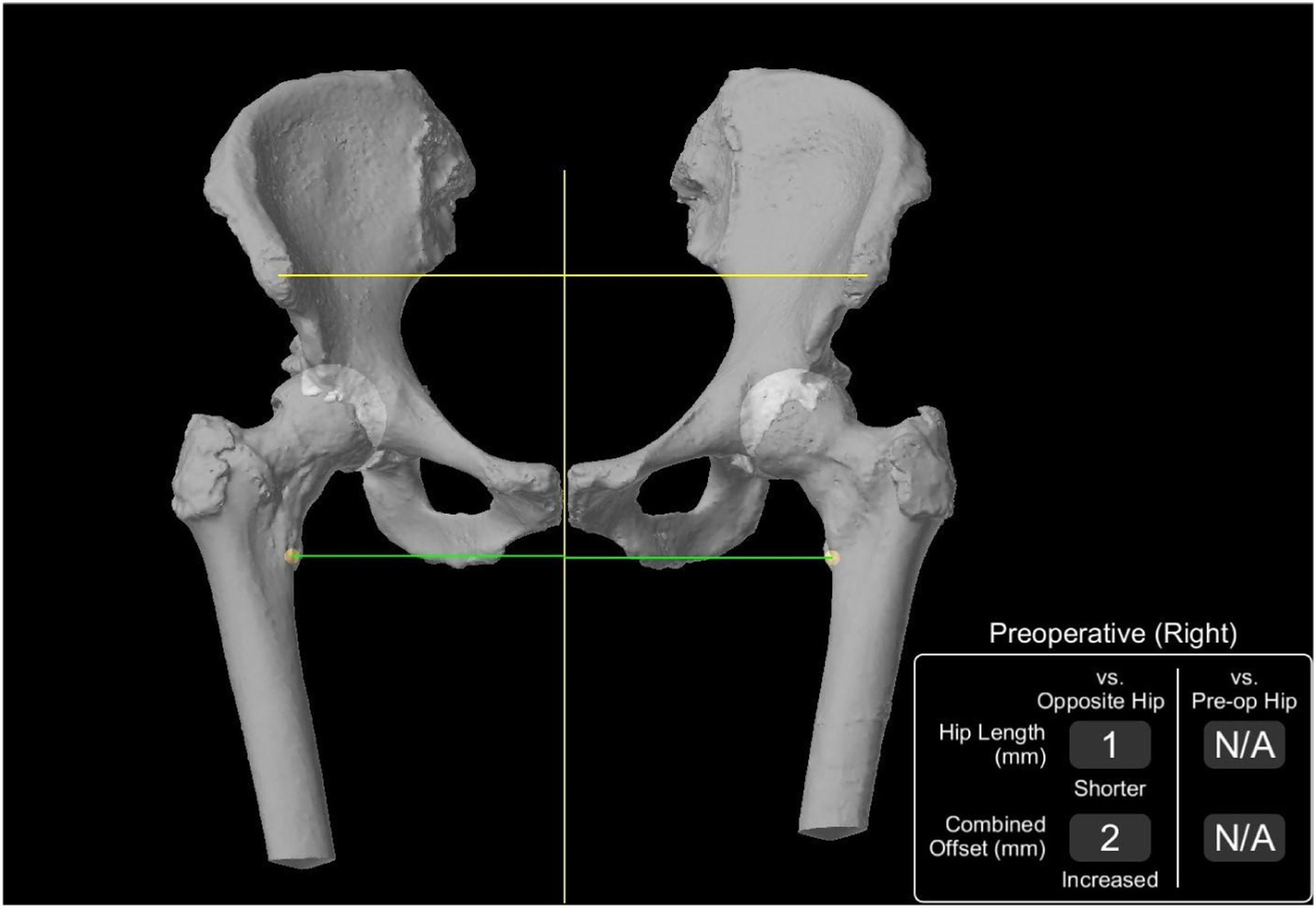
El sistema Mako® (Stryker) utiliza estos datos de la TAC para crear una planificación preoperatoria específica del paciente que permite la selección adecuada del tamaño de los componentes y el posicionamiento intraoperatorio preciso del vástago y el cotilo. Además, los modelos 3D de la pelvis y de las rodillas de los pacientes brindan información sobre la anatomía nativa, incluida la inclinación de la pelvis, la longitud de la articulación de la cadera y el offset combinado de la cadera. El sistema Mako® (Stryker) nos permite comparar estos datos pre y posquirúrgicos, así como con la cadera contralateral (fig. 2).
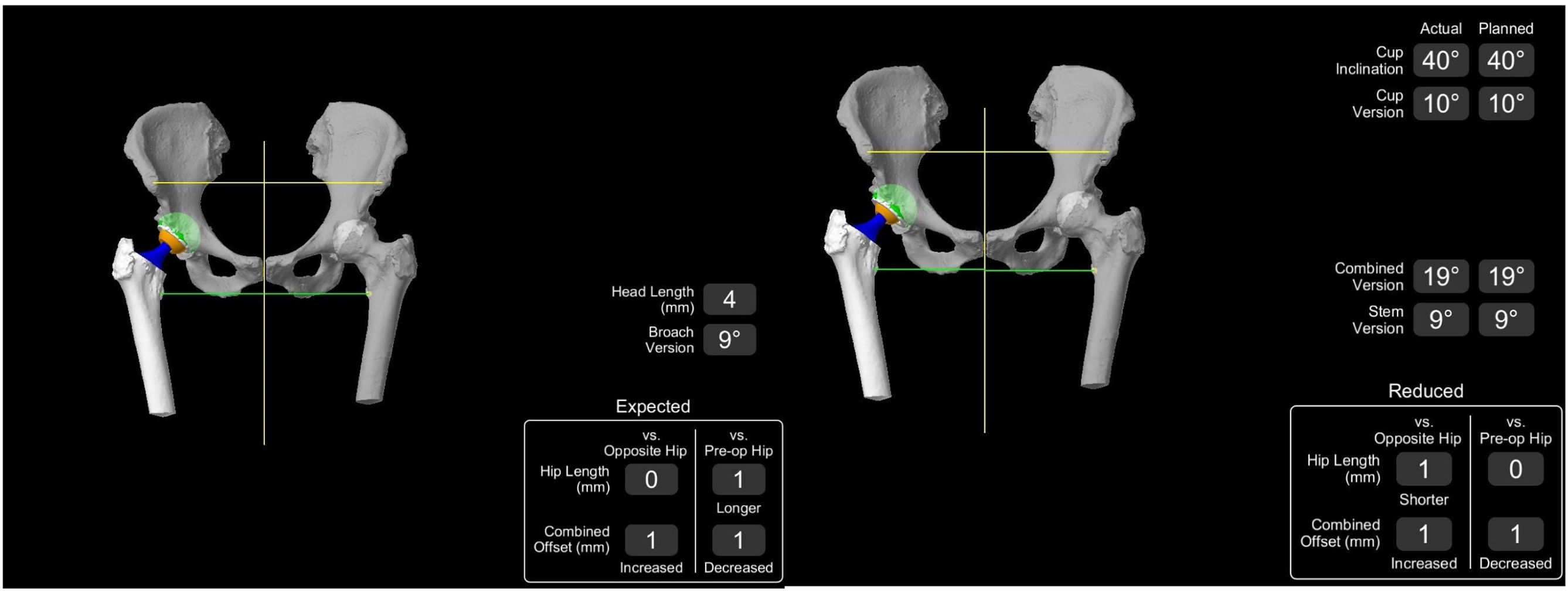
Tras la elección individualizada de los implantes en el plan quirúrgico, se obtienen datos de versión femoral del implante, ángulos de inclinación y anteversión acetabular, dismetría entre ambas caderas y offset posquirúrgicos, que posteriormente serán comprobados tras la implantación en el acto quirúrgico (fig. 3).
En la TAC posquirúrgica, valorada por un radiólogo del servicio de radiodiagnóstico de nuestro centro hospitalario especializado en imagen musculoesquelética, se analiza el ángulo de inclinación y anteversión acetabular, así como la correcta implantación del vástago femoral.
El nivel de funcionalidad del paciente ha sido recogido mediante la escala de Harris Modificada (modified Harris Hip Score [mHHS]) adaptada al castellano17, en la consulta preoperatoria y a los 4meses de la intervención, así como el índice de satisfacción con la intervención, valorado como muy satisfecho, satisfecho, poco satisfecho o muy insatisfecho.
En cuanto a los datos clínicos perioperatorios, se han cuantificado los días de ingreso hospitalario, el destino al alta de los pacientes, la pérdida de hemoglobina comparando los valores preoperatorios con los del primer análisis posquirúrgico, las posibles transfusiones requeridas y los valores de los drenajes en aquellos pacientes que requirieron su uso. Se han recogido las complicaciones durante el ingreso y en los primeros 4meses de seguimiento.
Los pacientes fueron valorados en la consulta a las 4semanas de la intervención, a los 2meses y a los 4meses posquirúrgicos, que es el seguimiento según el protocolo habitual de nuestro centro.
Técnica quirúrgicaEl plan preoperatorio es realizado tras el análisis de la TAC preoperatoria por el software Mako®3.0. Se hace una segunda planificación quirúrgica confirmatoria basada en radiografía simple calibrada mediante técnica clásica habitual, según Della Valle et al.18. Se consideraron como criterios de implantación los rangos de seguridad de 40±10° de inclinación acetabular y de 15±10° de anteversión acetabular, en concordancia con los rangos teóricos de las zonas de seguridad clásicas descritas por Lewinnek et al.9 para evitar la luxación protésica y en base a la experiencia de los cirujanos. Se busca una versión combinada final basada en la propuesta por Dorr et al.19 de 35° (rango, 20-50), ajustándose para paciente varón de 25°-35° y mujer de 30°-50° según software Mako® 3.0.
La cirugía es realizada por un único cirujano experimentado en artroplastia de cadera con el mismo cirujano ayudante, en decúbito lateral, bajo anestesia raquídea e hipotensiones controladas. Se utiliza el abordaje lateral Hardinge. Se implantan dos marcadores Mako siguiendo la técnica descrita por el sistema Mako®. El primer marcador, pélvico, se sitúa mediante 3pines en la pala iliaca. El segundo marcador, femoral, en la región trocantérica lateral, previo análisis del tamaño del espacio entre el hombro de la prótesis y la cortical lateral del trocánter, adaptando la dirección y la localización del marcador sin que este influya en el resto de la instrumentación, especialmente la preparación manual del canal femoral. No se ha variado la técnica quirúrgica habitual del centro hospitalario para la implantación de una prótesis total de cadera, añadiendo únicamente la asistencia por brazo robótico. El desarrollo de la técnica quirúrgica asistida por Mako® en todos los casos fue el flujo de trabajo avanzado o enhanced.
Se analizan intraoperatoriamente la versión femoral del implante, la inclinación y la anteversión del acetábulo, el offset global, la anteversión combinada y la diferencia de longitud entre ambas caderas mediante el sistema Mako®.
Se recogen los casos de replanificación intraoperatoria llevada a cabo por el asistente Mako® cuando los dos cirujanos no consideran apto el plan preoperatorio. Se analizan los tiempos intraoperatorios y las complicaciones, así como sus soluciones.
Análisis estadísticoEl análisis estadístico se realizó con el software IBM SPSS (versión 26; IBM, Armonk, NY, EE.UU.). Las variables cualitativas se presentan con su distribución de frecuencias y porcentajes y se han analizado empleando el test exacto de Fisher. Se presentan la media, las desviaciones estándar y los rangos para las variables continuas, que se analizaron mediante el test t de Student. Los datos de variables continuas que no mostraron una distribución normal se expresan con la mediana y los rangos intercuartílicos (RIC), y con la prueba U de Mann-Whitney para el análisis de significación estadística en estas variables. Consideramos como significativos valores de p<0,05.
ResultadosEl estudio descriptivo prospectivo no aleatorizado consta de 25 pacientes intervenidos en nuestro centro hospitalario entre junio y septiembre de 2021, con un seguimiento de 4meses, sin registrarse pérdidas durante el mismo.
Resultados epidemiológicosLa edad media fue de 67,2años, con un mínimo de 47 y un máximo de 88años, siendo el 56% varones. La edad media del grupo masculino fue de 63,9±10,2 y la del femenino, de 72,9±10,6años. La lateralidad es muy simétrica en la muestra, con un 52% de caderas intervenidas derechas.
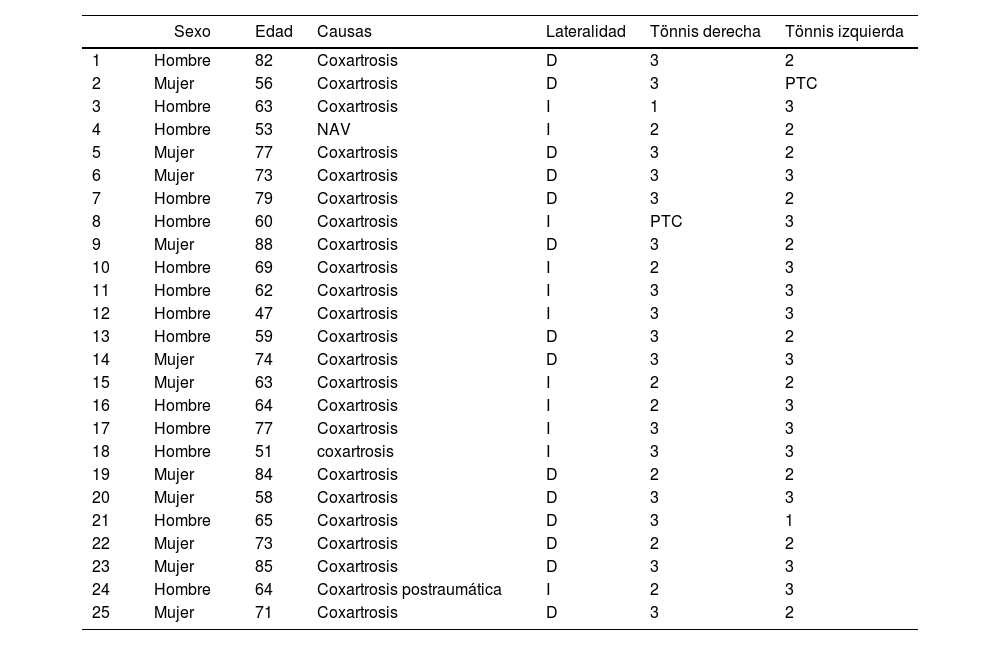
En cuanto al diagnóstico preoperatorio, el 88% (22 casos) corresponden a coxartrosis primaria, el 4% a coxartrosis postraumática, el 4% a secundaria a NAV y el 4% secundaria a choque femoroacetabular. El grado3 de coxartrosis según la escala radiográfica de Tönnis predomina en la serie con el 88% de los casos, correspondiendo el 12% a un grado2 (tabla 1).
Datos demográficos de los pacientes a estudio
| Sexo | Edad | Causas | Lateralidad | Tönnis derecha | Tönnis izquierda | |
|---|---|---|---|---|---|---|
| 1 | Hombre | 82 | Coxartrosis | D | 3 | 2 |
| 2 | Mujer | 56 | Coxartrosis | D | 3 | PTC |
| 3 | Hombre | 63 | Coxartrosis | I | 1 | 3 |
| 4 | Hombre | 53 | NAV | I | 2 | 2 |
| 5 | Mujer | 77 | Coxartrosis | D | 3 | 2 |
| 6 | Mujer | 73 | Coxartrosis | D | 3 | 3 |
| 7 | Hombre | 79 | Coxartrosis | D | 3 | 2 |
| 8 | Hombre | 60 | Coxartrosis | I | PTC | 3 |
| 9 | Mujer | 88 | Coxartrosis | D | 3 | 2 |
| 10 | Hombre | 69 | Coxartrosis | I | 2 | 3 |
| 11 | Hombre | 62 | Coxartrosis | I | 3 | 3 |
| 12 | Hombre | 47 | Coxartrosis | I | 3 | 3 |
| 13 | Hombre | 59 | Coxartrosis | D | 3 | 2 |
| 14 | Mujer | 74 | Coxartrosis | D | 3 | 3 |
| 15 | Mujer | 63 | Coxartrosis | I | 2 | 2 |
| 16 | Hombre | 64 | Coxartrosis | I | 2 | 3 |
| 17 | Hombre | 77 | Coxartrosis | I | 3 | 3 |
| 18 | Hombre | 51 | coxartrosis | I | 3 | 3 |
| 19 | Mujer | 84 | Coxartrosis | D | 2 | 2 |
| 20 | Mujer | 58 | Coxartrosis | D | 3 | 3 |
| 21 | Hombre | 65 | Coxartrosis | D | 3 | 1 |
| 22 | Mujer | 73 | Coxartrosis | D | 2 | 2 |
| 23 | Mujer | 85 | Coxartrosis | D | 3 | 3 |
| 24 | Hombre | 64 | Coxartrosis postraumática | I | 2 | 3 |
| 25 | Mujer | 71 | Coxartrosis | D | 3 | 2 |
Todas las cirugías fueron realizadas por el mismo equipo quirúrgico, siendo siempre el mismo cirujano principal, con el mismo primer ayudante. El desarrollo de la técnica quirúrgica asistida por Mako® en todos los casos fue el flujo de trabajo avanzado o enhanced.
El tiempo medio de cirugía fue de 116,9minutos (min 92, max 150). La media de tiempo de las cinco primeras intervenciones fue 122,6minutos, en contraposición con los 108,2minutos de media de las cinco últimas intervenciones, observándose un descenso de 14,4minutos, sin alcanzar repercusión estadística (p=0,38).
El plan preoperatorio llevado a cabo por el software Mako®3.0 es siempre supervisado por los dos cirujanos. En nuestra serie, solo en el 28% de los casos se mantuvo la planificación preoperatoria durante la intervención. En el 72% restante de las situaciones fue modificado intraoperatoriamente bajo supervisión de ambos cirujanos. El componente acetabular coincidió en el tamaño exacto en el 96% (24 de 25) de los casos y en +1 tamaño en el 4% restante. En cuanto al componente femoral, en el 60% (15 de 25) se implantó el tamaño planificado. El tamaño varió solo en ±1 tamaños con el planificado en el resto de los casos. El 56% (14 de 25) de los pacientes presentaron una correlación exacta entre la longitud del cuello femoral elegido en la planificación y la implantada en la cirugía.
Todas estas nuevas planificaciones intraoperatorias fueron llevadas a cabo por el asistente Mako® bajo la supervisión de ambos cirujanos, sin aumentar el tiempo preoperatorio. En aquellas cirugías en las que se modificó el plan inicial, el tiempo medio fue de 116,9±16,9, siendo en las que no se modificó de 114,8±15,9 (p=0,99) (tabla 2).
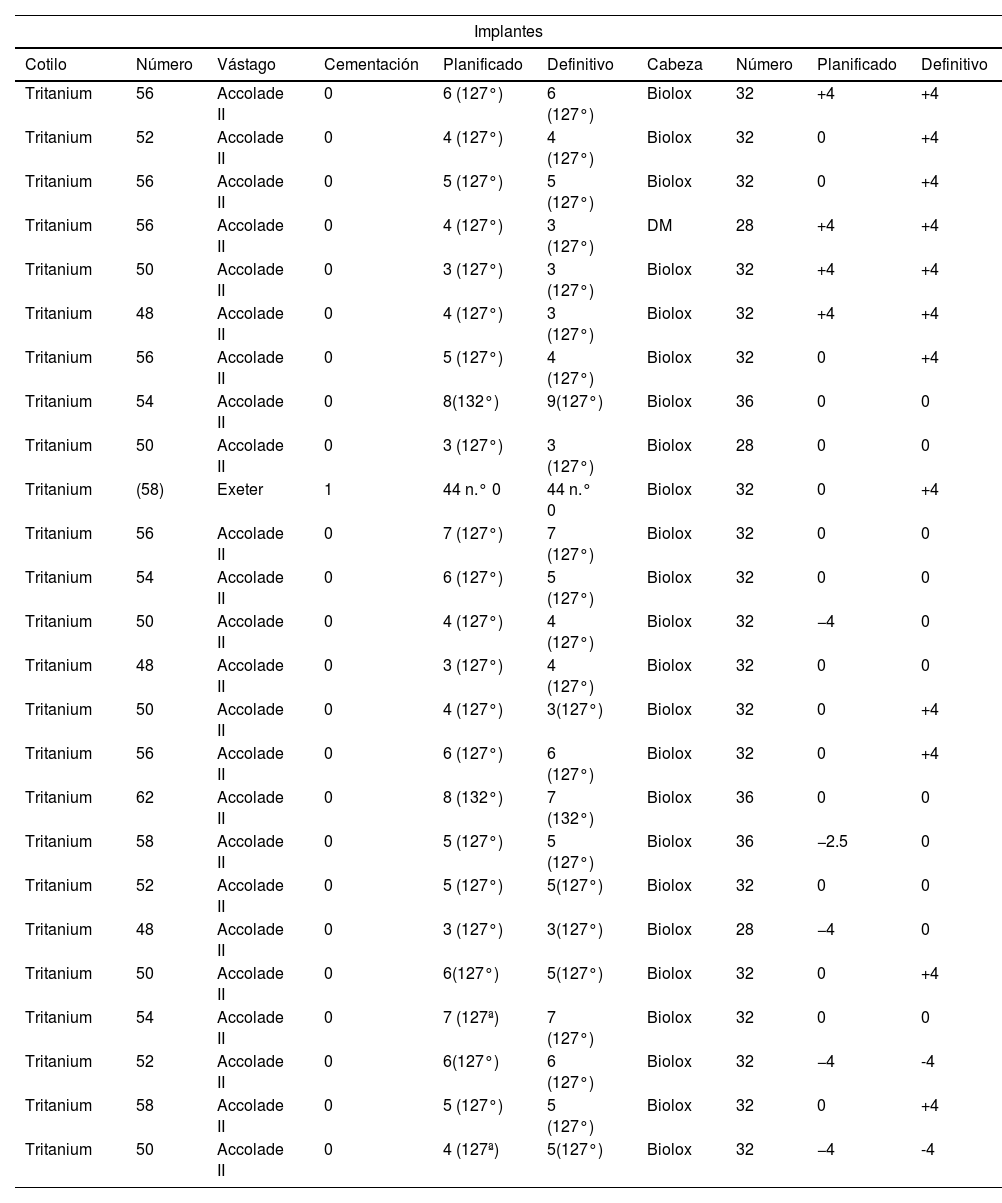
Todos los componentes acetabulares implantados fueron cotilos no cementados modelo Tritanium (Stryker) fijados mediante dos tornillos posterosuperiores. Todos los vástagos femorales implantados fueron vástagos no cementados modelo AccoladeII (Stryker) excepto un caso, que fue un vástago cementado modelo Exeter (Stryker) debido a la anatomía del paciente, siendo este el implante más satisfactorio para su correcta implantación. Los tamaños del componente acetabular más usados fueron 50mm (24%) y 56mm (24%). El tamaño más usado de vástago fue el5 (28%), seguido del3 (24%), con un ángulo cervicodiafisario de 127° en el 95,7%. El inserto utilizado fue siempre PET con ceja antiluxante (siguiendo el protocolo habitual de implantación de componente en nuestra unidad), y el componente cefálico, cerámica Biolox. Destaca el uso de cabezas de 32mm en el 69,6% de los casos. La longitud del cuello femoral fue de +4mm en el 48% (12 casos), 0mm en el 44% (11 casos) y −4mm en casos 2 (tabla 3).
Implantes planificados e implantes definitivos
| Implantes | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| Cotilo | Número | Vástago | Cementación | Planificado | Definitivo | Cabeza | Número | Planificado | Definitivo |
| Tritanium | 56 | Accolade II | 0 | 6 (127°) | 6 (127°) | Biolox | 32 | +4 | +4 |
| Tritanium | 52 | Accolade II | 0 | 4 (127°) | 4 (127°) | Biolox | 32 | 0 | +4 |
| Tritanium | 56 | Accolade II | 0 | 5 (127°) | 5 (127°) | Biolox | 32 | 0 | +4 |
| Tritanium | 56 | Accolade II | 0 | 4 (127°) | 3 (127°) | DM | 28 | +4 | +4 |
| Tritanium | 50 | Accolade II | 0 | 3 (127°) | 3 (127°) | Biolox | 32 | +4 | +4 |
| Tritanium | 48 | Accolade II | 0 | 4 (127°) | 3 (127°) | Biolox | 32 | +4 | +4 |
| Tritanium | 56 | Accolade II | 0 | 5 (127°) | 4 (127°) | Biolox | 32 | 0 | +4 |
| Tritanium | 54 | Accolade II | 0 | 8(132°) | 9(127°) | Biolox | 36 | 0 | 0 |
| Tritanium | 50 | Accolade II | 0 | 3 (127°) | 3 (127°) | Biolox | 28 | 0 | 0 |
| Tritanium | (58) | Exeter | 1 | 44 n.° 0 | 44 n.° 0 | Biolox | 32 | 0 | +4 |
| Tritanium | 56 | Accolade II | 0 | 7 (127°) | 7 (127°) | Biolox | 32 | 0 | 0 |
| Tritanium | 54 | Accolade II | 0 | 6 (127°) | 5 (127°) | Biolox | 32 | 0 | 0 |
| Tritanium | 50 | Accolade II | 0 | 4 (127°) | 4 (127°) | Biolox | 32 | −4 | 0 |
| Tritanium | 48 | Accolade II | 0 | 3 (127°) | 4 (127°) | Biolox | 32 | 0 | 0 |
| Tritanium | 50 | Accolade II | 0 | 4 (127°) | 3(127°) | Biolox | 32 | 0 | +4 |
| Tritanium | 56 | Accolade II | 0 | 6 (127°) | 6 (127°) | Biolox | 32 | 0 | +4 |
| Tritanium | 62 | Accolade II | 0 | 8 (132°) | 7 (132°) | Biolox | 36 | 0 | 0 |
| Tritanium | 58 | Accolade II | 0 | 5 (127°) | 5 (127°) | Biolox | 36 | −2.5 | 0 |
| Tritanium | 52 | Accolade II | 0 | 5 (127°) | 5(127°) | Biolox | 32 | 0 | 0 |
| Tritanium | 48 | Accolade II | 0 | 3 (127°) | 3(127°) | Biolox | 28 | −4 | 0 |
| Tritanium | 50 | Accolade II | 0 | 6(127°) | 5(127°) | Biolox | 32 | 0 | +4 |
| Tritanium | 54 | Accolade II | 0 | 7 (127ª) | 7 (127°) | Biolox | 32 | 0 | 0 |
| Tritanium | 52 | Accolade II | 0 | 6(127°) | 6 (127°) | Biolox | 32 | −4 | -4 |
| Tritanium | 58 | Accolade II | 0 | 5 (127°) | 5 (127°) | Biolox | 32 | 0 | +4 |
| Tritanium | 50 | Accolade II | 0 | 4 (127ª) | 5(127°) | Biolox | 32 | −4 | -4 |
En cuanto a las complicaciones intraoperatorias, se han producido 4 pérdidas de marcadores intraoperatorios (16% de los casos). De estas, 3 corresponden al marcador femoral y 1 al marcador acetabular. Las pérdidas de los marcadores se debieron a posibles errores en la colocación de los mismos, en relación con la curva de aprendizaje de los cirujanos, así como en el manejo técnico para incorporarlos en la técnica quirúrgica, siendo 2casos las pérdidas por manipulación indebida de los cirujanos. Destacar que estas cuatro pérdidas de marcador fueron en los 10primeros pacientes, sin registrarse pérdidas de registro en los 15 posteriores.
Se ha registrado también una fractura intraoperatoria, correspondiente a un caso de pérdida de marcador femoral, AG1 incompleta, sin afectación de la estabilidad del implante, que requirió sutura de refuerzo con Ethibond5.
Resultados de seguimiento hospitalarioEl tiempo de ingreso medio en planta fue 4,4días (min 3 y max 7), con un destino al alta a domicilio en todos los pacientes excepto en un caso que requirió un centro de estancia temporal por ausencia de soporte social.
Se ha registrado una disminución de hemoglobina posquirúrgica media de 3,08±1,08g/dl, requiriendo transfusión en el 12% de los casos, y siendo necesaria una única transfusión de dos concentrados de hematíes en todos los casos. La edad media de los pacientes que requirieron transfusión de hemoconcentrados fue de 74,5±6,6años, mientras que los pacientes que no requirieron transfusión tenían una edad media de 66,6±11,5años (p=0,20). Los pacientes transfundidos presentaban unos niveles de hemoglobina prequirúrgica de 13,5±1,3g/dl, frente a los 14,0±1,2g/dl de los pacientes no transfundidos (p=0,04), remarcando la importancia de una buena planificación médica preoperatoria.
En 3 casos (12% de los pacientes) se requirió un drenaje intraarticular posquirúrgico, uno de los pacientes debido a una FA anticoagulada, que contraindica el uso de ácido tranexámico, y en los otros dos casos se indicó por los cirujanos en base a criterios intraoperatorios. El drenaje se mantuvo un máximo de 48horas, con un drenaje medio de 210cc.
Se han producido 3 complicaciones médicas durante el ingreso, destacando un síndrome confusional con caída y fractura periprotésica AG1 no desplazada. Las otras dos fueron una alteración hidroelectrolítica y un caso de íleo paralítico posquirúrgico, resueltos con éxito gracias a la colaboración del servicio de medicina interna de nuestro centro.
Resultados funcionales del seguimiento en consultaEl seguimiento mínimo ha sido de 4meses en consultas, realizando consulta a las 4semanas posteriores al alta hospitalaria y a los 2 y 4meses de la intervención, con revisión clínica, radiológica y funcional.
No se encontraron complicaciones postoperatorias en los primeros 4meses posquirúrgicos, exceptuando la fractura periprotésica AG1 no desplazada ocurrida durante el ingreso hospitalario en el contexto de un síndrome confusional con caída, sin requerir tratamiento adicional.
La puntuación de Harris modificada preoperatoria fue de 41,6±13,3, mejorando hasta valores postoperatorios 74,6±9,7 a los 4meses. El índice de satisfacción referido por el paciente respecto a la intervención quirúrgica (valorado como muy satisfecho, satisfecho, poco satisfecho o muy insatisfecho con la intervención quirúrgica) fue alto (satisfecho) en el 100% de los pacientes, destacando un 28% que refieren muy alto índice de satisfacción con el procedimiento.
Resultados del estudio de imagenEl estudio radiográfico preoperatorio mediante TAC analizada con el sistema Mako® muestra una mediana de anteversión nativa femoral de 3° (rango −36°/17°). La diferencia de longitud de ambas caderas registrada por el sistema Mako® preoperatoria fue de 3,8±3,9mm, con un máximo de 12mm. La diferencia entre el offset de la cadera intervenida y el de la contralateral fue de 2±7,6mm, con un máximo de 20mm. El estudio preoperatorio radiográfico simple mediante Rx AP pelvis y axial de cadera muestra unos valores de dismetría de cadera (mediante el análisis comparativo de la distancia entre las crestas isquiáticas y el aspecto más medial del trocánter menor) de 3±5,5mm y un máximo de 11mm, no existiendo diferencias entre las mediciones Mako® y Rx simple (p=0,53).
Estos valores permiten realizar la planificación prequirúrgica individualizada de cada caso, con las posibles modificaciones intraoperatorias descritas previamente en función de los criterios técnicos observados por los cirujanos. El objetivo de posicionamiento de implantes son los rangos de seguridad de 40±10° de inclinación acetabular y de 15±10° de anteversión acetabular, en concordancia con los rangos teóricos de las zonas de seguridad descritas por Lewinnek et al., y una anteversión combinada propuesta por Dorr et al. de 37,67° (rango, 19-50). El objetivo es el mantenimiento del offset nativo para evitar modificar el brazo de palanca muscular. También se pretende eliminar al máximo la dismetría residual de cadera, excepto en casos de importante afectación degenerativa contralateral, donde se busca una dismetría posquirúrgica de en torno a 2-4mm superior en la cadera intervenida, con el fin de descender la contralateral en su cirugía de reemplazo posterior y lograr un equilibrio entre ambas.
El análisis del posicionamiento acetabular registrado con el sistema Mako® mostró 40,55±1,53 grados de inclinación (rango 39°-44°) y 12,2±3,6 grados de anteversión acetabular (rango 7°-21°). El estudio de imagen posquirúrgico realizado a los pacientes muestra valores de inclinación acetabular en radiografía de 41,2°±1,7° y de versión acetabular en TAC de 16±4,6. No se encontraron diferencias significativas entre los registros de valores acetabulares (p=0,59) entre el sistema Mako® y el estudio de imagen posquirúrgica (p=0,59 abducción y p=0,09 anteversión) (tabla 4). La versión combinada final en nuestra serie se sitúa en los límites inferiores del rango descrito por Dorr et al., con una media de 22,5±5,8 (min 19°, max 36°).
La discrepancia de longitud de cadera varía de valores preoperatorios de −3,91mm ±3,9mm (rango −12/+3mm) a 1,29mm ±1,96mm tras la cirugía registrados con Mako®. La variación de longitud de la cadera intervenida para conseguir una simetría fue de un aumento de longitud de cadera medio de 5,64±3,35mm. El estudio Rx simple demuestra una diferencia posquirúrgica entre ambas caderas de 0,5±3,08mm, sin encontrarse diferencias estadísticamente significativas entre registros radiográficos y los realizados por Mako® (p=0,53) (tabla 5).
Al comparar el objetivo de discrepancia de longitud de cadera entre la planificación preoperatoria y el resultado en Rx de control posquirúrgica (midiendo dicha variación radiográfica como la distancia entre la línea de unión de las crestas isquiáticas y el aspecto más medial del trocánter menor), observamos que en el 64% de los casos (16 de 25 pacientes) hay una concordancia menor de 2mm con el resultado planificado; 7 pacientes con una diferencia de entre 2-5mm respecto al plan inicial, y solo 2 casos superior a 5mm (concretamente de 5 y de 8mm). Así, en nuestra serie, la exactitud en la dismetría entre caderas fue del 96%, asumiendo una diferencia de 5mm respecto al plan preoperatorio, o del 64%, asumiendo una diferencia de 2mm respecto a lo planificado.
En el seguimiento posquirúrgico en consultas, mediante tele-Rx AP de MMII, se cuantifica la altura de las crestas iliacas para comparar la dismetría clínica completa de MMII residual tras la intervención. Se evidencia una dismetría media de MMII de 3,36±5,04mm, con un valor mínimo de −9mm, correspondientes a dos casos de pérdida de marcadores intraoperatorios.
El offset femoral nativo se mantuvo tras la cirugía con una diferencia pre y posquirúrgica de la cadera intervenida de 3,2±3,8mm, registrado con Mako® (rango −4/+10mm). La diferencia de offset prequirúrgico y posquirúrgico medido en radiografía simple fue de 2±7,6mm.
DiscusiónLa ATCaR Mako® permite una mayor precisión y exactitud en la implantación de los componentes sin aumentar las complicaciones tempranas. Para ello se requiere una planificación preoperatoria con TAC para restituir el centro de rotación de la cadera, el offset, la longitud final de la pierna y la correcta colocación de los implantes, maximizando el balance muscular, la estabilidad y la supervivencia del implante20. En la ATCm la planificación preoperatoria ofrece unas posibilidades limitadas comparadas con la cirugía robótica. Determinadas series publican resultados de supervivencia prometedores a 5años, con puntuaciones más altas en las escalas de valoración funcional y con un 89% menos de riesgo de colocación de implantes acetabulares en zonas no seguras de Lewinnek y un 79% menor riesgo en zona de Callanan, frente a la cirugía convencional de ATC21.
Tras el estudio de esta serie, la Unidad de Cadera del HCSC implementó el software Mako®4.0, que añade un análisis individualizado del equilibrio espinopélvico del paciente. Esto nos permite añadir a la planificación un análisis del balance articular final en función de los cambios dinámicos de orientación del acetábulo según el índice espinopélvico individual del paciente.
Esta correlación de la precisión intraoperatoria versus posquirúrgica en los implantes ha sido ya probada en distintos estudios14,22. Kanawade et al.22 registran una precisión medida mediante TAC postoperatorio del 88% en la inclinación, del 84% en la anteversión y del 81,5% en el centro de rotación del cotilo respecto a los valores planificados y observados intraoperatoriamente, en pacientes intervenidos con instrumentación robótica.
El análisis del posicionamiento acetabular registrado en nuestra serie con el sistema Mako® fue de 40,55±1,53 grados de inclinación y 12,2±3,6 grados de anteversión acetabular, logrando el objetivo de posicionamiento de implantes en los rangos de seguridad descritos por Lewinnek et al.9 en todos los pacientes, y una anteversión combinada en nuestra serie situada en los límites inferiores del rango descrito por Dorr et al.19, con una media de 22,5±5,8 (min 19°, max 36°). En el análisis del posicionamiento acetabular planificado, dentro del modelo teórico de seguridad de Lewinek y Dorr, hemos encontrado que todos nuestros pacientes (25/25) tenían los implantes dentro del rango, lo que demuestra una exactitud máxima de la técnica. No encontramos ningún paciente fuera del rango planificado con un margen de ±4 grados, por lo que la repetibilidad del resultado también fue óptima, y, por tanto, de una precisión máxima.
Nuestra serie presenta un alargamiento medio de 5,64±3,35mm con el objetivo de conseguir una dismetría mínima tras la intervención, con unos valores medios de dismetría de cadera de 1,29±1,96mm tras la cirugía registrados con sistema Mako®. Cabe destacar que en casos de afectación degenerativa contralateral, los autores del presente estudio prefirieron buscar una dismetría posquirúrgica de en torno a 2-4mm superior en la cadera intervenida, con el fin de descender la contralateral en su cirugía de sustitución posterior y lograr un equilibrio entre ambas.
Al comparar el objetivo de discrepancia de longitud de cadera, entre la planificación preoperatoria y el resultado en Rx de control posquirúrgica (midiendo dicha variación radiográfica como la distancia entre la línea de unión de las crestas isquiáticas y el aspecto más medial del trocánter menor), observamos que en el 64% de los casos (16 de 25 pacientes) hay una concordancia de menos de 2mm con respecto al resultado planificado, con 7 pacientes con una diferencia de entre 2-5mm respecto al plan inicial, y solo 2 casos superior a 5mm (concretamente de 5 y de 8mm). Ello demuestra una exactitud del 64% de la técnica para dismetría de cadera respecto a lo planificado, con un error de 2mm y una exactitud del 95% si consideramos un margen de error de 5mm en el resultado final respecto al planificado.
Kayani et al.23 en 2019 compararon postoperatoriamente la precisión de los implantes entre pacientes intervenidos con técnica manual y asistencia robótica. La precisión fue superior de manera estadísticamente significativa (p=0,001) en el grupo de robótica para la inclinación, la anteversión y el centro de rotación, así como para la colocación dentro de las zonas de seguridad de Lewinnek (p=0,02) y de Callanan (p=0,01) respecto al grupo manual. Los trabajos y las revisiones de ATCaR han refrendado la precisión de la planificación intraoperatoria con las mediciones postoperatorias de los implantes, situándose por encima de la técnica tradicional11,14,22, en la que hasta el 50% de los implantes pueden encontrarse fuera de las zonas de seguridad de Lewinnek10,24,25.
En nuestra serie, el offset femoral nativo se mantuvo tras la cirugía con una diferencia pre y posquirúrgica de la cadera intervenida de 3,2±3,8mm, registrado con Mako® (rango −4/+10mm). Los beneficios de la restauración del desplazamiento femoral durante la artroplastia total de cadera deberían ser la reducción del desgaste de las superficies de apoyo, el aflojamiento del implante y las tasas de luxación, por lo que en nuestra serie se busca modificar lo mínimo posible el offset nativo26. Algunos estudios han puesto de manifiesto la importancia tanto del centro de rotación como del offset en los resultados postoperatorios. Diferencias >5mm del centro de rotación respecto a su posición anatómica se asocian a una mayor tasa de aflojamiento y desgaste del polietileno27. El offset influye en la marcha y en la estabilidad, y su disminución se asocia a alteraciones de la movilidad y cojera28. Mahmood et al.29 publicaron en 2016 una revisión de 222 pacientes intervenidos de prótesis total de cadera, y en el grupo de pacientes con una disminución del offset >5mm se observaron de manera estadísticamente significativa peores resultados funcionales, de la marcha y del mecanismo abductor de la cadera. Rösler y Perka30 describieron también alteraciones en la marcha con la movilización craneal del centro de rotación, mientras con alteraciones horizontales del mismo o discrepancia de longitud de los miembros menores a 1cm no apreciaron afectación de la deambulación. Nuestra serie presenta una variación media del offset de 3,2mm, en el rango de seguridad según las publicaciones previas.
En su serie, Li et al.31 evaluaron la mejora de ATCaR con respecto a la restauración de la longitud del miembro inferior. No hubo diferencias significativas en la discrepancia de longitud de las piernas postoperatorias entre los grupos convencional y robótica (p=0,445), pero el 23% de casos del grupo convencional tenían una discrepancia en la longitud de las piernas de más de 5mm, frente al 9,7% en el grupo de la cirugía robótica, por lo que concluyen que existe un beneficio en la restauración de la longitud del miembro inferior mediante cirugía robótica asistida. En la misma línea, Emara et al.11, en su metaanálisis comparando la artroplastia robótica con la convencional, mostraron una menor diferencia tanto en el offset como en la discrepancia de longitud posquirúrgica con el planificado y con el contralateral de la cadera nativa a favor del grupo de robótica.
La ventaja de la re-planificación intraoperatoria de Mako® nos permitió, en el 72% de los casos de nuestra serie, mejorar la exactitud de la colocación de los implantes y el resultado final, cuando las características del paciente no permiten realizar el plan prequirúrgico. Dichas modificaciones intraoperatorias se realizaron con el objetivo de alcanzar los valores propuestos en el plan preoperatorio en los casos en los que la evolución de la cirugía no permitía cumplir el plan diseñado, permitiendo a los cirujanos rediseñar el plan prequirúrgico de manera intraoperatoria sin suponer un aumento en el tiempo quirúrgico. En todos los casos de nuestra serie, la variación ha sido de ±1 tamaño respecto al planificado cuando se ha introducido un cambio durante la cirugía. Como ventaja del sistema Mako® destaca la capacidad de replanificación intraoperatoria de los valores finales de posicionamiento, offset y dismetría, al modificar los tamaños de los implantes.
En nuestra serie, todas las cirugías fueron realizadas por el mismo equipo quirúrgico, siendo siempre el mismo cirujano principal, con el mismo primer ayudante, destacando la disminución del tiempo quirúrgico en 14minutos de los primeros cinco pacientes a los últimos cinco casos. El tiempo medio de cirugía de nuestra serie fue de 116,9minutos (min 92, max 150). El tiempo quirúrgico medio para realizar una artroplastia de cadera convencional se sitúa entre 50 y 120minutos en la mayoría de las series32,33, siendo mayor para el abordaje anterior34,35. La media de tiempo de las cinco primeras intervenciones fue 122,6minutos, en contraposición con los 108,2minutos de media de las cinco últimas intervenciones. Los trabajos publicados de artroplastia de cadera robótica muestran una disminución del tiempo quirúrgico en función de la curva de aprendizaje tras los primeros 12-14casos11,23,36,37, disminuyendo el tiempo quirúrgico medio de los 123minutos a una media entre 50 y 90minutos en los últimos pacientes intervenidos en dichas series. Cabe destacar que en todos los casos de nuestra serie se ha usado el flujo de trabajo avanzado o enhanced. Esta modalidad de trabajo permite mejorar las medidas de la versión femoral, la altura del corte cervical y la longitud final de manera más exacta, con un ligero aumento del tiempo de cirugía. Es importante mantener el tiempo quirúrgico dentro de este rango, ya que cirugías más largas han demostrado un aumento de las complicaciones postoperatorias38.
En cuanto a las complicaciones intraoperatorias, destacan cuatro pérdidas de marcadores intraoperatorios, similar a la serie de Kong et al.36, donde evidencian errores técnicos en la curva de aprendizaje: pérdida de los registros, fresado repetitivo e implantación dificultosa del cotilo. Al igual que en la serie de Kong et al.36, nuestros errores técnicos iniciales explican los valores atípicos del tiempo quirúrgico, que no se han registrado después de los diez primeros casos, con la consiguiente mejora de los tiempos quirúrgicos36.
La aparición de una fractura intraoperatoria femoral AG1 está en línea con las series previas publicadas. En la serie de Perets et al.39 se registraron 1,9% fracturas del trocánter mayor y 1,9% fracturas del calcar. Todas las fracturas fueron diagnosticadas y tratadas intraoperatoriamente utilizando métodos estándar. Los sistemas semiactivos (como Mako®) cuentan con el control último del cirujano, por lo que las tasas de complicaciones relacionadas con fracturas intraoperatorias y lesión de tejidos blandos son escasas, como se refleja en la revisión sistemática y metaanálisis de Ahmed K. Emara et al.11 sobre artroplastia de cadera asistida por brazo robótico versus cirugía manual en 2021. Otras grandes series publicadas, como la de Schwartz et al.40, en la que incluyen 1.318 intervenidos mediante artroplastia total de cadera convencional, evidencian 39 fracturas intraoperatorias (3%), 17 de ellas proximales (12 incompletas), como el caso de nuestra serie. Nuestra fractura estuvo en relación con la posición de un tornillo trocantérico marcador en un fémur pequeño y osteoporótico.
El desarrollo de la cirugía asistida por robot en artroplastia de cadera y los nuevos protocolos fast track han permitido, entre otras ventajas, disminuir el tiempo de estancia hospitalaria. El estudio de 2019 de Molko et al.41 tiene una estancia media hospitalaria en 141 hospitales españoles de 5,7días, 1,5 veces inferior a lo publicado por el SNS (7,2días) cuatro años antes. La estancia media en nuestra serie fue de 4,4días14,37. Este resultado, a pesar de mejorar lo publicado en los últimos registros españoles, se explica debido a la edad media de la serie, de 67,2años (min 47, max 88), con estancias superiores en los pacientes de más edad. Concretamente, la media edad de los tres pacientes de más estancia fue de 76,6años, con una estancia máxima en el paciente de 88años, que requirió transfusiones sanguíneas por anemización. La reciente implantación de un servicio de hospitalización a domicilio y la disminución en la edad media de los pacientes nos acercan a los datos de Sawhney et al.42 en su estudio sobre el impacto de la cirugía navegada en la duración de la estancia hospitalaria en Canadá. Sus resultados son estadísticamente significativos en la reducción de la estancia hospitalaria en los pacientes sometidos a una artroplastia total de cadera navegada (2,7días/2020) en comparación con los pacientes intervenidos mediante cirugía no navegada (4,8días/2017-2018).
La transfusión de hemoderivados predispone a un mayor riesgo de eventos cardiopulmonares, reacciones de transfusión, aumento del riesgo de infección (transfusiones alogénicas) y de costes, siendo a su vez uno de los principales factores limitantes en la estancia hospitalaria. En nuestra serie, todos los pacientes excepto uno (FA anticoagulada) recibieron ácido tranexámico de forma intraoperatoria. Se registró una disminución de hemoglobina postoperatoria de 3,08±1,08g/dl, con una media de 11,68g/dl a las 24horas de la cirugía. Nuestros resultados son similares a los publicados previamente por Yong-Cheol Lee et al.43, que cifran la pérdida sanguínea tras el uso de ácido tranexámico en la artroplastia total de cadera a las 24h de 10,9g/dlHb. Tres pacientes de nuestra serie requirieron transfusión sanguínea (12% del total) en las primeras 48horas tras la intervención, datos muy similares a las series de Vijay et al.44, del 16%, de Malhotra et al.45, del 24%, y de Niskanen et al.46, del 17% y del 26% respectivamente.
En el postoperatorio inmediato se ha registrado una fractura periprotésica AG1 no desplazada en el contexto de un síndrome confusional con caída durante el ingreso que no requirió tratamiento quirúrgico.
La evaluación funcional ha sido realizada a los 4meses de la cirugía utilizando la escala de Harris modificada adaptada al español17. Kızkapan et al.47, en su trabajo sobre la correlación existente entre la HHS, la mHHS y la Oxford Hip Score (OHS), concluyen que existe una correlación muy fuerte (p=0,0000) entre la HHS y la mHHS, pudiendo utilizarse de forma indistinta en los diferentes estudios, existiendo la ventaja de que la mHHS valora únicamente la funcionalidad del paciente y no la deformidad y el rango de movimiento. En nuestra serie, la puntuación mHHS preoperatoria fue de 41,6±13,3, mejorando hasta valores postoperatorios 74,6±9,7 a los 4meses y mostrando una mejoría media de la serie de 33 puntos. Grandes series previas publicadas, como la holandesa de Philip J. van der Wees et al48, que recogen a 2.089 pacientes sometidos a ATC manual, con una edad media similar a la nuestra (61,4años), la puntuación de la escala Harris modificada a los 4meses es de 78,3±14,5, en concordancia con nuestro registro posquirúrgico de 74,6±9,7.
Nathan Ng et al.11 compararon los resultados funcionales mediante un metaanálisis de ATCaR frente a ATCm. En general, hubo una mejora de 41,3-44,1 puntos en HHS en el grupo asistido por robot, mientras que en el grupo manual hubo una mejora de 37,4-47,6 puntos en la HHS. El metaanálisis de los datos de los resultados funcionales demostró que la ATCaR presenta una puntuación HHS significativamente mejor que ATCm en el corto y medio plazo (diferencia 3,05 [IC95%: 0,46-5,64]; p=0,02). Sin embargo, otros autores, como Kong et al.36, mediante un estudio retrospectivo de cohortes comparando la experiencia de un solo cirujano en artroplastia total de cadera manual versus ATCaR, no encontraron diferencias estadísticamente significativas en cuanto a la puntuación en la escala HHS en el posqx inmediato entre los diferentes grupos estudiados. Las nuevas series que publican ATCaR de Xiangpeng Kong en 202036 marcan datos de HHS a 3-4meses de 82,64 [72-91] y 83,35 [64-93] en los diferentes grupos estudiados.
Nuestros resultados clínicos y funcionales a los 4meses de los primeros 25 casos de ATCaR son equiparables a los de otras series de similares características, tanto en ATCaR como en ATCm. Dado el tiempo de seguimiento de nuestra serie, como los de la mayoría publicados, no se pretende valorar ni el resultado clínico a medio y a largo plazo, ni la supervivencia del implante, ni la aparición de complicaciones tardías. Existe una limitación en la valoración de los resultados publicados en la literatura por la heterogeneidad de las muestras de pacientes en lo relativo a los diferentes sistemas de cirugía robótica utilizados. Para este estudio se empleó la versión Mako®3.0. Este software permite una medición y una planificación estáticas para la posición de los componentes protésicos. Ya está introducida en nuestro hospital la versión del software 4.0, que incluyen mediciones dinámicas que permiten valorar la cinemática real de la cadera teniendo en cuenta la movilidad espinopélvica. Esto nos permite ya calcular de forma individualizada las áreas de seguridad de cada cadera, mejorando de forma teórica la seguridad del procedimiento. Tenemos por tanto limitación en estos primeros 25 pacientes de nuestra serie. El software robótico evoluciona a gran velocidad y se incorpora en la práctica con nuevas prestaciones quirúrgicas en muy poco tiempo, lo que hace todavía más difícil la comparación entre series de pacientes, incluso del mismo centro hospitalario.
Limitaciones del estudioSe trata de una serie de 25 pacientes con un tiempo de seguimiento de 4meses. Se analizan los primeros casos de nuestra Unidad de Cadera tras implementar el sistema Mako®. El estudio puede infraestimar los resultados debido la curva de aprendizaje necesaria para el uso y la integración del sistema, pero, a su vez, el carácter descriptivo prospectivo nos permite el análisis de dicha curva tras la incorporación de la cirugía asistida robótica. El tiempo de seguimiento es limitado debido a considerarse un estudio de resultados preliminares, continuando en el tiempo tras la publicación de estos datos. Tras el estudio de esta serie, la Unidad de Cadera del HCSC implementó el software Mako®4.0, que añade un análisis individualizado del equilibrio espinopélvico del paciente. Esto nos permite añadir a la planificación un análisis del balance articular final en función de los cambios dinámicos de orientación del acetábulo según el índice espinopélvico individual del paciente. Se recomienda realizar un estudio comparativo con la técnica manual a más largo plazo teniendo en cuenta la dificultad por posibles sesgos entre cirujanos.
ConclusionesLa ATCaR consigue una elevada exactitud y una alta reproducibilidad en el posicionamiento de los implantes y la dismetría de cadera posquirúrgica, sin aumentar las complicaciones asociadas a la técnica. El tiempo de cirugía, las complicaciones y los resultados funcionales a corto plazo son comparables con los de la técnica convencional publicados en grandes series previas. Se necesitan estudios con seguimiento largo para la evaluación correcta de los nuevos sistemas de cirugía asistida por robot y el impacto en la supervivencia del implante.
Nivel de evidenciaNivel de evidencia IV.
Conflicto de interesesUno o más de los autores de este trabajo han declarado posibles conflictos de intereses, que pueden incluir la recepción de pagos, directos o indirectos, apoyo institucional o relacionado con una entidad del campo biomédico.