REVISTA DE ORTOPEDIA Y TRAUMATOLOGÍA
Volumen 42, pp 295-302
© 1996 EDITORIAL GARSI
Prótesis total de rodilla tras osteotomía valguizante tibial
J. SARASQUETE REIRIZ, F. CELAYA IBÁÑEZ, M. JORDÁN SALES, F. CLEMENTE ARMENDÁRIZ y J. HERNÁNDEZ REMÓN
Servicio de Cirugía Ortopédica y Traumatología. (Dr. E. Cáceres Palou.) Hospital de la Santa Creu i Sant Pau. Barcelona.
RESUMEN: Se ha llevado a cabo un estudio retrospectivo de 44 prótesis totales de rodilla (PTR) realizadas entre Mayo de 1984 y Septiembre de 1994 a 41 pacientes intervenidos previamente de una osteotomía tibial valguizante (OTV). Los resultados fueron comparados con un grupo control de 44 pacientes con PTR primaria similares en cuanto a edad, sexo, seguimiento y tipo de prótesis. El seguimiento medio fue de 64,5 meses. Según la escala de la Knee Society, los pacientes con osteotomía previa presentaron una valoración clínica de la rodilla de 82 puntos y una valoración funcional de 77 puntos. Estos resultados fueron superiores en el grupo control: 86 (p = 0,005) y 83 (p = 0,003), respectivamente. El 29,5% de los pacientes presentaron un resultado regular o malo o precisaron una revisión de su artroplastia, siendo superior a lo sucedido en el grupo control (p = 0,01). Las dificultades técnicas fueron mayores en el grupo con osteotomía previa (p = 0,01). Las osteotomías complejas tipo Maquet o combinada Coventry-Maquet tuvieron peores resultados que la osteotomía tipo Coventry (p = 0,0009). El análisis de supervivencia ha demostrado una diferencia significativa entre ambos grupos, con una mediana de 96 meses en el grupo de OTV. El resultado de la PTR de pacientes con OTV previa se relacionó con el tipo de osteotomía, rodillas multioperadas y/o cirugías asociadas de la rodilla.
PALABRAS CLAVE: Rodilla. Osteotomía. Prótesis total de rodilla.
TOTAL KNEE ARTHROPLASTY AFTER VALGUS HIGH TIBIAL OSTEOTOMY
ABSTRACT: A retrospective study was made of total knee arthroplasties (TKA) carried out between May 1984 and September 1994 in 41 patients treated surgically by valgus high tibial osteotomy (VHTO). The results were compared to those obtained in a control group of 44 patients with primary TKA matched for age, sex, follow-up time and type of prosthesis. The mean follow-up was 64.5 months. According to the Knee Society scale, patients with previous osteotomy had a clinical knee score of 82 points and a functional score of 77 points. These results were superior to those of the control group: 86 points (p = 0.005) and 83 points (p = 0.03), respectively. Thirty percent (29.5%) of the patients had fair or poor results, or required review of the arthroplasty, which was better than the results of the control group (p = 0.01). The group with previous osteotomy had more technical difficulties (p = 0.01). Complex osteotomies Maquet or combined Coventry-Maquet type produced worse results than Coventry type osteotomy (p = 0.0009). Survival analysis showed a significant difference between groups, average survival being 96 months in the VHTO group. The results of TKA in patients with previous VHTO were related with the type of osteotomy, multiple operations and/or surgery associated with the knee.
KEY WORDS: Knee. Osteotomy. Total knee prosthesis.
Fue Jackson21 en 1958 quien introdujo la osteotomía proximal de la tibia como tratamiento de la artrosis monocompartimental de la rodilla. Posteriormente, Coventry10 describió un porcentaje elevado de buenos resultados con dicha técnica quirúrgica si se realizaba una indicación correcta y una técnica adecuada.
En la actualidad la osteotomía tibial valguizante (OTV) continúa siendo un tratamiento aceptado y válido para la artrosis femorotibial interna con desviación en varo del eje mecánico de la extremidad realizada en pacientes jóvenes y activos y en fases iniciales de la enfermedad.4,7,9,11,14 Sin embargo, un porcentaje importante de estos pacientes precisarán en un futuro una sustitución protésica de su rodilla debido a la progresión del cuadro degenerativo y al dolor incapacitante.19
Durante estos últimos años diferentes autores han analizado la repercusión que la osteotomía tibial puede determinar en el resultado final de la artroplastia de rodilla.1,13,22,24,29,30,34 El objetivo de este trabajo es presentar nuestra experiencia en prótesis total de rodilla (PTR) en pacientes a los que previamente se había realizado una OTV, destacando las dificultades técnicas y tratando de determinar los factores que han influido en el resultado de la artroplastia.
Material y Método
Durante el período entre Mayo de 1984 y Septiembre de 1994 fueron implantadas en nuestro hospital 44 prótesis totales de rodilla a 41 pacientes a los que previamente se le había realizado una OTV. Se han podido incluir en el presente estudio a todos los pacientes de la serie, incluyendo igualmente los siete que ya habían sido sometidos a una cirugía de revisión de su rodilla. Se trataba de 12 hombres y 29 mujeres con una edad media en el momento de la osteotomía de 64 años (mínimo: 48 y máximo: 70 años). El intervalo medio de tiempo entre la osteotomía y la artroplastia fue de 61 meses (mínimo: 12 y máximo: 96 meses). La edad media en el momento de la artroplastia fue de 70 años (mínimo: 56 y máximo: 77 años). El tiempo de seguimiento mínimo fue de 24 meses, con un promedio de 64,5 (mínimo: 24 y máximo: 110 meses). En relación con el tipo de osteotomía, en 36 casos se había realizado una cuña de sustracción externa tipo Coventry,10 32 de las cuales fueron fijadas con yeso y cuatro con fijación interna. En cuatro casos se realizó una osteotomía en cúpula tipo Maquet27 estabilizada con fijador externo. En los cuatro casos restantes se había asociado a la cuña de sustracción externa un adelantamiento de la tuberosidad tibial tipo Coventry-Maquet.6 Diez pacientes han sido sometidos a otro tipo de cirugía en su rodilla en una fase previa o bien asociada a la osteotomía y constituyen el grupo de rodillas multioperadas. Previamente a la osteotomía, en dos pacientes se realizó una patelectomía, en un caso una intervención de Magnuson26y dos pacientes habían sido sometidos a una meniscectomía abierta. Asociada a la osteotomía, en tres casos se realizó una patelectomía, en un caso una patelectomía y una intervención de Magnuson y en otro caso una osteotomía femoral simultánea.3
Con respecto al tipo de artroplastia, en 36 rodillas se utilizó una prótesis no constreñida con técnica no cementada: 13 tipo PCA, seis Miller-Galante y 17 prótesis LCS (Low Contact Stress) (Fig. 1). En las ocho rodillas restantes se utilizó una prótesis estabilizada posterior tipo Insall Burstein II con técnica cementada.
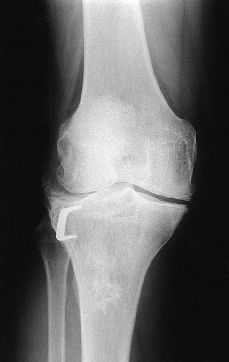
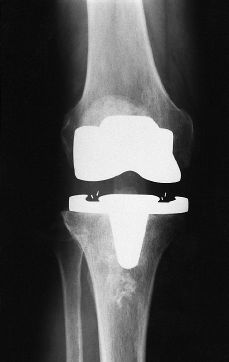
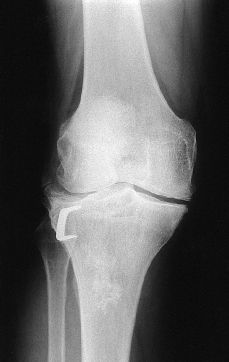
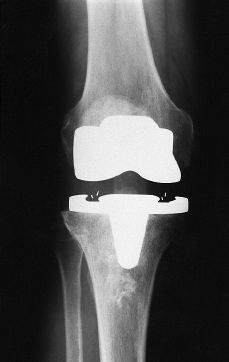
A
B
Figura 1. A: Progresión de la artrosis de rodilla en paciente de 56 años tras osteotomía tibial valguizante. B: Radiografía tras implantación de prótesis tipo New Jersey.
Hemos comparado los resultados con un grupo control de 44 pacientes que habían sido intervenidos durante el mismo período de tiempo de una ATR primaria, entendiendo como tal la artroplastia realizada sobre una rodilla que no había sido sometida previamente a ningún otro tipo de cirugía.
Se ha realizado un análisis estadístico de la serie mediante pruebas paramétricas («t» de Student) y no paramétricas (Chi cuadrado, test de Fisher y Kruskal-Wallis), comparando ambos grupos, el grupo estudio y el grupo control, en función de edad, sexo, tiempo de seguimiento, tipo de prótesis y modo de fijación (cementadas/no cementadas). Varios parámetros clínicos y radiológicos fueron relacionados con el resultado final tratando de determinar su posible significancia estadística (* = 0,05). Finalmente hemos realizado un análisis de supervivencia con el método Kaplan-Meier y el estudio comparativo Log-Rank test entre ambos grupos. Para llevar a cabo este análisis hemos seguido los criterios de Scuderi y cols.33
Evaluación clínica
Para la valoración clínica de los pacientes se ha utilizado la escala de la Knee Society.18 Este sistema subdivide los resultados de la valoración clínica de la rodilla y la valoración funcional de los pacientes. Se intenta de esta manera eliminar el sesgo derivado de la influencia de un problema médico general en la valoración final de la rodilla. En este sistema los pacientes son estratificados en tres categorías, dependiendo del estado musculoesquelético general. Hemos considerado los resultados clínicos de la rodilla como excelentes (90 a 100 puntos), buenos (80 a 89 puntos), regulares (70 a 79 puntos) y malos (menos de 70 puntos).16 Las prótesis que ya habían sido revisadas fueron consideradas dentro del grupo de malos resultados.
Evaluación radiológica
Se ha realizado el análisis radiológico según los criterios de valoración de la Knee Society.12 En primer lugar, un análisis en bipedestación para determinar la alineación de la extremidad. Se ha estudiado el posicionamiento de los componentes tibial, femoral y rotuliano con relación a los respectivos huesos. La altura de la rótula ha sido valorada mediante el índice Insall-Salvati.20 Finalmente se ha analizado la existencia de líneas de radiolucencia en la interfase prótesis-hueso y cemento-hueso a nivel de los diferentes componentes protésicos.
Consideraciones operatorias
El tiempo quirúrgico promedio fue de 161 minutos (mínimo: 130 y máximo: 240 minutos) en el grupo post-OTV y 137 minutos (mínimo: 115 y máximo: 170 minutos) en el grupo control (p < 0,001). Las pérdidas sanguíneas fueron de 819 ml (mínimo: 500 y máximo: 1.400 ml) y 613 ml (mínimo: 320 y máximo: 1.050 ml), respectivamente (p < 0,001). Con respecto a la vía de abordaje, y más concretamente a la incisión cutánea, se tuvieron en cuenta si la incisión previa era vertical u oblicua para prolongarla y reconducirla longitudinal y centralmente; en caso de existir múltiples incisiones se ha utilizado la más externa; cuando la incisión previa era transversal se utilizó una incisión vertical y central. En ningún caso se han utilizado incisiones diferidas.31 La exposición del extremo proximal de la tibia por vía medial ha sido dificultosa en algunos pacientes. Fue necesario realizar un abordaje de extensión en ocho casos en el grupo estudio y en dos pacientes en el grupo control. En todos los casos se ha realizado un abordaje de extensión proximal (tipo Rectus-Snip16). En 17 y en siete casos, respectivamente, fue necesario realizar una liberación rotuliana externa. En el grupo post-OTV, en 16 casos se ha realizado una liberación periférica extensa (medial o lateral) y en siete pacientes en el grupo de PTR primarias (Tabla 1). En el momento de realizar la artroplastia cuatro pacientes presentaban el material de osteosíntesis para la fijación de la osteotomía (grapas). En dos pacientes la implantación del componente tibial se hizo previa retirada del material por la misma vía de abordaje y en los otros dos casos no fue necesaria su extracción. En los casos con osteotomías que evolucionaron hacia una grave deformidad anatómica con una alteración importante de la relación entre el canal medular y la epífisis tibial hubo problemas para la implantación del componente tibial con vástago central. Se tuvo que desplazar medialmente el componente protésico tibial para evitar que el vástago lesionara la cortical lateral de la tibia. En dos pacientes del grupo post-OTV fue necesario utilizar injertos óseos debido a un defecto a nivel de la metáfisis proximal de la tibia. En ningún caso hemos utilizado prótesis con cuñas metálicas.
| Tabla 1. Consideraciones operatorias. | ||||
| PTR post-OTV | PTR primaria | p | ||
| Tiempo quirúrgico | 161 | 137 | < 0,001 | |
| Pérdidas sanguíneas | 819 | 613 | < 0,001 | |
| Dificultades técnicas | 26/44 | 13/44 | 0,01 | |
| -- Abordaje de extensión | 8 | 2 | ||
| -- Liberación rotuliana extensa | 17 | 7 | ||
| -- Liberación ligamentosa extensa: | ||||
| * Interna | 9 | 4 | ||
| * Externa | 7 | 3 | ||
| -- Injertos óseos | 2 | -- | ||
| -- Cuñas metálicas | -- | -- | ||
Resultados
Resultados clínicos
Ambos grupos presentaron características similares en cuanto a edad, sexo, tiempo de seguimiento, tipo de prótesis y modo de fijación (p > 0,05). Las prótesis que no habían sido revisadas fueron valoradas según la escala de la Knee Society.18 El resultado clínico promedio de la rodilla en el grupo postosteotomía fue de 82 puntos (mínimo: 57 y máximo: 93 puntos) y el resultado funcional de 77 (mínimo: 55 y máximo: 90 puntos). En el grupo control estos resultados fueron superiores, 86 puntos (mínimo: 71 y máximo: 94 puntos) la valoración clínica (p = 0,005) y 83 (mínimo: 70 y máximo: 90 puntos) el resultado funcional (p = 0,003) (Tabla 2). Se compararon los resultados regulares y malos entre ambas series, considerando las prótesis que habían sido revisadas en el momento de realizar el estudio como malos resultados. En función de ello, el 29,5% de las rodillas en el grupo estudio presentaron un resultado regular o malo, mientras que en el grupo control fueron un 9% (p = 0,01).
| Tabla 2. Resultados clínicos (Knee Society Clinical Rating System17). | ||||
| Categoría | n | Valoración rodilla (puntos) | Valoración funcional (puntos) | |
| PTR post-OTV: | ||||
| -- A | 15 | 85 | 78 | |
| -- B | 10 | 78 | 74 | |
| -- C | 12 | 81,5 | 79 | |
| Total | 37 | 82 | 77 | |
| Revisión | 7 | -- | -- | |
| PTR primaria: | ||||
| -- A | 17 | 87,5 | 84 | |
| -- B | 9 | 83 | 80 | |
| -- C | 16 | 86,5 | 82,5 | |
| Total | 42 | 86 | 83 | |
| Revisión | 2 | -- | -- | |
| A: Artroplastia unilateral o bilateral con artroplastia contralateral correcta. B: Artroplastia unilateral con rodilla contralateral sintomática. C: Afectación poliarticular por artritis u otra patología. | ||||
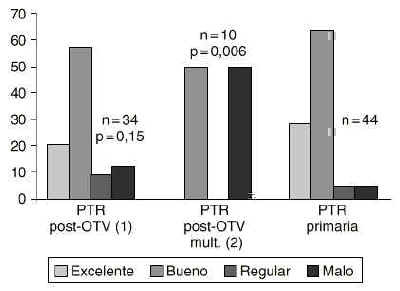
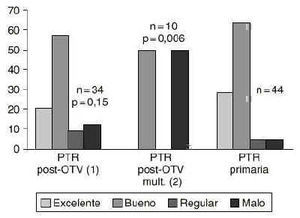
Se dividió el grupo post-OTV en dos subgrupos. El primero compuesto por rodillas cuya única cirugía previa a la artroplastia había sido la osteotomía y el segundo formado por rodillas multioperadas, es decir, rodillas que habían sido operadas previamente a la osteotomía y/o otra cirugía asociada a la osteotomía tibial. Se han comparado los resultados del grupo control con estos subgrupos. En el grupo de rodillas multioperadas un 50% presentaban un resultado regular o malo. Sin embargo, únicamente el 9% presentaron este resultado en el grupo control (p = 0,006). En el grupo de rodillas postosteotomía pero sin cirugía previa y/o asociada a ésta el 23,5% presentaron un resultado regular o malo, aunque la diferencia con el grupo control ya no fue significativa (p = 0,15) (Fig. 2).
Figura 2. Resultados clínicos. 1) PTR post-OTV en rodillas sin cirugía previa o asociada. 2) PTR post-OTV en rodillas multioperadas. Se observa una diferencia significativa de peores resultados (p = 0,006) en el subgrupo 2. El subgrupo 1 también presentó peores resultados que el grupo control, aunque la diferencia no fue significativa (p = 0,15).
Las dificultades técnicas fueron mayores en el grupo de pacientes postosteotomía (p = 0,01). Se observó que las osteotomías complejas que provocan una importante alteración anatómica del extremo proximal de la tibia, tipo cúpula o en cuña de sustracción externa asociada a un adelantamiento de la tuberosidad tibial, presentaron unos resultados clínicos inferiores (p = 0,009) y mayores problemas técnicos (p = 0,43) que los pacientes a los que se le había realizado una osteotomía con cuña de sustracción externa sin otra cirugía asociada. En el grupo de PTR post-OTV tipo Coventry los resultados continuaban siendo inferiores al obtenido en PTR primarias, aunque la diferencia no fue significativa (p = 0,20).
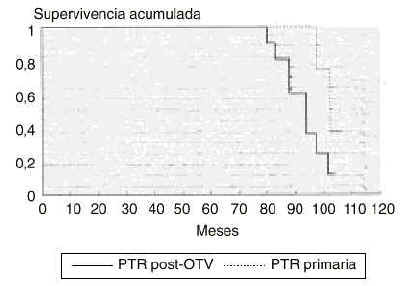
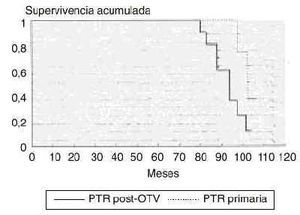
Los resultados fueron comparados en función del tipo de fijación protésica. En el grupo post-OTV la valoración de la rodilla en las ocho artroplastias con prótesis cementadas fue de 84 puntos y de 81 puntos para las artroplastias no cementadas. En el grupo de PTR primarias éstos fueron de 87 (p = 0,14) y 86 puntos (p = 0,005), respectivamente. Todas las artroplastias que habían precisado una revisión protésica pertenecían al grupo de prótesis no cementadas (PCA y Miller-Galante). Con respecto a la movilidad articular, el rango de movimiento previo a la artroplastia fue de 94° (mínimo: 70 y máximo: 115°) en el grupo post-OTV y de 106° (mínimo: 85 y máximo: 125°) en el grupo de PTR primarias. Realizada la artroplastia fue de 95° (mínimo: 80 y máximo: 110°) y 108° (mínimo: 85 y máximo: 120°), respectivamente (p < 0,001). Se realizó el análisis de supervivencia con el método Kaplan-Meier considerando fracaso la prótesis revisada o pendiente de revisión33 (Fig. 3). El grupo PTR post-OTV mostró una mediana de 96 meses (intervalo de confianza: 91-101) y el grupo control de 105 meses (intervalo de confianza: 96-114). El estudio comparativo Log-Rank test mostró una diferencia significativa de supervivencia entre ambos grupos (p = 0,027).
Figura 3. Estudio de supervivencia con el método Kaplan-Meier definiendo fracaso la prótesis revisada o pendiente de revisión. El estudio comparativo Log-Rank test mostró una diferencia significativa de supervivencia entre ambos grupos (p = 0,027).
Resultados radiológicos
Durante la fase previa a la osteotomía todos los pacientes presentaban un ángulo femorotibial en varo con un promedio de 6,5°. Sin embargo, en la fase previa a la artroplastia en el 50% de los pacientes este ángulo se desplazó en valgo, con un promedio de 9,5° (p < 0,001). El índice Insall-Salvati ha sido inferior en el grupo post-OTV (p < 0,001), atribuido al descenso rotuliano secundario a la osteotomía previa35 (Tabla 3). Se han visualizado radiolucencias de al menos 1 mm en el 4,5% de los componentes femorales en el grupo post-OTV y en el 6,8% en el grupo de PTR primarias; en el 32% y 25%, respectivamente, del componente tibial, y finalmente en el 16 y 11% del componente patelar. En base a este análisis en ningún caso se ha observado aflojamiento protésico ni tampoco una relación clinicorradiológica (p = 0,94).
| Tabla 3. Resultados radiológicos (Knee Society Clinical Rating System11). | |||||||
| n | Pre-OTV | n | Pre-PTR | n | Post-PTR | ||
| PTR post-OTV: | |||||||
| -- Ángulo femorotibial: | |||||||
| * Varo | 44 | 6,5° | 22 | 9,5° | -- | -- | |
| * Valgo | -- | -- | 17 | 17° | 44 | 5,4° | |
| * Neutro (3-8) | -- | -- | 5 | 4,8° | -- | -- | |
| -- Ángulo articular tibial | -- | 90° | -- | 90° | -- | 89,5° | |
| -- Ángulo articular femoral | -- | 97° | -- | 96° | -- | 96° | |
| -- Insall-Salvati | -- | 0,99 ± 0,12 | -- | 0,82 ± 0,12 | -- | 0,82 ± 0,1 | |
| PTR primaria: | |||||||
| -- Ángulo femorotibial: | |||||||
| * Varo | -- | -- | 23 | 3,8° | -- | -- | |
| * Valgo | -- | -- | 6 | 2,6° | 44 | 5,6° | |
| * Neutro (3-8) | -- | -- | 15 | 4,8° | -- | -- | |
| -- Ángulo articular tibial | -- | -- | -- | 90° | -- | 89° | |
| -- Ángulo articular femoral | -- | -- | -- | 96° | -- | 97° | |
| -- Insall-Salvati | -- | -- | -- | 0,95 ± 0,1 | -- | 0,93 ± 0,1 | |
Complicaciones
Las complicaciones postoperatorias han sido superiores en las rodillas con osteotomía tibial previa (p = 0,03). En la mayoría de los casos han correspondido al grupo de pacientes con mayores dificultades técnicas. No hubo infecciones profundas, destacando únicamente dos infecciones superficiales que se resolvieron favorablemente sin secuelas. Dos pacientes del grupo post-OTV presentaron necrosis cutánea, resolviéndose sin necesidad de plastias cutáneas. Destacamos cuatro casos de artrofibrosis asociada a hematomas importantes que precisaron manipulación bajo anestesia de la rodilla. Dos de ellos correspondían a rodillas que habían precisado una disección importante de partes blandas para la extracción del material de osteosíntesis. En todos los casos se obtuvo una movilidad mayor de 90°. No hubo lesiones vasculares o neurológicas secundarias a la artroplastia.
Análisis de malos resultados
Siete pacientes (16%) precisaron revisión de su artroplastia. En ningún caso la causa de la revisión fue infecciosa. A cuatro de estos pacientes se les había realizado una patelectomía o bien previamente o en el momento de la osteotomía. Los tres pacientes restantes a los que se le revisó su artroplastia presentaban un aflojamiento aséptico, principalmente del componente tibial. Se les había realizado una osteotomía compleja con una alteración importante de la anatomía del extremo proximal de la tibia que dificultó la implantación del componente tibial. De los pacientes restantes con resultados pobres en ningún caso existen signos radiológicos de aflojamiento.
Discusión
Los resultados obtenidos en PTR en pacientes a los que previamente se les había realizado una OTV han sido inferiores a los obtenidos en PTR primaria. Sin embargo, en la bibliografía publicada sobre el tema los resultados son controvertidos. Staeheli y cols.34 presentaron un trabajo sobre 35 pacientes con PTR post-OTV, obteniendo unos resultados similares a los obtenidos en el grupo de artroplastias primarias. Kantz y cols.22obtuvieron peores resultados, mayores dificultades técnicas y complicaciones postoperatorias en el grupo postosteotomía que en el grupo de artroplastias primarias. Windsor y cols.35 en un trabajo prospectivo sobre 45 pacientes a los que se les había realizado una artroplastia de rodilla debido a la progresión del cuadro degenerativo y severo dolor tras una osteotomía en cuña de sustracción externa obtuvieron unos resultados comparables a los obtenidos en PTR de revisión. En nuestro estudio han existido diversos factores que han influido en mayor o menor medida en el resultado obtenido. El 23% de estos pacientes, además de la osteotomía, han sufrido algún otro tipo de cirugía en su rodilla en una fase previa o asociada a la osteotomía. Así pues, el subgrupo de rodillas multioperadas, que como ya ha sido destacado por Mont y cols.28,29 presentaron un peor resultado de la artroplastia. Con la intención de eliminar este sesgo derivado de la influencia de cirugías previas en el resultado de una artroplastia se ha dividido a los pacientes en dos subgrupos. El primero, formado por rodillas multioperadas, y el segundo, por rodillas cuya única cirugía previa a la PTR había sido la osteotomía. Los peores resultados han correspondido al grupo de rodillas multioperadas (p = 0,006). A pesar de eliminar este subgrupo de la serie, las artroplastias post-OTV continuaban presentando un resultado inferior al obtenido por las PTR primarias, aunque esta diferencia ya no fue estadísticamente significativa (p = 0,15). Dentro del grupo de rodillas multioperadas destacamos las rodillas patelectomizadas, cuya influencia en el resultado de la artroplastia ya ha sido señalado por diversos autores.8,32 Otro factor importante a destacar es el diferente resultado obtenido en función del tipo de osteotomía realizada. Los pacientes con osteotomías complejas que modificaron de manera importante la anatomía del extremo proximal de la tibia han presentado mayores dificultades técnicas durante la cirugía y peores resultados que el obtenido por el grupo de osteotomías en cuña de sustracción externa tipo Coventry.
A pesar de haber utilizado en la mayoría de pacientes un abordaje transversal para la osteotomía y un abordaje longitudinal central para la artroplastia no hemos tenido problemas graves de necrosis cutánea. Coincidimos con diversos autores28,34 que han comentado la ausencia de complicaciones cutáneas cuando dos incisiones forman un ángulo recto entre sí. Hemos precisado realizar un mayor número de abordajes de extensión en el grupo post-OTV, prefiriendo realizar los abordajes de extensión a nivel proximal para evitar las potenciales y graves complicaciones que se pueden presentar a nivel de la tuberosidad tibial en los abordajes de extensión distal.36 También hemos precisado realizar un mayor número de liberaciones capsuloligamentosas extensas (mediales o laterales). Esto ha sido derivado fundamentalmente de la fibrosis cicatricial secundaria a cirugías previas, el mayor porcentaje de rótulas bajas secundarias a la osteotomía y las deformidades anatómicas de la rodilla.
Diversos autores13,28,35 han descrito las alteraciones anatómicas que la OTV determina en el extremo proximal de la tibia: déficit óseo en la meseta externa de la tibia, desplazamiento lateral del eje epifisario, recurvatum tibial y defectos rotacionales de la rodi-lla, entre otros. En nuestra serie, en las rodillas con un ángulo articular tibial muy alterado fue necesaria la realización de resecciones óseas importantes a nivel proximal de la tibia. Esto determinó la difícil y anómala implantación del componente protésico tibial y a largo plazo el aflojamiento mecánico. En la actualidad utilizamos sistemas protésicos con cuñas metálicas que permiten preservar en mayor medida el hueso tibial. Krackow y cols.23 aconsejan reconstrucciones ligamentosas complejas en pacientes con osteotomías fallidas y severamente sobrecorregidas en valgo con unos resultados aceptables. En nuestra serie no fue necesario en ningún caso la utilización de técnicas de reconstrucción ligamentosa. Se han resuelto estos problemas con liberaciones ligamentosas amplias del complejo externo hasta obtener un balance ligamentoso correcto. Debemos tener en cuenta, sin embargo, que en la serie de Krackow y cols.23 el ángulo femorotibial promedio fue de 25° de valgo, mientras que en el presente estudio sólo fue de 12° en las 17 rodillas con desviación en valgo.
Con relación al tipo de prótesis hemos observado que todos los pacientes que habían precisado una revisión pertenecían al grupo de rodillas con prótesis no cementada (PCA y Miller-Galante). Varios factores parecen haber influido de manera significativa en este resultado. Por un lado, el tiempo de seguimiento ha sido superior en el grupo de artroplastias no cementadas. En segundo lugar, dentro de este grupo se encontraban todos los pacientes con rodillas multi-operadas. Finalmente, destacar la influencia que el diseño protésico ha podido ejercer en el fracaso de las prótesis tipo PCA y Miller-Galante como han destacado diversos autores.2,25 La movilidad articular ha sido superior en el grupo de PTR primarias. Este resultado está en relación directa con el mejor arco de movimiento que ya existía previamente a la artroplastia en este grupo. Se pone de manifiesto con ello la importancia del estado funcional de la rodilla previo a la cirugía en el resultado final de la artroplastia.
En conclusión, los resultados obtenidos en PTR en pacientes a los que previamente se le había realizado una osteotomía han sido inferiores a los obtenidos en PTR primarias. El resultado se relacionó con el tipo de osteotomía, rodillas multioperadas y/o cirugías asociadas de la rodilla. Creemos que se deben evitar las osteotomías complejas, tipo osteotomía en cúpula u osteotomía asociada a un adelantamiento de la tuberosidad tibial. Estas osteotomías determinan una alteración anatómica importante del extremo proximal de la tibia y se asocian a dificultades técnicas en el momento de la cirugía que comprometerán el resultado final de la artroplastia.
Agradecimientos
Los autores agradecen la colaboración en la realización del análisis estadístico al doctor I. Gich Saladich.
Correspondencia:
Dr. J. SARASQUETE REIRIZ.
Pere Serra, 71, esc. 1-1.° 08190 Sant Cugat del Vallés (Barcelona).
En Redacción: Junio de 1997.
Bibliografía
1. Amendola, A; Rorabeck, CH; Bourne, RB, y Apyan, PM: Total knee arthroplasty following high tibial osteotomy for osteoarthritis.
J Arthroplasty, 4: S11, 1989.
2. Tsao, A; Mintz, L; McRae, C; Stulberg, D, y Wright, T: Failure of the porous-coated anatomic prosthesis in total knee arthroplasty due to severe poliethilene wear. J Bone Joint Surg, 75A: 19-26, 1993.
3. Benjamín, A: Double osteotomy of the painful dnee in rheumatoid arthritis and osteoarthritis with a independent assesment of the results. J Bone Joint Surg, 51B: 694-699, 1969.
4. Bergenudd, H; Johnell, O; Redlund-Johnell, I, y Lohmander, LS: The articular cartilage after osteotomy for medial gonarthrosis.
Acta Orthop Scand, 63: 413-416, 1992.
5. Booth, JE, Jr: TKA revision after osteotomy. Orthopaedics, 17: 859-860, 1994.
6. Bourguignon, RL: Combined Coventry-Maquet tibial osteotomy. Clin Orthop, 160: 144, 1981.
7. Calvo, R; López, R, y Valenti, JR: Valoración a medio plazo de la osteotomía valguizante supratuberositaria de tibia. Rev Ortop Traumatol, 34: 169-173, 1990.
8. Celaya, F; Del Pozo, P; De Sena, L, y Romero, R:Unconstrained Total Knee Arthroplasty in Patellectomized Patients. The 6th SICOT Trainees Meeting. Madrid. Abril 1996.
9. Celaya, F; Doncel, A; Roig, JL; Lluch, A, y Proubasta, I: Osteotomía proximal de tibia. Revisión de 180 casos. Rev Ortop Traumatol, 33: 578-584, 1989.
10. Coventry, MB: Osteotomy of the upper portion of the tibia for degenerative arthritis of the knee. J Bone Joint Surg, 47: 984-991, 1965.
11. Coventry, MB; Ilstrup, DM, y Wallrichs, SL: Proximal tibial osteotomy: A critical long-term study of eighty-seven cases. J Bone Joint Surg, 75A: 196, 1993.
12. Ewald, FC: The Knee Society total knee arthroplasty roentgenographic evaluation and scoring system. Clin Orthop, 248: 9-12, 1989.
13. García, JA; Cabot, J; Casañas, Armengol, F; Jimeno, y Hernández, JA: Prótesis total de rodilla después de osteotomía de tibia: Dificultades técnicas y resultados clínicos. Rev Ortop Traumatol, 37: 55-58, 1993.
14. Goutallier, D; Hernigou, P; Medeville, D, y Debeyre, J: Devenir a plus de 10 ans de 93 osteotomies tibiales effectuees pour gonarthrose interne sur genu-varum. Rev Chir Orthop, 72: 101-113, 1986.
15. Hoffmann, AA, y Kane, KR: Total knee arthroplasty after high tibial osteotomy. Orthopaedics, 17: 887-890, 1994.
16. Insall, JN: Surgical techniques and instrumentation in total knee arthroplasty. En: Insall, JN; Windsor, RE; Scott, WN; Kelly, MA, y Aglietti, P (Eds): Surgery of the Knee. New York. Churchill Livingstone, 1993, 739-804.
17. Insall, JN: Results of total knee arthroplasty. En: Insall, JN; Windsor, RE; Scott, WN; Kelly, MA, y Aglietti, P (Eds): Surgery of the Knee. New York. Churchill Livingstone, 1993, 975-982.
18. Insall, JN; Dorr, LD; Scott, RD, y Scott, WN: Rationale of the Knee Society clinical rating system. Clin Orthop, 248: 13, 1989.
19. Insall, JN; Joseph DM, y Msika, C: High tibial osteotomy for varus gonarthrosis. A long-term follow-up study. J Bone Joint Surg, 66A: 1040-1048, 1984.
20. Insall, JN, y Salvati, E: Patella position in the normal knee joint. Radiology, 101: 101, 1971.
21. Jackson, JP: Osteotomy for arthritis of the knee. J Bone Joint Surg, 40B: 826, 1958.
22. Katz, MM; Hungerford, DS, yKrackow, KA: Results of total knee arthroplasty after high tibial osteotomy for osteoarthritis. J Bone Joint Surg, 69A: 225-233, 1987.
23. Krackow, KE, y Holtgrewe, KA: Experience with a new technique for managing severely overcorrected valgus high tibial osteotomy at total knee arthroplasty. Clin Orthop, 258: 213-224, 1990.
24. Laguna, R; Carretero, R, y Vicente, E: Prótesis de rodilla sobre osteotomías previas. Dificultades técnicas y complicaciones. Rev Soc And Traumatol Ortop, 16: 231-235, 1996.
25. Lewis, P; Rorabeck CH; Bourne, RB, y Devane, P: Posteromedial tibial poliethilene failure in total knee replacements. Clin Orthop, 299: 11-17, 1994.
26. Magnuson, PB: Technic of debridement of the knee joint for arthritis. Surg Clin North Am, 26: 249, 1946.
27. Maquet, MD: The treatment of choice in osteoarthritis of the knee. Clin Orthop, 192: 108-112, 1985.
28. Mont, MA; Alexander, N; Krackow, KA, y Hungerford, DS: Total knee arthroplasty after failed high tibial osteotomy. Orthop Clin North Am , 25: 515-525, 1994.
29. Mont, MA; Antonaides, S; Krackow, KA, y Hungerford, DS: Total knee arthroplasty after failed high tibial osteotomy. Clin Orthop, 299: 125-130, 1994.
30. Neyret, PH; Deroche, PH; Deschamps, G, y Dejour, H: Prothese totale du genou après osteotomie tibiale de valgisation: Problemes techniques. Rev Chir Orthop, 77: 438-448, 1992.
31. Rothaus, KO: Plastic and reconstructive surgery. En: Insall, JN; Windsor, RE; Scott, WN; Kelly, MA, y Aglietti, P (Eds): Surgery of the Knee. New York. Churchill Livingstone, 1993, 1193-1202.
32. Scott, DM; Steven, BH, eInsall, JN: Primary total knee arthroplasty after patellectomy. J Bone Joint Surg, 77A: 1323-1330, 1995.
33. Scuderi, GR; Insall, JN; Windsor, RE, y Morán, MC: Survivorship of cemented knee replacements. J Bone Joint Surg, 71B: 798-803, 1989.
34. Staeheli, JW; Cass, JR, y Morrey, BF: Condylar total knee arthroplasty after failed high tibial osteotomy. J Bone Joint Surg, 69A: 28-31, 1987.
35. Windsor, RE; Insall, JN, y Vince, KG: Technical considerations of total knee arthroplasty after proximal tibial osteotomy. J Bone Joint Surg, 70A: 547-555, 1988.
36. Wolff, AM; Hungerford, DS; Krackow, KA, y Jacobs, MA: Osteotomy of the tibial tubercle during total knee replacement: A report of twenty-six cases. J Bone Joint Surg, 71A: 848, 1989.