Analizar los resultados del tratamiento de las fracturas de tibia distal con o sin afectación intraarticular, tratadas con osteosíntesis percutánea mediante placas o tornillos canulados.
Material y métodoEstudio retrospectivo de 107 pacientes intervenidos entre 2001 y 2012. Criterios de inclusión: fracturas 43-A y 43-C1 y C2 según la clasificación AO, tratadas con osteosíntesis percutánea mediante placa bloqueada o 2 tornillos canulados en aspa. Se evaluaron 33 pacientes: 16 casos fueron sintetizados con placa bloqueada (G1) y 17 con tornillos canulados (G2). El tiempo medio hasta cirugía fue de 8,31 días (0-14) en G1 y de 2 días (0-7) en G2. La media de seguimiento fue de 72 meses (12-132). Tiempo medio hasta consolidación: 17,08 semanas (8-48) en G1 y 14,56 semanas (8-24) en G2. Los resultados se evaluaron según la escala AOFAS, radiografías simples y complicaciones durante el seguimiento.
ResultadosLa valoración media según la AOFAS fue de 78,62 en G1 (22-93) y 90,63 en G2 (70-100), siendo esta diferencia estadísticamente significativa. En G1 el 61,4% (8) de los resultados fueron excelentes o buenos, mientras que en G2 lo fueron el 76% (13). Ausencia de casos con deformidad axial y acortamientos. Se registraron 4 infecciones superficiales y una rotura de material en G1.
DiscusiónLa osteosíntesis percutánea con tornillos canulados supone una alternativa adecuada para el manejo de fracturas tibiales sin gran componente articular con mejores resultados que la síntesis con placas. El menor tiempo desde el traumatismo hasta la intervención en este grupo mejora la evolución de partes blandas, siendo significativo en el resultado final.
To analyze the outcomes of distal tibia fractures with or without extension into the ankle joint, treated by percutaneous cannulated screws or locking plates.
Material and methodmethodA retrospective study was conducted on 107 patients treated between 2001 and 2012. Inclusion criteria: fractures 43-A and 43-C1 and C2 according to the AO/OTA system, treated with percutaneous osteosynthesis by locking plate or two cannulated screws in X -letter setting. A total of 33 patients were evaluated: 16 tibial fractures were performed with locking plate (G1) and 17 with cannulated screws (G2). Mean time to surgery was 8.31 days (0-14) in G1, and 2 days (0-7) in G2. The mean follow-up was 72 months (12-132). Mean time to healing: 17.08 weeks (8-48) in G1, and 14.56 weeks (8-24) in G2. The results were evaluated according to the AOFAS scale, with plain X-rays, and complications during follow-up.
ResultsThe mean evaluation according to the AOFAS score was 78.62 in G1 (22-93), and 90.63 in G2 (70-100), and this was statistically significant. In G1, 61.4% (8) of the results were excellent or good, while in G2 it was 76% (13). There were no axial deformity cases or shortenings. There were 4 superficial infections and one broken device recorded in G1.
DiscussionThe percutaneous cannulated screw fixation is a suitable alternative for the management of fractures without significant joint involvement, and seems to offer better functional results than plates. The shortest time from injury to intervention in this group improves the progress of the soft tissues, and can improve the final result.
El manejo de las fracturas complejas de tibia distal supone un reto para los cirujanos ortopédicos, y su tratamiento óptimo permanece aún en continuo debate1.
En los años 60 y 70 el tratamiento más extendido de las fracturas intraarticulares de tibia distal era la reducción abierta y fijación interna de los fragmentos óseos mediante una correcta reconstrucción articular, según los principios generales propugnados por el grupo de estudio de la AO/OTA2. Sin embargo, esto requería abordajes extensos que podían causar la desvitalización de los tejidos blandos adyacentes, infección, problemas de cicatrización de la herida quirúrgica y rigidez articular, sobre todo en aquellas fracturas causadas por traumatismos de alta energía3. La alta tasa de complicaciones de esta modalidad de tratamiento, entre las que se incluían los retrasos de consolidación, la seudoartrosis o la infección4–6, hizo obvia la necesidad de desarrollar otras pautas terapéuticas a finales de la década de los ochenta.
La introducción del tratamiento percutáneo de estas lesiones permitió la utilización de técnicas de reducción indirecta de forma cerrada, que permitían fijar internamente la tibia y corregir el malalineamiento rotacional y axial7,8. Los dispositivos más utilizados con este fin han sido los clavos intramedulares9, las placas bloqueadas10 y, en menor medida, los tornillos percutáneos introducidos a compresión11. Estudios previos han observado que la fijación percutánea en fracturas sin gran componente articular resulta satisfactoria, con escasa tasa de complicaciones12,13.
El objetivo de nuestro estudio es el análisis comparativo de los resultados clínico-funcionales de 2 tipos de técnicas percutáneas, empleadas para el manejo de fracturas metafisarias de tibia distal con o sin afectación intraarticular.
Material y métodoEstudio retrospectivo de una serie consecutiva de 107 pacientes que fueron tratados en nuestro centro con el diagnóstico de fracturas metafisarias de tibia distal entre los años 2001 y 2012. Los datos de los pacientes fueron recogidos de la revisión de sus historias clínicas.
Los criterios de inclusión fueron fracturas de metáfisis tibial extraarticulares o intraarticulares simples (43-A y C1-2 según el sistema de clasificación AO), que hubiesen sido tratadas mediante reducción cerrada y síntesis percutánea con placas bloqueadas o tornillos canulados, y que tuvieran al menos un año de seguimiento. Se excluyeron todas aquellas fracturas clasificadas como tipos B y C3 según el sistema AO, aquellas en las que se hubiese practicado reducción abierta con abordajes extensos o que hubiesen sido sintetizadas con otros métodos percutáneos, y fracturas con menos de un año de seguimiento.
Según estos criterios fueron incluidos en el estudio 33 pacientes que se dividieron en 2 grupos. El primer grupo (G1) de 16 pacientes correspondía a aquellos tratados con placas bloqueadas en disposición medial (LCP Synthes®). En este grupo hubo 8 hombres y 8 mujeres, con una media de edad de 49,9 años (25-79) y 6 pacientes presentaron lesiones asociadas (2 fracturas de radio distal, 2 fracturas de meseta tibial y 2 politraumatizados). El segundo grupo (G2) constaba de 17 pacientes intervenidos con tornillos canulados AO de 7,3mm con disposición en aspa. Hubo 11 hombres y 6 mujeres con una media de edad de 49,6 años (28-84) y 6 pacientes presentaron lesiones asociadas (3 fracturas de radio distal, 2 fracturas de húmero proximal y una fractura de astrágalo). El mecanismo más frecuente en ambos grupos fue la caída casual (G1: 56%, G2: 53%).
Cada fractura fue clasificada restrospectivamente según el sistema de clasificación AO, y se evaluó la lesión de partes blandas según la clasificación de Tscherne y Oestern. No se utilizó de rutina la TC preoperatoria para la evaluación de las fracturas.
Según el sistema AO, en el G1 hubo 3 fracturas 43-A1, 4 43-A2, 3 43-A3, 2 43-C1 y 4 43-C2. En el G2 se registraron 5 fracturas 43-A1, 5 43-A2, 3 43-A3, 3 43-C1 y una 43-C2. Según la clasificación de Tscherne y Oestern, la mayor parte de las fracturas cerradas en ambos grupos presentaban amplio edema y contusión de partes blandas (G1: 2 T1, 6 T2, 6 T3; G2: 2 T1, 6 T2, 6 T3). Hubo 2 fracturas abiertas en el G1 (Gustilo I) y 3 fracturas abiertas en el G2 (una Gustilo I, 2 Gustilo II).
El tiempo medio desde el traumatismo a la cirugía fue de 8,2 días (2-14) en el grupo 1 y de 4,75 días (2-7) en el grupo 2. En la sala de urgencias todas las fracturas fueron inmovilizadas con una férula suropédica, manteniendo el miembro inferior afectado elevado. En 5 de los pacientes se realizó un tratamiento secuencial, con aplicación de un fijador externo el día del ingreso.
Técnica quirúrgicaEl tipo de anestesia utilizada varió entre anestesia general e intrarraquídea. Los pacientes fueron colocados en decúbito supino sobre mesa radiotransparente y, en todos los casos, se realizó isquemia del miembro intervenido. Se empleó profilaxis antibiótica prequirúrgica en todos ellos.
En todas las fracturas se utilizaron técnicas de reducción cerrada mediante tracción o uso de pinzas de reducción percutánea. Se usó el fluoroscopio para comprobar la calidad de la reducción.
En el G1 las fracturas fueron sintetizadas con una placa bloqueada de 3,5mm (LCP, Synthes®) que se insertó de forma percutánea a través de una incisión de aproximadamente 3cm sobre el maléolo medial. El dispositivo actuaba con efecto puente sobre la fractura metafisaria. Se colocaron al menos 3 o 4 tornillos bloqueados en posición yuxtaarticular y diafisaria, utilizando el fluoroscopio para comprobar la correcta posición de la placa y los tornillos. Cuando fue necesario también se utilizaron tornillos a compresión independientes de la placa.
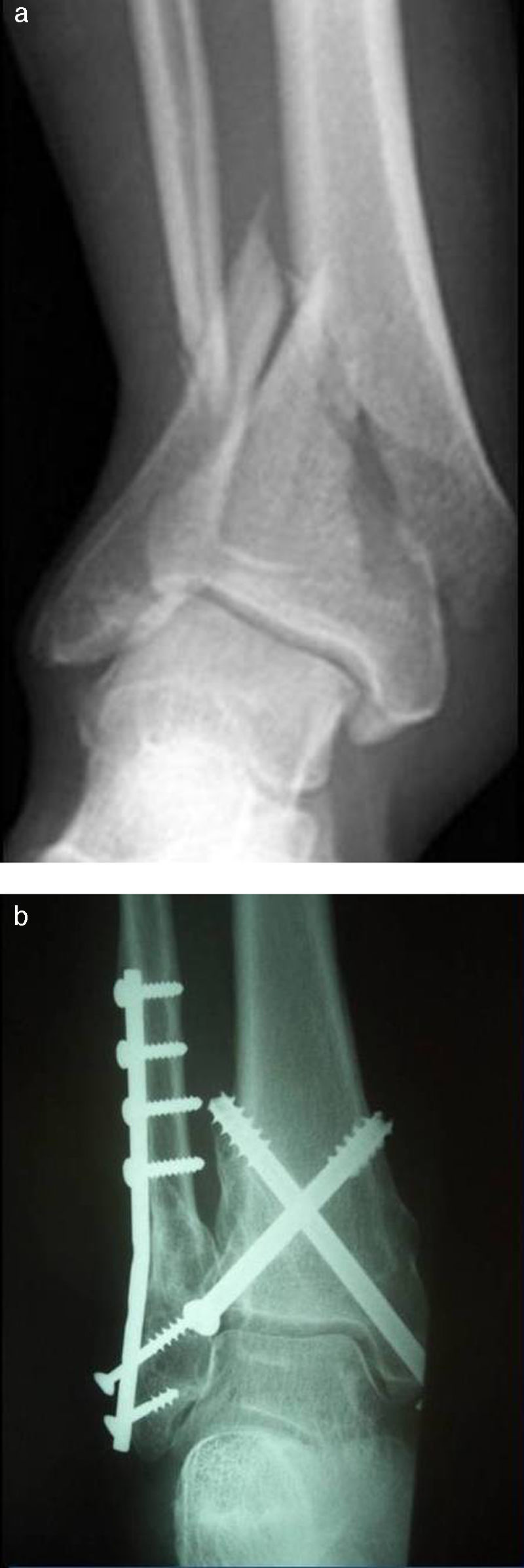
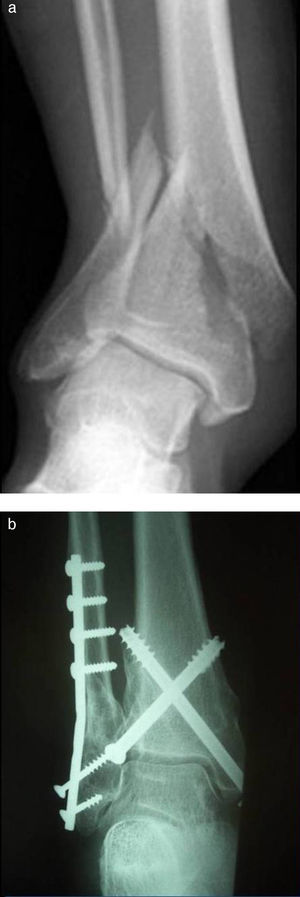
En el G2 las fracturas fueron sintetizadas con el uso de 2 tornillos canulados AO insertados de forma percutánea (fig. 1). Los tornillos fueron colocados con disposición en aspa, de distal a proximal (de medial-posterior a lateral-anterior y de lateral-posterior a medial-anterior). Se utilizó el fluoroscopio para comprobar la correcta posición de los tornillos.
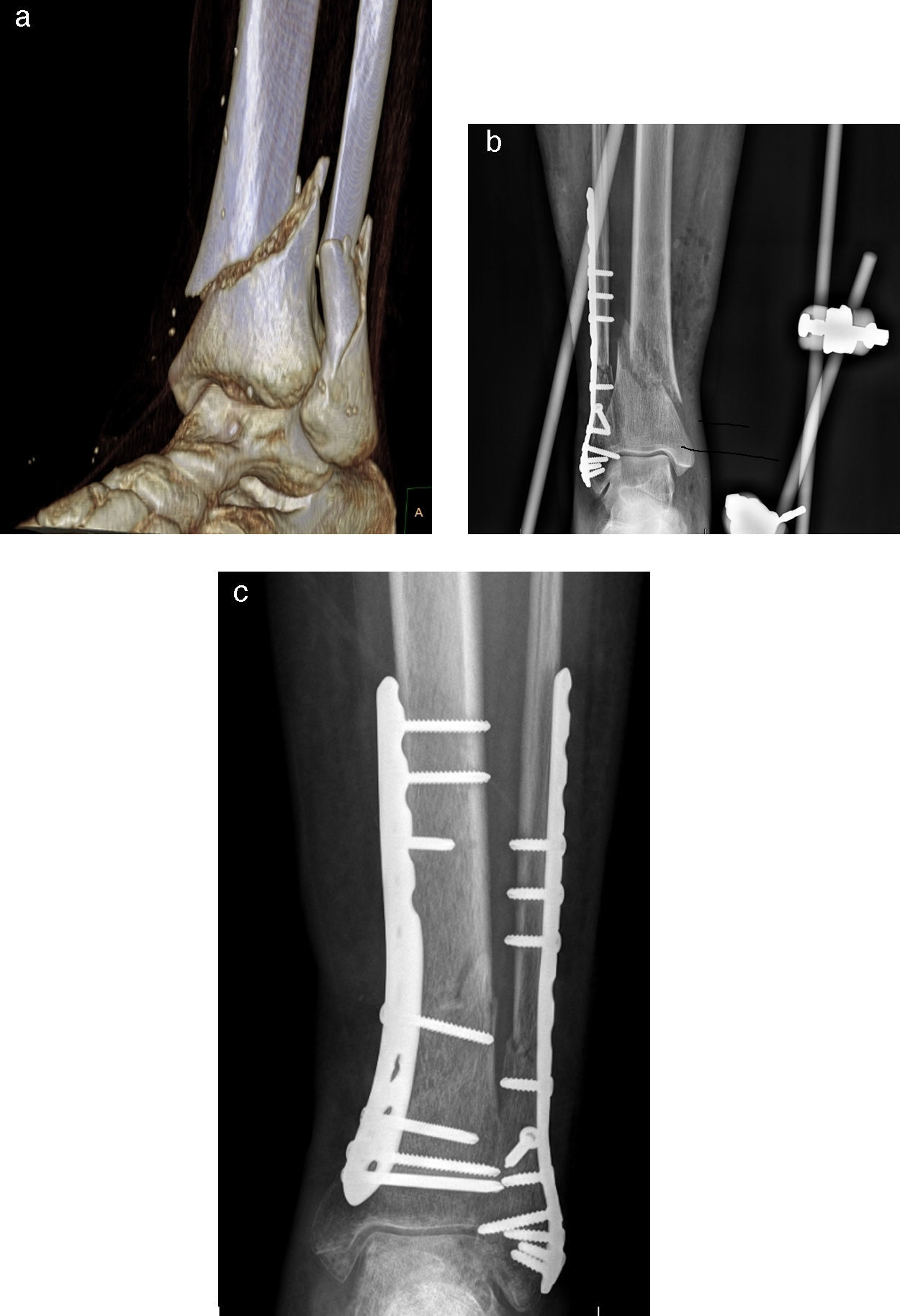
Hubo 11 fracturas de peroné en el G1 y 8 en el G2. El peroné fue estabilizado en el caso de fracturas desplazadas o acortadas del tercio distal, y en el de fracturas localizadas entre 40 y 50mm de la articulación del tobillo (G1: 9; G2: 8). En todos los casos la síntesis del peroné se realizó previamente a la fractura de tibia. Cinco de los pacientes del G1 recibieron un tratamiento secuencial, con aplicación de fijador externo en urgencias y posteriormente intervenidos para la síntesis definitiva con una media de 9,8 días (6-14) (fig. 2).
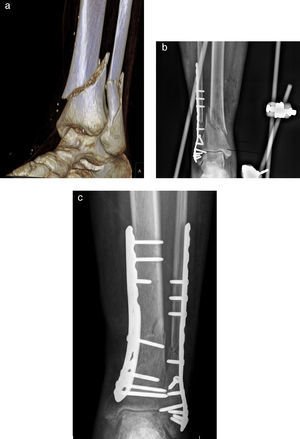
A) Imagen TC en 3D de fractura de tibia distal clase AO A3 y fractura transindesmal de peroné. B) Síntesis de fractura transindesmal de peroné con placa PERI-LOC VLP (Smith and Nephew®) y fijador externo Hoffmann II (Stryker®) puenteando el tobillo de urgencia. C) Síntesis definitiva de la fractura tibial con placa LCP (Synthes®) (3 meses postoperatorios).
Los pacientes del G1 con fracturas metafisarias extraarticulares o ausencia de fractura sintetizada de peroné fueron inmovilizados con vendaje compresivo después de la intervención, permitiendo la realización de ejercicios pasivos desde el primer día posquirúrgico. En los pacientes con fracturas intraarticulares se aplicó un yeso posquirúrgico. Todos los pacientes comenzaron la carga progresiva sin yeso entre las 6 y 8 semanas tras la cirugía. Los pacientes del grupo 2 fueron inmovilizados con una férula suropédica tras la intervención y se les permitió la carga con botín de yeso a la 2.a-3.a semana en extraarticulares y a la 4.a-6.a semana en intraarticulares.
Todos los pacientes fueron seguidos al menos hasta que la consolidación clínica y radiológica ocurrió, con una media de seguimiento de 17,4 meses (12-60) en el G1 y de 28,5 meses (12-60) en el G2. Hubo 3 pérdidas durante el seguimiento en el G1 y una en el G2.
Para la evaluación de los resultados se utilizó la escala de tobillo de la AOFAS14, que evalúa clínica y funcionalmente el tobillo, la articulación subastragalina y la articulación calcáneo-cuboidea según el rango de dolor, función y alineamiento.
Se realizaron radiografías simples durante el seguimiento (antero-posterior y lateral). La consolidación de la fractura dentro de los 6 primeros meses fue definida como normal, entre 6 y 9 meses como un retardo de consolidación y más de 9 meses como seudoartrosis. Se consideró que la fractura estaba consolidada con la aparición de callo óseo en al menos una cortical en las proyecciones AP y lateral y si el paciente podía realizar carga sin dolor.
Análisis estadísticoSe realizó análisis estadístico de los resultados utilizando las siguientes pruebas: test de Chi-cuadrado y test exacto de Fisher para variables categóricas, y el test de Wilcoxon para variables cuantitativas. Se consideraron significativos los resultados para valores de p igual o menor a 0,05.
ResultadosAmbos grupos fueron comparables en cuanto a características epidemiológicas (tabla 1), sin mostrar diferencias significativas entre ellos (p>0,05). A pesar de que en el grupo 2 hubo mayor número de fracturas conminutas con trazo intraarticular simple (C2), la clasificación retrospectiva según los sistemas AO y la valoración de partes blandas según la clasificación de Tscherne y Oestern no mostraron diferencias significativas (p>0,05).
El tiempo desde el traumatismo a la cirugía fue significativamente menor en el grupo de pacientes sintetizados con tornillos canulados (4,75 días frente a los 8,2 días del G1, p<0,001). El número de fracturas de peroné sintetizadas y el momento de estabilización de las mismas no mostraron diferencias significativas entre grupos (p>0,05). Tampoco lo hizo la aplicación de un tratamiento en 2 tiempos en los pacientes del G1 (p>0,05).
La evaluación clínica y funcional de los pacientes según la escala AOFAS para tobillo y retropié mostró un 61,5% de resultados excelentes o buenos en el G1 (7 resultados excelentes, uno bueno, 3 regulares y 2 malos). Este porcentaje fue significativamente menor del 76% de resultados excelentes o buenos que presentaron los pacientes del G2 (9 resultados excelentes, 4 buenos, 3 regulares), con p<0,05. No hubo casos de deformidades rotacionales o angulares >de 5° o acortamientos >1cm en ninguno de los grupos.
El tiempo de consolidación medio en los pacientes del G1 fue de 17,08 semanas, frente a las 14,56 semanas del G2, sin mostrar diferencias significativas entre grupos (p>0,05). No hubo ningún caso de seudoartrosis aunque sí un retardo de consolidación en el G1, alcanzando la unión de fractura a los 10 meses tras la primera intervención y sin necesidad de una segunda cirugía.
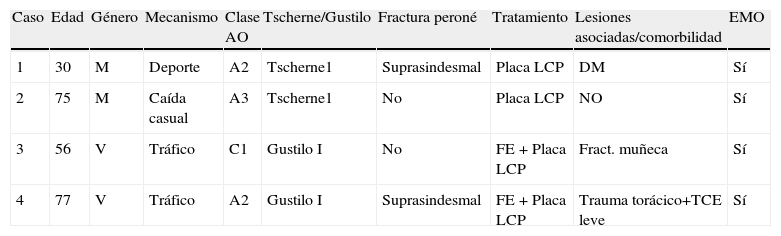
En cuanto a las complicaciones, se registraron 4 infecciones superficiales en el G1 (tabla 2). En todas ellas fue necesaria una segunda intervención para la retirada del material o desbridamiento de la zona afectada. Hubo 2 pacientes con aflojamiento o rotura de los tornillos en el G1, ninguno de ellos precisó de una segunda intervención para lograr la consolidación de la fractura. No existieron infecciones profundas ni de partes blandas en el G2.
Pacientes con infección superficial de partes blandas tras intervención quirúrgica
| Caso | Edad | Género | Mecanismo | Clase AO | Tscherne/Gustilo | Fractura peroné | Tratamiento | Lesiones asociadas/comorbilidad | EMO |
| 1 | 30 | M | Deporte | A2 | Tscherne1 | Suprasindesmal | Placa LCP | DM | Sí |
| 2 | 75 | M | Caída casual | A3 | Tscherne1 | No | Placa LCP | NO | Sí |
| 3 | 56 | V | Tráfico | C1 | Gustilo I | No | FE + Placa LCP | Fract. muñeca | Sí |
| 4 | 77 | V | Tráfico | A2 | Gustilo I | Suprasindesmal | FE + Placa LCP | Trauma torácico+TCE leve | Sí |
La mayor parte de los pacientes del G2 (15/16) precisaron de una nueva manipulación para la extracción de los tornillos canulados aproximadamente al año de la cirugía y una vez que la fractura hubo consolidado. El tamaño de los tornillos y su disposición yuxtamaleolar percutánea puede condicionar molestias relacionadas con el material. En el G1, 4 pacientes requirieron una segunda intervención para retirada del material, en todos ellos a causa de infecciones superficiales en la zona de la cicatriz quirúrgica.
DiscusiónDurante los últimos 15 años el tratamiento quirúrgico de las fracturas según los principios de la AO ha sufrido modificaciones. La meta inicial del tratamiento era alcanzar una consolidación que permitiese una función adecuada y sin dolor. La reducción precisa y la estabilidad absoluta con compresión interfragmentaria fueron concebidas para proporcionar una función final asintomática de las articulaciones afectadas15.
Borrelli et al.16 demostraron cómo el riesgo de alteración del aporte vascular en la región metafisaria de la tibia se incrementaba con los abordajes convencionales. Esto llevó al desarrollo de técnicas de estabilización mínimamente invasivas. La primera descripción del desarrollo de las técnicas percutáneas, mediante la aplicación de una placa fijada al hueso en la parte superior e inferior de la fractura, fue realizada por Krettek et al.7. La finalidad de las técnicas minimally invasive plate osteosynthesis (MIPO) es minimizar el riesgo biológico de las partes blandas y disminuir la tasa de infección y seudoartrosis con un buen resultado funcional13,17.
El tiempo de consolidación en nuestra serie fue similar a otras series publicadas de fracturas sintetizadas con placas bloqueadas vía MIPO13,17,18,19. El tiempo medio fue de 17,08 semanas para el grupo de las placas y 14,56 semanas para el grupo de los tornillos que, aunque no mostró diferencias significativas entre grupos (p>0,05), sí que parece indicar que la menor agresión de partes blandas y la conservación de la vascularización ósea puede ser favorable durante el proceso de consolidación. En nuestro estudio de técnicas percutáneas no hubo ningún caso de seudoartrosis y sí un retardo de consolidación que logró la unión de los fragmentos a los 10 meses tras la cirugía inicial. La fractura en este paciente fue inicialmente sintetizada con una placa medial que requiere mayor disección de partes blandas que los tornillos canulados. La fractura finalmente consolidó sin necesidad de una segunda cirugía. Tampoco se registraron deformidades angulares o rotacionales mayores de 5° ni acortamientos de miembros inferiores mayores de 1cm. Este tipo de malalineamientos rotacionales o axiales son más frecuentes con el uso de otras técnicas percutáneas como son los clavos intramedulares9. Los resultados clínicos y funcionales de nuestro estudio son excelentes o buenos en más de la mitad de los casos en ambos grupos, según la escala AOFAS para tobillo y retropié (61,5 vs. 76%), lo que concuerda con resultados de estudios previos que revisaban el tratamiento percutáneo de este tipo de fracturas con placas bloqueadas19–22.
No hubo casos de infecciones profundas en ninguno de los 2 grupos, sin embargo, el desarrollo de complicaciones de partes blandas fue más frecuente en el grupo de las placas. Se registraron 4 casos de infección superficial en el G1, en todos ellos fue necesaria una segunda intervención de desbridamiento de la herida y en 3 de ellos la curación final se logró tras la extracción del material de osteosíntesis, una vez comprobada la consolidación clínica y radiológica de la fractura. El fracaso del material ocurrió en 2 pacientes con fracturas sintetizadas con placas bloqueadas. En ambos se produjo la rotura del tornillo más cercano al foco de fractura, en la unión de la cabeza y el cuello del mismo; sin embargo, ambas fracturas consolidaron sin problemas en una media de 12 semanas. La mayor frecuencia de complicaciones de partes blandas en el grupo de las placas puede ser explicada por una mayor agresión quirúrgica, el uso de dispositivos más rígidos y el mayor tiempo hasta la cirugía.
El tiempo de evolución desde el traumatismo hasta la cirugía también parece estar relacionado con el resultado final. En el G2 los pacientes fueron intervenidos con una media de 4,75 días desde la agresión, frente a los 8,2 días que de media esperaron los pacientes del G1, siendo esta diferencia estadísticamente significativa (p<0,001). Sirkin et al.23 analizaron los resultados de la serie previa de Wyrsch24, quien de forma aleatorizada comparaba la fijación externa frente a la osteosíntesis con placa en fracturas de tibia distal, encontrando una alta tasa de complicaciones para el segundo grupo. Sirkin era de la opinión de que los pacientes tratados con fijación externa en el estudio de Wyrsch sufrieron menores complicaciones de partes blandas porque fueron operados antes del desarrollo de edema y tumefacción o después de que esta tumefacción fuera resuelta. En contraste, la mayoría de los pacientes tratados con RAFI fueron intervenidos entre los 3 y 5 días tras el traumatismo, cuando el edema de partes blandas era aún considerable. Esto condujo al desarrollo de un procedimiento en etapas, con la aplicación de un fijador externo dentro de las primeras 24 h tras la agresión, para realizar la reconstrucción definitiva de la superficie articular tibial una vez que las partes blandas lo permitían. En nuestro estudio, la síntesis de la fractura dentro de las primeras 24 h tras el traumatismo, con el uso de dispositivos percutáneos con mínima agresión perióstica y de partes blandas, como supone el uso de tornillos canulados, condiciona mejor resultado funcional final que en el caso de las placas, con un menor índice de complicaciones.
En nuestro conocimiento, no existen estudios publicados de los resultados de la síntesis con tornillos canulados con disposición en aspa, siendo esta una alternativa a considerar en fracturas extraarticulares de tibia distal o en aquellas fracturas con mínimo componente articular, en las que la restauración de la superficie articular tibial pueda ser lograda con métodos cerrados o percutáneos.
A pesar de que el coste de los tornillos canulados es menor que el de las placas bloqueadas, hay que considerar que la necesidad de extracción del material ocurrió de forma significativa en la mayoría de los pacientes (15/16). En todos los casos se realizó con la fractura consolidada, o de forma profiláctica para evitar molestias, o una vez que estas habían aparecido, pero no se registraron casos de fracaso del material ni problemas de partes blandas relacionados con el dispositivo. Nosotros hemos relacionado la necesidad de la segunda intervención en estos pacientes con el empleo de tornillos de gran calibre en zonas yuxtamaleolares muy subcutáneas.
Las principales limitaciones de nuestro estudio son la ausencia de un estudio prospectivo, el bajo número de pacientes, la participación de varios cirujanos, la falta de estratificación en fracturas abiertas y cerradas y la ausencia de grupo control. Sin embargo podemos concluir que las técnicas percutáneas permiten lograr resultados clínico-funcionales satisfactorios y que probablemente la agresión inicial de partes blandas y la evolución de las mismas condicione el resultado final.
A pesar de que la serie es pequeña, la técnica de reducción cerrada y fijación con tornillos canulados con disposición en aspa ofrece resultados alentadores en fracturas tipo 43-A y 43-C1 y C2, en las que se puede lograr la adecuada reducción articular sin necesidad de extensos abordajes. Esta técnica ofrece la posibilidad de alcanzar el adecuado alineamiento óseo con un mínimo daño a las partes blandas circundantes y logra una apropiada estabilidad sin el uso de un fijador externo. Estudios a más largo plazo y la investigación de dispositivos que eviten molestias relacionadas con el material en zonas subcutáneas son necesarios para la mejora y difusión de la técnica.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesNo se ha recibido beca ni ayuda económica de ninguna institución para la realización de este estudio.