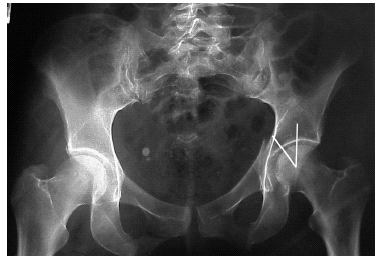
Las fracturas acetabulares graves de la columna anterior debidas a traumatismos de alta energía (figs. 1 y 2) ocurren generalmente en pacientes jóvenes1, mientras que las debidas a traumatismos de baja energía son raras y están relacionadas con edad avanzada y osteoporosis. Debido a ello, estas últimas pueden estar radiográficamente ocultas2, lo que hace que puedan pasar sin diagnosticar (figs. 3 y 4). Por situarse en la mayoría de las ocasiones dentro de un cuadro de politraumatismo coexisten con otras fracturas, siendo esto una variable que empeora el pronóstico3.
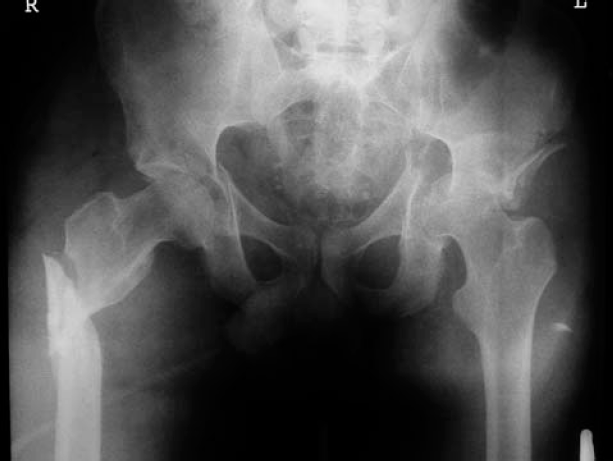
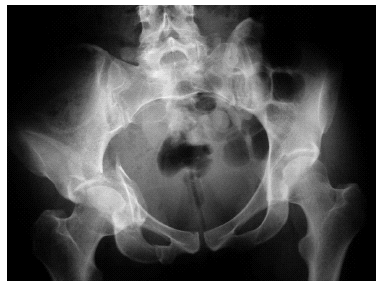
Figura 1. Radiografía anteroposterior de una fractura acetabular bilateral con lesión sacroilíaca tipo B2 (en libro abierto) de Tile en el lado derecho, acompañada de fractura trocanterodiafisaria de fémur derecho. La fractura del lado izquierdo que afecta a las dos columnas tiene conminución de la lámina cuadrilátera y de la pared anterior. El paciente padecía, además, fractura de húmero derecho y contusión pulmonar.
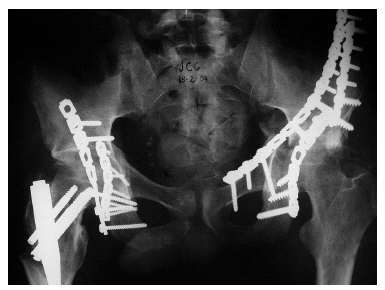
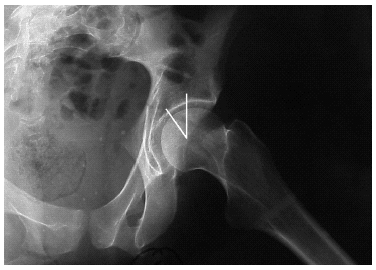
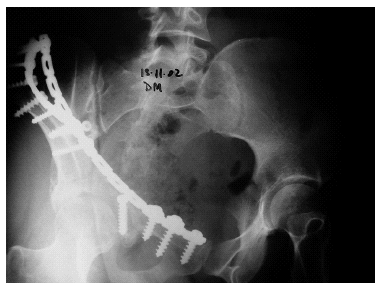
Figura 2. Radiografía tras la reducción quirúrgica y osteosíntesis del caso anterior. Se aprecia la conminución de la lámina cuadrilátera que no permitió la reconstrucción; no obstante, la articulación está centrada y congruente.
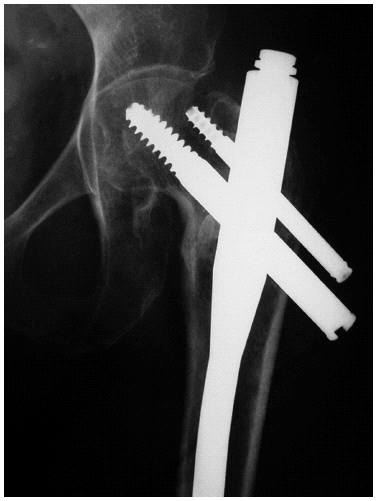
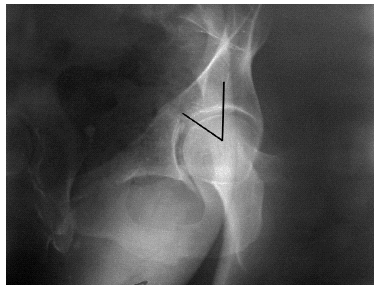
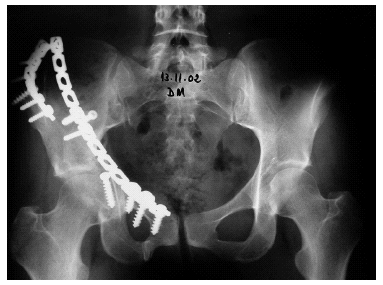
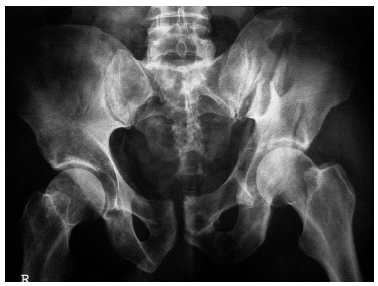
Figura 3. Radiografía de cadera izquierda de una paciente de 70 años con antecedentes de traumatismo. Antecedentes personales de alcoholismo. Osteosíntesis de fractura de cadera con clavo PFN.
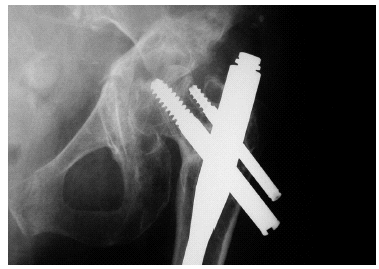
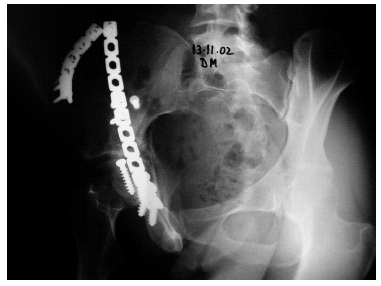
Figura 4. Mismo caso, meses después. Fractura acetabular que había pasado desapercibida.
DIAGNOSTICO
Generalmente, el diagnóstico debe seguir un protocolo de politraumatismo3 y, sobre todo, conviene descartar una rotura arterial4 y, más rara vez, un aneurisma traumático5. Con las fracturas acetabulares pueden aparecer otras lesiones concomitantes que alcanzan, en el conjunto general de todas las fracturas acetabulares, al 82% de los casos. En el 23% hay lesión del nervio ciático acompañando, en muchas ocasiones, a fracturas de la columna anterior. A esto debe sumarse un 47% de complicaciones postoperatorias, la mayoría no decisivas, y un 5% de reoperaciones6. Aunque la aparición de lesiones concomitantes empeora el pronóstico, los malos resultados también están relacionados con la demora en la cirugía, fracaso en conseguir o mantener una buena reducción y con daño en la cabeza femoral que muchas veces no se logra detectar6.
La prueba diagnóstica estándar es la radiografía anteroposterior (fig. 5), acompañada de proyecciones oblicuas en 45° alar (fig. 6) y 45° obturatriz (fig. 7). Frente a estos estudios radiográficos clásicos de Letournel7 que movilizan al paciente con riesgo de mayor desplazamiento, hemorragia y dolor, hoy día conviene realizar una radiografía anteroposterior simple de pelvis con un estudio mediante tomografía computadorizada (TC) planar y reconstrucciones tridimensionales de baja radiación (fig. 8)8. Son esenciales los cortes con TC desde la zona más proximal hasta la más distal de la pelvis, ya que para un buen resultado del tratamiento es necesario tener una buena planificación preoperatoria mediante radiografías convencionales, estudios con reconstrucciones multiplanares y, desde luego, una osteosíntesis cuidadosa (tabla 1)9. Las radiografías alar y obturatriz, junto con la anteroposterior, son, no obstante, un método diagnóstico rápido, fácil y eficiente de ver resultados postoperatorios (figs. 9-13).
Figura 5. Radiografía anteroposterior de cadera izquierda de una paciente de 43 años de edad que presenta fractura acetabular de las dos columnas. La línea vertical al centro del acetábulo forma un ángulo menor de 45° con respecto a la que corta desde el centro acetabular a la fractura.
Figura 6. Radiografía oblicua a 45° del ala ilíaca de la misma paciente. El ángulo anterior en esta proyección mide menos de 45°.
Figura 7. Radiografía oblicua a 45° obturatriz de la misma paciente. El ángulo anterior en esta proyección mide aproximadamente 45° con fractura no desplazada.
Figura 8. Tomografía computarizada 3D de la misma paciente. Se aprecia que no existe escalón articular. Se decidió tratamiento no quirúrgico. Cinco años después la paciente camina sin dolor ni signos radiográficos de artrosis.
Figura 9. Radiografía anteroposterior de una paciente de 37 años con fractura de las dos columnas y de la pared anterior en el lado derecho.
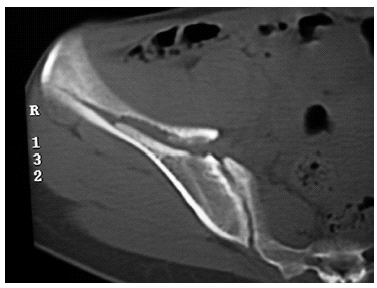
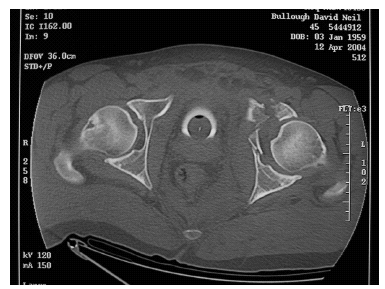
Figura 10. La tomografía computarizada muestra la extensión al ala ilíaca.
Figura 11. Radiografía anteroposterior de la misma paciente donde se observa osteosíntesis con placa y tornillos de compresión interfragmentarios de la fractura de las dos columnas, así como de otras dos fracturas que se extendían al ala ilíaca.
Figura 12. Radiografía alar a 45° de la misma paciente, donde se aprecia pequeño despegamiento de la lámina cuadrilátera y espina ciática hacia la escotadura ciática mayor, pero con cadera concéntrica.
Figura 13. Radiografía obturatriz a 45° de la misma paciente, donde se aprecia que la reducción es adecuada con cadera concéntrica.
Las radiografías simples tienen una baja sensibilidad para la detección de escalones y huecos en fracturas acetabulares, siendo mucho más sensible la TC10. Del mismo modo, se ha visto experimentalmente que, durante la unipedestación, en los casos de incongruencia articular, las solicitaciones mecánicas se concentran en la zona del domo, por lo que llegar a un diagnóstico de la situación de dicha zona es fundamental para tomar una decisión terapéutica11. Esto es especialmente importante en las fracturas de la columna anterior, ya que, además de su importancia biomecánica, la vía ilioinguional, la más frecuentemente utilizada para abordar la columna anterior, no consigue llegar con facilidad para sintetizar esta zona y su continuación distal, debiendo prolongarse con una incisión iliofemoral.
Uno de los puntos fundamentales del diagnóstico es la clasificación de cada fractura dentro de un grupo al que relacionar con una decisión de tratamiento, vía de abordaje quirúrgica y tipo de osteosíntesis. Algunos autores manifiestan que la clasificación de Letournel basándose en la interpretación de una radiografía anteroposterior de la pelvis por cirujanos expertos, incluso sin TC, tiene una gran fiabilidad, no siendo esencial el uso de la TC sino para detectar cuerpos sueltos o impactación articular12. Según otros autores, con experiencia, la fiabilidad en la interpretación de la clasificación de Letournel aumenta hasta el punto de que no son necesarias las radiografías oblicuas13. Si bien es obvio que la experiencia aumenta la fiabilidad de la clasificación, hemos visto que el tipo de fractura se puede, efectivamente, definir con una radiografía anteroposterior, pero no el subtipo (fig. 10). Estudios clínicos y experimentales recientes han mostrado que las radiografías simples tienen una baja sensibilidad para la detección de escalones y huecos en fracturas acetabulares, siendo mucho más sensible la TC10.
Existen diversas clasificaciones de las fracturas acetabulares, aunque todas están basadas en la de Letournel7. Lo tratado en este artículo debe aplicarse a las fracturas de la columna anterior como los grupos de Letournel C (fracturas de la pared anterior), D (fracturas de la columna anterior), I (fractura asociada anterior y hemitransversa posterior) y J (fractura de las dos columnas). Estas fracturas tienen en común que está rota la columna anterior y requieren un abordaje quirúrgico anterior, sin perjuicio de que requieran otra vía.
Las fracturas de la pared anterior (tipo C) afectan a la porción central, articular, de la columna anterior, dejando indemne la parte distal de la rama iliopubiana. Radiográficamente se aprecia desplazamiento de la línea innominada. Las fracturas de la columna anterior (tipo D) pueden ocurrir por traumatismos de baja o alta energía, siendo éstas más graves en el área pélvica afectada, así como el desplazamiento y la conminución de los fragmentos. Las fracturas asociadas anterior y hemitransversa posterior (tipo I) pueden tratarse por vía anterior o mediante doble abordaje, del mismo modo que ocurre con las fracturas de las dos columnas (tipo J).
La AO ha subdividido todos estos grupos, si bien sigue la filosofía de Letournel. Según la AO, existen tres grupos de fracturas (A, B y C), según sean de una columna, transversa o completa articular de las dos columnas; estos tres grupos tienen tres subgrupos que, a su vez, tienen otros tres, a los que se añaden varias anotaciones que especifican, aún más, el tipo de fractura14. Cuanto más se concrete en clasificar una fractura acetabular en tipos y subtipos más fácil será la decisión terapéutica, la de la vía de abordaje, técnica y pronóstico. En esta monografía existe un artículo dedicado a la clasificación.
OBJETIVOS E INDICACIONES DEL TRATAMIENTO
Tras el traumatismo, debido a la fractura, se puede originar una incongruencia articular que condicione una disminución de la superficie de carga entre las superficies articulares del acetábulo y la cabeza femoral, lo cual propicia un aumento de la presión por mm2 que acaba provocando degeneración cartilaginosa y artrosis. Al mismo tiempo se puede alterar el resto de la pelvis, ocasionando una báscula en el plano anteroposterior y lateral que provoque dolor y alteración de la marcha debido a la dismetría. Analizando este mecanismo fisiopatológico se concluye en los objetivos del tratamiento15-18,19:
1) Restablecimiento de la anatomía normal de la pelvis. Aunque se restaure incluso anatómicamente la congruencia articular, es necesario que la línea que une ambas crestas ilíacas y la que une las puntas de ambas tuberosidades isquiáticas sean paralelas y, a la vez, perpendiculares a la vertical de la columna vertebral, no ocasionándose dismetría. Los problemas pélvicos que se asocian a fracturas de la columna anterior, a fracturas transversas altas o a fracturas de las dos columnas suelen necesitar tratamiento quirúrgico mediante una vía de abordaje anterior ilioinguinal, donde reparar la incongruencia acetabular propiamente dicha y la alteración pélvica.
2) Restablecimiento de la topografía articular normal (orientación articular y «cantidad» de acetábulo que se articula con la cabeza femoral): articulación congruente en proyecciones anteroposterior y oblícuas de Judet18.
3) Restablecimiento de la distribución normal de las cargas (presión) del acetábulo sobre la cabeza femoral estudiada en TC18.
Así pues, las indicaciones de tratamiento, como consecuencia de los objetivos que se plantean, aparecen en tres circunstancias:
1) Desplazamiento pélvico ante fracturas acetabulares que llegan a la parte alta del ala ilíaca o de la articulación sacroilíaca.
2) Incongruencia articular.
3) Congruencia articular con fragmentos que deberían articularse entre sí y no lo hacen, disminuyendo la superficie de carga y aumentando, por tanto, la presión articular por mm2. Consecuencia de ello suele ser la inestabilidad articular.
TRATAMIENTO NO QUIRURGICO
Los antiguos tratamientos mediante reducción anestésica y tracción de fracturas desplazadas no suelen tener éxito. Una fractura acetabular se hace de indicación no quirúrgica cuando tras el análisis de las radiografías y de las TC se observa que una gran porción del acetábulo permanece intacto con la cabeza femoral congruente con dicha porción, lo que suele ocurrir en las fracturas de columna anterior más distales, o bien cuando se mantiene la congruencia articular secundaria tras un desplazamiento secundario moderado de una fractura de las dos columnas (figs. 14 y 15). Las fracturas con desplazamiento incluso mayor de 2-3 mm, pero con gran aplastamiento del cartílago articular y hueso subcondral con posibilidades de artroplastia secundaria también pueden tratarse no quirúrgicamente, así como aquéllas que, aun existiendo posibilidades de artroplastia, ocurran en individuos ancianos. Infecciones locales o generales, osteoporosis, mal estado general, alto riesgo o lesiones vecinas de partes blandas también constituyen una contraindicación.
Figura 14. Radiografía de un paciente de 40 años con fractura de las dos columnas y extensión a la articulación sacroilíaca. Se aprecia que la articulación está sin desplazamiento fragmentario.
Figura 15. La tomografía computarizada del mismo paciente muestra que los fragmentos contienen la cabeza sin incongruencia articular. Pequeño desplazamiento de la lámina cuadrilátera pero en zona no articular del transfondo acetabular. La difícil reducción quirúrgica de esta zona junto con la localización en zona de no contacto con la cabeza femoral no justifica el abordaje quirúrgico. Se trató de forma conservadora mediante tracción durante un mes.
Para conocer si la porción de acetábulo que permanece intacta y congruente con la cabeza femoral es suficiente para establecer una indicación no quirúrgica, se pueden realizar mediciones mediante radiografías en proyección anteroposterior (AP), alar y obturatriz19, así como mediante TC20. Se traza una línea vertical al centro geométrico del acetábulo, así como otra desde aquí al punto donde la línea de fractura se cruza con el borde acetabular. El ángulo dibujado representa el arco del techo medial, anterior o posterior, visto respectivamente en las proyecciones radiográficas AP, obturatriz y alar (figs. 5, 6 y 7). Cuando se considere el tratamiento no quirúrgico, todos los arcos engendrados entre estas dos líneas deben medir más de 45°, permaneciendo la cabeza congruente con el techo acetabular sin que el paciente esté en tracción. Más efectiva parece la medición mediante TC, donde deben permanecer indemnes los 10 mm más altos del techo acetabular. Otros autores han descrito directamente que estando intacta la zona de carga («domo») el tratamiento debe ser no quirúrgico19.
La decisión de tratamiento conservador en las fracturas de las dos columnas que presentan congruencia articular debe basarse en la TC. El pronóstico articular es, sin embargo, algo incierto, ya que los fragmentos en las fracturas de las dos columnas están sueltos y, por tanto, siempre que se observe que la osteosíntesis va a ser sólida debe optarse por el tratamiento quirúrgico. No olvidemos que el tratamiento no quirúrgico debe garantizar que los fragmentos no se desplacen secundariamente más de lo que estaban al ingreso del paciente.
La mayoría de las veces el tratamiento no quirúrgico significa mantener al paciente en tracción de manera que la cabeza del fémur no presione sobre el acetábulo pero tampoco esté distraída. Existen varias reglas para saber cuánto peso aplicar, pero generalmente aplicando el 10% del peso del paciente será adecuado. La tracción esquelética lateral desde el trocánter mayor no es adecuada porque puede producir infección y, desde luego, está contraindicada en casos de transitoriedad hasta la aplicación del abordaje quirúrgico.
TRATAMIENTO QUIRURGICO
Una vez realizada la indicación de tratamiento quirúrgico para alcanzar los objetivos anteriormente referidos, éste debe llevarse a cabo después de 4-5 días para evitar el sangrado agudo y dar tiempo a que los vasos fracturarios hagan hemostasia suficiente. Del mismo modo, después de la tercera semana la cirugía se hace más difícil, ya que los fragmentos tienden a consolidar. A todos los pacientes con una fractura acetabular, sobre todo antes de realizar una vía anterior, es necesario realizarles una exploración neurológica y, en especial, del nervio crural, si bien la mayoría de las lesiones de este nervio se recuperarán espontáneamente21.
La anestesia general con relajación e hipotensión es la indicada en este tipo de fracturas. La relajación muscular es importante para permitir que los fragmentos óseos puedan manejarse sin la acción de los músculos, así como sin que el contenido abdominal caiga sobre el campo quirúrgico. La hipotensión ayuda a disminuir la hemorragia quirúrgica. Estas aplicaciones técnicas de la anestesia son más importantes aún en las fracturas de la columna anterior y abordajes anteriores. La anestesia continua sobre el plexo lumbar es un método efectivo para el control del dolor postoperatorio en los pacientes a los que se les ha realizado una reducción abierta y osteosíntesis de una fractura acetabular22, sin embargo si se utiliza como anestesia peroperatoria los pacientes pueden estar incómodos en una intervención que puede llegar a ser prolongada.
COMPLICACIONES
Las complicaciones agudas más graves tras la reducción abierta y osteosíntesis son: la infección, la parálisis iatrogénica, la miositis osificante y el tromboembolismo. La artritis es una complicación muy rara, así como la artrosis es una complicación tardía.
La infección quirúrgica es más frecuente en los casos donde hay otras patologías asociadas, sobre todo viscerales, en el curso de politraumatismos y en las vías quirúrgicas posteriores que en las anteriores. La profilaxis antiinfecciosa se rige por las reglas generales de la cirugía ortopédica y traumatológica, mediante profilaxis antibiótica iniciada con la inducción anestésica y, a diferencia de la cirugía ortopédica reglada, prolongada durante varios días, con una prescripción que depende de varios factores, sobre todo de que la lesión sea abierta o cerrada y que se acompañe de otras fracturas o de síndromes politraumáticos generales. La técnica quirúrgica meticulosa con disección fina e irrigación con suero sobre los tejidos y otras medidas habituales de cirugía complementan la profilaxis.
Por último, dentro de las lesiones iatrogénicas merecen un comentario especial las neurológicas. En algunas series estas lesiones alcanzan hasta el 50% de los pacientes cuando se comparan estudios pre y postoperatorios con potenciales evocados, habiendo autores que aconsejan su uso durante la intervención23. Otros autores consideran que mediante un buen dominio técnico de la reducción abierta y de la osteosíntesis, el uso de potenciales evocados somatosensoriales de forma rutinaria no es necesario24. La parálisis iatrogénica que compete al nervio crural se produce, sobre todo, durante la reducción con las grandes pinzas de pelvis. Paradójicamente, según se ha expuesto anteriormente, la lesión del nervio ciático es más frecuente en el abordaje ilioinguinal que en el posterior de Kocher-Langenbeck. Obviamente la precaución durante las maniobras de reducción y osteosíntesis, sobre todo si se penetra la escotadura ciática mayor, es la mejor medida para prevenir dicha complicación.
Otra complicación frecuente, aunque generalmente no grave, es la miositis osificante. Su tratamiento es muy dificultoso, observándose en estudios prospectivos aleatorizados que la indometacina, utilizada en el tratamiento de otras patologías, no es efectiva25,26. El tratamiento con indometacina en dosis de 25 mg cada 8 horas durante un mes es uno de los muchos propuestos, aunque su efectividad real está en entredicho. La radioterapia es una terapéutica peligrosa por su potencial carcinogenético. Uno de los estudios comparativos realizados para la indometacina con la radioterapia, prospectivo y aleatorizado ha mostrado que la efectividad de ambas terapéuticas es la misma27. Nosotros no damos ninguna profilaxis en el tratamiento de las fracturas de la columna anterior tratadas mediante abordaje ilioinguinal; tampoco hemos visto ningún paciente con miositis osificante importante en estos casos. En las fracturas pelvicoacetabulares la reducción anatómica contribuye a disminuir la incidencia de miositis osificante, coxartrosis y necrosis de la cabeza femoral. La intervención debe realizarse cuanto antes, sobre todo antes de 3 semanas28. La aparición de miositis osificante está más relacionada con la vía posterior de Kocher-Langenbeck que con la ilioinguinal, así como con politraumatismo, especialmente craneoencefálico, obesidad y complicaciones técnicas29.
El tromboembolismo es una complicación potencial y grave30. Algunos autores recomiendan sistemáticamente la realización de un eco-Doppler antes y después de la cirugía19. La profilaxis antitrombótica es fundamental en estos casos. Nosotros utilizamos la heparina de bajo peso molecular a dosis medias de 6.000 UI/día, pudiendo llegar a dosis mucho mayores en casos de factores predisponentes como la obesidad, el uso de anticonceptivos, etc. En los casos de pacientes politraumatizados con patología coadyuvante es conveniente el tratamiento profiláctico por otros especialistas. Tras un estudio de más de 1.093 pacientes traumatizados con alto riesgo de trombosis venosa profunda se concluyó en que el hecho de tener una fractura acetabular no implicaba un mayor riesgo de trombosis venosa profunda, estando este riesgo aumentado en los pacientes mayores y con larga estancia31.
La compresión venosa intermitente aparentemente se asocia con menor incidencia de trombosis venosa profunda en las fracturas pélvicas y acetabulares, si bien los estudios realizados no han mostrado significación estadística30. La posibilidad de necrosis de la cabeza femoral tras fractura luxación acetabular ha sido estudiada mediante TC de emisión fotónica simple, concluyéndose en que aparece una pérdida de captación global durante el período agudo, si bien esta prueba no puede predecir el desarrollo de necrosis de la cabeza femoral, y por tanto se desaconseja su uso de forma rutinaria. Los estudios realizados tras el abordaje quirúrgico para reducir y sintetizar una fractura acetabular no parecen afectar al flujo vascular de la cabeza femoral. La luxación, obviamente debe reducirse cuanto antes, si bien el tiempo límite aconsejable para la reducción se desconoce32.
VALORACION DE RESULTADOS EN LAS FRACTURAS ACETABULARES
Para estudiar los resultados de las fracturas acetabulares, como en cualquier patología, conviene estratificar poblaciones. De este modo, se puede llegar a un conocimiento algo más preciso sobre los resultados obtenidos por un mismo tratamiento aplicado a una población de pacientes que presentan una fractura acetabular. La estratificación consiste en agrupar partes de una población en distintos subgrupos que tengan en común una variable determinada. Por ejemplo, cuando se afirma que los resultados del tratamiento quirúrgico de una serie de pacientes (población) con una fractura acetabular son buenos si la fractura se reduce precozmente y esa reducción consigue que el desplazamiento de los fragmentos sea menor a 2 mm, siendo cierta esa variable (la variable cuantitativa desplazamiento), se obvian otras como la aparición de abrasiones en el cartílago que condicionan el resultado final. Si todos los casos que cursan con abrasión del cartílago articular acetabular correspondiente al domo, que constituyen un subgrupo o muestra de la población de fracturas acetabulares (población estratificada) constituida por la serie completa de pacientes, cursan con mal resultado, la abrasión del cartílago es una variable determinante y, dependiendo de su frecuencia dentro de una población de pacientes tratados quirúrgicamente de fractura acetabular, así será la incidencia de buenos resultados en esta población general. Existen otras variables denominadas confundentes que enmascaran resultados. Por ejemplo eso ocurre cuando en dos estudios se trataron las fracturas acetabulares de un mismo modo pero llegaron a conseguir resultados distintos, pudiendo ser debido a que las variables de uno y otro fueron distintas; si uno de los estudios tuvo mayor incidencia de abrasiones cartilaginosas que otro, aquí esta variable actúa como confundente porque se llega a peores resultados y puede achacarse a alguna circunstancia ajena a las características de los pacientes. Cualquier variable puede actuar como confundente si, por su frecuencia, enmascara un resultado, aunque sólo algunas variables, como la abrasión o la existencia de fractura de la cabeza femoral, son determinantes.
Hasta el momento no se ha publicado un estudio prospectivo y aleatorizado con un diseño de variables que evite los sesgos de selección referidos. Por tanto, conviene hacer estudios prospectivos mediante un protocolo de recogida de variables diseñado de antemano y basado en guías de actuación clínica. Sin embargo, el que los profesionales cambien sus formas de actuación por el hecho de establecerse un protocolo o una guía de práctica clínica es muy difícil33, y ello se cumple también en las fracturas pelvicoacetabulares. En un estudio sobre el tratamiento de fracturas pélvicas y acetabulares en el Reino Unido se observó que el 56% de los pacientes no cumplían con los estándares fijados para el tratamiento correcto, así como que el 34% mostraban grandes deficiencias en el tratamiento. Tras un período de 5 años de instaurar unas guías de práctica clínica, el 57% continuaban sin llegar al estándar fijado, a pesar de que «sólo» el 20% seguían mostrando deficiencias34.
En un estudio de valoración de resultados (outcome), utilizando el MFA (Musculoskeletal Function Assessment), cuestionario para determinar estados de salud, se estudió la validez de la escala de Merle D'Aubigné (dolor, marcha y movilidad) para valoración de resultados en fracturas acetabulares, observando que utilizando el MFA la frecuencia de pacientes con fracturas acetabulares que volvían a su actividad funcional previa era muy baja, frente a una alta escala conseguida cuando se utilizaron los criterios de Merle D'Aubigné35.
Se acepta que las fracturas reducidas anatómicamente, es decir con desplazamiento residual menor a 2 mm, tienen buen pronóstico, mientras que las fracturas con un desplazamiento mayor tienen una tendencia a desarrollar artrosis. Sin embargo, siendo esto cierto existen otras variables que modifican el pronóstico, según se ha explicado anteriormente. La existencia de fracturas asociadas, de complicaciones locales y hueso heterotópico son variables pronósticas independientes que se asocian a mal resultado, mientras que otras como el sexo, edad, la presencia de luxación, parálisis ciática o intervalo de reducción y osteosíntesis tras fractura entre 1 y 18 días no parecen influir en el pronóstico36. Dentro de las complicaciones locales deben incluirse las lesiones del cartílago articular.
Conflicto de intereses. El autor no ha recibido ayuda económica alguna para la realización de este trabajo. Tampoco ha firmado ningún acuerdo por el que vaya a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que esté afiliado.