El objetivo del artículo es comunicar la existencia de fracturas del platillo tibial interno como posible complicación en determinadas circunstancias tras un reemplazo articular unicompartimental de la rodilla.
Presentamos el caso de una paciente, que sufrió una fractura del platillo tibial interno, tras artroplastia unicompartimental de rodilla, y que precisó la cirugía de revisión con aloinjerto óseo y malla.
Las fracturas periprotésicas tras una artroplastia unicompartimental de rodilla son poco frecuentes, aunque con el aumento de indicaciones de este procedimiento en los últimos años, cada vez nos encontramos más casos de solución compleja y que pueden suponer un reto para el cirujano ortopédico.
Tras la aparición de una fractura periprotésica en una rodilla con una artroplastia unicompartimental, la revisión a una artroplastia total con aloinjerto óseo y malla puede aportar buenos resultados, preservando la funcionalidad y evitando largos períodos de inmovilización.
The aim of the article is to report the existence of internal tibial plateau fractures as a possible complication in certain circumstances following a unicompartmental knee replacement.
We report a patient who suffered a fracture of the internal tibial plateau after unicompartmental knee arthroplasty (UKA) that required revision surgery with a bone and mesh allograft.
Peri-prosthetic fractures after a unicompartmental knee arthroplasty are rare but with the increasing indications for this procedure in recent years there are more and more cases with complications that can be a challenge for the orthopaedic surgeon.
When there is a periprosthetic fracture in a unicompartmental knee arthroplasty, revision total joint replacement with bone and mesh allograft can provide good results, maintaining the functionality and avoiding long periods of immobilization.
La artroplastia unicompartimental de rodilla comenzó siendo una alternativa a la osteotomía tibial proximal en pacientes menores de 65 años de edad con enfermedad degenerativa articular limitada a un solo compartimento de la rodilla1. Actualmente, los diseños de los nuevos implantes y las técnicas de cirugía mínimamente invasiva ofrecen resultados comparables a los obtenidos con las artroplastias totales de rodilla, con una morbilidad menor2. Esto justifica su reciente auge y el incremento de su popularidad en todo el mundo.
A pesar de que la artroplastia unicompartimental ha demostrado ser una solución fiable para el tratamiento de determinadas gonartrosis, no se encuentra exenta de complicaciones3. Entre ellas se encuentra la fractura periprotésica de meseta tibial, aunque se considera un evento poco frecuente tras esta cirugía. Suele asociarse a defectos de corte durante la implantación en intervenciones realizadas por cirujanos con una experiencia escasa. Errores técnicos durante la preparación de la superficie tibial que debilitan o provocan la sobrecarga de la extremidad proximal de la tibia son los responsables de la mayoría de estas fracturas. Suelen aparecer, por este motivo, durante el acto quirúrgico o pocas semanas tras la cirugía de reemplazo articular3. El tratamiento contempla desde la inmovilización enyesada hasta el recambio protésico.
El objetivo de este trabajo es presentar un caso de fractura periprotésica tibial tras artroplastia unicompartimental de rodilla, discutir las posibles causas del fracaso de dicha artroplastia, y presentar una alternativa de tratamiento consistente en la cirugía de rescate de la misma.
Caso clínicoSe atiende en las consultas externas de Traumatología a una mujer de 72 años con antecedentes personales de hipertensión arterial, diabetes mellitus tipo 2, hipercolesterolemia, obesidad central tipo II con un IMC de 37,46 (peso 87,69kg, talla 1,53 m) que refiere una gonalgia izquierda de características mecánicas de cerca de dos años de evolución y que limita notablemente las actividades de su vida diaria.
A la inspección no se aprecia una gran deformidad en la bipedestación estática, aunque refiere dolor a la palpación de la cara interna de la rodilla, que altera la marcha y dificulta la movilización activa de la rodilla, limitando la flexión a 90°. La rodilla es estable en el eje antero-posterior con menos de 5mm de traslación y no objetivamos una inestabilidad en varo ni en valgo. Presentaba un déficit de extensión de unos 5°, una desviación en varo de 5°-10° y un KSS de 48.
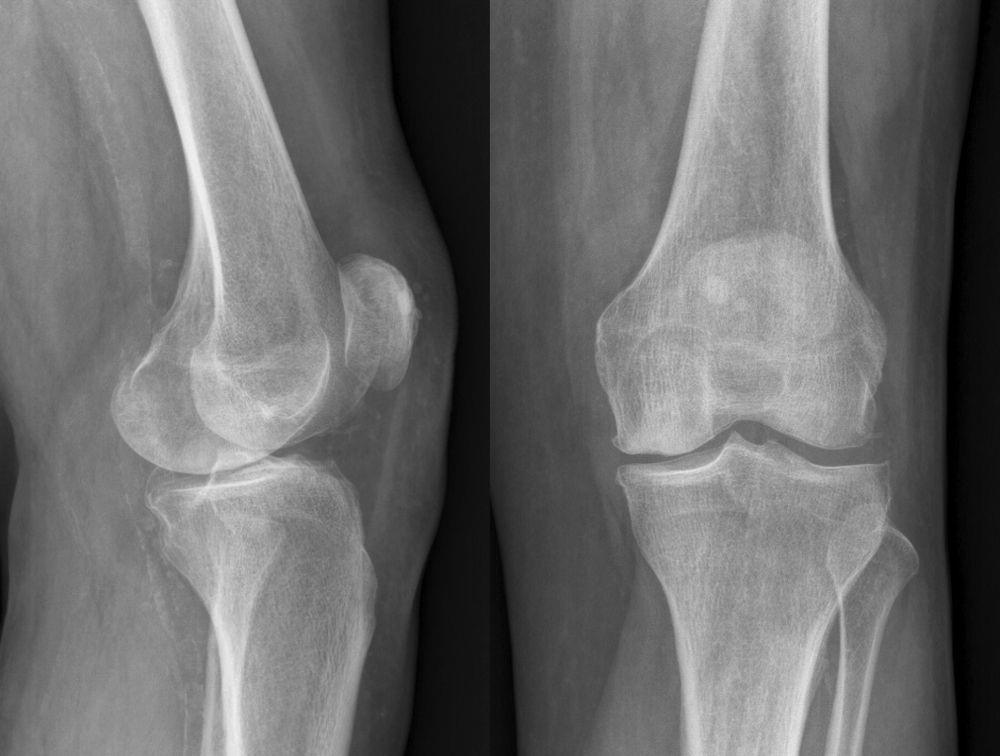
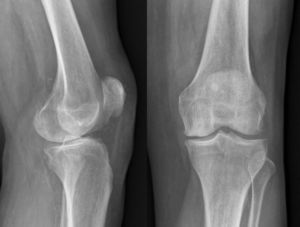
Tras la realización del estudio radiográfico es diagnosticada de gonartrosis del compartimento medial (fig. 1). Debido al excelente estado radiográfico del compartimento lateral y a que no presenta alteraciones importantes del eje se le propone la cirugía de sustitución unicompartimental (fig. 2).
Se realizó la intervención quirúrgica en abril de 2008, implantándose una artroplastia unicompartimental de rodilla tipo Oxford. La profilaxis antibiótica se realizó con vancomicina y se utilizó isquemia preventiva con una duración de 82 minutos. No hubo incidencias intraoperatorias, siendo también el postoperatorio normal. A los 3 días de la cirugía, la paciente inició la marcha y a los 5 días fue dada de alta para ser revisada en consultas externas a las dos semanas de la intervención.
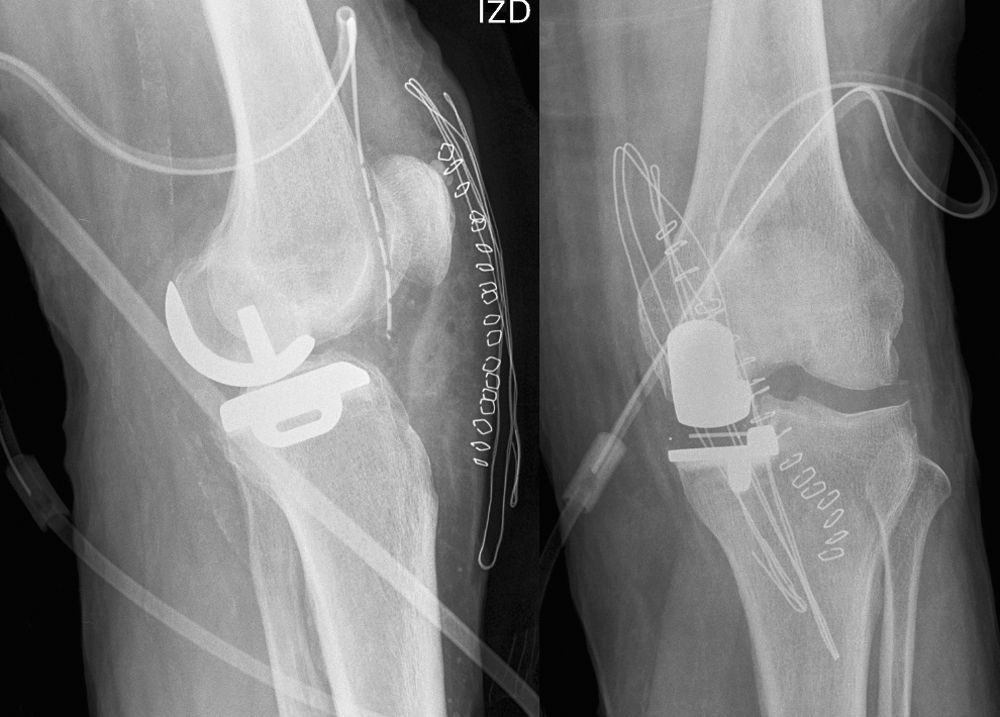
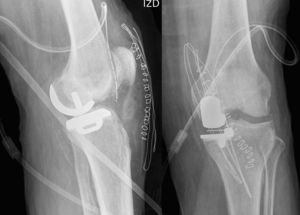
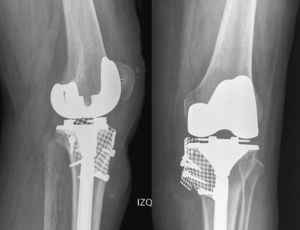
A las tres semanas de la intervención acude al Servicio de Urgencias por un dolor de aparición súbita en la cara interna de la rodilla intervenida, exacerbado en los últimos dos días y que hace imposible la deambulación sin ayudas. En la radiografía realizada de urgencias se puede apreciar un hundimiento del componente tibial de la prótesis unicompartimental, así como la extensión metafisaria de una línea de fractura (fig. 3). En la exploración física, se puede apreciar la tumefacción e induración de piel y tejido celular subcutáneo de la zona afectada.
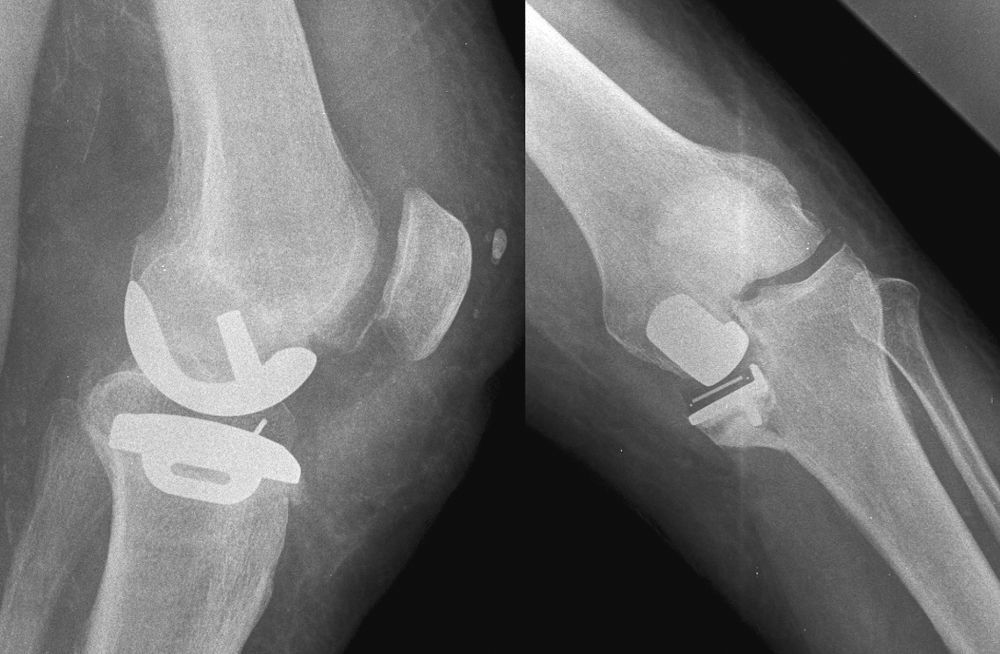
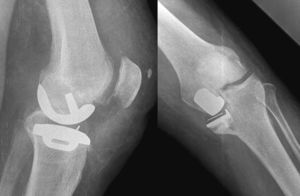
La paciente fue reintervenida, procediéndose a la retirada de la prótesis unicompartimental y fijando el fragmento tibial con una malla con tornillos y aloinjerto óseo para rellenar el defecto. Posteriormente, se implantó una prótesis total de rodilla con vástago tibial (fig. 4). La piel de la zona de la fractura estaba infiltrada por el hematoma y retraída, por lo que el cierre fue dificultoso y quedó con cierta tensión desarrollando una necrosis en la zona central que fue tratada de manera diferida por el Servicio de Cirugía Plástica, mediante desbridamiento y cobertura con un colgajo muscular del gemelo interno.
Al alta, la paciente deambulaba con ayuda de andador, con un balance articular de la rodilla de 5°-90° y con un dolor que calificaba de tolerable, que no le obligaba a tomar analgésicos y un KSS de 81.
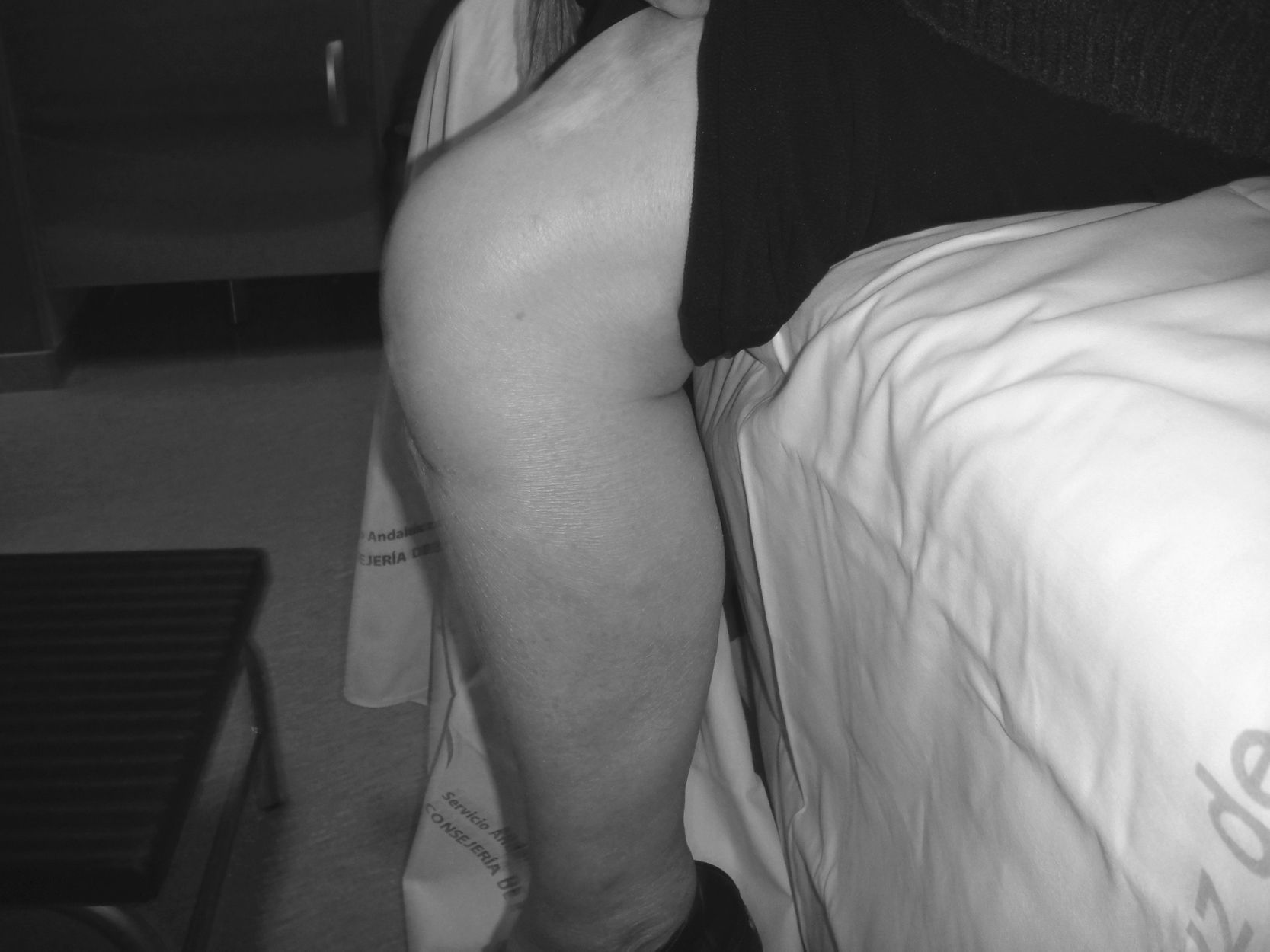
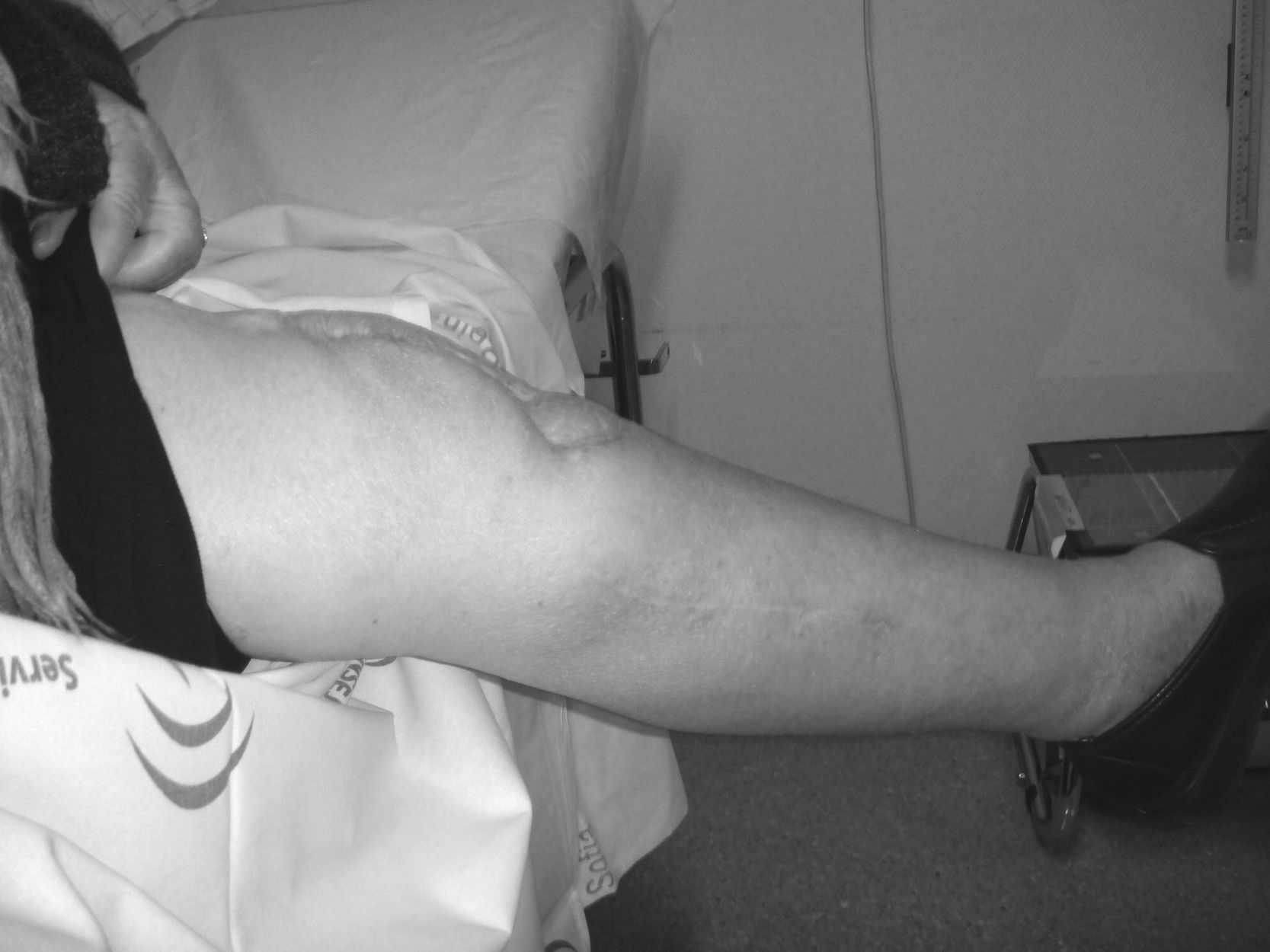
En las sucesivas revisiones en consultas externas, la paciente ha evolucionado de manera satisfactoria pudiendo realizar las actividades de su vida diaria y deambulando ya sin la ayuda del andador, pero con la utilización de una muleta de manera esporádica a los 18 meses de la intervención (figs. 5 y 6). Los controles analíticos, clínicos y radiográficos descartan la existencia de infección.
DiscusiónLa cirugía de sustitución unicompartimental de rodilla es una intervención muy exigente técnicamente y con una curva de aprendizaje importante. En muchas publicaciones, se recomienda el empleo de este tipo de artroplastia al asociarla a una menor morbilidad quirúrgica, menor pérdida hemática, menor rehabilitación, menos dolor, menor tiempo de hospitalización, una mejor función con conservación de la cinemática normal de la rodilla y una menor tasa de enfermedad tromboembólica e infección postoperatoria en comparación con la artroplastia total de rodilla2. Las indicaciones y contraindicaciones para esta cirugía son bien conocidas4 aunque existe controversia respecto a la obesidad. Böhler afirma que los pacientes con más de 80kg no son buenos candidatos para la artroplastia unicompartimental5 y Bert establece que el paciente no debe ser obeso6. Kozinn y Scott7 limitaron inicialmente su uso a sujetos de peso inferior a 90kg y recientemente se ha descrito como contraindicación un peso superior a 124,5kg8 o un IMC mayor de 459.
Las causas del fracaso y su posterior revisión son el desgaste o luxación del polietileno, el aflojamiento, la infección y la progresión de la artrosis a los otros compartimentos de la rodilla. También hay descritas roturas del componente femoral de estas prótesis por fatiga10. La tasa de revisión tras el reemplazo articular parcial es el doble de la hallada tras un reemplazo total de la rodilla, debido al aflojamiento femoral o tibial, las fracturas periprotésicas y el dolor2. Los análisis más recientes de supervivencia de la prótesis unicompartimental Oxford revelan una supervivencia de un 97% a los 10 años, resultados similares a los descritos para una prótesis total de rodilla11, y superior al 95% en 15 años.
La aparición de una fractura periprotésica no supone hoy en día una causa frecuente de revisión protésica, aunque el incremento en el número de prótesis unicompartimentales en los últimos años se ha acompañado de un aumento de la prevalencia este tipo de fracturas (0,2-5%), que pueden aparecer en el cóndilo femoral interno o en el platillo tibial interno. Pandit12 obtuvo una tasa de fracturas inferior al 1% en su serie de más de 1.000 casos. Incluso, se han descrito fracturas periprotésicas en implantes colocados mediante cirugía mínimamente invasiva bajo control de navegación13. Entre las causas implicadas en su etiopatogenia, se encuentran los errores de la técnica quirúrgica (lesión de la cortical posterior, excesiva resección ósea, deficiente preparación de la ranura de la quilla, impactación demasiado enérgica de los componentes), los traumatismos, la baja densidad mineral ósea, y la mala alineación. Hanssen piensa que existen factores de riesgo específicos para estas fracturas tibiales como son el empleo de componentes tibiales con quillas, clavijas o vástagos finos ya que pueden provocar una concentración de tensiones alrededor de los orificios o cavidades donde se inserta la artroplastia14. Van Loon et al15 resaltan la importancia de calcular correctamente el tamaño del implante tibial para evitar las fracturas por estrés debido a la inadecuada transmisión de cargas entre el componente tibial y el platillo tibial proximal. También puede debilitar la zona la realización de un corte vertical para el componente tibial extendido demasiado distalmente16 o un corte de sierra sagital demasiado extenso que debilite la cortical dorsal tibial12.
En el caso que se presenta, creemos que los dos factores más influyentes en la génesis de la fractura parecen haber sido el sobrepeso y la baja densidad mineral ósea, puesto que la cirugía fue realizada por un cirujano experto y no se hallaron especiales dificultades técnicas durante la misma. Además, la paciente no refirió haber sufrido traumatismo alguno previo a la aparición de los síntomas.
El tratamiento quirúrgico de una fractura periprotésica desplazada de tibia es difícil, dado que se asocian el aflojamiento del implante y la conminución fractuaria, dependiendo de la sintomatología del paciente, el momento en que se diagnostica la fractura, el grado de desplazamiento, el aflojamiento o no del implante y el ángulo de deformidad en varo12.
Se puede tratar, pues, de manera conservadora (ortesis) si el diagnóstico es intraoperatorio o dentro de las tres primeras semanas y no hay desplazamiento, o bien mediante fijación interna con tornillos o una placa de soporte16 si el desplazamiento es inaceptable (deformidad en varo mayor de 5°). Si los síntomas persisten más de tres meses tras la fractura por pseudoartrosis o aflojamiento del componente tibial y migración distal del mismo con colapso progresivo del compartimento medial, estará indicada la revisión a prótesis total de rodilla con componentes semiconstreñidos y un vástago largo para optimizar la estabilidad15.
Los defectos óseos pueden rellenarse con cemento, aloinjertos o autoinjertos. Suplementos metálicos o polietilenos más gruesos también son útiles. Backstein recomienda el empleo de aloinjertos estructurales o prótesis tumorales si se hallan defectos mayores de 3cm, que pueden afectar a la estabilidad protésica17, aunque pueden aparecer complicaciones como la pseudoartrosis y la reabsorción de los injertos óseos.
En nuestro caso, se optó por la cirugía de revisión a artroplastia total con malla metálica de soporte y vástago tibial, ya que la fractura llevaba dos semanas de evolución y constaba de varios fragmentos menores de 1cm difíciles de sintetizar.
Como conclusión, pensamos que es imprescindible una correcta selección del paciente y una técnica quirúrgica minuciosa para evitar este tipo de complicaciones al implantar una artroplastia unicompartimental de rodilla, teniendo una especial precaución con el sobrepeso y con el grado de inclinación posterior del componente protésico tibial. La revisión a artroplastia total de rodilla con malla de soporte y vástago tibial es una alternativa muy fiable para solucionar las fracturas periprotésicas conminutas.
Nivel de evidenciaNivel de evidencia IV.