La tendinopatía insercional supone el 23% de las dolencias del tendón de Aquiles. La cirugía está indicada cuando fracasa el tratamiento conservador del dolor y limitación funcional. Nuestro objetivo es analizar los resultados clínico-funcionales del tratamiento quirúrgico con desinserción, desbridamiento y reanclaje en doble hilera con cinta de sutura de alta resistencia.
Material y métodosPresentamos 13 pacientes con tendinopatía insercional de Aquiles, intervenidos entre febrero de 2015 y octubre de 2016. En todos se realizó desinserción del tendón en T invertida, desbridamiento y calcaneoplastia con posterior reanclaje del tendón en doble hilera, sin nudos, con cinta de sutura de alta resistencia. Se valoraron los resultados funcionales con la escala AOFAS antes y después de la cirugía, con un seguimiento medio de 22 meses.
ResultadosLos pacientes, 11 varones y 2 mujeres, con una edad media de 43 años, presentaban una puntuación AOFAS preoperatoria de 34,77±10,1 que alcanzó 90,85±7 puntos tras la intervención, con un incremento medio de 56,08 puntos (IC 95% 48,13-64,02; p<0,01). El tiempo hasta la reincorporación a actividades deportivas fue 19 semanas (16-22). No hubo ninguna complicación.
ConclusiónLa técnica que presentamos reporta unos resultados excelentes como tratamiento quirúrgico de la tendinopatía insercional del Aquiles con calcificación intralesional, permite una amplia superficie de contacto entre hueso y tendón y una reincorporación más precoz a la actividad deportiva previa.
Insertional tendinopathy accounts for 23% of the pathology of the Achilles tendon. Surgery is indicated when conservative treatment of pain and functional limitation fails. Our objective is to analyse the clinical-functional results of surgical treatment with disinsertion, debridement and double row reattachment with high strength suture tape.
Material and methodsWe present 13 patients with insertional Achilles tendinopathy, treated between February 2015 and October 2016. In all of them we performed inverted T-tendon disinsertion, debridement and calcareoplasty followed by double row tendon re-anchorage, without knots, with high resistance suture tape. Functional results were assessed with the AOFAS scale before and after surgery, with an average follow-up of 22 months.
ResultsThe patients, 11 males and 2 females, with an average age of 43 years, presented a preoperative AOFAS score of 34.77±10.1 that reached 90.85±7 points after the operation, with an average increase of 56.08 points (IC 95% 48.13-64.02; P<0.01). The time to return to sports activities was 19 weeks (16-22). There were no complications.
ConclusionThe technique we present reports excellent results as a surgical treatment of insertional Achilles tendinopathy with intralesional calcification; it allows a wide contact surface between bone and tendon and an earlier return to previous sports activity.
La dolencia del tendón de Aquiles puede clasificarse en 2grandes grupos atendiendo a su localización: tendinopatía insercional si afecta a la zona de la entesis y tendinopatía no insercional localizada 2cm proximal a la tuberosidad del calcáneo1.
La tendinopatía insercional o entesitis aquílea representa entre el 20% y el 24% de las dolencias del tendón de Aquiles2,3. Su etiología es multifactorial y se relaciona tanto con condiciones biomecánicas intrínsecas del pie y tobillo como con el calzado, la edad, la obesidad, la sobrecarga mecánica y los deportes de impacto4,5.
Se trata de un proceso crónico de degeneración del tendón asociado a la aparición de calcificaciones en distinto grado en la entesis. Clínicamente se manifiesta con tumefacción y dolor localizados sobre la tuberosidad posterior del calcáneo junto con déficit funcional2,3. Existen otras dolencias que afectan a la entesis del tendón y cursan igualmente con dolor en esta zona, como la bursitis retrocalcánea, la exóstosis retrocalcánea y la deformidad de Haglund, y pueden darse de forma aislada o asociadas entre sí o con la tendinopatía insercional del tendón de Aquiles2.
El tratamiento inicial se basa en una combinación de analgesia, reposo y ejercicios de elongación del sistema aquíleo-calcáneo-plantar, pero ninguna terapia ha demostrado ser eficaz para el manejo de esta dolencia, por lo que es frecuente el tratamiento quirúrgico2,6. Hay muchas técnicas descritas y todas ellas persiguen eliminar la región degenerada del tendón mediante su desinserción más o menos amplia para un completo desbridamiento del tejido inflamatorio y de las calcificaciones. Cuando es necesario se puede asociar resección de la prominencia ósea posterior del calcáneo o calcaneoplastia2,3,6. La reinserción tendinosa, con o sin aumento, es necesaria para obtener buenos resultados funcionales tras la intervención2.
El objetivo de este trabajo es analizar los resultados clínico-funcionales de la técnica de calcaneoplastia abierta transaquílea y reparación con doble hilera tendinosa.
Material y métodosSe incluyó a los pacientes mayores de 18 años con tendinopatía insercional de tendón de Aquiles tratados quirúrgicamente con técnica de calcaneoplastia asociada a SpeedBridge® (Arthrex Inc, Naples, FL, EE. UU.).
El diagnóstico en todos los casos fue clínico y radiológico con resonancia magnética nuclear compatible: bursitis preaquílea, tendinopatía insercional con diferentes grados de degeneración del tejido, incluyendo roturas parciales intratendinosas y microcalcificaciones; ningún caso presentaba rotura completa tendinosa. Todos los pacientes evolucionaron con persistencia del dolor y limitación funcional sin respuesta al tratamiento conservador durante al menos un año. Los pacientes no presentaban otras enfermedades asociadas en el pie ni en el tobillo. Todos fueron tratados quirúrgicamente entre febrero de 2015 y octubre de 2016 con desbridamiento del tejido patológico con desinserción y reanclaje tendinoso con cinta trenzada de alta resistencia en doble hilera y sin nudos, siguiendo la técnica de SpeedBridge® (Arthrex Inc, Naples, FL, EE. UU.). Se excluyó a aquellos pacientes con un seguimiento menor a 18 meses. Los datos recopilados incluyeron el sexo, la edad, la lateralidad y las complicaciones relacionadas con la intervención durante el periodo de seguimiento (dehiscencia de la herida quirúrgica o infección superficial/profunda; rotura del tendón de Aquiles).
En total fueron intervenidos 13 pacientes tras fracaso del tratamiento conservador, con una evolución clínica de entre 35 y 72 semanas. Los resultados clínico-funcionales se evaluaron con la escala AOFAS (American Orthopaedic Foot and Ankle Society) y EVA (escala visual analógica) tanto de forma previa a la intervención como posterior (al final del seguimiento). También se registró la duración del tratamiento rehabilitador y el tiempo hasta la reincorporación a sus actividades deportivas habituales.
Los datos se expresan con medidas de tendencia central y fueron analizados con el programa estadístico STATA 14/IC (StataCorp), utilizando el test de Wilcoxon para muestras pareadas. Se estableció el punto de corte p<0,05 como límite de la significación estadística.
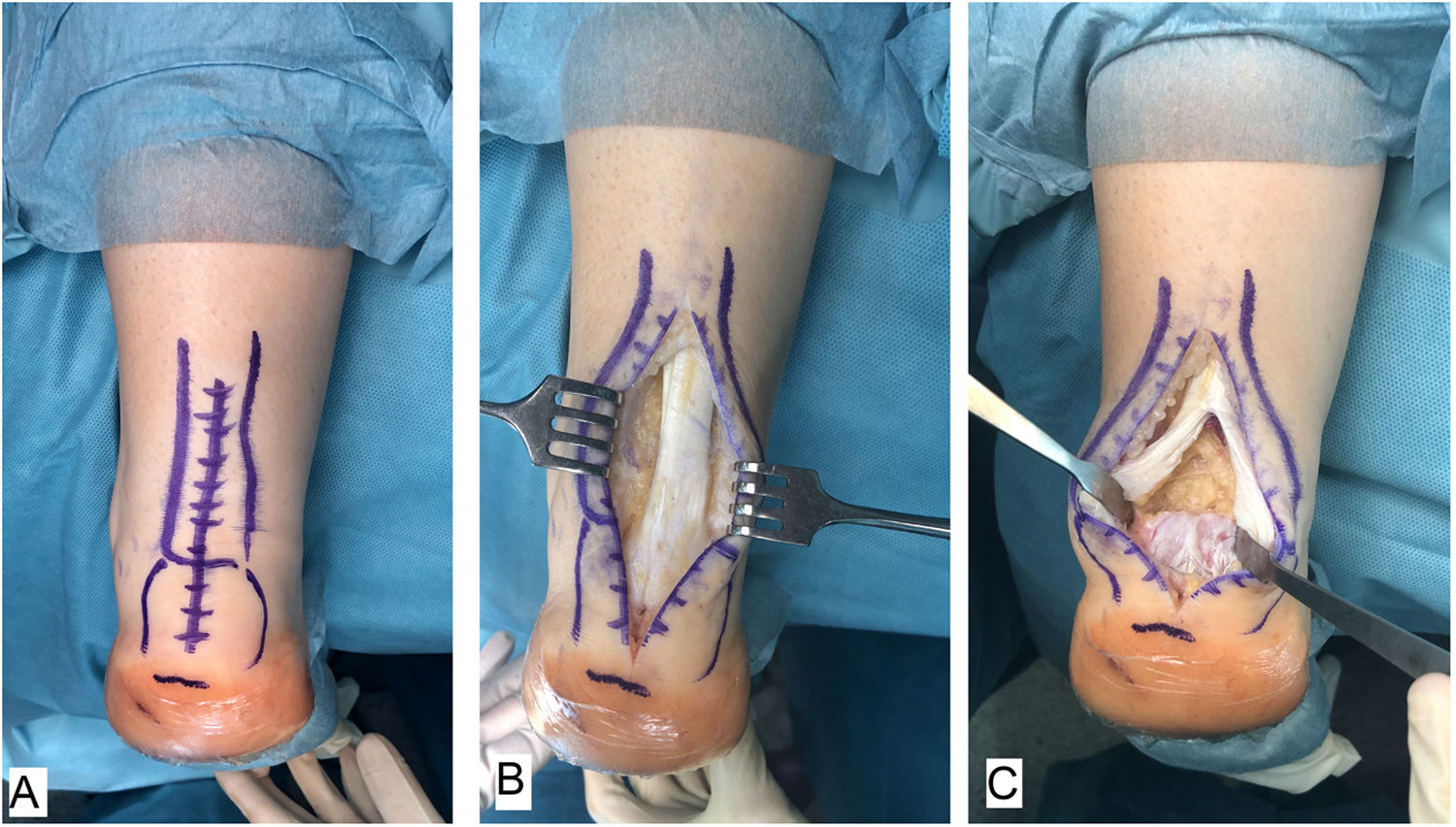
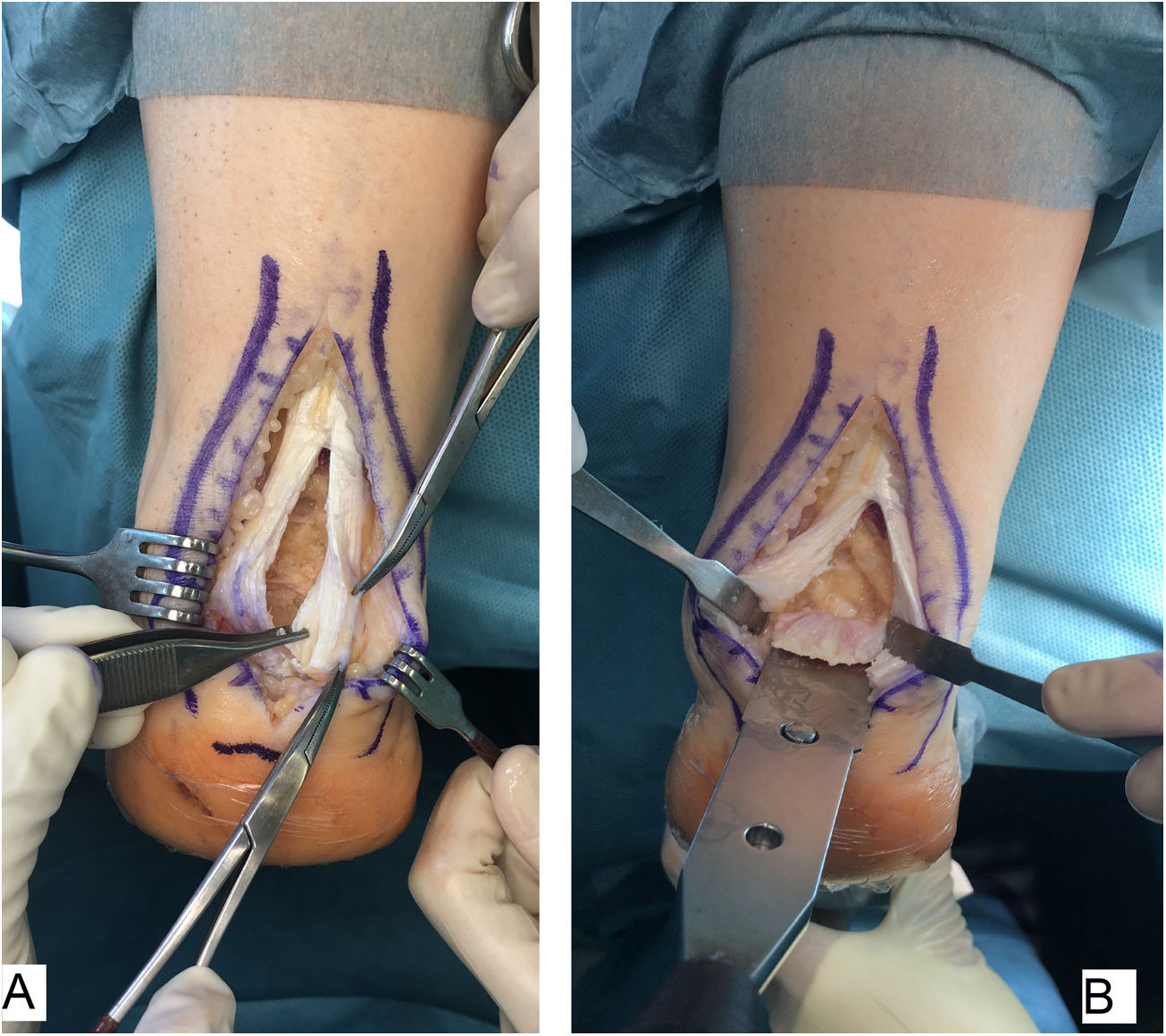
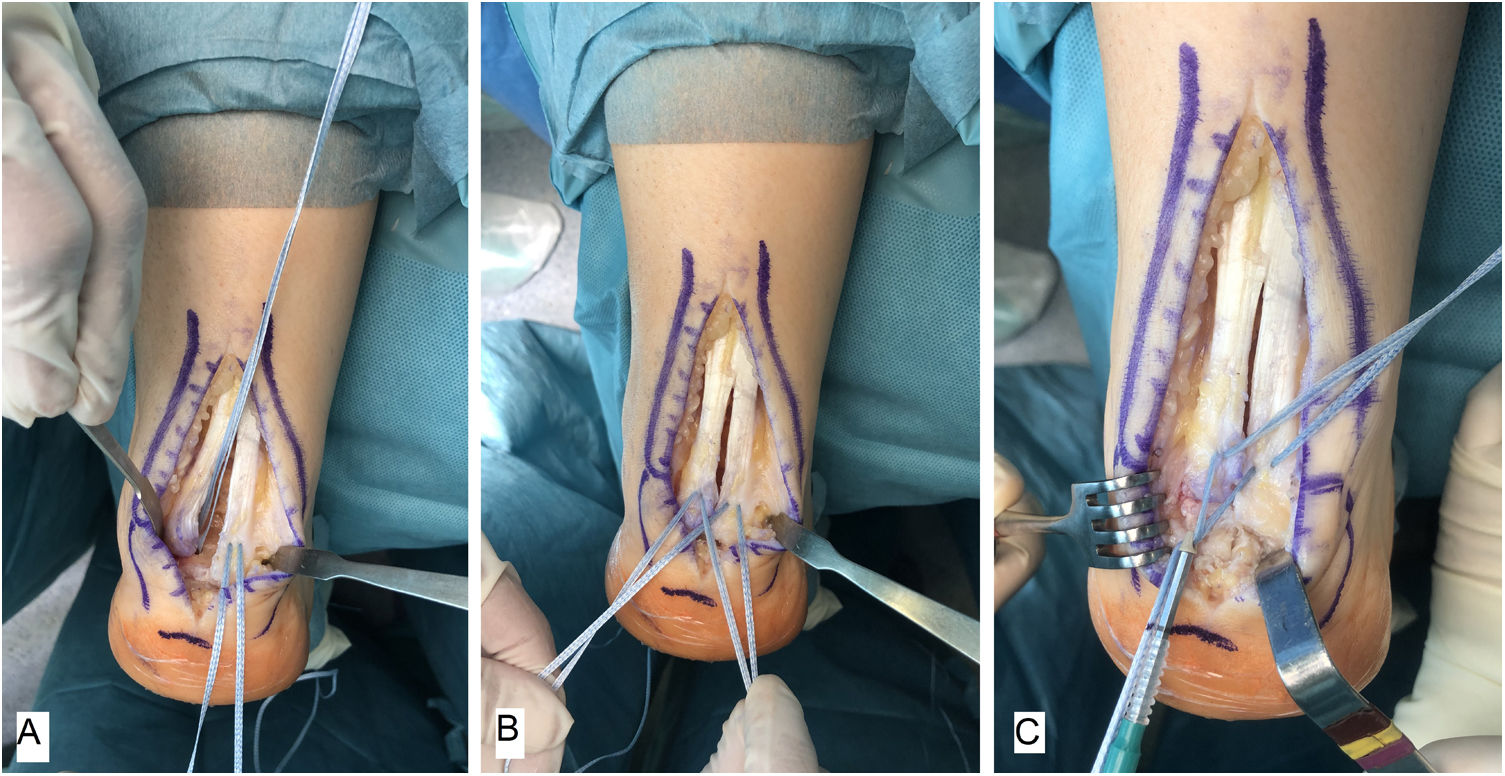
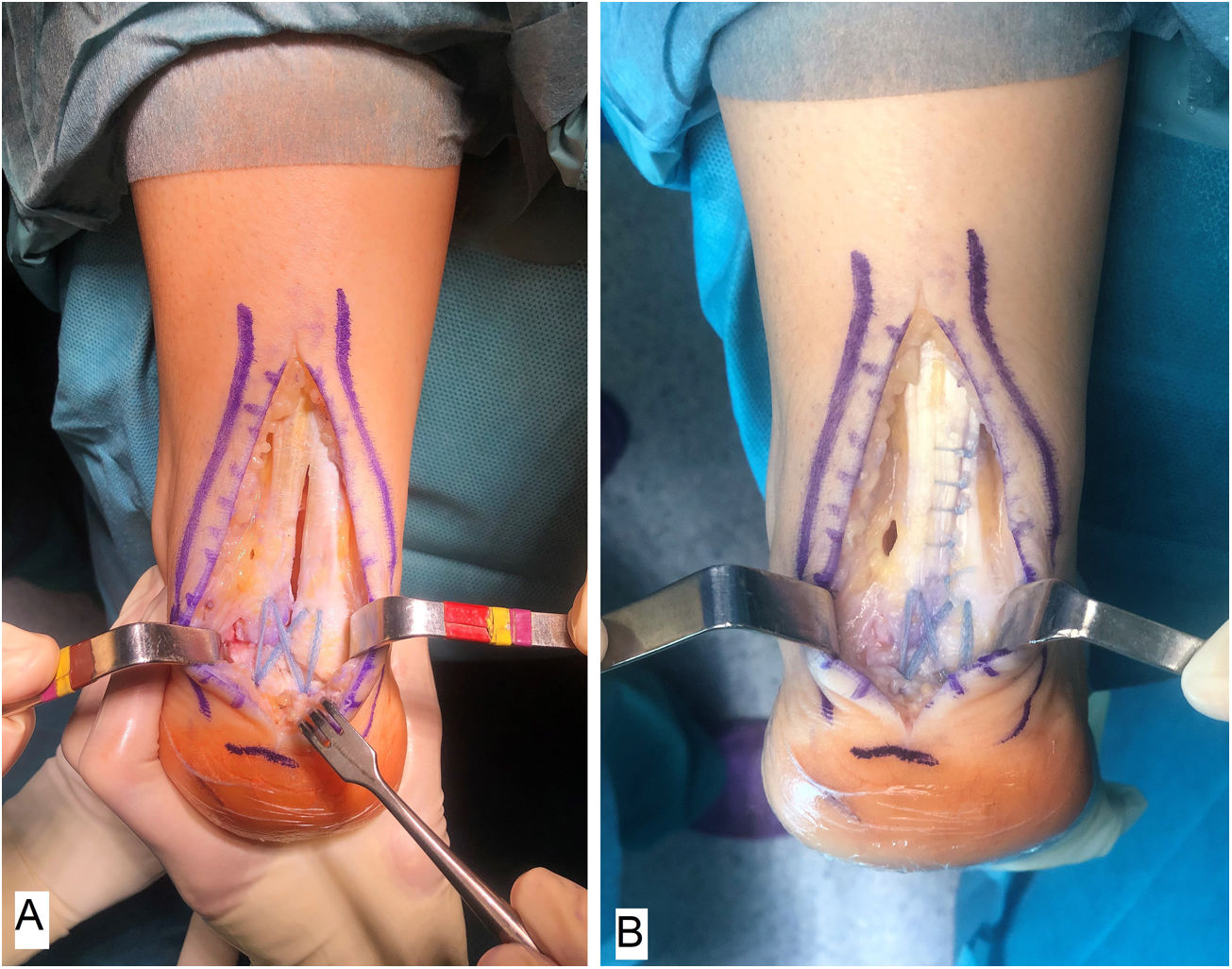
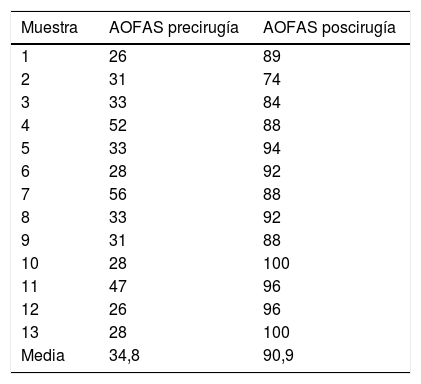
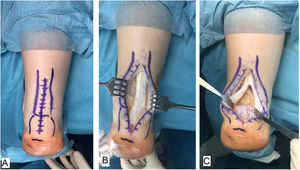
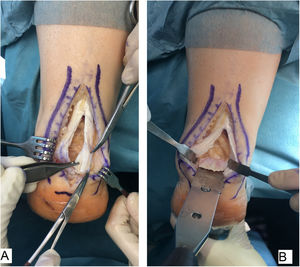
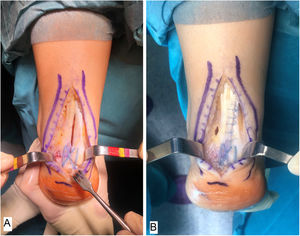
Técnica quirúrgicaTodos los pacientes fueron tratados por el mismo cirujano (JVR) con el mismo procedimiento quirúrgico. En posición de decúbito prono con manguito de isquemia en el muslo y profilaxis antibiótica perioperatoria (2g de cefazolina, 1g de vancomicina en caso de paciente alérgico a cefalosporinas), se realizó incisión de unos 15cm en línea media sobre el tendón de Aquiles, separando sendos colgajos de piel. Tras identificar el tendón de Aquiles y su entesis sobre la apófisis posterior del calcáneo, se desinsertaba parcialmente en forma de T invertida, manteniendo las inserciones medial y lateral (fig. 1). Después de un desbridamiento cuidadoso de la porción distal degenerada, incluyendo las calcificaciones intratendinosas, se realizaba la exéresis de la exóstosis posterior del calcáneo con sierra oscilante y se preparaba la superficie ósea para la reinserción tendinosa (fig. 2). Se reanclaba el tendón con arpones y cinta trenzada de alta resistencia, manteniendo una tensión adecuada. En nuestro caso empleamos FiberTape® (Arthrex Inc, Naples, FL, EE. UU.) con una disposición en doble hilera cruzada y sin nudos, siguiendo la técnica SpeedBridge® (Arthrex Inc, Naples, FL EE. UU.) (fig. 3). Por último, se reparaba el tendón con sutura continua biorreabsorbible trenzada del 0 incluyendo el paratenon y se cerraba la piel con puntos sueltos biorreabsorbibles de vicryl rapide™ (poliglactina 910) (fig. 4).
Todos los pacientes permanecieron inmovilizados con férula suropédica en posición neutra durante 2semanas; posteriormente se les permitió iniciar carga parcial asistida con muletas y protegida con ortesis (bota tipo «Walker» en posición neutra). La rehabilitación se iniciaba a partir de las 4 semanas postoperatorias, y consistía en una combinación de electroterapia y ejercicios de movilidad y potenciación muscular progresiva en descarga siguiendo las recomendaciones del médico rehabilitador, adaptada a las necesidades de cada paciente. La ortesis se mantenía hasta completar 12 semanas de tratamiento, tras lo cual se autorizaba la carga con zapato habitual y se mantiene la terapia rehabilitadora de potenciación muscular y propiocepción adaptada a las necesidades de cada paciente.
ResultadosUn total de 13 pacientes entraron a formar parte del estudio; 11 varones y 2 mujeres con una edad media de 43 años (rango: 35-55). En cuanto a la lateralidad, 6 pacientes fueron intervenidos del tendón de Aquiles derecho y 7 del lado izquierdo (tabla 1). La mediana del tiempo de seguimiento fue de 22 meses (rango 18-24). La puntuación media en la escala del dolor EVA fue de 8,8 en la evaluación previa a la cirugía y 1,3 puntos al final del seguimiento. La puntuación media obtenida en la escala AOFAS antes de someterse a la cirugía fue de 34,8 puntos, que ascendió hasta 90,9 puntos tras la intervención (tabla 1). Existe, por tanto, un incremento medio estadísticamente significativo de 56,1 puntos (IC 95% 48,1-64,1; p<0,01). Ninguno de los pacientes desarrolló complicaciones durante el seguimiento postoperatorio. Todos ellos recibieron terapia rehabilitadora complementaria guiada por el médico rehabilitador con una duración de entre 5 y 10 semanas tras la retirada de la ortesis y fueron capaces de retomar su actividad deportiva de ocio (pádel, fútbol o baloncesto) en un periodo medio de 19 semanas (rango 16-22), sin ninguna limitación.
DiscusiónLa inserción del tendón de Aquiles sobre la tuberosidad posterior del calcáneo es una estructura histológica de fibrocartílago muy especializada, constituida por la entesis propiamente dicha y la bursa subtendinosa7. La sobrecarga mantenida del tendón da lugar a la formación de espolones óseos por osificación endocondral y fisuras longitudinales intrasustancia, que son más intensas en los puntos de transferencia de las cargas tendón-hueso7,8. Benjamin et al. concluyen que los espolones óseos en la entesis responden a un proceso adaptativo del tendón, por el cual aumenta su superficie de contacto con el hueso para hacer frente a las cargas mecánicas requeridas9. Estos cambios crónicos se manifiestan clínicamente con tumefacción, dolor y limitación funcional; el diagnóstico de la tendinopatía insercional es sobre todo clínico, si bien podemos utilizar técnicas de imagen complementarias, como la resonancia magnética, que permite diferenciar entre varios grados de afectación del tendón10.
El manejo inicial es conservador en todos los casos2,6. Este consiste en una combinación de analgésicos antiinflamatorios no esteroideos y medidas físicas, tales como modificación del calzado, estiramientos del sistema aquíleo-calcáneo-plantar, ortesis temporales y diferentes pautas de tratamiento de rehabilitación y fisioterapia. La eficacia de estos tratamientos es muy variable y se relaciona sobre todo con la severidad de la afectación y degeneración del tendón; los resultados con el tratamiento quirúrgico son mejores en aquellos pacientes que presentaban lesiones intrasustancia en las imágenes de resonancia magnética10,11. Cuando los síntomas persisten durante más de 3-6 meses, a pesar del tratamiento conservador, está indicado el tratamiento quirúrgico12.
El tratamiento quirúrgico se basa en la resección del tejido degenerado, incluyendo la bursa y las calcificaciones, y una calcaneoplastia de la prominencia ósea posterior13, lo cual implica la desinserción parcial del tendón sobre la tuberosidad del calcáneo, que puede debilitarlo, con el consiguiente riesgo de rotura. Sin embargo, un desbridamiento limitado puede suponer un fracaso del tratamiento quirúrgico14. Se ha comprobado que la desinserción de hasta el 50% de la superficie tendinosa permite una carga precoz segura sin complicaciones de rotura14, por lo que resecciones más amplias deberían acompañarse de alguna técnica de tenodesis o aumento13,15,16. Varios autores defienden la desinserción completa del tendón de inicio, ya que permite una resección amplia del tejido inflamatorio y mejor exposición ósea durante la calcaneoplástia, en comparación con una desinserción menor del 50%15,17. Nosotros preferimos la incisión central en T invertida, que conserva las inserciones medial y lateral, permite un desbridamiento amplio del tejido patológico, sin riesgo de lesiones vasculonerviosas y ha demostrado buenos resultados clínico-funcionales a largo plazo18,19.
La reinserción tendinosa, o tenodesis, con o sin aumento, se relaciona con buenos resultados tras la cirugía13,15,16. Tomando como referencia los tratamientos en las lesiones del manguito rotador en el hombro, se han descrito distintas técnicas de reinserción del tendón calcáneo empleando arpones, ya sea con una configuración de hilera simple o doble20-22. Pilson et al., en un estudio realizado en cadáver, concluyen que no existe una superioridad biomecánica de la configuración en doble hilera frente una sola hilera de arpones21. Por otro lado, Beitzel et al, en un estudio en cadáver, reflejan una mayor área de contacto, estadísticamente significativa de inicio, con un desplazamiento del implante comparable en ambos grupos al someterlos a cargas repetidas23. Sin embargo, la configuración en doble hilera ha demostrado una mayor superficie de contacto hueso-tendón de cicatrización22-24, lo cual aumenta la resistencia de la sutura y un mayor soporte de cargas que, teóricamente, reduce el tiempo de cicatrización22,24. Este beneficio de la doble hilera ha popularizado el uso de técnicas como SutureBridgeTM (Arthrex Inc, Naples, FL, EE. UU.), un sistema de fijación que se basa en el uso de arpones y sutura trenzada de alta resistencia en una configuración de doble hilera cruzada que permite una carga precoz y segura, sobre todo en pacientes jóvenes25, y ha demostrado excelentes resultados clínico-funcionales a medio y largo plazo, con baja tasa de complicaciones26,27. Se han descrito modificaciones de esta técnica28. La técnica modificada con nudos en la sutura proximal presenta superioridad biomecánica en estudios realizados en cadáver que comparan las 2alternativas, ya que ofrece mayor resistencia frente a cargas repetidas, sin encontrar diferencias en la superficie de contacto hueso-tendón ni el fallo de los implantes29. Se han descrito alternativas al uso de arpones para la reinserción tendinosa, con dispositivos transóseos de anclaje cortical30; sus resultados son comparables a los de las técnicas descritas en estudios en cadáver y podrían resultar interesantes, sobre todo para el uso en hueso osteoporótico, donde muestran mayor resistencia a la carga frente a los anclajes con arpón31.
Frente al uso de sutura convencional trenzada n.° 2 de alta resistencia, varios estudios biomecánicos en modelos animales han demostrado superioridad de la cinta trenzada empleada en la reparación tendinosa32-35. La cinta ofrece mayor resistencia a la tracción, con menor efecto de sierra sobre el hueso si se emplea con túneles transóseos32 y menor desgarro del tendón cuando se somete a tracción cíclica35. Su uso junto con arpones permite una mayor carga máxima previa al fallo en comparación con la sutura convencional33 y también ha demostrado proporcionar mayor superficie de contacto y resistencia de la sutura realizada mediante artroscopia34. A pesar de los buenos resultados biomecánicos demostrados en modelos experimentales, Boyer et al. publican menor tasa de rerrotura tendinosa tras la reparación artroscópica del tendón supraespinoso con cinta trenzada y arpón en doble hilera, frente a la reparación con sutura convencional, pero no encuentran superioridad clínica de una técnica frente a la otra a medio plazo en una serie de 73 pacientes36.
La técnica SpeedBridgeTM (Arthrex Inc, Naples, FL, EE. UU.) es una modificación de la mencionada SutureBridgeTM que emplea cinta FiberTape® en lugar de hilo de sutura. Existe escasa literatura respecto al uso de cinta de sutura en la reparación del tendón de Aquiles37, sin embargo, este es el primer trabajo que presenta los resultados del uso de la sutura con cinta para la reinserción tendinosa en el calcáneo como parte del tratamiento de la tendinopatía insercional del tendón de Aquiles. Nuestro trabajo refleja buenos resultados tanto por la mejoría en las escalas funcionales como por la ausencia de complicaciones, aunque esto último puede ser debido al pequeño tamaño de la muestra. En nuestro centro el cierre de la piel se hizo con sutura reabsorbible vicryl rapide™ (poliglactina 910), que no requiere retirada de los puntos, lo que minimiza la manipulación de la herida. Existen publicaciones de características similares que reflejan sobre todo complicaciones de partes blandas en la cicatriz27,38. Rigby et al., en una serie de 43 pacientes tratados con sutura de alta resistencia en configuración de doble hilera, reportan 2casos de dehiscencia de la herida y una infección profunda que precisó transferencia de FHL en un segundo tiempo27. Un estudio similar con 14 pacientes informa solo de un paciente complicado con infección superficial de la herida38. Las complicaciones en relación con los implantes, como rotura o pérdida de fijación al hueso, aunque descritos en estudios en cadáver23,29 no han sido reportados clínicamente.
Este trabajo presenta como principal debilidad el tamaño muestral, lo cual empobrece la significación estadística. Por otro lado, la constatación de la efectividad del tratamiento sería mayor con una prueba de imagen postoperatoria que confirmara la integración tendón-hueso tras la reparación. Son necesarios, por tanto, estudios más completos, que incluyan mayor número de pacientes y comparen mediante aleatorización esta con otras técnicas ya descritas para el tratamiento de la tendinopatía insercional del tendón de Aquiles.
Se trata de un procedimiento quirúrgico técnicamente fácil de reproducir, que no ha presentado complicaciones a corto y medio plazo en nuestra serie y que ofrece excelentes resultados funcionales, con una mejoría significativa de la puntuación AOFAS con base en nuestros resultados.
La mayor superficie de contacto hueso-tendón que se consigue con la combinación de la cinta trenzada y la construcción en doble hilera ha permitido una carga precoz a los pacientes, con rápida reincorporación a la actividad deportiva previa sin limitaciones funcionales.
ConclusionesLa desinserción parcial en T invertida del tendón de Aquiles y reparación en doble hilera es una técnica eficaz para el tratamiento de la tendinopatía insercional, es fácilmente reproducible y consigue excelentes resultados funcionales. Además, permite una carga precoz segura y una rápida recuperación funcional.
Nivel de evidenciaNivel de evidencia IV.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesNinguno.