En los últimos años los avances biomecánicos y de diseño de las prótesis totales de rodilla (PTR) han mejorado la amplitud de movimiento y la supervivencia de las mismas. Una de las modificaciones4,5,11,18 que se ha realizado es la incorporación de meniscos o platillo tibial móvil. Con estos diseños se intenta conseguir que disminuya el desgaste y la generación de partículas de polietileno a la vez que se aumente el grado de la flexión.
Los resultados publicados con las prótesis estabilizadas posteriores son altamente alentadores a medio plazo, aunque la mayoría de los trabajos publicados se refieren a poblaciones de pacientes mayores de 65 años.6,8,19,24 Debido a estos resultados, cada día se intervienen pacientes con mayores demandas funcionales, por lo que se pretende conseguir un mayor arco de movilidad, subir y bajar escaleras sin dificultad, a la vez que una supervivencia lo más larga posible. Para ello, se debe evitar el desgaste del polietileno y la aparición de aflojamientos asépticos y osteolisis. El platillo tibial móvil permite la rotación interna de la tibia de 5° en el momento de la extensión máxima y la rotación externa de 10°, en la flexión máxima, a semejanza de la rodilla normal. Por otra parte, este diseño consigue aumentar el área de contacto a lo largo de toda la excursión articular, disminuir la presión por centímetro cuadrado de superficie de rozamiento, por lo que debería disminuir la generación de micropartículas de polietileno, con el objetivo de aumentar la duración de la prótesis.17,18,20,21,23 Así mismo, la movilidad del platillo permite la corrección de pequeños defectos de rotación al colocar el implante tibial mejorando el deslizamiento de la rótula.
Material y método
El objetivo del presente estudio fue comparar dos grupos de PTR, MBK® y LPS®, intervenidas en todos los casos por el mismo equipo quirúrgico (dos cirujanos), con el mismo protocolo de rehabilitación. Se han valorado la movilidad postoperatoria inmediata y a los seis meses de la intervención para observar si existen diferencias significativas entre dos prótesis de diseño y concepto biomecánico diferente.
Se han estudiado un total de 204 prótesis totales de rodilla en 186 pacientes, operados entre junio de 1997 y septiembre de 1999. En todos los casos se trataba de pacientes con artrosis degenerativa, habiéndose desechado en el presente estudio las artritis reumatoides y las artrosis postraumáticas. Del total de PTR, 94 fueron del modelo Nexgen MBK,® con conservación del ligamento cruzado posterior (LCP) y platillo tibial móvil (46%), y 110 (54%), fueron Nexgen LPS® con sacrificio del LCP y platillo fijo.
La relación del sexo fue de 48 implantes en varones y 156 en mujeres, siendo similar la distribución entre los dos tipos de prótesis, con 28 MBK® y 20 LPS® en varones y 72 MBK® y 80 LPS® en las mujeres.
En las prótesis LPS® la edad media fue de 68,6 años (mínimo 55 y máximo 87 años), siendo la distribución por sexos de 66 años de media en los varones y 73 años en las mujeres. En las prótesis tipo MBK® la edad media fue de 64,3 años (mínimo 50 y máximo 77 años), con 62 años de media en los varones y 65 en las mujeres.
En todos los pacientes se realizó una valoración preoperatoria y postoperatoria a los seis meses del dolor, función y movilidad articular según el baremo de la Sociedad Americana de Rodilla (KSS).14
Se utilizó la instrumentación Nexgen, con preferencia del sistema de molinillo de vaciado (85%) frente a la plantilla «5 en 1», valorando intraoperatoriamente la similitud de los espacios de flexión y extensión, la alineación de la extremidad, la rotación de los componentes y el correcto centrado de la rótula. En las rodillas en que se conservó el LCP se evitó la tensión excesiva del mismo, liberándolo de la meseta tibial cuando quedaba tenso. En los casos de extremada dificultad se procedía a la resección del mismo y se colocaba una prótesis tipo LPS®. El tratamiento fisioterápico, dirigido por el mismo médico rehabilitador, utilizó el mismo protocolo en todos los casos, comenzando a las 48 horas con movilización pasiva, seguido de sesiones diarias de una hora de duración con fisioterapia activa y pasiva.
Se comparó estadísticamente en ambos grupos (MBK® y LPS®) el arco de movilidad en el momento de alta hospitalaria y a los seis meses postoperatorio según el programa estadístico SPSS-PC, aplicando la punta t de Student para comparación de media en dos muestras independientes con un nivel de significación del 5%. La comparación de proporciones entre ambos grupos se efectuó con la prueba de la chi -cuadrado, al mismo nivel de significación.
Se comparó el número de sesiones de rehabilitación necesaria para la obtención de los resultados y se valoraron las complicaciones de postoperatorio inmediato y a los seis meses de seguimiento.
Resultados
La edad media fue de 66,7 ± 7,5 años (mínimo: 50 y máximo: 87 años). Cuando se analizó la edad en cada grupo de prótesis, la MBK® presenta una media de edad de 64,3 ± 7,0 años y la LPS® de 68,6 ± 7,4 años. Por término medio, los pacientes con LPS® tenían cuatro años más que los pacientes con MBK® (p < 0,05). La localización aparece en un porcentaje similar para ambos lados sin diferencias significativas en ambos grupos de prótesis.
La sustitución de la rótula se realizó en el 90% de las rodillas y la liberación del retináculo lateral rotuliano en el 2,9% de los casos. La liberación de las estructuras mediales fue necesaria en el 77% de las rodillas y las estructuras laterales en el 19%. En un 42% de los casos fue preciso una liberación de la cápsula posterior para la corrección de la contractura en flexión, obteniéndose la extensión completa en la cirugía en el 93% de las intervenciones.
Se aplicó el protocolo de valoración KSS14 previamente a la cirugía y a los seis meses de la intervención, valorando el dolor, la función y la movilidad. El dolor mejoró de una puntuación preoperatoria de 34 para las LPS® y 33 para las MBK® a 79 y 82 respectivamente a los seis meses. La función de la articulación también mejoró, de 35 ± 14 puntos preoperatoriamente a 85 ± 9 puntos a los seis meses en las LPS®, frente a los 46 ± 16 preoperatorios y 82 ± 12 a los 6 meses postoperatorios en las MBK®. La satisfacción del paciente fue a los seis meses del 97,4% en las prótesis MBK® y del 93,8% en las LPS®, habiendo dejado la medicación analgésica el 98,5% en ambos grupos. En los estudios radiológicos practicados a los seis meses no hubo ningún caso de aflojamiento aséptico ni aparición de osteolisis.
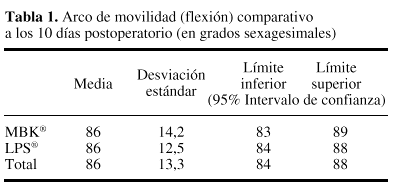
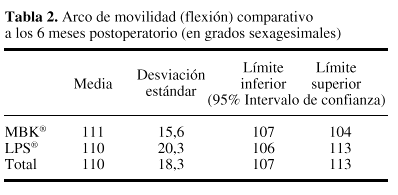
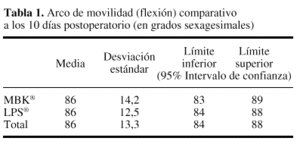
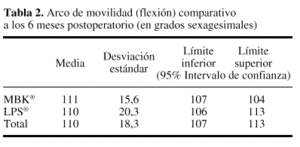
A los 10 días del postoperatorio (alta hospitalaria) se observó un arco de movimiento para la flexión de 86° en el grupo MBK®, frente a los 86° en las LPS®. Los intervalos y la limitación a la extensión también fueron similares en los dos grupos de prótesis (tabla 1). A los seis meses de seguimiento, los datos obtenidos demuestran una media de flexión de 111° para las MBK® y 110° para las LPS®. Los grados de limitación a la extensión son también similares, siendo de 1,3° para las MBK® y 1,6° para las LPS® (tabla 2).
Si se dividen los resultados en intervalos de movilidad en función del arco de movimiento a los seis meses, se encuentra que el 58% de los pacientes con MBK® frente al 63% de los portadores de LPS® alcanzaron un arco de flexión que superó los 110°, no encontrándose diferencias estadísticamente significativas (p = 0,228). El número de sesiones de rehabilitación no fue diferente en ambos grupos de prótesis, siendo de 20 sesiones en el 35% de los casos y comparativamente, la media de sesiones necesarias en los pacientes con MBK® fueron de 26,07 vs. 27,68 para las de LPS®.
Las complicaciones sufridas hasta el día de hoy han sido: a) dos recambios por infección, a los 7 meses y el otro al año de la intervención, uno de cada tipo de implante; b) dos recambios en prótesis MBK®, uno por luxación traumática de la prótesis (caída en la bañera) a los 8 días postoperatorio y el otro por rigidez, quizá debida a un espacio de flexión demasiado estrecho); c) un caso de luxación rotuliana en una paciente con un implante LPS® que precisó liberación del retináculo lateral; d) siete casos de trombosis venosa profunda que se resolvieron con tratamiento médico y e) seis infecciones superficiales de la cicatriz que fueron tratadas con antibioterapia y están ahora asintomáticas.
Discusión
Los resultados a largo plazo de las PTR de meniscos fijos son muy buenos, tanto con resección del LCP como con conservación del mismo,1,6,8,13,19,24 si bien estos resultados se han obtenido en pacientes mayores, con edades superiores a los 65 años, que generalmente son bastante inactivos. Además, los resultados se han obtenido en un periodo de 10 años y se desconoce qué ocurrirá en un plazo superior.6,7,14,19,24 Por lo tanto, aunque el diseño de las PTR haya alcanzado su apogeo, al menos teóricamente, hay diseños que pretenden obtener una mejor área de contacto, reducir la presión y disminuir la suelta de micropartículas polietileno con el objetivo de aumentar la duración del implante.11,17,18,22,23
Desde el punto de vista de la cinemática es reconocido por todos que en la rodilla normal existe una rotación interna de 5° en el momento del apoyo, y una rotación externa de unos 10° durante el movimiento; esto sucede fundamentalmente en personas jóvenes o mayores con considerable actividad física, por lo que incluso caminando es necesario cierto grado de rotación. Para permitir esta rotación, las rodillas de plataforma fija no pueden ser congruentes ni siquiera en extensión. Para combinar la completa congruencia y la rotación sólo hay una solución, una rodilla de «meniscos móviles».4,5,11,18
Las rodillas de meniscos móviles están diseñadas teóricamente para aumentar el área de contacto y con ello obtener una disminución de la generación de micropartículas de polietileno.11,17,22,23 Cuando este tipo de prótesis fue originalmente introducida a finales de los años setenta por Goodfellow y O'Connor,11 había dos objetivos fundamentales: a) reproducir la cinemática de la rodilla, permitiendo el rodado posterior femoral y la rotación interna durante la flexión y b) obtener una mayor área de contacto, con disminución de la presión sobre el polietileno para, consecuentemente, disminuir el número de partículas de polietileno liberadas.7,9,10,15,20,22,23
En nuestra serie sin duda con cierto sesgo por la indicación del modelo MBK® en personas más activas se encuentra una edad media cuatro años inferior para dicho implante.
Al analizar los factores que determinan el rango de movimiento en una PTR se ha demostrado que la amplitud de movimiento preoperatorio, es lo más determinante, para obtener una movilidad articular óptima. Así, el diseño de la prótesis, la cinemática y la biomecánica interaccionan con factores humanos tales como la sensibilidad al dolor, la cooperación con la rehabilitación, la fuerza muscular, la coordinación, la elasticidad de los tejidos blandos y la cicatrización.16,21.
En función de los principios teóricos del diseño de la MBK®,17,20 haciendo especial referencia al rodado femoral posterior y a la rotación de los platillos, cabría esperar que este tipo de prótesis pudiera alcanzar un mayor arco de movimiento postoperatorio. Al revisar la bibliografía sobre este aspecto existe controversia en cuanto al arco de movimiento obtenido en prótesis con conservación y con sacrificio del LCP,2,12,16,20 y hay que tener en cuenta un estudio publicado por Stiehl y cols.21, en el que se compara la rodilla de meniscos móviles con preservación y con sacrificio del LCP haciendo especial referencia a la movilidad preoperatoria como factor que influye en el resultado.
En la serie que se analiza no se encuentran diferencias significativas en lo que al arco de movimiento se refiere entre el grupo de PTR con meniscos móviles y el grupo de estabilizadas posteriores, tanto al alta hospitalaria como a los seis meses de evolución. Así mismo, la dificultad para obtener el arco de movimiento óptimo, traducido en el número de sesiones de rehabilitación necesarios, fue el mismo en ambos grupos.
En cuanto a las complicaciones inmediatas es de destacar que no se han producido luxaciones del platillo como refieren otros autores.2,3