El enclavado endomedular mediante abordaje infrapatelar (IP) se considera el gold estándar del tratamiento de las fracturas diafisarias de tibia, sin embargo, se ha asociado a mayor dificultad para la reducción y complicaciones como la mala alineación en procurvatum y al dolor anterior de rodilla. El abordaje suprapatelar (SP) surge como alternativa para solventar estos aspectos, asociándose también con un menor tiempo intraoperatorio y menor dosis y tiempo de fluoroscopia.
Material y métodosEstudio retrospectivo comparativo entre: un grupo de 22 fracturas intervenidas mediante abordaje SP y otro de 30 fracturas intervenidas por abordaje IP trastendinoso. Se analizaron variables perioperatorias y aspectos clínicos, radiológicos y funcionales en consulta a los 3, 6 y 12 meses.
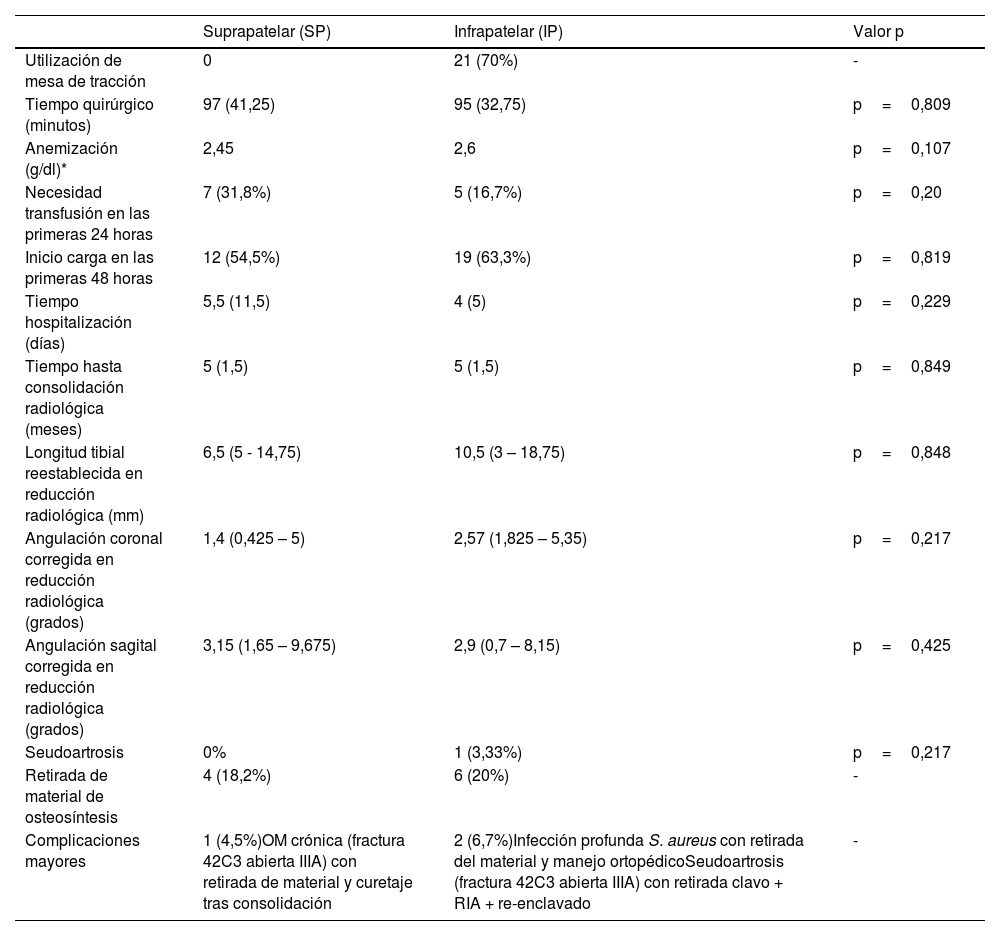
ResultadosNo se encontraron diferencias entre grupos en cuanto a tiempo intraoperatorio, anemización, calidad de la reducción, o complicaciones en el seguimiento, entre otros. A los 12 meses, 12 (54,5%) casos SP y 16 (53,3%) IP presentaban dolor anterior de rodilla, sin diferencias significativas. En las escalas de evaluación, se registraron diferencias significativas en la IKDC (International Knee Documentation Committee) a favor de la técnica SP (88,45 [76,44-91,1] vs. IP 69 [49,95-80]) (p=0,006), sin diferencias significativas en otras escalas funcionales analizadas.
ConclusionesEn consonancia con lo hasta ahora descrito en la literatura, el presente estudio apoya la tendencia hacia el enclavado SP por mejorar los resultados funcionales (IKDC) a medio plazo respecto a la técnica tradicional IP, sin aumentar las complicaciones. Asimismo se percibe por los cirujanos una mayor facilidad técnica para la reducción y sencillez en la obtención de imágenes radiológicas intraoperatorias.
Endomedullary nailing using the infrapatellar approach (IP) is considered the gold standard for the treatment of tibial diaphyseal fractures, however, it has been associated with greater difficulty in reduction and complications such as malalignment in procurvatum and anterior knee pain. The suprapatellar approach (SP) arises as an alternative to solve these aspects, also being associated with a shorter intraoperative time and a lower dose and fluoroscopy time.
Material and methodsRetrospective comparative study between a group of 22 fractures treated by SP approach and another of 30 fractures intervened by IP transtendinous approach. Perioperative variables were analyzed, as well as clinical, radiological, and functional aspects in outpatient visits at 3, 6 and 12 months.
ResultsNo differences were found between groups in terms of intraoperative time, anemization, quality of reduction or complications during follow-up, among others. At 12 months, 12 (54.5%) SP cases and 16 (53.3%) IP presented anterior knee pain, without significant differences. In the evaluation scales, significant differences were recorded in the IKDC (International Knee Documentation Committee) in favor of the SP technique 88.45 (76.44–91.1) vs. IP 69 (49.95–80) (p=.006), with no significant differences in other functional scales analyzed.
ConclusionsAccording to what has been described so far in the literature, the present study supports the tendency toward SP nailing by improving the functional results (IKDC) in the medium term compared to the traditional IP technique, without increasing complications. Likewise, surgeons perceive greater technical ease for reduction and simplicity in obtaining intraoperative radiological images.
Las fracturas diafisarias de tibia son las fracturas más frecuentes de los huesos largos1, siendo aproximadamente el 2% del total de las fracturas2. El enclavado endomedular, desde tiempos de Küntscher3, ha evolucionado hasta considerarse el gold estándar en el tratamiento de estas fracturas1,2. Cuenta con numerosas ventajas frente a otras técnicas, una baja tasa de complicaciones y reintervenciones2; permite la fijación dinámica y mínimamente invasiva mediante una menor disección quirúrgica4, respetando las partes blandas y el suministro vascular del entorno de la fractura, disminuyendo la tasa de infección y seudoartrosis. Además, facilita la movilización, rehabilitación y carga precoz del miembro1,4, disminuyendo la discapacidad física del paciente y estimulando la osteogénesis, con altas tasas de éxito en la consolidación ósea5. Una de las complicaciones más frecuentes, relacionadas con el enclavado a este nivel, es el dolor anterior de rodilla, descrito en un 56-80% de los casos, considerado de origen multifactorial6–8.
Clásicamente se realiza un abordaje infrapatelar (IP), transtendinoso o paratendinoso, con la rodilla hiperflexionada9. Esta técnica implica una dificultad para la reducción intraoperatoria9,10 por el uso de tracción y la necesidad de realizar la reducción con la rodilla hiperflexionada. Esto conlleva que se hayan descrito la mala alineación postoperatoria en valgo y procurvatum de las fracturas metafisarias proximales como complicaciones relacionadas con este abordaje debido a la fuerza que ejerce el cuádriceps sobre el fragmento proximal11 durante el enclavado en hiperflexión. También se ha relacionado como causa del dolor anterior de rodilla por lesiones de partes blandas (lesión del nervio infrarrotuliano6, del tendón o de la propia cicatriz quirúrgica).
Como alternativa al abordaje IP, se describió el abordaje suprapatelar (SP), con el objetivo principal de facilitar la técnica de reducción intraoperatoria y optimizar la alineación postoperatoria de las fracturas de tercio proximal de tibia. Este abordaje permite una posición semiextendida de la rodilla, que facilita la técnica de reducción al neutralizar las fuerzas deformantes del cuádriceps y favorece la obtención de imágenes fluoroscópicas sobre todo en el tercio distal de la tibia9,12. También se ha asociado con menor tiempo intraoperatorio al facilitarse un punto de entrada más óptimo, menor dosis y tiempo de fluoroscopia12 y menor tasa de dolor anterior de rodilla13,14. No obstante, se han descrito como posibles complicaciones de este abordaje un mayor riesgo de lesión de la articulación femoropatelar (FP)9,10,13,15 y de artritis séptica de rodilla16, así como mayor dificultad para la extracción de material.
El objetivo de este estudio es comparar los resultados clínicos y radiográficos del abordaje SP e IP para el enclavado de fracturas diafisarias de tibia en adultos de nuestro centro.
Material y métodosSe llevó a cabo un estudio retrospectivo observacional comparativo analítico de pacientes intervenidos mediante enclavado intramedular de tibia entre 2015 y 2018 en un hospital de tercer nivel: grupo SP frente a un grupo control IP. Se seleccionó la muestra de pacientes atendiendo a los criterios de inclusión y exclusión recogidos en la tabla 1. Se registraron variables epidemiológicas de los pacientes (edad y sexo) y características de las fracturas: causa y energía del mecanismo, lesiones asociadas, lateralidad de la fractura. Se clasificaron las fracturas atendiendo a las normas de clasificación de la AO/OTA Classification (42 A, B, C)17 y al grado Gustilo en caso de ser fracturas abiertas.
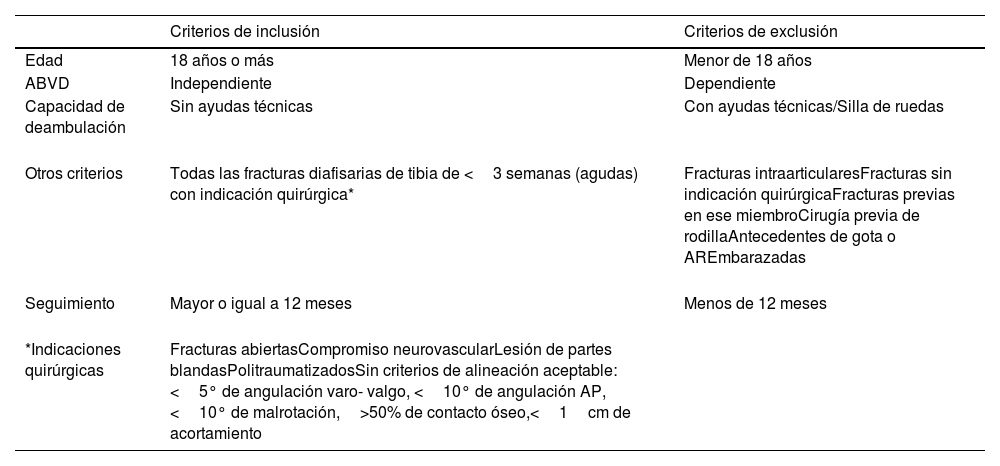
Criterios de inclusión y exclusión del estudio
| Criterios de inclusión | Criterios de exclusión | |
|---|---|---|
| Edad | 18 años o más | Menor de 18 años |
| ABVD | Independiente | Dependiente |
| Capacidad de deambulación | Sin ayudas técnicas | Con ayudas técnicas/Silla de ruedas |
| Otros criterios | Todas las fracturas diafisarias de tibia de <3 semanas (agudas) con indicación quirúrgica* | Fracturas intraarticularesFracturas sin indicación quirúrgicaFracturas previas en ese miembroCirugía previa de rodillaAntecedentes de gota o AREmbarazadas |
| Seguimiento | Mayor o igual a 12 meses | Menos de 12 meses |
| *Indicaciones quirúrgicas | Fracturas abiertasCompromiso neurovascularLesión de partes blandasPolitraumatizadosSin criterios de alineación aceptable:<5° de angulación varo- valgo, <10° de angulación AP, <10° de malrotación,>50% de contacto óseo,<1cm de acortamiento |
ABVD: actividades básicas de la vida diaria; AR: artritis reumatoide; AP: anteroposterior.
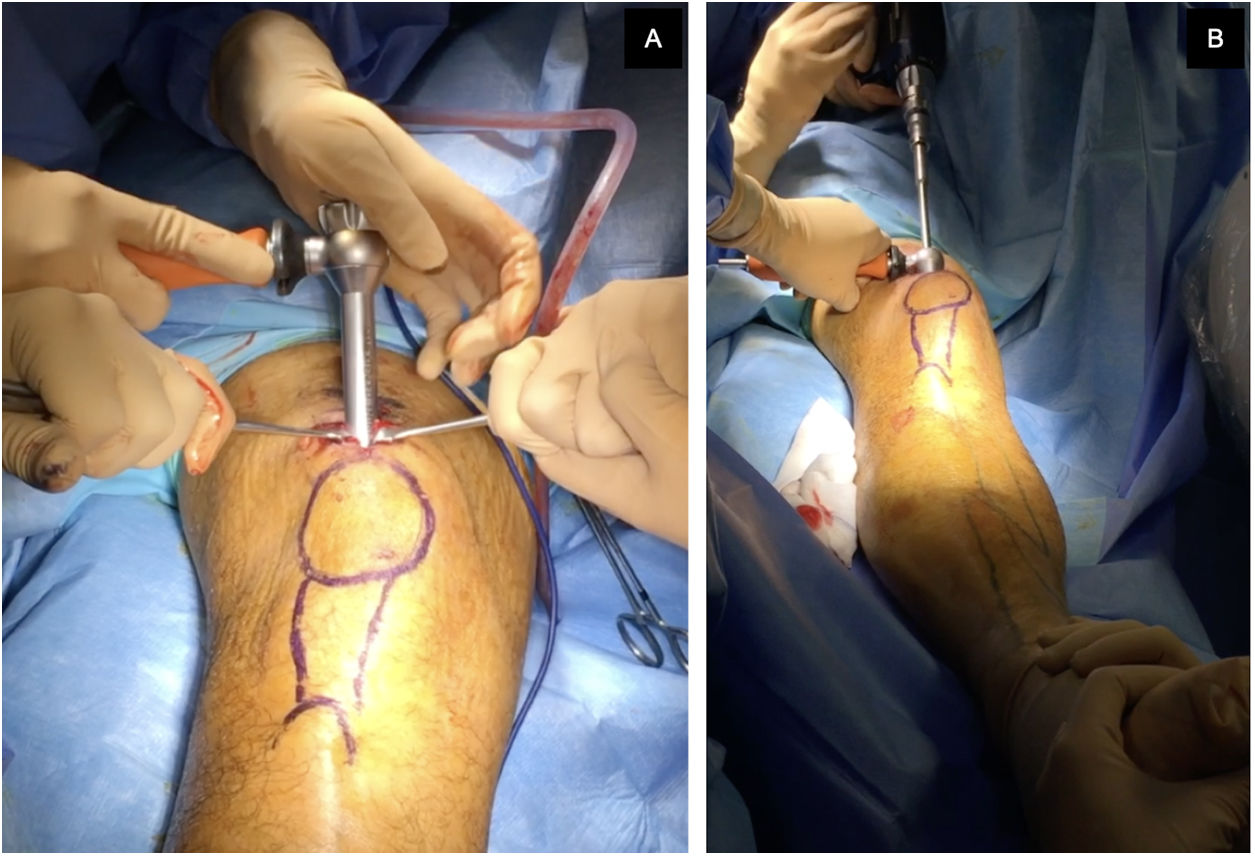
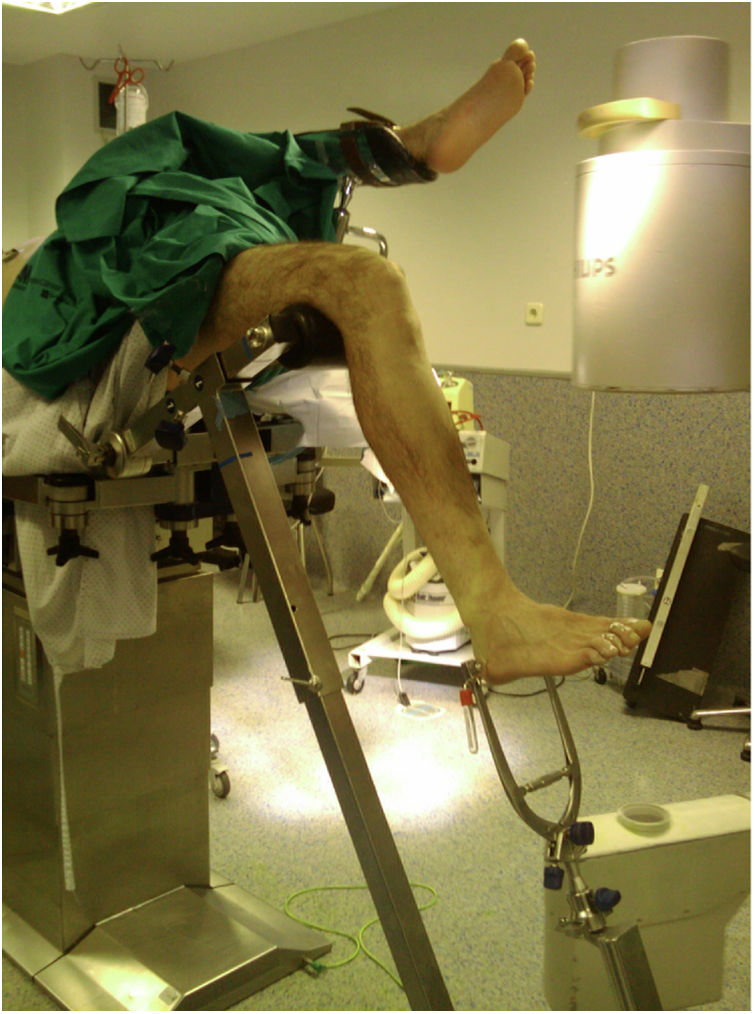
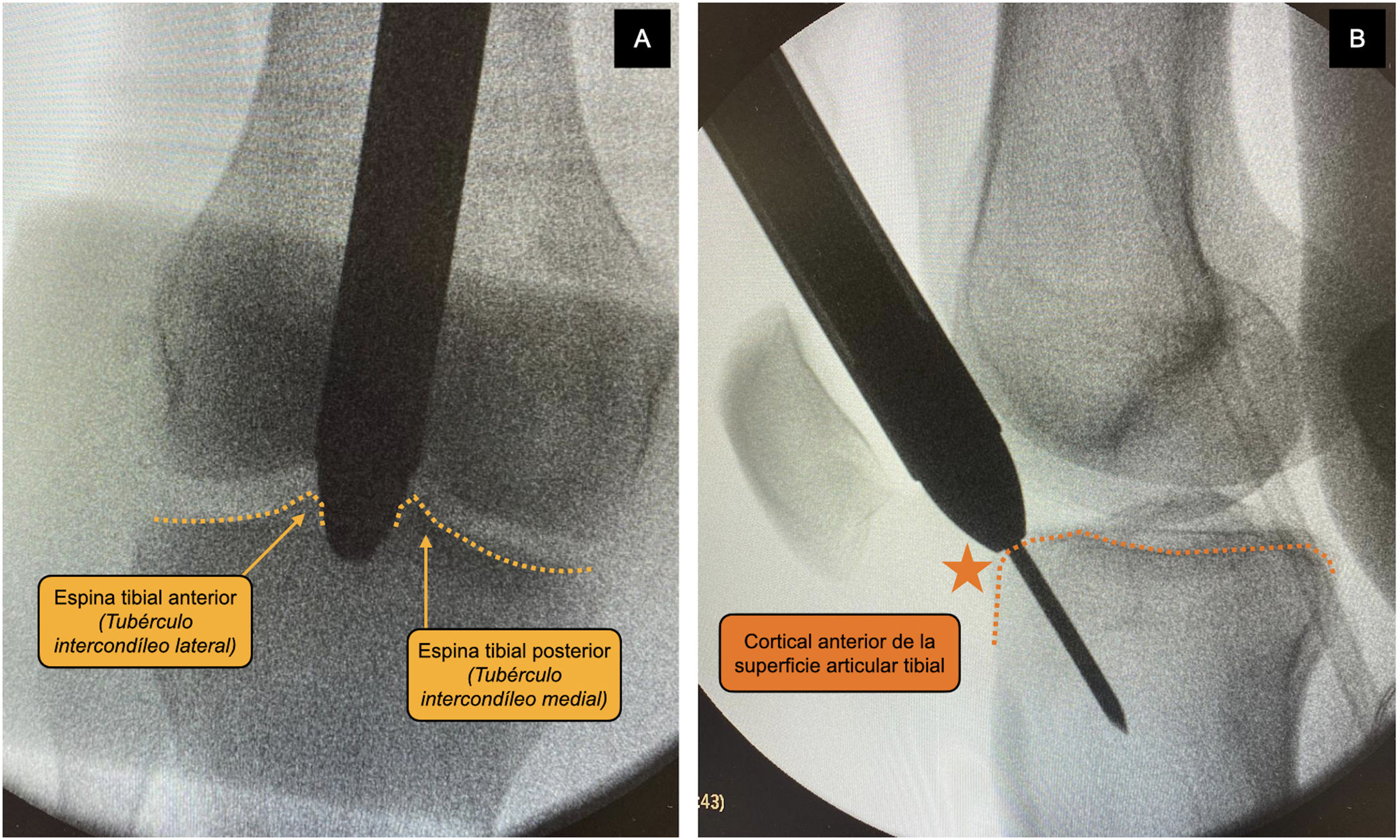
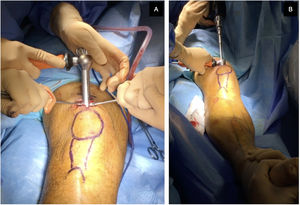
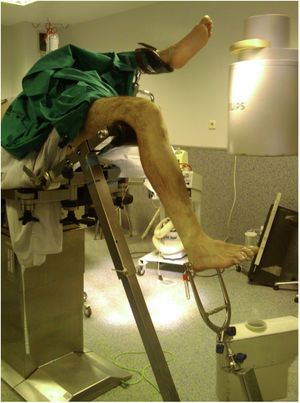
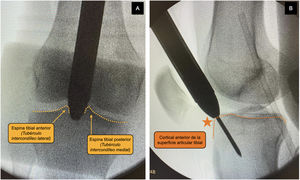
La selección del abordaje se realizó según criterio del cirujano. El abordaje SP se realizó con el paciente en decúbito supino, con la rodilla flexionada 20-30° sobre un rodillo estéril, mediante una incisión en la piel de 3 a 5cm desde el borde proximal de la rótula en dirección craneal, dividiendo el tendón del cuádriceps longitudinalmente, para acceder al espacio retropatelar, insertándose un trocar (fig. 1). El abordaje IP se llevó a cabo con la rodilla a unos 100-120° de flexión, pudiendo utilizarse mesa de tracción para tracción transcalcánea según las preferencias del cirujano (fig. 2), realizando una incisión cutánea de 5cm desde el polo inferior de la rótula, progresando distal y ligeramente medial a la cresta tibial anterior, atravesando el tendón rotuliano. El punto de entrada fue el mismo en ambos abordajes: medial al tubérculo intercondíleo lateral (espina tibial anterior) en el plano coronal y en la cortical anterior de la superficie articular; siguiendo la línea del canal intramedular en el plano sagital, según las indicaciones de McConnell, Tornetta et al.18 (fig. 3). La reducción de las fracturas se consiguió de forma cerrada mediante maniobras de reducción y tracción manual sin diferencias entre grupos.
Control radiológico intraoperatorio de paciente intervenido mediante abordaje SP donde se observa el trocar con cánula protectora a nivel de la articulación femoropatelar y apoyada en punto de entrada en tibia. A) Medial a tubérculo intercondíleo lateral (espina tibial anterior) en el plano coronal. B) Delante del borde articular anterior en el plano sagital, siguiendo las indicaciones de McConnell, Tornetta et al.18. Este punto de entrada fue común para ambos tipos de abordaje.
Se analizaron variables perioperatorias durante el ingreso y aspectos clínicos, radiológicos y funcionales en consulta a los 3, 6 y 12 meses (tabla 2). Se realizaron mediciones radiológicas pre- y posquirúrgicas para estudiar: la longitud tibial reestablecida tras el enclavado intramedular y la alineación postoperatoria en el plano coronal y sagital con el objetivo de evaluar la calidad de la reducción en ambos grupos. Asimismo se realizó un análisis por subgrupos atendiendo al nivel de la fractura (proximal, media, distal y bifocal) y al tipo de fractura abierta o cerrada. Se emplearon escalas de evaluación de rodilla, por ser el abordaje en la rodilla donde radica la diferencia fundamental del enclavado SP del IP. La escala de valoración funcional de Lysholm, descrita en 1982, se utiliza para clasificar el grado subjetivo de los pacientes en relación con la capacidad funcional de la rodilla durante actividades de la vida cotidiana y en el deporte, que consiste en ocho ítems: cojera, uso de ayuda técnica para caminar, inestabilidad, dolor, bloqueo, inflamación, capacidad para subir escaleras y capacidad de agacharse. La escala IKDC (International Knee Documentation Committee) fue desarrollada en 1987 en consenso por la Sociedad Americana de Medicina Deportiva y la Sociedad Europea de Traumatología Deportiva, Cirugía de Rodilla y Artroscopia con el objetivo de diseñar un cuestionario simple y directo que pudiera ser fácilmente utilizado para evaluar diferentes patologías de la rodilla, a través de aspectos clínicos, funcionales y de actividades deportivas con un componente subjetivo y otro objetivo y sobre 100 puntos.
Variables pre-, intra- y postoperatorias al mes, 3, 6 y 12 meses
| Variables preoperatorias | Tiempo intraoperatorio (minutos) [desde incisión hasta cierre piel]Uso o no de mesa de tracciónAnemización (g/dL) [Hb pre – Hb postoperatoria (en las primeras 24h)]Necesidad de transfusión de hemoconcentrados [en las primeras 24h]Pacientes que iniciaron la carga inmediata [en las primeras 48h]Duración del ingreso hospitalario (días)Complicaciones |
| Variables clínico-radiológicas postoperatorias | Tiempo hasta consolidación radiológica (meses) *Reducción radiológica de la fractura: longitud tibial, alineación coronal y sagitalRetirada del material de osteosíntesis [a partir de los 12 meses]Complicaciones |
| Variables funcionales y de calidad de vida | Tiempo hasta deambulación sin ayudas técnicas (meses)Necesidad de acudir a programa de rehabilitaciónBalance articular de rodilla y fuerza del cuádricepsDolor anterior de rodilla (EVA)Escalas funcionales específicas de rodilla: Lysholm e IKDCActividades deportivas de salto [a los 12 meses] |
EVA: escala visual analógica; Hb: hemoglobina; IKDC: International Knee Documentation Committee Knee Form.
Se consideró consolidación a la formación de callo en al menos 3 corticales9 y seudoartrosis a aquellas fracturas sin consolidación radiológica a los 9 meses o sin progresión radiológica durante 3 meses.
El análisis estadístico se realizó empleando el programa SPSS versión 2.1 (IBM Inc., Chicago, Illinois), analizándose las variables cualitativas mediante los test de Chi-cuadrado, test de Fisher y de Razón de verosimilitud y las variables cuantitativas mediante el test de Mann-Whitney. Se consideró el nivel de significación estadística como p<0,01. Las variables descriptivas de cada grupo se informaron como: media y desviación estándar (DS) o mediana y rango intercuartílico (RIC) en caso de ser cuantitativas y como frecuencias y porcentajes para las categóricas.
ResultadosSe incluyeron en el estudio 52 pacientes, 35 varones y 17 mujeres con una edad media de 45 (DS 17,3) años, distribuyéndose 22 fracturas diafisarias de tibia en el grupo de intervenido mediante abordaje SP y 30 en el grupo IP. Los datos epidemiológicos y características de las fracturas de cada grupo se recogen en la tabla 3.
Características de las fracturas por grupos
| Suprapatelar (SP) | Infrapatelar (IP) | |
|---|---|---|
| Número fracturas | 22 | 30 |
| Lateralidad (derecha / izquierda) | 14 / 8 | 21 / 9 |
| Código politraumatizado | 10 (45%) | 6 (20%) |
| Mecanismo alta energía | 15 (68%) | 24 (80%) |
| Fractura peroné asociada | 18 (82%) | 24 (80%) |
| Nivel de la fractura | Proximal: 2 (9,1%)Medio: 16 (72,7%)Distal: 4 (18,2%) | Proximal: 2 (6,7%)Medio: 14 (46,7%)Distal: 14 (46,7%) |
| Clasificación AO | 42A1: 642A2: 442A3: 342B2: 142B3: 142C2: 142C3: 6 | 42A1:1142A2: 742A3: 342B2: 442B3: 242C2: 142C3: 2 |
| Fracturas abiertas | Gustilo II: 6Gustilo IIIA: 1—————————7 (32%) | Gustilo I: 1Gustilo II: 3Gustilo IIIA: 3————————7 (23,3%) |
En el grupo IP, 21 fracturas (70%) se intervinieron en mesa de tracción; mientras en el grupo SP se intervinieron en mesa ortopédica. El tiempo intraoperatorio fue de 97 (RIC 41,25) min en el grupo SP y 95 (RIC 32,75) min en el grupo IP, sin encontrarse diferencias estadísticamente significativas (p=0,809). Iniciaron la carga de forma inmediata, en las primeras 48 h postoperatorias, 12 (54,5%) pacientes del grupo SP y 19 (63,3%) pacientes del grupo IP, sin diferencias estadísticamente significativas (p=0,819). La anemización media fue de 2,45g/dl y 2,6g/dl en los grupos SP e IP respectivamente, precisando de transfusión de hemoconcentrados en las primeras 24 h, 7 casos SP (32%) y 5 casos IP (16,7%), sin alcanzar diferencias significativas ni en cuanto a la anemización media (p=0,107) ni respecto al número de hemoconcentrados trasfundidos (p=0,20). Tampoco hubo diferencias significativas en el tiempo de hospitalización medio de ambos grupos: 5,5 (RIC 11,5) días de media de ingreso en el grupo SP y 4 (RIC 5) días en el grupo IP (p=0,229). No se registraron complicaciones en el ingreso hospitalario en ninguno de los grupos. En el análisis de las radiografías postoperatorias según ambos tipos de abordaje, no se encontraron diferencias significativas en cuanto a la calidad de la reducción, medido con el restablecimiento de la longitud tibial y la alineación en el plano coronal y sagital. Estos resultados y otros aspectos del seguimiento se resumen en la tabla 4. En cuando al análisis de calidad de la reducción radiológica por subgrupos (nivel de la fractura y fractura abierta/cerrada) para cada tipo de abordaje, únicamente se han podido analizar los subgrupos de fracturas de tercio medio y distales, sin obtenerse diferencias significativas en cuando a la longitud tibial reestablecida (p=0,126), la angulación coronal (p=0,341) y la sagital (p=0,496) postoperatorias.
Análisis de las variables perioperatorias, radiológicas y las complicaciones
| Suprapatelar (SP) | Infrapatelar (IP) | Valor p | |
|---|---|---|---|
| Utilización de mesa de tracción | 0 | 21 (70%) | - |
| Tiempo quirúrgico (minutos) | 97 (41,25) | 95 (32,75) | p=0,809 |
| Anemización (g/dl)* | 2,45 | 2,6 | p=0,107 |
| Necesidad transfusión en las primeras 24 horas | 7 (31,8%) | 5 (16,7%) | p=0,20 |
| Inicio carga en las primeras 48 horas | 12 (54,5%) | 19 (63,3%) | p=0,819 |
| Tiempo hospitalización (días) | 5,5 (11,5) | 4 (5) | p=0,229 |
| Tiempo hasta consolidación radiológica (meses) | 5 (1,5) | 5 (1,5) | p=0,849 |
| Longitud tibial reestablecida en reducción radiológica (mm) | 6,5 (5 - 14,75) | 10,5 (3 – 18,75) | p=0,848 |
| Angulación coronal corregida en reducción radiológica (grados) | 1,4 (0,425 – 5) | 2,57 (1,825 – 5,35) | p=0,217 |
| Angulación sagital corregida en reducción radiológica (grados) | 3,15 (1,65 – 9,675) | 2,9 (0,7 – 8,15) | p=0,425 |
| Seudoartrosis | 0% | 1 (3,33%) | p=0,217 |
| Retirada de material de osteosíntesis | 4 (18,2%) | 6 (20%) | - |
| Complicaciones mayores | 1 (4,5%)OM crónica (fractura 42C3 abierta IIIA) con retirada de material y curetaje tras consolidación | 2 (6,7%)Infección profunda S. aureus con retirada del material y manejo ortopédicoSeudoartrosis (fractura 42C3 abierta IIIA) con retirada clavo + RIA + re-enclavado | - |
OM: osteomielitis; RIA: Reamer Aspirator Irrigator.
Los resultados se muestran en recuento y porcentaje o mediana y rango intercuartílico.
En cuanto a las complicaciones mayores que precisaron reingreso hospitalario, todas fueron en fracturas abiertas. En el grupo SP, se registró un caso de osteomielitis que se reintervino tras consolidación de la fractura, realizándose retirada de todo el material de osteosíntesis y curetaje mediante fresado del canal medular y lavado, con buena evolución posterior. En los casos intervenidos mediante abordaje IP, se registraron 2 complicaciones mayores: una infección profunda por Staphylococcus aureus en la pierna intervenida en una paciente que se resolvió tras intervención quirúrgica y un caso de seudoartrosis reintervenido, en el que tras 5 meses de la reintervención se obtuvo la consolidación de la fractura, con eje anatómico y mecánico conservado. En total, se retiró el material de osteosíntesis en 4 (18,2%) casos del grupo SP (2 por molestias de material, uno para dinamización de la fractura a los 3 meses y otro por complicación de osteomielitis) mientras que se retiraron 7 (23,3%) casos del grupo IP (4 por molestias de material, uno para dinamización de la fractura a los 4 meses y otros 2 casos por complicaciones graves).
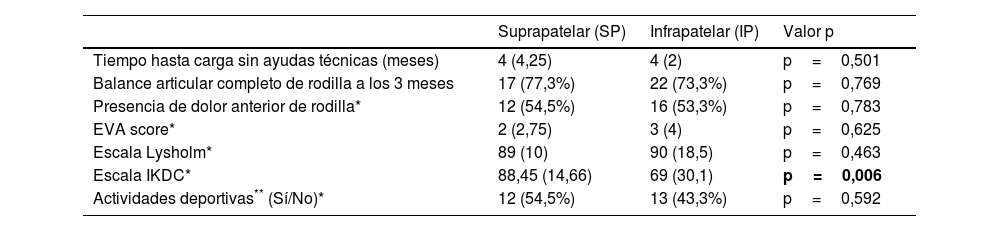
Respecto a la evolución clínico-funcional de los pacientes en el seguimiento se encuentran resumidos en la tabla 5. En ambos grupos, el tiempo medio hasta la deambulación sin ayudas técnicas fue de 4 meses, sin encontrarse diferencias significativas; tampoco hubo diferencias en cuanto al número de pacientes que alcanzaron un balance articular completo a los 3 meses: 17 (77,3%) y 22 (73,3%) en los grupos SP e IP respectivamente. Interrogamos a los pacientes acerca del dolor anterior de rodilla en la consulta a los 12 meses, confirmándolo 12 (54,5%) casos en el grupo SP y 16 (53,3%) en el grupo IP, sin diferencias significativas.
Análisis de las variables funcionales y de calidad de vida durante el seguimiento posquirúrgico
| Suprapatelar (SP) | Infrapatelar (IP) | Valor p | |
|---|---|---|---|
| Tiempo hasta carga sin ayudas técnicas (meses) | 4 (4,25) | 4 (2) | p=0,501 |
| Balance articular completo de rodilla a los 3 meses | 17 (77,3%) | 22 (73,3%) | p=0,769 |
| Presencia de dolor anterior de rodilla* | 12 (54,5%) | 16 (53,3%) | p=0,783 |
| EVA score* | 2 (2,75) | 3 (4) | p=0,625 |
| Escala Lysholm* | 89 (10) | 90 (18,5) | p=0,463 |
| Escala IKDC* | 88,45 (14,66) | 69 (30,1) | p=0,006 |
| Actividades deportivas** (Sí/No)* | 12 (54,5%) | 13 (43,3%) | p=0,592 |
EVA: escala visual analógica; IKDC: International Knee Documentation Committee Knee Form. Los resultados se muestran en recuento y porcentaje o mediana y rango intercuartílico.
En negrita, el resultado estadísticamente significativo.
Respecto a la funcionalidad y la calidad de vida de los pacientes, objetivada mediante las escalas de valoración clínico-funcional a los 12 meses, se registraron diferencias significativas (p=0,006) en la escala IKDC de rodilla, con un resultado de 88,45 (RIC 14,66) y de 69 (RIC 30,1) en el grupo SP e IP respectivamente; no se observaron diferencias en relación con la escala de Lysholm de rodilla ni el EVA score. A los 12 meses de la cirugía, aproximadamente la mitad de los pacientes en los dos grupos (12 [54,5%] de SP y 13 [43,3%] de IP), eran capaces de realizar actividades deportivas de impacto (fútbol, voleibol, tenis, baloncesto…) sin diferencias significativas entre los casos y los controles (tabla 5).
DiscusiónUno de los objetivos principales por los que se decide intervenir a los pacientes en Traumatología es para conseguir optimizar su calidad de vida, tanto por lesiones agudas y traumáticas como crónicas y degenerativas. El uso de escalas de funcionalidad y de calidad de vida, la independencia física y las actividades deportivas que realizan los pacientes, así como la detección de complicaciones y su tratamiento son los principales factores que determinan la calidad de vida residual de los pacientes tras el tratamiento traumatológico y ortopédico. Actualmente los estudios que evalúan los resultados del tratamiento de fracturas diafisarias de tibia se centran en variables quirúrgicas y sus potenciales complicaciones. Sin embargo, existen pocos estudios que evalúen la calidad de vida de los pacientes con fracturas diafisarias de tibia a largo plazo y de los estudios de seguimiento a corto plazo, en la mayoría no se obtienen resultados significativos en relación con la funcionalidad y calidad de vida o esta no es evaluada. En uno de ellos se cualifica la calidad de vida en pacientes con fracturas diafisarias de tibia, confirmando que todos los pacientes mejoran su calidad de vida desde el inicio hasta el año de seguimiento y que la calidad de vida es mejor en fracturas cerradas de tibia frente a los pacientes con fracturas abiertas con diferencias estadísticamente significativas19. Es fundamental el estudio de factores como la funcionalidad y la percepción personal de la calidad de vida para poder elegir el mejor tratamiento y responder a controversias, como, por ejemplo, el tipo de osteosíntesis y el abordaje en estas fracturas tal y como se plantea en el presente trabajo.
La práctica clínica con frecuencia demuestra pacientes con limitaciones en la actividad y restricciones en la calidad de vida después del enclavado intramedular tibial20. El dolor anterior de rodilla es la complicación postoperatoria más frecuente al realizar el enclavado, con una incidencia del 10-80%1,2 y que más afecta a la calidad de vida de estos pacientes. Además, se estima que las fracturas diafisarias de tibia cuentan con un importante porcentaje de complicaciones, precisando el reingreso hospitalario para el tratamiento de las mismas en el 11,7% de este tipo de fracturas21. Este último dato es ligeramente superior al registrado en nuestra serie, con un 4,5 y 6,7% de complicaciones graves en el grupo SP e IP respectivamente. La elevada incidencia de complicaciones afecta negativamente en la condición física y psicológica del paciente, demostrándose que los pacientes que sufren complicaciones durante el tratamiento de su fractura diafisaria de tibia tienen una peor calidad de vida de forma estadística y clínicamente significativas frente a aquellos que no presentan complicaciones19. Algunas de estas complicaciones ocurren en fracturas abiertas, siendo abiertas hasta un 18-24% de estas fracturas en la literatura22,23, al igual que en nuestra serie: un 32% y 23,3% en el grupo SP e IP respectivamente. Todas las complicaciones mayores de nuestra serie ocurrieron en casos de fracturas abiertas.
El abordaje SP comenzó a ser motivo de estudio cuando se empezaron a reportar malos resultados con el abordaje IP: altas tasas de consolidación viciosa, mala alineación postoperatoria y fracaso en la fijación del fragmento proximal en fracturas diafisarias proximales10. Se han evidenciado resultados de mala alineación asociadas al abordaje IP en el 50-60% de las fracturas de tercio proximal e incluso en un 24% de las fracturas de tercio distal. Por todo ello, el enclavado SP se ha descrito y utilizado con éxito10,13 con el objetivo principal de mejorar la alineación en los fragmentos proximales. La posición semiextendida contrarresta el procurvatum al minimizar la fuerza deformante del aparato extensor12, además facilita mantener la reducción de la fractura y mejora el control de la rotación durante el fresado en las fracturas en tercio proximal y distal13,15,24,25. Avilucea et al. 2016, estudiaron este efecto en fracturas distales, obteniendo una correcta alineación en el 96,2% de los SP y 73,9% de los clavos IP24. Wang et al., 2018 y Xu et al. 2019, en sus metaanálisis, identificaron con resultados significativos a favor del abordaje SP, con mejor alineación en el plano sagital1,26 y también en el plano coronal26. Esta posición también facilita el punto de entrada del clavo. Eastman et al.15, 2010, realizaron un estudio en cadáver para conocer la correlación entre el punto de entrada del clavo y los grados de flexión de la rodilla, consiguiendo ser significativo sobre todo a los 30°-50° de flexión, cuando hay una mayor alineación en el plano sagital entre el clavo y la medular de la tibia, coincidiendo con datos de otros estudios comparativos11. Esto previene, a su vez, un conflicto mecánico con la cortical posterior23 y el efecto de bloqueo de la patela que se observa en el abordaje IP23. Por tanto, el abordaje SP ha demostrado reducciones quirúrgicas significativamente mejores y puntos entrada del enclavado más precisos que el IP11,26, aunque en nuestro estudio tras el análisis radiológico postoperatorio no encontramos diferencias significativas en la calidad de la reducción entre grupos.
Durante la posición semiextendida es más fácil la realización de escopias intraoperatorias biplanares (anteroposterior y lateral) con una menor manipulación y número de intentos12,15,26, lo que permite reducir tanto el tiempo como la dosis de fluoroscopia1,2,12,26,27. Esto además podría reducir los tiempos intraoperatorios con el uso de abordaje SP26,27; sin embargo, tanto nuestro estudio como otros estudios que recogen el tiempo intraoperatorio, no han encontrado diferencias estadísticamente significativas2,11,28. Esto puede deberse a la influencia de otros factores como la habilidad y la experiencia del cirujano y la dificultad de la fractura12. En el caso de nuestro estudio se han recogido los primeros abordajes SP realizados en nuestro centro, lo que ha podido influir en que el tiempo intraoperatorio no haya sido menor que con el abordaje IP, debido a la curva de aprendizaje. En la mayor parte de los estudios2,28 y en el presente, no se objetivan diferencias tampoco en cuanto a la anemización de los pacientes ni a la estancia media hospitalaria. Sin embargo, cuando la revisión se realiza mediante metaanálisis, algunos confirman diferencias significativas en favor del abordaje SP27. Como era probable, tampoco hay diferencias en el tiempo hasta consolidación radiológica ni en nuestro estudio ni en la literatura1,2,10,28.
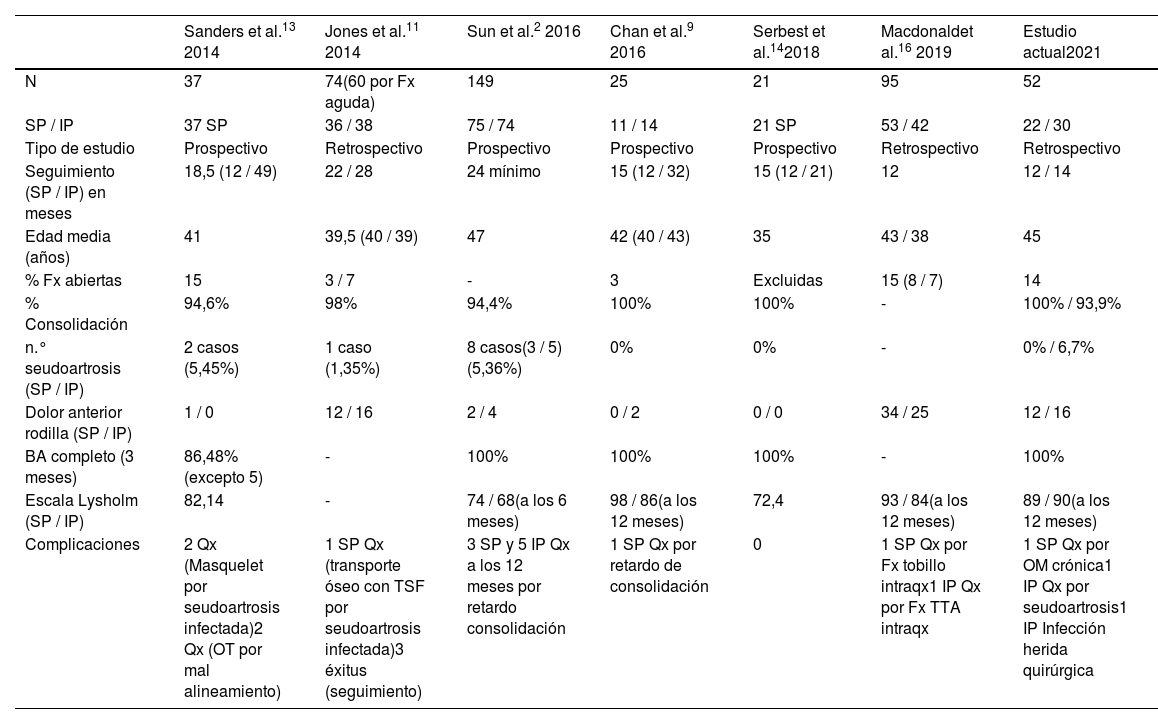
A pesar de las ventajas asociadas al uso de este abordaje, existe gran controversia sobre si el uso de este abordaje10 y las ventajas que proporciona son significativas como para implementar un cambio real del tipo de abordaje, por lo que en la última década se han descrito multitud de estudios comparativos sobre el uso del abordaje SP e IP, cuyos datos más relevantes se recogen en la tabla 6.
Resumen de los estudios comparativos entre abordaje IP y SP más recientes
| Sanders et al.13 2014 | Jones et al.11 2014 | Sun et al.2 2016 | Chan et al.9 2016 | Serbest et al.142018 | Macdonaldet al.16 2019 | Estudio actual2021 | |
|---|---|---|---|---|---|---|---|
| N | 37 | 74(60 por Fx aguda) | 149 | 25 | 21 | 95 | 52 |
| SP / IP | 37 SP | 36 / 38 | 75 / 74 | 11 / 14 | 21 SP | 53 / 42 | 22 / 30 |
| Tipo de estudio | Prospectivo | Retrospectivo | Prospectivo | Prospectivo | Prospectivo | Retrospectivo | Retrospectivo |
| Seguimiento (SP / IP) en meses | 18,5 (12 / 49) | 22 / 28 | 24 mínimo | 15 (12 / 32) | 15 (12 / 21) | 12 | 12 / 14 |
| Edad media (años) | 41 | 39,5 (40 / 39) | 47 | 42 (40 / 43) | 35 | 43 / 38 | 45 |
| % Fx abiertas | 15 | 3 / 7 | - | 3 | Excluidas | 15 (8 / 7) | 14 |
| % Consolidación | 94,6% | 98% | 94,4% | 100% | 100% | - | 100% / 93,9% |
| n.° seudoartrosis (SP / IP) | 2 casos (5,45%) | 1 caso (1,35%) | 8 casos(3 / 5) (5,36%) | 0% | 0% | - | 0% / 6,7% |
| Dolor anterior rodilla (SP / IP) | 1 / 0 | 12 / 16 | 2 / 4 | 0 / 2 | 0 / 0 | 34 / 25 | 12 / 16 |
| BA completo (3 meses) | 86,48% (excepto 5) | - | 100% | 100% | 100% | - | 100% |
| Escala Lysholm (SP / IP) | 82,14 | - | 74 / 68(a los 6 meses) | 98 / 86(a los 12 meses) | 72,4 | 93 / 84(a los 12 meses) | 89 / 90(a los 12 meses) |
| Complicaciones | 2 Qx (Masquelet por seudoartrosis infectada)2 Qx (OT por mal alineamiento) | 1 SP Qx (transporte óseo con TSF por seudoartrosis infectada)3 éxitus (seguimiento) | 3 SP y 5 IP Qx a los 12 meses por retardo consolidación | 1 SP Qx por retardo de consolidación | 0 | 1 SP Qx por Fx tobillo intraqx1 IP Qx por Fx TTA intraqx | 1 SP Qx por OM crónica1 IP Qx por seudoartrosis1 IP Infección herida quirúrgica |
Fx: fractura; Intraqx: intraoperatorio; IP: infrapatelar; OM: osteomielitis; OT: ostetomía; Qx: quirúrgico; SP: suprapatelar; TSF: Taylor Spatial Frame; TTA: tuberosidad tibial anterior.
Entre las controvertidas desventajas del abordaje SP destacan: la lesión intraarticular en la rodilla, el dolor anterior de rodilla, la dificultad para la extracción de material y el riesgo de complicaciones como la artritis séptica de rodilla10. La técnica SP tiene como posibles complicaciones locales: la debilidad del cuádriceps tras su apertura, artrofibrosis de la rodilla, irritación del cartílago femoropatelar (FP) e incluso la aparición de cuerpos libres por la invasión intraarticular. Respecto al daño FP, Gelbke et al., 2010 concluyó que no existe riesgo para la superficie del cartílago durante el enclavado SP29; y algunos autores afirman que, dado que el abordaje SP facilita el punto de entrada, se reducirían estos daños. Además, el uso de sistemas de trocar específicos con protectores que se acoplan a la superficie femoropatelar disminuyen más aún la posibilidad de lesión FP10,29. Para valorar el daño en el cartílago FP, se han realizado estudios en cadáver, se ha hecho artroscopia pre- y postoperatorias y se ha evaluado radiológicamente y mediante resonancia magnética a pacientes intervenidos mediante abordaje SP, pero en la mayoría de los casos los hallazgos no se han relacionado con la clínica2,13 o estos han sido mínimos14. Comparando ambos tipos de abordajes, no se han objetivado diferencias significativas en cuanto al daño de la articulación FP en la mayoría de los estudio comparativos9,10,23,27. Por tanto, no existe evidencia suficiente en la literatura sobre el daño FP en el abordaje SP ni hay estudios a largo plazo que lo demuestren.
El dolor anterior de rodilla se considera de origen multifactorial: el daño en la superficie articular tibial con el punto de entrada28 o la lesión de partes blandas (la necrosis de la grasa de Hoffa)23, todo ello más frecuente durante el abordaje IP, así como la posición en hiperflexión de la rodilla durante el enclavado IP13. También está presente tras el enclavado SP, por lo que se ha relacionado con el daño intraarticular de la rodilla, principalmente en la articulación FP. Además, existen otras causas independientes al abordaje como los posibles efectos irritantes del clavo intramedular en sí15 o la lesión músculo-ligamentaria asociada al traumatismo a nivel de la rodilla. Cuando se compara el dolor anterior de rodilla en ambos tipos de abordaje, la mayoría de los estudios no han encontrado diferencias significativas9,11,13, al igual que en nuestro estudio (p=0,783). Sin embargo, los últimos metaanálisis sí permiten concluir que existe un menor dolor anterior de rodilla asociado al abordaje SP1,2,25–27. Esto podría relacionarse con las ventajas que plantea este abordaje: una mayor protección del nervio infrarrotuliano y del tendón rotuliano, un menor daño en la superficie tibial y zonas de inserción de meniscos y ligamentos al encontrarse el punto de entrada de forma más precisa y el uso de mangas protectoras del sistema guía intraarticular.
Así mismo, el dolor anterior de rodilla puede derivar en una discapacidad física al relacionarse con una pérdida de balance articular. En nuestro estudio no se encuentran diferencias significativas en cuanto al balance articular de la rodilla, alcanzándose la movilidad completa en los primeros meses postoperatorios (el 70% a los 3 meses) gracias a la movilización precoz del miembro. En la mayor parte de la literatura tampoco se encuentran diferencias significativas en este sentido para ambos tipos de abordajes ni tampoco diferencias entre la rodilla intervenida y la contralateral2,9,10,13,27. En los casos de pérdida del balance articular, esta no se correlaciona con limitaciones funcionales ya que casi todos los pacientes son capaces de arrodillarse10.
Por lo tanto, a pesar de que el dolor anterior de rodilla sea frecuente, en líneas generales no se correlaciona con un déficit funcional asociado ya que las escalas funcionales como Lysholm presentan unos resultados globales buenos o muy buenos al año de seguimiento. Se han descrito diferencias estadísticamente significativas a favor del abordaje SP a partir de los 12 meses de seguimiento para la escala Lysholm en la literatura2,27,28. En nuestro estudio, no hubo diferencias significativas en cuanto a esta escala, aunque se objetivaron valores medios de 90 sobre 100 en la escala de Lyshom, lo que se corresponde como «Muy bueno» en las graduaciones de esta escala, coincidiendo con otros estudios previos10. Sin embargo, también evaluamos a los pacientes mediante la escala IKDC de rodilla, de la que sí se obtuvieron resultados significativos a favor del abordaje SP: con un valor medio a los 12 meses de 88,45 (76,44-91,1) y de 69 (49,95-80) sobre 100 puntos, para el abordaje SP e IP respectivamente. No se ha encontrado otro estudio comparativo que haya utilizado esta escala durante el seguimiento, sin embargo, es una escala frecuentemente utilizada para la evaluación de lesiones de rodilla.
Solo la mitad de los pacientes son capaces, al año de la cirugía, de desarrollar actividades deportivas de impacto, tanto en nuestro estudio (54,5% y 43,3% en el grupo SP e IP respectivamente) como en otros previos10. Esto influye negativamente en la calidad de vida de muchos pacientes, pues la mayoría son jóvenes y activos, con una edad media de 45 años en nuestro estudio. Previo al trabajo actual, solo se ha identificado en la literatura un único estudio sobre la calidad de vida20 de pacientes intervenidos por fracturas diafisarias de tibia mediante enclavado endomedular a largo plazo, sin especificar el tipo de abordaje. En ese estudio, tras 8 años de la cirugía, el 60% de los pacientes experimentaban limitaciones en los deportes, el 58% tenía restricciones en la calidad de vida y el 44% presentaba una mayor incidencia de dolor de rodilla en comparación con una población de referencia; siendo principalmente evidente entre los pacientes más jóvenes20.
Respecto a complicaciones graves como seudoartrosis, osteomielitis, osificaciones heterotópicas, embolismos; no existen diferencias significativas entre el enclavado SP e IP ni en la literatura1,2,10,11,25,27,28, ni en nuestro estudio. El abordaje SP se ha relacionado con un mayor riesgo de artritis séptica de rodilla, sobre todo en fracturas abiertas16,25. En fracturas cerradas parece que no existe un riesgo de artritis séptica de rodilla significativamente mayor mediante el enclavado SP30, al igual que en el trabajo actual, en el que no se ha registrado tal complicación. La extracción del implante tras una osteosíntesis mediante abordaje SP de la tibia es un problema no resuelto a día de hoy; en nuestro estudio se han retirado 3 clavos, que se extrajeron a través del abordaje previo, supra- o infrapatelar, sin complicaciones. La opinión de algunos autores es que no es más complicado que en el caso IP25 mientras que otros recurren a realizar otra incisión, a nivel infrapatelar, para realizar su extracción23.
Existen algunas limitaciones en el estudio, principalmente el pequeño tamaño muestral, lo que dificulta alcanzar la significación estadística; y, por otro lado, el carácter retrospectivo del estudio que ha impedido estudiar algunos aspectos interesantes comentados en esta discusión como el tiempo y dosis de fluoroscopia, tiempo en colocación del paciente y resultados preoperatorios de escalas funcionales. Además, sería interesante obtener una prueba de imagen para valorar el estado de la articulación femoropatelar y correlacionar los hallazgos clínicos con los radiológicos.
Como conclusión, la tendencia actual en las unidades de traumatología de implementar el enclavado SP por sus numerosas ventajas respecto a la técnica tradicional IP que se ve reforzada en el presente estudio por mejorar de forma estadísticamente significativa los resultados funcionales (IKDC) a medio plazo, sin aumentar la tasa de complicaciones. Asimismo, se percibe por los cirujanos una mayor facilidad técnica para la reducción, así como sencillez en la colocación del paciente y obtención de imágenes radiológicas intraoperatorias.
Nivel de evidenciaNivel de evidencia III.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.