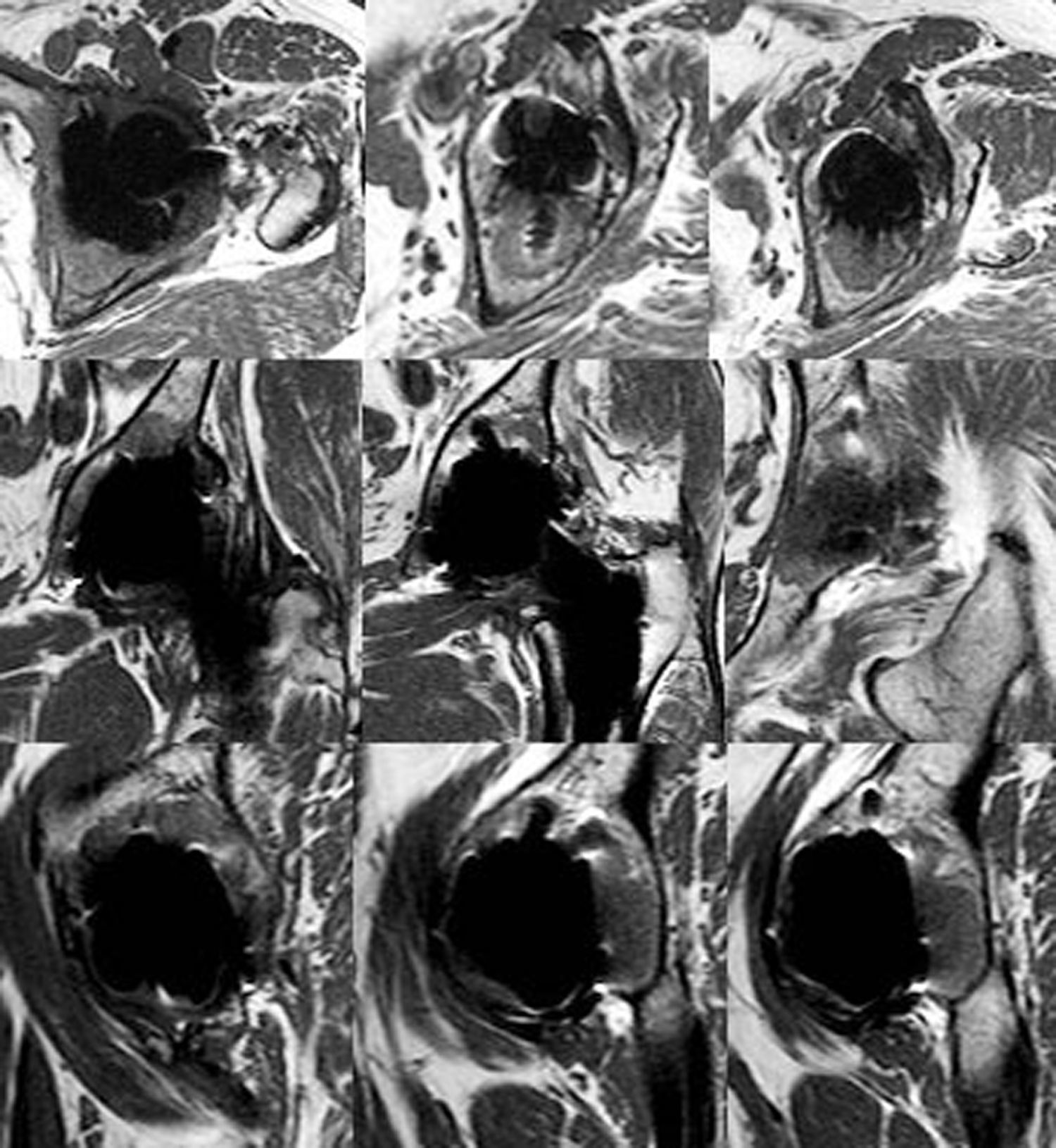
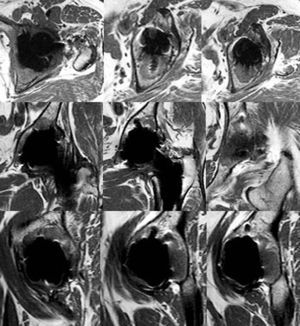
Con resonancia magnética es posible evaluar las lesiones óseas y de partes blandas secundarias a la producción de partículas de desgaste. Nuestro objetivo ha sido estudiar con este método la distribución de las lesiones en pacientes con un mismo tipo de componente acetabular no cementado.
Material y métodoSe incluyeron 40 artroplastias de cadera no cementadas con un cotilo poroso revestido de hidroxiapatita y multiperforado para anclaje opcional de tornillos con una evolución media de 13 años. Mediante estudios de imagen con resonancia magnética utilizando secuencias especiales de pulsos para disminuir los artefactos metálicos, se estudió la presencia, extensión y continuidad de la lesión granulomatosa y de las zonas de osteólisis.
ResultadosUna cadera no fue susceptible de análisis. Se detectó lesión granulomatosa aislada en tres caderas y asociada a osteólisis en 32, sólo en pelvis en 10, sólo en el fémur en tres y en ambos segmentos en 19. En la pelvis la afectación fue, por zonas: ilion supra-acetabular en 15 caderas, rama isquio-pubiana en 24, isquion en 12 e isquion retro-acetabular en 21. Solo dos caderas y dos tornillos presentaban lesiones centrales aisladas del resto del granuloma.
Comentarios y conclusionesCon resonancia magnética ha sido posible estudiar las lesiones óseas y de partes blandas secundarias a desgaste. La distribución de las zonas de osteólisis ha seguido un patrón periférico propio de cotilos no perforados, destacando la existencia de escasas lesiones aisladas sobre los orificios o alrededor de los tornillos implantados coexistiendo con frecuencia afectación femoral proximal.
Magnetic resonance imaging (MRI) is useful in assessing bone and soft tissue lesions due to the production of wear particles. Our objective was to study the distribution of lesions in patients with one type of cementless acetabular component with this technique.
Material and methodsWe included 40 total hip arthroplasty with press-fitted hydroxyapatite porous-coated cup and multiple optional screw holes performed over a mean of 13years. We studied the presence, extent and continuity of the granulomatous lesion and osteolysis with MRI using special pulse sequences to reduce metal artefacts.
ResultsOne hip was not amenable to analysis. An isolated granulomatous lesion was found in 3 hips, associated osteolysis in 32, in the pelvis only in 10, in the femur only in 3 and in both segments in 19. By zones, the pelvis involvement was supra-acetabular ilium in 15, ischium-pubic branch in 24, ischium in 12 and retro-acetabular ischium in 21. Only two hips and two screws central lesions were isolated from the granulomatous mass.
Comments and conclusionsMRI osteolysis and soft tissue lesions secondary to wear to be studied. The distribution of osteolytic areas show a peripheral pattern typical of non-perforated acetabular cups frequently coexisting with proximal femoral involvement, highlighting few isolated lesions in the holes or around the implanted screws.
La mejoría de la profilaxis contra la infección, de los materiales utilizados y de los métodos de fijación, han hecho de la osteólisis por partículas de desgaste el principal limitante de la longevidad de las artroplastias totales de cadera (ATC)1. Una intensa investigación sobre la fabricación y condiciones de esterilización del polietileno junto con el desarrollo de pares de fricción alternativos de metal o de cerámica permiten predecir, aunque con algunos interrogantes, que estamos cerca de la solución de este problema2,3. Sin embargo, algunos pacientes en especial aquellos intervenidos a finales del pasado siglo, son portadores de artroplastias con un par metal–polietileno, mostrando altas tasas de desgaste y osteólisis pélvicas y femorales.
Dado que con frecuencia la osteólisis por partículas de desgaste es asintomática y radiológicamente difícil de valorar3–5, se ha propuesto su estudio con tomografía computarizada (TC)6 y más recientemente con resonancia magnética (RM)7, técnicas más sensibles en su detección y en su valoración volumétrica8. Se ha aconsejado la realización de alguno de estos estudios complementarios de forma sistemática en el seguimiento de las ATC9: la TC para determinar el volumen de las lesiones en estudios previos a la cirugía de revisión y la RM para facilitar su detección al ser una técnica más sensible permitiendo además, al evitar la radiación de los pacientes, su repetición seriada7–10. Sin embargo, la experiencia práctica e incluso bibliográfica7,9,10 con este método es actualmente muy limitada.
El conocimiento de la localización y del patrón de extensión de las lesiones osteolíticas de cada modelo de artroplastia, puede tener importantes implicaciones en su diagnóstico y tratamiento. En este sentido, se conoce que mientras en las artroplastias cementadas es más frecuente una distribución lineal con movilización de los componentes, en las no cementadas se producen lesiones focales y expansivas, que hasta que no son masivas, permiten que el implante sea estable11. Esto explica, al menos parcialmente, el hecho de que en los modelos no cementados sea posible una gran destrucción ósea antes de que los estudios habituales de seguimiento, bien clínicos y/o radiológicos, pongan de manifiesto la enfermedad por partículas de desgaste. En un estudio con TC sobre componentes acetabulares hemisféricos porosos no cementados con diferente diseño respecto al número y situación de orificios en su superficie12, se estableció que la osteólisis se producía de forma primaria a través de estos agujeros (apareciendo en este caso las típicas imágenes centrales de la región supra-acetabular) y sólo a través del borde cuando aquellos no estaban presentes (apareciendo entonces otras imágenes en los bordes del cotilo).
El objetivo de este trabajo ha sido evaluar, si es posible valorar mediante RM las lesiones relacionadas con la reacción granulomatosa y osteólisis por partículas de desgaste, y si es así, describirlas y estudiar su patrón de distribución en un componente acetabular de anclaje biológico multiperforado.
Material y métodoPlanteamos este trabajo como un estudio inicial dentro de un proyecto de investigación más amplio actualmente en desarrollo, con el que pretendemos valorar la utilidad de la RM en la toma de decisiones quirúrgicas ante la osteólisis por partículas de desgaste. De acuerdo con nuestros objetivos, incluimos un grupo de ATC en que conocíamos la existencia de osteólisis por un estudio previo con TC (17 caderas) y otro grupo aleatorio (23 caderas) entre pacientes en los que la radiografía realizada en su seguimiento periódico sugería esta posibilidad, con independencia del tiempo de seguimiento o de si habían sido reintervenidos, ante el riesgo de enfermedad precoz o agresiva. Los pacientes fueron informados de las características y objetivos del procedimiento y firmaron un consentimiento específico.
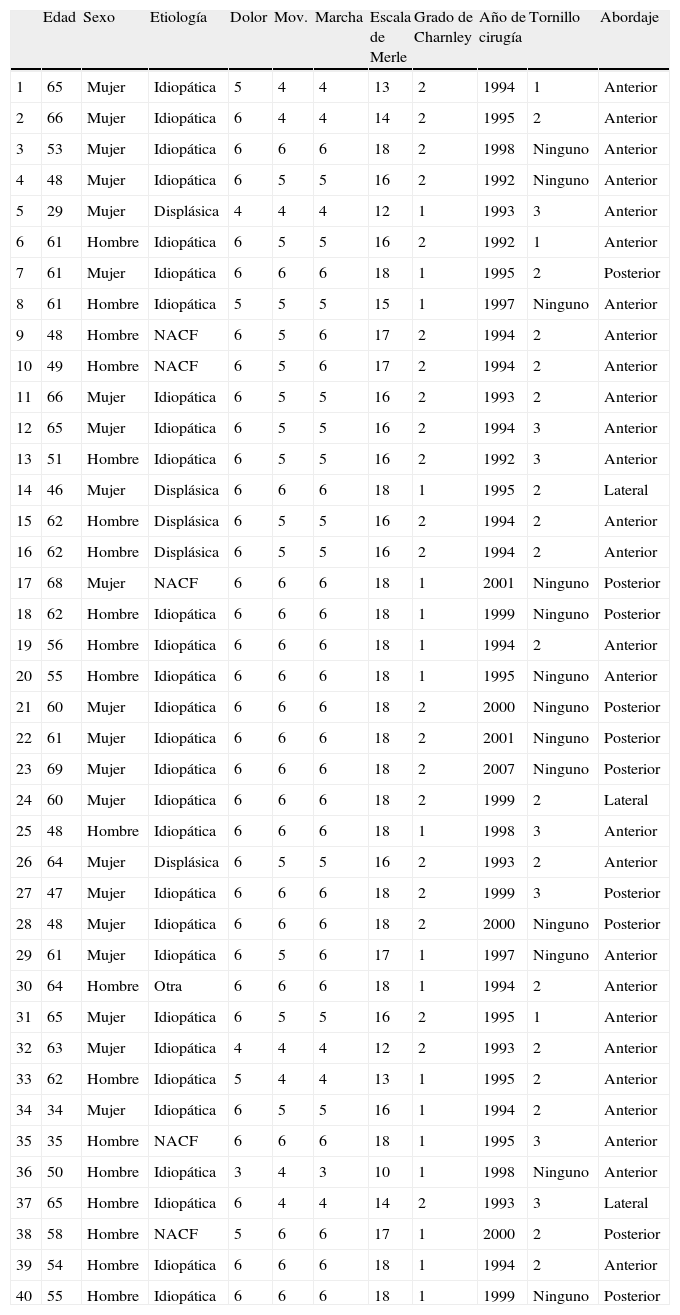
Estudiamos 40 ATC, implantadas entre 1992 y 2007 con una evolución media de 13 años (máxima de 17 y mínima de dos años). Corresponden a 29 pacientes (11 ATC bilaterales), con una edad media en el momento de la intervención de 57 años (máximo 69 y mínimo 29 años). Veintidós caderas se colocaron en el lado derecho y otras 18 en el izquierdo, diecinueve en pacientes de sexo masculino y 21 de sexo femenino. La indicación de la artroplastia fue artrosis de cadera de etiología primaria en 29 y secundaria a displasia en 5, necrosis aséptica de la cabeza femoral en 5 y un caso tras una ausencia de consolidación de una fractura de cuello femoral y fracaso de un componente acetabular roscado. El resto de los pacientes habían sido intervenidos como cirugía primaria.
La vía de abordaje fue anterior en 27 caderas, lateral en tres y posterior en 10. En todas se implantó un componente acetabular no cementado, hemisférico de titanio poroso recubierto de hidroxiapatita, multiperforado para anclaje de tornillos, con un orificio central para facilitar su impactación y tres aletas periféricas para mejorar la estabilidad primaria (Bihapro® Biomet, UK). En trece cotilos no se utilizó ningún tornillo como fijación suplementaria y en 27 sí (1 en 3, 2 en 17 y 3 en 7). En 37 casos se implantó el mismo modelo de vástago femoral de titanio, no cementado, de diseño anatómico y anclaje proximal con revestimiento poroso recubierto de hidroxiapatita en toda su circunferencia a este nivel (Bihapro® Biomet, UK). Dos vástagos corresponden a otros modelos no cementados de anclaje proximal para cirugía primaria y otro fue de anclaje distal, modular, implantado tras fracaso de un componente femoral cementado. El par de fricción fue en todos los casos metal-polietileno, con cabeza de cromo-cobalto de 28mm de diámetro y polietileno de ultra alto peso molecular, esterilizado en aire en 27 casos intervenidos antes de 1997 y en nitrógeno en los otros 13 casos realizados con posterioridad a este año.
En 5 pacientes se había realizado una reintervención quirúrgica de la cadera estudiada antes de la exploración con RM, en uno (caso 21) por inestabilidad (revisión de la cabeza femoral y del inserto de polietileno y colocación de un cotilo constreñido) y en tres por fracaso del polietileno, dos por excesivo desgaste (casos 4 y 33), y otro por su desacoplamiento al componente metálico (caso 24), cambiando cabeza femoral y polietileno. En otro paciente, al que se revisó el componente femoral, también se cambió el inserto de polietileno conservando el componente acetabular (caso 38). En ninguno de estos 5 casos se detectó antes o durante la cirugía movilización del componente acetabular ni osteólisis pélvica o femoral, no habiéndose realizado aporte de injerto óseo durante el procedimiento quirúrgico, por lo que se considera que no interfieren con nuestros objetivos y no deben ser excluidos.
Todos los pacientes de nuestro estudio que estaban siendo valorados clínica y radiológicamente de forma periódica y sistemática en la consulta externa, fueron de nuevo evaluados al realizar la RM. En ese momento se realizó una radiografía antero-posterior de pelvis centrada en la sínfisis del pubis y se valoró el estado clínico y funcional según la escala de Merle D’Abuigne modificada por Charnley13. En la tabla 1 se detallan las variables descritas para cada caso.
Variables epidemiológicas y clínicas
| Edad | Sexo | Etiología | Dolor | Mov. | Marcha | Escala de Merle | Grado de Charnley | Año de cirugía | Tornillo | Abordaje | |
| 1 | 65 | Mujer | Idiopática | 5 | 4 | 4 | 13 | 2 | 1994 | 1 | Anterior |
| 2 | 66 | Mujer | Idiopática | 6 | 4 | 4 | 14 | 2 | 1995 | 2 | Anterior |
| 3 | 53 | Mujer | Idiopática | 6 | 6 | 6 | 18 | 2 | 1998 | Ninguno | Anterior |
| 4 | 48 | Mujer | Idiopática | 6 | 5 | 5 | 16 | 2 | 1992 | Ninguno | Anterior |
| 5 | 29 | Mujer | Displásica | 4 | 4 | 4 | 12 | 1 | 1993 | 3 | Anterior |
| 6 | 61 | Hombre | Idiopática | 6 | 5 | 5 | 16 | 2 | 1992 | 1 | Anterior |
| 7 | 61 | Mujer | Idiopática | 6 | 6 | 6 | 18 | 1 | 1995 | 2 | Posterior |
| 8 | 61 | Hombre | Idiopática | 5 | 5 | 5 | 15 | 1 | 1997 | Ninguno | Anterior |
| 9 | 48 | Hombre | NACF | 6 | 5 | 6 | 17 | 2 | 1994 | 2 | Anterior |
| 10 | 49 | Hombre | NACF | 6 | 5 | 6 | 17 | 2 | 1994 | 2 | Anterior |
| 11 | 66 | Mujer | Idiopática | 6 | 5 | 5 | 16 | 2 | 1993 | 2 | Anterior |
| 12 | 65 | Mujer | Idiopática | 6 | 5 | 5 | 16 | 2 | 1994 | 3 | Anterior |
| 13 | 51 | Hombre | Idiopática | 6 | 5 | 5 | 16 | 2 | 1992 | 3 | Anterior |
| 14 | 46 | Mujer | Displásica | 6 | 6 | 6 | 18 | 1 | 1995 | 2 | Lateral |
| 15 | 62 | Hombre | Displásica | 6 | 5 | 5 | 16 | 2 | 1994 | 2 | Anterior |
| 16 | 62 | Hombre | Displásica | 6 | 5 | 5 | 16 | 2 | 1994 | 2 | Anterior |
| 17 | 68 | Mujer | NACF | 6 | 6 | 6 | 18 | 1 | 2001 | Ninguno | Posterior |
| 18 | 62 | Hombre | Idiopática | 6 | 6 | 6 | 18 | 1 | 1999 | Ninguno | Posterior |
| 19 | 56 | Hombre | Idiopática | 6 | 6 | 6 | 18 | 1 | 1994 | 2 | Anterior |
| 20 | 55 | Hombre | Idiopática | 6 | 6 | 6 | 18 | 1 | 1995 | Ninguno | Anterior |
| 21 | 60 | Mujer | Idiopática | 6 | 6 | 6 | 18 | 2 | 2000 | Ninguno | Posterior |
| 22 | 61 | Mujer | Idiopática | 6 | 6 | 6 | 18 | 2 | 2001 | Ninguno | Posterior |
| 23 | 69 | Mujer | Idiopática | 6 | 6 | 6 | 18 | 2 | 2007 | Ninguno | Posterior |
| 24 | 60 | Mujer | Idiopática | 6 | 6 | 6 | 18 | 2 | 1999 | 2 | Lateral |
| 25 | 48 | Hombre | Idiopática | 6 | 6 | 6 | 18 | 1 | 1998 | 3 | Anterior |
| 26 | 64 | Mujer | Displásica | 6 | 5 | 5 | 16 | 2 | 1993 | 2 | Anterior |
| 27 | 47 | Mujer | Idiopática | 6 | 6 | 6 | 18 | 2 | 1999 | 3 | Posterior |
| 28 | 48 | Mujer | Idiopática | 6 | 6 | 6 | 18 | 2 | 2000 | Ninguno | Posterior |
| 29 | 61 | Mujer | Idiopática | 6 | 5 | 6 | 17 | 1 | 1997 | Ninguno | Anterior |
| 30 | 64 | Hombre | Otra | 6 | 6 | 6 | 18 | 1 | 1994 | 2 | Anterior |
| 31 | 65 | Mujer | Idiopática | 6 | 5 | 5 | 16 | 2 | 1995 | 1 | Anterior |
| 32 | 63 | Mujer | Idiopática | 4 | 4 | 4 | 12 | 2 | 1993 | 2 | Anterior |
| 33 | 62 | Hombre | Idiopática | 5 | 4 | 4 | 13 | 1 | 1995 | 2 | Anterior |
| 34 | 34 | Mujer | Idiopática | 6 | 5 | 5 | 16 | 1 | 1994 | 2 | Anterior |
| 35 | 35 | Hombre | NACF | 6 | 6 | 6 | 18 | 1 | 1995 | 3 | Anterior |
| 36 | 50 | Hombre | Idiopática | 3 | 4 | 3 | 10 | 1 | 1998 | Ninguno | Anterior |
| 37 | 65 | Hombre | Idiopática | 6 | 4 | 4 | 14 | 2 | 1993 | 3 | Lateral |
| 38 | 58 | Hombre | NACF | 5 | 6 | 6 | 17 | 1 | 2000 | 2 | Posterior |
| 39 | 54 | Hombre | Idiopática | 6 | 6 | 6 | 18 | 1 | 1994 | 2 | Anterior |
| 40 | 55 | Hombre | Idiopática | 6 | 6 | 6 | 18 | 1 | 1999 | Ninguno | Posterior |
Todas las exploraciones se realizaron en una resonancia Philips de 1.5 Tesla, siguiendo las recomendaciones de Potter7,9 para minimizar los artefactos metálicos. El tiempo medio de exploración de cada cadera fue de 20 minutos (15 como mínimo y 25 como máximo). Fueron imprescindibles al menos tres secuencias: axial FSE potenciada en T1, coronal FSE T1 y coronal FSE T2, todas ellas con un espesor de corte de 3mm. En los casos en los que se requería una valoración más precisa de las áreas de lisis en la región periacetabular se realizó una secuencia adicional en plano sagital potenciada en T1 de 3mm de espesor de corte. Si en la secuencia axial FSE T2 se mostraban cambios de naturaleza quística tanto en el esqueleto visible como en las partes blandas regionales se realizó una última secuencia en plano coronal potenciada en T2 para una delimitación más precisa de estos cambios. En la selección de los parámetros de adquisición primó sobre otros intereses la resolución espacial (con un espesor de corte en todos los casos de 3mm y matrices de adquisición de 384×317). En aquellos casos en los que el paciente por su hábito constitucional precisaba un mayor número de cortes de lo habitual se recurrió a una reducción en las NSA (de las 6 habituales se redujo a 4) lo cual acortaba el estudio de forma significativa. La misma estrategia se utilizó en aquellos casos en los cuales el paciente toleraba mal la exploración por inquietud, molestia o claustrofobia. En resumen, los parámetros medios para una secuencia potenciada en T1 fueron los siguientes: TR=550, TE=16, FSE Turbo=3, NSA=6. Matriz de adquisición 384×317, lo cual permite una matriz de reconstrucción de 512. Los parámetros en T2: TR=5700, Te=140, FSE=19, NSA=4, Matriz 384×319.
Para el estudio de las imágenes de RM se siguió un protocolo en el que se definieron los criterios que debían cumplir las lesiones osteolíticas y granulomatosas, así como su extensión y gravedad6,10:
Lesión osteolíticaZona de señal intermedia, rodeada por un área más o menos hipointensa, que sustituye a la habitual señal grasa (hiperintensa) del hueso y que comunica con la articulación.
Lesión granulomatosaÁrea de tejido blando con las mismas características de señal que la lesión osteolítica, ocupando o extendiéndose a partir de la articulación, pero sin reemplazar hueso. Puede coexistir o no con la lesión osteolítica.
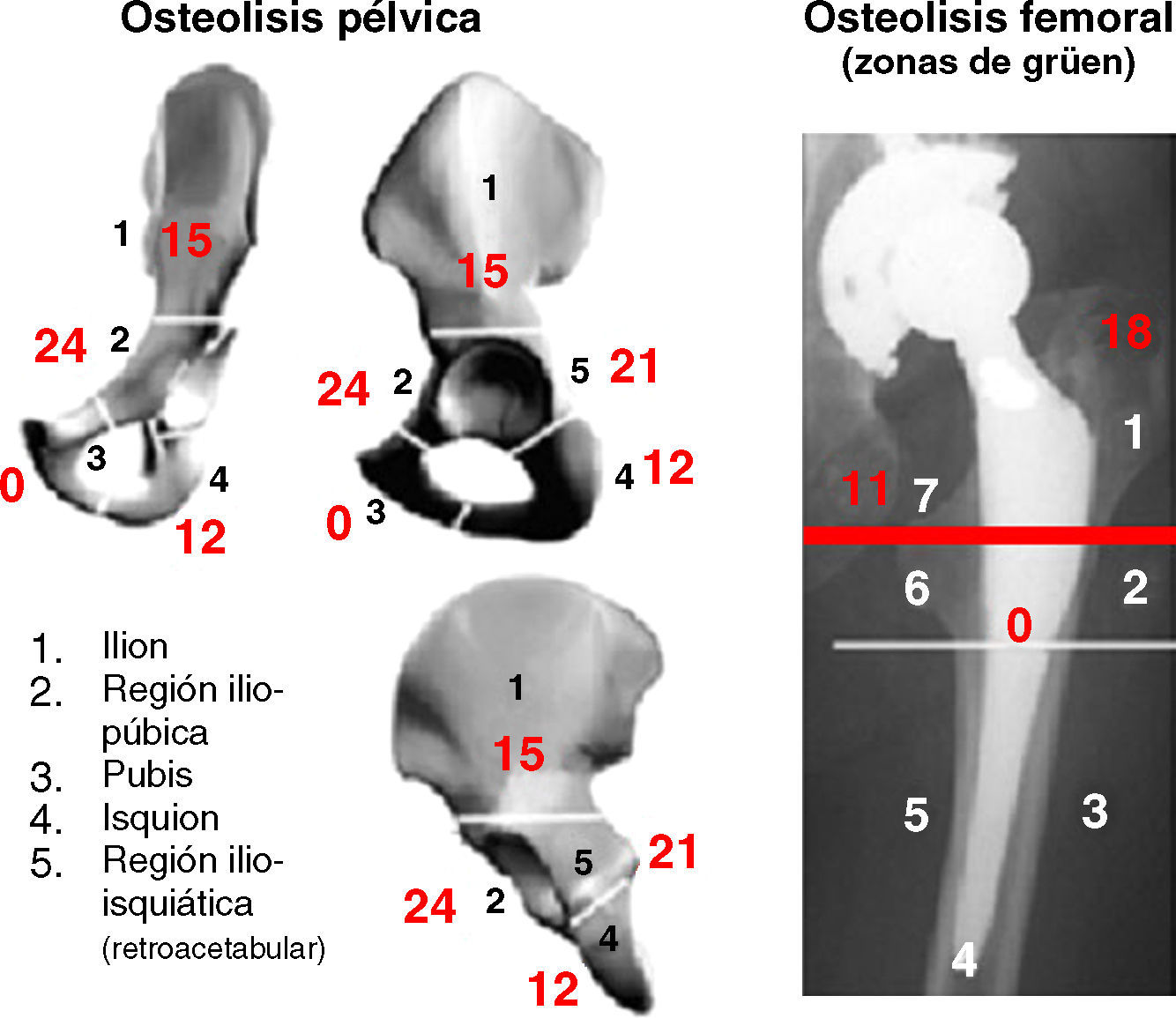
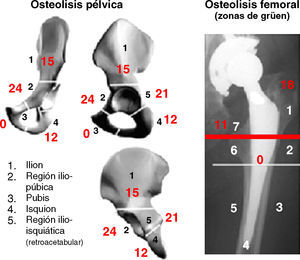
La extensión de la lesión osteolítica se evaluó de acuerdo a un esquema (fig. 1) en el que la pelvis se dividió en 5 zonas:
- 1.
Ilion supra-acetabular,
- 2.
Rama ilio-pubiana,
- 3.
Pubis,
- 4.
Isquion, e
- 5.
Isquion retro-acetabular, y el fémur en las conocidas zonas de Grüen14.
Se estableció que existía “enfermedad osteolítica” cuando estaba presente cualquiera de los dos tipos de lesión (granulomatosa y/o osteolítica) descrita. Se definió como “enfermedad grave” cuando existía sospecha de que en un plazo relativamente corto de tiempo (desde unos meses a 2 o 3 años) podría ser necesaria cirugía de revisión por riesgo de movilización de los componentes o por fractura3.
Con estos criterios se solicitó a dos observadores, un cirujano ortopédico (ASV) y un radiólogo (MVLP) que de forma independiente y repetida respondieran a las siguientes preguntas tras estudiar las imágenes de RM de cada caso:
Las imágenes fueron estudiadas posteriormente de forma conjunta por los dos observadores, discutiendo los hallazgos en que no hubo concordancia.
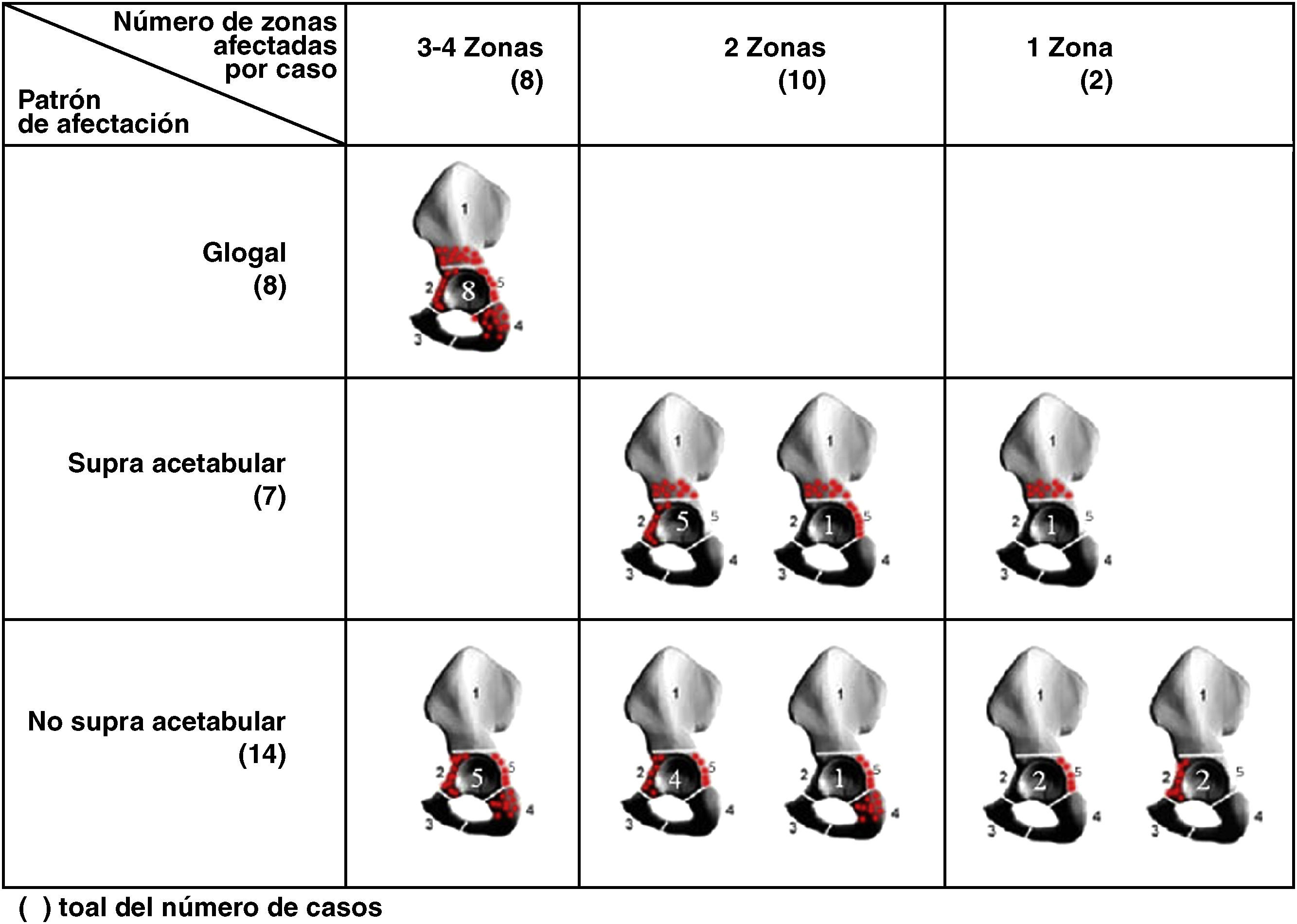
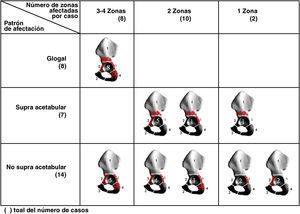
Tras el estudio de localización de las zonas de lesión, y con el fin de agrupar e interpretar los hallazgos se realizó su categorización en 4 grupos:
- 1.
Afectación global de la pelvis, con lesiones en las zonas 1, 2,4 y 5 asociadas o no a otras lesiones en el fémur.
- 2.
Afectación supra-acetabular, con lesiones en la zona 1 asociadas o no a la de otras zonas de la pelvis o el fémur sin llegar a cumplir los criterios de afectación global.
- 3.
Ausencia de afectación supra-acetabular: cuando la osteólisis no afectaba a la zona 1 y sí a cualquiera del resto de zonas también con independencia de la afectación femoral o no.
- 4.
Afectación femoral aislada.
También se valoró la presencia de osteólisis alrededor de los tornillos y si existía comunicación entre las lesiones líticas, revelada por la continuidad del granuloma, bien directamente a través de los orificios del componente acetabular (lesión central) o a partir de su borde (lesión periférica).
Los datos obtenidos fueron codificados e introducidos en una base de datos del programa SPSS para Windows versión 10 (SPSS, Inc., Chicago IL) para su análisis estadístico descriptivo, así como para efectuar un estudio de concordancia cualitativo (índice Kappa) intra e interobservador respecto a los hallazgos obtenidos en el estudio de RM.
ResultadosLa puntuación global en la escala de Merle D’Abuigne modificada por Charnley13 de los 32 pacientes fue de 15 o más puntos (máximo 18). Respecto al dolor tan sólo en uno se puntuó como 3 (tolerable hasta permitir actividades limitadas), en dos se puntuó como 4 (solo tras alguna actividad desaparece rápidamente con el reposo) y en 4 como 5 (ligero o intermitente dolor al inicio de la marcha, pero que permite una actividad normal) no presentado los 23 restantes este síntoma (tabla 1).
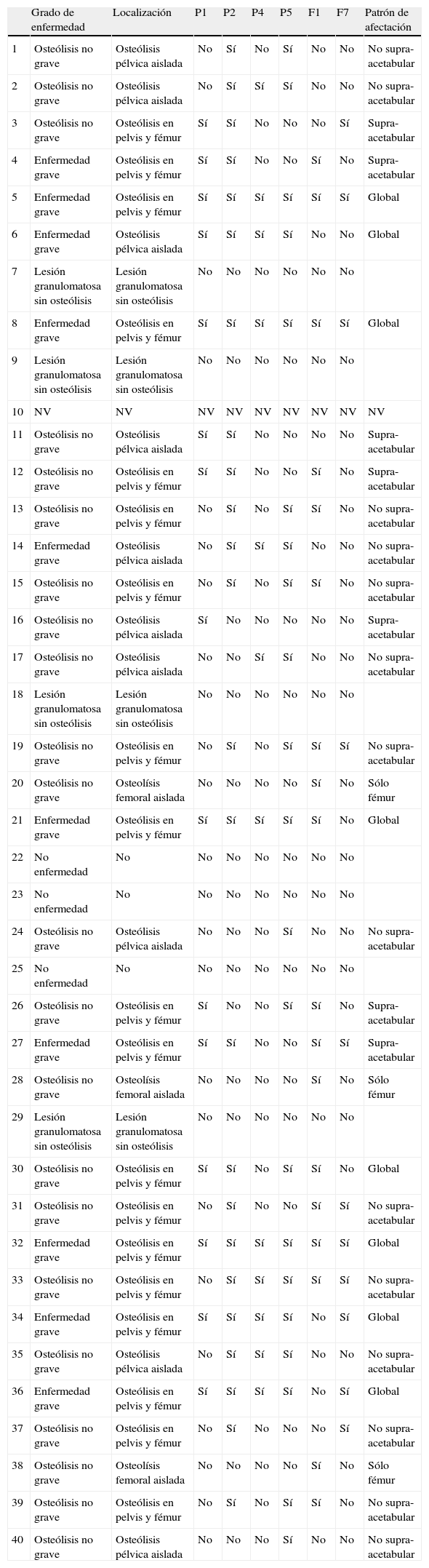
Tras la valoración de los estudios de RM de forma aislada por los dos observadores, se consideró que en un caso la calidad de las imágenes no era suficiente para el estudio por lo que fue desechado (caso 10) (tabla 2). En las tablas 3 y 4 se muestran la concordancia medida con el índice Kappa para un mismo observador y entre observadores para la valoración de la existencia de lesión granulomatosa, osteólisis pélvica, osteólisis femoral y enfermedad osteolítica. En las tablas 5 y 6 se muestran la concordancia valorada con el mismo índice para la localización de las diferentes zonas en pelvis y fémur. La fuerza de la concordancia fue buena (0,61-0,80) o muy buena (mayor de 0,81).
Resultados
| Grado de enfermedad | Localización | P1 | P2 | P4 | P5 | F1 | F7 | Patrón de afectación | |
| 1 | Osteólisis no grave | Osteólisis pélvica aislada | No | Sí | No | Sí | No | No | No supra-acetabular |
| 2 | Osteólisis no grave | Osteólisis pélvica aislada | No | Sí | Sí | Sí | No | No | No supra-acetabular |
| 3 | Osteólisis no grave | Osteólisis en pelvis y fémur | Sí | Sí | No | No | No | Sí | Supra-acetabular |
| 4 | Enfermedad grave | Osteólisis en pelvis y fémur | Sí | Sí | No | No | Sí | No | Supra-acetabular |
| 5 | Enfermedad grave | Osteólisis en pelvis y fémur | Sí | Sí | Sí | Sí | Sí | Sí | Global |
| 6 | Enfermedad grave | Osteólisis pélvica aislada | Sí | Sí | Sí | Sí | No | No | Global |
| 7 | Lesión granulomatosa sin osteólisis | Lesión granulomatosa sin osteólisis | No | No | No | No | No | No | |
| 8 | Enfermedad grave | Osteólisis en pelvis y fémur | Sí | Sí | Sí | Sí | Sí | Sí | Global |
| 9 | Lesión granulomatosa sin osteólisis | Lesión granulomatosa sin osteólisis | No | No | No | No | No | No | |
| 10 | NV | NV | NV | NV | NV | NV | NV | NV | NV |
| 11 | Osteólisis no grave | Osteólisis pélvica aislada | Sí | Sí | No | No | No | No | Supra-acetabular |
| 12 | Osteólisis no grave | Osteólisis en pelvis y fémur | Sí | Sí | No | No | Sí | No | Supra-acetabular |
| 13 | Osteólisis no grave | Osteólisis en pelvis y fémur | No | Sí | No | Sí | Sí | No | No supra-acetabular |
| 14 | Enfermedad grave | Osteólisis pélvica aislada | No | Sí | Sí | Sí | No | No | No supra-acetabular |
| 15 | Osteólisis no grave | Osteólisis en pelvis y fémur | No | Sí | No | Sí | Sí | No | No supra-acetabular |
| 16 | Osteólisis no grave | Osteólisis pélvica aislada | Sí | No | No | No | No | No | Supra-acetabular |
| 17 | Osteólisis no grave | Osteólisis pélvica aislada | No | No | Sí | Sí | No | No | No supra-acetabular |
| 18 | Lesión granulomatosa sin osteólisis | Lesión granulomatosa sin osteólisis | No | No | No | No | No | No | |
| 19 | Osteólisis no grave | Osteólisis en pelvis y fémur | No | Sí | No | Sí | Sí | Sí | No supra-acetabular |
| 20 | Osteólisis no grave | Osteolísis femoral aislada | No | No | No | No | Sí | No | Sólo fémur |
| 21 | Enfermedad grave | Osteólisis en pelvis y fémur | Sí | Sí | Sí | Sí | Sí | No | Global |
| 22 | No enfermedad | No | No | No | No | No | No | No | |
| 23 | No enfermedad | No | No | No | No | No | No | No | |
| 24 | Osteólisis no grave | Osteólisis pélvica aislada | No | No | No | Sí | No | No | No supra-acetabular |
| 25 | No enfermedad | No | No | No | No | No | No | No | |
| 26 | Osteólisis no grave | Osteólisis en pelvis y fémur | Sí | No | No | Sí | Sí | No | Supra-acetabular |
| 27 | Enfermedad grave | Osteólisis en pelvis y fémur | Sí | Sí | No | No | Sí | Sí | Supra-acetabular |
| 28 | Osteólisis no grave | Osteolísis femoral aislada | No | No | No | No | Sí | No | Sólo fémur |
| 29 | Lesión granulomatosa sin osteólisis | Lesión granulomatosa sin osteólisis | No | No | No | No | No | No | |
| 30 | Osteólisis no grave | Osteólisis en pelvis y fémur | Sí | Sí | No | Sí | Sí | No | Global |
| 31 | Osteólisis no grave | Osteólisis en pelvis y fémur | No | Sí | No | No | Sí | Sí | No supra-acetabular |
| 32 | Enfermedad grave | Osteólisis en pelvis y fémur | Sí | Sí | Sí | Sí | Sí | Sí | Global |
| 33 | Osteólisis no grave | Osteólisis en pelvis y fémur | No | Sí | Sí | Sí | Sí | Sí | No supra-acetabular |
| 34 | Enfermedad grave | Osteólisis en pelvis y fémur | Sí | Sí | Sí | Sí | No | Sí | Global |
| 35 | Osteólisis no grave | Osteólisis pélvica aislada | No | Sí | Sí | Sí | No | No | No supra-acetabular |
| 36 | Enfermedad grave | Osteólisis en pelvis y fémur | Sí | Sí | Sí | Sí | No | Sí | Global |
| 37 | Osteólisis no grave | Osteólisis en pelvis y fémur | No | Sí | No | No | No | Sí | No supra-acetabular |
| 38 | Osteólisis no grave | Osteolísis femoral aislada | No | No | No | No | Sí | No | Sólo fémur |
| 39 | Osteólisis no grave | Osteólisis en pelvis y fémur | No | Sí | No | Sí | Sí | No | No supra-acetabular |
| 40 | Osteólisis no grave | Osteólisis pélvica aislada | No | No | No | Sí | No | No | No supra-acetabular |
Zonas en pelvis (P) y fémur (F): P1) ilion supra-acetabular, P2) rama ilio-pubiana, P4) isquion, P5) isquion retro-acetabular, F1) trocánter mayor, F7) trocánter menor. NV: no valorado.
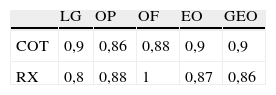
Concordancia intraobservador para el diagnóstico de osteólisis con RM
| LG | OP | OF | EO | GEO | |
| COT | 0,9 | 0,86 | 0,88 | 0,9 | 0,9 |
| RX | 0,8 | 0,88 | 1 | 0,87 | 0,86 |
COT: cirujano ortopédico; EO: enfermedad osteolítica; GEO: gravedad de la EO; LG: lesión granulomatosa; OF: osteólisis femoral; OP: osteólisis pélvica; RX: radiólogo.
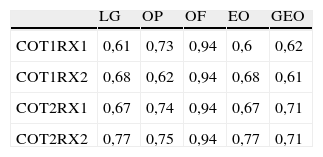
Concordancia interobservador para el diagnóstico de osteólisis con RM
| LG | OP | OF | EO | GEO | |
| COT1RX1 | 0,61 | 0,73 | 0,94 | 0,6 | 0,62 |
| COT1RX2 | 0,68 | 0,62 | 0,94 | 0,68 | 0,61 |
| COT2RX1 | 0,67 | 0,74 | 0,94 | 0,67 | 0,71 |
| COT2RX2 | 0,77 | 0,75 | 0,94 | 0,77 | 0,71 |
COT: cirujano ortopédico; EO: enfermedad osteolítica; GEO: gravedad de la EO; LG: lesión granulomatosa; OF: osteólisis femoral; OP: osteólisis pélvica; RX: radiólogo.
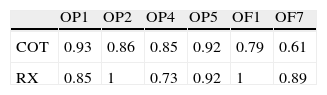
Concordancia intraobservador para la localización de osteólisis con RM
| OP1 | OP2 | OP4 | OP5 | OF1 | OF7 | |
| COT | 0.93 | 0.86 | 0.85 | 0.92 | 0.79 | 0.61 |
| RX | 0.85 | 1 | 0.73 | 0.92 | 1 | 0.89 |
COT: cirujano ortopédico; RX: radiólogo.
Zonas en pelvis (P) y fémur (F): P1) ilion supra-acetabular, P2) rama ilio-pubiana, P4) isquion, P5) isquion retro-acetabular, F1) trocánter mayor, F7) trocánter menor.
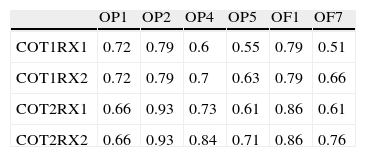
Concordancia interobservador para la localización de osteólisis con RM
| OP1 | OP2 | OP4 | OP5 | OF1 | OF7 | |
| COT1RX1 | 0.72 | 0.79 | 0.6 | 0.55 | 0.79 | 0.51 |
| COT1RX2 | 0.72 | 0.79 | 0.7 | 0.63 | 0.79 | 0.66 |
| COT2RX1 | 0.66 | 0.93 | 0.73 | 0.61 | 0.86 | 0.61 |
| COT2RX2 | 0.66 | 0.93 | 0.84 | 0.71 | 0.86 | 0.76 |
COT: cirujano ortopédico; RX: radiólogo.
Zonas en pelvis (P) y fémur (F): P1) ilion supra-acetabular, P2) rama ilio-pubiana, P4) isquion, P5) isquion retro-acetabular, F1) trocánter mayor, F7) trocánter menor.
Tras el estudio conjunto por parte de los dos observadores en los casos en que hubo discrepancia, en tres no se confirmó la existencia de enfermedad por partículas de desgaste. En 4 casos se detectó lesión granulomatosa sin osteólisis que sí estaba presente en las otras 32 caderas (sólo en pelvis en 10, sólo en el fémur en 3 y en ambos segmentos en 19), que son las caderas en cuyas RM se analizó el patrón de distribución de la osteólisis.
En la tabla 2, se detalla para cada caso la graduación de la osteólisis, la localización de las lesiones y la afectación de las distintas zonas definidas en la pelvis (con exclusión de la zona 3 no afectada en ningún caso) y en el fémur (limitada a las zonas 1 y 7, las únicamente afectadas). En la figura 1 se agrupan los casos en que se ha afectado cada zona.
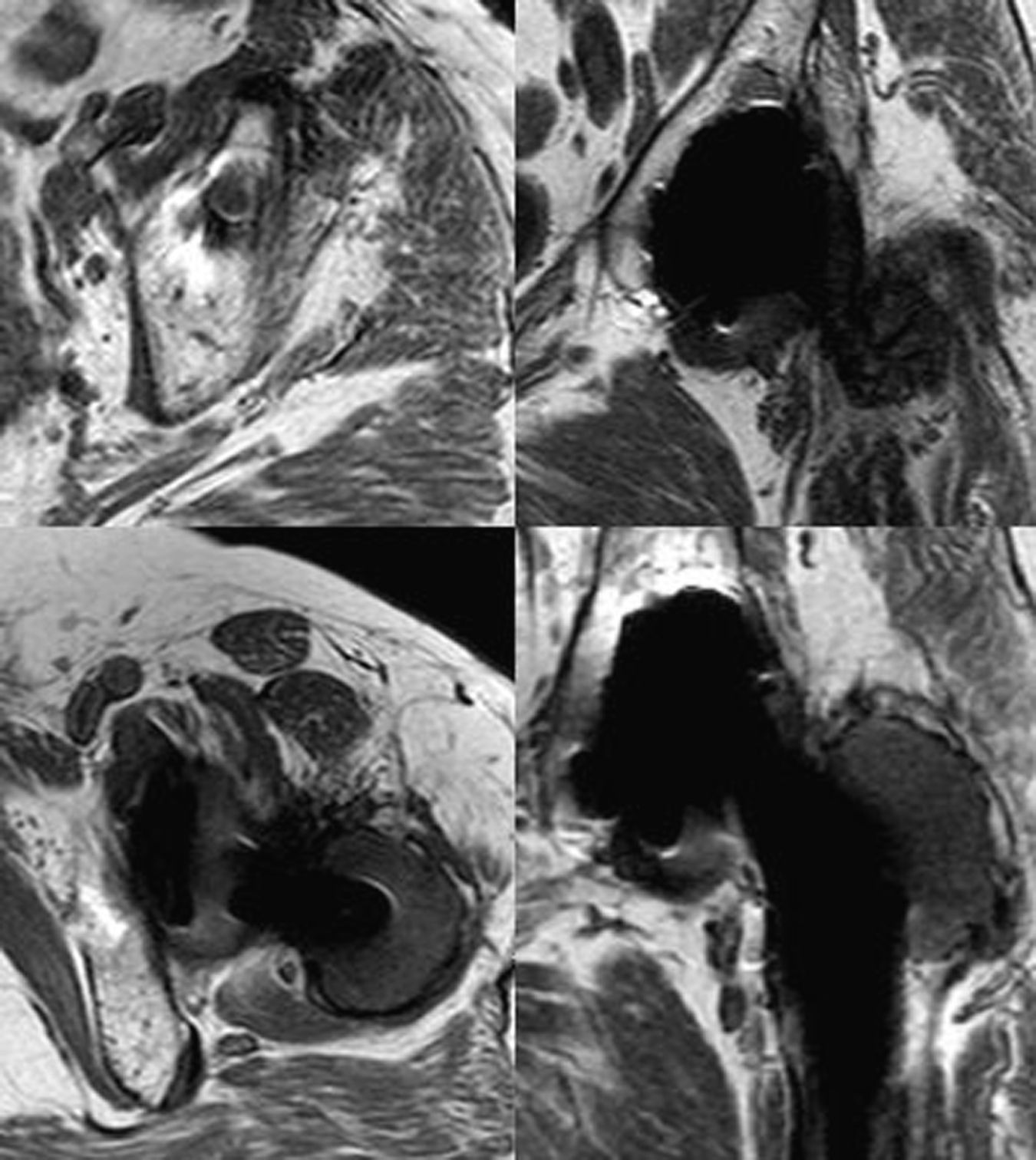
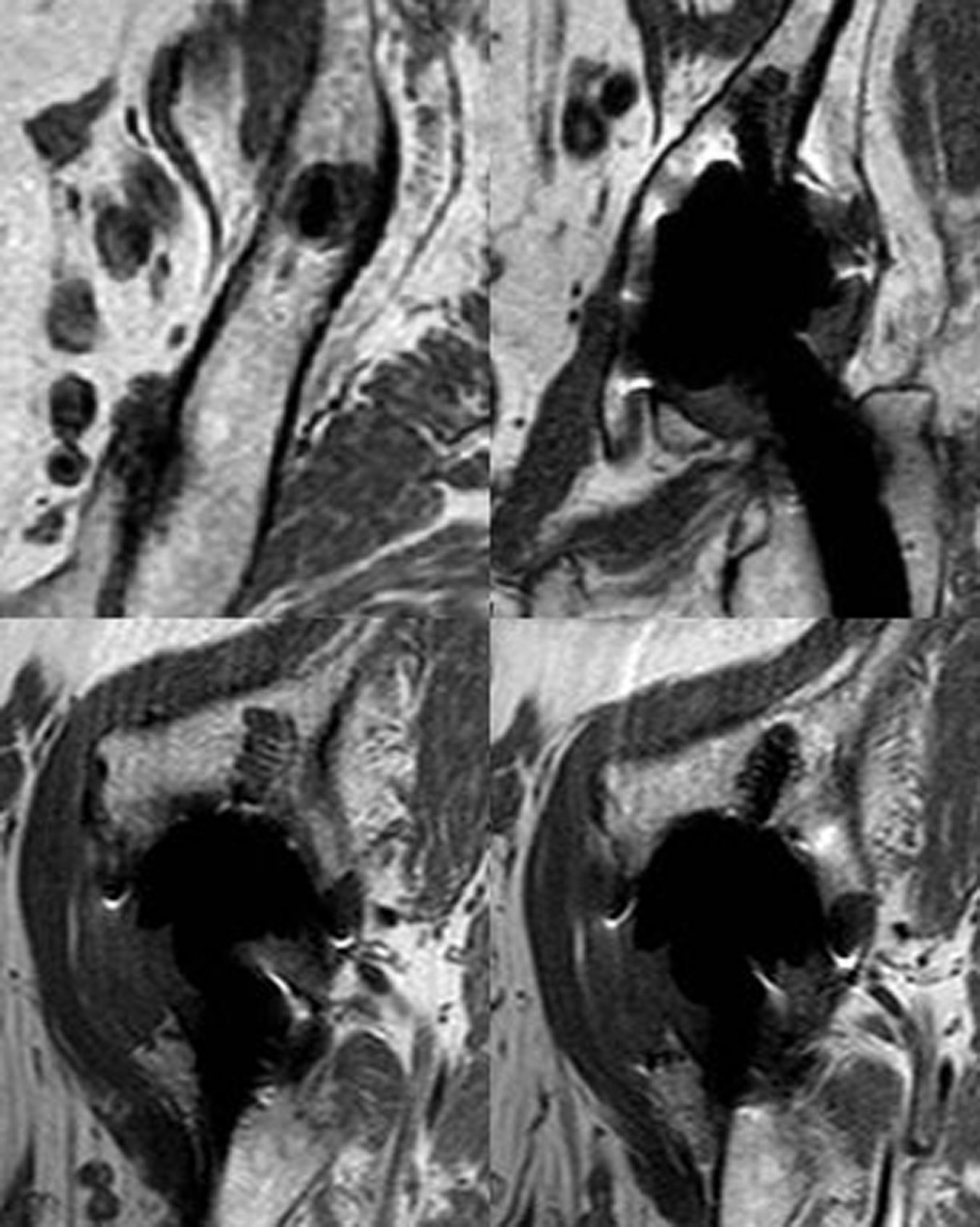
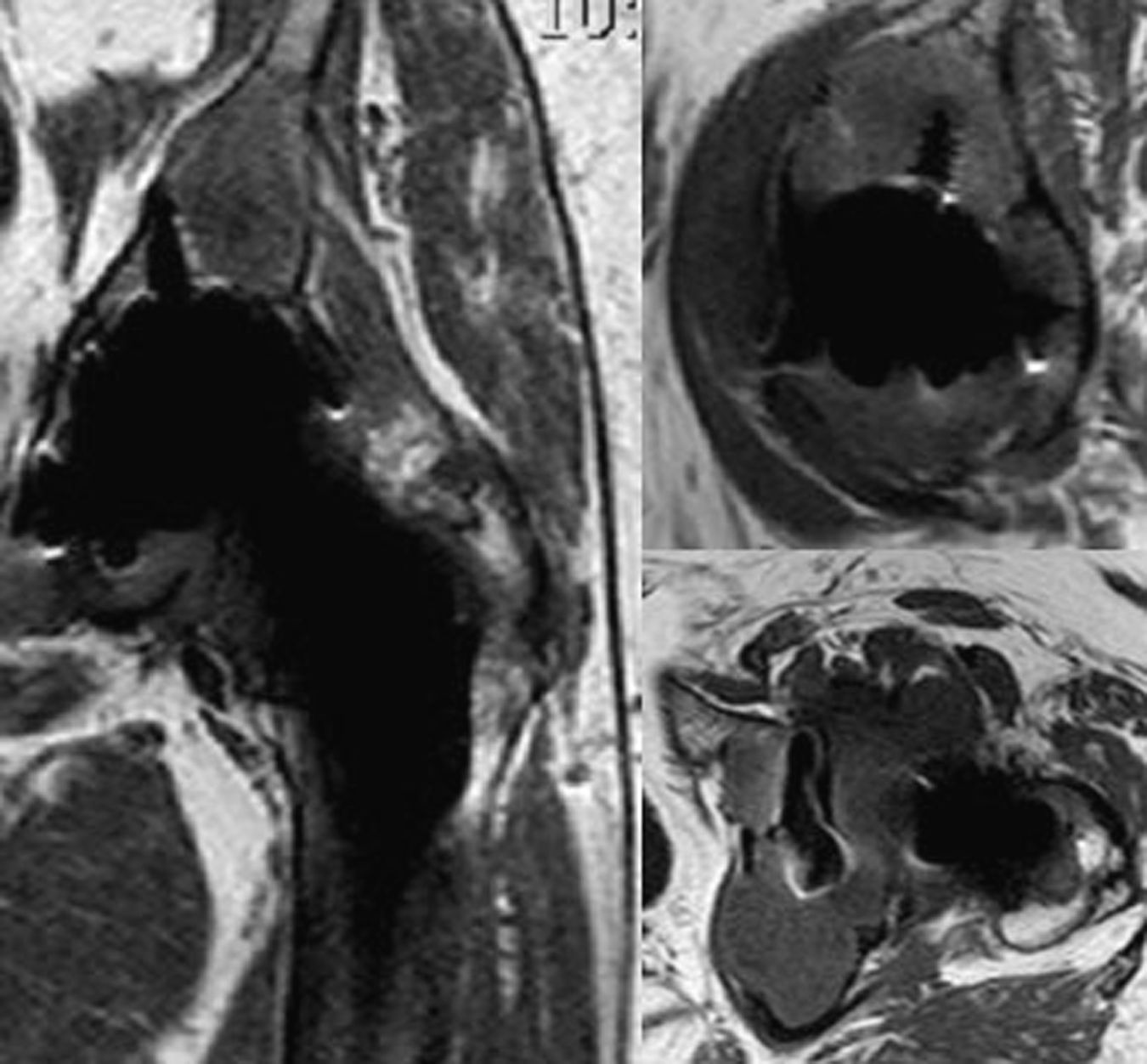
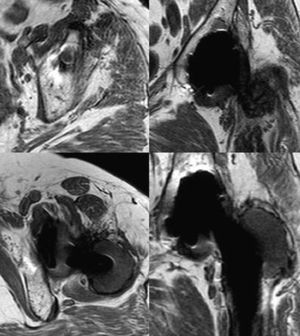
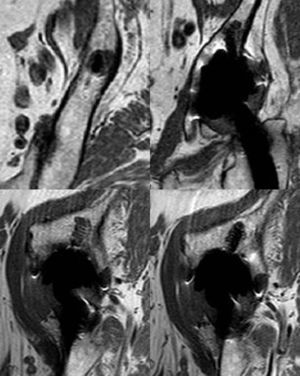
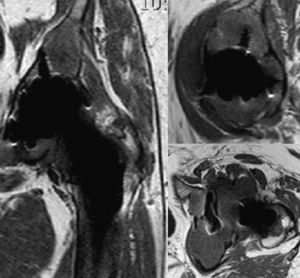
En la figura 2 se relacionan las zonas lesionadas en cada caso y el patrón de afectación en la pelvis. De las diez caderas con enfermedad grave en la pelvis, 7 presentaban una afectación global. De las otras tres caderas con enfermedad grave, dos lo eran por afectación fundamentalmente del trocánter mayor (fig. 3) y otra por afectación de la pelvis sin lesión femoral ni supra-acetabular. Esta última zona no se afectó en 14 caderas. Tan sólo dos caderas presentaban alguna lesión que se pudiera considerar como central (comunicación de la lesión con la articulación a través de los orificios del componente, aislada del resto del granuloma) y corresponden a los casos 4 y 26 (figs. 3 y 4). El resto de lesiones comunicaban con la articulación y fueron consideradas como periféricas (fig. 5). En 12 de los 58 tornillos colocados se apreció osteólisis, en 10 formando parte de la extensión de una lesión periférica (fig. 5) y en dos, en la misma cadera como lesión central (fig. 4).
Dos casos fueron sometidos a revisión quirúrgica tras la realización de la RM (casos 5 y 8) sirviendo ésta para su planificación (cambio de polietileno y cabeza protésica y relleno con injerto óseo de las lesiones líticas), otro está pendiente de su realización (caso 6). Los otros 7 casos con enfermedad grave, actualmente asintomáticos, han rechazado someterse a una intervención quirúrgica realizándose un seguimiento periódico frecuente. En 4 de los 5 casos intervenidos previamente, en los que no se había detectado osteólisis en el acto quirúrgico, la RM ha mostrado la presencia de esta complicación, uno de ellos con enfermedad grave por afectación de la región trocantérea (caso 4) (fig. 3). En el caso 38, en el que se revisó el componente femoral manteniendo la cúpula metálica cotiloidea original, no se detectó esta complicación.
DiscusiónLo más relevante de nuestro estudio ha sido confirmar que tal y como se había descrito7, las imágenes de RM obtenidas con una técnica especial han permitido poner de manifiesto la presencia o ausencia de osteólisis, su gravedad y su patrón de distribución en 39 de las 40 ATC estudiadas. Las imágenes no solo detectan las zonas en que existe pérdida ósea, sino todo el tejido de granulación formado como consecuencia de la reacción a las partículas de desgaste dentro de la propia articulación y su extensión al tejido óseo próximo a la artroplastia. A pesar de tratarse de un estudio inicial y sin experiencia previa por parte de los observadores, la concordancia en la interpretación de las lesiones ha sido buena, confirmando que es posible utilizar este tipo de valoración diagnóstica.
Nos ha sorprendido el hecho de que en contra de lo que cabría esperar por las características de los componentes acetabulares estudiados, las lesiones osteolíticas no han afectado predominantemente a la región supra-acetabular, ni han sido frecuentes las típicas lesiones cavitarias aisladas originadas a partir de los orificios del componente acetabular o alrededor de los tornillos. La distribución de las lesiones va más a favor de la producción de una masa de tejido granulomatoso en la articulación que se extiende “allá donde puede” en función probablemente de la presión hidrostática intra-articular15 (fig. 6).
Kitamura et al13 utilizando TC en cotilos porosos no recubiertos de hidroxiapatita clasificaron las lesiones como “centrales” o “periféricas” en función de que su comunicación con la articulación fuera directa a través de los orificios de la cúpula o a partir del borde acetabular. En nuestro estudio tan sólo se apreciaron dos lesiones centrales puras (figs. 3 y 4) de pequeño tamaño, una en relación con tornillos y otra aislada. En el resto de casos con afectación de la región supra-acetabular, existía continuidad con el granuloma articular a través de la periferia del cotilo, siendo ésta amplia en los casos de mayor extensión (figs. 5 y 6). Aunque no se puede asegurar que las lesiones en continuidad con los orificios del componente acetabular fueran en algún momento de la evolución independientes del granuloma articular, parece poco probable dado el patrón descrito. De cualquier manera tiene escasa relevancia clínica, ya que en los casos más graves con la típica afectación cavitaria en la zona superior al cotilo, la extensión de las lesiones es global, en torno a todo el componente acetabular. En la revisión bibliográfica realizada para este trabajo no hemos encontrado publicaciones de series de componentes acetabulares con revestimiento de hidroxiapatita evaluados con RM, por lo que no podemos comparar nuestros hallazgos.
Es posible que la causa de este diferente comportamiento sea debido al revestimiento con hidroxiapatita de los cotilos estudiados en nuestro trabajo. A nivel experimental se ha comprobado que en comparación con los revestimientos puros de plasma-spray, la hidroxiapatita protege contra la migración de partículas de desgaste al proporcionar un mejor crecimiento de hueso sobre el implante16. Su efecto de sellado podría haber limitado la formación del granuloma alrededor de los orificios centrales, hasta que la extensión periférica hubiera deshecho este efecto facilitando su extensión a partir de ese momento. Son necesarios, no obstante, nuevos estudios para confirmar esta hipótesis.
Según el patrón de afectación descrito no parece tan importante en el tipo de implante estudiado la limitación de los orificios para tornillos, su utilización y el cierre del orificio central para la impactación del componente. En los nuevos modelos de cúpula acetabular se dispone incluso de tapón roscado para cerrar los orificios de los tornillos no utilizados. Lo realmente importante para evitar la aparición de osteólisis sería limitar al mínimo posible la producción de partículas de desgaste, o los otros posibles mecanismos implicados en su aparición17.
Una de las principales limitaciones de nuestro estudio es que se trata de una serie relativamente corta y no consecutiva de casos valorados de forma retrospectiva. La realización de estudios prospectivos sobre una serie consecutiva de casos utilizando tecnología emergente, como es en este caso la RM, valorados a largo plazo es conceptualmente contradictoria. La utilización sistemática de RM en el seguimiento de la ATC, sí puede permitir en un futuro realizar estudios prospectivos sobre osteólisis que confirmen o rechacen nuestros resultados. Este estudio solo tiene valor en el contexto en que se ha realizado (un determinado modelo de componente acetabular en un número limitado de casos), pero aporta un patrón de afectación que puede ser útil en el manejo del problema planteado con componentes similares. En este sentido y para la planificación quirúrgica, además de proporcionar un conocimiento muy exacto de las lesiones (se pueden realizar mediciones volumétricas de manera relativamente sencilla) nos parece relevante la posibilidad de considerar a la osteólisis como un “granuloma continuo” con comunicación entre las diferentes lesiones, lo que tiene interés para su resección y relleno.
En nuestro trabajo se confirma la ausencia de sintomatología clínica a pesar de lesiones óseas extensas, hecho que sin duda complica la decisión quirúrgica. Aunque las radiografías seriadas permitan valorar la aparición y evolución del desgaste del polietileno o la aparición de lesiones líticas, su seguridad diagnóstica es, en nuestra experiencia, muy inferior a la que proporcionan los estudios de RM. Debería valorarse la rentabilidad de las revisiones clínicas y radiográficas periódicas de las ATC9,18 y la conveniencia de sustituirlas por otros estudios que aborden el problema de la osteólisis y del fracaso de las ATC de una forma más concluyente. No parece adecuado repetir exploraciones radiológicas simples, con la radiación que ello supone, si el mayor problema que presentan actualmente las ATC, la osteólisis periprotésica, no puede evaluarse adecuadamente con esa técnica. Es posible que ante una ATC implantada correctamente y clínicamente asintomática, la realización de una RM a partir de los 5 años sea la recomendación más justificable y más coste-eficiente.
Nuestro estudio confirma que con RM y sin necesidad de soportes informáticos especiales, es posible la valoración de las lesiones reactivas a las partículas de desgaste en ATC. Evaluada con este método, la distribución de la lesión osteolítica ha seguido en cotilos como el estudiado, un patrón periférico similar al de los componentes acetabulares no perforados, con pocas lesiones sobre los orificios o alrededor de los tornillos implantados, coexistiendo con frecuencia una afectación femoral proximal. Nuestros resultados no confirman que la presencia de orificios para tornillos en las cúpulas acetabulares facilite la osteólisis.
Nivel de evidenciaNivel de evidencia III.
FinanciaciónEste trabajo se ha realizado con el soporte económico de una ayuda a la investigación otorgada por la compañía De Puy Orthopedics Inc (Johnson and Johnson).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Artículo extraído de las mejores comunicaciones presentadas en el Congreso SECOT EFORT 2010 en Madrid.