En este estudio se valoran las opiniones de 21 expertos en cirugía de rodilla, mediante la metodología Delphi de cuestionarios en 2 rondas sucesivas, sobre 64 escenarios controvertidos que abarcan tanto el diagnóstico como el posible tratamiento de las artroplastias de rodilla dolorosas. El grado de consenso fue significativamente unánime en 42 ítems y el de disenso en 5, sin encontrar acuerdo en 17 de las cuestiones planteadas. A la luz de la evidencia científica publicada, los cirujanos que participaron demostraron un grado notable de información sobre las pruebas diagnósticas más rentables, aunque llama la atención la falta de confianza en la posibilidad de descartar una infección cuando la velocidad de sedimentación y la proteína C tienen valores normales, lo que ha demostrado en la literatura tener un alto valor predictivo negativo.
Respecto a los tratamientos a emplear en las distintas situaciones, las respuestas del panel de expertos estuvieron mayoritariamente en consonancia con los datos de la bibliografía.
Las conclusiones de este consenso pueden ayudar a otros cirujanos en el momento de enfrentarse a una prótesis de rodilla dolorosa.
The opinions of 21 experts in knee surgery were evaluated in this study, using a DELPHI questionnaire method in two successive rounds, on 64 controversial scenarios that covered both the diagnosis and possible treatment of painful knee replacements. The level of consensus was significantly unanimous in 42 items and of the design in 5, with no agreement in 17 of the questions presented. light of the published scientific evidence, the surgeons who took part showed to have a notable level of information on the most effective diagnostic tests, although, it should be pointed out that there was a lack of confidence in the possibility of ruling out an infection when the erythrocyte sedimentation rate and the C-reactive protein were within normal values, which have been demonstrated in the literature to have a high negative predictive value
As regards the treatments to employ in the different situations, the responses of the expert panel were mainly in agreement with the data in the literature.
The conclusions of this consensus may help other surgeons when they are faced with a painful knee prosthesis.
La técnica de sustitución articular ha conocido un gran éxito a nivel de la rodilla en el último cuarto de siglo, habiendo duplicado el número de implantes en EE. UU. entre 1999 y 2008, año en el que se implantaron 600.000 prótesis totales de rodilla (PTR)1. En España, aunque no hay cifras oficiales, el número estimado de prótesis de rodilla es de unos 45.000 al año. El aumento de las indicaciones, la llegada a la séptima década de la generación del «baby boom» y la extensión de esta técnica a una población cada vez más joven hacen pensar en un incremento aún mayor en la próxima década no solo de los implantes primarios, sino también de los rescates por complicaciones2.
Los fracasos solo representan un pequeño número no mayor del 10% de los implantes a los 10-15 años, pero sus consecuencias son devastadoras. Las causas predominantes son la infección protésica, la inestabilidad y el aflojamiento aséptico3.
Teniendo en cuenta las controversias existentes en el momento del rescate de los implantes fracasados y la necesidad de optimizar los recursos, es importante que el cirujano que se enfrente a una prótesis de rodilla dolorosa pueda reconocer los patrones de fracaso y aplicar el tratamiento de una forma sistemática. El objetivo del trabajo ha sido obtener la opinión de expertos en esta materia mediante una técnica estructurada a distancia, para conseguir un consenso que incluya criterios profesionales y recomendaciones clínicas basadas en la evidencia, que nos ayude en la toma de decisiones y a reducir así la variabilidad de la práctica clínica en este espinoso tema.
MetodologíaSe empleó una técnica ampliamente experimentada en biomedicina para lograr el consenso profesional a distancia de grupos expertos (método Delphi modificado).
Consiste en 2 rondas del cuestionario por correo electrónico y procesamiento de los resultados de primera ronda para lanzar en la segunda ronda los ítems no consensuados dando a conocer los primeros resultados y permitiendo así una reconsideración de las posturas manifiestamente divergentes del grupo.Esta técnica de encuesta es fiable y tiene una larga tradición en la investigación biomédica4–7.
Algunas ventajas importantes de este método de consenso son:
- •
Preserva el anonimato en la defensa de las opiniones individuales.
- •
Permite una interacción controlada de cada miembro con las opiniones del resto del grupo.
- •
Proporciona la oportunidad de reflexionar y reconsiderar la opinión propia por parte de cada participante entre la primera y la segunda ronda.
- •
Ofrece la posibilidad de cambiar de criterio, si los argumentos presentados así lo justifican, sin que resulte notorio al resto de panelistas.
- •
Existe una validación estadística del consenso logrado.
Los 3 primeros autores del trabajo constituyeron el Comité Científico que eligió 3 aspectos problemáticos de las prótesis de rodilla dolorosas:
- •
Diagnóstico de la infección protésica.
- •
Diagnóstico de la inestabilidad.
- •
Actitud terapéutica inicial frente a la infección/inestabilidad.
Este comité elaboró una serie de 64 criterios profesionales o propuestas (ítems) relacionadas con alguno de los mencionados apartados, que recogen un criterio profesional sobre el tema de estudio y que fueron sometidas a la opinión de un grupo de 21 especialistas, con especial interés en la enfermedad de la rodilla, y cuya práctica clínica habitual incluía un número importante de artroplastias de rodilla implantadas.
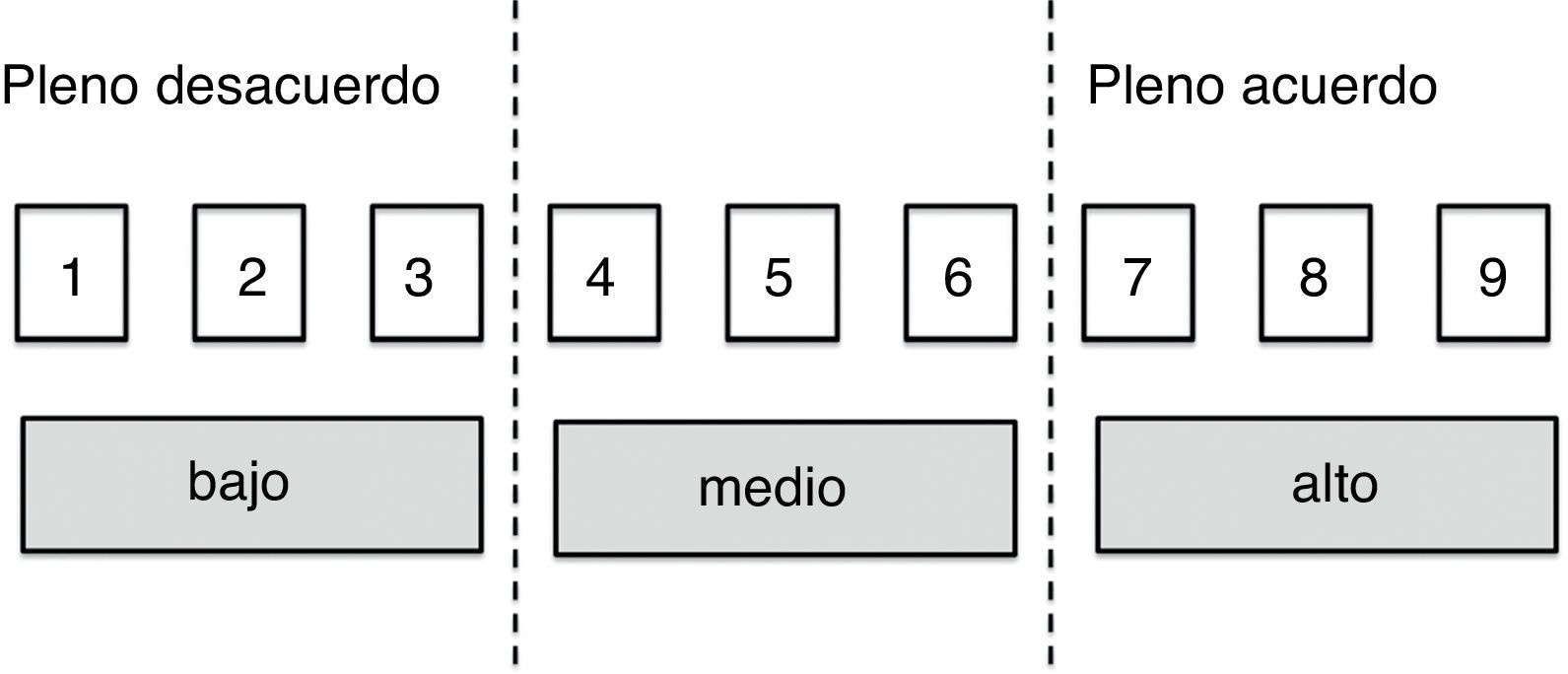
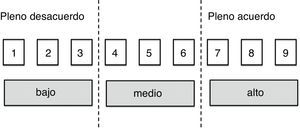
Contenidos y procesado del cuestionarioTodos los ítems de consenso (fig. 1) se han valorado con idéntica escala ordinal de tipo Likert de 9 puntos mediante cualificadores lingüísticos de «acuerdo/desacuerdo».
Criterios de valoración- •
1-3: estoy en desacuerdo con la afirmación (cuanta menor puntuación, mayor grado de desacuerdo).
- •
4-6: ni acuerdo ni desacuerdo con la afirmación; no tengo un criterio totalmente definido sobre la cuestión (elegir 4 o 6 si se está más bien cerca del desacuerdo o del acuerdo, respectivamente).
- •
7-9: estoy de acuerdo con la afirmación (cuanta mayor puntuación, mayor grado de acuerdo).
Para analizar la opinión grupal y el tipo de consenso alcanzado sobre cada cuestión planteada, se usa la posición de la mediana de puntuaciones del grupo y el nivel de concordancia alcanzado por los encuestados, según el siguiente criterio: se considera consensuado un ítem cuando existe «concordancia» de opinión en el panel, esto es, cuando los expertos que puntúan fuera de la región de 3 puntos que contiene la mediana1–9 son menos de la tercera parte de los encuestados. En tal caso, el valor de la mediana determina el consenso grupal alcanzado: «desacuerdo» mayoritario con el ítem, si la mediana ≤3, o «acuerdo» mayoritario con el ítem si la mediana ≥7. Los casos en los que la mediana se encuentra en la región 4-6, son considerados ítems «dudosos». Por el contrario, se establece que existe «discordancia» de criterio en el panel cuando las puntuaciones de un tercio o más de los panelistas están en la región1–3, y de otro tercio o más en la región7–9. Los ítems restantes en los que no se observa concordancia ni discordancia, se consideran con un nivel de consenso «indeterminado». Todos los ítems en los que el grupo no alcanza un consenso manifiesto a favor o en contra de la cuestión planteada (los ítems dudosos, aquellos en los que se aprecia discordancia y los que mostraron un nivel de consenso indeterminado), se propusieron a la reconsideración del panel en la segunda ronda Delphi. También se sometieron a reevaluación los ítems en los que se apreció una alta dispersión de opiniones entre los encuestados, con un rango intercuartílico ≥4 puntos (rango de puntuaciones contenidas entre los valores p25 y p75 de la distribución).
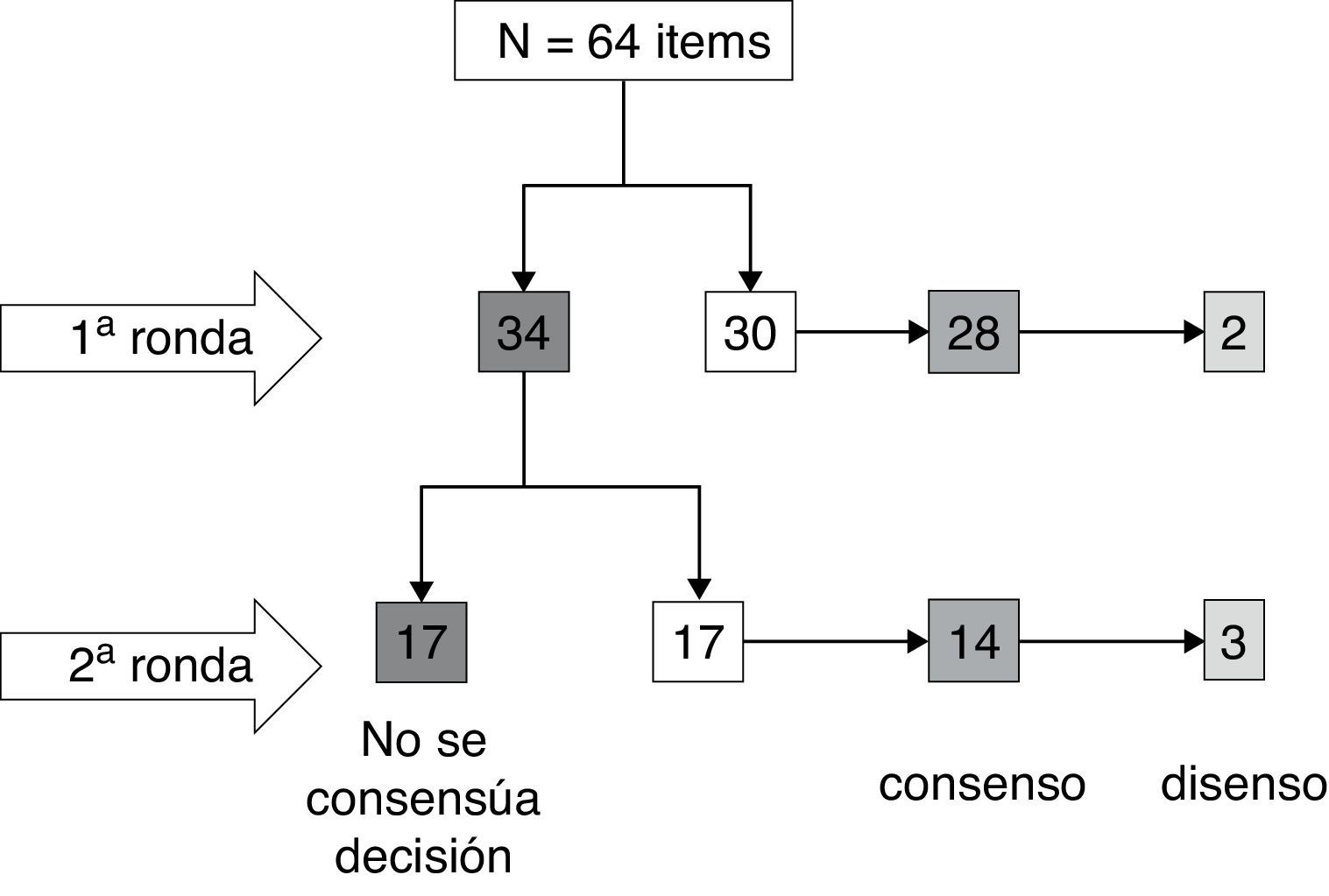
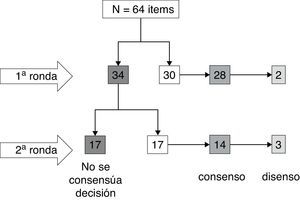
ResultadosDe los 64 ítems propuestos, existió consenso suficiente, ya sea en forma de acuerdo o desacuerdo en 30 de ellos en primera ronda. De los 34 que se sometieron a una segunda ronda, solo en 17 se logró consenso (fig. 2). En resumen, existió acuerdo en la propuesta en 42 casos (65,6%), desacuerdo en 5 (7,8%), y no existió consenso sobre la situación propuesta en 17 (26,6%).
Resultan por lo tanto útiles para este trabajo aquellos ítems en los que ha existido un amplio consenso, ya sea a favor o en contra de la propuesta, y serán los que utilicemos para sacar las conclusiones definitivas apoyadas en la bibliografía disponible.
El grado de acuerdo en cada una de las propuestas o ítems figura en las figuras 3–5 correspondientes a cada uno de 3 los aspectos controvertidos relacionados con la PTR dolorosa que eligió el Comité Científico.
ConclusionesDiagnóstico de la infección protésicaLa infección protésica debe de ser la primera causa a descartar ante una prótesis de rodilla dolorosa. Es fundamental llegar a un diagnóstico precoz para instaurar un tratamiento específico con posibilidades de éxito. El diagnóstico clínico se basa en la sospecha ante un paciente con signos clínicos inflamatorios en la articulación, fiebre o supuración o bien signos radiológicos de aflojamiento precoz o reacción perióstica.
La proteína C reactiva y la velocidad de sedimentación globular deben de ser las primeras pruebas solicitadas y tienen alto valor predictivo negativoSon muchas las pruebas al alcance del cirujano para detectar una infección, pero es un criterio unánime entre los panelistas que la proteína C reactiva (PCR) y la velocidad de sedimentación globular (VSG) deben de ser las primeras pruebas a solicitar conjuntamente ante una sospecha clínica de infección. Hay que tener en cuenta sin embargo, que algunos procesos inflamatorios o neoplásicos pueden elevar estos marcadores8.
Aunque hay dudas entre los especialistas participantes sobre el valor de la negatividad de ambas pruebas combinadas para descartar una infección, existe una fuerte evidencia en la literatura de su mayor valor predictivo negativo (ratio de probabilidad negativa: 0-0,6)9,10.
Se debe de recomendar por lo tanto, la realización de estas 2 pruebas conjuntas para descartar una infección con alto valor predictivo negativo8.
Si ambas pruebas son negativas y persiste la sospecha, se debe presentar recurrencias a la punción articularUna amplia mayoría de panelistas opina que en aquellos pacientes con ambas pruebas analíticas positivas, se debe de recomendar la punción y aspiración articular enviando el líquido a análisis y cultivo siempre que hayan transcurrido al menos 2 semanas desde la última toma de antibióticos. El análisis del líquido sinovial incluirá, además del cultivo para identificar el germen, el recuento celular. Los trabajos establecen distintos umbrales11–13, pero se puede afirmar que un recuento superior a 3.000 células/μl, o más del 65% de neutrófilos es altamente sospechoso de infección protésica crónica, pero no tiene valor en fases agudas, donde estas cifras pueden estar temporalmente incrementadas.
Si hubiera discrepancia entre los resultados de esta prueba y la analítica, los expertos del panel aconsejan repetir la punción8,14.
Solo si las pruebas anteriores son negativas y hay sospecha clínica de infección, se recurrirá a la gammagrafía con leucocitos marcadosSi persiste la sospecha clínica de infección y la punción repetida sigue siendo negativa, hay un fuerte consenso sobre la prueba de imagen que se debe solicitar que para el panel es la gammagrafía con leucocitos marcados, a la que el panel atribuye mayoritariamente un alto índice de fiabilidad15–17. La escintigrafía con galio y tecnecio ha sido desplazada por los radiomarcajes de leucocitos18 que representan hoy el patrón de oro como prueba de imagen en la sospecha de una prótesis infectada.
Los panelistas llegaron al consenso de que la resonancia magnética en estos pacientes no desempeña ningún papel. Es evidente que a día de hoy, las imágenes de resonancia presentan importantes distorsiones por la presencia del material metálico.
La tomografía por emisión de positrones (PET) está aún desarrollándose en el campo del diagnóstico de las artroplastias infectadas19.
Diagnóstico de la inestabilidad protésicaLa inestabilidad tras una PTR es la causa del fallo y revisión subsecuente entre el 10 y el 22% de todas las revisiones20, pudiendo obtenerse buenos resultados en muchos de los casos tras el tratamiento. Pero, sin identificar las causas de la inestabilidad, el cirujano corre el riesgo de repetir los mismos errores y llegar al mismo resultado: otra prótesis inestable. Por lo tanto, hay que ser muy cuidadosos en confirmar el diagnóstico y entender las causas de este problema.
La inestabilidad se manifiesta por dolor a la carga y a la marcha y la exploración de la laxitud debe realizarse en los 3 planos del espacioEl consenso es alto sobre que el dolor de la inestabilidad se manifiesta fundamentalmente en la marcha y en la bipedestación. El dolor anterior de rodilla tras una PTR, es una queja relativamente frecuente entre los pacientes, pero en un 20% de los casos aproximadamente no estaban contentos con el resultado en actividades de la vida diaria fundamentalmente21.
Existe también un grado de acuerdo importante sobre la exploración de la inestabilidad articular en una PTR, comprobando la estabilidad en extensión, flexión y la estabilidad rotacional. La exploración física del paciente con una PTR inestable nos ayudará a identificar el tipo de inestabilidad y su etiología. Hay 3 tipos fundamentales de inestabilidad: inestabilidad en extensión, inestabilidad en flexión, inestabilidad global además del genu recurvatum20,22.
Si identificamos en el preoperatorio a los pacientes con riesgo de padecer una inestabilidad tras una PTR (enfermedad neuromuscular, deformidades de cadera o de los pies, obesidad mórbida, etc.), evitaremos crear este problema. La exploración tiene que hacerse de manera reglada y exhaustiva, en todos los planos, valorando la estabilidad en extensión, en flexión de 90°, así como en arcos intermedios de 30-45° y rotacional20,22.
El signo fundamental de la inestabilidad fémoro-patelar es la luxación/subluxaciónRespecto a la inestabilidad fémoro-patelar, el consenso es alto en acordar que dicha situación patológica se define cuando se constatan episodios de luxación/subluxación rotuliana. No se debe identificar el dolor anterior de rodilla protésica con problemas de inestabilidad rotuliana en la flexo-extensión, porque generalmente es debido a otras causas, como la rotación interna del componente tibial23. El signo del «clunk» patelar está relacionado con un sobrecrecimiento y fibrosis de partes blandas suprapatelares, que se atrapan en la flexo extensión con el escudo femoral anterior, fundamentalmente con el modelo protésico tipo Insall-Burstein II estabilizada posterior (Zimmer Inc, Warsaw, IN, EE. UU.), pero no es indicativo de inestabilidad patelar.
El bostezo en varo-valgo en extensión es signo de desequilibrio en la creación de los espacios articulares, pero su significado no está claro para el panel por otras causasEn las respuestas, solo existe un consenso alto en la significación del bostezo en varo-valgo en el postoperatorio reciente cuando hay un desequilibrio en los espacios de flexión/extensión, y poco acuerdo en cuanto a la influencia del grosor del polietileno o lesión de los ligamentos colaterales sobre esta laxitud.
Bien es cierto que un aumento del bostezo (varo/valgo) en extensión indica claramente una lesión iatrogénica de los ligamentos colaterales en la cirugía que podría requerir reparación, reconstrucción o un aumento de la constricción del sistema. El tratamiento conservador ha demostrado sin embargo que es capaz de conseguir la misma estabilidad mecánica, comparando con los casos en que el ligamento resultó íntegro24.
Esta misma laxitud detectada de forma tardía está más relacionada con el desgaste del polietileno o el hundimiento del plato tibialDe forma tardía, es mayor el consenso sobre la causa del aumento de la movilidad en varo-valgo, por causa del desgaste del polietileno o por el hundimiento del componente tibial, no siendo sinónimo de fallo ligamentoso, ni requiere un implante más constreñido. De las causas que pueden provocar inestabilidad, en fase tardía podemos mencionar el aflojamiento aséptico, pérdida ósea por hundimiento, fractura o desgaste del polietileno22.
Ante una sospecha de inestabilidad, siempre se deben pedir radiografías funcionales y una tomografía axial computarizada si la inestabilidad fuera fémoro-patelarAnte esta cuestión hay un amplio consenso en solicitar un estudio radiológico con pruebas funcionales en varo/valgo forzados y no hay consenso en solicitar un estudio radiológico en carga y en máxima flexión aunque pueden ser útiles en la valoración de la usura del polietileno, o de subluxación anterior en caso de fracaso del LCP cuando se ha utilizado una prótesis tipo CR. Dependiendo del tipo de inestabilidad presente, pueden ser útiles las telerradiografías en carga, y las Rx oblicuas pueden ayudar a evaluar las osteólisis presentes en los cóndilos femorales23.
Hay un consenso importante en solicitar una TAC cuando se sospecha inestabilidad rotuliana, pero no lo hay en solicitar la prueba en caso de sospecha de inestabilidad rotatoria. La TAC es muy útil en la detección de una malrotación interna del componente femoral, usando como referencia el eje epicondíleo. También puede ser útil en la valoración de las osteólisis periprotésicas sobre todo si se utiliza una TAC tridimensional23.
Los ruidos articulares con resalte en flexo-extensión indican una enfermedad fémoro-patelar o la rotura del polietileno tibialHay consenso en los 4 ítems de la pregunta, aunque 3 de las cuestiones se refieren a un problema rotuliano, tanto de mala colocación como subluxación/luxación verdadera o la aparición de un «clunck»24.
En todo caso, los índices de complicaciones relacionados con la articulación patelo-femoral oscilan entre un 5 y un 55%, y requieren cirugía de revisión en un 29%23.
Actitud terapéutica frente a una prótesis total de rodilla dolorosaAnte una infección aguda, se recomienda la limpieza quirúrgica y el recambio de polietileno, descartándose el tratamiento antibiótico inicialSe define como infección protésica aguda cuando aparecen signos inflamatorios locales y/o drenaje de la herida quirúrgica, con o sin fiebre, de menos de 4 semanas de evolución. Menos frecuentemente es debida a una metástasis hematógena desde un foco distante, denominándose infección aguda tardía. En este caso la clínica es parecida a la de una artritis séptica sobre una articulación nativa y es necesario documentar que antes de aparecer la clínica, la prótesis funcionaba correctamente. Ambos tipos de infección aguda, ya sea posquirúrgica o hematógena aguda van a ser tributarios del mismo tratamiento quirúrgico25,26. Este va a consistir en un desbridamiento y recambio de los componentes modulares no fijados al hueso, como son los insertos de polietileno, contraindicándose el tratamiento antibiótico de entrada previo a la cirugía.
La prueba de gram negativa no sirve para descartar una infección. Sin embargo la biopsia intraoperatoria tiene alto valor para confirmar una infección durante el acto quirúrgicoLa prueba de Gram no es una prueba útil para descartar infección, sobre todo usada como método de despistaje de manera intraoperatoria. Diferentes autores27,28 han revisado la utilidad de dicha prueba para el diagnóstico de la infección, y todos coinciden en que no debe ser utilizada como método habitual para el despistaje de infección, pues posee una sensibilidad del 19%, a pesar de tener una especificidad del 98% y un valor predictivo positivo del 63%. La American Association of Orthopedics Surgeons (AAOS) en su última guía clínica sobre infección protésica8 contiene una recomendación considerada fuerte contra el uso de esta prueba en el diagnóstico de la infección protésica articular (Recomendación 11).
En cuanto al recuento de polimorfonucleares (PMN) intraoperatorio para la confirmación de la infección protésica se ha considerado el valor de corte en 10 PMN/campo en 5 campos diferentes. La revisión bibliográfica10,29,30 demuestra que es una prueba con un alto valor predictivo positivo, es decir que cuando se encuentran 10 o más PMN/campo en 5 campos diferentes la probabilidad de infección es alta. En cambio, el hecho de que el recuento sea menor de 10 y concretamente menor de 5 PMN, no descarta la presencia de infección. La disminución del corte en el recuento a 5 PMN/campo se ha visto que mantiene una alta sensibilidad, pero disminuye discretamente la especificidad, por lo que se aconseja mantener el criterio en 10 PMN/campo en 5 campos diferentes de gran aumento.
Durante el acto de implantación de la prótesis de revisión, la toma de múltiples cultivos incrementa la probabilidad de diagnóstico de infección y disminuye considerablemente la tasa de falsos negativos31. Siguiendo las recomendaciones de las guías AAOS sobre la infección protésica8 se consideran 5 muestras el número de muestras a tomar de manera intraoperatoria. En cuanto a los medios de transporte y cultivos, el material líquido inoculado en frascos de hemocultivos es el que más rendimiento obtiene, seguido del material sólido. Existen trabajos que aconsejan prolongar el tiempo de cultivo convencional en aras a aislar microorganismos de crecimiento lento como Staphylococcus epidermidis, Propinobacterium acnes, etc., es decir concretamente los microorganismos que se encuentran relacionados con alta frecuencia con la infección protésica crónica32.
En la infección crónica el panel aconseja el recambio en 2 tiemposEl tratamiento de la infección crónica protésica pasa por el recambio del implante. Las 2 principales técnicas de reimplantación son el recambio en uno y 2 tiempos.
En la revisión efectuada por Langlais33, tras revisar 29 artículos y un total de 1.641 pacientes, encuentra que la tasa más alta de curación se obtiene en el recambio en 2 tiempos utilizando cemento con antibiótico para la fijación protésica. Dicho porcentaje es del 93% en contra del 86% que existe en el recambio en un tiempo utilizando también cemento con antibiótico.
Trabajos más actuales basados en el registro noruego34, también encuentran tasas de supervivencia a 2 años del 98% con el recambio en 2 tiempos frente al 89% en el recambio en un tiempo. Por tanto, actualmente el recambio en 2 tiempos está considerado el patrón oro para el tratamiento de la infección crónica protésica.
Aunque no existió consenso, una inestabilidad en flexión y extensión debe mejorar sustituyendo el polietileno por otro más grueso como apoya la bibliografía35El objetivo de la resección ósea es conseguir un espacio idéntico en flexión y extensión36, y debe ser de forma rectangular y no trapezoidal según trabajos de Laskin37 donde demuestra que tienen más movilidad, menos dolor medial y menos necesidad de liberación del retináculo lateral. La tensión de ambos complejos ligamentosos es la que nos marcará la estabilidad del espacio en flexión y extensión. El corte tibial afecta de igual manera a los espacios en flexión y extensión y, por tanto, el grosor del inserto de polietileno es crucial para dar tensión a los tejidos blandos y complejos ligamentosos medial y lateral35,38.
Hay que tener en cuenta que un aumento excesivo de la altura del polietileno puede provocar una patela baja y, por el contrario, una disminución del grosor del inserto puede dejar una inestabilidad tanto en flexión como en extensión39.
Ante una sospecha clínica de inestabilidad patelar, es necesario disponer de una tomografía axial computarizada antes de la cirugíaPara conseguir un espacio en flexión rectangular, la rotación femoral es fundamental. En caso de no tener una adecuada rotación externa femoral aparecen alteraciones durante el recorrido rotuliano, inestabilidad y dolor anterior de rodilla40,41. Hay 2 métodos para conseguir la rotación adecuada del componente femoral, una es empezar por el corte de tibia y realizar el corte femoral posterior paralelo a este42. El segundo método está basado en los referentes anatómicos de los epicóndilos, línea de Whiteside y cóndilos posteriores. Se utiliza de forma habitual el protocolo de Perth para el estudio de la rotación de los componentes en la artroplastia de rodilla. La rotación del componente femoral se mide con relación a la línea epicondílea y la del componente tibial a partir de los cóndilos tibiales posteriores y la tuberosidad anterior43.
Ante una rigidez posquirúrgica, la artrólisis realizada dentro de los 6 primeros meses es la opción aconsejadaUna vez llegados al diagnóstico de una rigidez de rodilla debemos intentar encontrar cual es el factor etiológico. La historia clínica nos ayudará a identificar la aparición de problemas de cicatrización, presencia de infección superficial en el postoperatorio inmediato, traumatismos, y el patrón de aparición de la rigidez44. Un cuadro que ya aparece en el postoperatorio inmediato nos llevará a pensar que el problema estriba en un error quirúrgico o una rehabilitación inadecuada, mientras que en el caso de una rigidez de aparición tardía, tras un periodo de movilidad satisfactoria, nos encaminará a un proceso de infección latente o descementación.
En los casos de rigideces precoces, el tratamiento incluye una rehabilitación agresiva con una analgesia adecuada y suficiente, con ayuda de férula dinámicas, y si es preciso, antes de las primeras 8 semanas, la realización de una manipulación bajo anestesia siempre que no existan errores de malposicionamiento de la prótesis45,46. La artrólisis abierta implica un desbridamiento radical con liberación del ligamento cruzado posterior, equilibrado de partes blandas, sección del alerón externo, y la realización, si es preciso de una relajación del aparato extensor, ya sea mediante cuadricepsplastia u osteotomía del tubérculo tibial anterior44–47.
En caso de desgaste aislado de polietileno, se recomienda el rescate por otro más grueso y si es posible más congruenteLa duración de los implantes protésicos es variable y está sujeta a múltiples circunstancias, siendo uno de los retos más importantes para los nuevos diseños y materiales. El desgaste aislado del inserto de polietileno en prótesis con los componentes bien anclados puede resolverse con el cambio solo del componente modular de polietileno. En caso de acompañarse de osteólisis en algún área, se puede rellenar con aloinjerto habiéndose demostrado una buena incorporación ósea48. Griffin et al.49 tienen un 84% de buenos resultados en el recambio del inserto modular de polietileno en casos de desgaste y osteólisis en implantes con buena fijación.
De todas maneras se debe valorar cada caso de forma individual ya que algunos autores advierten de un importante índice de fallos de estas artroplastias y un elevado número de revisiones a los 3 años de cambiado el inserto50.
Finalmente, en las inestabilidades graves la recomendación del grupo es la utilización de una prótesis tipo «condilar constreñida» o de charnela rotatoria frente a otras opcionesLas rodillas con importantes deformidades en varo o valgo, antecedentes traumáticos o cirugías de revisión asociadas a pérdidas óseas importantes presentan deficiencias ligamentosas que requieren de modelos protésicos más constreñidos.
Unos ligamentos colaterales indemnes y competentes es un requisito imprescindible para la indicación de una prótesis primaria de rodilla51. En caso contrario, la indicación de modelos condilares tiene un alto índice de fracasos a corto plazo52. Por su parte la reinserción o el retensado de los ligamentos laterales se ha intentado de diferentes maneras con resultados muy pobres que no animan a insistir en estas técnicas53.
Las prótesis posteriores estabilizadas o constreñidas rotacionales tienen su indicación en diferentes escenarios con deficiencias de ligamento cruzado posterior o inestabilidades complejas53. Sin embargo, los modelos posteriores estabilizados no ofrecen suficiente estabilidad en casos de grandes deformidades, atrofia muscular, lesiones severas del aparato extensor, necesidad de exposiciones amplias para tratamiento de la rigidez y otros escenarios derivados de la cirugía de revisión. En estos casos se hace necesaria la utilización de modelos modulares constreñidos rotatorios39.
Nivel de evidenciaNivel de evidencia v.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Juan Ramón Amillo Jiménez
Fermín Aramburo Hostench
Fernando Baro Pazos
Pablo Cañete San Pastor
Luis Díaz Gallego
Alejandro Espejo Baena
Raúl García Bógalo
Eduardo García Rey
Primitivo Gómez Cardero
José Antonio Hernández Hermoso
Gloria López Hernández
Luis M.a Lozano Lizarraga
Francisco Maculé Beneyto
Juan Carlos Martínez Pastor
Ferrán Montserrat Ramón
Rafael Muela Velasco
Alfonso Rayo Sánchez
Josep M.a Segur Vilalta
Abelardo Joaquín Suárez Vázquez
Jusep Tuneu Valls
Manuel Villanueva Martínez