La cojera no traumática es un motivo frecuente de consulta en urgencias pediátricas (UPED). Aunque el diagnóstico más frecuente es la sinovitis transitoria de cadera (STC), existen cojeras secundarias a patologías graves. El objetivo de este estudio es describir las variables relacionadas con las cojeras no traumáticas en UPED, las características clínicas, las pruebas complementarias y el diagnóstico final para establecer el mejor protocolo de manejo, rentabilizando recursos y agilizando la asistencia en urgencias.
Material y métodoEstudio prospectivo, en niños<15 años que consultaron en UPED por cojera no traumática durante el año 2014. Se recogieron variables clínicas, exploraciones complementarias, diagnóstico en urgencias y a los 6 meses.
ResultadosDurante el 2014 se incluyó en el estudio por cojera no traumática a 146 pacientes, el 0,69% de las urgencias atendidas. Se diagnosticaron 4 casos de cojera grave: 2 leucemias, una artritis séptica y un tumor óseo acetabular. El diagnóstico más frecuente fue la STC (57,53%). A los 6 meses, 135 niños (92,4%) habían resuelto la cojera. Se modificó el diagnóstico en 9 pacientes (6,1%). Los niños con STC presentaban menos días de evolución y el 77% tenían entre 3 y 10 años. Los niños con diagnóstico final de cojera grave presentaban una cojera más prolongada, fiebre y no apoyo en la deambulación.
ConclusionesEn las cojeras con probable origen en la cadera en niños entre 3 años y 10 años, con ausencia de fiebre o síntomas sistémicos y evolución menor de una semana es posible realizar un diagnóstico clínico de STC limitando las exploraciones complementarias.
Non-traumatic limping is a common reason for consultation in paediatric emergencies. Although transient synovitis of the hip (TS) is the most frequent diagnosis, there are cases of limping secondary to serious pathologies. The aim of this review is to describe the variables related to non-traumatic limp that come to the paediatric emergency department to establish the best management protocol, making the most of resources and speeding up emergency care.
Material and methodA prospective study was conducted, selecting all children less than 15 years old who consulted aspaediatric emergencies for non-traumatic limping during the 2014. Clinical variables, complementary examinations and diagnoses were collected in the emergency room consultation and 6 months after the consultation
ResultsDuring 2014, 146 patients (0.69% of the emergencies) were included in the non-traumatic limping study. Four cases of severe limping were diagnosed: 2 leukaemias, 1 septic arthritis and 1 acetabular bone tumour. The most frequent diagnosis was TS (53.16%). At 6 months, 135 children (92.4%) had resolved lameness. The diagnosis was changed in 9 children (6.1%). Children with TS had fewer days of evolution, and 77% were between 3 and 10 years old. Children with a final diagnosis of severe pathology had a limp for longer, fever and did not weight bear on ambulation.
ConclusionsIn limping of probable hip origin, at the ages of between 3 and 10, without fever or systemic symptoms and of less than one week's onset, it is possible to make a clinical diagnosis of TS limiting the use of complementary examinations.
Las alteraciones de la marcha en el niño, sin antecedente traumático, son una causa frecuente de consulta en Urgencias Pediátricas (UPED), con una incidencia entre 1,5-3,6 casos por cada 1.000 niños1,2. Aunque en la mayoría de las ocasiones la cojera no traumática está originada por un evento leve y con repercusión funcional autolimitada, como la sinovitis transitoria de cadera (STC), la lista de diagnósticos diferenciales que podemos encontrar es amplia y la cojera puede ser un signo de enfermedad grave como la osteomielitis, la artritis séptica o las neoplasias3-5.
Habitualmente, el diagnóstico se va a poder orientar con una buena historia y una exploración clínica completa, siendo poco frecuente la necesidad de realizar pruebas de laboratorio o estudios de imagen, pero en otras ocasiones, las pruebas complementarias son imprescindibles para descartar una cojera grave.
La mayoría de los estudios publicados hasta ahora son estudios retrospectivos y centrados en enfermedades específicas6-8, sin embargo, los niños no acuden a UPED con un diagnóstico, por lo que la realidad es que el pediatra de urgencias se enfrenta a un niño que cojea y debe descartar las causas graves, decidiendo si hay que solicitar o no pruebas complementarias y cuáles son las más indicadas con los recursos disponibles9. Un diagnóstico rápido y preciso, sin el uso excesivo de pruebas complementarias, es lo deseable en UPED ante un niño con cojera aguda.
El objetivo de este estudio es describir las variables relacionadas con las cojeras no traumáticas que acuden a un servicio de UPED, identificando las características clínicas, las pruebas complementarias solicitadas, la evolución clínica y el diagnóstico inicial y final de estos pacientes para establecer el mejor protocolo de manejo que además agilice la asistencia en Urgencias.
Material y métodosEstudio observacional prospectivo, realizado en la UPED de un hospital terciario, que atiende a una población estimada en diciembre del año 2014 de 345.354 pacientes, de los cuales 52.126 (15,4%) son niños menores de 15 años. Se incluyó a pacientes que consultaron en UPED por cojera no traumática, de edad comprendida entre los 0 y los 15 años, desde el 1 de enero hasta el 31 de diciembre del 2014. Se excluyó del estudio a los niños con antecedente traumático previo o diagnóstico conocido como causa de la cojera.
Se realizó en la UPED una recogida sistemática de datos incluyendo las siguientes variables: edad, sexo, derivación por su pediatra, mes del año en el que consultan, días de evolución, infección respiratoria hasta 15 días previos, fiebre (temperatura ≥ 38°C) y/o síntomas sistémicos, apoyo, localización del dolor, signos inflamatorios externos, realización de análisis sanguíneo, ecografía, radiografía, el diagnóstico en UPED e ingreso hospitalario. La edad se estratificó también en 3 grupos,<3 años, entre 3-10 años y ≥ 10 años. A los 6 meses de la consulta en UPED, se revisó la historia clínica ambulatoria y hospitalaria valorando la resolución de la cojera y el diagnóstico definitivo.
En el periodo de estudio no existía un protocolo de manejo de cojera aguda en UPED. La decisión de solicitar pruebas complementarias y el diagnóstico inicial del paciente fueron realizados con el criterio individualizado del pediatra que atendió al niño en la UPED. Se definió para el estudio como cojera grave a los pacientes con diagnóstico de osteomielitis, artritis sépticas o tumores.
Análisis estadísticoLas variables categóricas se describieron con porcentajes y se analizaron mediante el test de la χ2 o prueba exacta de Fisher. Las variables continuas se describieron con media y desviación estándar (DE) o mediana con rango intercuartil (intervalos de confianza del 95%, mínimo y máximo) y para su análisis se usaron las pruebas no paramétricas (U de Mann-Whitney). El análisis estadístico se realizó con el programa Epidat 4.2 para Windows®. Epidat es un programa de libre distribución desarrollado por el Servicio de Epidemiología de la Dirección Xeral de Saúde Pública da Consellería de Sanidade (Xunta de Galicia) con el apoyo de la Organización Panamericana de la Salud (OPS-OMS) y la Universidad CES de Colombia. Disponible la versión 4.2 de Epidat desde 29 de julio de 2016 (correo electrónico: soporte.epidat@sergas.es; www.sergas.es/Saude-publica/EPIDAT).
ResultadosDurante el año 2014 se atendió a un total de 20.960 niños, con un rango de edad entre 0-15 años, siendo un 54% niños y un 46% niñas. Consultaron por cojera no traumática 158 niños, fueron excluidos del estudio 12 pacientes por no objetivarse cojera en el momento de la exploración clínica y ser dados de alta con diagnóstico de normalidad. Por tanto, en el estudio se incluyó a 146 pacientes, el 0,69% del total de las consultas, que corresponde a una incidencia de 2,8 casos por cada 1.000 niños<15 años.
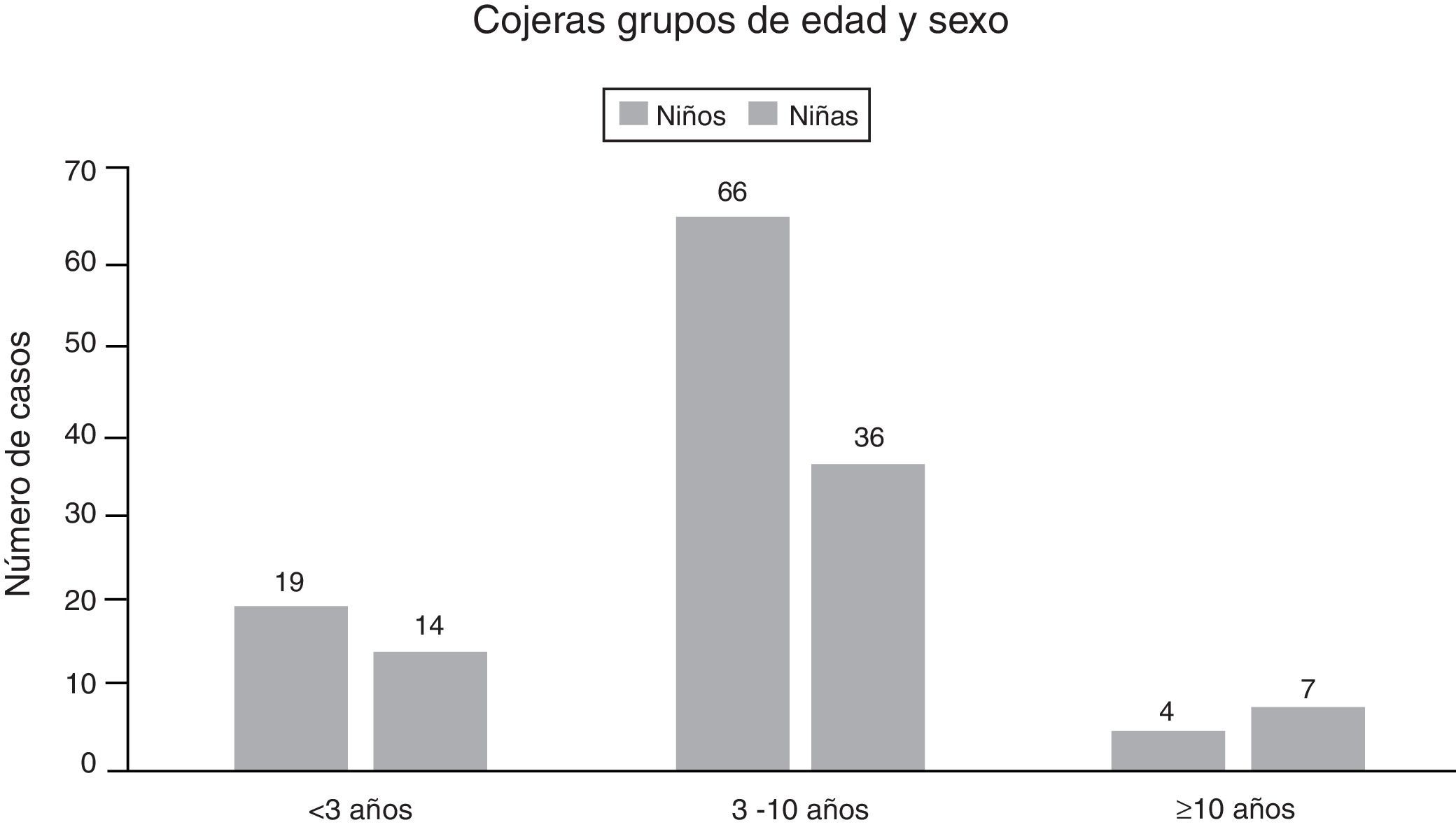
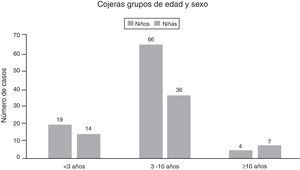
La media de edad de los niños que consultaron por cojera fue de 5,2 años (p25 3 p75 8, DE 3,38), siendo más frecuente en niños que en niñas (60,9% frente a 39%) (fig. 1). Los días de evolución en el momento de la consulta mostraron una media de 5,4 días (mediana de 2 días, p25 0 p75 5) y 27 niños (18,5%) acudieron a Urgencias remitidos desde Atención Primaria.
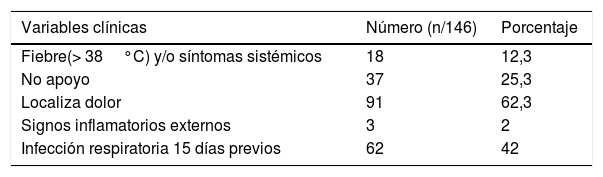
Un 37% de los niños no localizaba o no refería un punto doloroso concreto como causa de la cojera, pero tras exploración clínica se atribuyó a dolor en la cadera en el 79% de los casos. Las variables clínicas recogidas se muestran en la tabla 1.
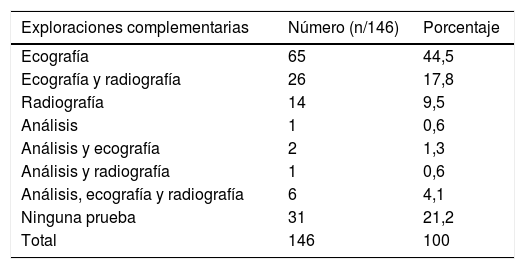
La ecografía fue la prueba de imagen más solicitada (n=99/146, 67,8%), como única prueba o junto a radiografía o analítica. De las 99 ecografías solicitadas, 97 fueron de cadera y 2 de rodilla. Se solicitaron 47 radiografías (n=47/146, 32,1%), 28 de cadera y el resto de diferentes localizaciones: columna lumbar, rodilla, tobillo y pie. La radiografía fue informada como patológica en 8 pacientes, mostrando, a excepción de los pacientes con lesión ósea, un aumento del espacio intraarticular. Los niños a los que se les solicitó radiografía tenían una media 7,1 años (mediana 7,5 años) frente a los niños sin radiografía, con una media de 4,5 años (mediana de 3 años). Las pruebas complementarias solicitadas en UPED se muestran en la tabla 2.
Exploraciones complementarias solicitadas en UPED a los niños con cojera
| Exploraciones complementarias | Número (n/146) | Porcentaje |
|---|---|---|
| Ecografía | 65 | 44,5 |
| Ecografía y radiografía | 26 | 17,8 |
| Radiografía | 14 | 9,5 |
| Análisis | 1 | 0,6 |
| Análisis y ecografía | 2 | 1,3 |
| Análisis y radiografía | 1 | 0,6 |
| Análisis, ecografía y radiografía | 6 | 4,1 |
| Ninguna prueba | 31 | 21,2 |
| Total | 146 | 100 |
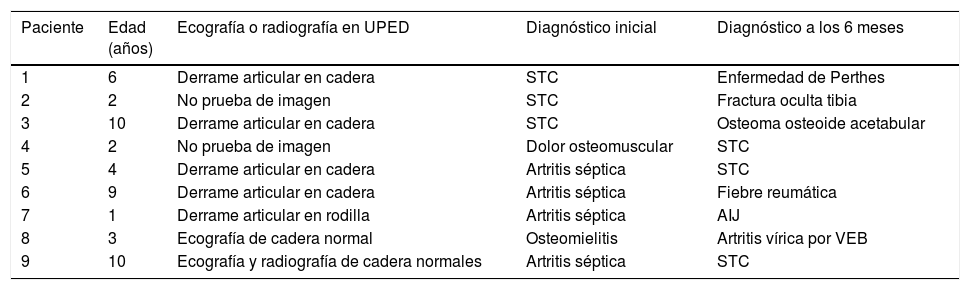
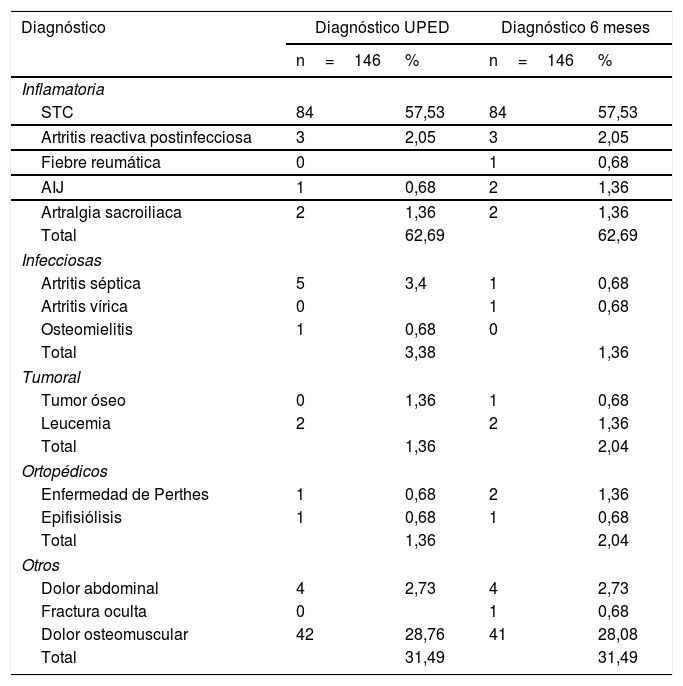
El diagnóstico más frecuente en UPED fue la STC y fueron hospitalizados por sospecha de cojera grave 8 pacientes (5,48%). A los 6 meses de la visita a UPED, 135 niños (92,4%) habían resuelto la cojera y los 11 restantes permanecían con síntomas justificados por su diagnóstico final. Se modificó el diagnóstico en 9 pacientes (6,1%), 5 de ellos durante el ingreso hospitalario y los 4 restantes tras nuevas valoraciones por persistencia de la cojera (tabla 3). De esta manera, el diagnóstico final más frecuente continuó siendo la STC (n=84/146, 57,5%), seguido del dolor osteomuscular (n=41/146, 28,08%) y finalmente se confirmaron 4 casos de cojera grave (2,7%): 2 leucemias linfáticas agudas tipo B, una artritis séptica de cadera izquierda y un osteoma osteoide acetabular (tabla 4).
Características de los pacientes con cambio de diagnóstico
| Paciente | Edad (años) | Ecografía o radiografía en UPED | Diagnóstico inicial | Diagnóstico a los 6 meses |
|---|---|---|---|---|
| 1 | 6 | Derrame articular en cadera | STC | Enfermedad de Perthes |
| 2 | 2 | No prueba de imagen | STC | Fractura oculta tibia |
| 3 | 10 | Derrame articular en cadera | STC | Osteoma osteoide acetabular |
| 4 | 2 | No prueba de imagen | Dolor osteomuscular | STC |
| 5 | 4 | Derrame articular en cadera | Artritis séptica | STC |
| 6 | 9 | Derrame articular en cadera | Artritis séptica | Fiebre reumática |
| 7 | 1 | Derrame articular en rodilla | Artritis séptica | AIJ |
| 8 | 3 | Ecografía de cadera normal | Osteomielitis | Artritis vírica por VEB |
| 9 | 10 | Ecografía y radiografía de cadera normales | Artritis séptica | STC |
AIJ: artritis idiopática juvenil; STC: sinovitis transitoria de cadera; UPED: Urgencias de Pediatría; VEB: virus de Epstein-Barr.
Diagnósticos en UPED y a los 6 meses de la consulta por cojera
| Diagnóstico | Diagnóstico UPED | Diagnóstico 6 meses | ||
|---|---|---|---|---|
| n=146 | % | n=146 | % | |
| Inflamatoria | ||||
| STC | 84 | 57,53 | 84 | 57,53 |
| Artritis reactiva postinfecciosa | 3 | 2,05 | 3 | 2,05 |
| Fiebre reumática | 0 | 1 | 0,68 | |
| AIJ | 1 | 0,68 | 2 | 1,36 |
| Artralgia sacroiliaca | 2 | 1,36 | 2 | 1,36 |
| Total | 62,69 | 62,69 | ||
| Infecciosas | ||||
| Artritis séptica | 5 | 3,4 | 1 | 0,68 |
| Artritis vírica | 0 | 1 | 0,68 | |
| Osteomielitis | 1 | 0,68 | 0 | |
| Total | 3,38 | 1,36 | ||
| Tumoral | ||||
| Tumor óseo | 0 | 1,36 | 1 | 0,68 |
| Leucemia | 2 | 2 | 1,36 | |
| Total | 1,36 | 2,04 | ||
| Ortopédicos | ||||
| Enfermedad de Perthes | 1 | 0,68 | 2 | 1,36 |
| Epifisiólisis | 1 | 0,68 | 1 | 0,68 |
| Total | 1,36 | 2,04 | ||
| Otros | ||||
| Dolor abdominal | 4 | 2,73 | 4 | 2,73 |
| Fractura oculta | 0 | 1 | 0,68 | |
| Dolor osteomuscular | 42 | 28,76 | 41 | 28,08 |
| Total | 31,49 | 31,49 | ||
AIJ: artritis idiopática juvenil; STC: sinovitis transitoria de cadera; UPED: Urgencias de Pediatría.
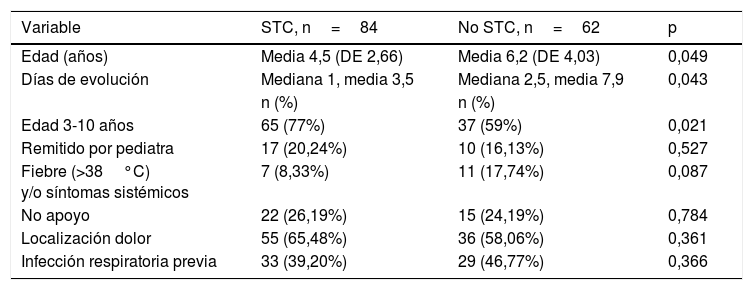
Se analizaron de manera independiente los 84 pacientes con diagnóstico final de STC y se compararon con los niños que presentaron otro diagnóstico (tabla 5). El 77% de los niños tenían entre 3 y 10 años, 18 pacientes tenían menos de 3 años y un paciente era mayor de 10 años. Los casos de STC no se relacionaron con ninguna estación del año, teniendo una distribución constante a lo largo de los 12 meses. Se realizó una ecografía de caderas a la mayoría de niños diagnosticados de STC (n=66/84, 78,57%) pero se realizaron también diagnósticos de STC sin prueba de imagen y en ausencia derrame en la ecografía en 18 de ellos (21,04%) (tabla 6).
Tabla comparativa de las variables en UPED de los pacientes con diagnóstico final de STC o no STC
| Variable | STC, n=84 | No STC, n=62 | p |
|---|---|---|---|
| Edad (años) | Media 4,5 (DE 2,66) | Media 6,2 (DE 4,03) | 0,049 |
| Días de evolución | Mediana 1, media 3,5 | Mediana 2,5, media 7,9 | 0,043 |
| n (%) | n (%) | ||
| Edad 3-10 años | 65 (77%) | 37 (59%) | 0,021 |
| Remitido por pediatra | 17 (20,24%) | 10 (16,13%) | 0,527 |
| Fiebre (>38°C) y/o síntomas sistémicos | 7 (8,33%) | 11 (17,74%) | 0,087 |
| No apoyo | 22 (26,19%) | 15 (24,19%) | 0,784 |
| Localización dolor | 55 (65,48%) | 36 (58,06%) | 0,361 |
| Infección respiratoria previa | 33 (39,20%) | 29 (46,77%) | 0,366 |
STC: sinovitis transitoria de cadera; UPED: Urgencias de Pediatría.
Resultado de la ecografía en UPED en niños con STC y evolución a los 6 meses
| Evolución STC a los 6 meses | Ecografía en UPED | |||
|---|---|---|---|---|
| No eco, n=18 | Eco normal, n=16 | Derrame articular, n=50 | Total, n=84 | |
| Resolución | 17 (94%) | 16 (100%) | 48 (96%) | 81 (96,5%) |
| Cambio diagnóstico | 1 (6%) | 0 | 2 (4%) | 3 (3,5%) |
STC: sinovitis transitoria de cadera; UPED: Urgencias de Pediatría.
Se analizaron también de forma independiente las variables de los niños con diagnóstico final de cojera grave, comparando los datos con el resto de pacientes (tabla 7).
Tabla comparativa de las variables en UPED de los pacientes con diagnóstico final de cojera grave o no grave
| Variable | Cojera no grave (n=142) | Cojera grave (n=4) | p |
|---|---|---|---|
| Edad (años) | Media 5,2 (DE 3,34) | Media 7,5 (DE 4,7) | 0,226 |
| Días de evolución | Media 5,1, mediana 1,5 | Media 13,2, mediana 13 | 0,006 |
| n (%) | n (%) | ||
| Remitido por pediatra | 24 (16,9%) | 3 (75%) | 0,003 |
| Fiebre (> 38°C) y/o síntomas sistémicos | 16 (11,27%) | 2 (50%) | 0,020 |
| No apoyo | 34 (23,94%) | 3 (75%) | 0,021 |
| Localización dolor | 89 (62,68%) | 2 (50%) | 0,601 |
UPED: Urgencias de Pediatría.
A pesar de que hay trabajos que indican protocolos con múltiples exploraciones complementarias en los niños con cojera aguda2,10,11, incluso la realización de punción-aspiración de todo derrame articular de cadera12,13, lo cierto es que la causa más frecuente de cojera en la UPED es la STC, una patología benigna y autolimitada que afecta preferentemente a niños de 3 a 10 años14.
En nuestro estudio, la STC fue, como era esperable, el diagnóstico más frecuente en UPED, con un buen resultado a los 6 meses del episodio: escasos errores de diagnóstico inicial, resolución de la cojera en los casos benignos y detección de todos los casos graves.
Se realizaron diagnósticos de STC con derrame articular en ecografía, con ecografías normales y sin ecografía. La realización o el resultado de la ecografía no modificaron la actitud terapéutica; a todos se les indicó reposo y antinflamatorios y, por tanto, la resolución de la cojera fue similar en los niños con diagnóstico clínico o ecográfico. Solo un paciente sin ecografía fue erróneamente diagnosticado de STC, un niño de 2 años con una fractura de los primeros pasos. En contra, en otros 2 casos ocurrió lo contrario; la presencia de un derrame articular llevó al diagnóstico erróneo de STC: un niño de 6 años con enfermedad de Perthes y otro de 10 años que se diagnosticó de osteoma osteoide acetabular tras la realización de una tomografía computarizada.
La ausencia de derrame en la ecografía de niños con STC podría explicarse por STC temprana, con muy pequeña cantidad de líquido que podría pasar desapercibida o bien, el origen de la cojera fue otra causa benigna, como el dolor osteomuscular. Miralles et al.15, en un amplio estudio prospectivo, realizado en niños diagnosticados clínicamente de STC (471/500 cojeras, 94%), observaron derrame solo en el 46% de los casos. Realizaron seguimiento a 202 pacientes, de los cuales solo 9 (4%) tuvieron un diagnóstico diferente, pero tras un curso clínico anormal.
A pesar de que la ecografía es una prueba útil para descartar o confirmar la presencia de un derrame articular, no irradia y está disponible en la mayoría de hospitales, la ausencia de derrame no siempre justifica realizar otras pruebas y la presencia de un derrame articular no discrimina la etiología del mismo, es la clínica asociada, los datos analíticos y la evolución la que permite el diagnóstico correcto16. Kocher et al.17 desarrollaron en 1999 un modelo, validado en el 200418, para diferenciar la artritis séptica de la STC ante un derrame articular, que incluía 4 parámetros: fiebre, rechazo o incapacidad de apoyo, velocidad de sedimentación globular ≥ 40mm/h y leucocitos>12.000/mm3. En los últimos años se ha publicado además que la proteína C reactiva es un factor asociado con fuerza al diagnóstico de artritis séptica19. La contribución de la ecografía es confirmar la presencia de derrame articular y, si está indicado, guiar la punción-aspiración del líquido articular para su análisis.
En cuanto a la radiografía, no resultó una prueba diagnóstica rentable ya que solo fue patológica en 8 niños. Fue solicitada en niños más mayores y cuando la sospecha inicial fue de lesión ósea. Baskett et al.20 realizaron un estudio en 306 niños para evaluar la rentabilidad diagnóstica de la radiografía de cadera de rutina en niños de 2 a 11 años que se presentan en un servicio de Urgencias con dolor de cadera no traumático de aparición reciente. Observaron que en menores de 9 años no era una exploración útil, mientras que en los mayores de 9 años podría ser de utilidad para excluir la epifisiólisis de la cabeza femoral. En este estudio, la fiebre, el no apoyo en la deambulación y la edad fueron los predictores más importantes de patología grave.
Analizando las variables según los diagnósticos finales, se observa que las cojeras de corta evolución, sobre todo de menos de una semana, en ausencia de fiebre y/o síntomas sistémicos que se presentan en niños de 3 a 10 años, orientan hacia el diagnóstico más frecuente, la STC. En contra, las cojeras prolongadas, la presencia de fiebre o no apoyo en la deambulación, como dato de dolor importante, se relacionan con cojera grave.
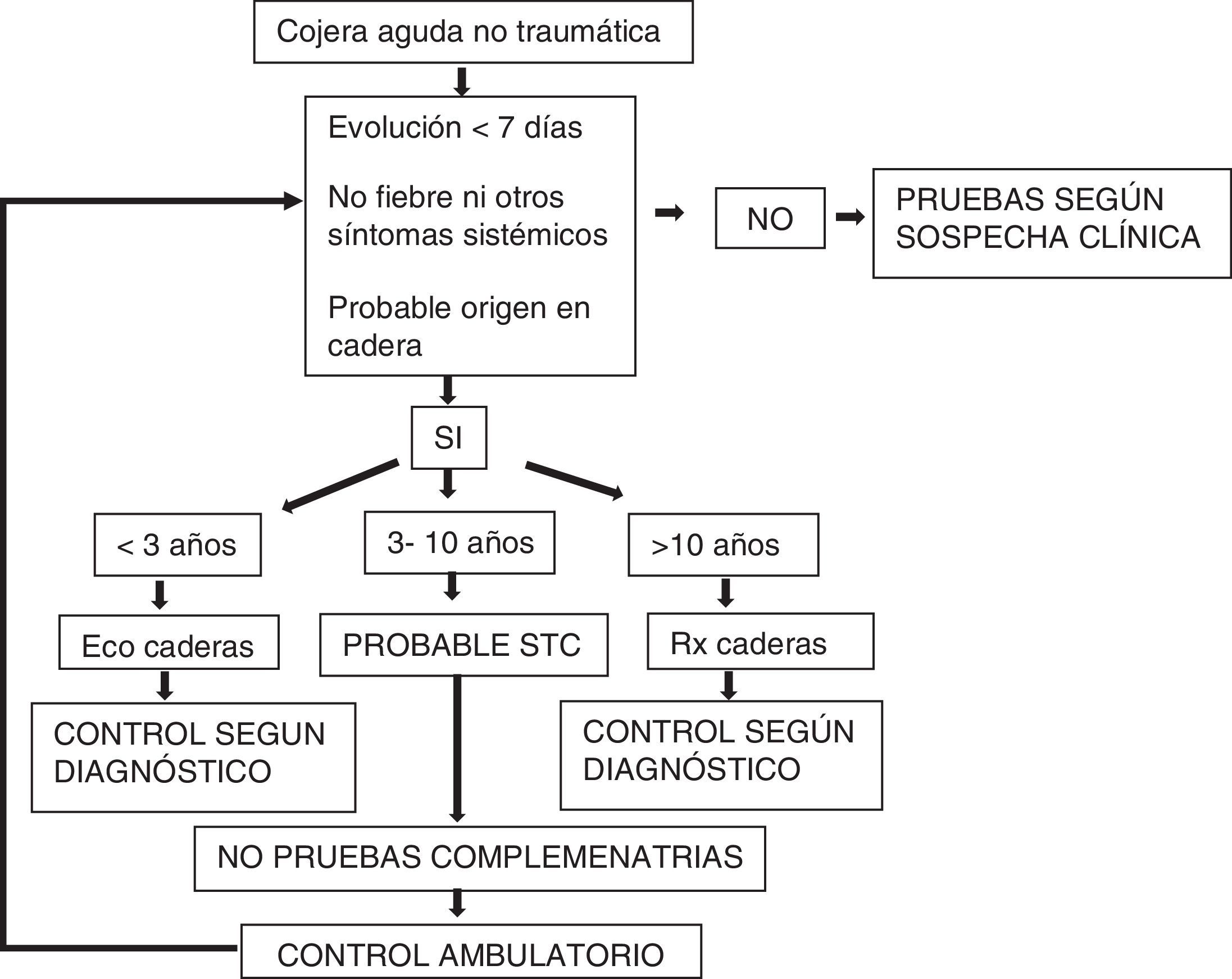
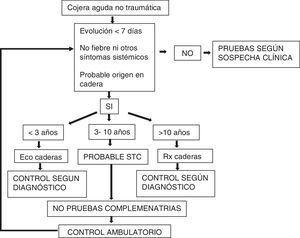
Sobre la base de nuestros resultados se plantea si la cojera se atribuye a la cadera, un sencillo algoritmo inicial, que permita el diagnóstico clínico de la STC, planteando fuera de la edad típica, como primera prueba de imagen, una ecografía en niños<de 3 años y una radiografía en niños >10 años (fig. 2). En cualquier caso, un enfoque sistemático e individualizado y el uso reflexivo de las pruebas de imagen y análisis constituyen la base de la evaluación clínica correcta21.
ConclusionesEn la mayoría de los casos la causa de la cojera tenía su origen en la cadera, siendo la STC el diagnóstico más frecuente. Ante un caso de cojera no traumática, con probable origen en la cadera, en un niño entre 3 años y 10 años, con ausencia de fiebre y/o síntomas sistémicos, con una evolución menor de una semana, es posible realizar un diagnóstico clínico de STC y un seguimiento ambulatorio. La ecografía de caderas debería realizarse solo en casos seleccionados y no de rutina para diagnosticar una STC. Un seguimiento adecuado del paciente permitirá reevaluar la indicación posterior o no de estas exploraciones.
Nivel de evidenciaNivel de evidencia ii.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores no tienen conflicto de intereses y no han recibido financiación.