Este artículo describe el uso de un implante hecho a la medida para la reconstrucción de un defecto craneal.
Caso clínicoUn paciente con defecto craneal producto de traumatismo craneoencefálico. Se utilizó un implante a medida del paciente de polieteretercetona (PEEK Optima-LT, Synthes).
ResultadosNo hubo necesidad de ajuste transquirúrgico del implante, ni se presentaron reacciones de rechazo, infección o exposición del implante en el periodo posoperatorio (3 meses de seguimiento). El paciente disminuyó la sintomatología reportada previa a la reconstrucción, y la mejoría del contorno craneal fue notoria.
ConclusiónLos implantes hechos a medida se presentan como un método razonable para la reconstrucción de defectos craneales graves. Deben evaluarse diversos factores, tales como el costo, el procedimiento quirúrgico y los resultados a largo plazo.
This article describes the use of a custom-made implant for cranial reconstruction.
Clinical caseIn a patient with a traumatic cranial defect, a custom-made implant of Polyetheretherketone (PEEK Optima-LT, Synthes) was used for reconstruction.
ResultsIntraoperative implant adjustments were not required. No rejection reactions, infections or implant exposure occurred in the postoperative period (3 months follow-up). The patient's preoperative symptoms diminished and the cranial contour improved notably.
ConclusionCustom-made implants are proposed as a feasible method for the reconstruction of severe skull defects. Factors such as cost, surgical procedure, and long-term results, must be evaluated.
La alteración patológica de la forma del cráneo puede ser ocasionada por diferentes situaciones, las cuales incluyen defectos traumáticos y/o procedimientos de descompresión, lesiones congénitas o iatrogénicas, tumores o infección. La craneoplastia se lleva a cabo para lograr la rehabilitación funcional y morfológica de la bóveda craneana afectada por un defecto óseo grave, cualquiera que sea la causa. Una de las indicaciones principales de la craneoplastia es el llamado “síndrome del trepanado”, que se caracteriza por cefalea, mareos, irritabilidad, pérdida de la concentración, depresión, ansiedad, intolerancia al ruido y al movimiento vibratorio. Este síndrome es el efecto directo de la presión atmosférica en el “scalp” y la dura, que causa el cierre del espacio subaracnoideo y reduce la perfusión cerebral; de la hemiparesia contralateral, del colapso hemisférico, e incluso se ha reportado epilepsia asociada1,2. Otras indicaciones relevantes para una craneoplastia son: protección, reconstrucción estética, epilepsia, trastornos neurológicos y cambios en la dinámica del líquido cefalorraquídeo3. Donde ha existido una alteración morfofuncional por un defecto craneal, la craneoplastia puede mejorar el flujo vascular y los efectos neurológicos4.
La craneoplastia, o reconstrucción craneal posterior a dichas alteraciones, data de los antiguos incas en Perú (2000 a.C.), cuando una placa de oro fue utilizada para camuflar un defecto frontal a consecuencia de una trepanación5. Desde entonces, diferentes autoinjertos y materiales aloplásticos han sido utilizados con diversos resultados. Los injertos costales, descritos como material craneoplástico por Dobrotworski6, y los injertos de calota, reportados por Muller7, han sido los métodos de elección para la reconstrucción craneal. Algunos autores prefieren el uso de injertos autólogos de calota y costilla para los pacientes pediátricos. La capacidad de estos injertos de integrarse con el tiempo, y de conjuntarse con el resto del crecimiento craneofacial, hace de éstos el material de elección en el grupo de pacientes pediátricos8,9.
En el caso de un paciente adulto que requiere una reconstrucción craneal se presentan diferentes circunstancias:
- •
No se tiene un proceso de crecimiento y remodelación asociado.
- •
El hueso de calota en adultos no es igual de maleable, y su toma para defectos grandes puede ser demandante en cuestión de tiempo.
Por lo tanto, con el paso de los años se han propuesto diversas opciones, que incluyen injertos microvascularizados y colgajos pediculados10, entre otros. En gran medida debido a la dificultad técnica y a la diversidad de resultados, estas técnicas no han sido ampliamente aplicadas.
Algunos autores11 señalan, sin embargo, que el material ideal para la reconstrucción primaria es el hueso autólogo. No existe la necesidad de planificación preoperatoria costosa y su biocompatibilidad es óptima. Sin embargo, su disponibilidad es limitada, y debe considerarse un segundo sitio donador, así como la morbilidad asociada.
Como resultado de las dificultades con el uso de autoinertos en pacientes adultos se ha creado un ímpetu para el desarrollo y la aplicación de diversos materiales aloplásticos como alternativa en las craneoplastías. Por lo tanto, aumentó el interés en materiales como resinas de acrílico, que estaban relacionadas con mayor maleabilidad y radiolucidez.
Los implantes prefabricados metálicos requieren de un análisis exacto preoperatorio tridimensional (Tc-3d). Cualquier implante personalizado, como los de titanio, sólo puede colocarse en condiciones específicas, y su manufactura debe basarse en registros tomográficos tridimensionales (CAD/ CAM, Computer-aided design and manufacturing). Puede ser de gran utilidad utilizar un modelo anatómico como una estereolitografía, el cual es bastante preciso, aunque la experiencia clínica ha demostrado que la réplica de los contornos y las dimensiones pueden variar ligeramente, requiriendo entonces una prótesis sobrecontorneada y que se pueda ajustar en quirófano. Este proceso es costoso y requiere una larga planificación previa.
El sustituto ideal debe ser compatible, fuerte, liviano, maleable, no magnético, asegurado firmemente, y debe tener estabilidad a largo plazo. La capacidad de promover crecimiento tisular sobre el implante es otra característica ideal12. Este artículo señala la experiencia favorable de la craneoplastia realizada con un implante hecho a la medida (patient specific impant).
El implante a la medida del paciente tiene las siguientes ventajas:
- •
Mejor ajuste anatómico en comparación con los métodos tradicionales de fijación y reconstrucción.
- •
Menor tiempo operatorio.
- •
Los implantes se elaboran a partir de la información de la TC obtenida en el servicio de radiología del hospital.
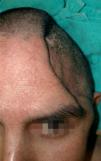
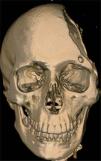
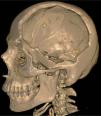
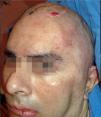
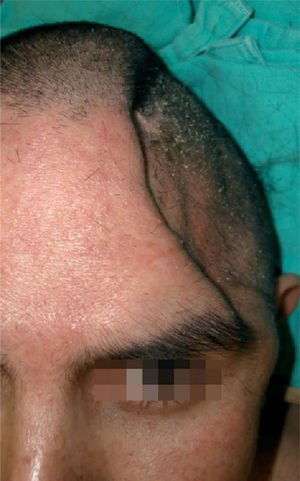
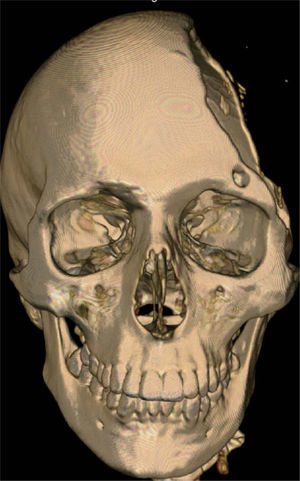
Se incluyó a un paciente masculino de 28 años de edad con antecedentes de traumatismo craneoencefálico sin reconstrucción primaria, con un defecto residual severo (fig. 1) y con datos de presentar el síndrome del trepanado, previamente descrito. El paciente no presentaba otra alteración que lo excluyera como candidato al tratamiento. Previo consentimiento informado, se realiza entonces la tomografía computarizada (TC) del paciente para enviarla al fabricante (figs. 2-3).
Se aplica un programa informático validado para convertir y manipular la información de la TC y crear un modelo craneal y un modelo de implante anatómicamente correctos. Antes de la fabricación del implante, el cirujano puede elegir entre dos métodos de examen del implante:
- •
Un modelo del cráneo y del implante se envían al cirujano para que éste lo examine, lo marque o lo apruebe.
- •
Las imágenes informáticas del defecto, del implante y de éste acoplado al defecto se envían por medios electrónicos.
En este caso se eligió esta última opción.
Una vez aprobado el implante, el cirujano puede elegir entre dos materiales para la realización final del implante:
- •
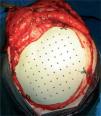
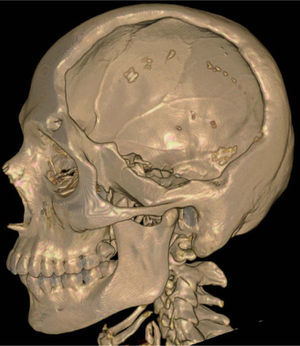
PEEK Optima-LT (Polieteretercetona) (fig. 4)
- •
Titanio puro.
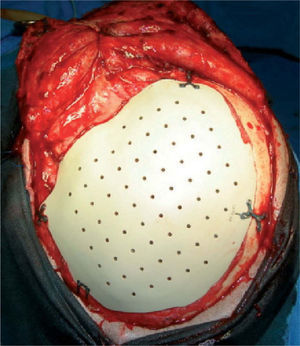
En este caso se eligió la utilización del implante PEEK. Una vez aceptado el presupuesto, el fabricante realiza el implante y se envía al hospital o al cirujano para su colocación (figs. 5-6).
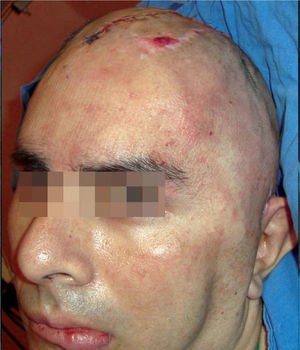
El procedimiento se realizó en el Hospital General Regional “Villa Coapa” del Instituto Mexicano del Seguro Social en la Ciudad de México. Bajo anestesia general, el defecto craneal se abordó a través de la incisión previamente existente. Se realizó una cuidadosa disección del tejido fibroso y de la duramadre, para colocar el implante entre estas dos capas. Se colocó el implante en el defecto para verificar que la adaptación era adecuada, y una vez confirmada ésta, se procede a fijar el implante con placas y tornillos de 1,5mm en la distribución que se nuestra en la figura 5. Se procedió al cierre de los tejidos blandos y a la colocación de drenaje, con 3 días de tratamiento farmacológico y observación intrahospitalaria. El paciente fue dado de alta al quinto día de su estancia en el hospital y continuó su control en consultas externas. A los 3 meses de seguimiento el paciente muestra mejoría de los síntomas reportados y del contorno craneal.
DiscusiónTras un traumatismo o resección tumoral en la región craneofacial debe procurarse siempre la reconstrucción primaria, pues cualquier reconstrucción secundaria causará más problemas y podrá llevar a resultados menos satisfactorios, con formación de cicatrices, movilización de segmentos óseos y defectos en los tejidos blandos que pueden ser difíciles de corregir12. La utilización de implantes aloplásticos se ha convertido en una opción de tratamiento secundario para evitar la toma de injertos o conservación del hueso. Sin embargo precisa tecnología, es de mayor costo y su fijación e integración pueden ser complejas debido, por ejemplo, a que si existe una resorción ósea, los parámetros del implante prefabricado habrán cambiado. El implante prefabricado de Synthes puede ser fijado en cualquier punto del mismo, debido a las características del material, que permite su autoperforación, lo que reduce esta probable complicación. Así mismo, el implante puede ser retirado del sitio receptor en caso de infección, y una vez remitida, puede recolocarse. Otras de sus características reportadas son las siguientes13:
- •
Material que presenta resistencia, estabilidad y biocompatibilidad.
- •
Radiotransparente (artefactos mínimos en la resonancia magnética).
- •
Rigidez y resistencia similares al hueso.
- •
Bajo peso.
- •
Puede someterse a esterilizaciones repetidas en autoclave.
- •
Si es necesario, el implante se puede modificar con una fresa de alta velocidad.
La elección del tipo de material de un implante, según otros autores, depende del tamaño y de la forma del defecto que ha de ser reconstruido, así como de las condiciones del sitio receptor. Así pues, defectos de hasta 25cm2 en sitios de fracturas conminutas pueden ser fácilmente cubiertos con mallas. Para defectos mayores de 25cm2 la reconstrucción con hueso autólogo es el tratamiento de elección14, y la utilización de implantes hechos a la medida se presenta como una opción razonable en estos casos.
En contraste con los implantes de metal, los materiales sintéticos como el metilmetacrilato permiten el moldeado primario de un defecto craneal. El punto de endurecimiento de estos materiales sin embargo resulta en una reacción exotérmica química y se puede alcanzar una temperatura de más de 100°C, causando necrosis de los tejidos circundantes. Pueden presentarse reacciones a cuerpo extraño, así como fibrosis. Los materiales sintéticos como el metilmetacrilato no son reabsorbibles y no tienen características osteoconductoras, por lo que sólo deben ser utilizados para obliterar defectos pequeños, según algunos autores. Defectos más grandes no deben ser reconstruidos con este tipo de material11.
Las mallas de titanio son relativamente radiolúcidas y no producen alteraciones significativas en las imágenes de TC o de resonancia magnética (RM). Así mismo el titanio es biocompatible, y su capacidad de soportar cargas en la región maxilofacial ha sido demostrada. En teoría, este compuesto se integra paulatinamente y promueve el crecimiento de tejido nuevo; por lo tanto, uno esperaría una adecuada estabilidad a largo plazo. Pero como la mayoría de los pacientes reconstruidos no experimentan nuevos traumatismos en la misma zona, su resistencia al impacto a largo plazo no es del todo conocida.
No se han realizado análisis específicos relacionados con los costos de los materiales para reconstrucción craneal; sin embargo, el costo del metilmetacrilato, de la malla de titanio y de los implantes hechos a la medida deben ponerse en la balanza con respecto al tiempo requerido para la toma de un injerto, su fijación y la morbilidad asociada.
Se requieren más estudios para determinar las secuelas biológicas, la estabilidad biomecánica y la resistencia al impacto de los materiales de reconstrucción craneal disponibles hoy en día, además de un seguimiento a largo plazo del implante personalizado utilizado en este caso, y de otros materiales que sean utilizados para la reconstrucción craneal15.