Los linfomas no Hodgkin (LNH) son un grupo heterogéneo de enfermedades linfoproliferativas con elevada prevalencia en pacientes infectados por el virus de la inmunodeficiencia humana (VIH). La inmunodeficiencia asociada al sida predispone al desarrollo de LNH, incluyendo el linfoma de Burkitt (LB). El LB es un subtipo infrecuente y agresivo de LNH con elevada frecuencia en pacientes con sida. Se asocia a una alta tasa de replicación celular (determinada por el índice Ki67) y con alta frecuencia de compromiso extranodal como forma de presentación clínica de la neoplasia. Se presenta una paciente con sida que desarrolló un LB primario de la cavidad oral y se realiza una revisión de la literatura sobre el tema.
Non-Hodgkin lymphomas (NHL) are a heterogeneous group of diseases with a high prevalence in human immunodeficiency virus (HIV) infected patients. The immunosuppression associated with AIDS predisposes to develop NHL, including Burkitt's lymphoma (BL). BL is an uncommon and aggressive subtype of NHL that occurs with increased frequency among patients with AIDS. BL is associated with a high proliferative rate (Ki67 index) and compromises extranodal sites as the clinical presentation of the disease. Here we report a case of a primary BL of the oral cavity in an AIDS female patient, and a review the literature on the characteristics of oral cavity lymphomas in AIDS patients.
La implementación y difusión de la terapia antirretroviral de gran actividad (TARGA) en el año 1996 mejoró notablemente la supervivencia de los pacientes infectados por el virus de la inmunodeficiencia humana (VIH) en relación con la disminución en la incidencia de infecciones oportunistas. Sin embargo, las neoplasias han incrementado su incidencia y en la actualidad se diagnostican en más del 40% de los pacientes infectados por el retrovirus1.
Después del sarcoma de Kaposi, los linfomas no Hodgkin (LNH) representan las neoplasias más frecuentes en pacientes VIH positivos. El riesgo de desarrollar un LNH es 100 veces mayor en comparación con la población general2. La mayor parte de ellos son de fenotipo B, de alto grado, se caracterizan por su frecuente presentación extranodal con síntomas B y se diagnostican en estadios avanzados de la neoplasia (estadio iv)2,3.
Los LNH del tracto aerodigestivo superior incluyen aquellos tumores localizados en el anillo de Waldeyer, glándulas salivales (especialmente parótidas), cavidad oral, nariz y senos paranasales, y representan el 16% de todos los LNH extranodales4. Además, ocupan el segundo sitio en frecuencia después del tracto gastrointestinal (del 35 al 37% de los casos)4,5.
La boca es una localización infrecuente de los LNH asociados con el sida con un 3-4% de los casos como sitio primario de la neoplasia6,7.
En este trabajo, se describe una paciente con sida que desarrolló un linfoma de Burkitt (LB) primario de la cavidad oral.
Caso clínicoMujer de 24 años, con serología reactiva para VIH desde 5 años atrás, sin tratamiento antirretroviral ni controles clínicos, que refiere comenzar un mes atrás, aproximadamente, con dolor en región maxilar inferior derecha. Realizó una consulta en un servicio de Odontología donde se comprueba tumefacción en región maxilar inferior derecha, a la altura del tercer molar inferior. Se indicó tratamiento con antibióticos y antiinflamatorios no esteroideos. Dos semanas después, consulta nuevamente sin mejoría de la sintomatología, refiriendo aumento del dolor y de la tumefacción. Se interpreta el cuadro como un flemón dentario y se indica amoxicilina/ácido clavulánico y corticoides. Una semana antes de su internación, y debido al aumento de tamaño de la tumoración descrita, se le realiza drenaje quirúrgico, obteniéndose material hemático. Se indican analgésicos y se mantiene igual esquema antibiótico. A los 5 días de este procedimiento es internada en nuestro hospital.
Como antecedentes epidemiológicos de valor refería adicción a cocaína inhalatoria, marihuana y tabaquismo.
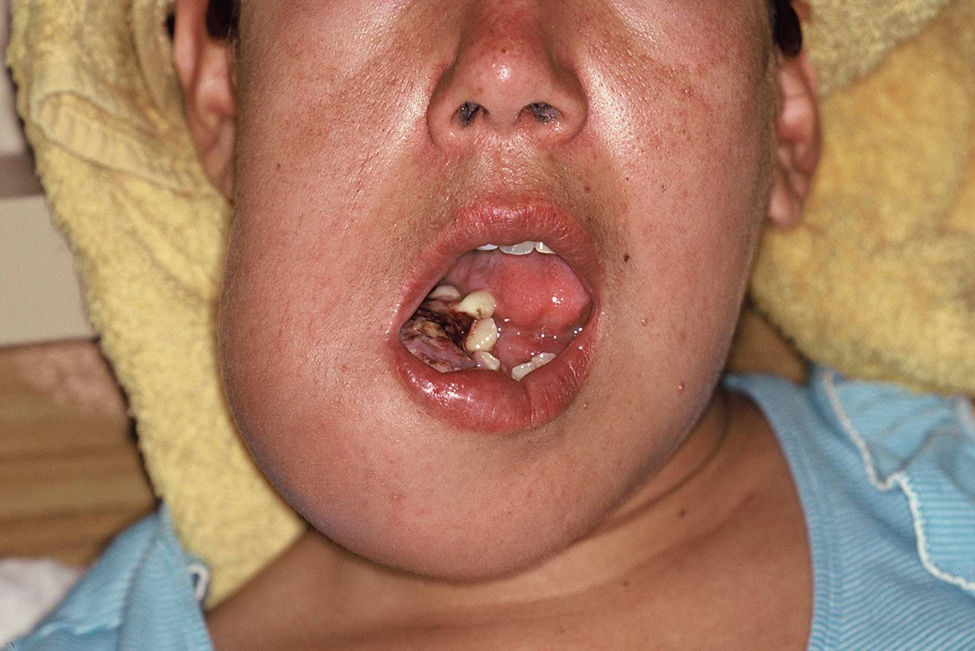
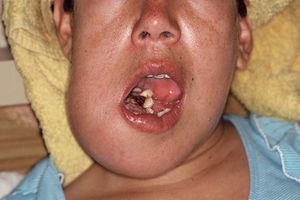
Al ingreso se encontraba lúcida, afebril, orientada en tiempo y espacio; en el examen físico se destacaba la existencia de una formación tumoral en región maxilar inferior derecha que se extendía al área submentoniana, de aproximadamente 10×10cm, de color rojo-violáceo, indurada, dolorosa a la presión, que impedía el cierre de la boca, la masticación, la deglución y el habla. Comprometía la encía, incluyendo piezas dentarias, los tejidos blandos peribucales y el maxilar inferior derecho (fig. 1). Se palpaban adenomegalias submandibulares homolaterales, induradas, indoloras, adheridas a piel y planos profundos. El resto del examen físico no mostró alteraciones de relevancia clínica. La Rx de tórax fue normal. El laboratorio de ingreso mostró: Hto: 35%, GB: 7.200/mm3 (N: 70%, E: 0,3%, B: 1,6%, M: 5,6%, L: 21%); VSG: 21mm 1ª hora; TGO: 41U/l, TGP: 31 U/l, FAL: 153 U/l, glucemia: 138mg/dl, urea: 27mg/dl, creatinina: 0,56mg/dl, Na+: 136 mEq/l, K+: 4,1 mEq/l, concentración de protrombina 98%, KPTT: 30,6”, test de embarazo: negativo, VRDL: no reactiva. Las serologías para Chagas y virus de hepatitis B y C resultaron negativas y para toxoplasmosis: IgM: negativa e IgG: positiva 1/64. El recuento de linfocitos T CD4+ fue de 235 cél/ml (16,3%), CD8: 872/mm3 (60,5%) y la carga viral para VIH arrojó 154.263 copias/ml (log10 4,74).
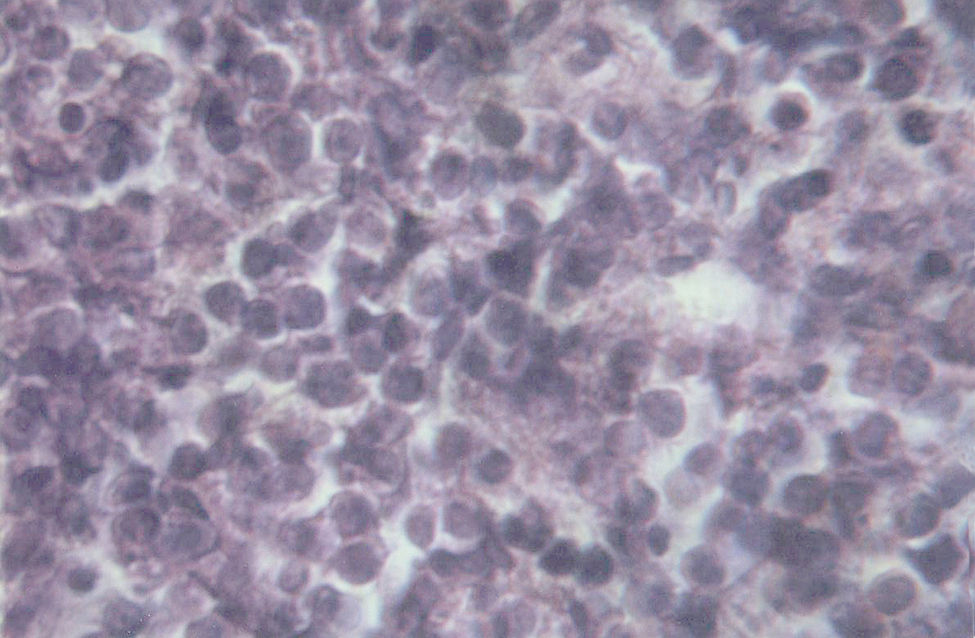
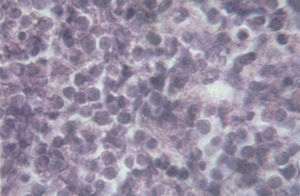
Una ecografía abdominal reveló leve esplenomegalia heterogénea; resto, sin anormalidades. Se procedió a realizar biopsia escisional con fines diagnósticos; el examen histopatológico del material obtenido mostró una proliferación de células linfoides atípicas, de mediano a gran tamaño, con núcleos regulares, cromatina laxa, presencia de nucléolos adosados a la membrana celular y citoplasma anfófilo (fig. 2). También se observaron numerosas mitosis y fenómenos de apoptosis. La inmunohistoquímica reveló positividad frente a CD45, CD3, CD20, CD10 y Bcl-6 en las células neoplásicas, y negatividad para CD138, MUM-1 y Bcl-2. El índice de proliferación celular Ki67 fue de 99%. Los estudios microbiológicos del material de biopsia resultaron negativos para BAAR, hongos y gérmenes comunes. El diagnóstico histopatológico definitivo fue de LB primario de la cavidad oral. La biopsia de médula ósea no mostró infiltración por células linfoides atípicas. Las tinciones de Gram, Grocott y Ziehl Neelsen resultaron negativas.
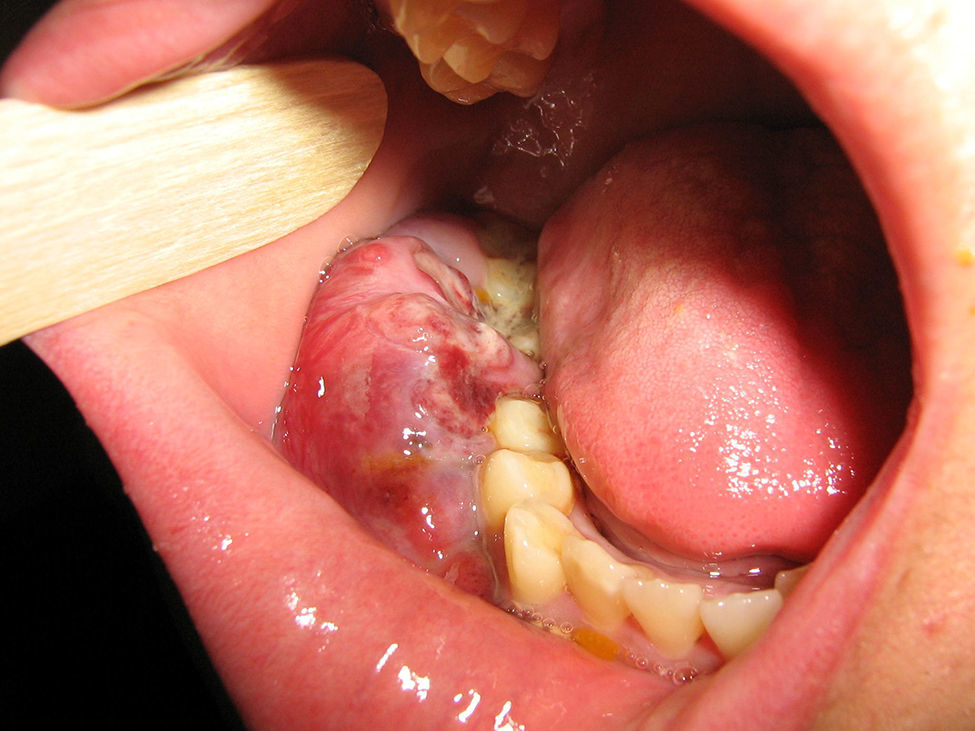
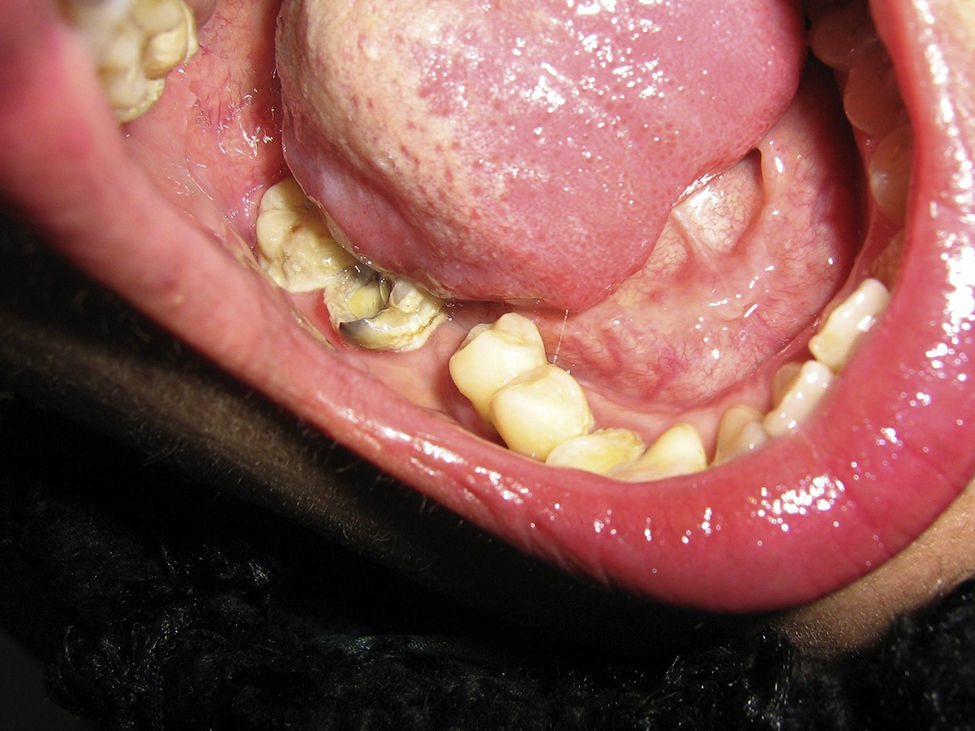
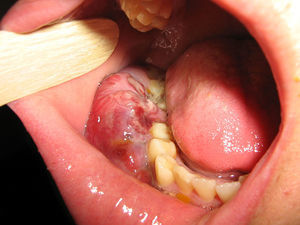
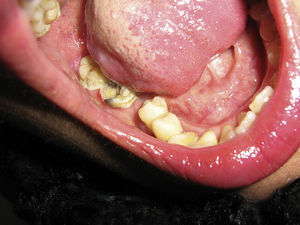
La paciente recibió 6 ciclos de quimioterapia basada en el esquema EPOCH-R (etopósido, prednisona, vincristina, ciclofosfamida, doxorrubicina, con rituximab y metrotexate intratecal) (fig. 3). Los episodios de neutropenia fueron tratados con factor estimulante de colonias de granulocitos. Finalizado el tratamiento, se observó la desaparición completa de la lesión de la encía. Cuatro años después, la paciente se encuentra asintomática, sin evidencias de enfermedad neoplásica, con carga viral indetectable y CD4 362 cél/ml (fig. 4).
DiscusiónLos linfomas de la cavidad bucal son una rara complicación de los pacientes con enfermedad del VIH/sida avanzada. En un estudio que incluyó a 543 pacientes con LNH seronegativos para VIH y 123 enfermos VIH positivos, el compromiso de la boca fue más frecuente en el segundo grupo (7,3 vs. 1,3%)8.
Los LNH asociados a la enfermedad VIH/sida al igual que los que se presentan en la población general son más frecuentes en varones y el riesgo de desarrollo de estas neoplasias parece mayor en los adictos a drogas intravenosas, con excepción de los LNH primarios de la cavidad oral y de la región anorrectal, que ocurren con mayor frecuencia en homosexuales2.
Los LNH asociados con el sida incluyen el linfoma difuso de grandes células de fenotipo B (LDGCB) como el subtipo histológico más frecuente (del 70 al 80% de los casos), luego el LB que representa del 7 al 20% de los diagnósticos y el menos común denominado linfoma de cavidades (3% de los casos)9.
La presentación clínica de los LNH primarios de la boca incluye grandes masas tumorales, con frecuencia ulceradas, y que involucran las encías, el paladar, los tejidos blandos peribucales y el tejido óseo de los maxilares6,10. Se caracterizan por su rápido crecimiento, siendo el compromiso e infiltración del paladar duro una característica de la variante plasmoblástica del LDGCB6.
El LB presenta 3 variantes epidemiológicas: la denominada forma esporádica, que se presenta habitualmente en niños y adultos jóvenes; el LB endémico, también predominante en niños africanos y en áreas con alta incidencia de paludismo y, finalmente, la variante asociada con estados de inmunodeficiencia, incluyendo la enfermedad VIH/sida, como en la paciente que se describe11.
El virus de Epstein-Barr (VEB) se asocia fuertemente con la patogenia de los LNH asociados al sida. Esta asociación varía de acuerdo con el subtipo histológico de la neoplasia. El genoma del VEB se detecta por técnicas de hibridización in situ e inmunohistoquímica en el 60-80% de los LDGCB y en el 50% de los LB. Además, el VEB se detecta en casi todos los casos de LNH orales2,6,12. En la paciente que se presenta, se pudo detectar el DNA-VEB por inmunohistoquímica en las células linfoides atípicas.
La presentación clínica agresiva y el volumen tumoral requieren de la implementación de quimioterapia (QT) asociada a la TARGA como tratamiento de elección para el LB asociado al VIH, como se indicó en el caso que se presenta. Los regímenes de QT que se utilizan son idénticos a los de la población general; esto incluye QT sistémica a altas y profilaxis del compromiso del sistema nervioso central con fármacos de administración intratecal. El síndrome de lisis tumoral es frecuente en estos casos y la profilaxis de esta complicación debe implementarse desde el primer ciclo de QT13. La tasa de respuesta completa cuando se usa el tratamiento combinado (QT+TARGA) es alta y oscila entre el 44 y el 60%14.
En conclusión, el LB debe incluirse en el diagnóstico diferencial de las masas tumorales que comprometen la encía, el paladar y los tejidos blandos periorales de los pacientes VIH positivos. En este aspecto, deberán considerarse los carcinomas de la cavidad bucal, en sarcoma de Kaposi, y las complicaciones infecciosas como histoplasmosis, paracoccidioidomicosis, tuberculosis, micobacteriosis atípicas y abscesos piógenos. El diagnóstico precoz seguido del tratamiento combinado (QT+TARGA) mejora el pronóstico de esta clase de pacientes.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes o de los sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.