La secuencia de Pierre Robin es una tríada caracterizada por micrognatia, glosoptosis y obstrucción respiratoria alta con o sin paladar hendido. La mayoría de los pacientes responden al tratamiento postural, aunque en ocasiones extremas hay que realizar traqueotomía. En la actualidad la distracción mandibular es la alternativa eficaz de tratamiento que elonga la mandíbula y resuelve la obstrucción respiratoria. La elección del vector de distracción es importante en los cambios de dimensión de la vía aérea.
Pacientes y métodosEl objetivo del estudio es evaluar los cambios producidos en las dimensiones de la vía aérea superior en 8 niños, con secuencia de Pierre Robin, tratados con distracción mandibular dependiendo del vector de distracción planificado. Para ello realizamos una radiografía lateral de cráneo pre y posdistracción, trazamos una línea que une el plano mandibular con la base de la lengua hasta la pared posterior de la faringe y medimos los milímetros de separación entre ambas estructuras.
Resultados y conclusionesAnalizando los resultados obtenidos, el vector de distracción horizontal en primer lugar y en segundo lugar el oblicuo son de elección por su repercusión positiva en la vía aérea.
The Pierre Robin syndrome, or sequence, is a triad characterized by micrognathia, glossoptosis and upper respiratory obstruction, with or without cleft palate. Most patients respond to postural treatment, although tracheotomy is necessary on extreme occasions. Mandibular distraction is currently an effective therapeutic alternative that elongates the jaw and resolves the respiratory obstruction. The choice of vector for distraction is essential for modifying the dimensions of the airways.
Patients and methodsThe objective of this study is to evaluate the changes produced in the dimensions of the upper airways in eight children with Pierre Robin sequence, treated with mandibular distraction, depending on the vector of distraction planned. To this end, a lateral cranial X-ray was performed pre- and post-distraction, tracing a line from the mandibular plane to the base of the tongue and as far as the posterior pharyngeal wall, measuring the milimeters of separation between the two structures.
Results and conclusionsThe results showed that the horizontal distraction vector, in the first place, and the oblique vector in the second place, would be the procedures of choice in view of their positive effects on the airways.
La secuencia de Pierre Robin es una tríada caracterizada por micrognatia, glosoptosis y alteración de la vía aérea con o sin paladar hendido1, la incidencia es de 1:8.500 a 1:30.000 nacidos vivos2. Es frecuente en miembros de la misma familia. El 25% de los pacientes con secuencia de Pierre Robin pueden presentar alteraciones de deglución y de la respiración3.
En la secuencia de Pierre Robin la alteración mandibular parece ser la afectación inicial, esta se ve alterada durante el desarrollo embrionario entre la 7.a y la 11.a semanas. La posición hacia atrás de la mandíbula mantiene la lengua en una posición más elevada, lo cual impide la fusión de las placas palatinas, dando lugar a una fisura en el paladar. También la micrognatia mandibular puede provocar la caída de lengua (glosoptosis) hacia la faringe, dando lugar a una obstrucción de la vía aérea4,5, cuya manifestación clínica oscila desde una mínima dificultad respiratoria posicional hasta distrés respiratorio extremo con cianosis.
La secuencia de Pierre Robin se desarrolla de forma aislada, pero en algunas ocasiones puede estar asociada a distintos síndromes, entre los cuales los más comunes son Stickler (44%), velocardiofacial (7%), microsomía craneofacial (3%) y Treacher-Collins (5%)6,7.
La vía aérea superior en el recién nacido es más pequeña y anatómicamente diferente a la del adulto. La lengua es relativamente más grande, ocupando completamente la cavidad oral y orofaríngea. Los neonatos tienen narinas estrechas y respiran obligadamente por la nariz, ya que la epiglotis se encuentra en una posición alta, muy cerca del paladar blando dificultando la respiración oral; también en el recién nacido, la lengua se encuentra a nivel de la C3-4 mientras que en adultos está entre la C4-58. En pacientes con secuencia de Pierre Robin al presentar un tamaño mandibular más pequeño la lengua se sitúa en una posición más posterior, haciendo que el tamaño faríngeo sea aún más pequeño.
En la secuencia de Pierre Robin existen varios mecanismos funcionales que hacen que se produzca la obstrucción de la vía aérea9: 1) desplazamiento posterior de la lengua, 2) en esta posición comprime el paladar blando haciendo que este se acerque a la pared posterior de la faringe impidiendo el paso del aire, 3) desplazamiento de las paredes laterales de la faringe y 4) la faringe se contrae en forma de esfínter.
La obstrucción de la vía aérea puede dar lugar a hipoxia, hipercapnia, acidosis, problemas en el desarrollo, somnolencia diaria, falta de ganancia de peso, malnutrición, y si esto no es tratado conduce a agotamiento, fallo cardiaco y, finalmente, muerte.
El tratamiento de la secuencia de Pierre Robin puede ser desde una terapia conservadora hasta un tratamiento quirúrgico. La mayoría de estos niños pueden mejorar colocándolos en una posición de decúbito prono hasta que exista un adecuado crecimiento de la mandíbula que posicione la lengua más anterior dejando libre la vía aérea10. En aquellos pacientes con hipoplasia mandibular severa y crisis obstructivas hay que realizar tratamiento quirúrgico como glosopexia, traqueotomía o distracción ósea de la mandíbula11,12. El tratamiento con traqueotomía a largo plazo se asocia a una alta morbilidad e incluso mortalidad; también, lógicamente, se produce una alteración en el aprendizaje del lenguaje y en la integración social13.
Fue McCarthy el primero en utilizar la distracción mandibular osteogénica para elongar la mandíbula, avanzar la base de la lengua con agrandamiento del espacio retrofaríngeo y mejorar la obstrucción de la vía aérea14.
La distracción osteogénica tiene muchas ventajas sobre las osteotomías tradicionales de avance mandibular. Podemos realizar avances de 20mm o más sin necesidad de injertos óseos15,16. Hay consenso en que la distracción ósea es superior a otras técnicas porque es un proceso biológico gradual, con efecto positivo sobre músculos, nervios y tejidos blandos. El hueso generado es de calidad y se puede modelar, y en definitiva, es una técnica de rehabilitación en malformaciones craneofaciales severas que podemos utilizar en cualquier etapa de la vida.
El vector de distracción es un punto crítico para obtener éxito en la distracción mandibular. Del vector de distracción va a depender el lugar de la osteotomía, sin embargo deben ser evitadas algunas estructuras anatómicas como raíces dentarias17, el nervio dentario inferior y el nervio lingual así como los gérmenes. Del mismo modo, dependiendo del vector planificado podemos obtener cambios significativos en la dimensión de la vía aérea.
Material y métodosEn este estudio hemos revisado a 8 pacientes pediátricos con diagnóstico de apnea obstructiva severa, y potencialmente mortal, secundaria a micrognatia, que fueron sometidos a distracción mandibular después del fracaso de tratamientos tradicionales incluyendo posición en decúbito prono, intubación nasofaríngea y en el caso de una niña prematura con síndrome de Treacher-Collins a la que hubo que realizar una traqueotomía de urgencias.
Los datos de los pacientes se recogen en la tabla 1.
Datos de los pacientes
| Paciente | Edad (mes) | Sexo | Síndrome asociado | Avance mandibular (mm) | Complicaciones | Cambios oclusales |
|---|---|---|---|---|---|---|
| 1 | 3,5 | H | Cornelia de Lange | 15 | Ninguna | Mordida abierta leve |
| 2 | 16 | V | Treacher-Collins | 20 | Extrusión de un pin | Mordida abierta leve |
| 3 | 4 | V | Polimalformativo+Pierre Robin | 18 | Extrusión de un pin | No cambio |
| 4 | 4,5 | V | Polimalformativo+Pierre Robin | 20 | Extrusión de un pin | Mordida abierta leve |
| 5 | 3 | H | Treacher-Collins | 22 | Ninguna | No cambio |
| 6 | 32 | V | Ninguno | 20 | Ninguna | Mordida abierta moderada |
| 7 | 3,5 | H | De Moebius | 21 | Ninguna | Mordida abierta severa |
| 8 | 18 | V | Ninguno | 8 | Extrusión prematura de pines | No cambio |
Todos los pacientes presentaban una secuencia de Pierre Robin, 6 de ellos eran sindrómicos y 5 estaban asociados a fisura palatina. Se detectó dificultad severa para la alimentación, que obligó en 4 casos a realizar gastrostomía, en 2 alimentación por sonda nasogástrica y en otros 2 casos la alimentación era con consistencia de papilla. A pesar de que un paciente tenía más de 18 meses y el otro más de 2,5 años, a estos 2 últimos pacientes se les realizó distracción mandibular por dificultad severa para la deglución en ausencia de clínica obstructiva.
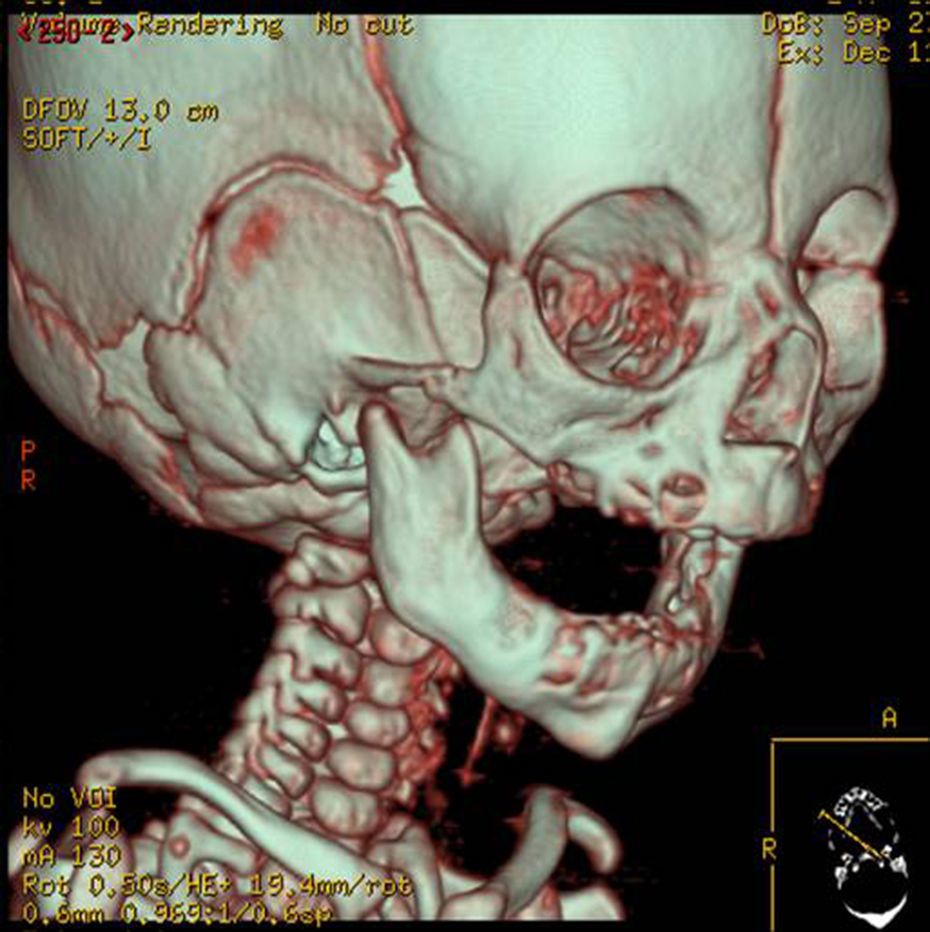
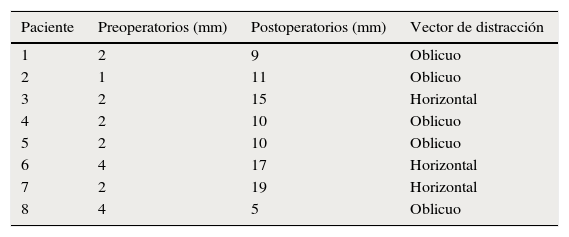
En la exploración clínica diagnosticamos la hipoplasia mandibular severa. La gravedad de la insuficiencia respiratoria se evidenció mediante la monitorización de la saturación de oxígeno que fue aproximadamente del 40% en decúbito prono. Se evaluó también la articulación temporomandibular (muchos pacientes micrognáticos presentan limitaciones de grado variable de la apertura bucal, relacionadas directamente con alteraciones morfológicas del cóndilo, factores mecánicos secundarios a la poca longitud del cuerpo mandibular o a algún grado de anquilosis de tipo extraarticular). En todos los casos encontramos una apertura oral limitada por la escasa longitud del cuerpo y rama mandibular. Dentro de los estudios diagnósticos complementarios se realizó una polisomnografía que fue patológica, radiografía lateral de cráneo donde se midió la distancia de la base de la lengua a la pared faríngea posterior, y una TAC 2 y 3D (fig. 1) que evidenció la severidad de la hipoplasia. También se realizó por parte de ORL una exploración fibroscópica para descartar que la causa obstructiva fuera glótica o supraglótica. Se tomaron fotos clínicas para documentar los casos.
El objetivo de nuestro estudio fue valorar los cambios en la dimensión de la vía aérea después del avance mandibular en los pacientes con apnea obstructiva secundaria a micrognatia y tratados con distracción mandibular. Hemos relacionado dichos cambios con el vector de distracción que se planificó en cada caso. Para ello realizamos una radiografía lateral de cráneo pre y posdistracción, trazamos una línea que une el plano mandibular con la base de la lengua hasta la pared posterior de la faringe y medimos los milímetros de separación entre ambas estructuras.
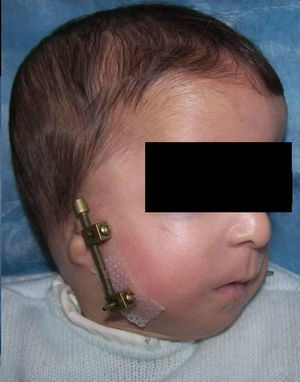
Técnica quirúrgicaEn los 8 casos se realizó distracción mandibular bilateral mediante el distractor externo unidireccional de Molina (Molina Uni-diret. Distractor: KLS Martin Group), como fue descrita la técnica por Fernando Molina y Ortiz Monasterio18.
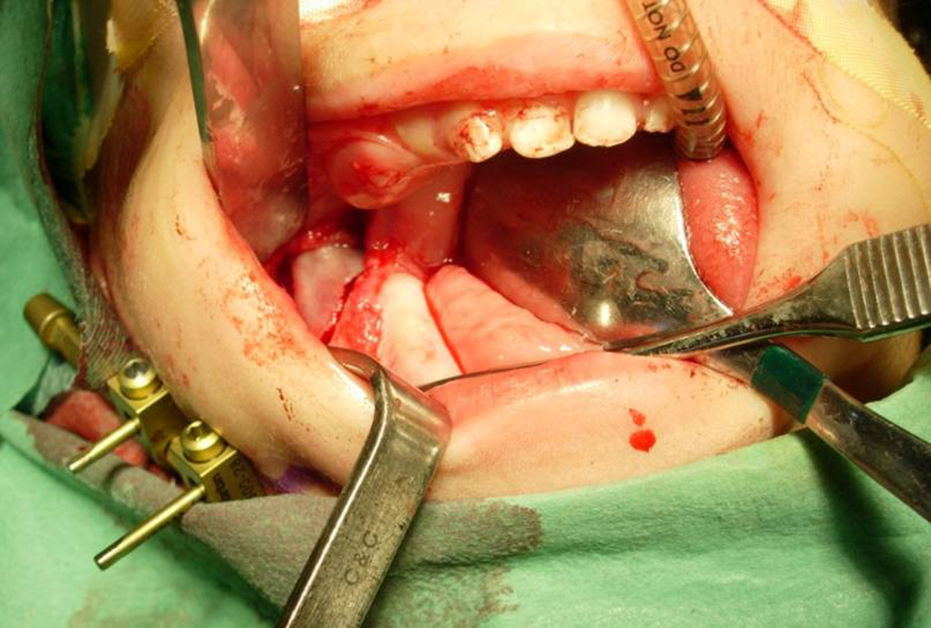
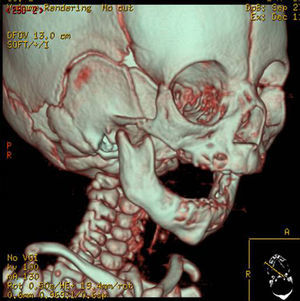
Bajo anestesia general, se realiza, mediante abordaje intraoral, una incisión en la mucosa de la línea oblicua en el área retromolar de aproximadamente 1,5cm a fin de exponer el ángulo mandibular y la porción inicial de la rama ascendente. La disección debe ser limitada para no lesionar la vascularización de la mandíbula ya hipoplásica. Se marca con lápiz el sitio de la osteotomía, así como el lugar donde se van a insertar los pines del distractor. Este momento es importante, ya que el sitio de inserción de los clavos va a determinar el vector de distracción y su localización debe evitar dañar el nervio mandibular y también los gérmenes dentarios.
En los primeros casos utilizamos para la osteotomía una fresa de fisura, en los últimos un bisturí piezoeléctrico. Se inicia en el área retromolar, seccionando primero los contrafuertes lateral y medial. Luego se extiende en toda la superficie lateral del ángulo mandibular en su porción más basal donde el hueso es más duro y de mayor espesor. Cuando toda la corticotomía externa está hecha y se muestra el hueso esponjoso sangrante, el corte óseo se detiene. Se preserva unos milímetros de cortical interna, área que protege tanto al nervio como a la arteria mandibular.
El vector de distracción planificado fue el oblicuo en 5 casos y el horizontal en 3 casos.
Todo ello se realiza bilateralmente, insertando, por último, percutáneamente 2 pines, uno a cada lado de la osteotomía. Estos son siempre bicorticales, controlando mediante palpación digital que perforan la cortical lingual. Deben quedar muy estables para evitar una complicación relativamente frecuente como es la pérdida de los clavos durante el proceso de distracción. La distancia de inserción de estos a la osteotomía debe ser un mínimo de 3 a 5mm. Para minimizar las cicatrices debemos coger un pliegue de piel antes de introducir el segundo clavo para disminuir la tensión cutánea
Los pines deben ser paralelos entre sí para facilitar la introducción y fijación del distractor. El distractor se activa intraoperatoriamente 3-4mm comprobando que no existe ningún puente de cortical que impida la elongación mandibular. Después se desactivan hasta que comience el periodo activo de distracción. Se cierra la incisión con sutura reabsorbible (fig. 2).
El postoperatorio inmediato es seguido en una unidad de cuidados intensivos pediátricos.
El periodo de latencia es de 2 a 3 días y se inicia la distracción a ritmo de 1mm/día; 0,5mm/12h, e inmediatamente se produce un avance sagital de la mandíbula y de la base de la lengua. El periodo de contención fue de 4 semanas a los menores de 6 meses y 6 semanas a los mayores de 6 meses.
Los distractores se retiran fácilmente y para ello los pacientes no necesitan ingreso hospitalario.
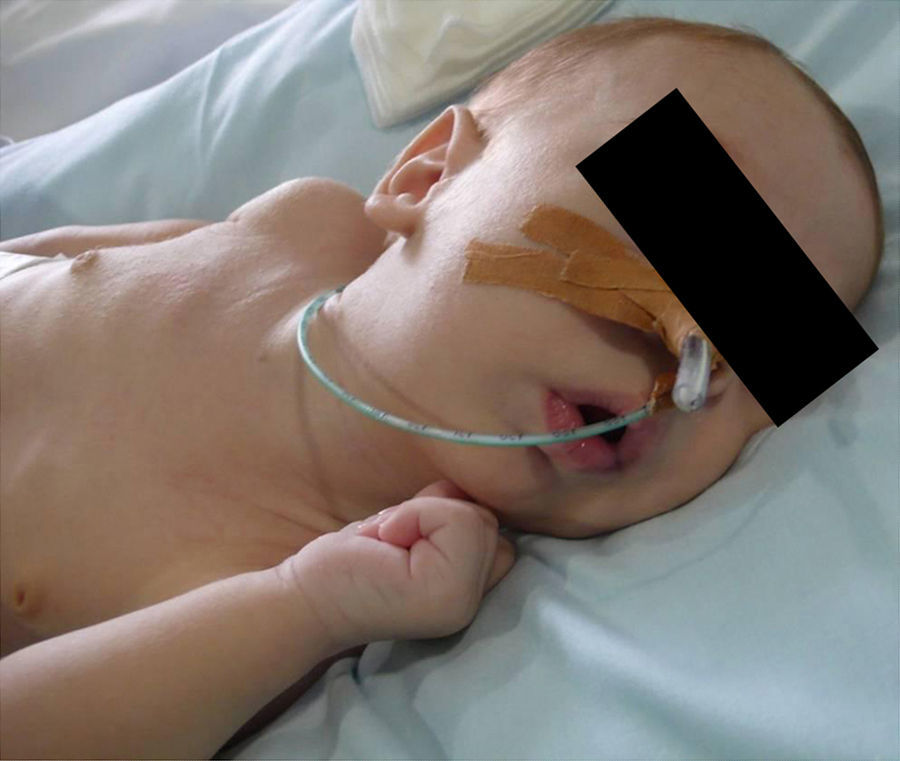
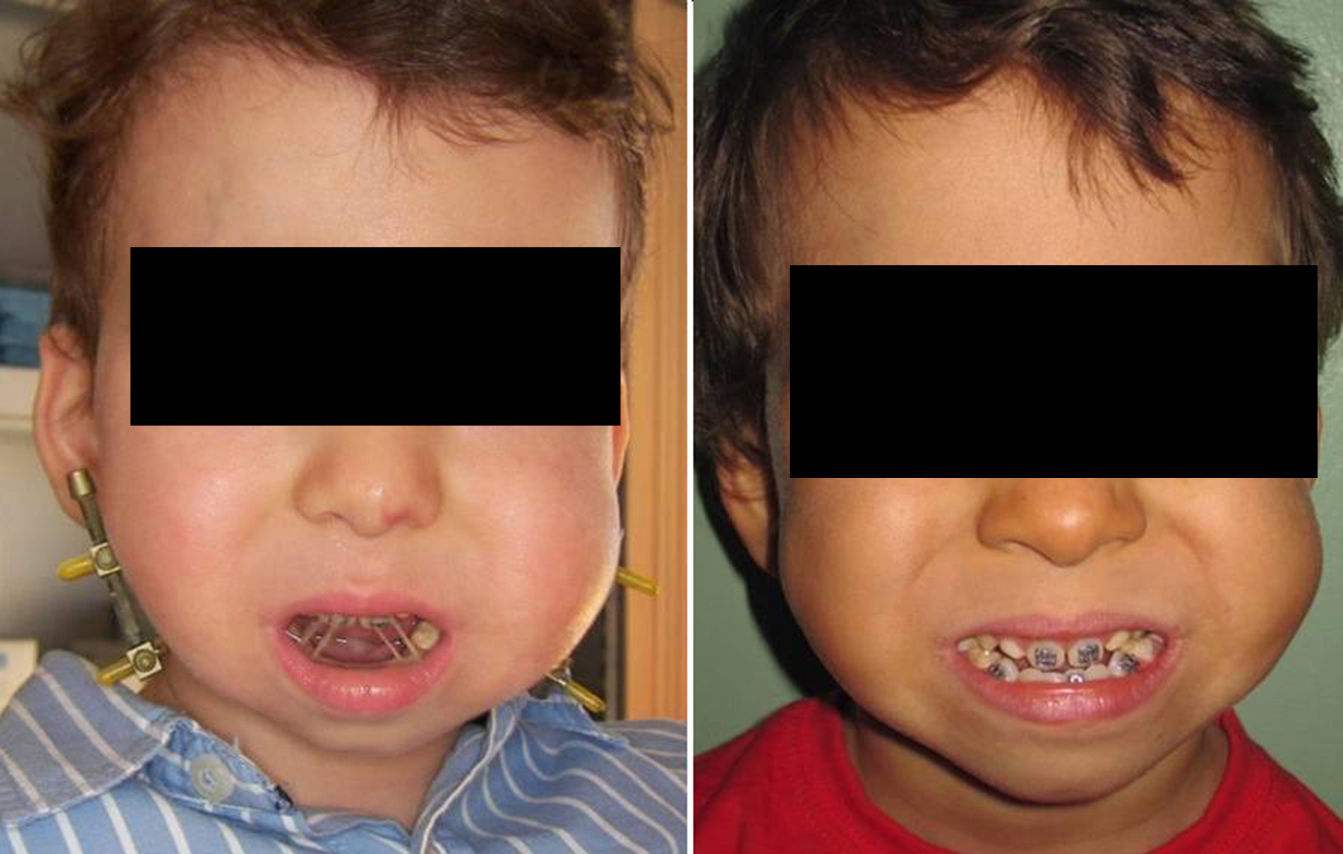
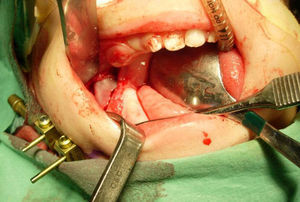
ResultadosLa mayoría de los pacientes precisaron, desde su nacimiento, ingresos prolongados en la unidad de cuidados intensivos neonatales hasta que fueron tratados con distracción mandibular, debido a los niveles bajos de la saturación de oxígeno y situación clínica lábil. El crecimiento y la ganancia ponderal fueron escasos. En 2 casos se produjo desnutrición severa por imposibilidad para la deglución. A 4 de ellos se les realizó gastrostomía en el periodo neonatal (fig. 3).
La inducción anestésica y la intubación fueron realizadas mediante fibroscopia y por un anestesista experto en pacientes pediátricos y en manejo del fibroscopio en pacientes con criterios predictivos de vía aérea difícil. Hubo un paciente al que después de varios intentos de intubación no se consiguió intubarlo, posponiéndose la cirugía para una semana más tarde.
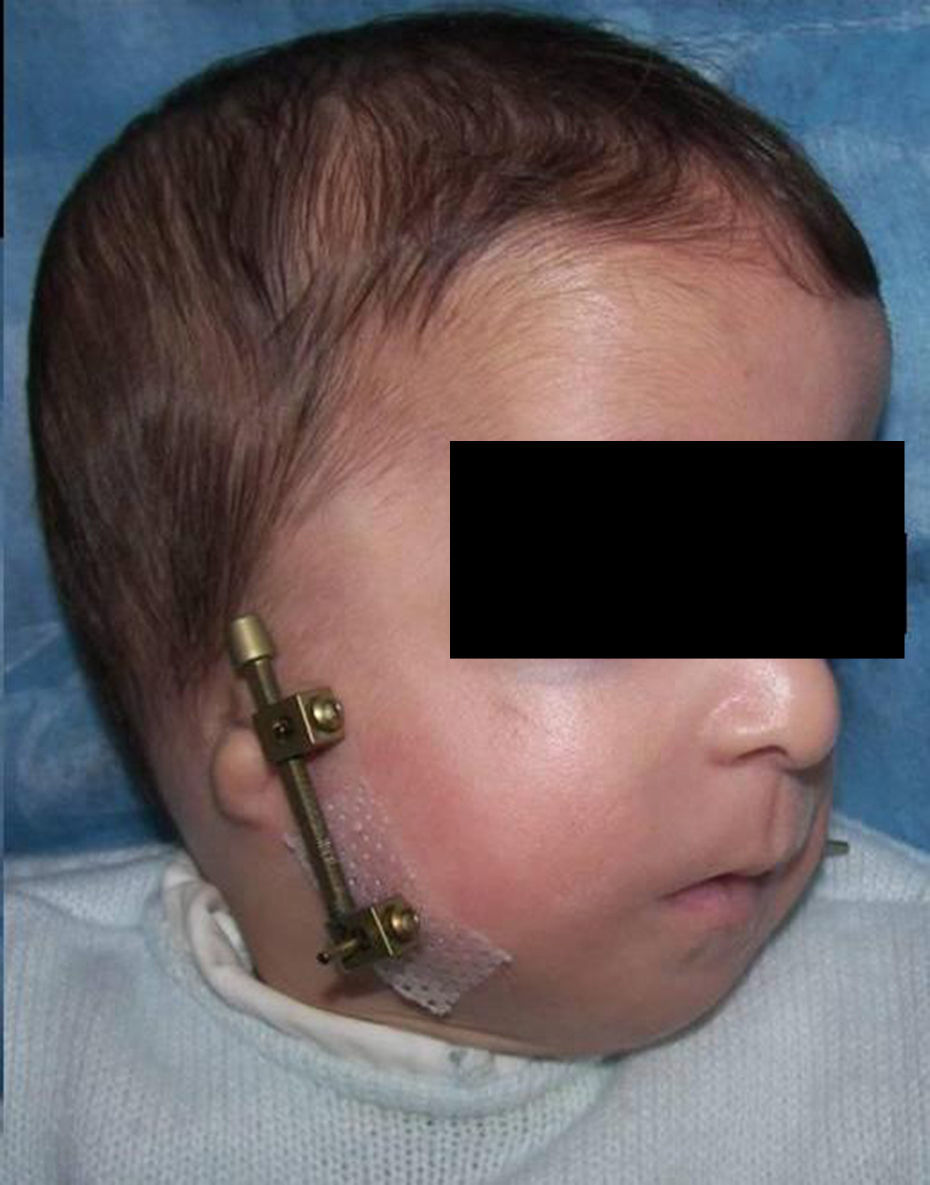
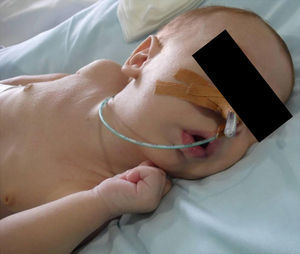
En el postoperatorio se les dejó un tubo endotraqueal que se retiró una vez desaparecieron los edemas posquirúrgicos y pasados entre 4-6 días del comienzo de la distracción, ya que la elongación mandibular conseguida y su repercusión positiva en la vía aérea hizo que se fueran normalizando los niveles de saturación de oxígeno. En la paciente con síndrome de Treacher-Collin previamente traqueostomizada se mantuvo la cánula hasta pasadas 2 semanas del inicio de la distracción (fig. 4).
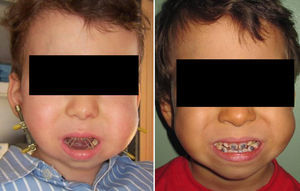
La distracción mandibular se comenzó 3 días después de la inserción de los distractores a un ritmo de 1mm/día; 0,5/12h. El rango de elongación conseguido fue 15-22mm. En todos los casos se hizo sobrecorrección. En 3 casos no hubo cambios oclusales, en 3 casos se produjo una mordida abierta anterior leve que se cerró espontáneamente después del periodo de contención, una vez retirados los distractores; en un caso la mordida abierta fue moderada, y como el paciente estaba en fase de dentición decidua se le colocaron brackets y mediante ligaduras elásticas se cerró la mordida (fig. 5). Una paciente con síndrome de Moebius hizo una mordida abierta anterior severa; se recomendó a los padres la utilización de un gran chupete para que el reflejo de succión y el intento de mantener el chupete en la boca hicieran que la musculatura perioral ejerciera de fuerza contraria al vector de translación de la mandíbula y así favorecer el cierre de la mordida, también por su gran tono muscular se le prescribió diazepam a dosis pediátricas. En el caso del paciente de 18 meses no se consiguió el avance deseado, pues tras abrir el dispositivo 8mm a un ritmo de 0,5mm/12h dejó de funcionar, es decir aunque se activaba no se producía más elongación ósea. Esta situación nos llevó a pensar que la osteotomía fue incompleta y/o que los pines estaban flojos dentro del hueso y aunque se mantenían en su sitio no lo elongaban; a las 5 semanas se fueron extruyendo espontáneamente. El vector de distracción oblicuo programado tampoco se logró y por tanto no conseguimos mejorar al paciente de forma importante.
Izquierda: Paciente con mordida abierta anterior tras distracción ósea al que se han colocado brackets y ligaduras elásticas. Derecha: El mismo paciente que la figura 5 con la mordida cerrada.
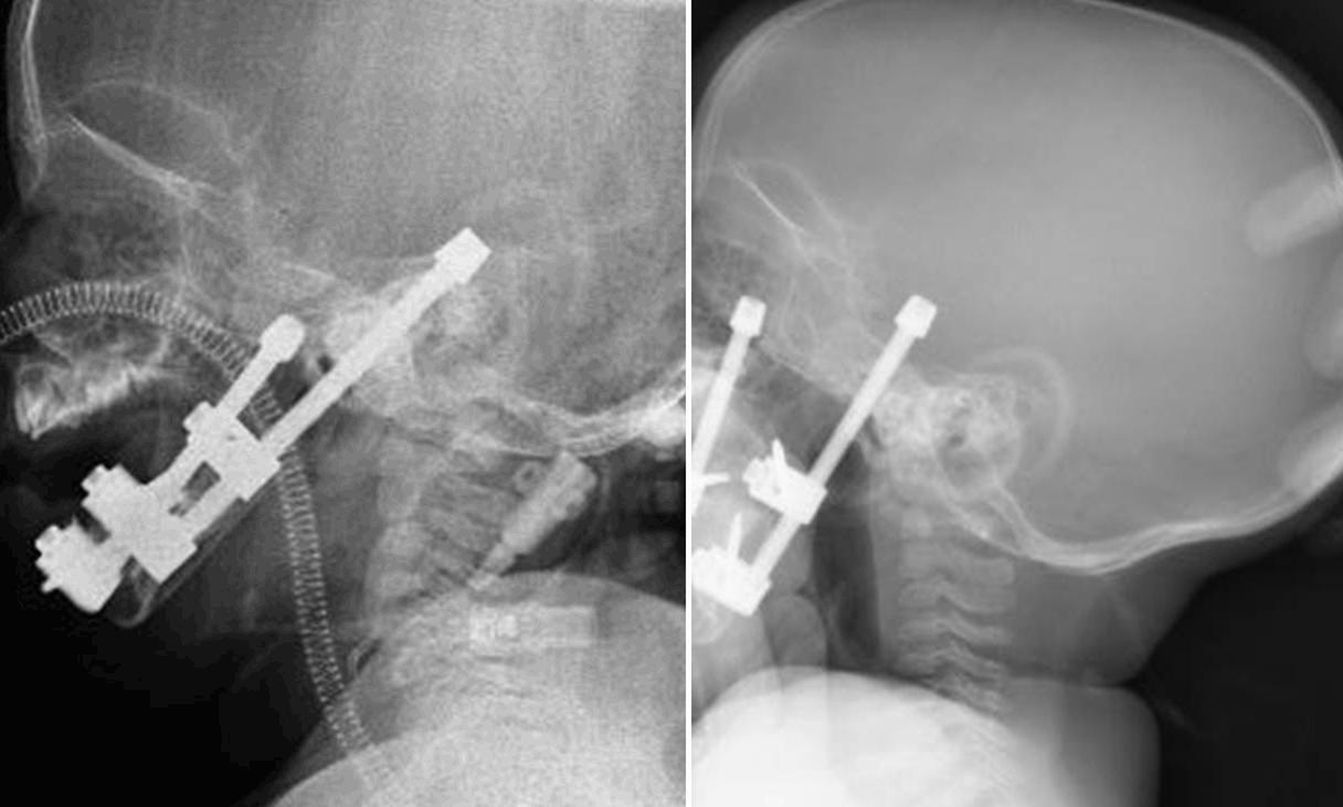
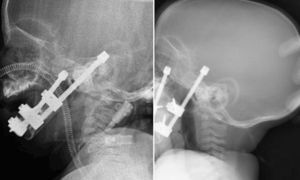
Conforme avanzaba la distracción ósea, el estado clínico de los niños fue mejorando llamativamente, los niveles de saturación de oxígeno se normalizaron y comenzaron a deglutir, con la consiguiente ganancia ponderal. A los 8 días del comienzo de la distracción ósea se les hizo una radiografía lateral de cráneo para control de la vía aérea, evidenciándose una columna aérea llamativamente distinta a la inicial (fig. 6). Al terminar la distracción se volvió a realizar nueva radiografía lateral de cráneo y se midió de nuevo la vía aérea entre la base de la lengua y la pared faríngea posterior (tabla 2).
Distancia de la pared faríngea posterior a la base de la lengua medida en radiografía lateral de cráneo y vector de distracción
| Paciente | Preoperatorios (mm) | Postoperatorios (mm) | Vector de distracción |
|---|---|---|---|
| 1 | 2 | 9 | Oblicuo |
| 2 | 1 | 11 | Oblicuo |
| 3 | 2 | 15 | Horizontal |
| 4 | 2 | 10 | Oblicuo |
| 5 | 2 | 10 | Oblicuo |
| 6 | 4 | 17 | Horizontal |
| 7 | 2 | 19 | Horizontal |
| 8 | 4 | 5 | Oblicuo |
Cuatro de los 8 pacientes necesitaron fisioterapia para rehabilitar la musculatura masticatoria, perioral y los reflejos de succión y deglución.
En 3 pacientes se extruyó uno de los pines, en 2 de ellos ocurrió en la 4.a semana del periodo de contención y no se consideró reponerlos. En otro caso se extruyó en el periodo activo de distracción ósea y se volvió a reinsertar una semana más tarde; en este tiempo hubo recidiva y la distracción se hizo solamente en el lado donde se había perdido el clavo hasta conseguir simetría. En el caso en el que el dispositivo dejó de funcionar se fueron perdiendo uno a uno a partir de las 4 semanas.
No se evidenció lesión del nervio alveolar inferior.
Las complicaciones de tipo infeccioso fueron escasas, presencia de costra cutánea, secreción serosa en la piel alrededor de los pines que fueron tratadas con pinceladas con clorhexidina.
La cicatriz cutánea fue aceptable y en la mayoría de los pacientes se ha ido borrando con masajes y con gel de silicona.
A los pacientes que presentaban fisura palatina asociada a la secuencia de Pierre-Robin, que fueron 5, se les realizó reparación de la fisura palatina mediante veloplastia intravelar pasados 6 meses de la distracción mandibular, sin ninguna complicación.
DiscusiónDurante muchos años, pacientes con apnea obstructiva secundaria a micrognatia que no respondían a tratamiento postural fueron traqueotomizados. La traqueotomía fue el «gold standard» de tratamiento hasta los años 90. Está asociada a una alta morbilidad como traqueomalacia, bronquitis crónica, estenosis laríngea y riesgo de muerte debido a tapones de moco o extrusión/dislocación de la cánula. También los pacientes traqueostomizados requieren cuidados de enfermería y un adiestramiento familiar que no siempre su entorno asume.
Otros procedimientos, tales como la glosopexia19, donde la lengua es desplazada anteriormente y fijada a la mandíbula o al labio con la intención de mantener permeable la vía aérea; la transfixión de la lengua con aguja de Kirschner20, situada anterior al ángulo mandibular; y la hiomandibulopexia, se pensaron para desplazar el hioides y la base de la lengua a una posición más anterior. No hay estudios que demuestren los beneficios de estas técnicas y es evidente la agresividad local y la morbilidad que conllevan.
Existen diferentes grados de severidad de la clínica obstructiva. Muchos niños con micrognatia tienen un flujo de aire bajo pero no les impide llevar una vida relativamente normal; sin embargo, cuando presentan problemas como infecciones de las vías respiratorias superiores pueden desarrollar obstrucción respiratoria y requerir intubación endotraqueal. En algunas ocasiones estas obstrucciones de la vía aérea alta en forma prolongada pueden conducir a hipoxia, hipercapnia, cor pulmonar e hipertensión pulmonar. También presentan curvas de crecimiento planas o insuficientes, asociadas frecuentemente a desnutrición y hospitalizaciones largas y con reingresos; por tanto, problemas psicosociales y familiares. Todo ello alcanza una mayor gravedad en los casos sindrómicos.
El alargamiento gradual de la mandíbula mediante distracción ósea es una técnica que permite aumentar las dimensiones de la mandíbula a expensas del hueso local. No hay que realizar injertos óseos, permitiendo simultáneamente una elongación gradual de los tejidos blandos, musculatura, vasos, nervios, piel, dejando la base de la lengua en una posición más anterior y aumentando las dimensiones de la vía aérea retrofaríngea.
Avanzar la base de lengua con distracción ósea es un reto. La toma de decisión quirúrgica en un niño es un acto de gran responsabilidad. Existen una serie de cuestiones claves que nos planteamos antes de decidir hacer distracción ósea. Sabemos que los niños con micrognatia mejoran con el crecimiento natural de la mandíbula, pero ¿es posible predecir qué niños mejoraran espontáneamente y cuánto tiempo tardarán en hacerlo?, ¿solamente el tamaño mandibular predice la necesidad de intervención quirúrgica?, ¿cuál es el momento oportuno para realizarla?, ¿existe un algoritmo diagnóstico para toma de decisiones? Dauria y Marsh21 intentan dar respuesta a algunas de estas cuestiones. Recientemente Ow y Cheung22 analizaron la viabilidad de la osteogénesis por distracción en el tratamiento de los problemas de las vías respiratorias mediante un amplio metaanálisis. Todo ello justifica la realización de distracción mandibular en neonatos cuando existen problemas severos de la vía aérea.
Los criterios que hemos seguido para la toma de decisión quirúrgica están sustentados en los resultados obtenidos con la evaluación funcional y anatómica de la vía aérea. Creemos, junto con otros autores23, que la polisomnografía es de gran ayuda en la toma de decisiones. Indicamos hacer distracción mandibular cuando las pausas de apnea duran más de 10s, el índice de apnea/hipopnea es mayor de 20 y las desaturaciones están por debajo del 85%, junto a la imposibilidad para la alimentación y la presentación de curvas de crecimiento planas o insuficientes. La TAC 3D pone de manifiesto las características morfológicas de la mandíbula hipoplásica y, al igual que Shen et al.24, nos parece interesante la evaluación de otro parámetro que es la medición de la vía aérea a nivel del espacio retrofaríngeo; así, indicamos hacer distracción mandibular cuando la distancia de la base de la lengua a la pared faríngea posterior es de 2mm o menos medida en un radiografía lateral de cráneo.
Un aspecto importante a considerar es el vector de distracción. En todos los pacientes queremos obtener una elongación del cuerpo mandibular simétrica en ambos lados y dirigida en sentido sagital paralelo al plano oclusal. El efecto de la distracción está en relación directa entre el vector y la osteotomía, considerando su ubicación y dirección; la posición de los pines determina el vector de distracción y la osteotomía se hará perpendicular al vector. Por esta razón, la localización de la osteotomía varía de acuerdo con la severidad y la localización de la hipoplasia. La planificación de un vector horizontal tiene como resultado aumentar la dimensión anteroposterior del cuerpo mandibular con incremento sagital de la proyección de la sínfisis; con este vector, hay que resaltar la tendencia de la mandíbula para rotar en sentido horario, produciéndose, en ocasiones una mordida abierta anterior25. También la musculatura suprahioidea desempeña un papel importante en este efecto no deseado. Pero hay que destacar el efecto positivo sobre las dimensiones de la vía aérea a nivel del espacio retrofaríngeo cuando se utiliza un vector de distracción horizontal.
Hay que conocer la utilidad del vector de distracción oblicuo cuando planificamos el tratamiento de la apnea obstructiva; tiene como resultado un aumento en las dimensiones tanto de la rama como del cuerpo mandibular y menos cambios oclusales.
En los casos analizados, vemos que cuando planificamos un vector horizontal puro obtenemos una vía aérea de mayores dimensiones que cuando el vector elegido es el oblicuo. Sin embargo, con el primero los cambios oclusales producidos son más graves.
Creemos que, independientemente de la localización de la hipoplasia, en rama vs. en cuerpo, el vector de distracción seleccionado será horizontal vs. oblicuo en función de la gravedad de la clínica obstructiva. No obstante, a pesar de una cuidadosa planificación, no se logra el vector ideal, debido al problema técnico que suponen las pequeñas dimensiones de la mandíbula en los niños.
Respecto a la medición lineal que hemos realizado, en una radiografía lateral de cráneo, entre un punto en el contorno posterior de la lengua y otro punto en la pared posterior de la faringe, sobre la prolongación del plano mandibular (Me-Go), solo es una ayuda diagnóstica que nos da idea de la dimensión de este espacio, pero se trata solamente de una imagen bidimensional y estática que no incluye la función dinámica de la vía aérea.
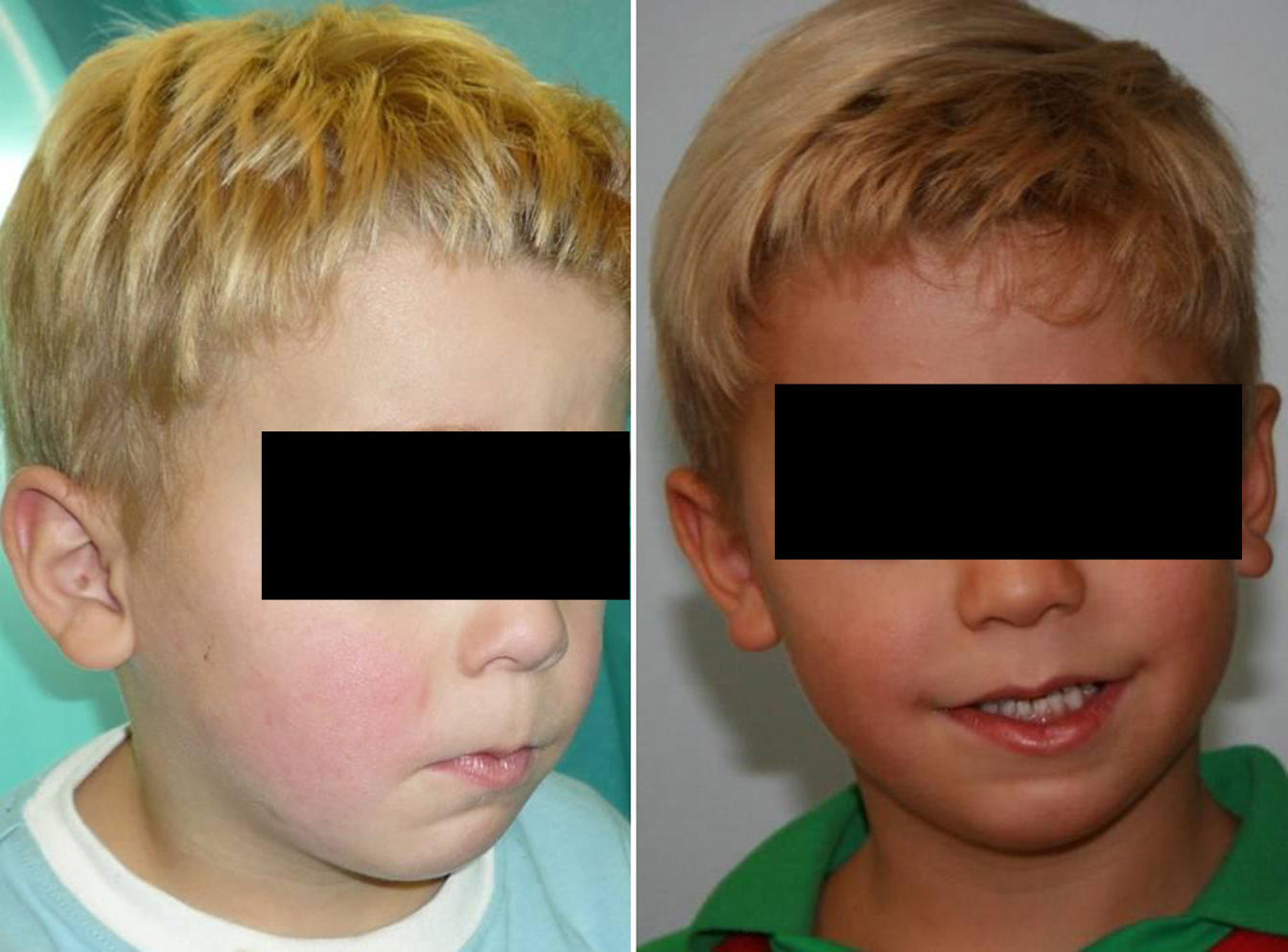
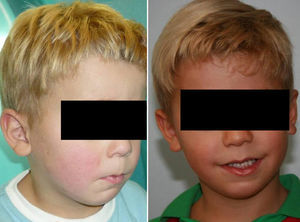
Los resultados estéticos fueron excelentes (figs. 7 y 8) con una importante proyección anterior del mentón y una considerable expansión de los tejidos blandos del tercio inferior de la cara y de la porción superior del cuello, marcándose el ángulo cervicomandibular.
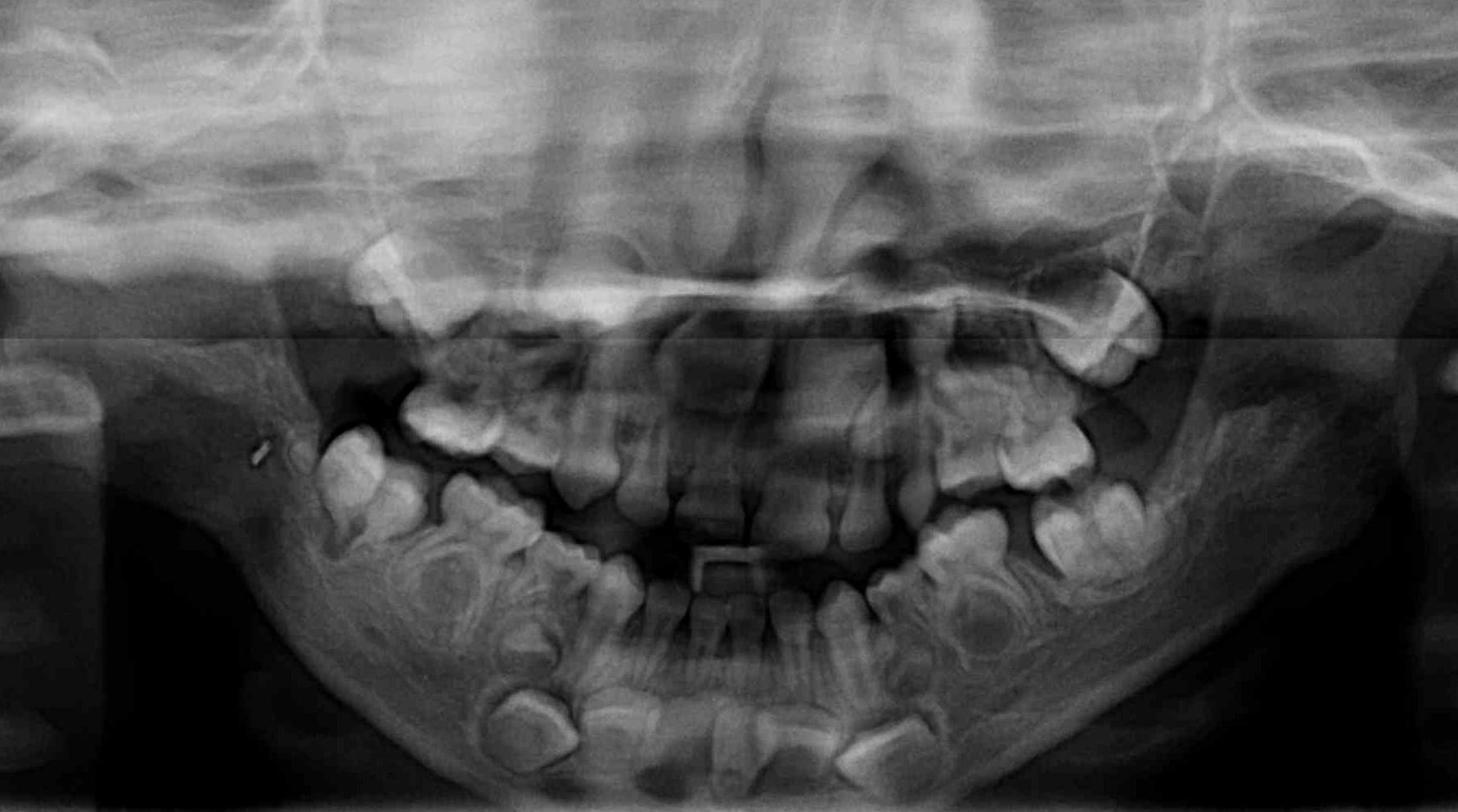
Ortopantomografía de paciente de la figura 3 con 5 años. Véase la rama y el cuerpo elongados, escotadura antegonial corregida y poca definición de los ángulos mandibulares.
A nuestros pacientes los hemos sobrecorregido para compensar la escasa información genética de crecimiento, aunque planteamos si la distracción ósea puede reconducir el crecimiento mandibular futuro, o por el contrario, la mandíbula seguirá creciendo, en cualquier caso, poco. Estamos haciendo seguimiento del crecimiento y desarrollo facial de los pacientes tratados con distracción y compararemos las dimensiones de su mandíbula con medidas estandarizadas para una edad determinada; este estudio futuro, quizá, nos dará la respuesta.
ConclusionesLa distracción mandibular es en la actualidad el «gold standard» en el tratamiento de la apnea obstructiva secundaria a micrognatia. Evita la traqueotomía y/u otros procedimientos quirúrgicos agresivos y trata la etiología de la enfermedad, mejorando la saturación de oxígeno y las alteraciones de la alimentación en pocos días. Para la toma de decisiones quirúrgicas son de ayuda exploraciones complementarias como la polisomnografía, la radiografía lateral de cráneo y la TAC 2 y 3D. El vector de distracción horizontal u oblicuo será el de elección por su repercusión positiva en las dimensiones de la vía aérea. Es un procedimiento cuyos resultados son planificables y reproducibles, con complicaciones a corto plazo mínimas.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún tipo de conflicto de intereses.