La bacteriemia es una de las principales causas de morbimortalidad en el paciente con cáncer. El objetivo de este estudio es evaluar la utilidad de la procalcitonina como marcador predictor de bacteriemia en pacientes oncológicos y oncohematológicos que acudieron al Servicio de Urgencias de nuestro hospital.
Material y métodosSe incluyeron en el estudio 152 episodios de fiebre en 134 pacientes adultos oncológicos. Al ingreso en el Servicio de Urgencias una muestra de sangre fue extraída para la medida de proteína C reactiva (PCR) y procalcitonina (PCT). Los episodios febriles se clasificaron en dos grupos en función de los resultados del hemocultivo: bacteriémicos (n=22) y no bacteriémicos (n=130). El rendimiento diagnóstico de los biomarcadores como predictores de bacteriemia fue calculado mediante el análisis del área bajo la curva Receiver Operating Characteristic.
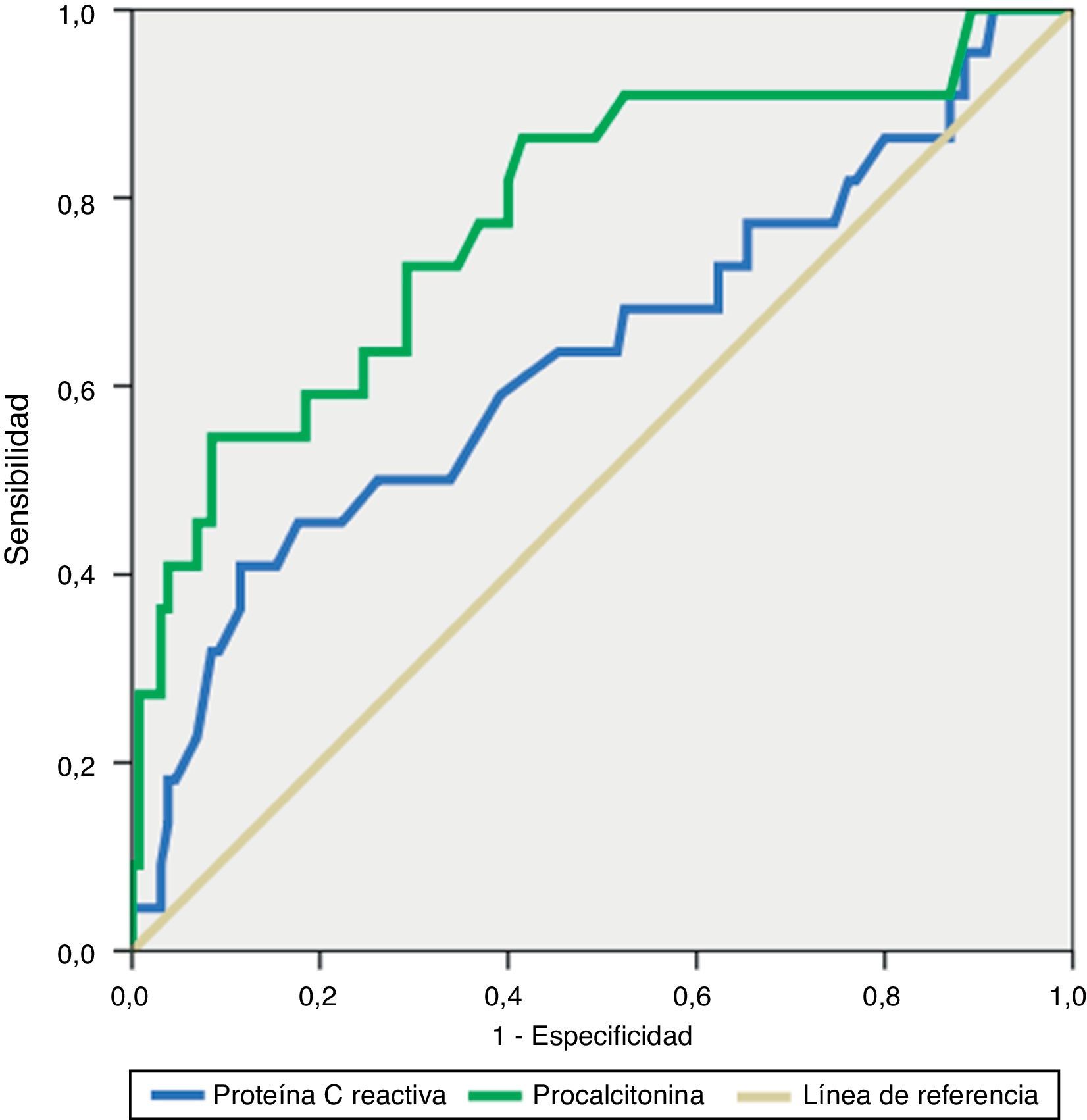
ResultadosLas concentraciones de PCT y PCR fueron significativamente más altas en los episodios febriles con bacteriemia que en los no bacteriémicos. La PCT presentó un rendimiento diagnóstico más alto que la PCR como predictor de bacteriemia (área bajo la curva Receiver Operating Characteristic: PCT 0,781 (IC 95%: 0,667-0,895) vs. PCR: 0,632 (IC95%: 0,493-0,771); p=0,02). Un punto de corte de 0,20ng/mL presentó un valor predictivo negativo de 95,8% para descartar bacteriemia.
ConclusiónEn el Servicio de Urgencias, la medida de PCT en pacientes oncológicos con fiebre es una herramienta útil para descartar bacteriemia y puede contribuir a la toma inicial de decisiones terapéuticas y a racionalizar la solicitud del hemocultivo.
Bacteraemia is one of the most important causes of morbidity and mortality in cancer patients. The aim of this study was to evaluate the usefulness of procalcitonin for predicting bacteraemia in febrile oncology and oncohaematology patients admitted to the Emergency Department of our hospital.
Material and methodsThe study included a total of 152 febrile episodes in 134 adult cancer patients. A blood sample was collected on admission to the Emergency Department to measure C-reactive protein (CRP) and procalcitonin (PCT). Febrile episodes were classified into two groups according to the blood culture results: bacteraemia episodes (n=22) and non-bacteraemia episodes (n=130). Receiver Operating Characteristic curve analysis was performed for each biomarker as a predictor of bacteraemia.
ResultsPCT and CRP levels were significantly higher in the bacteraemia episodes group when compared with non-bacteraemia episodes group. PCT showed a diagnostic accuracy higher than CRP for predicting bacteraemia (AUC Receiver Operating Characteristic: PCT 0,781 (95% CI: 0,667-0,895) vs. CRP: 0,632 (95% CI: 0,493-0,771); p=0,02). A cut-off value of 0,20ng/mL was associated with a negative predictive value of 95,8% to rule-out bacteraemia.
ConclusionPCT measurement in febrile cancer patients in the Emergency Department is a useful tool to rule-out bacteraemia, and may contribute in initial therapeutic decision making and rationalise the request for blood culture.
El 10% de las asistencias en los Servicios de Urgencias (SU) hospitalarios están relacionados con procesos infecciosos1, en los que el inicio rápido de las medidas terapéuticas y la toma de decisiones inmediatas relativas a la solicitud de pruebas complementarias, incluyendo la recogida de hemocultivos, repercuten en la supervivencia de los enfermos con infección bacteriana grave2,3.
La obtención de hemocultivos, esencial para establecer el diagnóstico definitivo de bacteriemia y que junto al estudio de sensibilidad permite seleccionar el antibiótico adecuado o modificar la terapia empírica inicial, es una práctica común en la valoración inicial de los pacientes con sospecha de infección en los SU. Sin embargo, esta técnica presenta limitaciones derivadas del retraso que conlleva la obtención del resultado y su bajo rendimiento, que en pacientes atendidos en urgencias es de tan solo el 8-10%, asociado a la sobreestimación de la probabilidad de bacteriemia, a la extracción de hemocultivos en situaciones clínicas con un bajo índice de sospecha y al alto número de contaminaciones4. En este contexto, los biomarcadores de respuesta inflamatoria e infección son herramientas de gran ayuda para el clínico para orientar la sospecha inicial y de hecho una de las principales utilidades de dichos biomarcadores es la predicción de bacteriemia e indicación de obtener hemocultivos y otras pruebas microbiológicas5.
La procalcitonina (PCT) es actualmente el biomarcador de elección en la práctica clínica para el diagnóstico de bacteriemia y/o sepsis. Diversos estudios confirman su utilidad como criterio para descartar bacteriemia en distintos ámbitos6–13.
En el paciente oncológico la fiebre es un signo de aparición frecuente y en estos casos la bacteriemia y otros tipos de infección es uno de los posibles diagnósticos que debe plantearse el clínico frente a otras causas de fiebre como la administración de ciertos fármacos, la transfusión de hemoderivados o el propio tumor. Dado que la bacteriemia es un factor asociado a una elevada morbimortalidad, especialmente en el paciente neutropénico14,15, siendo mayor la mortalidad en estos pacientes en las bacteriemias causadas por bacterias Gram negativas16,17, un diagnóstico precoz es esencial para evitar retrasos en el inicio del tratamiento, contribuir al uso racional de antibióticos y simplificar el manejo terapéutico de pacientes de bajo riesgo en los que puedan utilizarse opciones como la terapia oral y el manejo ambulatorio. Dada la inespecificidad de los datos clínicos y los retrasos que conllevan los cultivos microbiológicos que permiten documentar un proceso infeccioso, la disponibilidad de biomarcadores fiables y fáciles de medir mediante técnicas automatizadas es esencial como criterio para el diagnóstico o exclusión de bacteriemia18 y puede ser una herramienta útil para aumentar la eficacia y rentabilidad de los hemocultivos19. Diversos estudios han confirmado el valor de la PCT como marcador predictor de bacteriemia en pacientes con neutropenia febril posquimioterapia, tanto en adultos20,21 como en pacientes pediátricos22,23, y en pacientes oncológicos no neutropénicos24. En estudios que incluyeron pacientes no neutropénicos los resultados son controvertidos, mientras unos confirman un alto rendimiento para el diagnóstico de bacteriemia y apoyan su utilidad25,26, otros concluyen que el rendimiento de la PCT no permite sustituir con fiabilidad suficiente a la información proporcionada por las técnicas microbiológicas clásicas27.
El objetivo de este estudio es evaluar el rendimiento diagnóstico de la PCT como marcador predictivo de bacteriemia en pacientes oncológicos y oncohematológicos que requirieron asistencia en el Servicio de Urgencias de nuestro hospital por síndrome febril.
Material y métodosDiseño y población del estudioEstudio prospectivo y consecutivo realizado en el SU del Hospital Universitario Santa Lucía en Cartagena durante un período de 7 meses (septiembre de 2013 a marzo de 2014). Se incluyeron los episodios de fiebre, definida como una única temperatura≥38,3°C o una temperatura ≥ 38°C durante más de una hora, en pacientes adultos oncológicos y oncohematológicos atendidos en el SU. Para evaluar la utilidad de los biomarcadores como predictores de bacteriemia los episodios febriles fueron divididos en dos grupos: episodios bacteriémicos, incluyendo aquellos con hemocultivo positivo y episodios no bacteriémicos, incluyendo aquellos con hemocultivos negativos tras cinco días de incubación.
Métodos de laboratorioComo parte del protocolo de atención al paciente oncológico con fiebre, en todos los pacientes se extrajeron muestras de sangre al ingreso en el Servicio de Urgencias para hemograma con recuento diferencial leucocitario y bioquímica, incluyendo la determinación de PCT y PCR. El hemograma y recuento diferencial leucocitario se realizó en un analizador SYSMEX 4000-i. La medida de PCR fue realizada mediante un ensayo inmunoturbidimétrico en un analizador Dimension Vista (Siemens Healthcare Diagnostic, Los Ángeles, CA, EE. UU.), con un límite de detección de 0,29mg/dL. La medida de PCT se realizó mediante un ensayo de electroquimioluminiscencia en un analizador Cobas e411 (Roche Diagnostic, Manheim, Germany), con un límite de detección de 0,02ng/mL, una sensibilidad funcional de 0,06ng/mL y un rango de medida lineal sin dilución de 0,02-100ng/mL.
Además en todos los pacientes, antes del inicio de la terapia antibiótica, se tomaron al menos dos muestras de sangre para cultivo, que fueron incubadas durante al menos 5 días (BD BACTEC FX® system (Becton Dickinson Microbiology Systems, Cokeysville, MD, EE. UU.). Los aislamientos se identificaron mediante un sistema Microscan (Siemens Healthcare Diagnostics, Los Ángeles, CA, EE. UU.). Para la definición de bacteriemia se utilizaron las recomendaciones de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica. La bacteriemia fue definida por la presencia de bacterias viables en sangre en uno o más hemocultivos, con excepción de los microorganismos considerados como contaminantes: estafilocococos coagulasa negativo, estreptococos del grupo viridans, Propionibacterium acnes, Corynebacterium spp. y Bacillus spp., a excepción de si los aislamientos se encontraban en 2 hemocultivos separados en el tiempo obtenidos de punciones distintas de vena periférica o de vena periférica y catéter en un paciente con un cuadro clínico compatible.
Análisis estadísticoEl análisis estadístico fue realizado con los programas EPIDAT 3.1 y SPSS, versión 20.0. Se utilizaron los test de Kolmogorov y Shapiro-Wilk tests para comprobar la normalidad de las variables continuas, que se presentan en el texto como media (desviación estándar) o mediana (amplitud intercuartil). Para la comparación de variables continuas se emplearon los test no paramétricos U de Mann-Whitney y parámetricos t de Student, según la distribución de las variables. Las variables categóricas se expresan como frecuencia absoluta y frecuencia relativa y para su comparación se utilizó el test de chi-cuadrado. El rendimiento de los biomarcadores como predictores de bacteriemia se evaluó mediante el análisis del área bajo la curva ROC (Receiver Operating Characteristics, AUC ROC) y se expresó como sensibilidad, especificidad y valores predictivos positivos y negativos. Para detectar posibles diferencias en el AUC ROC entre los biomarcadores analizados se utilizó el test de De Long. Se consideró como significativo un valor de p<0,05.
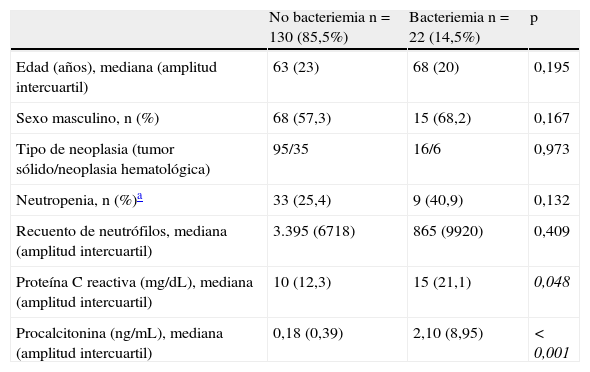
ResultadosCaracterísticas de la población de estudioLa población final estuvo formada por 152 episodios de fiebre en 134 pacientes oncológicos, cuyas características se recogen en la tabla 1. No se observaron diferencias estadísticamente significativas entre los grupos bacteriemia vs. no bacteriemia en términos de edad, sexo, recuento de neutrófilos, incidencia de neutropenia y tipo de neoplasia (tabla 2).
Características de la población
| Número total de pacientes | 134 |
| Edad (años), mediana (amplitud intercuartil) | 63 (22) |
| Sexo masculino, n (%) | 71 (53) |
| Tipo de neoplasia, n (%) | |
| Neoplasia sólida | 100 (74,6) |
| Mama | 28 (20,9) |
| Pulmón | 26 (19,4) |
| Digestivo | 22 (16,4) |
| Ginecológica | 7 (5,2) |
| Urológica | 6 (4,5) |
| Neurológica | 6 (4,5) |
| Otorrinolaringológica | 4 (3,0) |
| Mesotelioma | 1 (0,7) |
| Neoplasia hematológica | 34 (25,4) |
| Linfoma | 15 (11,2) |
| Leucemia y síndrome mielodisplásico | 12 (9,0) |
| Mieloma múltiple | 7 (5,2) |
| Número total de episodios febriles | 152 |
| Clasificación, n | |
| Bacteriemia | 22 |
| Bacterias Gram negativas | 18 |
| Escherichia coli | 11 |
| Klebsiella pneumoniae | 4 |
| Pseudomonas aeruginosa | 1 |
| Klebsiella pneumoniae/Escherichia coli | 1 |
| Serratia marcescens/Escherichia coli | 1 |
| Bacterias Gram positivas | 4 |
| Staphylococcus aureus | 2 |
| Enterococcus faecium | 1 |
| Staphylococcus epidermidis | 1 |
| No bacteriemia | 130 |
Características de los episodios febriles (n=152)
| No bacteriemia n=130 (85,5%) | Bacteriemia n=22 (14,5%) | p | |
| Edad (años), mediana (amplitud intercuartil) | 63 (23) | 68 (20) | 0,195 |
| Sexo masculino, n (%) | 68 (57,3) | 15 (68,2) | 0,167 |
| Tipo de neoplasia (tumor sólido/neoplasia hematológica) | 95/35 | 16/6 | 0,973 |
| Neutropenia, n (%)a | 33 (25,4) | 9 (40,9) | 0,132 |
| Recuento de neutrófilos, mediana (amplitud intercuartil) | 3.395 (6718) | 865 (9920) | 0,409 |
| Proteína C reactiva (mg/dL), mediana (amplitud intercuartil) | 10 (12,3) | 15 (21,1) | 0,048 |
| Procalcitonina (ng/mL), mediana (amplitud intercuartil) | 0,18 (0,39) | 2,10 (8,95) | <0,001 |
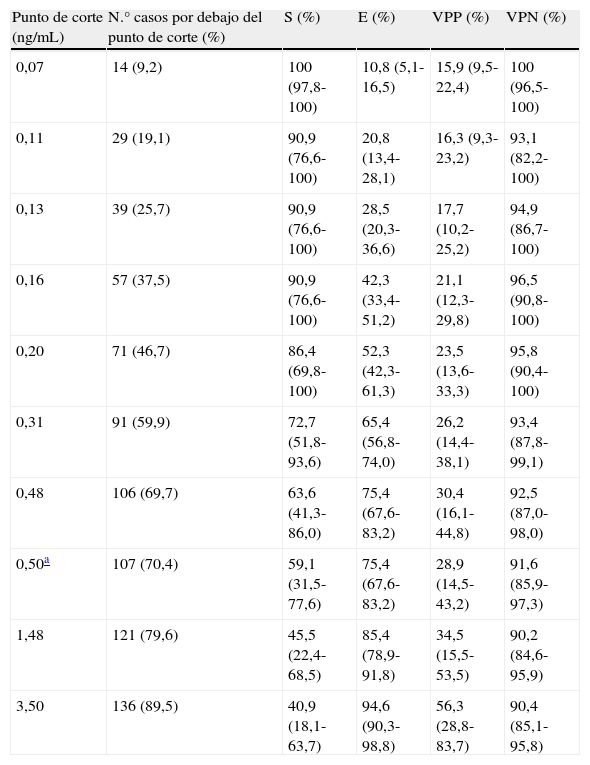
Las concentraciones de PCT y PCR fueron significativamente más altas en el grupo de pacientes con episodios bacteriémicos (tabla 2). Respecto al rendimiento diagnóstico de los biomarcadores como predictores de bacteriemia, aunque ambos presentaron un rendimiento estadísticamente significativo (AUC ROC PCT: 0,781,intervalo de confianza [IC] 95%: 0,667-0,895, p<0,001; AUC ROC PCR: 0,632 [IC95%: 0,493-0,771, p=0,048]), la PCT presentó un rendimiento significativamente más alto que el de la PCR (p=0,02) (fig. 1). En la tabla 3 se muestra el rendimiento diagnóstico de la PCT para distintos puntos de corte, correspondientes a aquellas concentraciones que separan los deciles de la distribución de la PCT. El rendimiento de la PCT se mantuvo cuando se analizó en los subgrupos de pacientes neutropénicos (n=42) (AUC ROC: 0,847 [IC95%: 0,677-1,000, p=0,002]) y no neutropénicos (n=110), (AUC ROC: 0,762 [IC95%: 0,615-0,910, p=0,02]), sin diferencia significativa entre ambas AUC ROC.
Rendimiento de la procalcitonina para predecir bacteriemia
| Punto de corte (ng/mL) | N.° casos por debajo del punto de corte (%) | S (%) | E (%) | VPP (%) | VPN (%) |
| 0,07 | 14 (9,2) | 100 (97,8-100) | 10,8 (5,1-16,5) | 15,9 (9,5-22,4) | 100 (96,5-100) |
| 0,11 | 29 (19,1) | 90,9 (76,6-100) | 20,8 (13,4-28,1) | 16,3 (9,3-23,2) | 93,1 (82,2-100) |
| 0,13 | 39 (25,7) | 90,9 (76,6-100) | 28,5 (20,3-36,6) | 17,7 (10,2-25,2) | 94,9 (86,7-100) |
| 0,16 | 57 (37,5) | 90,9 (76,6-100) | 42,3 (33,4-51,2) | 21,1 (12,3-29,8) | 96,5 (90,8-100) |
| 0,20 | 71 (46,7) | 86,4 (69,8-100) | 52,3 (42,3-61,3) | 23,5 (13,6-33,3) | 95,8 (90,4-100) |
| 0,31 | 91 (59,9) | 72,7 (51,8-93,6) | 65,4 (56,8-74,0) | 26,2 (14,4-38,1) | 93,4 (87,8-99,1) |
| 0,48 | 106 (69,7) | 63,6 (41,3-86,0) | 75,4 (67,6-83,2) | 30,4 (16,1-44,8) | 92,5 (87,0-98,0) |
| 0,50a | 107 (70,4) | 59,1 (31,5-77,6) | 75,4 (67,6-83,2) | 28,9 (14,5-43,2) | 91,6 (85,9-97,3) |
| 1,48 | 121 (79,6) | 45,5 (22,4-68,5) | 85,4 (78,9-91,8) | 34,5 (15,5-53,5) | 90,2 (84,6-95,9) |
| 3,50 | 136 (89,5) | 40,9 (18,1-63,7) | 94,6 (90,3-98,8) | 56,3 (28,8-83,7) | 90,4 (85,1-95,8) |
E: especificidad; S: sensibilidad; VPN: valor predictivo negativo;VPP: valor predictivo positivo. Entre paréntesis se expresa el intervalo de confianza al 95%.
Punto de corte recomendado por SEMES/SEMICYUC para descartar bacteriemia/sepsis.
Fuente: León Gil et al.29
La aparición de fiebre es muy frecuente en los pacientes con cáncer durante la evolución de su enfermedad y su incidencia es superior al 30%26. En este estudio hemos valorado la posible utilidad de la PCT como predictor de bacteriemia en pacientes oncológicos y oncohematológicos que fueron atendidos en el SU de nuestro hospital por síndrome febril. Los hallazgos más destacados de este estudio son: a) el rendimiento diagnóstico de la PCT como predictor de bacteriemia es superior al de la PCR; b) el rendimiento diagnóstico de la PCT es similar al alcanzado en estudios con un diseño similar y c) por su alto valor predictivo negativo la PCT es útil como criterio para descartar bacteriemia, pero por su baja especificidad, consecuencia de las elevadas concentraciones que alcanza este marcador en infecciones no bacteriémicas con una respuesta sistémica significativa, carece de valor para el diagnóstico de bacteriemia.
Respecto al primer hallazgo, nuestro estudio confirma los resultados obtenidos en poblaciones similares, en las que el rendimiento diagnóstico para predecir bacteriemia de la PCT fue superior al de la PCR (AUC ROC: 0,92 vs. 0,5225; 0,74 vs. 0,5826). A la misma conclusión llegan otros estudios realizados en servicios de urgencias con poblaciones de pacientes de otras características. En el estudio de Kim et al.20 en pacientes con neutropenia febril posquimioterapia el rendimiento de la PCT (AUC ROC 0,748) fue significativamente más alto que el de la PCR (0,655). En población general, los resultados fueron similares en los estudios de Loonen et al.9 (AUC ROC PCT 0,806 vs. PCR 0,485) y García de Guadiana et al.11 (AUC ROC PCT 0,783 vs. PCR 0,602).
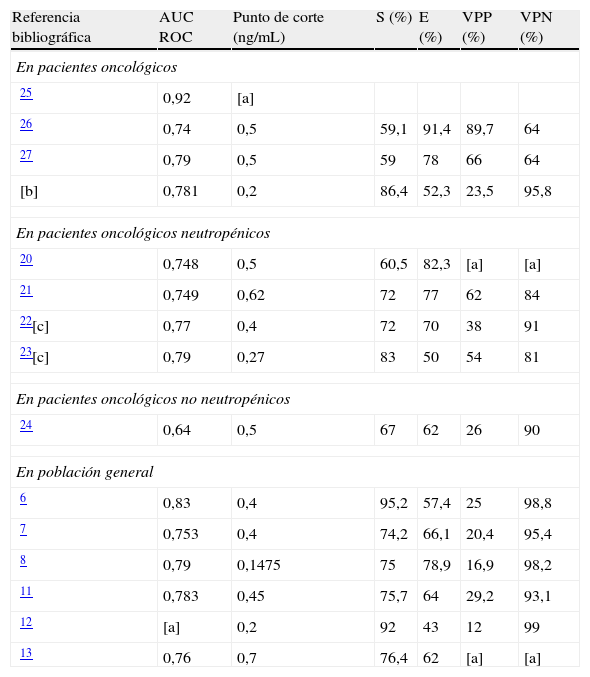
Respecto al segundo hallazgo, el rendimiento de la PCT para el diagnóstico de bacteriemia en pacientes oncológicos, evaluado mediante el AUC ROC, fue inferior al de Kallio et al.25 y similar a los estudios realizados en nuestro país por Aznar-Oroval et al.26,27. Además dicho rendimiento fue muy similar al demostrado en otras poblaciones (tabla 4).
Rendimiento de la PCT en el diagnóstico de bacteriemia en distintas poblaciones
| Referencia bibliográfica | AUC ROC | Punto de corte (ng/mL) | S (%) | E (%) | VPP (%) | VPN (%) |
| En pacientes oncológicos | ||||||
| 25 | 0,92 | [a] | ||||
| 26 | 0,74 | 0,5 | 59,1 | 91,4 | 89,7 | 64 |
| 27 | 0,79 | 0,5 | 59 | 78 | 66 | 64 |
| [b] | 0,781 | 0,2 | 86,4 | 52,3 | 23,5 | 95,8 |
| En pacientes oncológicos neutropénicos | ||||||
| 20 | 0,748 | 0,5 | 60,5 | 82,3 | [a] | [a] |
| 21 | 0,749 | 0,62 | 72 | 77 | 62 | 84 |
| 22[c] | 0,77 | 0,4 | 72 | 70 | 38 | 91 |
| 23[c] | 0,79 | 0,27 | 83 | 50 | 54 | 81 |
| En pacientes oncológicos no neutropénicos | ||||||
| 24 | 0,64 | 0,5 | 67 | 62 | 26 | 90 |
| En población general | ||||||
| 6 | 0,83 | 0,4 | 95,2 | 57,4 | 25 | 98,8 |
| 7 | 0,753 | 0,4 | 74,2 | 66,1 | 20,4 | 95,4 |
| 8 | 0,79 | 0,1475 | 75 | 78,9 | 16,9 | 98,2 |
| 11 | 0,783 | 0,45 | 75,7 | 64 | 29,2 | 93,1 |
| 12 | [a] | 0,2 | 92 | 43 | 12 | 99 |
| 13 | 0,76 | 0,7 | 76,4 | 62 | [a] | [a] |
[a]: datos no mostrados; [b]: datos de nuestro estudio; [c]: pacientes pediátricos; E: especificidad; S: sensibilidad; VPN: valor predictivo negativo;VPP: valor predictivo positivo.
Respecto al tercer hallazgo, de forma tradicional una concentración de 0,50ng/mlha sido considerada como punto de corte y criterio en pacientes de alto riesgo para el inicio y cese del tratamiento antibiótico28 y asociado a una probabilidad de bacteriemia/sepsis inferior al 1-2%29. En estudios similares al nuestro26,27 el punto de corte óptimo para el diagnóstico de bacteriemia a partir del análisis de la curva ROC fue precisamente 0,50ng/mL; en el nuestro, esta concentración presentó unas características de sensibilidad y especificidad similares pero un valor predictivo negativo muy superior (91,6%), (tabla 3), consecuencia de la menor incidencia de positividad de los hemocultivos (14,5% vs. 55,7%26 y 37,5%27). Sin embargo la selección de un punto de corte va a depender, entre otros factores, del objetivo con que el biomarcador va a ser utilizado5; así, y en base a las conclusiones de estudios anteriores que demuestran la utilidad de bajas concentraciones de PCT para descartar bacteriemia, decidimos seleccionar un punto de corte que fuera útil para seleccionar aquellos pacientes con un bajo riesgo de bacteriemia. A partir del análisis del rendimiento diagnóstico para los distintos puntos de corte correspondientes a los deciles de la distribución de PCT (tabla 3) seleccionamos como punto de corte 0,20ng/mL por dos razones: primero, esta concentración se asoció a un alto valor predictivo negativo (95,8%), y segundo, casi la mitad de los episodios presentaron una PCT menor de 0,20ng/mL, lo que ilustra la relevancia de este marcador como criterio de decisión para descartar bacteriemia. Dicho punto de corte fue similar al recomendado en los estudios de Riedel et al.8 y Liaudat S et al.12 en población general y de Urbonas et al. en población pediátrica oncológica con neutropenia febril posquimioterapia23 (tabla 4).
Este estudio presenta varias limitaciones. En primer lugar, estudios recientes concluyen que la determinación seriada de PCT mejora su rendimiento para la detección de bacteriemia20. En nuestro estudio, sin embargo, el objetivo fue exclusivamente valorar la utilidad de la medida al ingreso en el SU. Un estudio detallado de los falsos negativos usando un punto de corte de 0,20ng/mL demuestra que en aquellos en los que se dispuso de una segunda medida de PCT en las 24-48 horas siguientes se produjo un incremento significativo de dicha concentración, superior al valor de referencia de cambio recomendado por algunos autores30. Sin embargo, la interpretación de medidas seriadas supondría retrasos en la toma de decisiones por parte del clínico. En segundo lugar, varios estudios demuestran que los niveles de PCT son mayores en bacteriemias por bacterias Gram negativas que en las causadas por Gram positivas13,21, dato no confirmado en otros estudios12; en nuestro estudio el bajo número de episodios de bacteriemia por bacterias Gram positivas (n=4) no permite un estudio comparativo de los niveles de PCT entre ambos grupos. En tercer lugar, y dado el carácter dinámico de la PCT, sus concentraciones pueden estar condicionadas por el tiempo de duración del cuadro clínico, variable que no ha sido recogida en nuestro estudio.
En conclusión, la medida de PCT en la evaluación inicial en un SU hospitalario de los pacientes oncológicos y oncohematológicos con fiebre es una herramienta útil como criterio para seleccionar un grupo de pacientes con bajo riesgo de bacteriemia y tiene mayor rendimiento que la PCR. Su determinación, siempre interpretada en el contexto clínico que presente el paciente, podría contribuir al manejo terapéutico inicial de estos y a racionalizar la solicitud del hemocultivo, premisa clave para el aumento de la eficacia y rentabilidad de esta técnica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.