En el laboratorio clínico se obtienen los resultados de los estudios solicitados a los pacientes. Los informes de estos resultados se entregan habitualmente al paciente o a su médico, en papel o mediante sistemas informáticos, en los plazos de respuesta establecidos de acuerdo con el resto del equipo asistencial y siguiendo las normas de la institución. En algunas ocasiones, los resultados obtenidos no permiten agotar esos tiempos de respuesta, sino que su trascendencia para la situación del paciente requiere la comunicación urgente al personal sanitario a cuyo cargo se encuentre. En estos casos, todo el personal con responsabilidad en el laboratorio debe conocer cómo detectar uno de estos valores críticos y cómo actuar cuando lo encuentre. Se revisan los conceptos y la normativa correspondiente y se recomiendan procedimientos para la detección, la notificación y la documentación de valores críticos.
The clinical laboratory performs the tests requested on patients. The laboratory reports these results to patients or their medical doctors in paper or electronic form, within the established response time and under the institutional regulations. Occasionally, the importance of the data obtained, forces to immediate communication with the health personnel in charge. All laboratory staff must know how to detect and inform these critical values. We have reviewed regulations and common concepts, such as detection, reporting and documentation procedures of the critical values in clinical laboratory.
En 1972, Lundberg1 acuñó el concepto de «valores críticos». Los definió como indicadores de un estado fisiopatológico tan alejado de la normalidad que puede poner en peligro la vida del paciente si no se actúa rápidamente y para el que existe tratamiento. Fue el primero en reflejar la importancia de comunicar a tiempo este tipo de incidencia en las determinaciones analíticas2.
A pesar de la escasa presencia de este concepto en la literatura médica, con el tiempo se aceptó que la comunicación de estos valores críticos era una norma de buena práctica del laboratorio, se establecieron límites críticos para las determinaciones analíticas que requerían notificarse urgentemente al clínico y se puso de manifiesto la necesidad de que los laboratorios clínicos poseyeran un protocolo con los pasos por seguir cuando se produjera un valor alarmante en los resultados de una prueba analítica3.
ObjetivoEl objetivo de este escrito es revisar los distintos aspectos de la respuesta a la pregunta «¿Qué debe hacer el laboratorio ante la obtención de resultados extremos que pueden indicar una situación clínica crítica?», así como resaltar la necesidad de protocolizar la identificación y la rápida comunicación de los valores críticos, no solo por ser algo obligado dentro de una política de calidad, sino por ser una responsabilidad del laboratorio en su aportación al cuidado del paciente.
DefinicionesValor crítico, valor de pánico, resultado crítico de una prueba: resultados de pruebas de laboratorio que deben comunicarse de forma inmediata al médico responsable del paciente porque se considera que requieren una atención clínica urgente. Puede ser tanto un resultado de una prueba de rutina como de una prueba urgente.
Límites críticos: cifras límite alta y baja, más allá de las cuales los resultados de una prueba de laboratorio se consideran valores críticos porque reflejan una amenaza para la vida del paciente si no se aplica el tratamiento adecuado.
Valores de alerta, valores de alarma: resultados de pruebas de laboratorio cuya rápida comunicación pueda suponer un beneficio para la evolución clínica del paciente o una reducción del gasto sanitario, además de los que ponen en peligro la vida del paciente.
Evolución del conceptoAutores como Hortin y Csako4 proponen el término valores de alerta en sustitución de los de valores críticos o valores de pánico utilizados por Lundberg al considerar que estos términos inducen ansiedad en los pacientes y sus familias y no son adecuados en un contexto medicolegal.
Además, con esta denominación, amplían el concepto para incluir no solo aquellos que ponen en peligro la vida del paciente, sino también aquéllos cuya rápida comunicación pueda suponer un beneficio para la evolución clínica del paciente o una reducción del gasto sanitario. Ejemplos de ello serían los niveles séricos elevados de antibióticos potencialmente nefrotóxicos o los niveles inadecuados de inmunosupresores en los receptores de trasplantes.
Para estos autores, un importante número de los llamados valores de alerta no se considerarían médicamente significativos, sino que se deberían a problemas en la fase preanalítica o a interferencias en la fase analítica. Por esto, supondría una oportunidad y una responsabilidad de los laboratorios usar estos valores para mejorar la calidad de sus procedimientos5.
Esta ampliación del concepto permitiría ampliar la lista de valores que comunicar y aumentaría el flujo de información útil en beneficio del paciente, pero como contrapartida puede llegar a suponer un exceso de información que sature al clínico y al laboratorio y que reste fuerza a las comunicaciones más críticas.
Tillman y Barth6, en 2003, recogen ambos términos, pero aplican la definición original de Lundberg, no el concepto ampliado.
Desde entonces, en la revisión de la literatura médica se aprecia que el término «valores críticos» (critical values) es el que se ha impuesto claramente y el que proporcionará la mayoría de los resultados de búsqueda bibliográfica.
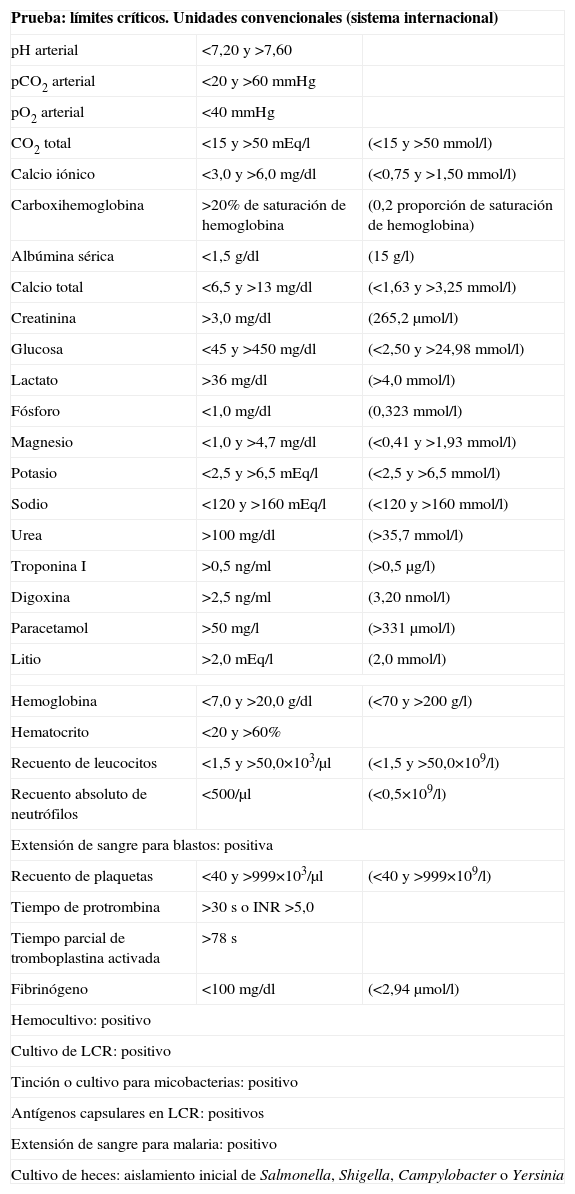
Lista de valores críticosEl Colegio Americano de Patólogos (CAP), tras realizar el Q-Probes Study 2002, abandonó el intento de establecer por consenso una lista nacional estándar de valores críticos, pero propuso una lista genérica que sirviera de punto de partida para que cada laboratorio desarrollase la suya5. La tabla adjunta muestra un ejemplo (tabla 1)3,18,21.
Ejemplo de lista genérica de valores críticos en adultos3,18,21
| Prueba: límites críticos. Unidades convencionales (sistema internacional) | ||
| pH arterial | <7,20 y >7,60 | |
| pCO2 arterial | <20 y >60mmHg | |
| pO2 arterial | <40mmHg | |
| CO2 total | <15 y >50mEq/l | (<15 y >50mmol/l) |
| Calcio iónico | <3,0 y >6,0mg/dl | (<0,75 y >1,50mmol/l) |
| Carboxihemoglobina | >20% de saturación de hemoglobina | (0,2 proporción de saturación de hemoglobina) |
| Albúmina sérica | <1,5g/dl | (15g/l) |
| Calcio total | <6,5 y >13mg/dl | (<1,63 y >3,25mmol/l) |
| Creatinina | >3,0mg/dl | (265,2μmol/l) |
| Glucosa | <45 y >450mg/dl | (<2,50 y >24,98mmol/l) |
| Lactato | >36mg/dl | (>4,0mmol/l) |
| Fósforo | <1,0mg/dl | (0,323mmol/l) |
| Magnesio | <1,0 y >4,7mg/dl | (<0,41 y >1,93mmol/l) |
| Potasio | <2,5 y >6,5mEq/l | (<2,5 y >6,5mmol/l) |
| Sodio | <120 y >160mEq/l | (<120 y >160mmol/l) |
| Urea | >100mg/dl | (>35,7mmol/l) |
| Troponina I | >0,5ng/ml | (>0,5μg/l) |
| Digoxina | >2,5ng/ml | (3,20nmol/l) |
| Paracetamol | >50mg/l | (>331μmol/l) |
| Litio | >2,0mEq/l | (2,0mmol/l) |
| Hemoglobina | <7,0 y >20,0g/dl | (<70 y >200g/l) |
| Hematocrito | <20 y >60% | |
| Recuento de leucocitos | <1,5 y >50,0×103/μl | (<1,5 y >50,0×109/l) |
| Recuento absoluto de neutrófilos | <500/μl | (<0,5×109/l) |
| Extensión de sangre para blastos: positiva | ||
| Recuento de plaquetas | <40 y >999×103/μl | (<40 y >999×109/l) |
| Tiempo de protrombina | >30s o INR >5,0 | |
| Tiempo parcial de tromboplastina activada | >78s | |
| Fibrinógeno | <100mg/dl | (<2,94μmol/l) |
| Hemocultivo: positivo | ||
| Cultivo de LCR: positivo | ||
| Tinción o cultivo para micobacterias: positivo | ||
| Antígenos capsulares en LCR: positivos | ||
| Extensión de sangre para malaria: positivo | ||
| Cultivo de heces: aislamiento inicial de Salmonella, Shigella, Campylobacter o Yersinia | ||
CO2: dióxido de carbono; INR: cociente internacional normalizado; LCR: líquido cefalorraquídeo; pCO2: presión parcial de dióxido de carbono; pO2: presión parcial de oxígeno.
El responsable del laboratorio debe ser el encargado de diseñar la lista de valores críticos teniendo en cuenta las características particulares de su centro y de la población a la que atiende, la prevalencia de enfermedades atendidas, las especialidades o los programas especiales existentes, por ejemplo, si atiende a trasplantes de médula ósea, Neonatología, cirugía cardíaca, obstetricia de alto riesgo, etc7. Para este proceso es esencial consultar con el resto de facultativos de las distintas especialidades implicadas, bien informalmente o bien a través de reuniones formales. Es muy beneficioso que el conjunto de los facultativos implicados o, en su defecto, un comité institucional que le dé el visto bueno, consensúen y aprueben la lista de valores críticos. Esto asegura que la lista esté adaptada a las necesidades del centro y obtenga un mayor respaldo de todos los implicados3.
Algunos resultados se pueden considerar críticos y, por tanto, se pueden comunicar únicamente la primera vez que se produzcan o, si se repiten, después de transcurrido un período de tiempo determinado. Esto evita comunicaciones excesivas, pero solo se puede aplicar a pocos analitos y complica la lista de valores críticos. En la práctica resulta más simple comunicar los valores repetidos que lograr discriminarlos, sobre todo si desde el laboratorio no se tiene acceso a todos los detalles clínicos para saber si un resultado repetido es o no inesperado8.
Lo mismo ocurre con la introducción de valores críticos específicos para determinadas enfermedades, programas o especialidades: por una parte, satisface mejor las necesidades de estos y evita comunicaciones innecesarias, pero por otra parte, hace mucho más complicada la aplicación de la lista de valores críticos. Para una identificación individualizada de estos valores críticos, sería deseable que los facultativos del laboratorio tengan acceso de forma rápida y cómoda a los datos demográficos y al archivo histórico de resultados del paciente, el médico o el servicio peticionario, los resultados del resto de determinaciones analíticas, si está ingresado o no y en qué servicio, la historia clínica, etc. a través de la red informática del centro para poder comparar esta información con las categorías de una lista así confeccionada.
Es importante que se realice una interpretación estricta de los límites consensuados para estos resultados, por ejemplo, un valor de glucemia de 451mg/dl sería un valor crítico, mientras que un valor de 449mg/dl no lo sería si se ha establecido el límite crítico en un valor superior a 450mg/dl3.
Es imprescindible diseñar cuidadosamente la lista de valores críticos en cuanto a su amplitud, a su complicación y a su adecuado ajuste de los límites críticos, y respetar un equilibrio entre información necesaria y recursos existentes para comunicarla, recibirla y establecer las acciones derivadas de ella3,8,9. Un exceso de notificación saturaría tanto al laboratorio como a los receptores de la información10.
Por todos estos motivos, no existe una lista aceptada universalmente, y cada laboratorio debe elaborar la suya.
Procedimiento de notificación de valores críticosUna vez aprobada la lista de valores críticos, debe estar disponible para el conjunto de profesionales que emiten y reciben los resultados del laboratorio. Esto se puede conseguir al incluirla en el manual de calidad del laboratorio, en el manual de procedimientos del centro y en el sistema informático.
El protocolo de valores críticos debe ser un documento dinámico. Para ello, es fundamental que se revise y se actualice periódicamente para que refleje los cambios en las necesidades de la institución e incluya, si procede, las nuevas pruebas analíticas que se vayan introduciendo en la cartera de servicios.
Es necesario controlar la forma en que se notifican estos resultados.
El proceso comienza con el reconocimiento de que un resultado de laboratorio constituye un valor crítico y, por tanto, la vida del paciente puede estar en peligro si no se actúa con rapidez.
Es importante que se notifique un valor crítico sólo si la muestra sobre la que se realiza la determinación es la adecuada, está en condiciones satisfactorias y no presenta posibles interferencias analíticas para ese analito (por ejemplo, ictericia, turbidez o hemólisis evidentes) u otras fuentes de error. Los problemas preanalíticos más frecuentes suelen ser contaminaciones de la muestra con fluidos parenterales, muestras obtenidas en tiempos incorrectos, retraso en el procesamiento de la muestra, inadecuado tratamiento en su transporte y contaminación de las muestras con anticoagulantes en el momento de la extracción. Ante la sospecha, lo que se debe comunicar es la necesidad de recoger otra muestra en las condiciones adecuadas para obtener un resultado válido.
Sería imprudente comunicar un resultado crítico si no se ha comprobado previamente por repetición del análisis antes de su notificación. Sería admisible, en algún caso, para agilizar la notificación, avanzar el resultado como preliminar, pendiente de confirmación.
Emitir un informe con valores incorrectos que no se correspondan con el estado clínico del paciente supone un perjuicio para el paciente, la persistencia de datos falsos reflejados en su historia, el posible aumento del coste sanitario y una pérdida de credibilidad para el laboratorio.
El protocolo de valores críticos debe especificar a qué personal le corresponde informar y a quién le corresponde recibir la información. Lo ideal sería que el técnico que realiza y verifica la prueba informe al facultativo del laboratorio y que éste se lo notifique directamente al clínico encargado del paciente.
Para agilizar la notificación, el protocolo puede permitir que otras personas reciban la información enviada desde el laboratorio, pues se sobreentiende que estas personas transmitirán la información al clínico tan pronto como sea posible. Generalmente, se admite que los profesionales sanitarios (residentes, enfermeras, etc.) transmiten la información de forma más fiable que el resto (personal administrativo, recepcionistas, etc.).
Los medios más eficaces para hacer llegar la información sobre valores críticos son el teléfono, los mensajes a través de buscapersonas y los informes de resultados en la red informática local con aviso luminoso en pantalla. Lo más general y conveniente es que se notifiquen por teléfono. Los mensajes de voz, los correos electrónicos o los faxes no aseguran que la información llegue a la persona apropiada en el tiempo adecuado y, además, podrían vulnerar la ley orgánica de protección de datos.
Para que se pueda acceder a este tipo de contacto telefónico rápido, es imprescindible que exista en el laboratorio un directorio de teléfonos actualizado con todos los contactos importantes para estos casos: controles de enfermería de cada planta, buscas de los médicos de guardia y coordinación de enfermería, mensajes de megafonía, consultas externas que envían pacientes al laboratorio, etc., directorio que debe ser accesible para todo el personal del laboratorio.
Se van desarrollando nuevas tecnologías como ayuda para detectar valores críticos y para facilitar su comunicación por medio del sistema informático del laboratorio. Puede contar con sistema automático de aviso de valores críticos dentro del laboratorio y sistema automático de aviso de valores críticos fuera del laboratorio, directamente al clínico, mediante mensajes de móvil o mensajes en la pantalla del ordenador3,11. Ya en el año 1999, Kuperman et al12 publicaron la mejora que el uso de sistemas automáticos de aviso supone en cuanto al tiempo de demora del tratamiento de la alteración.
En el caso de pacientes ambulantes, fuera del horario de consulta puede plantearse un problema importante. Cada clínica o médico con consulta externa debería designar a una persona que acepte recibir esta información fuera del horario de la clínica o informar de un teléfono de contacto11. En último extremo se puede contactar directamente con el paciente y explicarle que alguno de los resultados obtenidos en sus análisis requiere que su médico o, en su defecto, el servicio de urgencias correspondiente lo conozcan lo antes posible. Por esto, es necesario que el laboratorio obtenga siempre un teléfono de contacto actualizado de cada paciente ambulante que atiende.
En todos los casos de notificación oral es necesario que se confirme la recepción correcta de la información por parte de la persona con la que se contacta. Para ello, ésta debe tomar nota y repetir a su informante la información que ha captado, lo que se ha denominado read-back13,14. Barenfanger et al16, en un estudio sobre notificación telefónica de valores críticos, detectaron una tasa de errores del 3,5%. Ese riesgo se reduce mucho si se cumple con este requisito de la repetición del mensaje recibido, lo que tan solo consume una media de 12,8 s. Se aconseja incluir en el procedimiento de notificación un guión establecido para asegurar el read-back, e iniciar la comunicación con una frase como: «Voy a comunicarle un valor crítico y necesito que usted me lo repita»14,15.
El personal de enfermería realiza generalmente los point of care testing sin formación específica en el laboratorio, pero sabe cómo contactar rápidamente con el médico responsable y puede ser también quien va a aplicar el tratamiento ordenado por éste. Por esto, la respuesta ante valores críticos suele ser eficiente. Es conveniente, en cualquier caso, entrenar a este personal para reconocer los valores críticos y reaccionar adecuadamente ante ellos3.
En cuanto al plazo de aviso de un valor crítico, el laboratorio debe establecer, controlar y documentar el tiempo de demora en la comunicación de los valores críticos y su reducción debe ser un objetivo de mejora17.
Se ha publicado que los valores críticos, en el caso de enfermos hospitalizados, deberían comunicarse a la persona responsable del enfermo en un plazo máximo de 40min desde que se obtienen en el laboratorio18. Wagar19, en el Congreso Anual de la Sociedad Americana de Patología Clínica (ASCP) de 2008, estimaba el intervalo aceptable entre la obtención del valor crítico y su comunicación entre 15 y 30min. En otros estudios, el resultado tarda una media de 22min en llegar a la planta en la que el paciente está ingresado o al médico peticionario, y la mediana es de 9min. Las mayores demoras se producen en la comunicación a pacientes ambulantes o en casos en que no se dispone de información sobre el médico o el servicio peticionario20. En el Q-Probes Study 2002 se obtuvo una media de 6min para ingresados y de 14 min para ambulantes5. En el protocolo de comunicación de valores críticos del Laboratorio de la Clínica Mayo se recoge que el personal del laboratorio deberá comunicar estos valores telefónicamente en los 30min siguientes a su obtención y, si no es posible el contacto en este tiempo, deberán seguir insistiendo hasta comunicarlo21. Cada laboratorio tendrá que establecer estos plazos de acuerdo con las características y los recursos de su centro.
Es inevitable que algunos intentos de comunicar la información sobre un valor crítico fallen. Es aceptable diferir la información después de haber agotado todas las posibilidades de comunicación, ya que no se puede afectar el funcionamiento de todo el laboratorio mientras se intenta conectar una y otra vez con alguien que reciba la información. En cualquier caso, no se debe abandonar completamente: es mejor una información tardía que ninguna información3.
Documentación de la notificaciónEl personal del laboratorio debe documentar todas las notificaciones, incluyendo los intentos fallidos.
La documentación debe ser escrita, preferiblemente en formato electrónico, e incluir la identificación del paciente, el tipo de muestra, la determinación realizada y su resultado, la fecha y la hora de la notificación, la identificación de la persona que realiza la comunicación y de la persona que la recibe, la confirmación de la recepción correcta por parte de esta read-back, el medio por el que se notificó (teléfono, etc.) y, si no se ha conseguido la comunicación, una corta explicación, por ejemplo, que nadie contestó al teléfono3,22. Si se incluye esta información en el sistema informático del laboratorio, será más fácil acceder a ella y, además, simplifica el registro de la notificación, ya que muchos de los datos ya aparecen recogidos.
En los casos en que no se logre la notificación, se deberán investigar las causas del fallo e iniciar una acción correctiva. La investigación y la acción correctiva deberán también estar documentadas22.
NormativaLa importancia que últimamente se da a la seguridad del paciente y a los protocolos de calidad ha sido decisiva en la mejora de la notificación de valores críticos en el laboratorio.
Distintos organismos internacionales han tratado este tema en sus recomendaciones y requisitos de acreditación.
La Norma UNE-EN ISO 15189 recoge dentro de su apartado 5.8 sobre el informe de laboratorio, en el subapartado 5.8.7, que el laboratorio debe tener procedimientos para avisar inmediatamente a un médico (u otra persona responsable de la asistencia sanitaria al paciente) cuando los resultados de los análisis correspondientes a propiedades críticas se encuentren dentro de los intervalos de alarma establecidos. Esto incluye los resultados recibidos sobre muestras enviadas para su análisis a laboratorios subcontratados. Y en el subapartado 5.8.8 incluye que, para que puedan satisfacerse las necesidades clínicas locales, el laboratorio debe definir las propiedades cuyos valores pueden ser alarmantes y los intervalos correspondientes de acuerdo con los médicos clínicos que utilizan el laboratorio. Esto es aplicable a todo tipo de análisis, incluyendo los correspondientes a propiedades nominales y ordinales23.
La Joint Commission on Accreditation of Healthcare Organizations (JCAHO), en sus requisitos de calidad y seguridad para el paciente de su programa de acreditación, recoge, dentro del capítulo de Laboratorio en National Patient Safety Goals (NPSG) 02.01.01 sobre la mejora de la comunicación entre los cuidadores del paciente, que para la comunicación de resultados críticos de pruebas, la persona que comunica el resultado verifica que este se recibe correctamente, registra qué persona lo recibe y confirma, cuando el receptor repite la información recibida, que la información que éste ha captado es correcta. La comunicación efectiva es oportuna, precisa, completa, sin ambigüedades y comprensible para el receptor, reduce errores y da lugar a la mejora de la seguridad del paciente. La JCAHO en el NPSG 02.03.01 recoge que el laboratorio define los test y los valores críticos, que debe establecer el tiempo aceptable entre la solicitud de una prueba y la comunicación de un valor crítico y que debe medir, evaluar y, si es necesario, tomar las acciones necesarias para mejorar los plazos de comunicación de valores críticos al médico responsable del paciente o, en su defecto, a otro personal responsable17.
El CAP en su programa de acreditación de laboratorio de la Comisión de Acreditación de Laboratorio recoge en el apartado de informe de resultados las siguientes cuestiones:
GEN.41320 ¿Tiene el laboratorio procedimientos para la notificación inmediata al médico (o a otro personal clínico responsable del cuidado del paciente) cuando los resultados de ciertas pruebas caen dentro de los rangos establecidos como críticos o de alerta? Esto incluye resultados obtenidos de especímenes enviados a laboratorios de referencia para su análisis. Los valores críticos o de alerta son aquellos que requieren atención clínica rápida para evitar al paciente un riesgo considerable de morbilidad o mortalidad.
GEN.41330 ¿Hay documentación de la notificación al personal clínico adecuado de todos los valores críticos? Los registros deben mantenerse mostrando la rápida notificación al personal clínico adecuado tras obtener resultados en el rango crítico. Esos registros deben incluir fecha, hora, responsable del laboratorio, persona notificada y resultado del test. Cualquier problema encontrado para realizar esta tarea debe investigarse para prevenir su recurrencia.
GEN.41340 ¿Tiene el laboratorio una política sobre la verificación read-back de valores críticos que se comunican verbalmente o por teléfono? Esta cuestión se aplica tanto a los resultados obtenidos en el propio laboratorio como a los recibidos de laboratorios de referencia22.
The Clinical Laboratory Improvement Amendments (CLIA) del Departamento de Salud de EE. UU., en sus regulaciones Survey Procedures and Interpretive Guidelines for Laboratories and Laboratory Services (apéndice C), apartado 493: Exigencias de laboratorio, Sec. 493.1291, Sobre informe de laboratorio, subapartado K, punto g, recoge que el laboratorio debe alertar inmediatamente al individuo o a la entidad solicitante de la prueba y, de ser posible, al individuo responsable del uso de la prueba cuando el resultado de la prueba indica una situación que pone en peligro la vida del paciente24.
Recomendaciones- 1.
Dentro de la política de calidad del laboratorio es obligado el establecimiento de protocolos escritos de comunicación de valores críticos.
- 2.
No existe una lista de valores críticos aceptada universalmente. Cada lista debe ser hecha a la medida de la institución sanitaria para la que trabaja el laboratorio. Una lista genérica, obtenida con datos de diferentes laboratorios, puede servir de punto de partida sobre el que se busque un consenso con los clínicos y la aprobación de la institución.
- 3.
El diseño adecuado de la lista de valores críticos y el cumplimiento de los procedimientos de comunicación establecidos mejoran la seguridad de los pacientes y aseguran que la información llegue a los clínicos en tiempo adecuado en el caso de que ocurra alguna situación que ponga en peligro la vida del paciente.
- 4.
Por el contrario, el abuso en la notificación de valores críticos, debido a la inclusión de determinaciones que no sean realmente críticas o al establecimiento de límites poco ajustados, supone un uso inadecuado de recursos que puede saturar al laboratorio y a los clínicos, aumentar el gasto sanitario, perjudicar al enfermo y retrasar su alta médica.
- 5.
El laboratorio debe establecer el plazo de aviso de un valor crítico, controlar y documentar el tiempo de demora en su comunicación y hacer de su reducción un objetivo de mejora.
- 6.
Es necesario documentar todas las notificaciones y sus confirmaciones o read-back, incluyendo los intentos fallidos, cuyas causas se deberán investigar y corregir.
Los protocolos deben asegurar que la notificación de un valor crítico ponga en marcha la acción terapéutica adecuada para remediar la situación que ha generado ese valor.
Más allá del cumplimiento y la mejora a través de las políticas de calidad, el manejo adecuado de los valores críticos es una responsabilidad del laboratorio en su aportación al cuidado del paciente.
Todas las oportunidades son pocas para que los facultativos del laboratorio hagan más visible su papel asistencial en el cuidado del paciente25.