El trastorno afectivo bipolar (TAB) y la esquizofrenia son causas importantes de sufrimiento para los pacientes y sus familias, pues se afectan su funcionamiento y su dinámica normal. Esto es importante, ya que la implicación de la familia es esencial para un tratamiento óptimo del paciente.
ObjetivoDescribir el nivel de emociones expresadas, la carga y el funcionamiento de las familias de los pacientes bipolares y esquizofrénicos y evaluar la eficacia de la intervención multimodal (IM) en comparación con la intervención tradicional (IT) en el funcionamiento familiar y en la percepción que de este tienen el paciente y sus cuidadores.
Material y métodosSe realizó un estudio prospectivo, longitudinal, terapéutico-comparativo, con una muestra de 302 pacientes (104 con diagnóstico de esquizofrenia y 198 con TAB) aleatorizados a un grupo de IM y otro de IT dentro de un programa de salud mental con énfasis en reducción de la carga, el daño y el gasto social de la enfermedad mental (PRISMA). Los pacientes asignados a la IM recibían atención por psiquiatría, medicina general, neuropsicología, terapia de familia y terapia ocupacional, y los pacientes asignados a IT recibían atención por psiquiatría y medicina general. Las escalas realizadas al inicio y al final de las intervenciones fueron las de Hamilton y Young, SANS y SAPS, para pacientes bipolares y esquizofrénicos respectivamente. A ambos grupos se aplicaron las escalas EEAG, FEICS, FACES III y ECF.
ResultadosSe encontraron diferencias estadísticamente significativas en las variables sociodemográficas y clínicas entre los grupos de pacientes con TAB y con esquizofrenia. Tras hacer un análisis multivariable MANCOVA, no se observaron diferencias estadísticamente significativas en los resultados entre los momentos inicial y final en los grupos de pacientes con TAB y con esquizofrenia según las escalas FEICS, FACES III y ECF.
ConclusionesEste estudio no evidencia un cambio en la carga y el funcionamiento familiar entre los grupos sometidos a IM y a IT de pacientes bipolares y esquizofrénicos.
Bipolar disorder and schizophrenia are causes of major suffering in patients. Nevertheless, they also affect family and caregiver functioning. This is important because the participation and involvement of families and caregivers is essential to achieve an optimal treatment.
ObjectiveTo describe the level of expressed emotions, burden, and family functioning of bipolar and schizophrenic patients and, to evaluate the efficacy of the multimodal intervention (MI) versus traditional intervention (TI) in family functioning and its perception by patients and caregivers.
Material and methodsA prospective, longitudinal, therapeutic-comparative study was conducted with 302 patients (104 schizophrenic and 198 bipolar patients) who were randomly assigned to a MI or TI groups of a multimodal intervention program PRISMA. MI group received care from psychiatry, general medicine, neuropsychology, family therapy, and occupational therapy. TI group received care from psychiatry and general medicine. Hamilton, Young and SANS, SAPS scales were applied to bipolar and schizophrenic patients, respectively. The EEAG, FEICS, FACES III and ECF were also applied at the initial and final time.
ResultsThere were statistically significant differences in socio- demographic and clinical variables in schizophrenia vs bipolar group: 83% vs 32.2% were male, 37 vs 43 mean age, 96% vs 59% were single, 50% vs 20% unemployed, and 20% vs 40% had college studies. In addition, 2 vs 2.5 numbers of hospitalisations, 18 vs 16 mean age of substance abuse onset and, 55 vs 80 points in EEAG. There were no statistically significant differences in family scales after conducting a multivariate analysis on thr initial and final time in both groups.
ConclusionsThis study did not show changes in variables of burden and family functioning between bipolar and schizophrenic groups that were under TI vs MI.
Los trastornos mentales de carácter crónico como la esquizofrenia y el trastorno afectivo bipolar (TAB) hacen parte de las primeras causas de discapacidad, morbilidad y motivo de hospitalización entre la población local. A pesar de que estas enfermedades crónicas son tratables y en las últimas décadas los avances en la psicofarmacología han brindado mejores opciones terapéuticas y mayor estabilidad a los pacientes, estos trastornos continúan ocupando los primeros lugares en las estadísticas mundiales de discapacidad1.
En el TAB se ha encontrado que esta discapacidad no solo está asociada con los episodios afectivos y los síntomas residuales; los estudios muestran que, aun durante los periodos de eutimia, los pacientes presentan un bajo rendimiento cognitivo en áreas como atención, función ejecutiva y memoria2–5. Igualmente se plantea que los estilos de vida, las características de personalidad y las formas de asumir la enfermedad mental también influyen de manera importante en la demanda de atención en los servicios de urgencias, ingresos, estancias hospitalarias, adherencia y respuesta al tratamiento6. Una situación similar presentan los pacientes con esquizofrenia, en quienes hay alta persistencia de síntomas positivos y negativos residuales, los cuales tienen relación directa con la discapacidad laboral, social y familiar7,8.
Según lo planteado hasta la fecha, en el TAB y la esquizofrenia hay alteraciones en múltiples dimensiones del ser humano, y la complejidad de los pacientes exige estrategias complementarias y más integrales que las disponibles actualmente. Una propuesta a esta necesidad es ofrecer a los pacientes con TAB y esquizofrenia un programa de intervención multidisciplinario en el que, además del tratamiento farmacológico, los pacientes tengan una adecuada intervención en psicoeducación, psicología, rehabilitación neuropsicológica, terapia ocupacional, terapia de familia y medicina general, con un plan de tratamiento diseñado según las necesidades individuales9–11. Si bien muchas de estas terapias han sido evaluadas por separado y han mostrado su utilidad en ambos trastornos, hay poca información sobre la efectividad de los programas de intervención multimodal (IM) en comparación con la intervención tradicional (IT) en los diferentes blancos terapéuticos.
La dinámica familiar es uno de los dominios más importantes en el abordaje terapéutico y la evaluación de los pacientes con enfermedad mental crónica12, y se conoce que hay una interacción bidireccional entre el paciente y su familia. La presencia de un paciente con esquizofrenia o TAB interfiere con muchos aspectos de la dinámica familiar, lo que genera una necesidad de apoyo, asesoramiento y psicoeducación sobre la enfermedad y el tratamiento, al igual que indicaciones acerca del modo de relacionarse con el paciente13–16. El papel de la familia es esencial, puesto que la experiencia vivida y la proximidad con el paciente pueden aportar información necesaria para definir un plan de trabajo y hablan de las relaciones que se dan al interior de la familia17.
Los estudios del ambiente familiar de los pacientes se han concentrado en las emociones expresadas (EE), es decir, en las actitudes o predisposiciones individuales que facilitan o interfieren en las relaciones interpersonales y constituyen un proceso relacional entre los pacientes y los familiares18,19. Entre las EE están la crítica y el exceso de implicación emocional de los pacientes. La crítica se define como un filtro negativo que distorsiona las percepciones de una persona sobre sí misma y los demás, y el exceso de implicación es la ausencia de límites emocionales apropiados entre los miembros de una familia. Estas emociones guardan alta correlación con el agravamiento de los síntomas y la necesidad de hospitalización20–22. La investigación de nuevas estrategias que permitan abordar estos puntos críticos permitirá mejorar la funcionalidad y el pronóstico de los pacientes.
El programa de salud mental con énfasis en reducción de la carga, el daño y el gasto social de la enfermedad mental (PRISMA) fue diseñado con varios objetivos, entre ellos que se pretende describir, en una población de pacientes con TAB y esquizofrenia, el nivel de emociones expresadas (carga y exceso de implicación), carga y funcionamiento y evaluar la eficacia de la IM en comparación con la IT en el funcionamiento familiar y la percepción de este por el paciente y sus cuidadores.
Material y métodosParticipantesSe realizó un ensayo clínico, longitudinal, prospectivo, terapéutico-comparativo y no enmascarado con una muestra total de 302 pacientes (104 con diagnóstico de esquizofrenia y 198 con TAB), que fueron asignados aleatoriamente a un grupo de IM o a un grupo de IT dentro de un programa de salud mental con énfasis en reducción de la carga, el daño y el gasto social de la enfermedad mental: PRISMA. Un profesional externo al grupo sin contacto con los pacientes ni el personal de intervención realizó la aleatorización usando el programa Epidat 3.1. Tras la asignación aleatoria, los grupos quedaron distribuidos así: IM (50 pacientes con esquizofrenia y 100 con TB) e IT (54 pacientes con esquizofrenia y 98 con TB).
Se seleccionó a los pacientes de la consulta del grupo de Trastornos del Ánimo y Psicosis del Hospital Universitario San Vicente Fundación o los remitidos de otras instituciones por psiquiatras o trabajadores de la salud que conocían el programa. Los pacientes tenían que tener el diagnóstico previo de TAB o esquizofrenia. La evaluación inicial de los pacientes comenzó en enero de 2012; el programa se llevó cabo durante 2 años aproximadamente, y la evaluación final terminó en febrero de 2015.
Se incluyó a los pacientes que cumplieran con los siguientes criterios de inclusión: a) pacientes con diagnóstico de TAB I y esquizofrenia según entrevista diagnóstica para estudios genéticos (DIGS)23; b) edad entre 18 y 60 años; c) nivel de escolaridad entre los 5 y los 16 años; d) haber aceptado la participación en el estudio y firmar el consentimiento informado previamente explicado por el profesional, y e) gozar de buena salud, suficiente para aplicar las pruebas.
Entre los criterios de exclusión se encontraba la presencia de comorbilidades como otras entidades diagnósticas de tipo neurológico o psiquiátrico, retardo mental, autismo clásico o trastorno de personalidad. Igualmente, se excluyó a los sujetos con antecedente de terapia electroconvulsiva en los últimos 6 meses o traumatismo craneoencefálico grave.
Los desenlaces principales esperados correspondían a la mejoría del nivel de emociones expresadas (carga y exceso de implicación), carga y funcionamiento familiar de los pacientes con TAB y esquizofrenia expuestos a dos intervenciones que comparar, tradicional frente a multimodal.
Se obtuvo consentimiento informado de todos los pacientes, previas explicación y resolución de dudas por parte del profesional. El proyecto de investigación recibió la aprobación de los comités de bioética respectivos.
InstrumentosEl diagnóstico de los pacientes con TAB I y esquizofrenia se realizó empleando la DIGS traducida y validada para Colombia23, según los criterios del Manual Diagnóstico y Estadístico de Trastornos Mentales-Cuarta Edición-Texto Revisado (DSM-IV-TR)24. En los pacientes con TAB I, se utilizó la escala de Depresión de Hamilton de 17 ítems (HDRS)25 y la escala de Manía de Young (YMRS)26, ambas validadas al español, y a los sujetos con esquizofrenia, se les aplicó la escala para la evaluación de síntomas negativos (SANS) y la escala para la evaluación de síntomas positivos (SAPS)27. Además, ambos grupos de pacientes fueron evaluados con la escala de evaluación de actividad global (EEAG) en el último mes y en el peor momento del último episodio.
Para la evaluación de las variables familiares se utilizaron los siguientes instrumentos:
- 1.
Family Emotional Involvement and Criticism Scale (FEICS), escala de implicación emocional y crítica familiar. La FEICS está conformada por dos subescalas: crítica e implicación; cada una consta de 7 ítems y se encuentran intercalados en la escala: los ítems de crítica son los pares y los de implicación, los impares. Cada ítem se evalúa según una escala ordinal (desde casi nunca a casi siempre, con puntuaciones de 1 a 5), de modo que el total de cada subescala puede ir de 7 a 35 puntos. La versión de la FEICS utilizada en este estudio es la traducida y validada por el Departamento de Psiquiatría de la Universidad de Antioquia28.
- 2.
Family Adaptability and cohesion evaluation scale (FACES III), escala de evaluación del funcionamiento familiar. La FACES III29 consta de 40 ítems, cada uno con una escala Likert de cinco opciones (casi siempre, muchas veces, a veces sí y a veces no, pocas veces, casi nunca), divididos en dos partes: la parte I, compuesta por 20 ítems y que evalúa el nivel de cohesión y flexibilidad de la familia tal como el sujeto la percibe en ese momento («familia real»), y la parte II, compuesta por 20 ítems que reflejan el nivel de cohesión y flexibilidad que al sujeto le gustaría que hubiese en su familia («familia ideal»). Esta parte incluye los mismos ítems que la primera, pero se modifica la consigna general. De las diferencias entre las escalas «real» e «ideal», se puede obtener el índice de satisfacción que la persona tiene con el funcionamiento de su familia.
- 3.
Escala autoaplicada de carga familiar (ECF). La ECF30 es una adaptación en forma de escala autoaplicada de las secciones de la escala de desempeño psicosocial (adaptación española de la Social Behaviour Assessment Schedule)4. Esta escala es de tipo discriminativo. Los aspectos evaluados en ella son: carga objetiva, nivel de atribución y carga subjetiva. La sección carga objetiva evalúa las alteraciones en el funcionamiento diario de las personas que forman parte del entorno del paciente. En los casos en que exista carga objetiva (puntuación distinta de 0), se procede a evaluar el nivel de atribución, donde el informante considera que sus problemas guardan relación con el paciente y a qué nivel (0 = ninguna relación; 1 = posible relación; 2 = clara relación). Finalmente, la sección carga subjetiva está constituida por la evaluación del estrés que producen en el informante todos los ítems correspondientes a la conducta del sujeto, su desempeño social de papeles y los efectos adversos en otros.
Al iniciarse el programa, se seleccionaba a los pacientes y, si cumplían los criterios de inclusión, eran citados por grupos; el primer día se les explicaba el programa, y los pacientes que estaban de acuerdo en participar firmaban el consentimiento. Posteriormente se llenaba una ficha de identificación en la que se asignaba el código dentro del programa y los pacientes pasaban por cada uno de los profesionales para ser evaluados por cada especialidad utilizando diferentes instrumentos. La evaluación de terapia familiar se realizó de manera individual con los pacientes y mixta (grupal-individual) con los cuidadores.
La evaluación del paciente tenía una duración de aproximadamente 30 min, se realizaba una conversación orientada a recoger la información del genograma de cada paciente e identificar desde su perspectiva las dificultades u objetivos de una posible intervención de terapia familiar. Luego se procedía a explicar las escalas para que fueran llenadas por el paciente (FEICS y FACES III) y el cuidador (FEICS, FACES III y ECF). Durante el proceso los pacientes eran acompañados por un terapeuta de familia o coterapeuta para aclarar dudas sobre el instrumento.
Después de aplicar las escalas, se realizaba una conversación de aproximadamente 15 min con cada cuidador para complementar la información familiar ofrecida por el paciente y tomar la perspectiva del cuidador en términos de necesidades o preocupaciones para una posible intervención de terapia familiar. Para evitar la fatiga durante el día de la evaluación, se dividió la jornada en dos bloques, se ofreció refrigerio a pacientes y familiares y un apoyo con subsidio de transporte.
IntervenciónIntervención multimodalSe realizó una IM ambulatoria a los pacientes con TAB y esquizofrenia que incluía atención por medicina general, psiquiatría, psicología, terapia de familia, rehabilitación neuropsicológica y terapia ocupacional. A cada paciente se le ofrecieron entre 12 y 18 sesiones de intervención, distribuidas según una calificación de necesidades que realizó el grupo terapéutico en la evaluación inicial. Además, se ofrecieron 10 sesiones semanales de psicoeducación para pacientes con TAB y familiares con esquizofrenia.
El programa de IM consistía en intervenciones periódicas por medicina general con el fin de evaluar otras enfermedades no mentales e iniciar y ajustar tratamientos de comorbilidades. Además, se hacía un enfoque médico guiado hacia los estilos de vida saludables en cuanto a deporte, nutrición y horas y calidad de sueño, entre otros. Por otra parte, se contaba con valoraciones por psiquiatría, que tenían como objetivo evaluar y seguir la condición clínica actual del paciente, aplicar escalas clínicas y ajustar el tratamiento farmacológico. También se contaba con citas de terapia ocupacional, cuyo objetivo era intervenir en la función general, social, familiar y laboral de cada paciente, así como de su capacidad ocupacional, con el fin de establecer una estrategia terapéutica. La rehabilitación socioocupacional se centraba en incrementar la independencia funcional, desarrollar estrategias de integración y prevenir la discapacidad, con el fin de fomentar la interacción social, disminuir la ansiedad o estimular la función cognitiva del paciente.
A los pacientes también se les ofrecían sesiones de rehabilitación neuropsicológica que se complementaban con estrategias ecológicas del programa Functional Remedation del Grupo de Investigación del Hospital Clínic de Barcelona. Antes de iniciar el programa de intervención, uno de los terapeutas estuvo en pasantía y entrenamiento durante 3 meses para observar la aplicación individual de este programa. Además, los pacientes recibían intervención individual por psicología cognitivoconductual y por terapia de familia según las necesidades identificadas al principio del programa.
La psicoeducación se realizaba de manera grupal y tenía como objetivo ofrecer conocimientos generales sobre la enfermedad, los síntomas, el reconocimiento de pródromos, el manejo del estrés, el tratamiento farmacológico, los efectos adversos, los estilos de vida saludables y los derechos y deberes del paciente, entre otros temas. La coordinadora de los grupos psicoeducativos era una terapeuta ocupacional con experiencias en psicoterapia de grupos, y los terapeutas del programa participaban como coterapeutas.
Intervención tradicionalLa IT consistía en evaluaciones por medicina general y psiquiatría, en total 1-2 sesiones por ambas durante el seguimiento, con el fin de lograr una atención similar a la ofrecida actualmente por el sistema de salud. En la IT no se ofrecía psicoeducación grupal.
Análisis estadísticoPara la descripción cuantitativa de las variables sociodemográficas y clínicas se utilizaron medidas de tendencia central (media aritmética), medidas de posición (mediana) y medidas de dispersión (desviación estándar e intervalo intercuartílico). En el reporte de las variables cualitativas se utilizaron frecuencias absolutas y proporciones. En las variables cualitativas se evaluó la normalidad en la distribución utilizando la prueba de Shapiro-Wilk, y se midió la independencia (con respecto a grupos y subgrupos) mediante la prueba de la χ2 y la prueba de razón de verosimilitud (Log likelihood ratio statistic).
Para la comparación de variables cuantitativas entre grupos y subgrupos, se utilizaron las pruebas de la t de Student y de la U de Mann-Whitney, según el caso. Para comparar las medidas del primer y el segundo momento, se empleó la prueba de la t de Student para muestras relacionadas y la prueba de Wilcoxon para observaciones apareadas. En la escala autoaplicada de carga familiar (ECF), los resultados se compararon entre ambos momentos mediante la prueba de homogeneidad marginal. Finalmente se hizo un análisis multivariable con medidas repetidas para cada escala (ECF, FACES III) mediante el modelo MANCOVA, donde las variables dependientes fueron los conceptos evaluados dentro de cada escala y las variables independientes, las características sociodemográficas y clínicas.
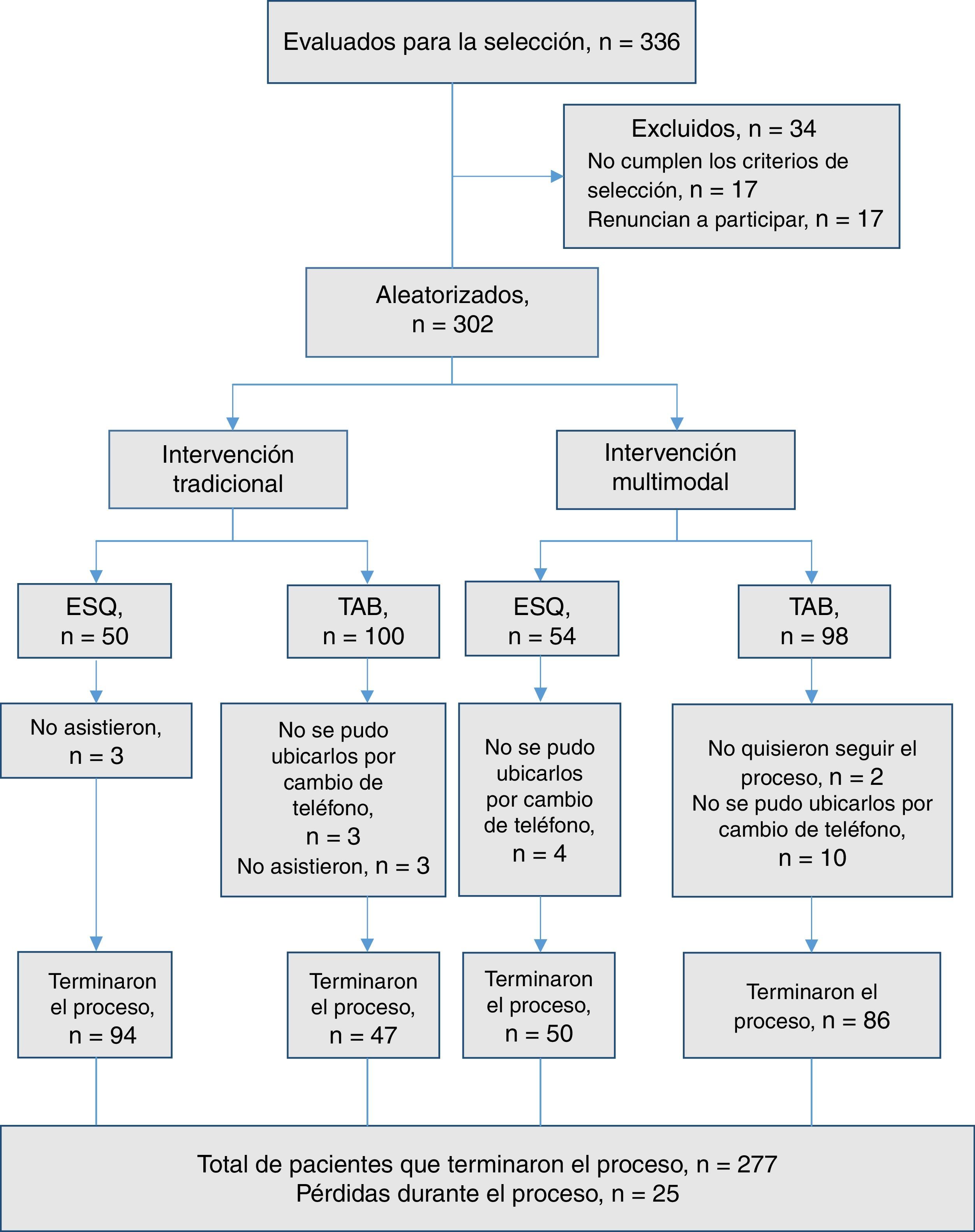
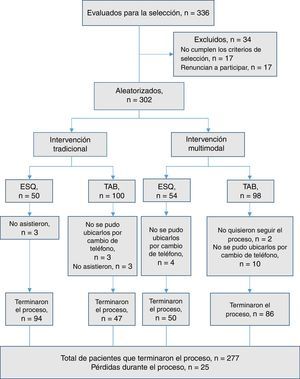
ResultadosInicialmente se reclutó a 336 sujetos con TAB y esquizofrenia, de los que se excluyó a 34 al aplicar los criterios de selección de la muestra. De esta manera, se evaluó a 302 sujetos, de los que 198 tenían diagnóstico de TAB y 104, de esquizofrenia. Al realizar la asignación a cada brazo, el grupo de IM quedó conformado por 50 pacientes con esquizofrenia y 100 con TAB y el grupo de IT, por 54 pacientes con esquizofrenia y 98 con TAB. La figura 1 representa el flujo de pacientes durante el estudio.
Durante el periodo de seguimiento e intervención hubo pérdidas y deserciones de participantes, por lo cual la muestra final quedó en 259 pacientes: 92 esquizofrénicos y 167 bipolares. Esta información se describe detalladamente en el diagrama de flujo de los participantes (fig. 1).
Durante el periodo de reclutamiento, intervención y seguimiento, no se presentaron daños o efectos no intencionados en ninguno de los grupos de intervención.
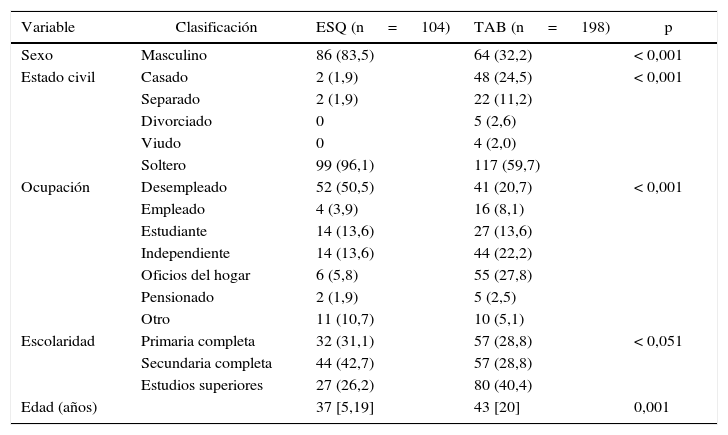
Características demográficas de los pacientes con TAB y esquizofrenia del programa PRISMADespués de evaluar las variables sociodemográficas de los pacientes con TAB y esquizofrenia del programa PRISMA, se identificó que una alta proporción de los pacientes con esquizofrenia son varones (83%) y entre los pacientes con TAB hay mayoría de mujeres (67,8%), con medias de edad de 37 años entre los pacientes con esquizofrenia y de 43 entre los pacientes con TAB. Cuando se evaluó el estado civil, la ocupación y la escolaridad, se observó que los pacientes con esquizofrenia en un 96% estaban solteros, el 50% desempleados y solo un 26% reportaba tener estudios superiores (técnicas, tecnologías o profesión). Los pacientes con TAB eran el 59% solteros, el 20% desempleados y el 40% con estudios superiores terminados. En las cuatro variables demográficas (edad, sexo, estado civil, ocupación y escolaridad) hubo diferencias estadísticamente significativas (tabla 1).
Variables sociodemográficas de los pacientes con TAB y esquizofrenia
| Variable | Clasificación | ESQ (n = 104) | TAB (n = 198) | p |
|---|---|---|---|---|
| Sexo | Masculino | 86 (83,5) | 64 (32,2) | < 0,001 |
| Estado civil | Casado | 2 (1,9) | 48 (24,5) | < 0,001 |
| Separado | 2 (1,9) | 22 (11,2) | ||
| Divorciado | 0 | 5 (2,6) | ||
| Viudo | 0 | 4 (2,0) | ||
| Soltero | 99 (96,1) | 117 (59,7) | ||
| Ocupación | Desempleado | 52 (50,5) | 41 (20,7) | < 0,001 |
| Empleado | 4 (3,9) | 16 (8,1) | ||
| Estudiante | 14 (13,6) | 27 (13,6) | ||
| Independiente | 14 (13,6) | 44 (22,2) | ||
| Oficios del hogar | 6 (5,8) | 55 (27,8) | ||
| Pensionado | 2 (1,9) | 5 (2,5) | ||
| Otro | 11 (10,7) | 10 (5,1) | ||
| Escolaridad | Primaria completa | 32 (31,1) | 57 (28,8) | < 0,051 |
| Secundaria completa | 44 (42,7) | 57 (28,8) | ||
| Estudios superiores | 27 (26,2) | 80 (40,4) | ||
| Edad (años) | 37 [5,19] | 43 [20] | 0,001 |
TAB: trastorno afectivo bipolar.
Los valores expresan n (%) o mediana [intervalo intercuartílico].
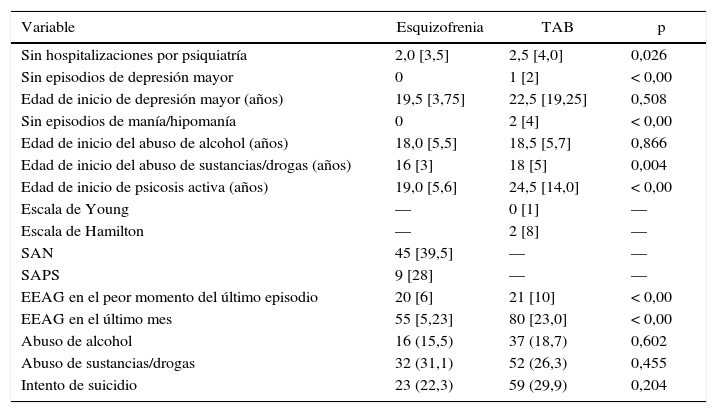
El grupo de pacientes con esquizofrenia reportó un promedio de 2 hospitalizaciones a lo largo de la vida, el 15% tenía antecedente de abuso de alcohol y el 31%, de abuso de sustancias psicoactivas, con una media de edad de inicio del consumo de alcohol de 18 años y de inicio de abuso de sustancias psicoactivas de 16 años. El promedio de las escalas de SANS fue de 45 y de SAPS de 9, con una puntuación en la escala de funcionalidad global en el mes anterior de 55. En el grupo de pacientes con TAB, el promedio de hospitalizaciones fue de 2,5, con un número promedio de episodios de manía/hipomanía de 2; tenía antecedente de intentos suicidas el 29%, antecedente de abuso de alcohol sustancias/drogas el 26% y escala de funcionalidad en el último mes de 80.
Se encontraron diferencias estadísticas entre ambos grupos (esquizofrenia y TAB) en el número de hospitalizaciones (p = 0,026), la edad de inicio de abuso de sustancias/psicoactivos (p = 0,004) y en la calificación en la escala de evaluación de actividad global en el último mes (p = 0,001).
No se encontraron diferencias estadísticamente significativas entre ambos grupos en las variables abuso de alcohol (p = 0,602), abuso de sustancias psicoactivas (p = 0,455), antecedentes de intentos suicidas (p = 0,204) y edad de inicio de abuso de alcohol (p = 0,86) (tabla 2).
Variables clínicas según trastorno
| Variable | Esquizofrenia | TAB | p |
|---|---|---|---|
| Sin hospitalizaciones por psiquiatría | 2,0 [3,5] | 2,5 [4,0] | 0,026 |
| Sin episodios de depresión mayor | 0 | 1 [2] | < 0,00 |
| Edad de inicio de depresión mayor (años) | 19,5 [3,75] | 22,5 [19,25] | 0,508 |
| Sin episodios de manía/hipomanía | 0 | 2 [4] | < 0,00 |
| Edad de inicio del abuso de alcohol (años) | 18,0 [5,5] | 18,5 [5,7] | 0,866 |
| Edad de inicio del abuso de sustancias/drogas (años) | 16 [3] | 18 [5] | 0,004 |
| Edad de inicio de psicosis activa (años) | 19,0 [5,6] | 24,5 [14,0] | < 0,00 |
| Escala de Young | — | 0 [1] | — |
| Escala de Hamilton | — | 2 [8] | — |
| SAN | 45 [39,5] | — | — |
| SAPS | 9 [28] | — | — |
| EEAG en el peor momento del último episodio | 20 [6] | 21 [10] | < 0,00 |
| EEAG en el último mes | 55 [5,23] | 80 [23,0] | < 0,00 |
| Abuso de alcohol | 16 (15,5) | 37 (18,7) | 0,602 |
| Abuso de sustancias/drogas | 32 (31,1) | 52 (26,3) | 0,455 |
| Intento de suicidio | 23 (22,3) | 59 (29,9) | 0,204 |
TAB: trastorno afectivo bipolar.
Los valores expresan n (%) o mediana [intervalo intercuartílico].
Después de comparar las características demográficas (sexo, estado civil, ocupación y escolaridad) y clínicas de los subgrupos de pacientes con TAB y esquizofrenia que quedaron asignados a IM y a IT, solo se encontraron diferencias estadísticamente significativas en el nivel de escolaridad del grupo con TAB que estuvo en IM, donde el 50% de los pacientes estaban clasificados con algún grado de estudio superior frente al 29% del grupo de IT (p = 0,044). Las puntuaciones de las escalas de Hamilton y Young en los subgrupos de los pacientes con TAB y de las escalas SAPS y SANS de los pacientes con esquizofrenia no mostraron diferencias estadísticamente significativas. No hubo diferencias en la escala de funcionalidad en el último mes entre los pacientes de los subgrupos de IM e IT en TAB y en esquizofrenia.
Implicación emocional y crítica según escala FEICS en familias de pacientes con esquizofrenia o con TAB al inicioEn el dominio de crítica familiar de la escala FEICS, el 27% de los pacientes con esquizofrenia y el 21% de los sujetos con TAB clasificaron a su familia con una puntuación de crítica «alto». Según la calificación de los familiares, el nivel de crítica en ambos grupos fue inferior al reportado por los pacientes. En el grupo con TAB, el 16% de los familiares calificaron el nivel de crítica como «alto» y el 42%, como «bajo». No hubo diferencias estadísticamente significativas entre la clasificación del nivel de crítica de la escala FEICS entre los pacientes con TAB y con esquizofrenia (p = 0,468), y entre los familiares de ambos grupos (p = 0,508). Es importante resaltar que más del 40% de los familiares clasifica el nivel de crítica familiar como «bajo». No se encontraron diferencias estadísticamente significativas en las puntuaciones totales de crítica familiar entre los dos grupos de pacientes.
Cuando se evaluó el dominio de exceso de implicación de la escala FEICS, se encontraron diferencias estadísticamente significativas entre la calificación de los familiares de pacientes con TAB y los de pacientes con esquizofrenia (p = 0,030). La implicación considerada «alta» fue mayor en el grupo de TAB (26%) que en el de esquizofrenia (14,3%). La puntuación de este dominio en los pacientes mostró mayor exceso de implicación en el grupo de esquizofrenia que en el de TAB (p = 0,058). No se encontraron diferencias estadísticamente significativas en las puntuaciones totales de implicación entre uno y otro grupo.
Cohesión y adaptabilidad según escala FACES III en familias de pacientes con esquizofrenia frente a pacientes con TAB en el momento inicialSe encontró una diferencia entre ambos grupos en la puntuación total de adaptabilidad familiar en la escala realizada por el paciente, con una mediana mayor en el grupo de esquizofrenia (p = 0,051). No se encontraron diferencias estadísticamente significativas en las otras puntuaciones totales de cohesión y adaptabilidad ni en las clasificaciones de estos subdominios. En la clasificación de adaptabilidad hubo tendencia a encontrar diferencias, pero no estadísticamente significativas (p = 0,092).
Carga familiar de los pacientes con esquizofrenia frente a pacientes con TAB en el momento inicialCuando se midió la carga objetiva de los familiares, un 95% de ellos (TAB y esquizofrenia) reportaron «alguna carga» o «bastante carga». Uno de cada 4 familiares de los pacientes reportó tener «bastante carga objetiva». Cuando se evaluó la atribución de esta carga (emocional, laboral, en el tiempo libre, relacional, económica y en el hogar) con la situación de salud del paciente, solo un 15% de los familiares encontraron «clara relación». El 53% de los familiares de los pacientes con TAB no encontraron «ninguna relación» entre la carga y el estado de salud del paciente. Al comparar los resultados de esta escala entre los grupos de TAB y esquizofrenia, no se encontraron diferencias estadísticamente significativas.
Comparación entre las escalas FACES III y FEICS de pacientes con TAB y esquizofrenia entre los momentos inicial y finalAl comparar las escalas FACES III y FEICS de los pacientes con TAB entre el momento inicial y el momento final de cada uno de los brazos de intervención (IM frente a IT), se identificó una mejora en la puntuación total de cohesión familiar en el subgrupo de IM (p = 0,041) que no se observó en el grupo de IT. No se encontraron diferencias estadísticamente significativas entre ambos subgrupos en el dominio de adaptabilidad ni en la escala FEICS. El grupo de IT mostró cambios significativos en las variables de adaptabilidad (p = 0,024) y cohesión (p = 0,021) de la escala aplicada a los familiares. Tras hacer un análisis multivariable MANCOVA, estas diferencias significativas no se identificaron.
Después de hacer una comparación de los pacientes con esquizofrenia asignados al subgrupo de IM entre los momentos inicial y final, se observó un aumento en la calificación de implicación según los familiares (p = 0,017) que no se observó en el grupo de IT. No se encontraron cambios en el dominio de crítica en ninguno de los dos brazos de intervención. En el grupo de IT se observó un aumento significativo de la puntuación de adaptabilidad según la escala registrada por la familia (p = 0,023). Estas diferencias no persistieron después del análisis multivariable.
DiscusiónLos resultados de este articulo hacen parte del programa de salud mental con énfasis en reducción de la carga, el daño y el gasto social de la enfermedad mental (PRISMA) para pacientes con esquizofrenia y TAB, quienes fueron asignados aleatoriamente a una IM o una IT. El objetivo principal de esta parte de la investigación era evaluar los cambios en la dinámica familiar después del tratamiento. Los grupos de pacientes con TAB y esquizofrenia asignados a cada uno de los brazos de tratamiento (IM e IT) presentaban similares características demográficas y clínicas, y tuvieron una adecuada aleatorización.
En la calificación de la carga del cuidador (ECF), cohesión y adaptabilidad (FACES III) y exceso de implicación y crítica (FEICS) al inicio del programa, se observó un mayor nivel de crítica en los pacientes con TAB que en los esquizofrénicos en comparación con sus familiares; a pesar de que esta diferencia era importante, finalmente no alcanzó significación estadística. Al evaluar la carga del cuidador con la escala ECF, se observó que 1 de cada 4 pacientes con TAB y esquizofrenia tienen «alta carga familiar» objetiva (emocional, laboral, en el tiempo libre, relacional, económica y en el hogar), pero cuando se correlacionó esta carga con el estado del paciente, solamente el 50% en promedio consideró que podía haber «alguna relación» o «una relación clara» entre la carga y la enfermedad del paciente. Casi el 94% de los familiares reportaron tener «alguna carga».
Después de comparar las puntuaciones de las escalas ECF, FACES III y FEICS entre el momento inicial y el momento final del grupo asignado a la IM, se encontraron algunas diferencias significativas en cohesión familiar en el grupo de TAB y de adaptabilidad en el grupo de esquizofrenia, que no se conservaron después del análisis multivariable. En esta investigación la IM no mostró beneficio en la modificación de las variables de carga del cuidador, cohesión, adaptabilidad, exceso de implicación y crítica familiar en comparación con la IT. Teniendo en cuenta las características del tratamiento, pues un mismo paciente podía recibir varias intervenciones por diferentes terapeutas en un mismo periodo de tiempo, existía la posibilidad de empeoramiento en las variables, pues en la terapia se exponen temas y situaciones de alta carga emocional. Este fenómeno no se observó, es decir, la IM no empeora la dinámica familiar.
Entre las posibles explicaciones de que no se encontraran diferencias significativas, los autores proponen las siguientes hipótesis: a) los cambios en la dinámica familiar y los resultados terapéuticos en terapia de familia generalmente requieren procesos más extensos y continuos, y en esta IM los pacientes tenían otras intervenciones incluidas en su programa; es posible que se necesiten intervenciones más frecuentes y más duraderas en esta población para lograr mejores efectos terapéuticos; b) el instrumento utilizado para medir el efecto del programa multimodal en la dinámica familiar no captó las variables en que pudo haber algún cambio, por lo que se debería explorar otros instrumentos psicométricos en el futuro, y c) este estudio realizó mediciones predominantemente cuantitativas, y es posible que un abordaje narrativo y cualitativo pudiera haber identificado cambios importantes en la dinámica familiar que son difíciles de cuantificar con las herramientas utilizadas. Es importante resaltar esta última hipótesis, porque llamativamente muchos de los pacientes y familiares que participaron en el programa tuvieron alta satisfacción y reconocieron mejorías en sus procesos. Este avance también fue reconocido por la terapeuta de familia que acompañó y evaluó a los pacientes y sus familias durante todo el proceso.
Los autores reconocen que el presente estudio, a pesar de sus fortalezas, como el tamaño de la muestra, la adecuada aleatorización, el diseño de programas de tratamiento individualizado, el manejo de población muy enferma y la utilización de terapeutas con alta experiencia, también tiene limitaciones. Entre las principales, es importante mencionar la ausencia de enmascaramiento a terapeutas y evaluadores, y la falta de control de otras intervenciones paralelas a la intervención que pudieran intervenir positiva o negativamente en el desenlace final. La muestra era poblacional con farmacoterapia heterogénea, comorbilidad médica y psiquiátrica y alto consumo de psicoactivos, por lo que todos los pacientes tenían otro tipo de atención en su sistema de salud que no se podía eliminar del estudio por cuestiones económicas y éticas.
ConclusionesEl presente estudio no muestra cambios en las variables de carga familiar y funcionamiento familiar en pacientes con TAB y esquizofrenia que estuvieron en un programa de IM frente a los pacientes que estuvieron en el programa de IT. Futuros estudios podrían incluir periodos más largos para realizar la IM y citas más frecuentes y, además, explorar la dinámica familiar desde otros instrumentos para lograr mayores efectos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónEste proyecto fue financiado por COLCIENCIAS, CODI-Universidad de Antioquia y Hospital Universitario de San Vicente Fundación.
Conflicto de interesesNinguno.
Los autores agradecen a COLCIENCIAS, CODI-Universidad de Antioquia, Hospital Universitario de San Vicente Fundación y PRISMA U.T.