La manifestación musculoesquelética de la alcaptonuria es conocida como ocronosis, una enfermedad de baja prevalencia del metabolismo del ácido homogentísico. Se presenta el caso y el tratamiento ofrecido a una mujer de 56 años que mostró artropatía ocronótica con manifestación en hombros y rodillas. Además, se intenta sintetizar la fisiopatología, los hallazgos clínicos y patológicos de esta enfermedad, así como sus alternativas de manejo. Este caso merece ser reportado puesto que hay muy pocos pacientes diagnosticados con esta enfermedad y escasas imágenes intraarticulares del hombro afectado, debido a su baja prevalencia y a la alta de sospecha clínica requerida para realizar su oportuno diagnóstico.
Nivel de evidenciaIV
The musculoskeletal manifestation of alkaptonuria is known as ochronosis, a disease of low prevalence produced by alterations on the metabolism of the homogentisic acid. Herein there is a case report of a 56 year-old woman who showed an ochronotic arthropathy perceptible at her shoulders and knees. Furthermore, it attempts to synthesize the pathophysiology, the clinical and pathologic findings of the disease as well as its treatment alternatives. This case deserves to be reported as long as there is very few diagnosed patients with this disease and limited intra-articular images of an affected shoulder. High clinical suspicion is required to its acute diagnosis.
Evidence levelIV
La alcaptonuria es un raro desorden hereditario en el metabolismo de la fenilalanina y tirosina cuyo tratamiento no ha sido aún establecido1. La alcaptonuria resulta de la acumulación de ácido homogentísico y sus consecuencias son nefastas para las articulaciones. La manifestación musculoesquelética de la alcaptonuria se conoce como ocronosis2, una entidad descrita desde hace muchos años, pero de difícil diagnóstico debido a su baja incidencia y desconocimiento médico. De esta forma, al momento del diagnóstico se evidencian pacientes con cambios articulares y sistémicos irreversibles. Se presenta a continuación un caso de manifestación musculoesquelética de la alcaptonuria en una mujer de 56 años y las imágenes por artroscopia de sus hombros y rodillas. Existen muy pocos reportes en la literatura de esta enfermedad con las imágenes presentadas en este artículo.
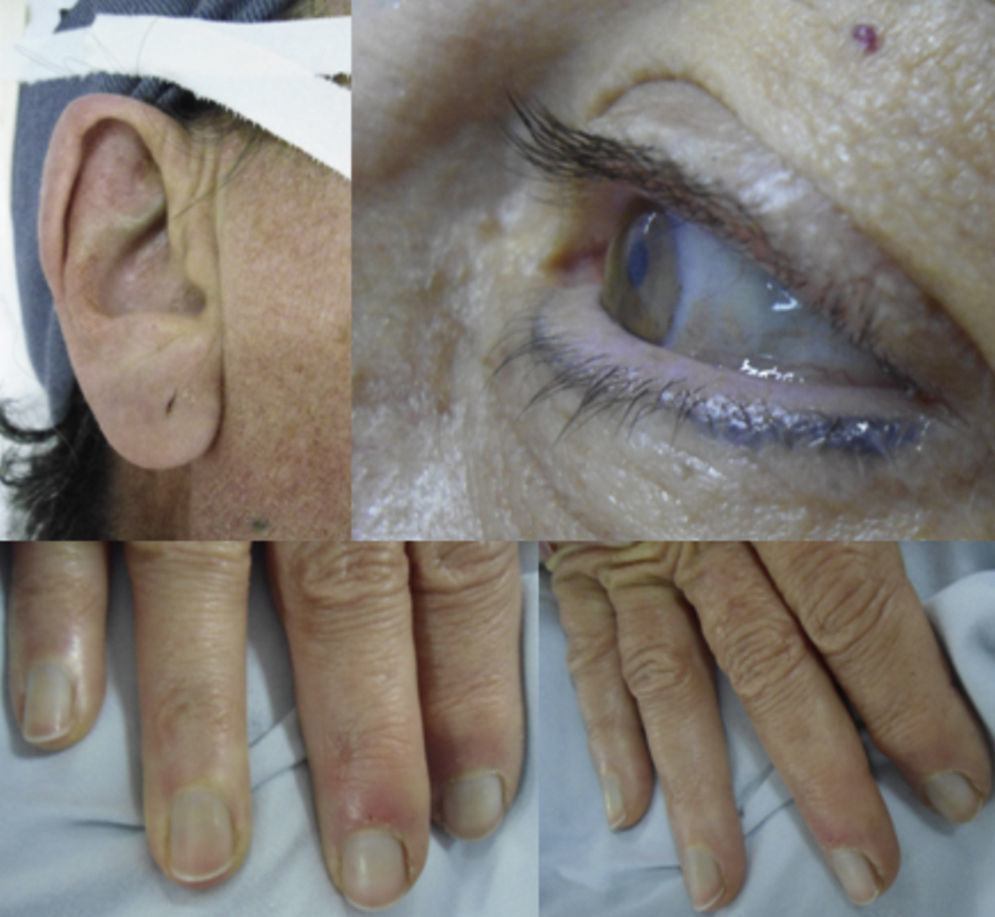
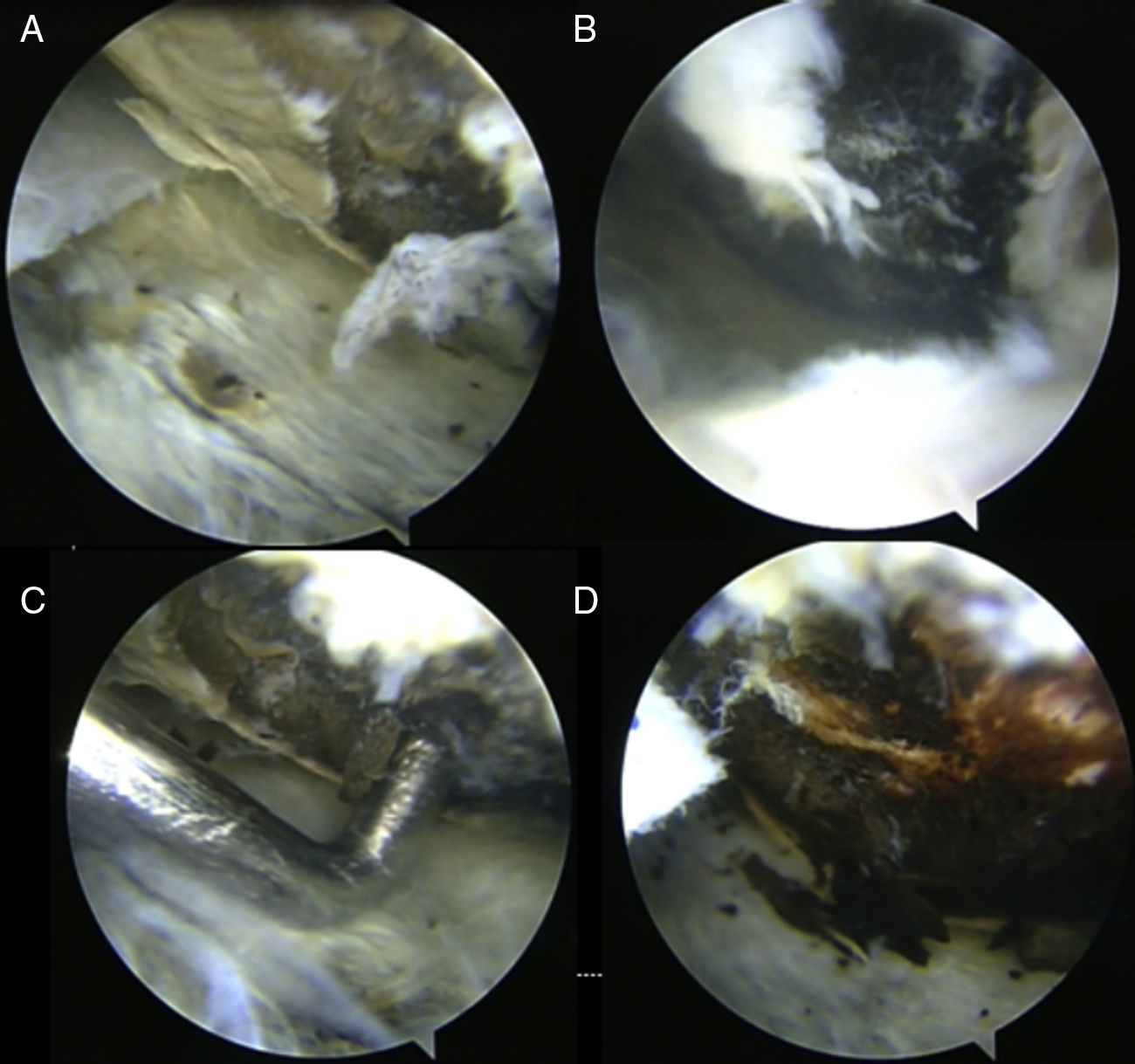
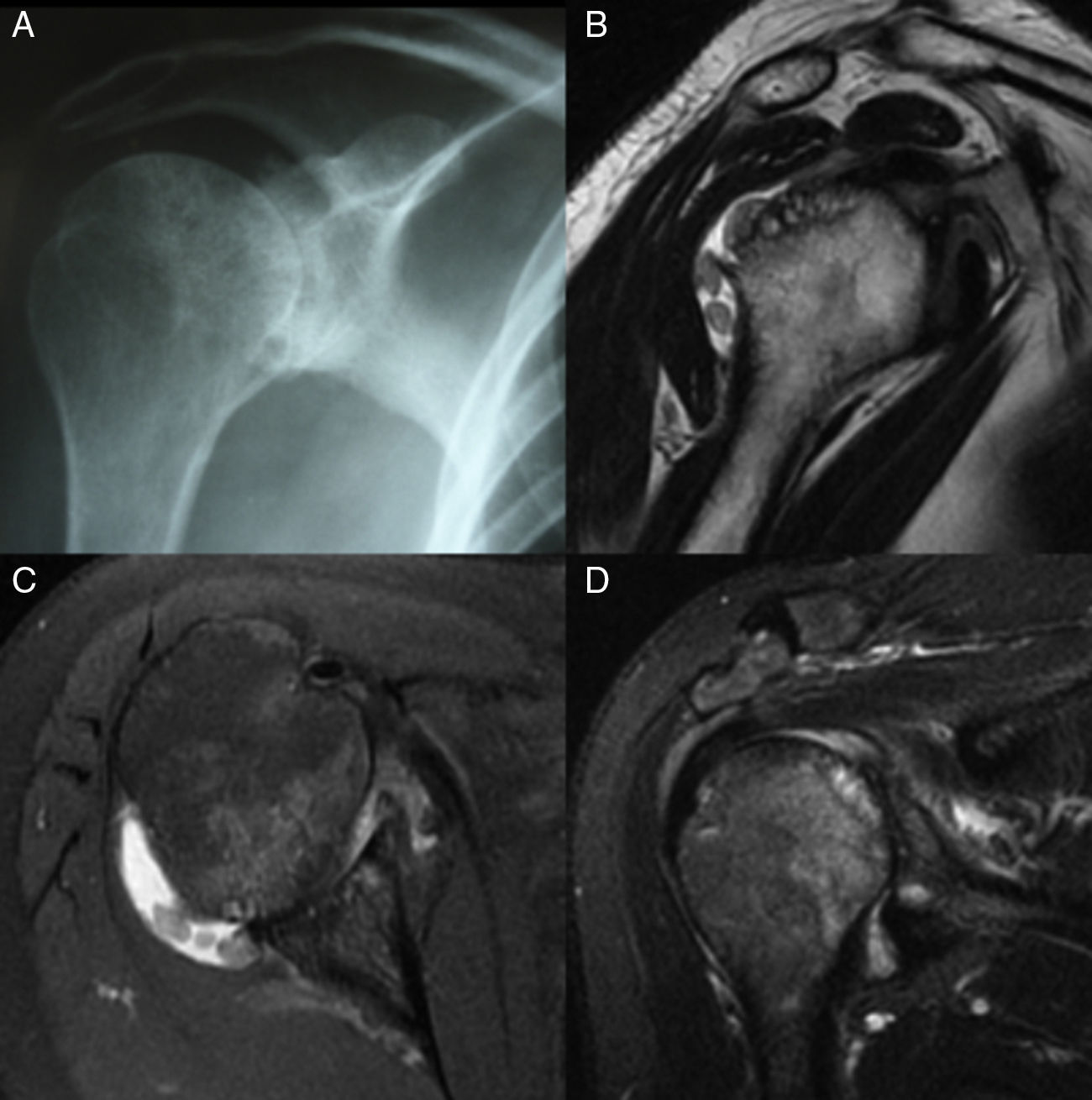
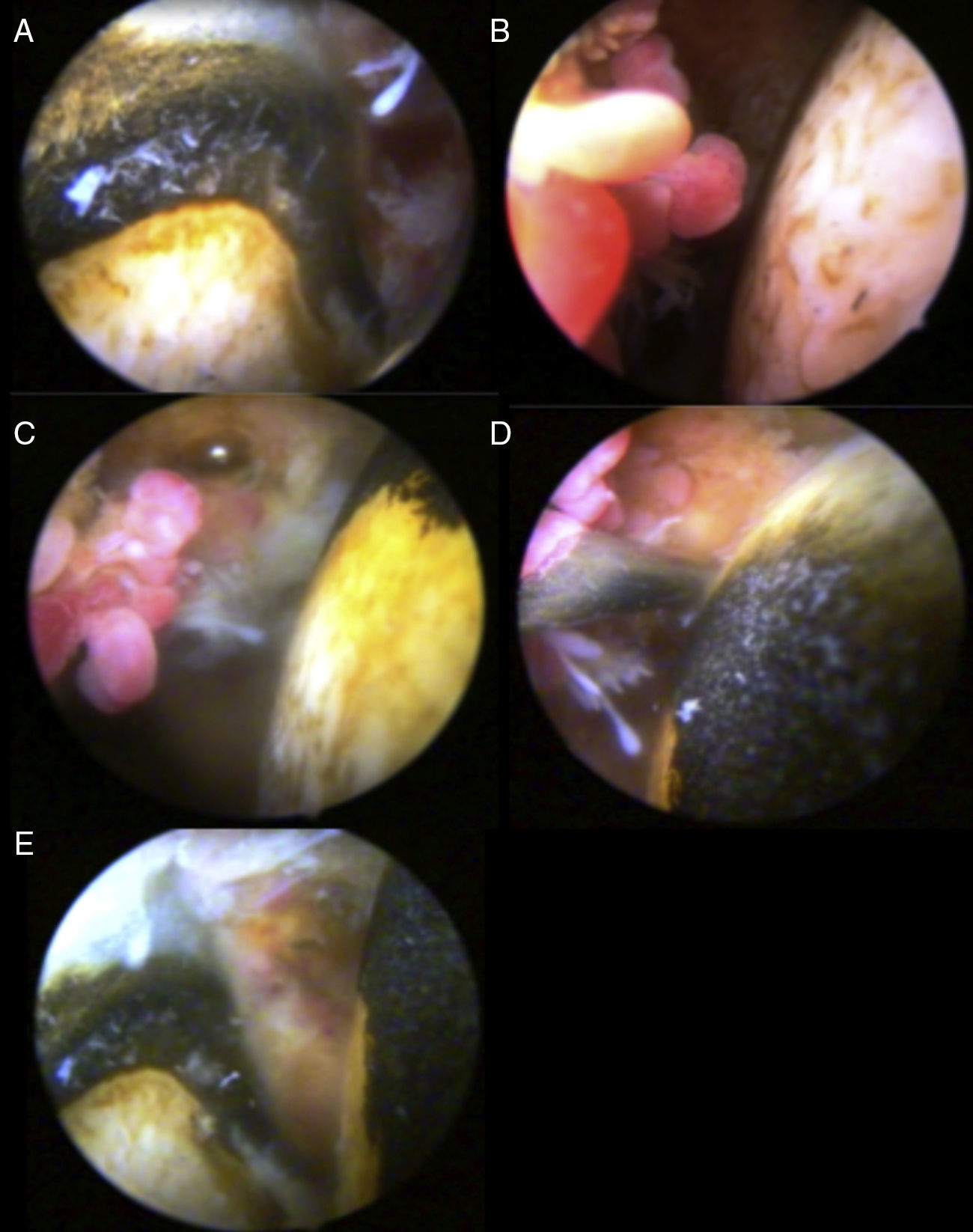
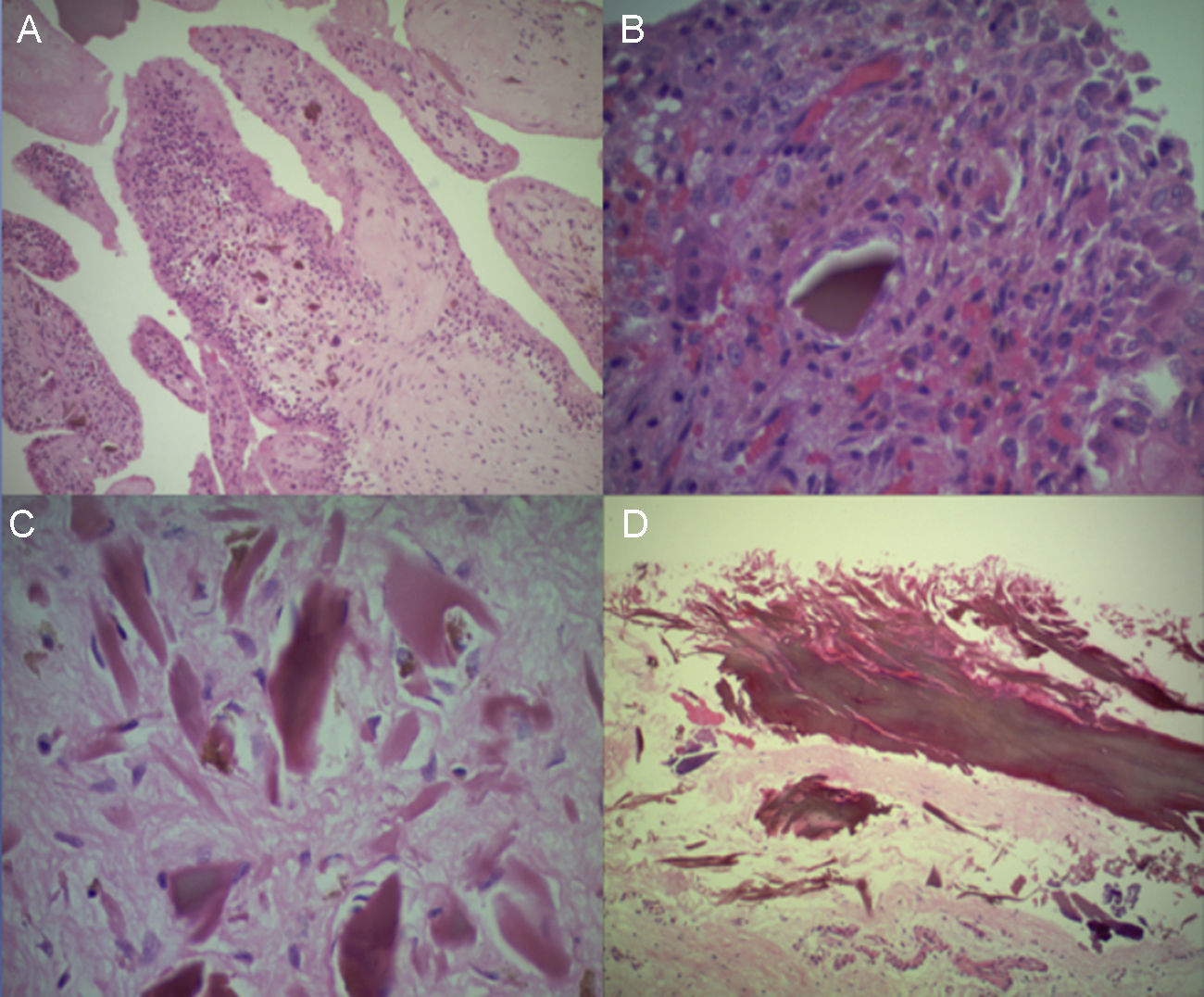
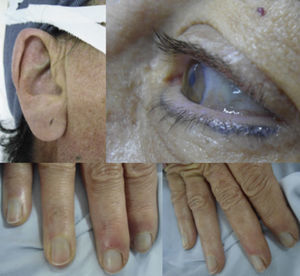
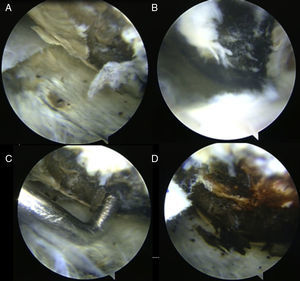
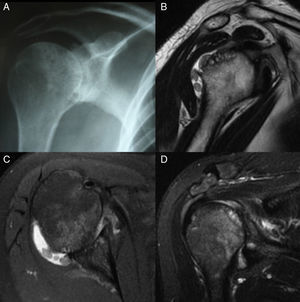
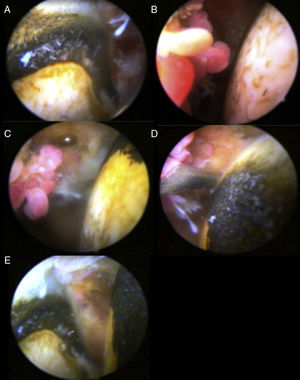
Caso clínicoMujer de 56 años, con pigmentación oscura en los lóbulos de las orejas, las escleras y las uñas (fig. 1) e historia de orina oscura desde la niñez, con dolor en el hombro derecho de dos años de evolución, quien sufre trauma rotacional de su rodilla izquierda. Por dolor en la rodilla, que aumenta al caminar y al arrodillarse, consulta al ortopedista, que encuentra signos meniscales positivos al examen físico y decide realizar artroscopia de rodilla con meniscoplastia. Como hallazgo incidental en la artroscopia, se evidencia un tejido similar al necrótico sobre el cartílago y el hueso subcondral de fémur, tibia y meniscos (fig. 2). Se sospecha por estos hallazgos una enfermedad de depósito, por lo que se tomó biopsia de cartílago y sinovial, la cual reportó sinovial con inflamación crónica, reacción a cuerpo extraño y formas geométricas de cartílago negro en su interior, haciendo con lo anterior un diagnóstico histológico de ocronosis. Debido a la persistencia de dolor en el hombro derecho, la mujer consulta a nuestro servicio donde se solicita radiografía y resonancia magnética del hombro, evidenciando imágenes sugestivas de cuerpos libres intraarticulares y cambios artrósicos (fig. 3). Por lo anterior, se realiza una artroscopia del hombro derecho evidenciando hipertrofia e hiperplasia de la sinovial y hallazgos en cartílago y hueso similares a los encontrados en la rodilla; se resecó la sinovial (figs. 4 y 5). Después del procedimiento la paciente presentó mejoría del dolor y de los arcos de movimiento.
El primer caso verificado de ocronosis que se conoce fue descrito en una momia egipcia que data de 1500 a. de C. Exámenes radiológicos y bioquímicos de los discos intervertebrales, caderas y rodillas fueron usados para confirmar el diagnóstico3,4. En 1584, Scribonius reportó un niño cuya orina semejaba tinta negra5. En 1609, Schenck describió el mismo fenómeno en un monje carmelita. Posterior a esto aparecen varios reportes de esta enfermedad, hechos por Zacutus Lucitanus en 1649, por Singer en 1775 y por Marcet en 1822. El término alcaptonuria fue utilizado por primera vez en 1859 por Boedeker para describir la decoloración de la orina al adicionarle una solución alcalina, debido a la reducción de sus componentes, dada la propiedad de esta solución de tomar ávidamente el oxígeno.
Tres décadas después, este compuesto fue identificado como ácido homogentísico en 1891 por Wolkow y Baumann, quienes describieron su fórmula estructural. En 1866, Virchow describe sus hallazgos en una necropsia de un hombre de 67 años, quien aparentemente muere por una falla cardiaca secundaria a arteriosclerosis extensa. En dicho paciente, los discos intervertebrales, laringe, anillos de la tráquea, meniscos, cartílago articular y placas de arteriosclerosis estaban amarillos. Por lo tanto, esta entidad recibe el nombre de ocronosis, que en griego significa enfermedad amarilla, debido a la acumulación de pigmento en el tejido conectivo que da un aspecto amarillo ocre al examen macro y microscópico. En 1902, Albrecht mostró una conexión entre la artropatía ocronótica y la alcaptonuria, y dos años después Osler diagnostica por primera vez clínicamente la ocronosis en dos hermanos. En 1908, Garrod notó que un gran número de individuos con errores innatos del metabolismo eran descendientes de padres con algún grado de consanguinidad. Bateson sugirió que el patrón de transmisión de la alcaptonuria podría ser explicado por las teorías de Mendel y que se trataba de una entidad autosómica recesiva. En 1909, Garrod propone la hipótesis de que la alcaptonuria se debe a la deficiencia de una enzima, hipótesis que fue confirmada en 1958 por La Du, al mostrar que la enzima homogentísico oxidasa estaba ausente en el hígado de los pacientes con alcaptonuria6,7.
EpidemiologíaLa alcaptonuria es una enfermedad autosómica recesiva con una prevalencia baja de 1:250 000 a 1:1 000 000 en la mayoría de las poblaciones, aunque aumenta en ciertas regiones y países como República Dominicana y Eslovaquia, donde llega a ser de 1: 19 000, lo que se considera producto de migraciones y aislamientos genéticos8–10.
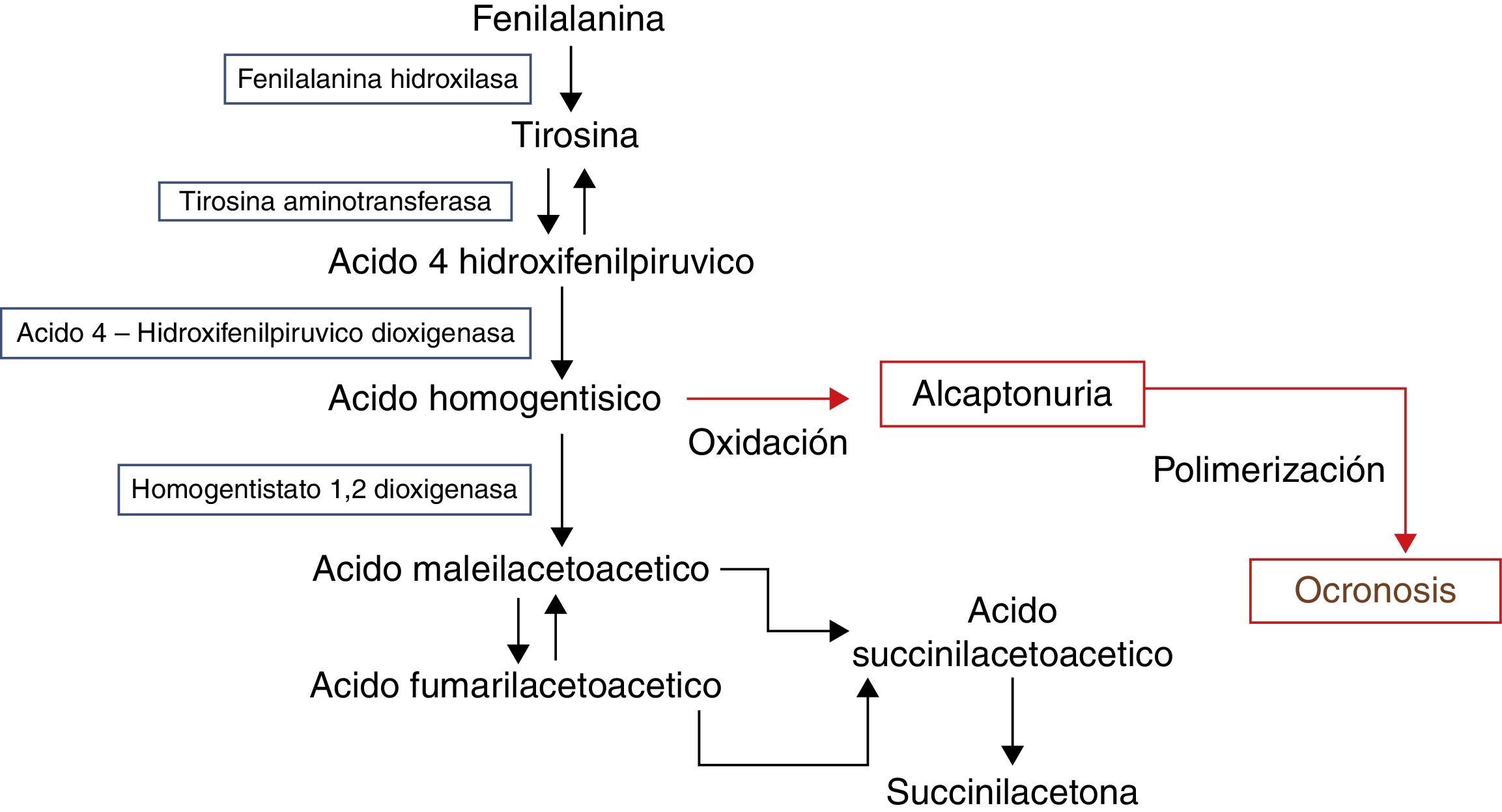
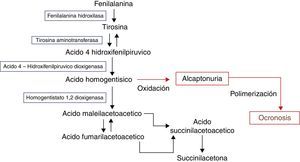
Etiología y patogénesisEl ácido homogentísico (AH) es degradado a ácido maleilacetoacético por la enzima llamada homogentistato1-2 dioxigenasa (HD)11 (fig. 6).
El gen que codifica la HD está localizado en el brazo largo del cromosoma 3 (3q21-q23). Los sitios de expresión de esta enzima son el hígado, el riñón, el intestino delgado, el colon y la próstata12. En pacientes con alcaptonuria, la actividad de la HD en dichos órganos es deficiente. Esto lleva a la acumulación de AH en fluidos corporales y en el tejido conjuntivo, dada su alta afinidad por sus macromoléculas, principalmente el colágeno. Este depósito se manifiesta entre otros en orejas y cartílago, con un color azul oscuro13. Los tejidos se vuelven débiles, frágiles y propensos a la ruptura, lo que lleva a una rápida degeneración articular. A medida que el paciente envejece, la formación de pigmento ocronótico en el riñón lleva a una disminución de la función renal y a un aumento en la acumulación de AH, el cual a su vez termina polimerizándose a pigmento por mecanismos aún no establecidos14. Algunas teorías sugieren que no es el AH por sí solo quien produce la degeneración tisular, sino que se debe a los productos de la oxidación de este. El AH se acumula tanto inter como intracelularmente y es oxidado a benzoquinoacetato (BQA). Esta oxidación ocurre espontáneamente en la orina, donde el ambiente es alcalino y aeróbico. En el ambiente neutro y relativamente anaeróbico del cuerpo, la enzima ácido homogentísico polifenol oxidasa, encontrada en la piel y células del tejido conjuntivo, es la encargada de catalizar esta reacción. Se piensa que el BQA, algún tipo de forma polimerizada de BQA o formas químicas similares a la melanina formada a partir de BQA alteran los enlaces de las macromoléculas del tejido conjuntivo, principalmente el colágeno. La oxidación también lleva a la formación de radicales libres, los cuales se asocian con daño tisular y, se cree, causan degeneración al iniciar un proceso inflamatorio. Finalmente, la integridad estructural del tejido puede disminuir debido a la inhibición de la lisil hidroxilasa, una enzima del cartílago requerida para la formación de residuos de hidroxilisina, esenciales para el entrecruzamiento del tejido conjuntivo15,16. Aún no se determina bien el mecanismo a través del cual se producen las alteraciones degenerativas del cartílago, discos intervertebrales y otros tejidos conectivos, pero puede tratarse de irritación química directa, debilidad en las uniones transversas del colágeno, alteración en el metabolismo de los condrocitos o una combinación de estos factores17,18. Así, se disminuiría la resistencia mecánica del cartílago, favoreciendo su lesión y rápida progresión a la artrosis19.
Hallazgos clínicosEl primer signo clínico es la aparición de manchas oscuras en los pañales y ropa interior de los niños afectados, permitiendo elaborar un diagnóstico cuando la persona tiene apenas algunos meses de vida20,21, hecho que pasa generalmente inadvertido por los padres22. La historia natural de la enfermedad se desarrolla poco a poco, con el compromiso articular después de la cuarta década de vida, inicialmente con dolor y disminución de la movilidad23, y posteriormente con crepitación. En el 50% de los casos se presenta efusión articular debido a la fragmentación del cartílago friable con subsecuente irritación de la membrana sinovial24 (tablas 1 y 2)25.
Manifestaciones clínicas de la ocronosis
| Síntomas | Edad de presentación |
|---|---|
| Orina o cerumen oscuros | Nacimiento |
| Pigmentación de las axilas | Pubertad |
| Pigmentación del lóbulo de la oreja | 20-40 años |
| Pigmentación de las escleras | 20-40 años |
| Artropatía ocronótica | 30-50 años |
| Manifestaciones orgánicas (estenosis de la válvula aórtica, cálculos renales y prostáticos) | > 40 años |
Las alteraciones causadas por la ocronosis en el tejido conjuntivo fueron descritas mucho antes de entender la enfermedad, sabiéndose lo implacable y progresiva que es la degeneración articular en estos pacientes. Es característica la ausencia de osteofitos, lo que la diferencia de otras formas de artrosis. Además, se afectan principalmente las rodillas, los hombros26 y las caderas, donde la sinovial y el cartílago presentan una coloración oscura y el hueso periarticular típicamente no parece afectado. Usualmente no se afectan las articulaciones pequeñas de las manos, codos y pies27,28, y suele ser más grave en hombres. La degeneración articular compromete originalmente el cartílago similar a la artrosis primaria. El pigmento se deposita difusamente en la matriz, en su mayoría en las áreas profundas del cartílago, que se vuelven frágiles y fragmentadas29. La superficie articular presenta unas características microscópicas específicas, ya que aunque la mayoría de la superficie se aprecia intacta (gris brillante), se puede ver a través de ellas las capas oscuras más profundas. La superficie muestra áreas locales de ulceración, a través de las que se observan las capas oscuras emergentes. En estados más avanzados, el hueso parece marfil, blanco y suave en la base de los cráteres de cartílago; hay metaplasia en las células sinoviales hacia condrocitos; la proliferación de condrocitos invade los fragmentos de cartílago pigmentado, formando los pólipos sinoviales30,31.
Es inusual que los síntomas se presenten únicamente en los hombros; usualmente se asocian con rodillas o caderas, cuyos síntomas aparecen previamente32–34. Frecuentemente hay disminución del espacio articular35 y un ascenso de la cabeza humeral, lo que predispone a lesión del manguito rotador, favoreciendo los hallazgos usualmente encontrados en la artroscopia, entre los que se destaca la calcificación del tendón y la bursa36. Sin embargo, el rol de la artroscopia de hombro en la ocronosis aún no ha sido bien dilucidado, a pesar del consenso de que el desbridamiento de los tejidos deshilachados y de la hipertrofia sinovial resulta en una mejoría significativa del dolor y del rango de movilidad del hombro.
La rodilla es la articulación más frecuentemente afectada. Tiene diferencias con la osteoartrosis por el compromiso relativamente simétrico de los compartimientos tibiofemorales medial y lateral, muy escasos osteofitos y calcificación del tendón37. Los meniscos se afectan en las fases iniciales38 reportándose casos de rodillas con fémur y meniscos de aspecto normal, pero en cuyo interior hay pigmentación oscura ocronótica, con fibras de colágeno uniformemente pigmentadas y bordes bien definidos. No es inusual el bloqueo de la rodilla debido a los cuerpos libres de cartílago intraarticulares.
La cadera usualmente se compromete después de la rodilla y los hombros, aunque se han reportado en la literatura siete casos de artrosis rápidamente progresiva de la cadera, que con frecuencia se diagnostica como artropatía ocronótica. Este diagnóstico se hace en el momento de la cirugía, debido al bajo índice de sospecha propio de una patología poco frecuente, sobre todo al tratarse de una presentación poco usual dentro de asta39–46.
La espondiloartropatía ocronótica es la complicación más común de la alcaptonuria. La columna dorsolumbar está típicamente afectada, respetando la columna lumbosacra, a diferencia de otras enfermedades degenerativas. Inicialmente, los pacientes refieren un dolor lumbar sordo asociado a rigidez y pérdida de la lordosis lumbar normal47. Los cambios en la columna incluyen pigmentación y severa calcificación discal, con depósito de hidroxiapatita dentro del anillo fibroso, estrechamiento del espacio intervertebral, con evidencia de osteopenia en los cuerpos adyacentes, osteofitosis y esclerosis. Esta disminución en la altura de los discos puede llevar a disminución de la altura del paciente hasta de 15cm. El fenómeno de vacío creado en el espacio de los discos intervertebrales se visualiza como colecciones lineales o circulares radiolúcidas de gas en múltiples niveles48. No es usual la fractura de columna a pesar de los hallazgos descritos en esta49. Se han reportado algunos casos de hernias discales en pacientes con síntomas y signos de ocronosis. Esta herniación ocurre como uno de los primeros síntomas de la enfermedad. En todos estos pacientes, los discos intervertebrales mostraban pigmento ocronótico característico. Es muy probable que la herniación ocurra por debilidad del cartílago, como consecuencia del depósito de pigmento, asociado a la debilidad de los tendones y ligamentos. En estos pacientes la discectomía mostró excelentes resultados50. La historia natural de la artropatía y la espondilosis es crónica y progresiva, por lo que a los 60 años la mayoría de los pacientes tiene severamente comprometida su funcionalidad.
Manifestaciones cutáneasLos sitios de más fácil visualización del pigmento ocronótico son las orejas, los ojos y la piel de áreas genitales y axilas. En las orejas, el cartílago auricular se vuelve azuloso, se adelgaza y se visualiza opaco con la transiluminación. El cerumen es negro, y la cavidad timpánica y huesos del oído se pigmentan también. La cara temporal de las escleras se torna gris-marrón oscuro. La pigmentación ocronótica puede ocurrir en otras condiciones diferentes de la alcaptonuria; en este caso llamamos a esta pigmentación ocronosis exógena, la cual es vista en personas que usan cremas blanqueadoras a base de hidroquinona, apósitos a base de ácido carbólico (fenol), cremas para el acné que contengan resorcinol y algunas drogas contra la malaria. Una forma de diferenciar la ocronosis endógena de la exógena es que en esta última solo hay manifestaciones cutáneas y no se encuentran los hallazgos en articulaciones y orina descritos para la ocronosis endógena51,52.
Manifestaciones cardiacasExiste compromiso de las válvulas cardiacas aórtica y mitral, así como de los vasos coronarios; en la mayoría de los casos se observa estenosis aórtica, con o sin estenosis de las arterias coronarias53. Solo hay un caso reportado de regurgitación aórtica54. Entre el 15% y el 20% de los pacientes tienen un soplo sistólico55. El pigmento ocronótico se deposita en forma de placas ateroscleróticas, las cuales pueden causar infarto de miocardio56,57. Examinando a pacientes con ocronosis y enfermedad arterial coronaria severa, se demostró que la pigmentación fue responsable del 100% de las placas ateroscleróticas en la aorta58. Por lo anterior, se acepta ampliamente a la estenosis de la válvula aórtica como el principal indicador del compromiso cardiaco en estos pacientes59,60. La edad promedio para el remplazo valvular es de entre 48 y 67 años, encontrando calcificación de la válvula aórtica en todos los casos.
Otras manifestaciones orgánicasEl pigmento ocronótico puede formar cálculos en riñones, uréteres, vejiga, uretra y próstata. Se ha descrito una relación entre la enfermedad de Parkinson y la alcapnonuria61, pero no se ha esclarecido completamente. Se ha encontrado AH en la sangre y orina de pacientes que reciben terapia con dihidroxifenilalanina sin otros síntomas de alcaptonuria62. La enfermedad de Parkinson ha mostrado una progresión más rápida en pacientes con ocronosis63.
Hallazgos de laboratorioEn pacientes adultos con alcaptonuria, la cantidad de AH encontrada en orina varía de 4 a 8g/l/die (valor normal<0,1mg/l/die), dependiendo del contenido de proteína en la dieta. La determinación cuantitativa específica de AH en orina es posible con el uso de la cromatografía de gas y la espectrometría de masas. En sangre, la concentración de AH es baja, usualmente no excede los 3 mg% debido a la elevada filtración glomerular de este metabolito y la muy elevada extracción tubular.
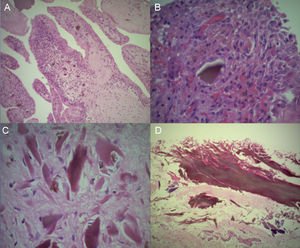
HistologíaEn el cartílago hialino se depositan gránulos color ocre en todas las capas, pero en su mayoría se encuentran en las capas profundas. Las células del cartílago son pequeñas y pictónicas. En el fibrocartílago puede haber áreas de degeneración y calcificación. El pericondrio puede estar engrosado y pigmentado. La sinovial está engrosada y puede haber calcificación de pequeñas islas de cartílago64.
Diagnóstico diferencialEntre los diagnósticos diferenciales está la osteoartrosis, la espondilitis anquilosante y la enfermedad de Paget, caracterizada por el depósito de pirofosfato dihidrato de calcio, encontrando en esta última más frecuentemente condrocalcinosis, lo que la diferencia de la ocronosis. En la osteoartrosis el compromiso de la columna es mayor en la región lumbar y cervical, las calcificaciones de los discos son inusuales, la rigidez progresiva de toda la columna no ocurre y la limitación del movimiento en la columna cervical es menos pronunciada. En las articulaciones periféricas la diferenciación no suele ser tan fácil, aunque en las rodillas, por ejemplo, la calcificación de los meniscos usualmente es la clave para el diagnóstico. La calcificación periarticular puede ser una característica que ayude a distinguir la artropatía ocronótica. En la espondilitis anquilosante el dolor es más severo, la rigidez cervical es marcada, la VSG es típicamente elevada. Radiológicamente los discos intervertebrales no están totalmente calcificados y hay extensa osificación de los ligamentos espinales. A diferencia de la espondilitis anquilosante, en la ocronosis no se encuentra la columna en forma de bambú, ni se observan osificaciones anulares, sindesmofitos, erosiones ni fusión de la articulación sacroiliaca. Se ha reportado la coexistencia de artritis reumatoidea, espondilitis anquilosante y condrocalcinosis65–69. La enfermedad de Paget solo tiene una semejanza superficial y se distingue rápidamente con los hallazgos clínicos y radiológicos, además de observar en estos pacientes una usual elevación de la fosfatasa alcalina.
TratamientoLa alcaptonuria no tiene cura y no cuenta con tratamientos específicos. Se recomiendan dietas con restricción de proteínas (fenilalanina y tirosina) y ricas en ácido ascórbico, para impedir la oxidación y polimerización del AH in vitro, lo que favorece la excreción renal de AH70–72. La eficacia de estos tratamientos no se ha establecido. Asimismo, hay estudios que sugieren una acción prooxidativa y autocooxidativa con el AH que llevaría a la producción adicional de radicales libres73. Estudios in vitro demuestran la disminución de la apoptosis celular con el uso de ácido ascórbico y n-acetilcisteína combinados74. La terapia antioxidante está enfocada a mitigar el estrés oxidativo que inicia la cascada de reacciones que lleva a la ocronosis, es decir, un efecto preventivo antes de que se produzca el daño tisular. Estudios in vitro han mostrado la relevancia antioxidante del ácido fítico, taurina y ácido lipoico en estos pacientes75. Se puede lograr una reducción farmacológica directa de la eliminación renal y concentración en plasma del AH con la administración de nitisinone. El nitisinone es un potente inhibidor de la 4-hidroxi fenilpiruvato dioxigenasa, con buena respuesta clínica (disminución de dolor lumbar, pigmentación cutánea y coloración de orina) y pocos efectos adversos, entre los que sobresale el aumento en las transaminasas hepáticas. La respuesta al nitisinone es mejor en pacientes con dieta baja en proteínas76, aunque esto depende de la dosis y del tiempo de administración. Otras alternativas basadas en la biología molecular están en desarrollo, pero aún no se popularizan en la clínica. La terapia física y la rehabilitación pueden ayudar a reducir la pérdida de movilidad articular y la progresión de los síntomas. El rol de la artroscopia aún no está definido totalmente, pero se estima que al desbridar los tejidos destruidos, al remover los cuerpos libres y la sinovial hipertrófica y al remodelar la superficie articular se logra un buen control temporal del dolor y una mejoría del rango de movilidad, retrasando la progresión de la enfermedad antes de un remplazo articular.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen a la filóloga Mónica Fierro por su colaboración en la edición y corrección de estilo de este manuscrito.