La luxación patelar traumática es un evento frecuente en algunos grupos de edad, pero poco común en niños y adolescentes, con una incidencia de alrededor de 4,3/100.000, mientras que otros autores reportan que puede llegar a ser de 5,8/100.000. La luxación patelofemoral es la segunda causa de hemartrosis traumática de la rodilla, y se asocia fuertemente con la actividad deportiva de pacientes menores de 20 años; se han descrito factores de riesgo asociados como genu valgo, aumento de anteversión femoral, hiperlaxitud ligamentaria, etc., que pueden estar asociados hasta en un 80% de los casos. Se reporta un caso de luxación patelar traumática en una menor de 10 años de edad, se describe la técnica quirúrgica y se revisa la literatura, ya que es una afección poco frecuente.
Traumatic dislocation of the patella is a frequent event in some age groups, but is very uncommon in children and adolescents. It has an incidence of 4.3 per 100,000 inhabitants, but it has been reported to be as high as 5.8 per 100,000 inhabitants. Patellar femoral dislocation is the second cause of traumatic hemarthrosis of the knee, and has a strong association with sport activity in patients under 20 years-old. There are risk factors reported in the literature such as, genus valgus, higher femoral anteversion, ligaments hyper-laxity, etc., that may be associated or are present in 80% of the patients. The case is presented of patient under 10 years-old with a traumatic dislocation of the patella, as well as the surgical technique used to repair it, and a further review of the literature.
La luxación patelar traumática es un evento frecuente en algunos grupos de edad, pero poco común en niños y adolescentes; aunque no hay cifras concretas de la incidencia de esta condición, se estima en alrededor de 4,3/100.000, mientras que otros autores reportan que puede llegar a ser de 5,8/100.0001–6.
Las características biomecánicas y anatómicas de la articulación patelofemoral le permiten realizar desplazamientos en los diferentes planos; además de proporcionar fulcro a la fuerza del cuádriceps, se estabiliza por estructuras dinámicas y estáticas. Entre los estabilizadores estáticos, destacan el ligamento patelofemoral medial (LPFM) y el ligamento meniscofemoral medial, dos potentes estructuras que proporcionan rigidez y estabilidad medial a la patela, en comparación con su contraparte lateral, que no posee estructuras tan fuertes que la estabilicen. El componente dinámico corresponde al músculo cuádriceps, especialmente al vasto medial oblicuo, que restringe la excursión patelar manteniéndola en su sitio y disminuyendo la posibilidad de luxarse.
La luxación patelofemoral es la segunda causa de hemartrosis traumática de la rodilla, y se asocia fuertemente con la actividad deportiva de pacientes menores de 20 años; se han descrito factores de riesgo asociados, como genu valgo, aumento de anteversión femoral, hiperlaxitud ligamentaria, etc., presentes hasta en un 80% de los casos7.
El manejo de esta condición médica es controvertida, pues no existe evidencia contundente acerca de cuál es el mejor método y no se tiene claro cuál es el procedimiento de elección en el tratamiento de estos pacientes. Se ha visto que el riesgo de reluxación es una complicación muy importante, que se presenta en un 10-30% de los casos quirúrgicos y un 13-50% de los tratamientos ortopédicos no quirúrgicos.
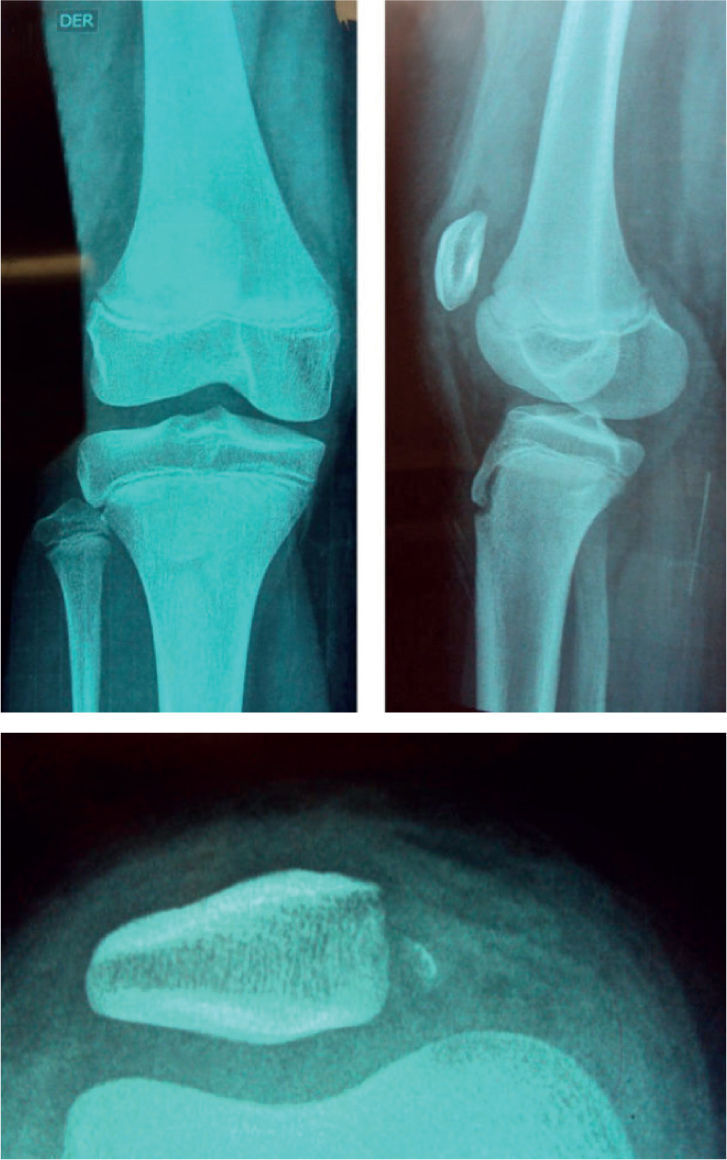
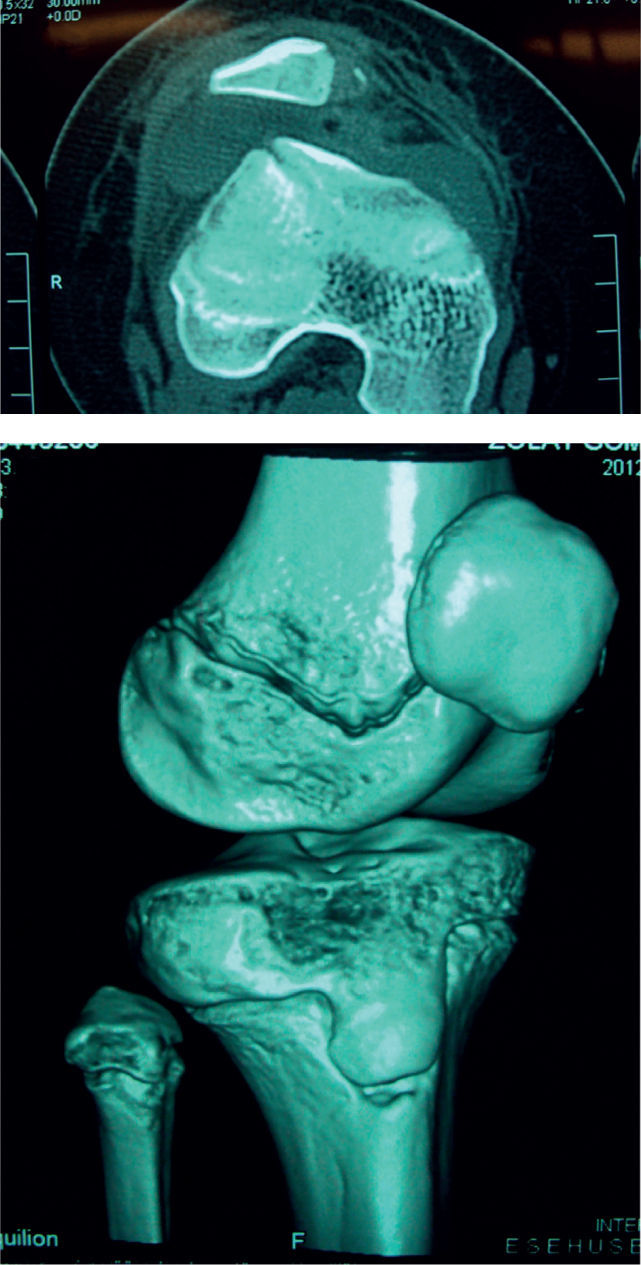
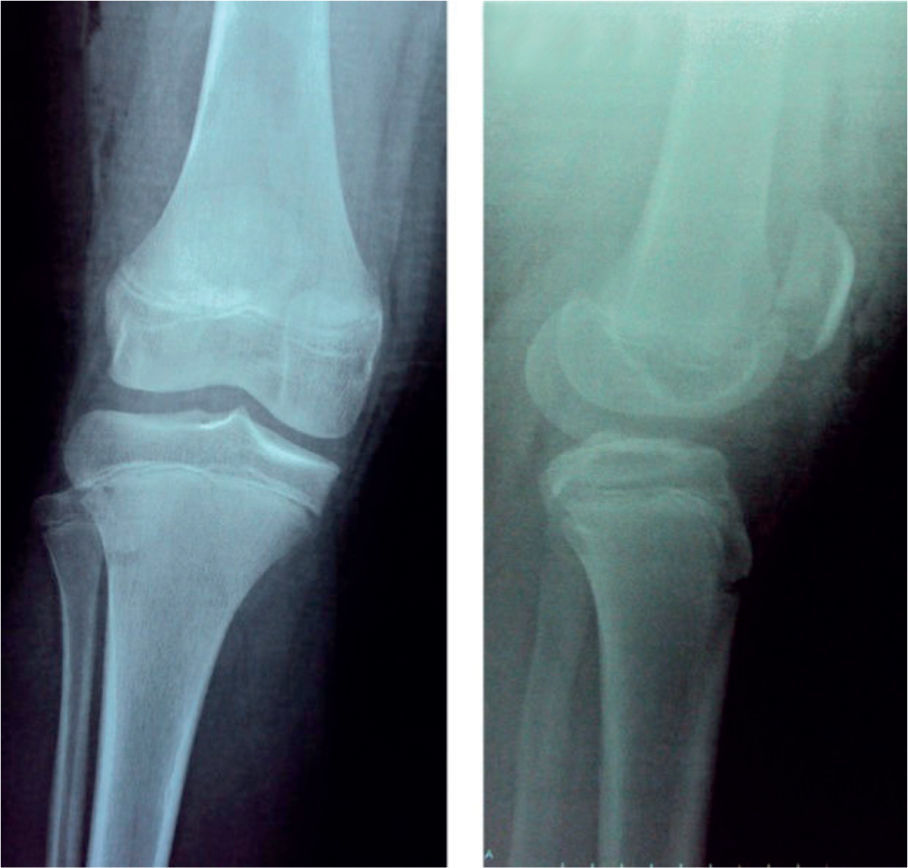
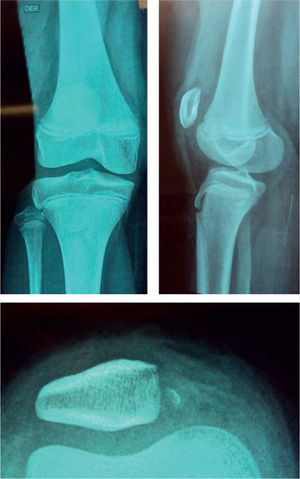
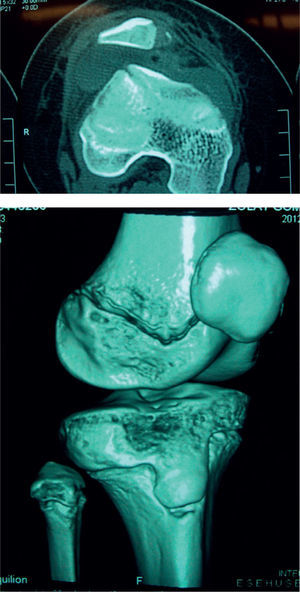
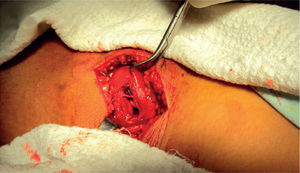
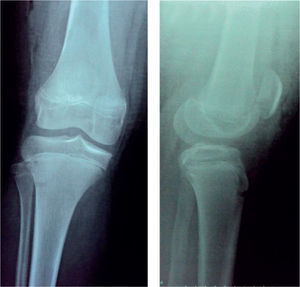
Caso clínicoUna niña de menos de 10 años y con sobrepeso ingresó al Servicio de Urgencias del Hospital Universitario de Santander con un cuadro clínico de 24 h de evolución; el inicio había sido súbito, con dolor y deformidad de la rodilla tras realizar movimiento rotacional repentino con la rodilla en flexión, mientras tenía el pie con apoyo completo, lo que produjo luxación de patela derecha. Al examen físico de ingreso, se encontraba con efusión articular y un valgo de 15°. Se le realizaron maniobras de reducción a su llegada al servicio de urgencias; posteriormente se le realizó una radiografía, en la cual se observaba un fragmento parapatelar medial (figura 1), por lo que se decidió solicitar una ecografía, que no reportó hallazgos que ayudaran a determinar fragmentos intraarticulares. Se decidió realizar una tomografía computarizada (TC) de rodilla, que evidenció un gran fragmento parapatelar medial y un fragmento en la escotadura patelar del fémur, además de una subluxación lateral de la rótula (figura 2); no fue posible realizar resonancia por problemas administrativos con las autorizaciones del asegurador. La paciente fue llevada a cirugía, e intraoperatoriamente se halló lesión del retináculo medial y del LPFM a nivel de su inserción patelar; no se halló lesión del vasto medial oblicuo o de la inserción femoral de los anteriores ligamentos. Se procedió a realizar una reinserción primaria del LPFM. No se hallaron lesiones condrales a nivel patelar o a nivel de los cóndilos femorales, y se retiraron los fragmentos óseos. Se inmovilizó a la paciente con un vendaje bultoso y un brace de rodilla articulado. La evolución fue satisfactoria, no ha presentado signo de aprehensión y la paciente deambula sin muletas.
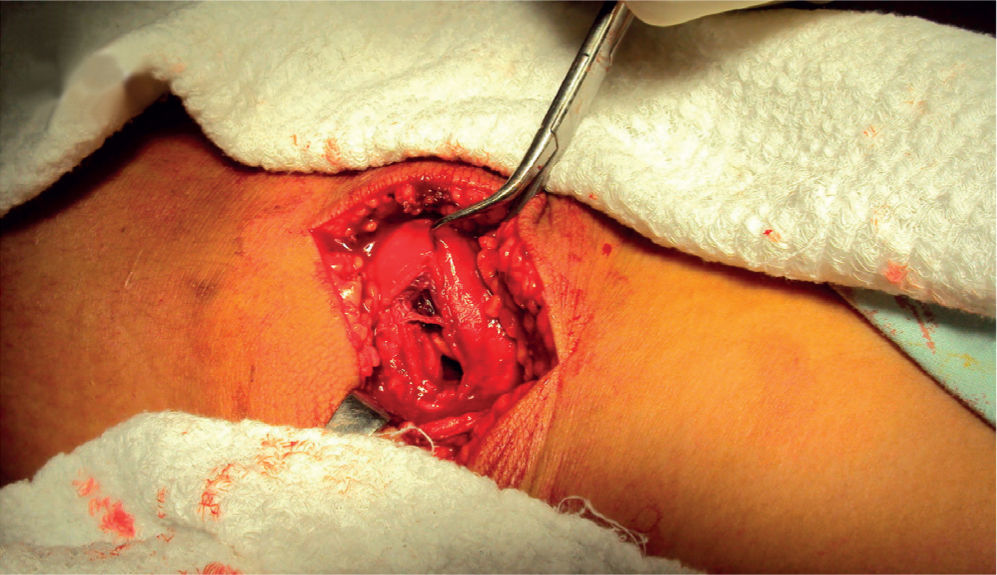
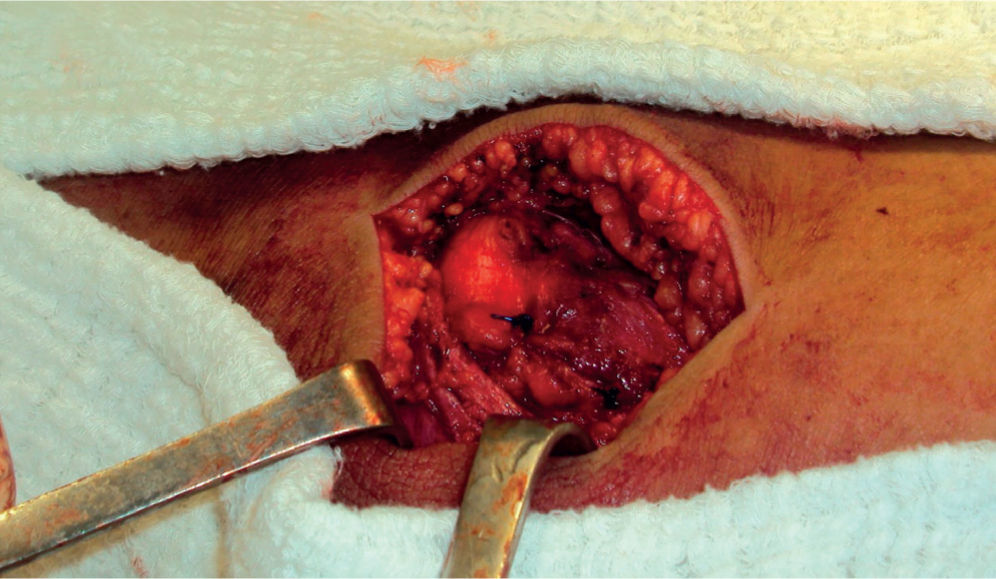
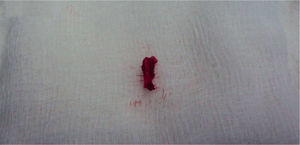
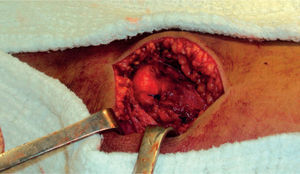
Técnica quirúrgicaSe realizó abordaje mediano patelar, con disección por planos. Se encontró defecto en la región retinacular medial y el LPFM de aproximadamente 4 × 3cm; no se detectaron lesiones condrales en patela o fémur (figura 3). Se encontró un fragmento medial unido al retináculo medial de 2 × 8mm, que se resecó (figura 4). Se realizó lavado articular, se pasó una broca de 2,5mm en la parte medial de la patela y luego, mediante túneles óseos, se reinsertó el retináculo medial y el ligamento patelofemoral medial (figura 5). Se realizaron maniobras de estabilidad intraquirúrgicas, sin luxación residual y con la centralización de la patela. Se cerró por planos y se finalizó colocando un vendaje bultoso tipo Robert Jones y un brace de rodilla articulado a 0° de extensión (figura 6).
La luxación de patela en niños y adolescentes es un evento con una incidencia variable, que llega a ser de 4,3/100.000. La mayoría de los casos ocurren en mujeres menores de 20 años, con un pico a los 15 años de edad. Es frecuente observar en estos pacientes características fenotípicas usuales como sobrepeso, hiperlaxitud ligamentaria y sedentarismo, pero otros autores reportan en sus estudios que no necesariamente debe existir este fenotipo y, por el contrario, ocurre con frecuencia en pacientes deportistas.
Se han descrito varios factores de riesgo, entre ellos el genu valgo debido al cambio de los vectores de fuerza que favorecerían la luxación de la patela alta, ya que disminuye la capacidad de esta para unirse al fémur, lo que reduce la constricción y facilita la inestabilidad. De esta manera, existen varios índices para determinar la altura de la rótula, como el índice de Insall-Salvati, que debe ser ≥ 1,3, el índice de Koshino o el índice de Caton Deschamps, que algunos autores8 prefieren para los niños. También condiciones como el aumento de la anteversión femoral, la laxitud ligamentaria y la displasia troclear disminuyen la capacidad de centrar la patela entre los cóndilos, y son un factor de riesgo. La pronación del pie, el antecedente familiar (9-15%) y el aumento del ángulo Q generan un vector que ejerce fuerza lateral sobre la patela, con lo que se favorece la luxación. Por otra parte, hay factores de riesgo radiográficos, entre los que se encuentra tener una patela inestable tipos III-V según la clasificación de Wiberg. Finalmente, la mayoría de los autores llegan a la conclusión de que se necesita la interacción de tres factores en un mismo evento para que se produzca una luxación de patela: factores propios del paciente, el evento traumático y el ambiente deportivo.
La patela es un hueso sesamoideo que inicia su desarrollo embrionario la semana 7 de vida intrauterina; la osificación y la evidencia radiográfica de su desarrollo se producen entre los 4 y los 6 años. Tiene seis núcleos de osificación que se fusionan en uno central y presenta dos facetas articulares separadas por un surco. Existen mecanismos estabilizadores estáticos y dinámicos; para los primeros, existen tres estructuras que proporcionan estabilidad lateral, entre las cuales se encuentra el LPFM. Esta estructura se origina cerca del tubérculo de los aductores y se inserta en la porción superomedial de la patela; es la que más restringe el movimiento lateral de la rótula, un 50-80%; el ligamento meniscopatelar y el retináculo medial también producen restricción a fuerzas deformantes en valgo, pero en menor grado. El componente dinámico corresponde al músculo cuádriceps, en especial el componente del vasto medial oblicuo, que está íntimamente relacionado con el LPFM y tiene inserción en la región superomedial, que produce tracción de este a la parte medial, restringe la excursión patelar, la mantiene en su sitio y disminuye la capacidad para luxarse.
La rótula tiene movimientos muy complejos en la articulación patelofemoral, como si se deslizara en un tobogán; entre ellos hay movimientos de extensión con los que se desplaza hacia la parte superoexterna a nivel del cóndilo femoral; a medida que se flexiona la rodilla, la patela realiza movimientos de rotación, inclinación y traslación, quedando en íntima relación con el surco intercondíleo durante la flexión de 10 a 30°.
El cuadro clínico puede ser variable debido a que el 90% de las luxaciones se reducen espontáneamente, y solo un 20% de los pacientes acuden a la consulta médica. Los principales hallazgos son la hemartrosis, la limitación para los movimientos de la rodilla, la deformidad de la extremidad donde se aprecian los cóndilos femorales y la deformidad en flexión. Por otra parte, la maniobra de reducción debe realizarse con sedación e inmediatamente se debe evaluar si la patela es estable con la maniobra de Smillie; es positiva si presenta el signo de aprehensión palpando el área del LPFM, donde se puede encontrar esta zona deprimida y con dolor, haciéndose un diagnóstico clínico y semiológico de inestabilidad9.
El mecanismo del traumatismo más asociado con la luxación de patela es la deformidad en valgo de la rodilla con rotación interna y un pie inmovilizado en el piso; el suceso está en relación a la actividad deportiva en un 60% de los casos, aunque la mayoría de las veces no hay un evento desencadenante. La luxación más frecuente es la lateral debido a los factores biomecánicos ya mencionados, pero también se ha descrito la luxación medial, iatrogénica en la mayoría de los casos; la más rara es la luxación intraarticular.
Los estudios imagenológicos son una herramienta importante en el abordaje inicial de estos pacientes, con toma de una radiografía anteroposterior, lateral, axial de patela y proyección de túnel, con las cuales se pretende encontrar fragmentos óseos por avulsión del retináculo medial, fragmentos condrales en el receso de la rodilla o en la escotadura, que solamente se encuentran en los estudios radiográficos en un 5-30% de las veces. De igual manera, algunos autores mencionan la necesidad de realizar una resonancia magnética como complemento clínico que proporciona mejores imágenes y alcanza una sensibilidad del 85% y una precisión del 70% para detectar lesiones del LPFM; entre las ventajas de esta herramienta imagenológica, permite identificar lesiones del LPFM en el 48% de los casos, lesiones del vasto medial oblicuo en el 56% de los casos con luxación lateral de la patela; permite ver la geometría de la patela, tener parámetros objetivos como determinar si la patela es alta, y observar la posición de la tuberosidad anterior de la tibia, etc. La artroscopia es una herramienta muy valiosa, pues sirve para realizar procedimientos tanto diagnósticos como terapéuticos, ya que permite observar si hay fragmentos condrales hasta en un 71% de los casos y removerlos. Otros autores plantean la posibilidad de usar la ecografía como método diagnóstico argumentando que tiene la capacidad de explorar de manera dinámica la lesión traumática; se reporta una sensibilidad del 100% y una especificidad del 85,7% para detectar cuerpos libres, que son del 100 y el 80% para localizar lesiones osteocondrales, pero con el inconveniente de que se requiere entrenamiento para realizar adecuadamente este examen.
Existen dos tipos de manejo: no quirúrgico y quirúrgico. El no quirúrgico se indica para pacientes sin evidencia de cuerpos libres articulares y en los que durante la artrocentesis no se aprecian gotas de grasa, que indicarían una lesión osteocondral. Para quienes cumplan estos requisitos, se realiza una inmovilización articular con un vendaje bultoso y un inmovilizador de rodilla, se inicia apoyo a tolerancia con muletas con la rodilla en extensión; si hay mejoría clínica, se inicia la movilización temprana y la rehabilitación haciendo énfasis en la función del cuádriceps, en especial en el vasto medial. Los riesgos del manejo conservador son la tasa de reluxación, que puede ser de hasta el 50%. El manejo conservador debería intentarse inicialmente siempre que sea posible, pero algunas escuelas no aceptan este manejo debido a que representa un mayor riesgo de atrofia muscular, artrofibrosis, alteraciones ligamentarias y atrofia del cartílago. El manejo quirúrgico también presenta mucha controversia. Algunos autores manifiestan que, si el paciente no mejora con el manejo conservador, muy probablemente se deba a enfermedad intraarticular, y en estos casos debe ser revisada; sin embargo, siempre que haya hemartrosis y lesión del retináculo medial o el LPFM, se debe sospechar una lesión condral, que debe ser manejada con resección, microfracturas o reinserción. Para pacientes muy bien seleccionados, algunos autores recomiendan que, en la fase aguda, se puede realizar reinserción primaria del LPFM y del retináculo medial, pero a los pacientes con inestabilidad crónica se debe llevarlos a reconstrucción de LPFM y ligamento meniscofemoral medial con autoinjerto de semitendinoso reinsertándolo en el tubérculo de los aductores, que da buenos resultados10.