La luxación congénita de rodilla (LCR) es una patología muy poco habitual, pues se estima una incidencia de 0,017 por cada mil nacidos vivos o, aproximadamente, del 1% de la incidencia de la displasia de la cadera en desarrollo (DCD). Debido a su baja incidencia existe controversia respecto al tratamiento definitivo. Presentamos el caso de un paciente con un cuadro sindrómico, con luxación congénita bilateral de rodillas, tratadas satisfactoriamente mediante manejo quirúrgico. El propósito de la publicación es describir el caso clínico de un paciente con LCR bilateral asociado con un cuadro sindrómico no clasificado genéticamente, sin la existencia de otras luxaciones articulares.
Materiales y métodosSe describe el caso clínico de un niño de 2 años y 6 meses, a quien se le realizó tratamiento quirúrgico de LCR bilateral mediante reducción abierta y asociada con cuadriceplastia selectiva (distal en una de las rodillas y proximal en la otra) en Colombia. Se intervino primero la rodilla derecha y luego la rodilla izquierda con un intervalo de tiempo de 1 mes entre una cirugía y la otra. El manejo postoperatorio consistió en inmovilización con yesos cerrados inguinopédicos con rodilla a 90° de flexión durante 2 meses, luego tubo de yeso con rodilla en flexión de 45° y posteriormente férulas anteriores de yeso con flexión de 60° en cada rodilla de uso intermitente. Se realizó valoración funcional de los resultados postoperatorios mediante arcos de movilidad de las rodillas (activa y pasiva), posición cuadrúpeda, posición de rodillas, gateo y extensión de rodillas contra gravedad ya que el paciente aún no camina.
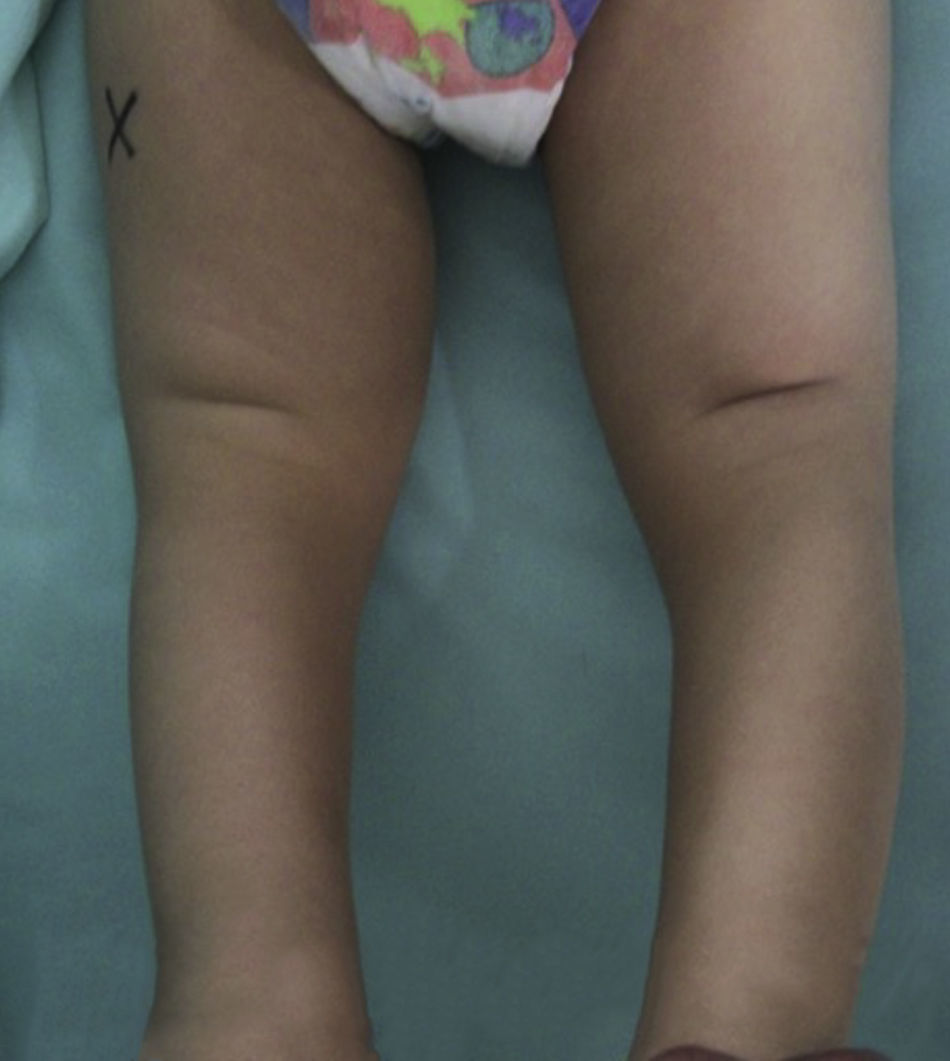
ResultadosEn el seguimiento, los padres del paciente reportaron estar «muy satisfechos» con los resultados obtenidos. Los arcos pasivos de movilidad de ambas rodillas fueron: flexión de 125° (promedio de las dos rodillas) y extensión de -5°. No se reportó inestabilidad ni recurrencia de la luxación. Los controles fueron realizados después de 5 meses del tratamiento quirúrgico para la rodilla derecha y después de 4 meses para la rodilla izquierda.
DiscusiónSe indicó manejo quirúrgico de las deformidades por edad del paciente, falla en los tratamientos ortopédicos no quirúrgicos previos en otras instituciones y por tratarse de una asociación con cuadro sindrómico, mediante la realización de cuadriceplastia selectiva bilateral, en la cual se realizó solo un abordaje anterior, suprarrotuliano e infrarrotuliano medial, cuadriceplastia en Z proximal para la rodilla izquierda y cuadriceplastia distal para la rodilla derecha, lo cual disminuyo las comorbilidades por número de abordajes y permitió una recuperación más rápida. El tratamiento quirúrgico de la LCR mediante la técnica de cuadriceplastia selectiva en pacientes mayores, cuya patología se asocia con síndromes genéticos que empobrecen los resultados de manejo y dificultan los tratamientos no quirúrgicos, hasta la fecha ha ofrecido buenos resultados en términos de funcionalidad, satisfacción de los padres y ausencia de recurrencia de la luxación a los 5 meses de seguimiento en el caso descrito.
Nivel de evidencia clínicaNivel IV.
Congenital dislocation of the knee (CDK) is a very rare condition, with an incidence of 0.017 per thousand live births and approximately 1 percent incidence in patients diagnosed with developing hip dysplasia (DHD). Due to its low incidence, there is controversy regarding definitive treatment. We present the case of a syndromic patient with bilateral congenital dislocation of the knees, satisfactorily treated by surgical management. The purpose of the publication is to describe the clinical case of a patient with bilateral CDK associated with non-genetically classified syndromic syndrome, without the presence of other joint dislocations.
Materials and methodsWe describe the clinical case of a 2-year and 6-month-old child who underwent bilateral CDK surgical treatment through open reduction and associated selective quadriceplasty (Distal in one knee and Proximal in the other knee). The right knee was first intervened and then the left knee with a time interval of one month between one surgery and another. Postoperative management consisted of immobilization with closed inguinopedic casts with knee at 90° flexion for two months, then plaster tube with knee at 45° flexion and then anterior gypsum ferrules with 60° flexion at each knee of intermittent use. Functional assessment of the postoperative results was performed by knee mobility arches (active and passive), quadruped position, knee position, crawling and knee extension against gravity, because the patient still does not walk.
ResultsAt follow-up, the patient's parents reported being “very satisfied” with the obtained results. The passive arches of mobility of both knees were: flexion of 125° (on average for the two knees), extension of - 5°. No instability or recurrence of dislocation was reported. Controls were performed after 5 months of surgical treatment for the right knee and 4 months after for the left knee.
DiscussionDue to age, failure in previous non-surgical orthopedic treatments in other institutions, and a syndromic association, surgical management of the patient's deformities were indicated, performing bilateral selective quadriceplasty. A single restricted anterior medial suprapatellar and infrapatellar approach was performed accordingly to each knee, proximal “Z” quadriceplasty for the left knee and distal quadriceplasty for the right knee were also performed, a decreased in co-morbidities was observed by avoiding several approaches as well as a faster postsurgical recovery for the patient. After 5 months follow-up, this approach has provided good results in terms of functionality, satisfaction of the parents and absence of recurrence of dislocation.
Evidence levelIV.
Châtelaine describió la luxación congénita de la rodilla (LCR) en 1822 y luego la describió a su vez Bord en 1834. Al principio se pensó que esta entidad era más frecuente en niñas, pero en una revisión de una serie mayor de casos se encontró que la distribución por sexos era prácticamente igual. Kopits en 1925 revisó los casos de 2.393 pacientes con anomalías congénitas y encontró 11 casos de LCR, en comparación con los 923 casos de luxación de la cadera en desarrollo o una rodilla luxada por cada 84 caderas luxadas. El 65% de los pacientes con LCR presentan otras anomalías congénitas (la luxación de la cadera y las deformidades de los pies son las más frecuentes). Algunas otras deformidades observadas con la luxación congénita de la rodilla son el paladar hendido, el labio leporino, las deformidades de la caja torácica, la hipoplasia del peroné y la luxación del codo1–3.
Henke y Regehr en 1874 consideraron que la configuración ósea de la articulación de la rodilla y de las estructuras intraarticulares eran el resultado de una adaptación del feto a los movimientos. Fell y Canti en 1934 refutaron esta teoría cuando pudieron demostrar experimentalmente en un feto aviar que una «articulación normal de la rodilla» continúa en desarrollo después de haber sido trasplantada a otro sitio la articulación mesenquimal de la rodilla (fig. 1).
Se ha demostrado que los ligamentos cruzados y los meniscos se desarrollan dentro de la rodilla y no son el resultado de un crecimiento interno de tejido. La secuencia de la diferenciación es, en primer lugar, los meniscos y, a continuación, la cápsula y los ligamentos cruzados. La condrificación del blastema femoral se completa en el embrión a las 6 semanas; la forma cartilaginosa de la tibia se completa a las 7 semanas4.
Durante la octava semana, los ligamentos cruzados anterior y posterior están completamente diferenciados y la articulación de la rodilla fetal es una réplica en miniatura de la articulación de la rodilla adulta5.
Mayer en 1913 revisó 30 necropsias y las descripciones quirúrgicas de pacientes con luxación congénita de la rodilla; estos informes revelaron hallazgos similares. Encontró con frecuencia luxación anterior de la tibia sobre el fémur y el cuádriceps contracturado. El ligamento cruzado anterior se encontraba adelgazado y elongado. El margen posterior de la meseta tibial se encontraba redondeado y el cartílago cubría el extremo superior de la superficie posterior de la tibia. McFarland en 1929 y O’Dell y Holt en 1954 también encontraron el ligamento cruzado anterior alargado y poco desarrollado6. Con menos frecuencia se ha observado que el ligamento cruzado anterior se encuentra hipertrofiado; en un paciente, el ligamento cruzado posterior estaba completamente ausente7.
Se han utilizado muchos términos para describir las variadas deformidades en hiperextensión de la rodilla. En 1964, Finder clasificó las deformidades congénitas de hiperextensión de la rodilla en cinco entidades clínicas distintas. La categoría para ser considerada en esta entidad es la de luxación congénita de la rodilla. En esta forma de hiperextensión de la rodilla, la tibia se luxa delante de los cóndilos femorales. Las superficies posteriores de los platillos tibiales se encuentran adyacentes a las superficies anteriores de los cóndilos femorales.
Katz, Grogono y Soper, en su publicación Etiología y tratamiento de la luxación congénita de la rodilla, mencionan que en algunas de las familias estudiadas ha sido evidente la transferencia genética de la anomalía8. En una revisión de 200 casos, Provenzano en 1947 encontró siete pacientes que tenían antecedentes familiares de luxación congénita de la rodilla9. McFarlane en 1947 describió una familia, en la cual una madre y sus tres hijos, de tres padres diferentes, tenían luxación congénita de rodilla.
Se han sugerido causas intrínsecas y extrínsecas. Las causas intrínsecas son anomalías genéticas; las causas extrínsecas son factores mecánicos. Duraiswami en 1955 señaló que con frecuencia es difícil distinguir entre las anomalías heredadas genéticamente y las producidas por factores adversos que ocurren durante el desarrollo del embrión. Algunas de las causas extrínsecas sugeridas han sido la posición anormal del feto, la contractura primaria del músculo cuádriceps y la luxación traumática durante el parto10.
Shattock en 1891 y Drehmann en 1900 propusieron como causa de la luxación congénita de la rodilla una posición fetal anormal durante la gestación. Se reportaron casos de pacientes que tuvieron partos podálicos con las rodillas en una posición de hiperextensión y los pies enclavados debajo de la barbilla. Esta posición produce una fuerza de hiperextensión de la rodilla, lo que provoca que se luxe. Esta teoría no pudo explicar la etiología en aquellos casos —la mayoría—, en los cuales no hay una presentación podálica, aunque el porcentaje de partos de nalgas con luxación congénita de la rodilla es superior a la esperada del 3-4% de los partos de nalgas en la población general.
Middleton en 1935 consideró que la deformidad es el resultado de una contractura primaria del músculo cuádriceps. Llegó a esta conclusión después de encontrar este músculo reemplazado en parte por tejido fibroadiposo. No fue aceptado porque el autor no pudo demostrar que los cambios musculares eran realmente primarios y no debidos a un efecto secundario de la luxación11.
Mauclaire aduce que el traumatismo en la rodilla durante el parto tiene implicación como causa de la rodilla luxada. Esta teoría no se acepta porque se ha demostrado en los recién nacidos muertos a quienes se les hace un intento de producir la luxación anterior de la rodilla que la epífisis femoral se desliza antes de que la rodilla se luxe.
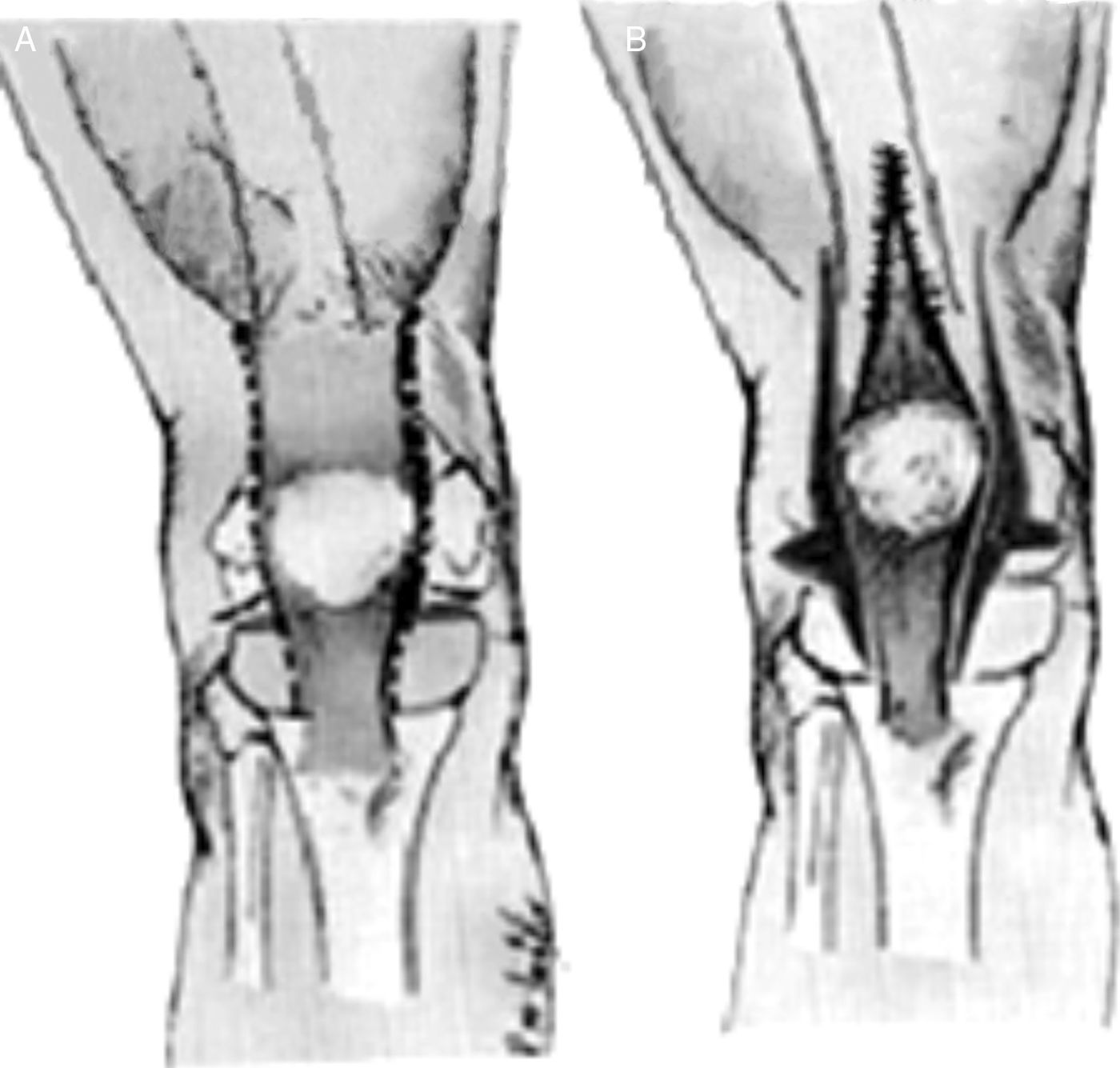
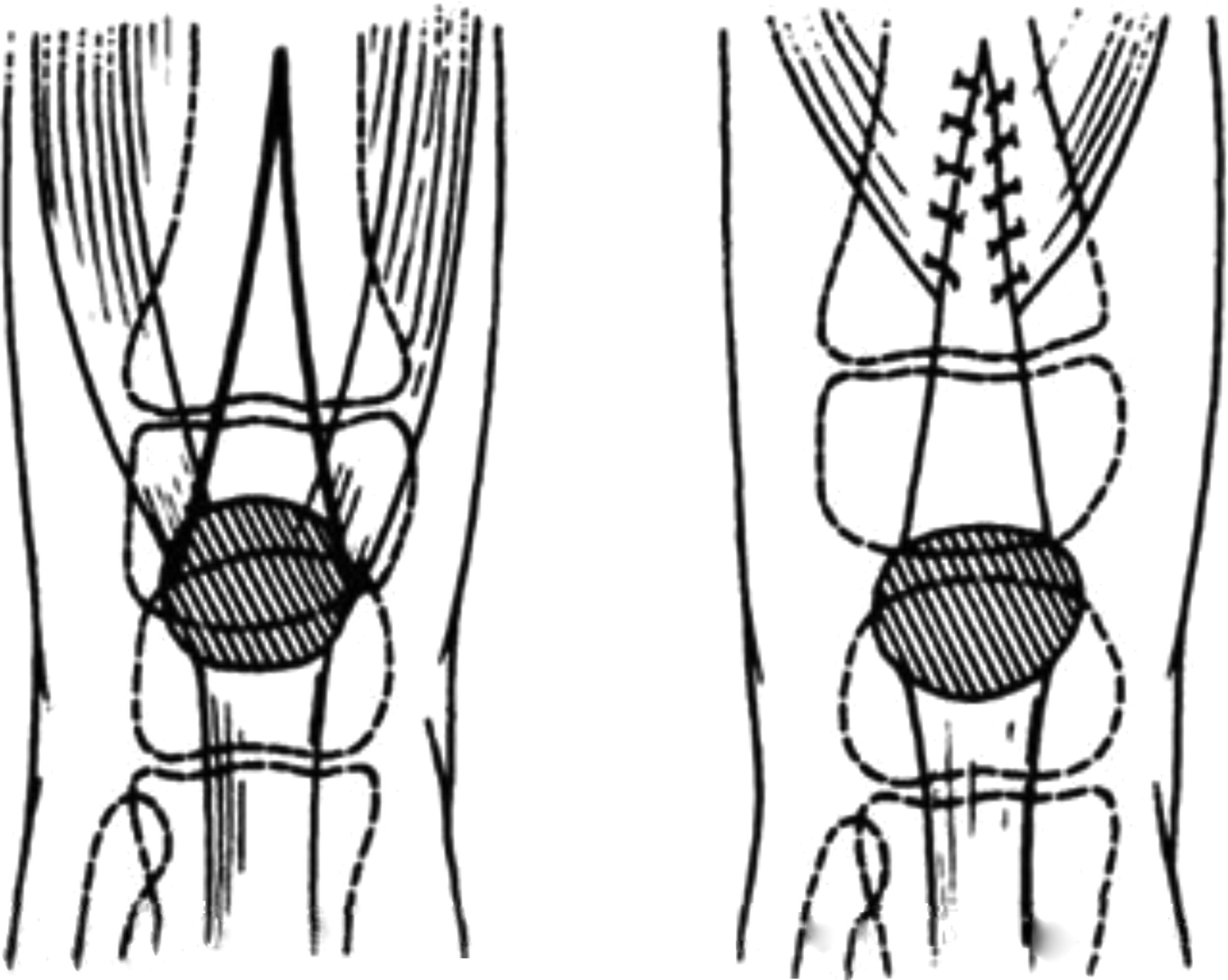
Los hallazgos anatomopatológicos varían según la gravedad de la deformidad, pero son constantes las contracturas del cuádriceps y de la cápsula anterior. En una luxación verdadera, la tibia se localiza en una posición anterior respecto a los cóndilos femorales (figs. 2 y 3). La subluxación externa y rotatoria, y la deformidad en valgo pueden estar causadas por las contracturas de la cintilla iliotibial y por el tabique intramuscular externo. Curtis y Fisher observaron que el vasto externo y las estructuras externas de la rodilla tienden a tener mayor implicación en esta patología12,13. También encontraron que la cavidad suprarrotuliana se encontraba obliterada en las rodillas con un compromiso más importante y que en más de la mitad de sus pacientes la rótula se encontraba luxada en sentido externo.
En luxaciones anteriores graves, los ligamentos laterales se localizan en posición anterior respecto a sus inserciones femorales y los músculos isquiotibiales se subluxan en sentido anterior para funcionar como extensores de la rodilla en el contexto de la deformidad. Los vasos y nervios poplíteos no presentaban alteraciones14,15. Austwick y Dandy encontraron que el ligamento cruzado posterior era corto y se encontraba tenso. Katz et al. encontraron que el ligamento cruzado anterior se encontraba hipoplásico o ausente, y que el platillo tibial presentaba una pendiente en sentido posterior.
Se ha reportado como satisfactorio el resultado en la mayoría de los pacientes tratados tempranamente con métodos no quirúrgicos. Mayer en 1913 revisó 68 pacientes y encontró que se había conseguido curación de la deformidad en el 81% de los que fueron tratados antes de los 3 meses; en los pacientes tratados después de los 3 meses se logró una tasa de curación de solo el 33%. El programa general del tratamiento no quirúrgico es flexionar gradualmente la rodilla a una posición de reducción utilizando yesos, tracción o vendas adhesivas.
La mayoría de los pacientes se mantienen de alguna forma con una fijación externa para controlar la posición de reducción hasta los 6 meses; los exámenes de seguimiento 3 o 4 años más tarde revelaron que las rodillas eran normales. En algunos pacientes tratados después de los 6 meses fue necesario alargar las estructuras anteriores de la rodilla para lograr una posición de reducción.
Niebauer y King en 1960 informaron sobre la necesidad de alargar el cuádriceps y el tendón rotuliano, y liberar la cápsula anterior en los lactantes de mayor edad con el fin de reducir la rodilla en una posición de flexión.
En resumen, la LCR está caracterizada por el desplazamiento anterior y hacia fuera de la tibia con relación al fémur. Se reconocen tres grados de gravedad: la hiperextensión congénita de la rodilla (genu recurvatum congénito), la hiperextensión congénita con subluxación anterior de la tibia sobre el fémur y la hiperextensión congénita con luxación anterior de la tibia sobre el fémur, como el estadio más grave, en el cual clínicamente es posible aproximar la pierna a la superficie anterior del fémur.
La LCR suele estar acompañada por malformaciones esqueléticas en otras partes de la extremidad. La anatomía patológica se caracteriza por contractura del mecanismo extensor del cuádriceps y de la cápsula anterior de la articulación de la rodilla. Aparecen adherencias intraarticulares e hipoplasia o ausencia de la rótula, la cual comienza a formarse después de corregida la luxación. La bolsa suprarrotuliana está obliterada por las adherencias del tendón del recto anterior, los ligamentos colaterales están desplazados hacia adelante, los músculos isquiotibiales están subluxados hacia adelante y funcionan como extensores de la rodilla, la bandeleta iliotibial está hipertrofiada y la rótula puede estar desplazada hacia fuera, y los ligamentos cruzados pueden estar alterados o faltar por completo.
El tratamiento de esta anomalía congénita debe comenzar desde el nacimiento con manipulaciones y movilizaciones repetidas para permitir la flexión gradual, lo que puede requerir inmovilizaciones progresivas en férulas de yeso o dispositivos mecánicos que cumplan la misma función (como férulas de polipropileno) y también el uso de elementos mecánicos que realicen una movilización dinámica progresiva en flexión de la rodilla y controlen la extensión de esta (arnés de Pavlik) para mantener la reducción.
Se puede realizar la corrección suave con yeso o inclusive emplear también la tracción esquelética. En ocasiones se requerirán manejos quirúrgicos que van desde la tenotomía subcutánea de la cintilla iliotibial hasta amplias liberaciones y alargamientos del mecanismo extensor de la rodilla.
Algunos casos pueden requerir la reducción abierta, que incluye el alargamiento o la sección del cuádriceps, de la cintilla iliotibial, de la cápsula anterior y del ligamento cruzado posterior. Se reconstruyen la cápsula posterior y el ligamento cruzado anterior.
A propósito del tratamiento quirúrgico de la LCR, se describe el caso de un paciente de 2 años y 6 meses con cuadro de LCR bilateral, valorado y manejado en Colombia.
Caso clínicoUn niño de 2 años y 6 meses ingresó en el servicio de consulta externa con un cuadro de deformidad congénita en rodillas, bilateral, para lo cual recibió tratamiento ortopédico incompleto e irregular con yesos y manipulación en otra institución. En el momento de la valoración, el paciente se desplazaba gateando y no realizaba bipedestación ni marcha.
El paciente presentaba los siguientes antecedentes: perinatales (producto del tercer embarazo, de 41 semanas de gestación, a término, nacido por cesárea por presentación podálica); familiares (hermana mayor con labio y paladar hendidos); quirúrgicos (herniorrafia inguinal bilateral), y desarrollo psicomotor (sedestación al año y gateo a los 14 meses).
En el examen físico se aprecia un paciente con una facies con discreto hipertelorismo, frente amplia y micrognatia. Los miembros superiores, aunque son funcionales, presentan atrofia generalizada de las masas musculares de los brazos y antebrazos, e hipotrofia de las regiones tenar e hipotenar de ambas manos.
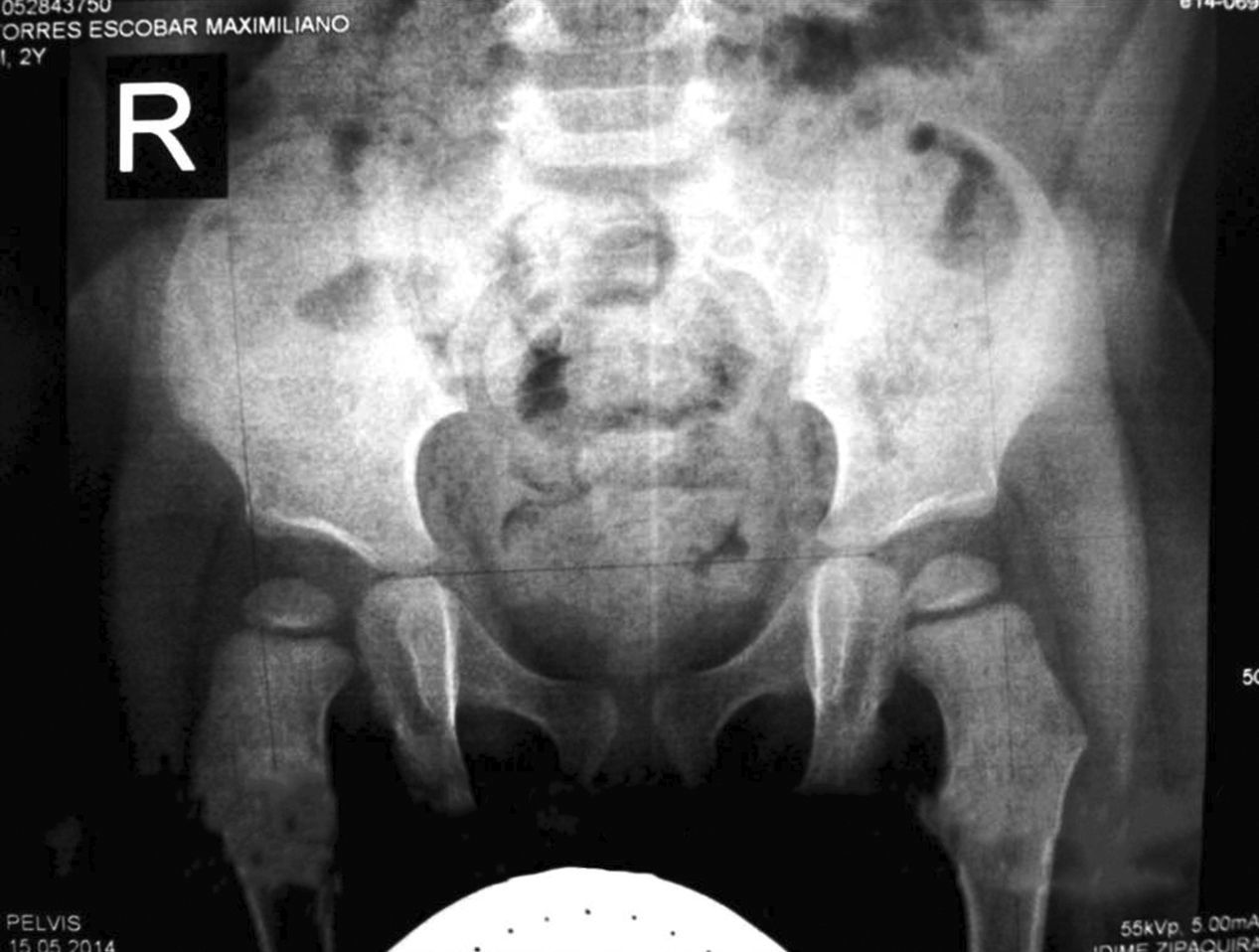
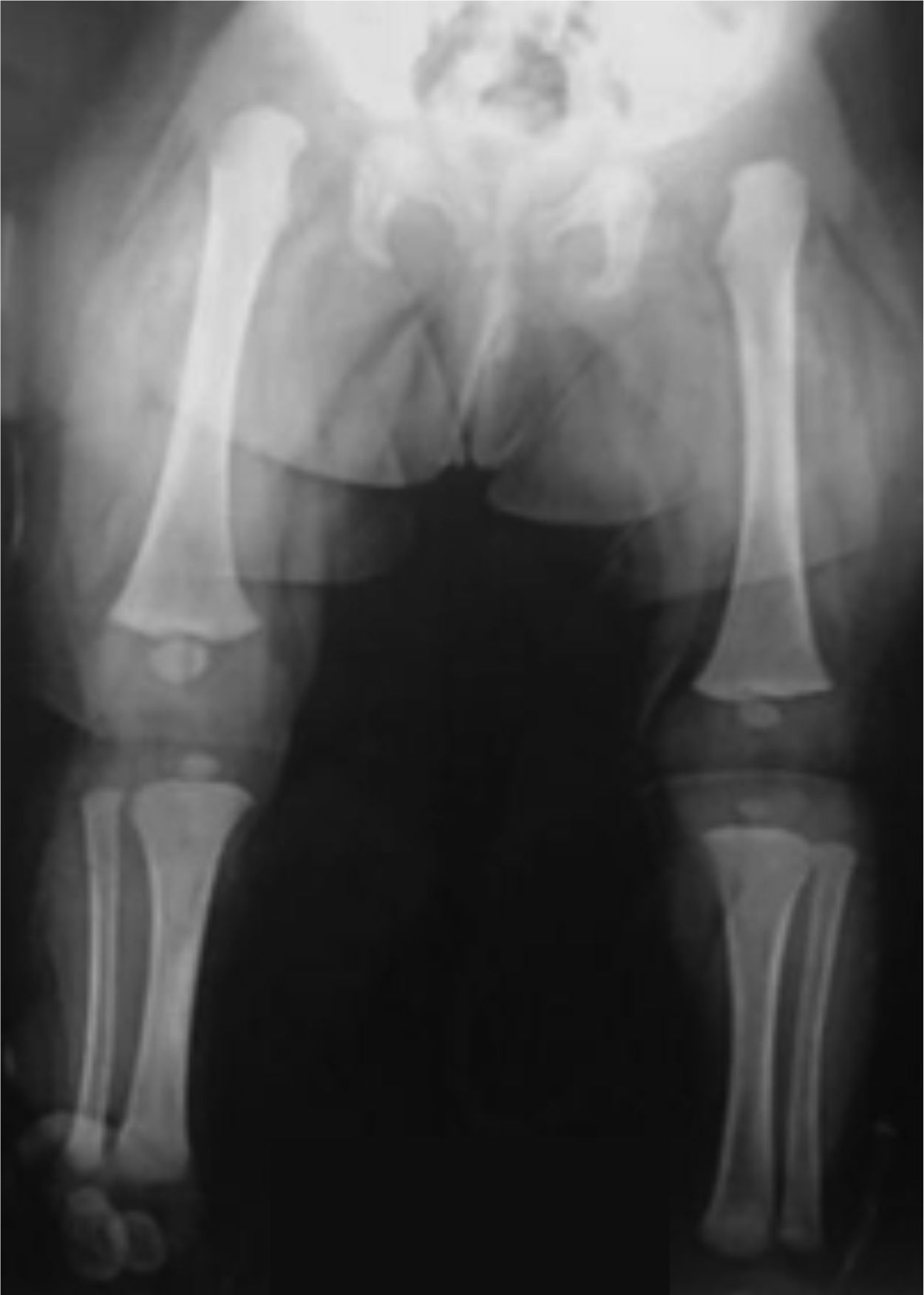
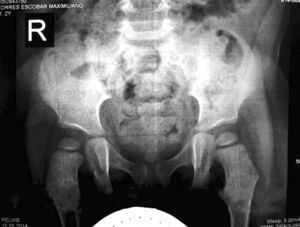
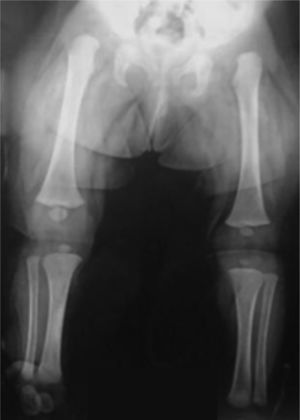
Se le realizaron estudios por parte de genética sin establecerse un diagnóstico del cuadro sindrómico. El paciente no presentaba otras articulaciones comprometidas y los estudios radiográficos de las caderas mostraron articulaciones coxofemorales estables sin evidencia de displasia.
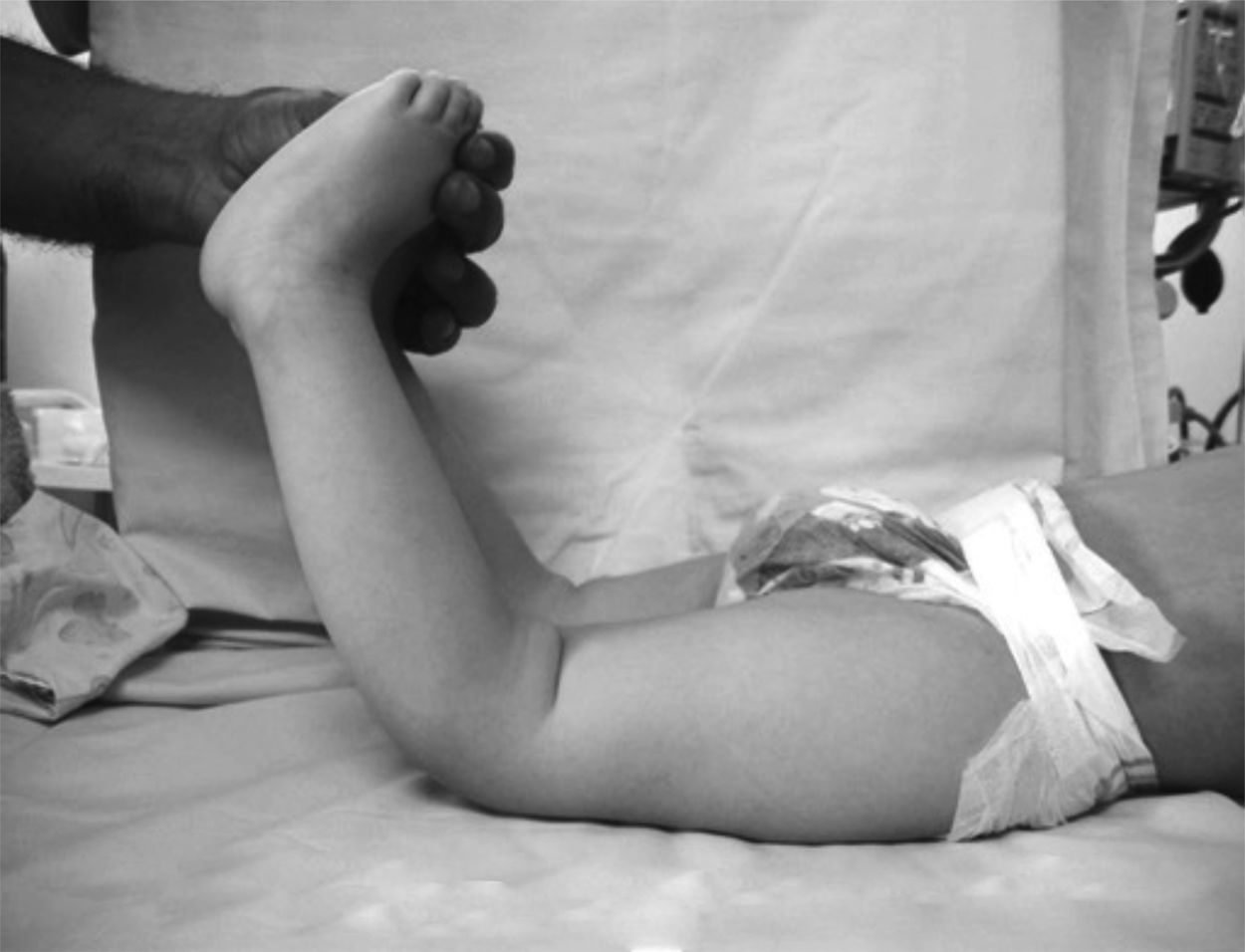
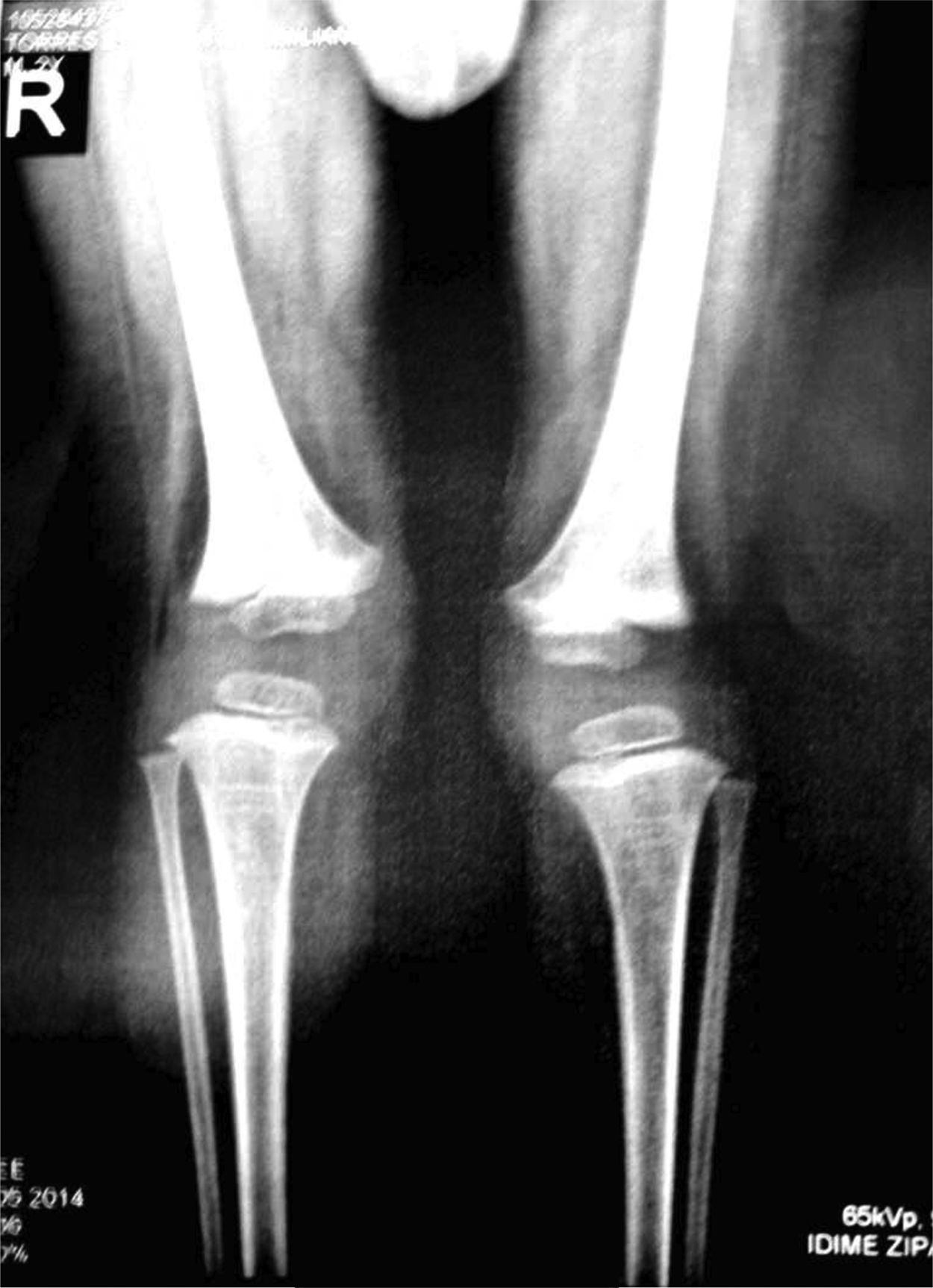
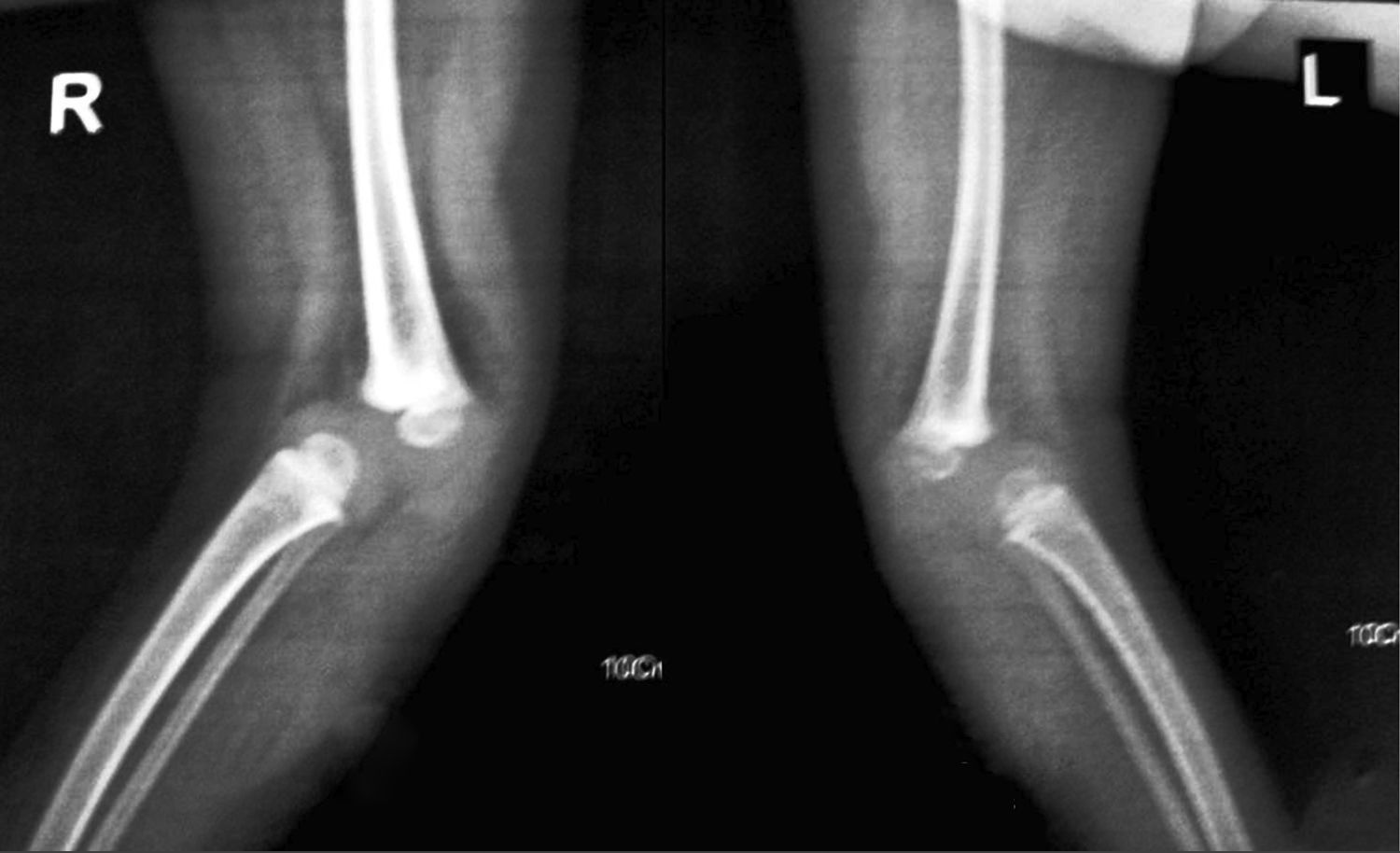
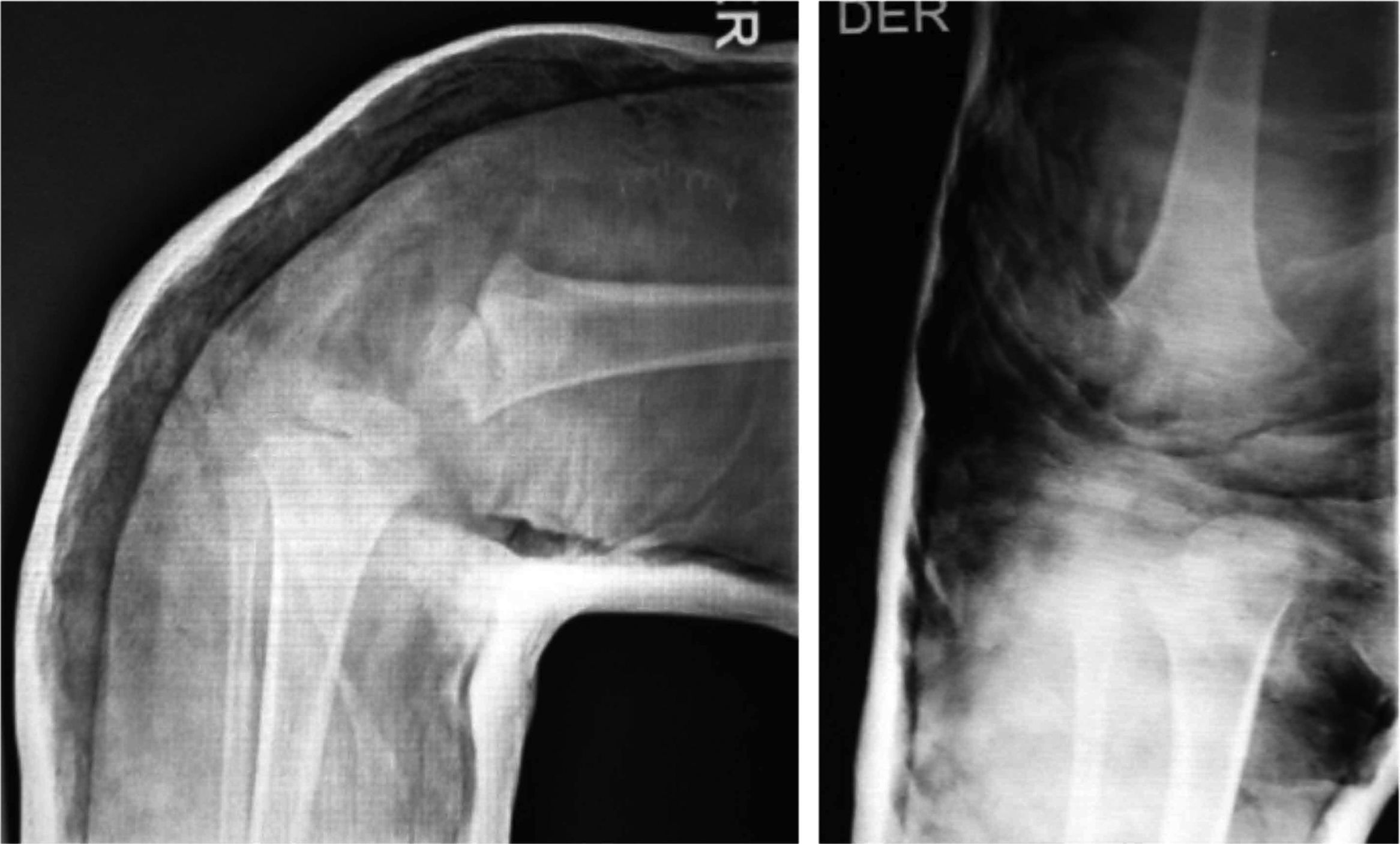
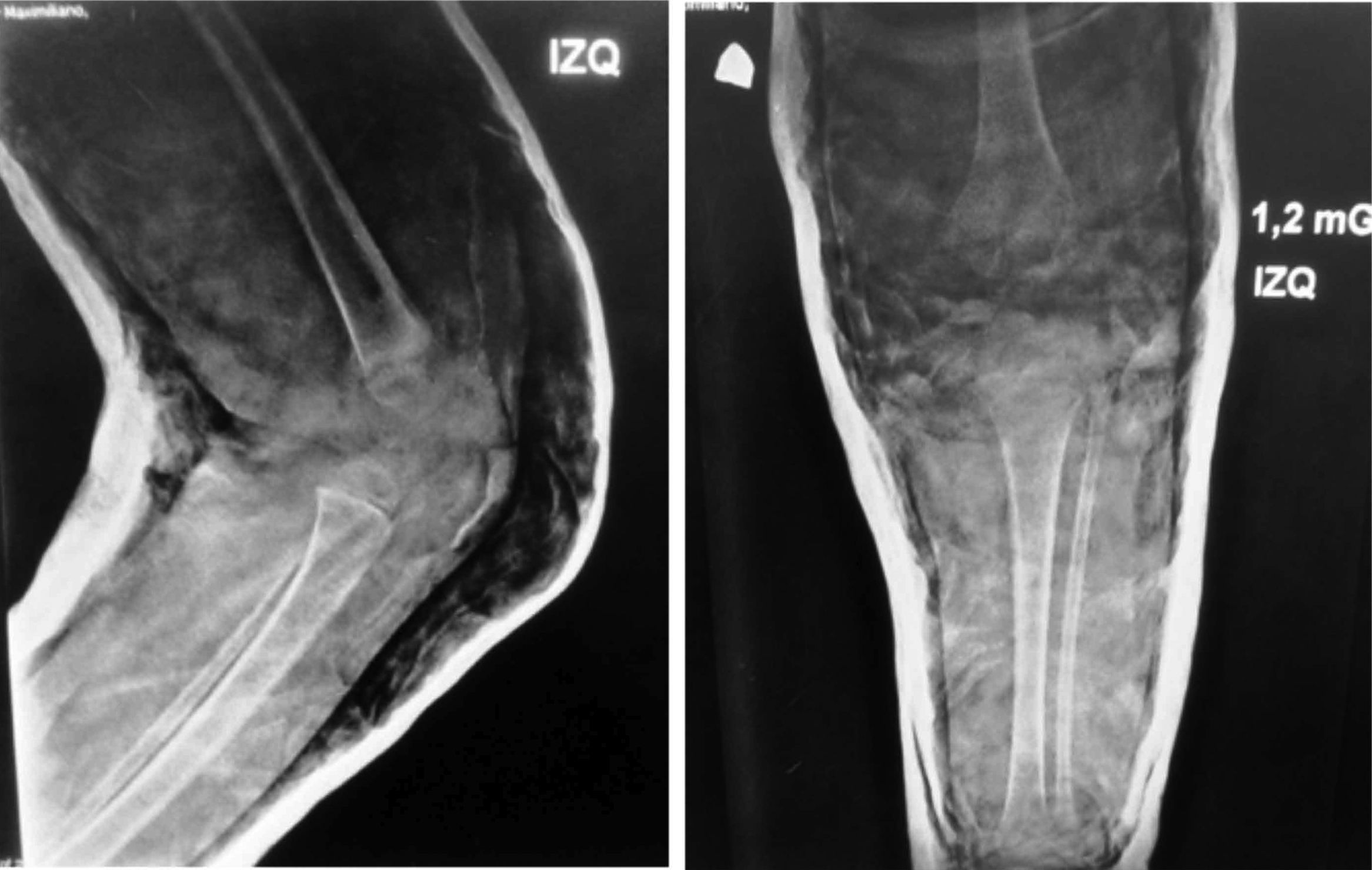
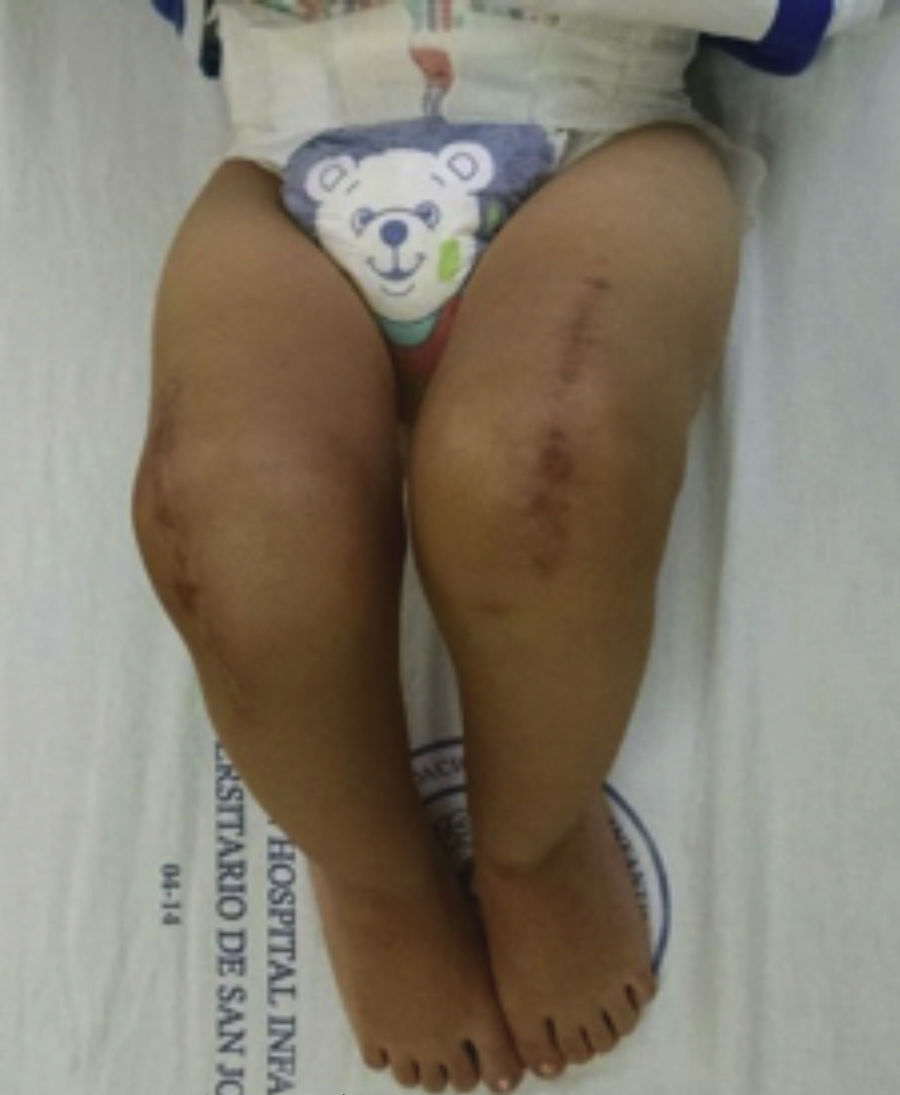
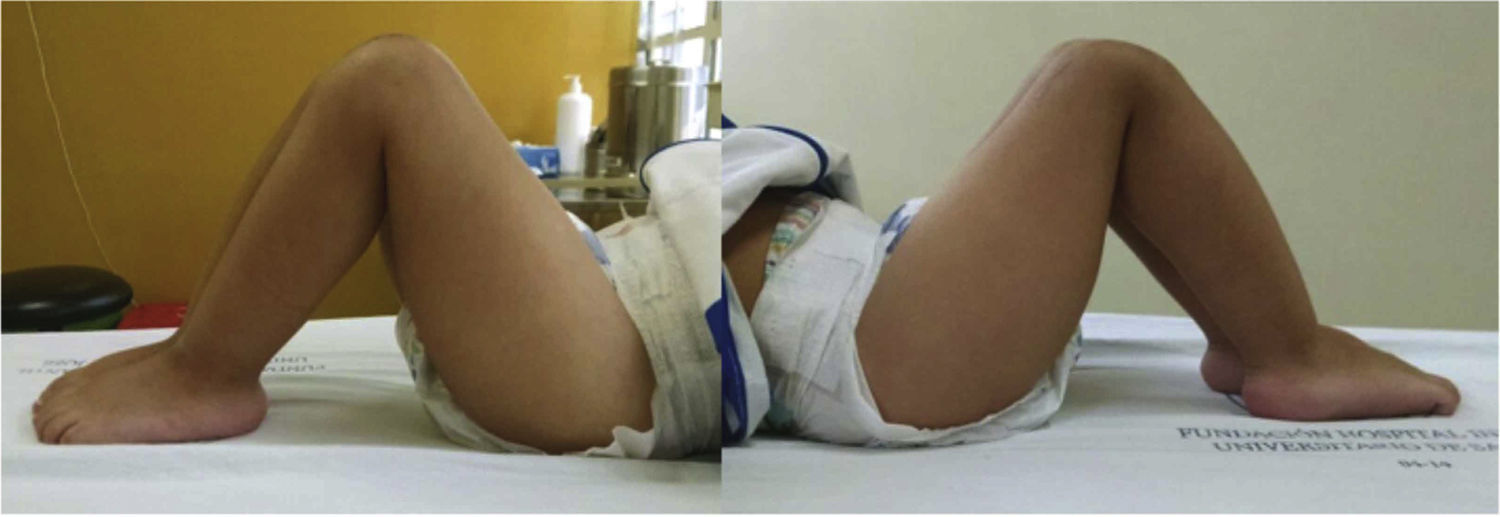
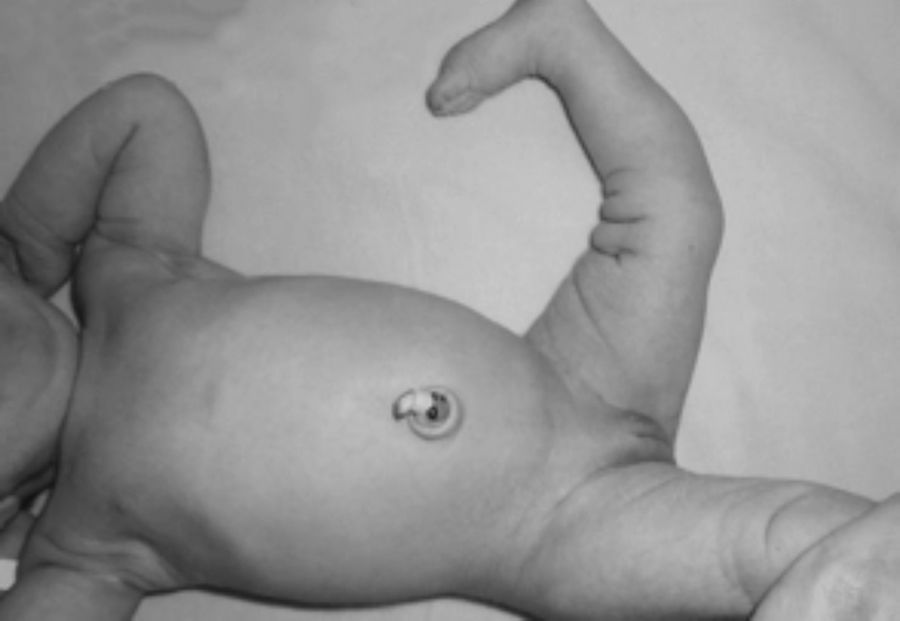
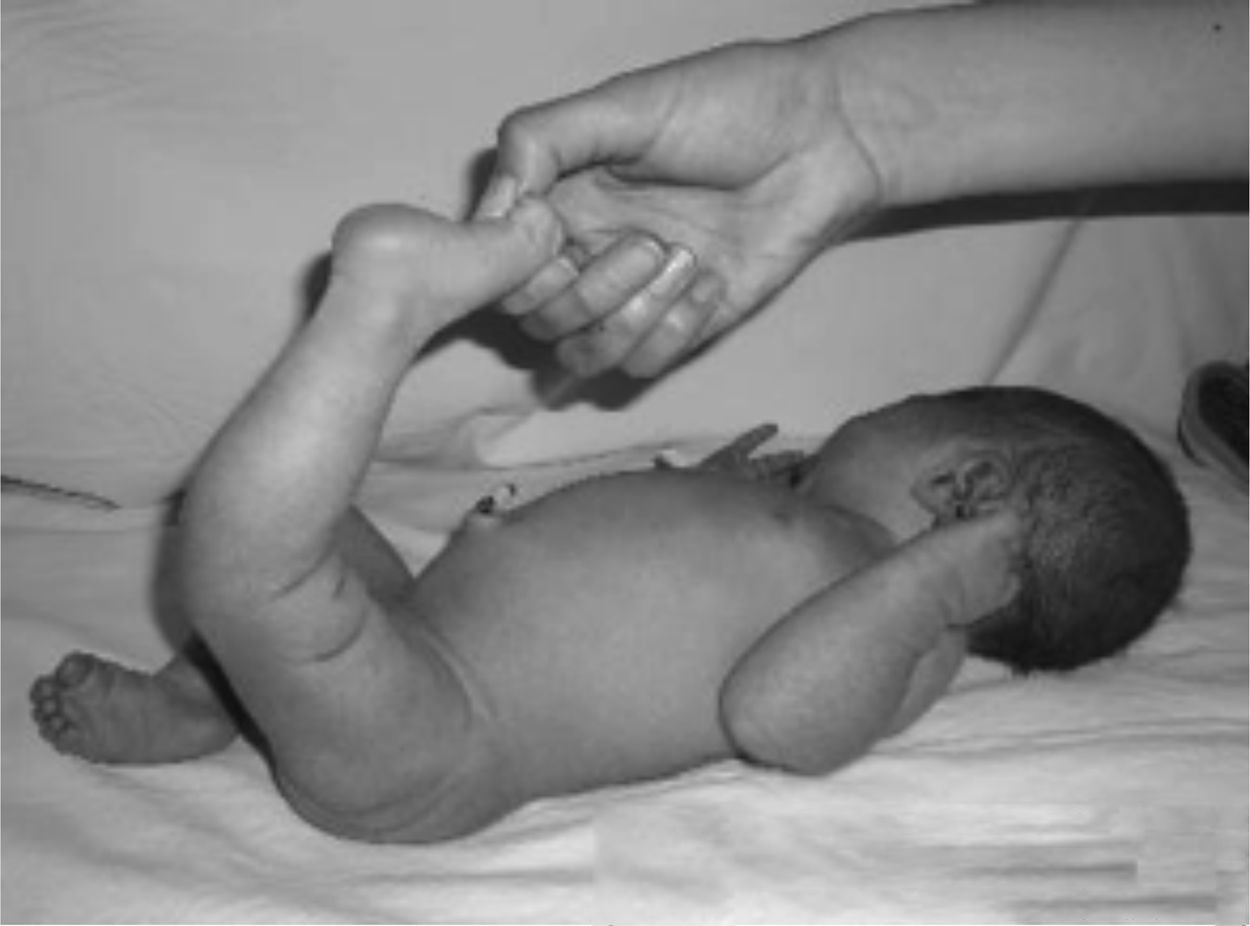
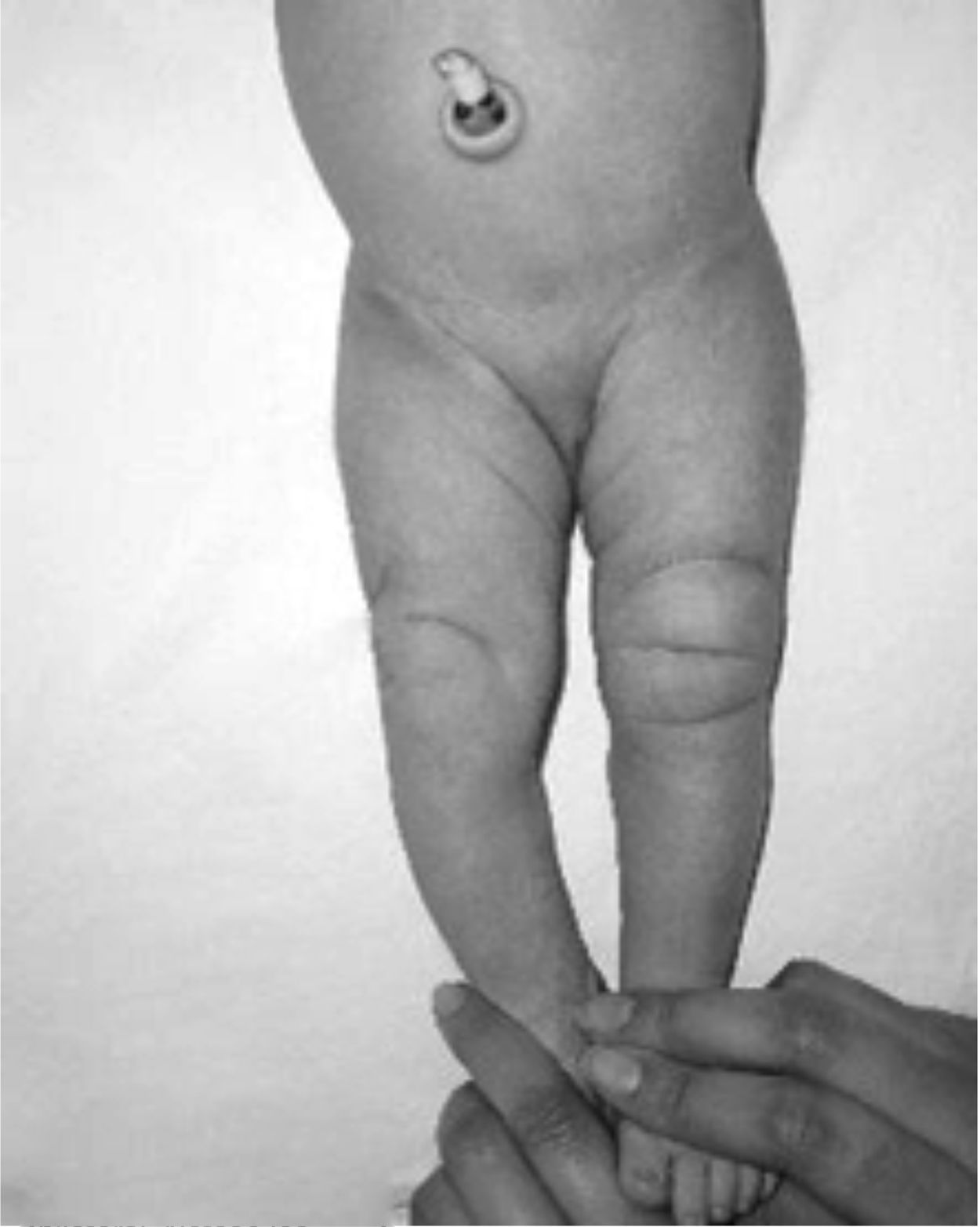
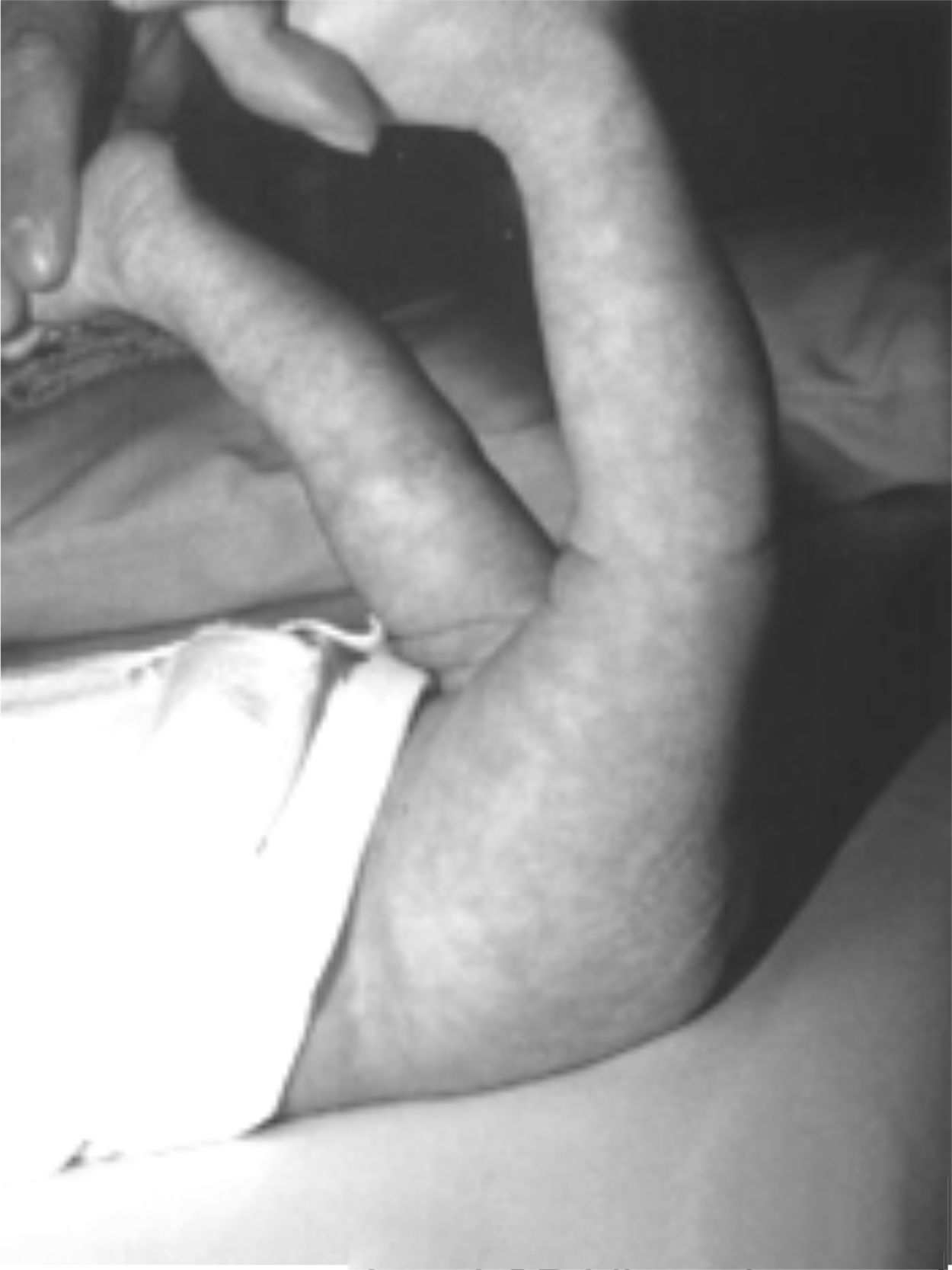
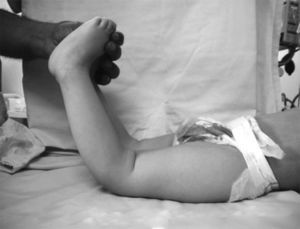
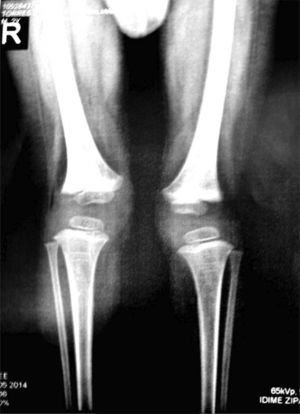
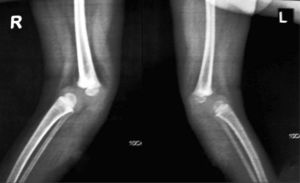
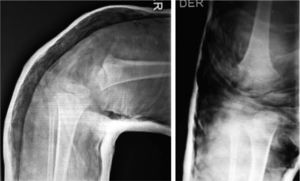
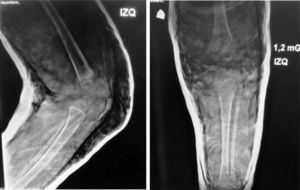
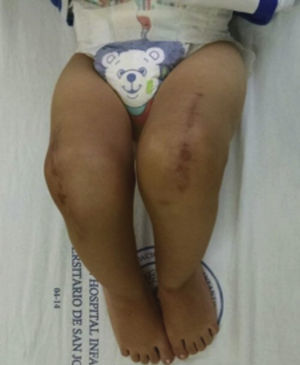
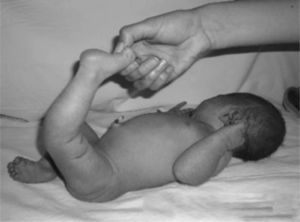
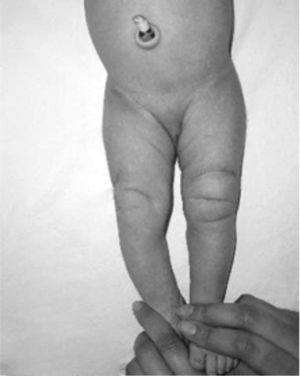
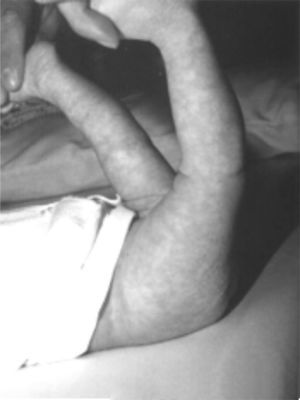
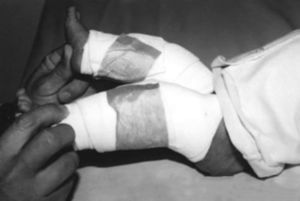
Presentaba en ambas rodillas hiperextensión hasta 70°, deformidad en genu recurvatum, presencia de pliegues y surcos transversos en la cara anterior de ambas rodillas, cóndilos femorales palpables en las fosas poplíteas, flexión de 10° y rótulas no palpables (figs. 4-8).
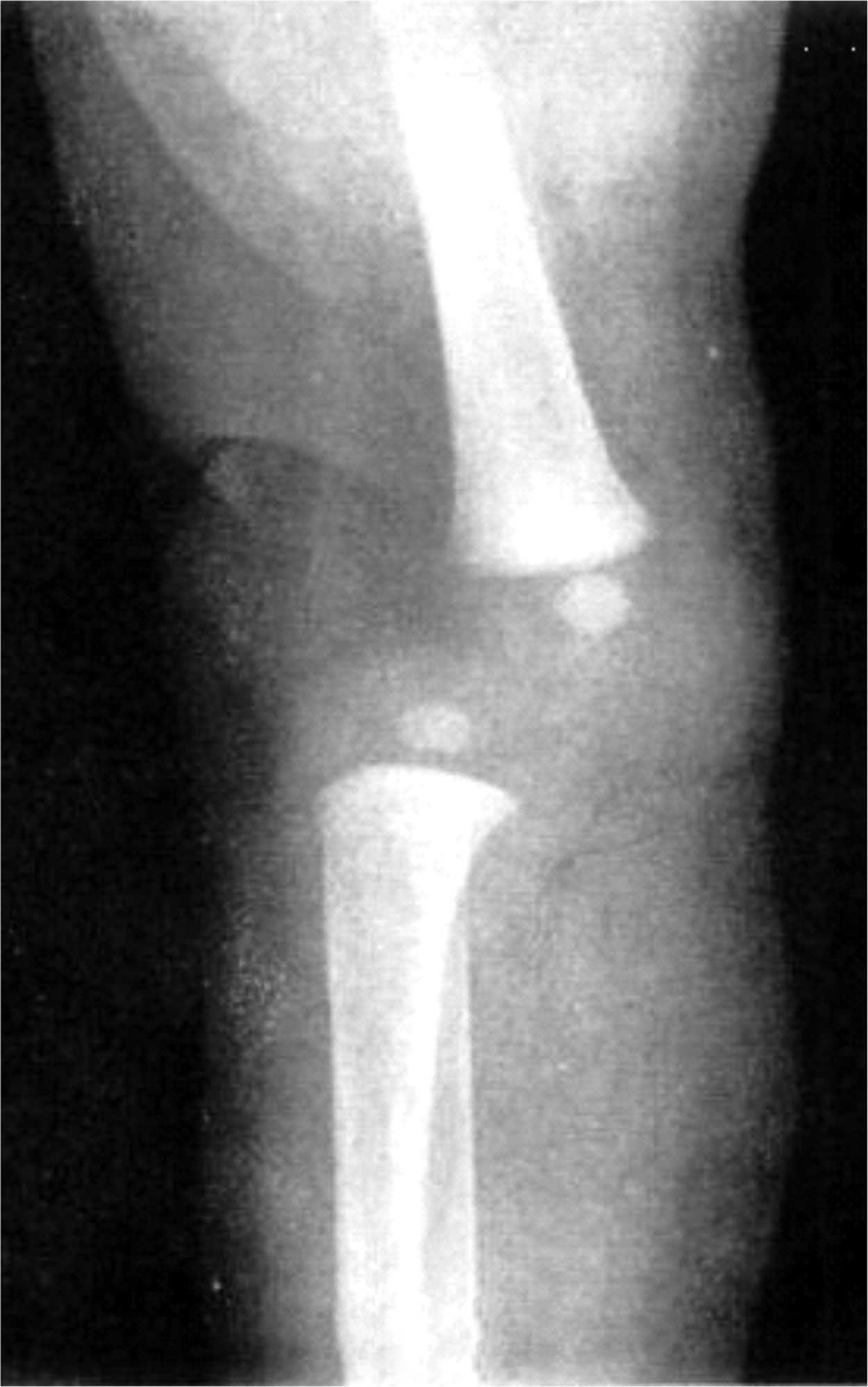
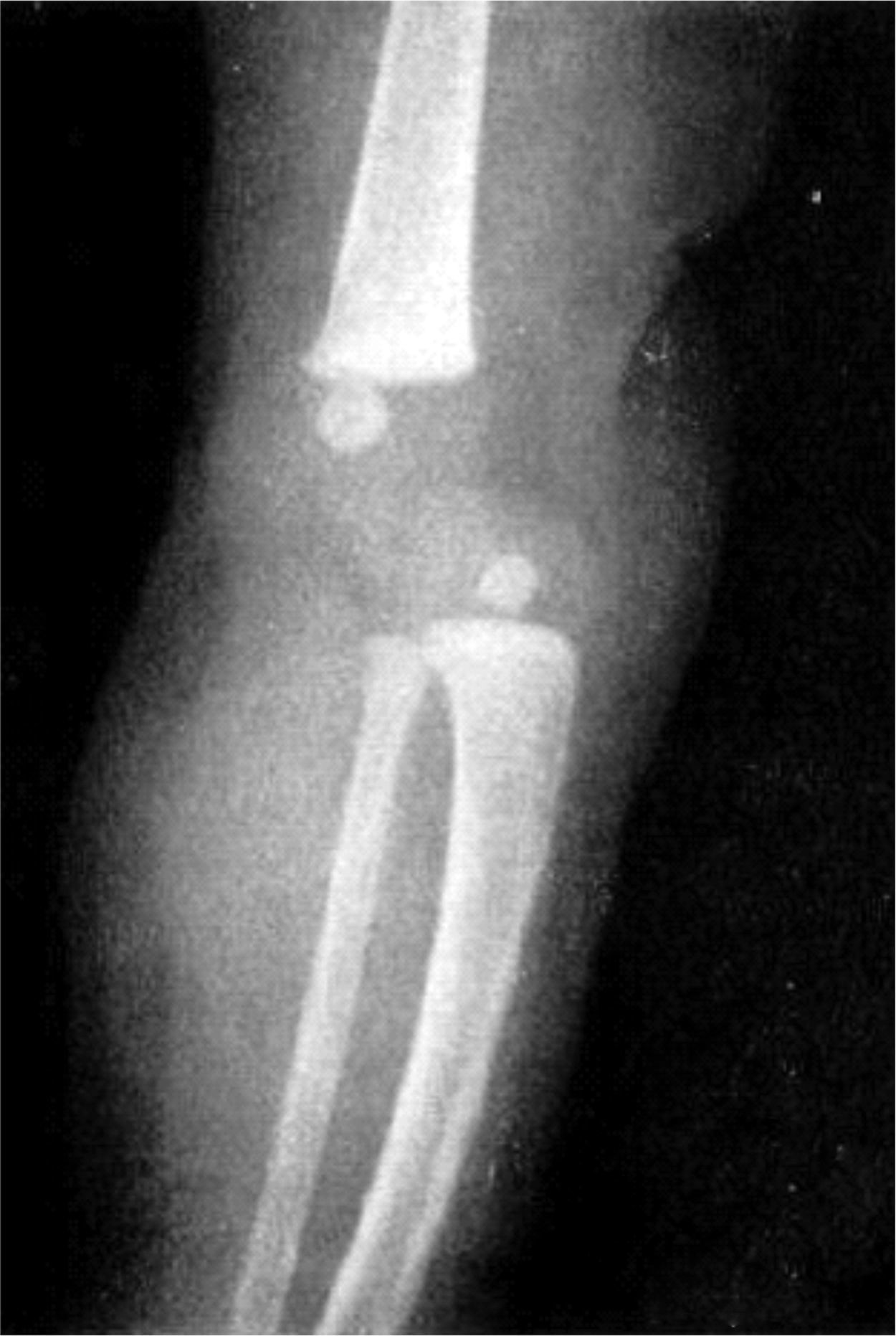
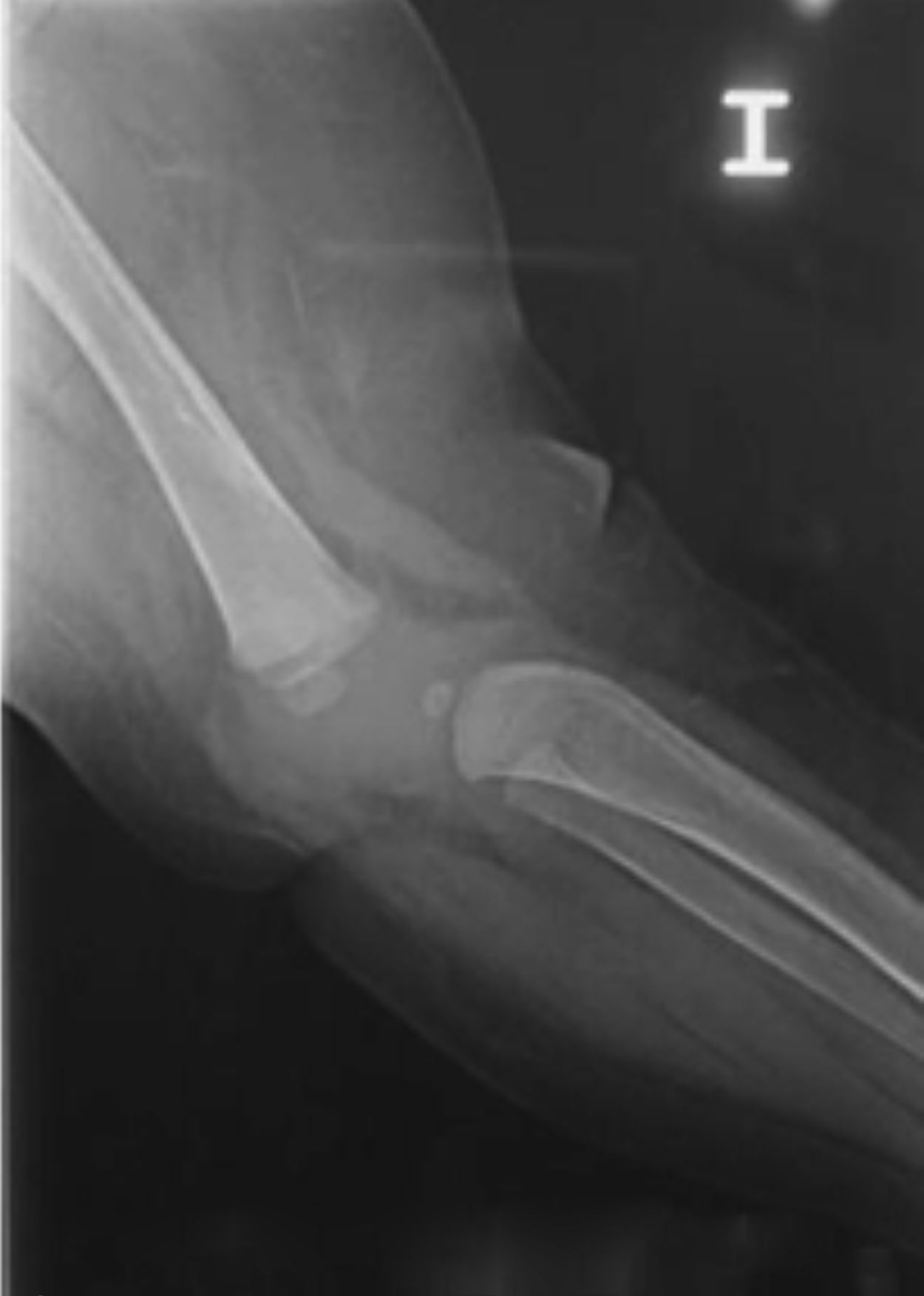
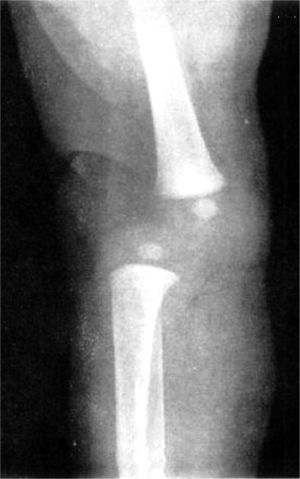
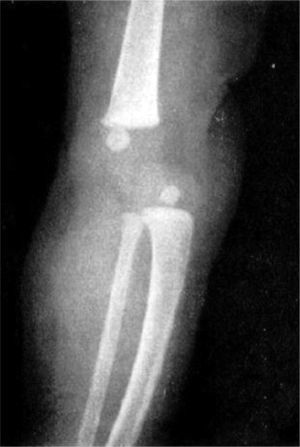
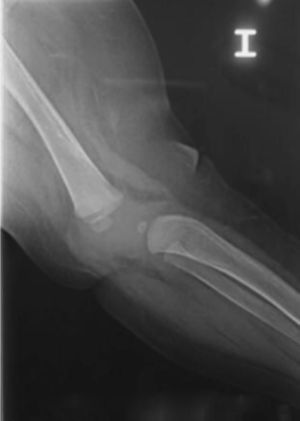
Las radiografías muestran luxación de rodilla bilateral, clasificada según Ferris en grado 3, determinado por la hiperextensión con luxación anterior de la tibia sobre el fémur.
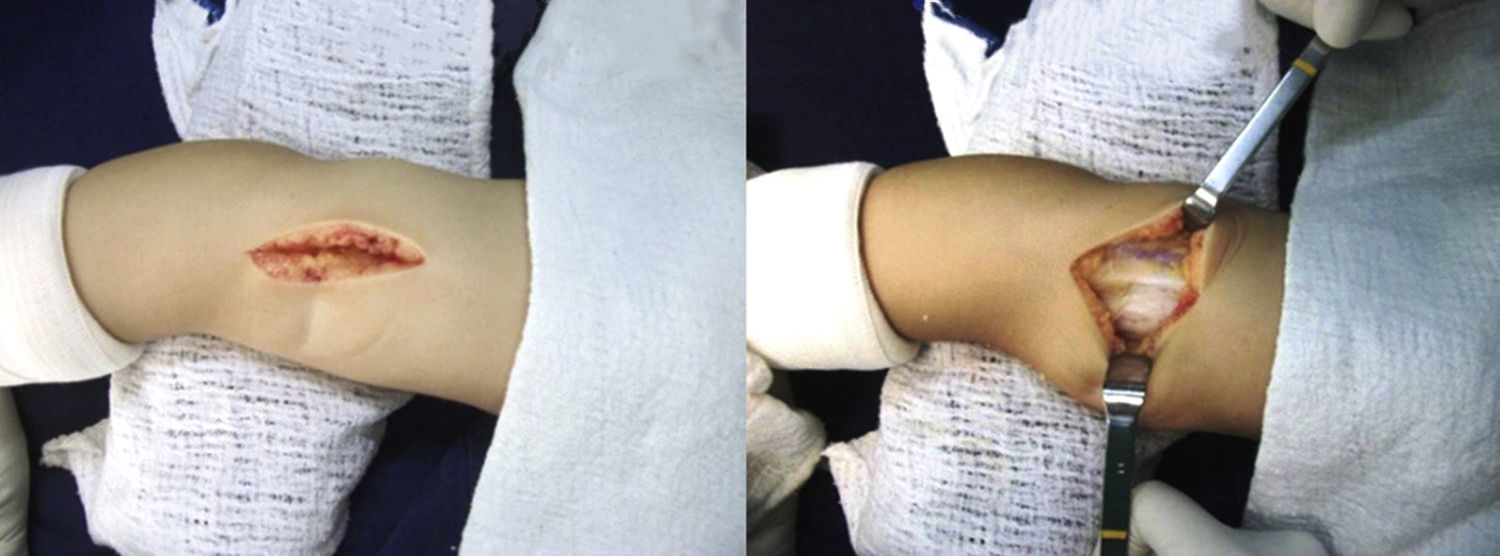
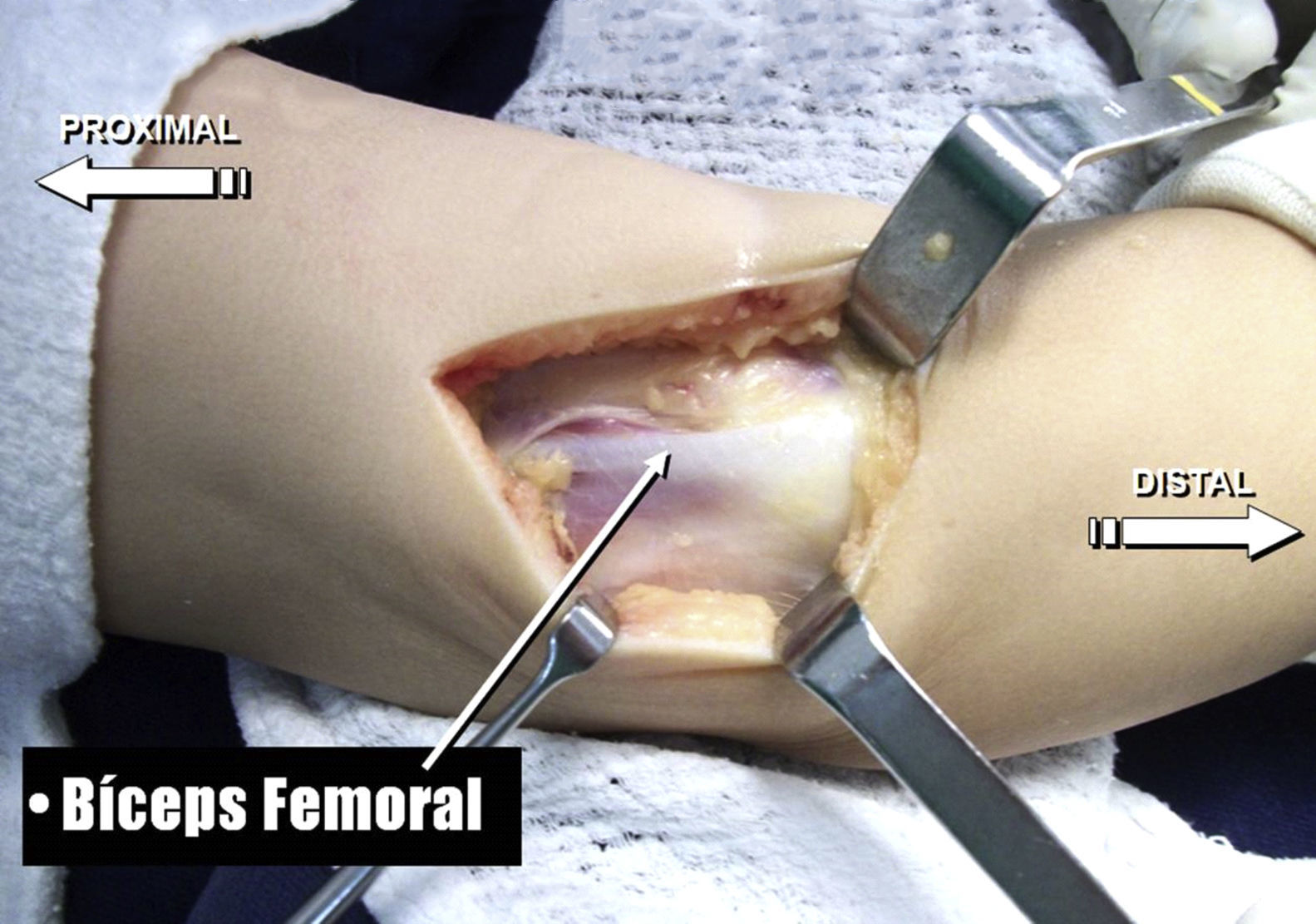
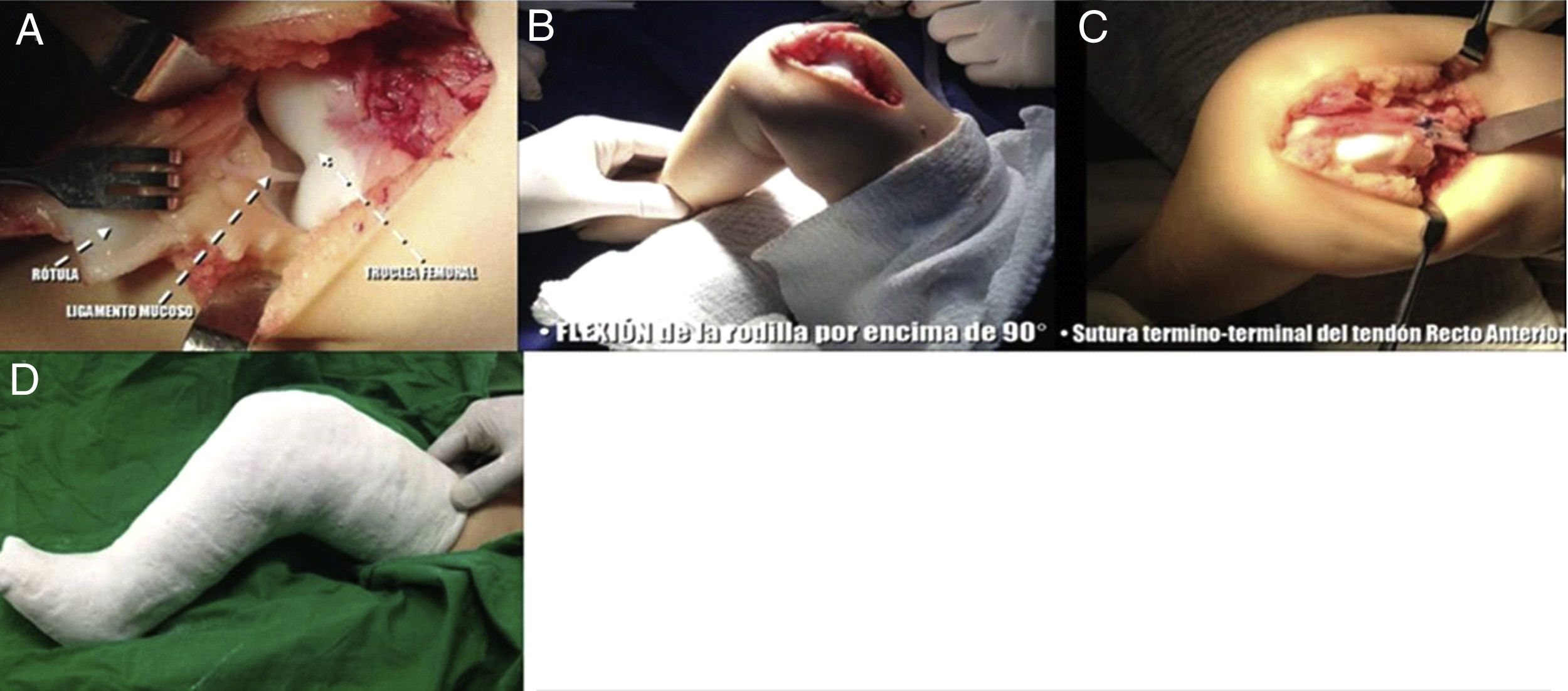
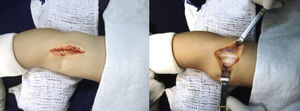
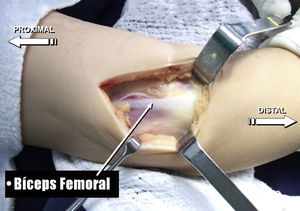
Abordaje quirúrgicoRodilla derecha: cuadriceplastia selectiva distalReconstrucción del tendón rotulianoSe llevó a cirugía al paciente el 5 de julio de 2014 y se comenzó la operación por la rodilla derecha. Se realizó incisión quirúrgica mediana suprarrotuliana e infrarrotuliana; se realizó disección por planos y se expuso el retináculo externo, la bandeleta iliotibial y el bíceps femoral. Se llevó a cabo alargamiento en Z del bíceps femoral y se practicó capsulotomía anterior de la articulación femorotibial a nivel distal sobre el tendón rotuliano, el cual se seccionó transversalmente (figs. 9 y 10).
Se realizó reducción de la luxación femorotibial para obtener flexión completa de la rodilla. Posteriormente, se procedió a realizar la liberación de la rótula, desinsertando los músculos vasto interno y externo del tendón recto anterior.
Se realizó plastia del tendón del recto anterior mediante un alargamiento sagital, descendiendo la porción inferior para reconstruir el tendón rotuliano.
Se suturó con técnica terminoterminal el tendón del recto anterior descendido a la porción distal del tendón del bíceps femoral, el cual se medializó hasta la línea media sobre la tuberosidad tibial anterior.
Por último, se reinsertaron los músculos vastos al tendón del recto anterior, se verificó la flexión completa de la rodilla y se inmovilizó la extremidad con un yeso inguinopédico con la rodilla en flexión de 90° (fig. 11).
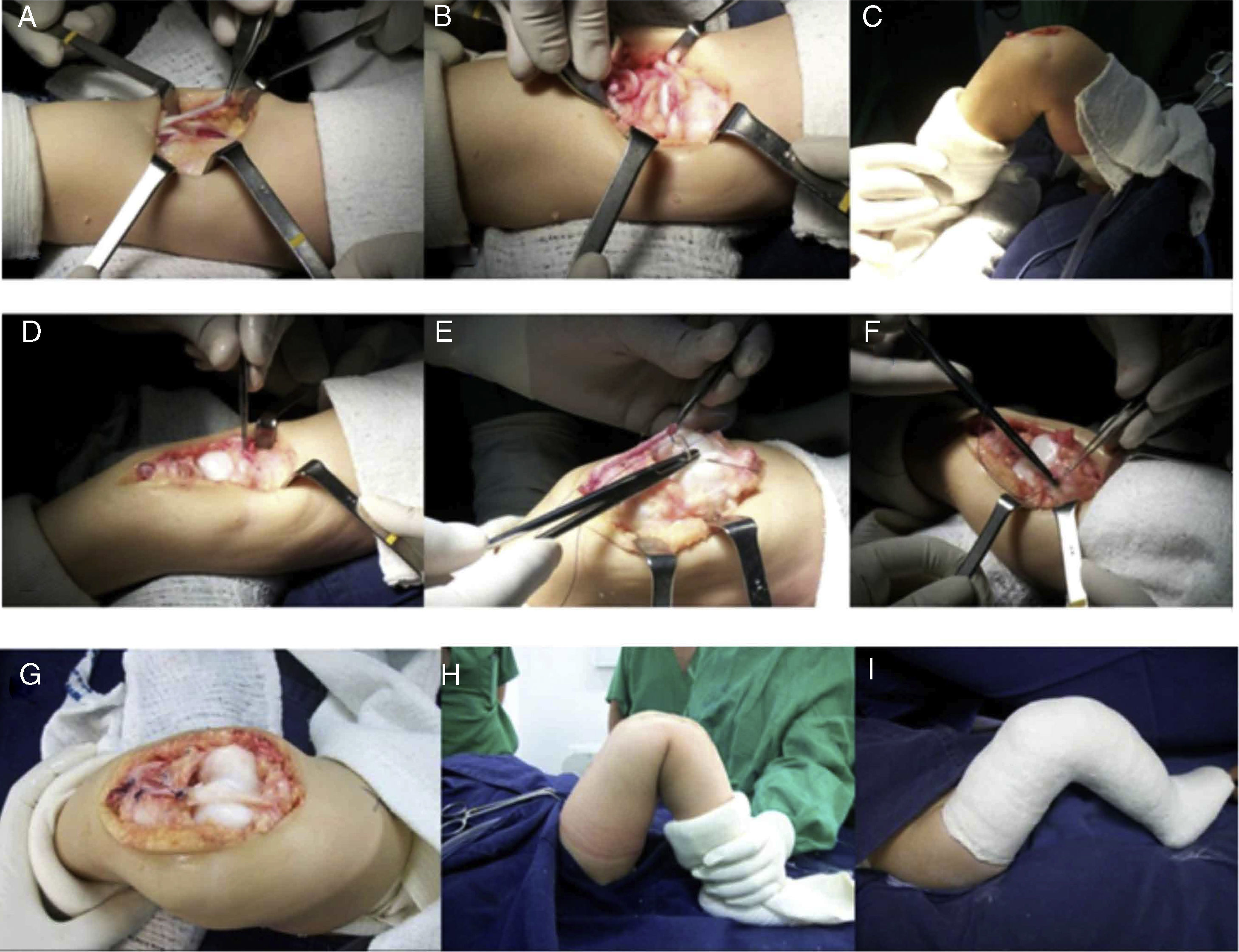
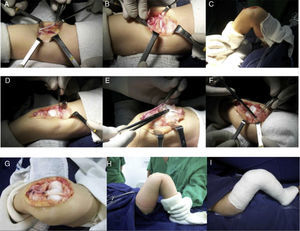
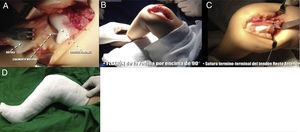
A) Plastia del tendón rotuliano con el tendón del bíceps femoral. B) Capsulotomía anterior distal. Exposición de la articulación. C) Reducción de la luxación femorotibial, con la cual se logra flexión completa de la rodilla. D) Plastia del tendón del recto anterior. E-G) Sutura terminoterminal del tendón del recto anterior al tendón del bíceps femoral, reconstruyendo el tendón rotuliano. Reinserción de los músculos vasto interno y vasto externo a la porción proximal del tendón del recto anterior. H) Flexión final de la rodilla. I) Inmovilización postoperatoria en yeso inguinopédico.
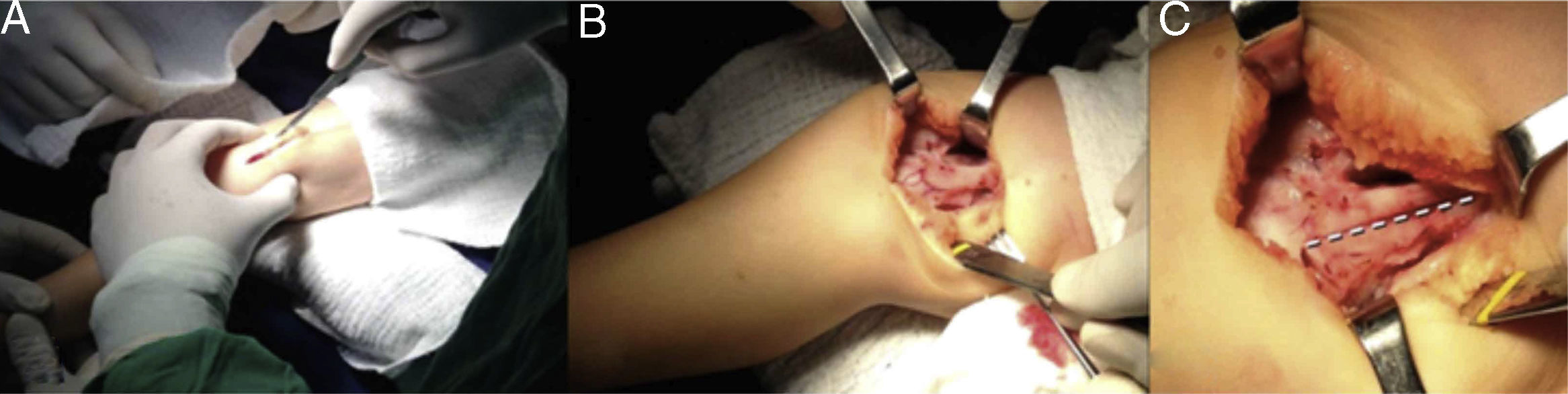
El 8 de agosto de 2014, 1 mes después de realizada la reducción abierta de la LCR derecha, se realizó la reducción abierta de la rodilla izquierda. Se siguió el mismo abordaje quirúrgico practicado en la rodilla derecha (fig. 12).
Se continuó la disección por planos hasta exponer el tendón del recto anterior, se expuso la rótula y se liberó el tendón del recto anterior de las inserciones del vasto interno y externo.
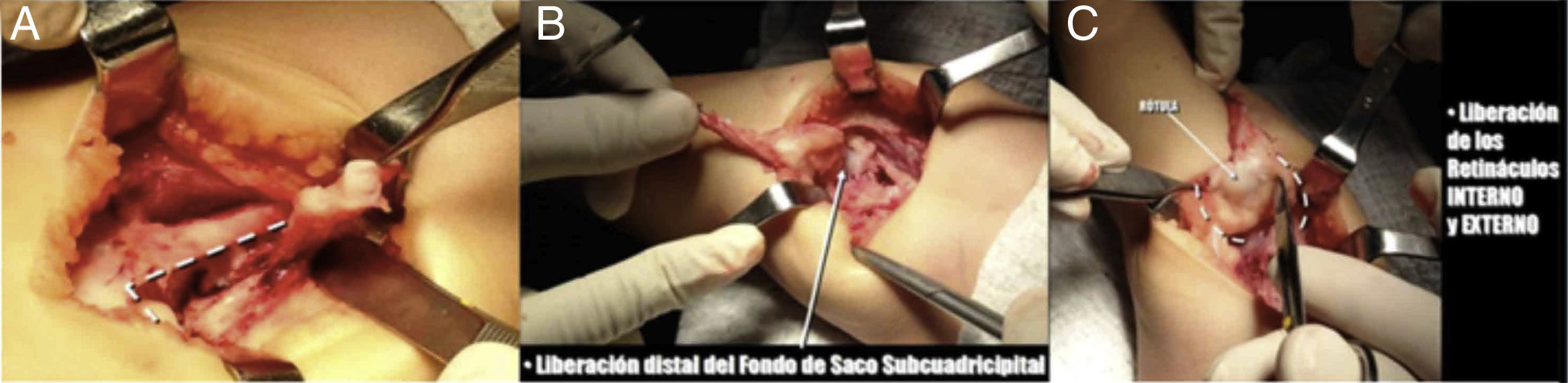
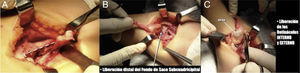
Se realizó incisión longitudinal en el tendón del recto anterior para alargamiento en Z, desinsertándolo en sentido distal de la porción externa de la rótula. Se realizó liberación distal del fondo de saco subcuadricipital (fig. 13).
Se liberaron los retináculos interno y externo, y se expuso la tróclea femoral, lo que permitió reducir la luxación femorotibial y lograr la flexión completa.
Se expuso y se exploró la articulación, en la cual, al igual que en la rodilla derecha, no se pusieron de manifiesto alteraciones congénitas en cuanto a agenesia de ligamento cruzado anterior o malformaciones meniscales.
Se realizó anastomosis terminoterminal del recto anterior alargado y se inmovilizó la extremidad con un yeso inguinopédico con rodilla en flexión de 90° (fig. 14).
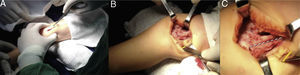
A) Exploración de la articulación femorotibial y rotulofemoral. B) Finalizada la liberación periarticular, se consigue la flexión completa de la rodilla. C) Sutura terminoterminal del tendón del recto anterior con la rodilla en flexión de 90°. D) Inmovilización postoperatoria con yeso inguinopédico.
En este mismo tiempo quirúrgico se realizó cambio de yeso de la extremidad contralateral, aplicándose tubo de yeso con rodilla en flexión de 45°.
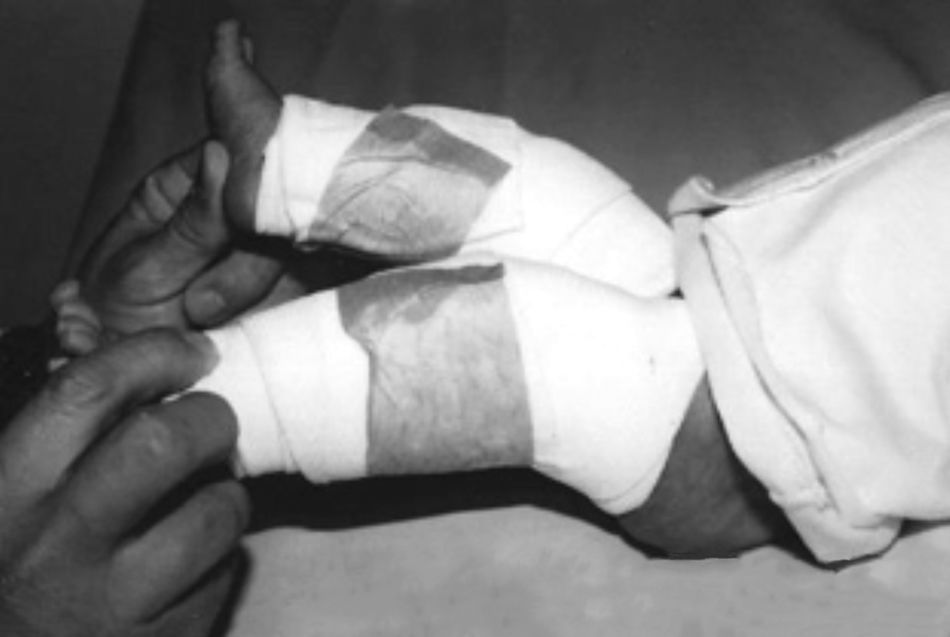
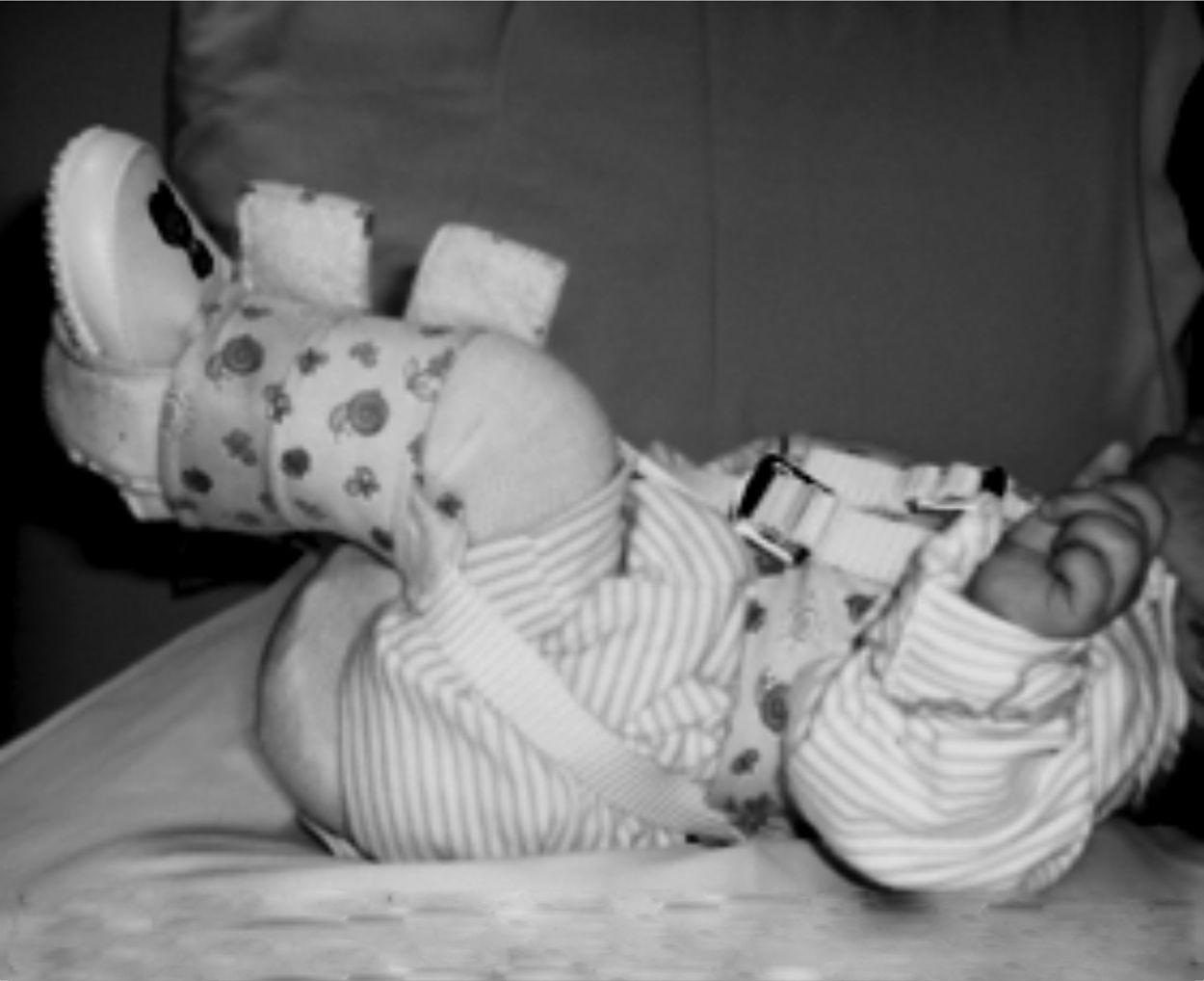
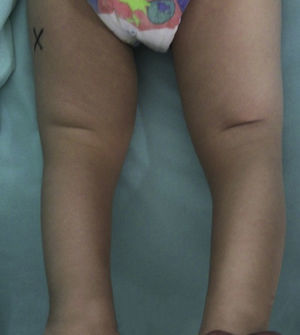
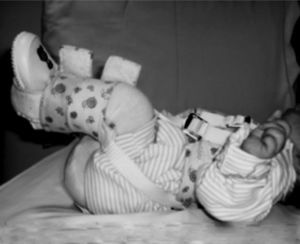
Resultados postoperatoriosCada una de las rodillas permaneció inmovilizada en el postoperatorio durante 2 meses. A cada una de las rodillas se le realizó cambio de yeso al mes del postoperatorio. En cada rodilla se pasó de yeso inguinopédico inicial con rodilla en flexión a 90° a tubo de yeso con flexión de rodilla de 45°. Al completar 2 meses de inmovilización en yeso, se colocaron férulas anteriores de yeso con flexión de 60° en cada rodilla, las cuales eran retiradas por los cuidadores periódicamente durante 2-3 horas de forma intermitente durante el día para que el paciente activamente realizara movimientos libres de flexión y extensión controlada. Las férulas anteriores de yeso fueron dejadas para uso permanente nocturno durante 2 meses en cada rodilla (figs. 15-17).
Mediante la utilización de una escala para medir la satisfacción, se preguntó a los padres, a los 2 meses postoperatorios de la rodilla derecha y al mes postoperatorio de la rodilla izquierda, por el grado de satisfacción de la cirugía y la evolución del paciente; dicha escala constaba de cuatro ítems: a) muy satisfecho, b) satisfecho, c) poco satisfecho y d) nada satisfecho, a lo cual los padres informaron estar «muy satisfechos» con los resultados obtenidos.
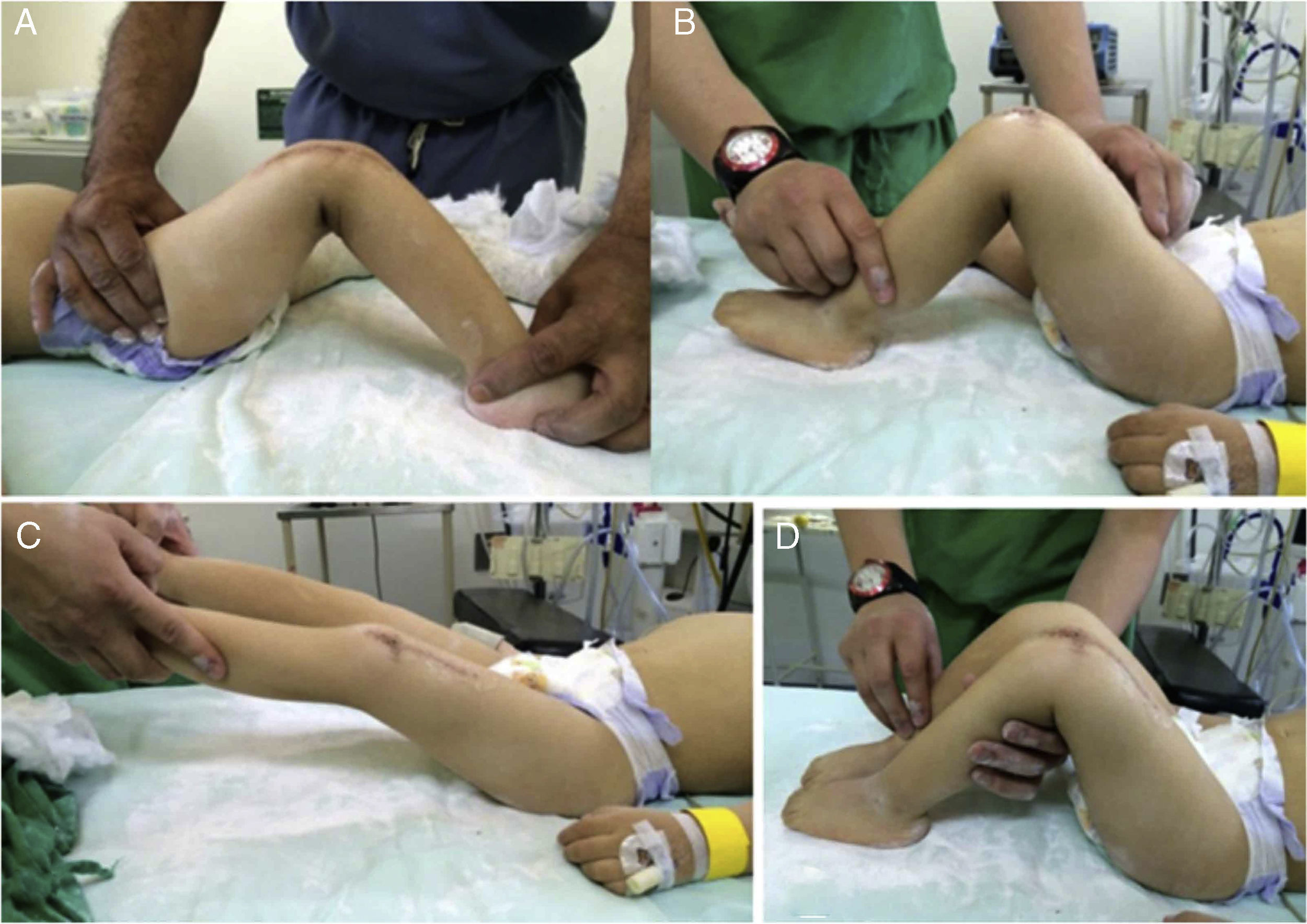
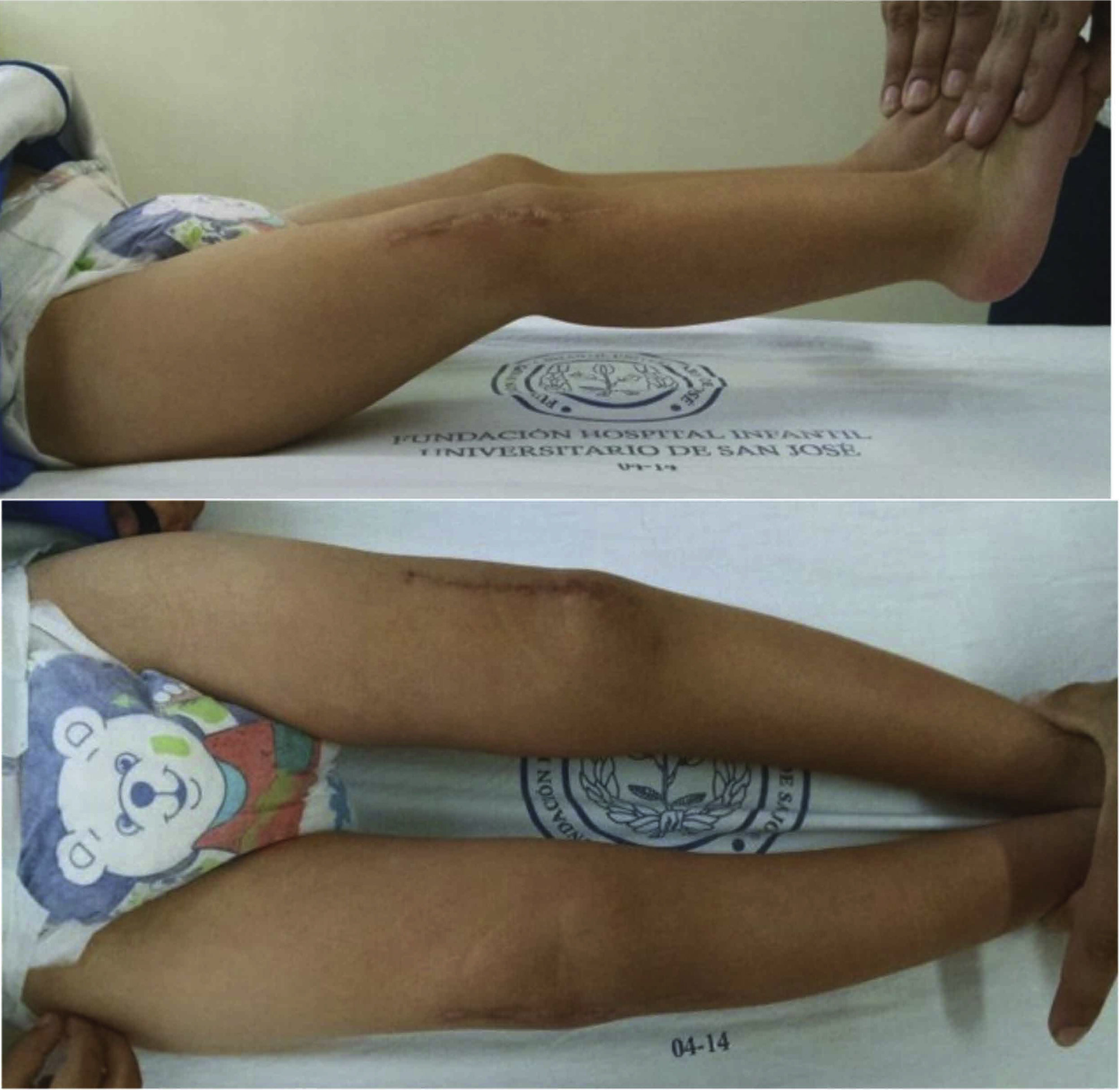
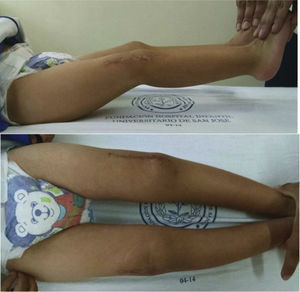
En el seguimiento postoperatorio por el Servicio de Consulta Externa, se realizó una evaluación de la funcionalidad a los 5 meses del postoperatorio de la rodilla derecha y a los 4 meses del postoperatorio de la rodilla izquierda (figs. 18-20).
Se evaluó la funcionalidad con los siguientes parámetros:
- 1.
Movilidad activa y pasiva. La movilidad activa y pasiva de ambas rodillas se encontró en:
- •
Rodilla derecha: flexión de 126° y extensión de -5°. No había inestabilidad en ningún plano ni recurrencia de la luxación
- •
Rodilla izquierda: flexión de 125° y extensión de -5°. No se encontró inestabilidad en ningún plano ni recurrencia de la luxación.
- 2.
Rolos (cambios de decúbito): realizaba rolos o cambios de decúbito hacia la derecha y hacia la izquierda sin dificultad.
- 3.
Posición cuadrúpeda: mantenía la posición cuadrúpeda estable durante 30 segundos.
- 4.
Posición de rodillas: mantenía la posición de rodillas estable durante, aproximadamente, 2 minutos.
- 5.
Desplazamientos por gateo (simétrico/asimétrico o recíproco): realizaba desplazamientos por gateo recíproco durante, aproximadamente, 2 minutos.
Estos parámetros de medición de funcionalidad ofrecían una puntuación de excelente a la evaluación postoperatoria. Hay que mencionar que el parámetro marcha no pudo ser evaluado dado que el paciente aún no había empezado a caminar.
DiscusiónLa LCR es una anomalía congénita muy poco frecuente, que ocurre con menor frecuencia que la luxación de la cadera en desarrollo (DCD). Su incidencia varía de 1:40 a 1:80 luxaciones de cadera. A pesar de esto, las luxaciones congénitas de rodilla se han discutido ampliamente en la bibliografía ortopédica.
Las anomalías congénitas más frecuentemente asociadas con luxación congénita de la rodilla son la luxación del desarrollo de la cadera y las anomalías congénitas de los pies, como el pie equinovaro. Estas se han encontrado en tan alto porcentaje en series grandes como el 45 y el 31% de los casos, respectivamente. Los pacientes con deformidades cerebrales y mielomeningocele normalmente están excluidos de este tipo de encuestas ya que pueden desarrollar excesiva laxitud ligamentosa, que puede simular la luxación congénita de la rodilla. Los pacientes con artrogriposis a menudo presentan luxaciones congénitas de la rodilla, así como luxaciones de las caderas o de los pies. Además, los pacientes con síndrome de Larsen pueden presentarse con múltiples luxaciones congénitas, incluyendo las caderas, las rodillas, los pies y los codos. Estos pacientes pueden ser identificados por una facies característica, incluyendo frente prominente e hipertelorismo.
Las luxaciones de rodilla también se han observado en pacientes con camptodactilia y en síndromes con laxitud ligamentosa, como el síndrome de Ehlers-Danlos. El mongolismo, la criptorquidia, los angiomas, la parálisis facial y el ano imperforado han sido reportados en pacientes con luxación congénita de la rodilla, pero pueden representar solo una asociación oportunista.
La LCR es una deformidad caracterizada por el desplazamiento anterior de la rodilla en relación con el fémur. Frecuentemente se asocia a otras anomalías congénitas o forma parte de cuadros clínicos como la artrogriposis múltiple congénita, el síndrome de Larsen o el síndrome de Ehlers-Danlos. La teoría más aceptada de su etiología es la de un defecto del anclaje mesenquimal. Puede presentarse en forma de hiperextensión congénita, subluxación o luxación completa. El tratamiento debe comenzar lo más pronto posible, preferiblemente desde el mismo momento del nacimiento con manipulaciones, movilizaciones y colocación de yesos progresivos. La reducción abierta debe ser realizada solamente cuando se compruebe que los métodos cerrados han fracasado. Los mejores resultados se obtienen en los casos de inicio temprano del tratamiento, en casos unilaterales y en los casos en que no existe asociación con síndromes de malformaciones múltiples.
El interés en la LCR se centra en la escasa incidencia y, por tanto, en la escasa experiencia que existe para su manejo. Es una deformidad rara cuya incidencia estimada es de 1 por 100.000 nacidos vivos y es un 80% menos frecuente que la aparición de luxación del desarrollo de la cadera. Curtis y Fisher del Newington Children¿s Hospital publicaron solo 16 casos en una revisión de 25 años. Bensahel et al. revisaron 46 casos en un estudio multicéntrico de la Sociedad Europea de Ortopedia Pediátrica en 9 hospitales y 20 años. Fernández-Palazzi y Silva revisaron 14 casos en 10 años en Caracas, Venezuela16–20.
Existen numerosas teorías sobre las causas de luxaciones congénitas de rodilla. Katz sugirió como causa un defecto congénito en los ligamentos cruzados tras haber encontrado en su serie en 5 pacientes hipoplasia de los ligamentos cruzados. Este hallazgo no ha sido reportado por otros investigadores y puede estar relacionado con la mayor edad que presentaban los pacientes de su estudio y que los hallazgos entonces sean debidos a cambios adaptativos. También se ha reportado lateralización externa de la rótula.
Otras teorías de la etiología se relacionan con las fuerzas intrauterinas, como la mala posición, aumento de la presión mecánica o aumento de la presión hidráulica, y que pueden ser factores causantes de las deformidades del pie, de la cadera o de la rodilla. Los factores mecánicos pueden incluir oligohidramnios, que podría provocar la aglomeración excesiva de las partes fetales. Una teoría particularmente gráfica de mala posición incluye el bloqueo de las piernas extendidas bajo la barbilla en una presentación de nalgas con hiperextensión de las rodillas. Algunos autores consideran que las presentaciones de nalgas predisponen a esta entidad, pero esto no explica todos los casos. Se ha demostrado que las influencias ambientales adversas pueden producir anomalías del desarrollo indistinguibles de las de origen genético. Tal vez esta vía de investigación será más productiva que las hipótesis de presión intrauterina.
Los pacientes con LCR se dividen en tres categorías: los casos esporádicos de luxación congénita de la rodilla; pacientes con múltiples luxaciones y aquellos con síndromes completos que predisponen a múltiples luxaciones, como el síndrome de Larsen o la artrogriposis múltiple congénita21.
En varias series se reporta que los pacientes que solamente presentan rodillas luxadas pueden tener un mejor pronóstico que aquellos con múltiples luxaciones. Si bien parece que los casos bilaterales suelen ser más graves, esta impresión no está bien fundamentada.
Los estudios más antiguos mostraban poca diferencia en la incidencia entre sexos; la mayoría de los estudios recientes muestra hasta el doble de casos en mujeres que en hombres.
Excluyendo los casos de síndrome de Larsen, no está claro si los casos esporádicos de luxación congénita de la rodilla tienen una base en la herencia. La etiología es desconocida, pero se sabe que existe prevalencia en presentaciones podálicas (de pelvis), por lo que se supone que los grados más leves de la deformidad se deben a malas posiciones uterinas.
Katz et al., durante la exploración quirúrgica de 5 rodillas con luxación congénita, encontraron que los ligamentos cruzados estaban ausentes o hipoplásicos en todas ellas, por lo que propusieron como teoría que la causa de la luxación era la ausencia o insuficiencia de los ligamentos cruzados. En luxaciones de rodillas en fetos gemelos de menos de 28 semanas, consideraron que los ligamentos cruzados eran la principal estructura que previene la luxación anterior de la rodilla. Sin embargo, Curtis y Fisher, y Uhthoff y Ogata no observaron ausencia ni hipoplasia del ligamento cruzado anterior, por lo que consideraron que la anomalía ligamentosa observada por Katz et al. eran cambios adaptativos posteriores22.
La teoría más aceptada es un defecto mesenquimal en relación con la frecuente asociación de luxación congénita de la rodilla con otras malformaciones musculoesqueléticas.
Se consideran cambios primarios y no adaptativos en la LCR la fibrosis y el acortamiento del cuádriceps, la ausencia de la bolsa suprarrotuliana, así como la insuficiente cavitación de la articulación rotulofemoral descrita por Uhthoff en fetos de 19 semanas y media.
La LCR frecuentemente se asocia con otras anomalías congénitas; la más frecuente de las alteraciones del sistema musculoesquelético es la luxación de la cadera que está presente en el 45% de los casos, seguida de las deformidades del pie en el 31% y de la luxación congénita del codo en el 10%.
Hay anomalías asociadas con otros sistemas que incluyen labio leporino, paladar hendido, espina bífida, hidrocefalia, criptorquidia, angiomatosis, parálisis facial y ano imperforado, entre otras.
En la artrogriposis múltiple congénita, las deformidades del pie frecuentemente se asocian con luxación de cadera y de rodilla. El síndrome de Larsen se caracteriza por luxaciones múltiples congénitas de cadera, rodilla, codos, tobillos y pies.
La LCR también se encuentra en relación con síndromes de hiperlaxitud ligamentosa, como el síndrome de Ehlers-Danlos y el síndrome de Down.
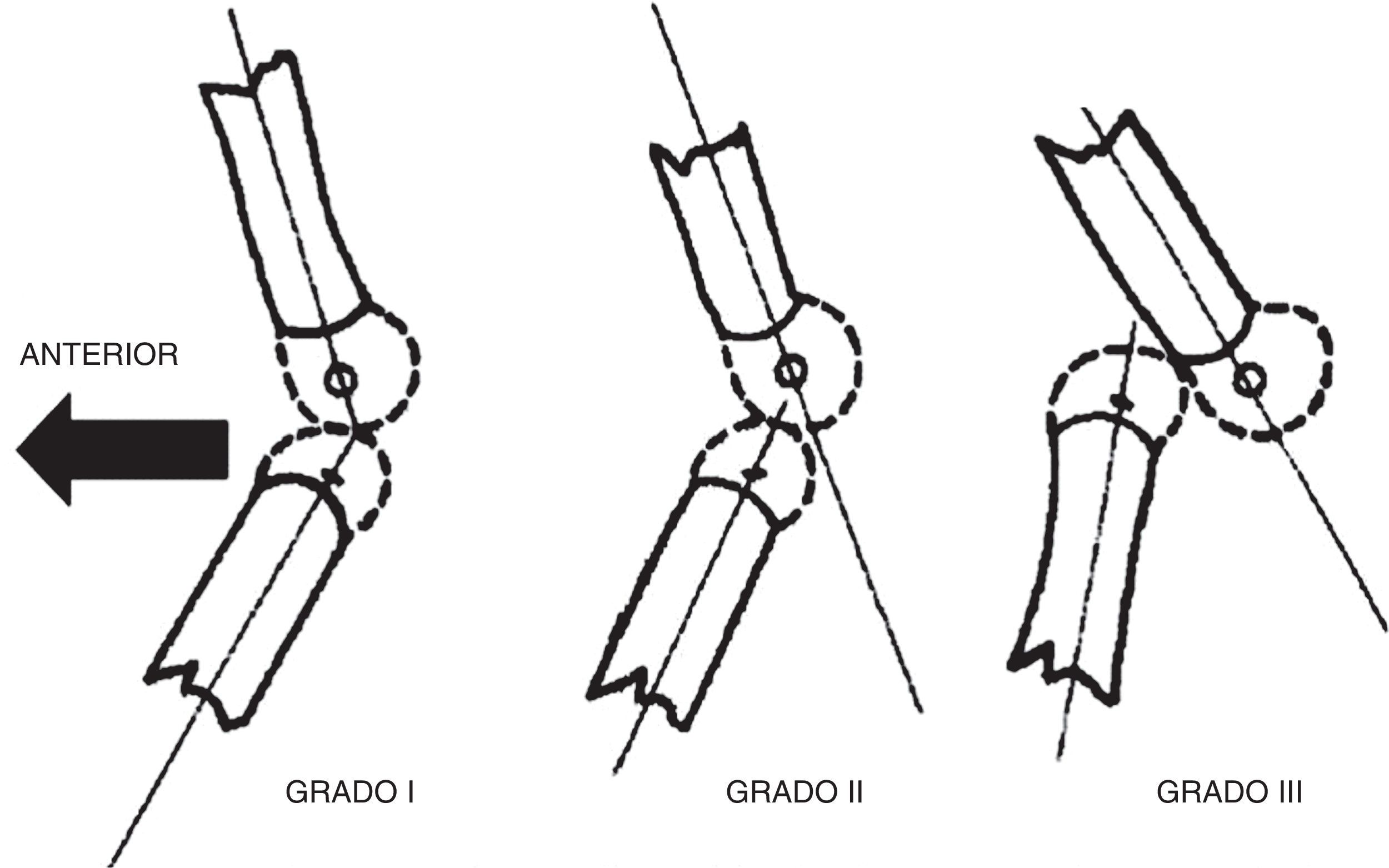
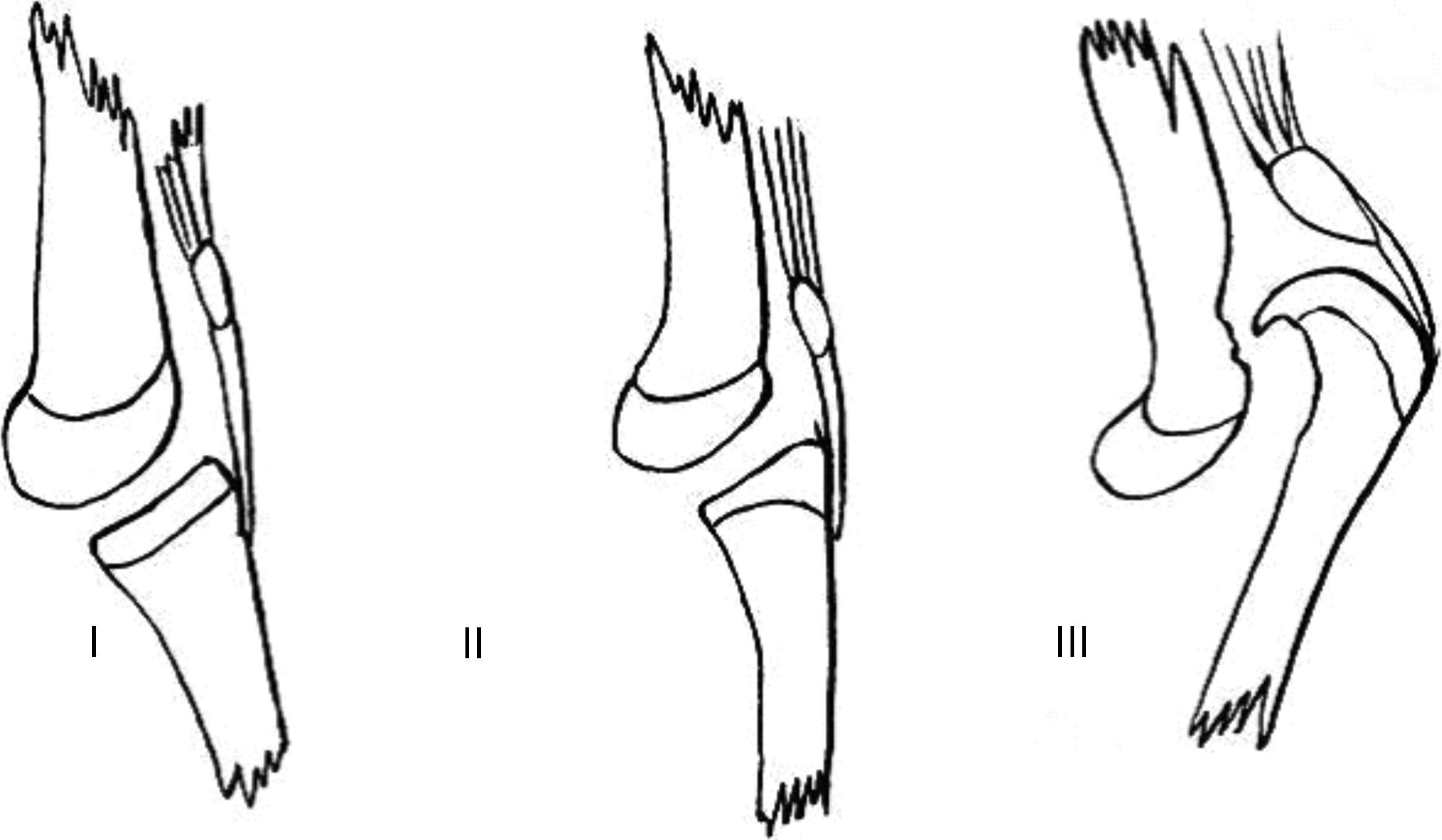
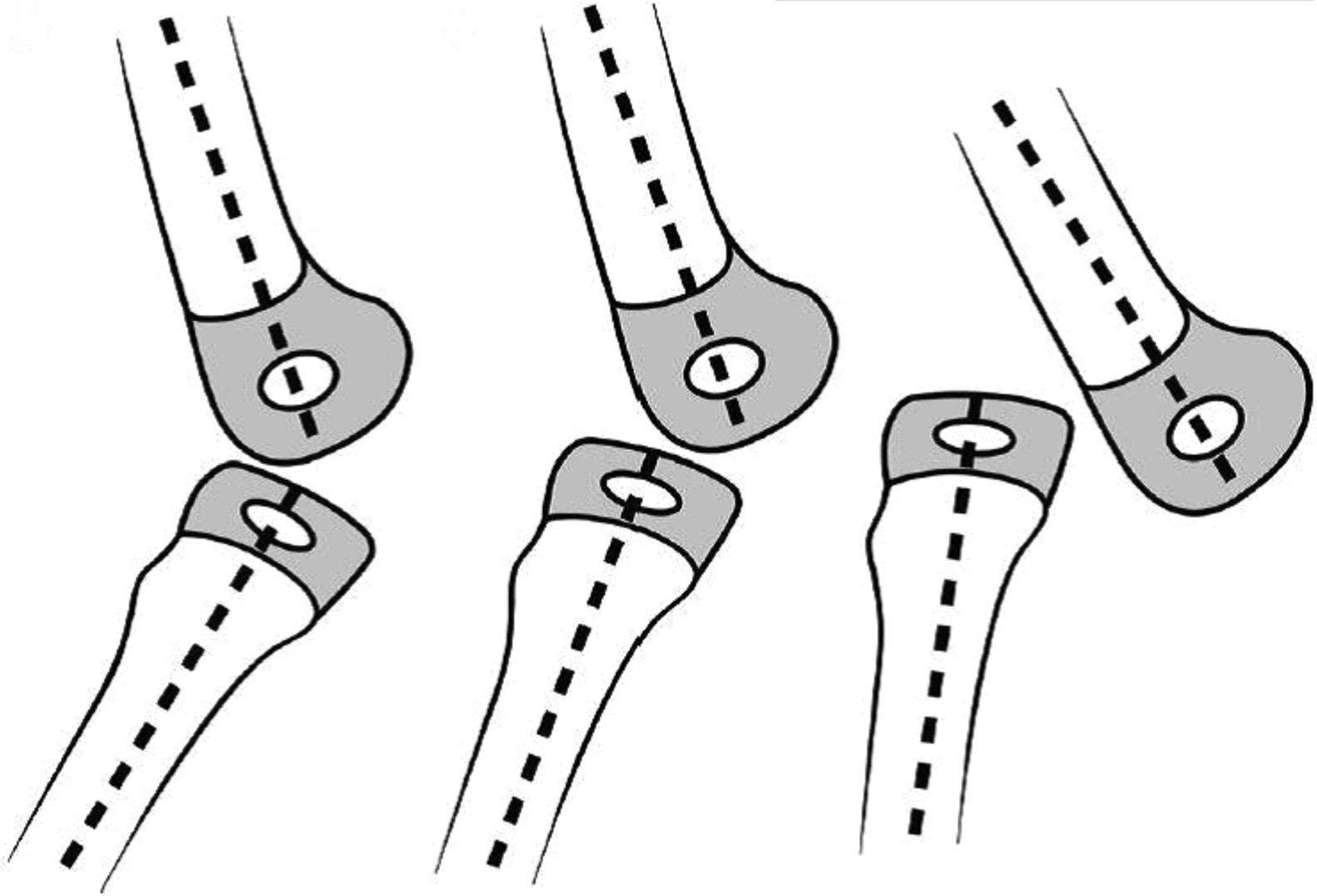
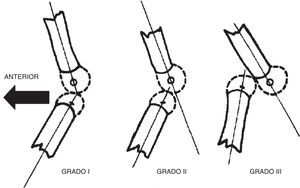
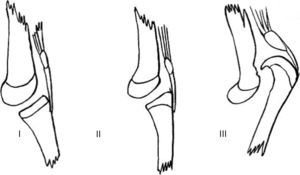
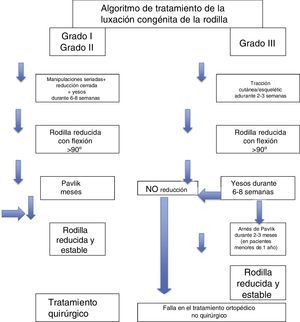
El interés en el estudio de la LCR se ha centrado en la asociación de esta patología congénita con ciertos síndromes y con el desequilibrio neuromuscular, y sobre los resultados del tratamiento tanto cerrado como abierto. De acuerdo con Laurence en 1967 y Curtis y Fisher en 1969, todo tipo de rodillas con hiperextensión en el nacimiento se incluyeron en el diagnóstico de LCR, que se clasifica en tres grados. El grado I representa la hiperextensión de la articulación de la rodilla en el nacimiento sin desplazamiento de las superficies articulares del fémur en relación con la tibia (los ejes de los huesos largos están uno frente al otro en la línea de la articulación). El grado II representa la subluxación, la epífisis tibial deslizada en la parte anterior del fémur sobre la superficie articular del cóndilo. El grado III representa la luxación total de la epífisis tibial delante de los cóndilos femorales.
Las rodillas que espontáneamente no extendieron más allá de la posición neutra en el momento del nacimiento, sino que solamente presentaban resistencia a la flexión en este punto no se incluyeron.
Los primeros informes sobre la LCR datan de 1812 y son de Chaussier (Rechmann, 1914) y de 1822 y son de Chatplain (Drehmann, 1901). Provenzano en 1947 reportó 213 casos. Desde entonces, se han reportado 134 nuevos casos descritos en la bibliografía (Larsen et al., 1950; Niebauer y Rey, 1960; Forgon y Szentpétery, 1961; Karlén, 1964; Charif y Reichelderfer, 1965; Katz et al., 1967; Laurence, 1967; Curtis y Fisher, 1969 y 1970; Silvermann, 1972; Bose y Chong, 1976; Ahmadi et al., 1979; Austwick & Dandy, 1983, y Nogi y McEwen, 1983). A Larsen et al. (1950) se les atribuye la primera descripción exhaustiva de un caso de síndrome de Kaijser (1935) en Estocolmo. Este tipo de LCR es muy raro.
La incidencia de LCR es desconocida, pero Steindler en 1924 y Kopits en 1925 reportaron que era cerca de 1 de cada 90 casos de luxación congénita de la cadera (LCC), lo cual en las poblaciones escandinavas es de alrededor de 1,7 por mil. Dada la baja incidencia de LCR de 0,017 por mil, correspondería a una relación de LCR/LCC de 1/100. Charif y Reichelderfer en 1965 encontraron una incidencia de LCR de 0,7 por mil en una comunidad afroamericana de Washington DC aunque la mayoría de los casos era leve23.
En cuanto a la etiología, la presentación podálica puede desempeñar un papel (Niebauer y Rey, 1969), pero deben existir otros factores etiológicos. Además, hay que tener en cuenta que la anomalía en sí puede predisponer a la presentación podálica (Vartan, 1940)24.
Según Clayburgh y Henderson, solo 2 casos de LCR se reportaron en la Clínica Mayo en 1955, en comparación con 74 casos de LCC vistos en 1953. Durante los últimos 25 años se han reportado alrededor de 12 pacientes nuevos con LCR, en comparación con varios cientos de pacientes con LCC. En relación con estos casos, la deformidad frecuentemente consiste en ambas rodillas. Siete de los 12 pacientes presentaron luxación bilateral, nueve de los 12 pacientes eran mujeres25.
Tiene importancia la teoría de que algún factor mecánico desempeñe un papel en la producción de esta deformidad. Los factores mecánicos que se han considerado son el traumatismo materno, la falta de líquido amniótico, la falta de espacio intrauterino o la mala posición del feto, entre otros.
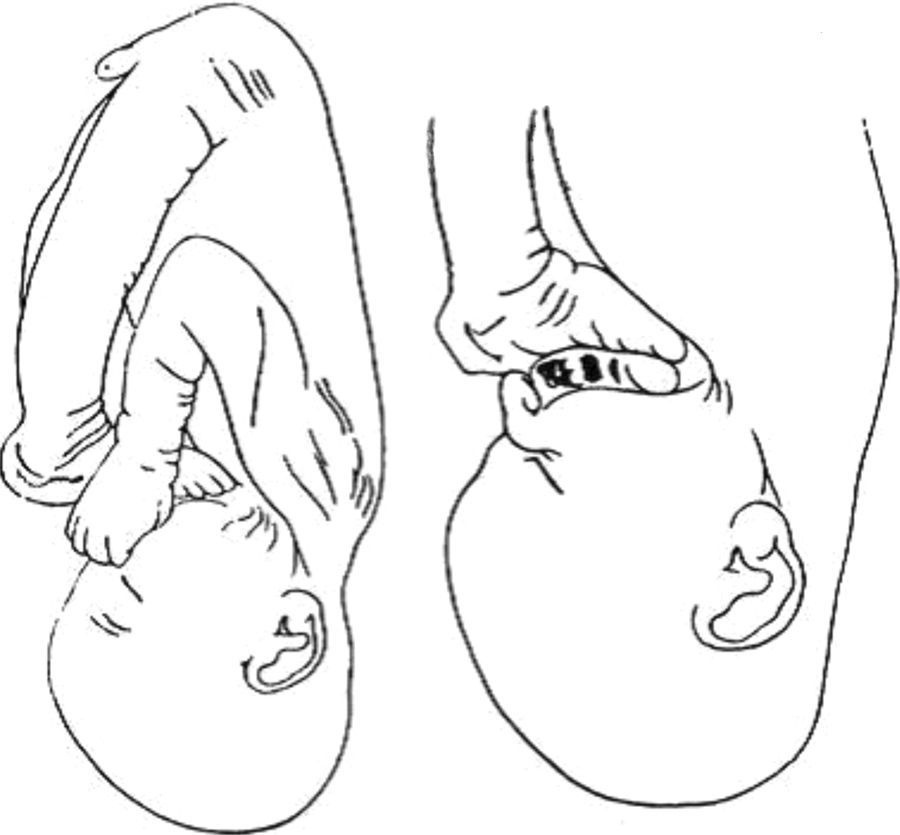
Se ha sugerido que en el útero los pies pueden llegar a estar íntimamente adosados por debajo de la mandíbula o un pie puede llegar a estar bloqueado en la axila, produciendo hiperextensión de la rodilla durante un tiempo prolongado y provocando la subluxación o luxación.
La mayoría de los casos reportados muestra una alta incidencia de presentación podálica. Vartan reportó que la extensión de la pierna es el factor primordial en la prevención de la versión cefálica espontánea y, por tanto, causa persistencia de la posición de nalgas al término del período gestacional. Duraiswami señaló que las influencias ambientales adversas pueden generar anomalías del desarrollo indistinguibles de las de origen genético.
La deformidad de la epífisis distal del fémur se ha considerado importante en la causa de la subluxación, porque permite que la tibia se deslice hacia delante en la epífisis femoral deformada. La deformidad de la epífisis alrededor de la rodilla puede ser un cambio secundario similar a lo observado en la cabeza femoral en pacientes de edades mayores con LCC no tratada. Clínicamente, los trastornos no se parecen a los producidos por un traumatismo, por lo que el traumatismo para el feto no es un factor etiológico probable.
Algunos investigadores han señalado que la alteración esencial no es una luxación, sino una contractura del músculo cuádriceps de la rodilla en posición de hiperextensión. Middleton, después de observar la fibrosis y la atrofia del músculo cuádriceps, llegó a la conclusión de que la deformidad se debe a la contractura del cuádriceps como en la artrogriposis múltiple congénita. En algunos pacientes se han reportado fibrosis y atrofia del recto femoral. En estos pacientes, el tendón del cuádriceps se fija a una masa de tejido fibroso en el área ocupada normalmente por la bolsa suprarrotuliana. Sin embargo, esto puede ser el resultado, en vez de la causa de la deformidad. La herencia es difícil de determinar dado que las historias familiares, por diversas razones, son a menudo inexactas.
La revisión de la bibliografía muestra que, en la LCR, la incidencia de otras anomalías congénitas no es solo alta en el paciente, sino en la familia también. McFarlane reportó una situación interesante de una mujer con LCR bilateral sin tratamiento, la cual tenía tres hijos de tres padres diferentes. El primer niño tenía LCR bilateral, el segundo tenía LCR bilateral, pie equinovaro congénito bilateral, paladar hendido y manos y pies anormales, y el tercer hijo tenía LCR bilateral. La madre, además de las rodillas luxadas, tenía coxa valga bilateral, escoliosis, hiperextensión de codos y dedos de los pies anormales. Provenzano, en su revisión de 200 casos de luxación congénita de la rodilla, identificó a 7 pacientes con antecedentes familiares positivos de una alteración similar.
Los casos de índole familiar y hereditarios citados en la bibliografía quizá corresponden al síndrome de Larsen. Si se excluyen los casos de dicho síndrome, no hay seguridad de que los casos esporádicos de luxación congénita de la rodilla sean hereditarios.
Respecto al diagnóstico genético, se utiliza para determinar los casos específicos de luxación de rodilla asociados con defectos congénitos o con síndromes genéticos específicos, como el síndrome de Larsen, el síndrome de Down y la artrogriposis, entre otros. Los defectos congénitos, malformaciones congénitas y anomalías congénitas son sinónimos que se utilizan para describir los trastornos estructurales, funcionales y metabólicos que ya se encuentran en el momento del nacimiento.
En el 2-3% de los nacidos vivos se encuentran anomalías estructurales importantes y otro porcentaje adicional se reconoce en niños al llegar a los 5 años, lo que hace un total del 4-6%.
En el 40-60% de las anomalías congénitas, la causa es desconocida. Los factores genéticos, como las anomalías cromosómicas y las mutaciones de genes, representan alrededor del 15%; los factores ambientales ocasionan el 10% aproximadamente; una combinación de influencias genéticas y ambientales (herencia multifactorial) es la causa de otro 20-25%, y la gemelaridad es la causa en el 0,5-1%.
Las malformaciones se producen durante la formación de las estructuras, es decir, durante la organogénesis. Las malformaciones son ocasionadas por factores ambientales o genéticos, o de ambos tipos, que actúan independientemente o de forma simultánea. La mayor parte de las malformaciones se origina entre la tercera y la octava semanas de la gestación.
La posición de las extremidades a lo largo del eje craneocaudal en las regiones laterales del embrión está regulada por los genes HOX, que se expresan a lo largo de este eje. Para el diagnóstico genético es básico primero que el ortopedista conozca y sospeche los síndromes más frecuentemente asociados con las patologías ortopédicas; segundo, es trascendental conocer la historia familiar respecto al antecedente de síndromes genéticos familiares; tercero, es importante que conozca las bases del diagnóstico genético, y cuarto, el ortopedista debe saber los factores de riesgo relacionados con el desarrollo de los trastornos genéticos.
La causa de la luxación congénita de la rodilla es desconocida aunque se han propuesto varias teorías al respecto. La teoría de que algún factor mecánico desempeña un papel importante en la producción de esta deformidad ha tenido muchos adeptos. Los factores mecánicos que se han considerado son el traumatismo en la madre, la falta de líquido amniótico, la falta de espacio intrauterino o la mala posición del feto.
El traumatismo durante el parto fue una de las primeras teorías etiopatogénicas, pero los estudios de Katz, Grogono y Soper demostraron que, en un feto, la epífisis femoral distal se desplaza antes de luxarse la rodilla. El «feto moldeado» fue sugerido por Shattock, que proponía que los pies quedaban bloqueados por debajo de la mandíbula o de la axila, causando una hiperextensión de la rodilla y al final luxación (fig. 21).
La incidencia de la luxación congénita de la rodilla es mayor entre niños nacidos en presentación de nalgas que en la población general.
Katz et al. observaron que la hipoplasia y la disminución del tamaño del ligamento cruzado anterior (LCA) eran la causa de la luxación congénita de la rodilla y que esta patología era un rasgo genético o estaba inducido en el desarrollo embrionario antes de la novena semana de embarazo. En las disecciones de rodillas fetales menores de 28 semanas, los autores encontraron que los ligamentos cruzados eran la estructura principal que prevenía la luxación anterior de la rodilla. Sin embargo, Curtis y Fisher creían que los cambios en los ligamentos cruzados eran secundarios a luxación y no una causa de la luxación congénita de la rodilla en niños. Middleton sostenía que la luxación congénita de la rodilla era consecuencia de una contractura del cuádriceps, pero de nuevo se desconoce si la contractura del cuádriceps es una causa o una consecuencia de la luxación. Ferris y Aichroth sugirieron que una isquemia intrauterina similar a un síndrome compartimental podría causar una contractura del cuádriceps que provocara una luxación de la rodilla.
Parece que la herencia es un factor que interviene en algunos casos. Provenzano, en su revisión de 200 casos de luxación congénita de la rodilla, identificó a 7 pacientes con antecedentes familiares positivos de una alteración similar.
En 1950, Larsen et al. describieron un síndrome cuya incidencia aproximada era de 1 por cada 100.000 nacimientos, que se caracterizaba por luxaciones congénitas múltiples de rodillas, caderas y codos, deformidad congénita de los pies, depresión del puente nasal, hipertelorismo y frente prominente.
Algunos autores añaden al síndrome otras anomalías como la hidrocefalia, el retraso en la fusión de los centros de osificación del carpo y la subluxación de las muñecas y de los hombros. En la bibliografía se reportan patrones de herencia autosómica dominante y autosómica recesiva en este síndrome (tabla 1).
Patrones reconocibles de malformaciones humanas, según Kenneth Lyons Jones
| Síndrome de Larsen (luxación articular múltiple, cara plana y uñas de los dedos de las manos cortas) |
| Fascies (plana, puente nasal deprimido y frente prominente, hipertelorismo y hendidura palatina) |
| Articulaciones (luxaciones de los codos, caderas, rodillas y muñecas. Centros epifisarios displásicos que se desarrollan en la niñez) |
| Manos (dedos largos, no afilados, con pulgares en forma de paleta, uñas cortas, metacarpianos cortos y múltiples centros de osificación carpianos) |
| Pies (pie equinovalgo o equinovaro. Retraso de la coalescencia de los dos centros de osificación calcáneos) |
| Columna vertebral (cifosis cervical, espina bífida y cuerpos hipoplásicos de las vértebras cervicales; escoliosis, vértebras en forma de cuña, lordosis y alteraciones de los elementos posteriores de la columna vertebral torácica; espondilólisis) |
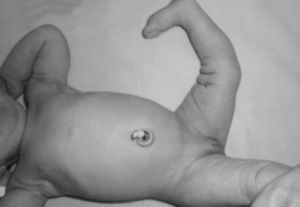
Una clasificación sencilla y precisa (Ochoa) nos permitiría orientar la etiología de la deformidad y determinar desde el inicio del manejo los factores contribuyentes a la alteración, con lo cual definiremos tipo de manejo, estructuras comprometidas, factores de riesgo y pronóstico (tabla 2)26. El aspecto clínico de la rodilla en el neonato es notable: dicha articulación está en hiperextensión intensa y la cadera está en hiperflexión, y los dedos de los pies tocan la pared anterior del tórax o el maxilar inferior. La exploración clínica del recién nacido debe ser completa evaluando en sentido cefalocaudal desde el cráneo hasta los pies. La valoración por ortopedia debe realizarse dentro de las primeras 24-48 horas para confirmar el diagnóstico, realizar los estudios complementarios y decidir el manejo indicado (fig. 22). En todo paciente con luxación congénita de rodilla deben descartarse síndromes congénitos asociados, como pie equinovaro, luxación congénita de la cadera y síndrome de Larsen, entre otros (fig. 23). La hiperextensión de la rodilla es evidente y el diagnóstico puede establecerse con facilidad mediante la inspección visual desde el momento del nacimiento La flexión de la rodilla está limitada y se puede extender más allá de su posición en hiperextensión. Debido a la deformidad de la rodilla en hiperextensión durante un período prolongado, característicamente hay aumento de los pliegues cutáneos de la rodilla afectada. En el área poplítea, los cóndilos femorales sobresalen y pueden palparse fácilmente. En la cara anterior de la rodilla se identifican los pliegues y surcos transversos de la piel (fig. 24)27–29.
Clasificación etiológica de la luxación congénita de rodilla (junio de 2011)
| Luxación congénita de la rodilla: clasificación etiológica | |
|---|---|
| Congénitas | Adquiridas |
| Idiopáticas Neurogénicas Miogénicas Osteogénicas Colagenosis Cartilaginosas | Neurológicas Vasculares |
| Luxación congénita idiopática de la rodilla. Etiología y comportamiento clínico | |
|---|---|
| A. Intrínseca | B. Extrínseca |
| Rigidez Fibrosis suprarrotuliana/perirrotuliana Relación ósea anormal | Flexibilidad Sin fibrosis Relación ósea normal |
| Luxación congénita neurogénica de la rodilla. Etiología | ||
|---|---|---|
| A. Defectos abiertos | B. Defectos cerrados | C. Errores en la segmentación |
| Mielomeningocele Meningocele | Espina bífida Mielodisplasia | Ausencia de sacro Hemivértebra Fusión de segmentos |
| Luxación congénita neurogénica de la rodilla. Defectos cerrados | |
|---|---|
| Espina bífida oculta | Mielodisplasia |
| Diastematomelia Tumor intraespinal | Aplasia o hipoplasia de raíces Ausencia de células del asta anterior Diplomelia |
| Luxación congénita miogénica de la rodilla. Inserción anormal de músculos y tendones | |
|---|---|
| Recto anterior Luxación anterior de isquiotibiales Gastrocnemio | Tendón rotuliano breve Contractura infrarrotuliana central Displasia retinacular |
| Luxación congénita de la rodilla por defectos osteogénicos, colagenosis y cartilaginosos. Etiología | ||
|---|---|---|
| Osteogénicos | Colagenosis | Cartilaginosas |
| Displasia femoral distal y/o tibia proximal Luxaciones congénitas múltiples: síndrome de Larsen | Bandas amnióticas Artrogriposis | Displasia epifisaria |
| Luxación adquirida de la rodilla | |
|---|---|
| Neurológicas | Vasculares |
| Poliomielitis Parálisis cerebral Meningitis Parálisis del nervio ciático | Isquemia de Volkman Fractura de fémur Tracción cutánea (Bryant) |
Existen algunas condiciones consideradas factores de riesgo para pronosticar sobre la evolución de la rodilla en tratamiento y predecir el resultado final y su incidencia de recidivas. Estas son: historia familiar, bilateralidad, rigidez y deformidades asociadas.
La historia familiar desempeña un papel importante en la presentación de nuevos miembros con la deformidad y con la presencia de uno de los padres con la deformidad el riesgo de aparición de un nuevo miembro con el factor se incrementa. Tiene entonces importancia en la evolución de la rodilla en tratamiento el factor herencia como un riesgo dominante que empobrece el pronóstico.
Otros factores apreciativos que deben tenerse en cuenta son la presencia de la bilateralidad posiblemente porque el manejo conjunto dificulta la atención adecuada de ambas rodillas o porque su penetrancia influye en las características propias de la rodilla y de la rigidez. La evolución no será igual si se trata de una rodilla flexible, que requeriría menos procedimientos, que una rodilla con carácter estructural. Las deformidades asociadas empobrecen el pronóstico porque incrementan los riesgos en los distintos manejos y debe definirse cuál es la prioridad en el tratamiento.
La luxación congénita de la rodilla idiopática puede clasificarse etiológicamente de las siguientes maneras: mecánica, embrionaria y neuromuscular. En ambos casos habrá un factor común intrínseco. Sin embargo, la LCR también puede dividirse desde el punto de vista etiológico según si la deformidad es flexible o rígida. En los casos en que hay rigidez, se asumirá que la causa etiológica es embrionaria y está asociada con factores de riesgo hereditarios existentes. En los casos en que la deformidad es flexible, se debe asumir que la etiología es mecánica (postural) o de origen neuromuscular.
La luxación congénita idiopática de la rodilla debe ser estudiada desde el punto de vista de comportamiento clínico relacionada con sus posibles factores etiológicos y de acuerdo con ellos definir un patrón diagnóstico complementario e instaurar un plan de tratamiento específico, efectivo e individual que nos garantice mejores y duraderos resultados.
Diagnóstico prenatalEl diagnóstico temprano de la LCR puede establecerse mediante estudios de ultrasonido (ecografía o sonografía) durante el período de gestación. En la actualidad se realizan procedimientos de ecografía fetal desde tempranos períodos de la evolución del embarazo para control y seguimiento del desarrollo fetal. Durante estos procedimientos diagnósticos se puede evaluar la posibilidad del desarrollo fetal con una LCR.
Los objetivos de un diagnóstico temprano prenatal son:
- •
Diagnóstico temprano.
- •
Detección de deformidades asociadas.
- •
Información y consejo a los padres sobre el diagnóstico.
- •
Consejo prenatal apropiado.
- •
Establecer un plan de manejo temprano.
- •
Establecer el pronóstico.
- •
Remisión del paciente a personal entrenado en el momento del nacimiento para valoración, manejo y seguimiento.
El extremo superior desplazado de la tibia queda por delante del extremo inferior del fémur. También puede haber subluxación lateral y deformidad en valgo de la rodilla, y en estos casos puede haber contractura de la cintilla de Maissiat y del tabique intermuscular lateral.
También se observa algunas veces subluxación rotatoria. La tibia puede mostrar curvatura hacia adelante.
Los músculos isquiotibiales y, en especial, el semitendinoso y el semimembranoso, que están en la porción interna, pueden estar desplazados hacia adelante y funcionar en realidad como extensores de la rodilla.
Anatomopatológicamente se caracteriza por una contractura del mecanismo extensor del cuádriceps, de la cápsula anterior de la rodilla, y aparecen adherencias intraarticulares, hipoplasia o ausencia de la rótula que comienza a formarse después de corregida la luxación30.
La bolsa suprarrotuliana es obliterada por las adherencias del tendón. Los fascículos de los gemelos pueden estar situados en el plano lateral. Los ligamentos colaterales están desplazados en sentido anterior.
La bandeleta iliotibial está hipertrofiada y la rótula puede estar desplazada hacia afuera, y los ligamentos cruzados pueden estar alterados o faltar por completo. Los vasos y nervios poplíteos son normales, lo que indica que la deformidad entraña un proceso lento del desarrollo31.
La luxación congénita de la rodilla comprende un espectro de patologías que se clasifican según la gravedad de la deformidad (fig. 25)32.
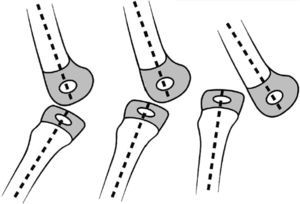
El grado I es la hiperextensión congénita de la rodilla, con una subluxación mínima o sin subluxación de la tibia respecto al fémur. La rodilla se encuentra en 15-20° de hiperextensión y puede manipularse pasivamente hasta los 45-90° de flexión.
El grado II es la subluxación congénita de la rodilla, con una epífisis de la tibia desplazada en sentido anterior respecto a la zona anterior de los cóndilos femorales, con algo de contacto residual entre la tibia y las superficies articulares femorales. La rodilla presenta una hiperextensión de 25 a 45° y puede flexionarse solo hasta alcanzar una posición neutra.
El grado III es una luxación congénita de la rodilla, en la cual la epífisis superior de la tibia se encuentra totalmente desplazada por delante de los cóndilos femorales, sin contacto entre las superficies articulares (figs. 26 y 27).
Carlson y O’Connor también identificaron tres tipos de pacientes con luxaciones congénitas de rodillas: aquellos con una luxación congénita aislada, aquellos con luxaciones múltiples y aquellos con síndromes conocidos.
Durante la exploración física, la hiperextensión de la rodilla es evidente y el diagnóstico puede realizarse con facilidad mediante la inspección visual. La flexión de la rodilla está limitada y se puede extender más allá de su posición en hiperextensión. El aspecto clínico de la rodilla en el neonato es notable. Dicha articulación está en hiperextensión intensa, la cadera está en hiperflexión y los dedos de los pies tocan la pared anterior del tórax o el maxilar inferior (fig. 28). En el área poplítea, los cóndilos femorales sobresalen y pueden palparse fácilmente. En la cara anterior de la articulación de la rodilla se identifican los pliegues y los surcos transversos de la piel.
El aspecto del miembro inferior con la rodilla en hiperextensión es característico y el ortopedista puede diagnosticar el cuadro fácilmente con la inspección. La manipulación pasiva de la rodilla está limitada y generalmente la rodilla se devuelve a la posición de hiperextensión.
Las radiografías en la proyección anterior y lateral verdadera demostrarán el desplazamiento anterior parcial o completo de la tibia sobre el fémur (fig. 29). En la luxación franca hay pérdida total de todo contacto articular entre los dos huesos. En la proyección lateral se advierte que la meseta tibial está inclinada hacia atrás. La proyección anteroposterior indica la subluxación lateral con la deformidad en valgo de la rodilla y subluxación rotatoria. Los centros de osificación de la zona proximal de la tibia y distal del fémur suelen ser hipoplásicos o a veces no están presentes. El cuadro en cuestión es semejante al de la osificación tardía de la epífisis de la cabeza del fémur en la luxación congénita de la cadera. También puede haber deficiencia e hipoplasias longitudinales del peroné. Las radiografías descartarán la posibilidad de traumatismo durante el parto, como la fractura de la epífisis femoral distal o tibial proximal. Por ultrasonografía es posible el diagnóstico prenatal de luxaciones congénitas de la rodilla.
El artrograma neumático puede practicarse por tracción suave y con él se puede identificar la existencia de una bolsa suprarrotuliana; si no se obtienen buenos resultados, se practica una artrografía con medio de contraste. La tomografía computarizada y la resonancia magnética son métodos útiles para definir algunos cuadros patológicos en casos escogidos, como agenesia del ligamento cruzado anterior. La luxación congénita de la rodilla puede estar acompañada por displasia ósea o síndromes congénitos generalizados, y en estos cuadros en las radiografías se identifican los datos de los trastornos concomitantes (fig. 30).
El genu recurvatum simple debe diferenciarse de la luxación congénita de la rodilla. En el genu recurvatum, la rodilla está en hiperextensión, pero la tibia no está desplazada hacia adelante sobre el fémur, mientras que en la luxación o subluxación congénita hay hiperextensión con desplazamiento anterior real de la tibia sobre el fémur.
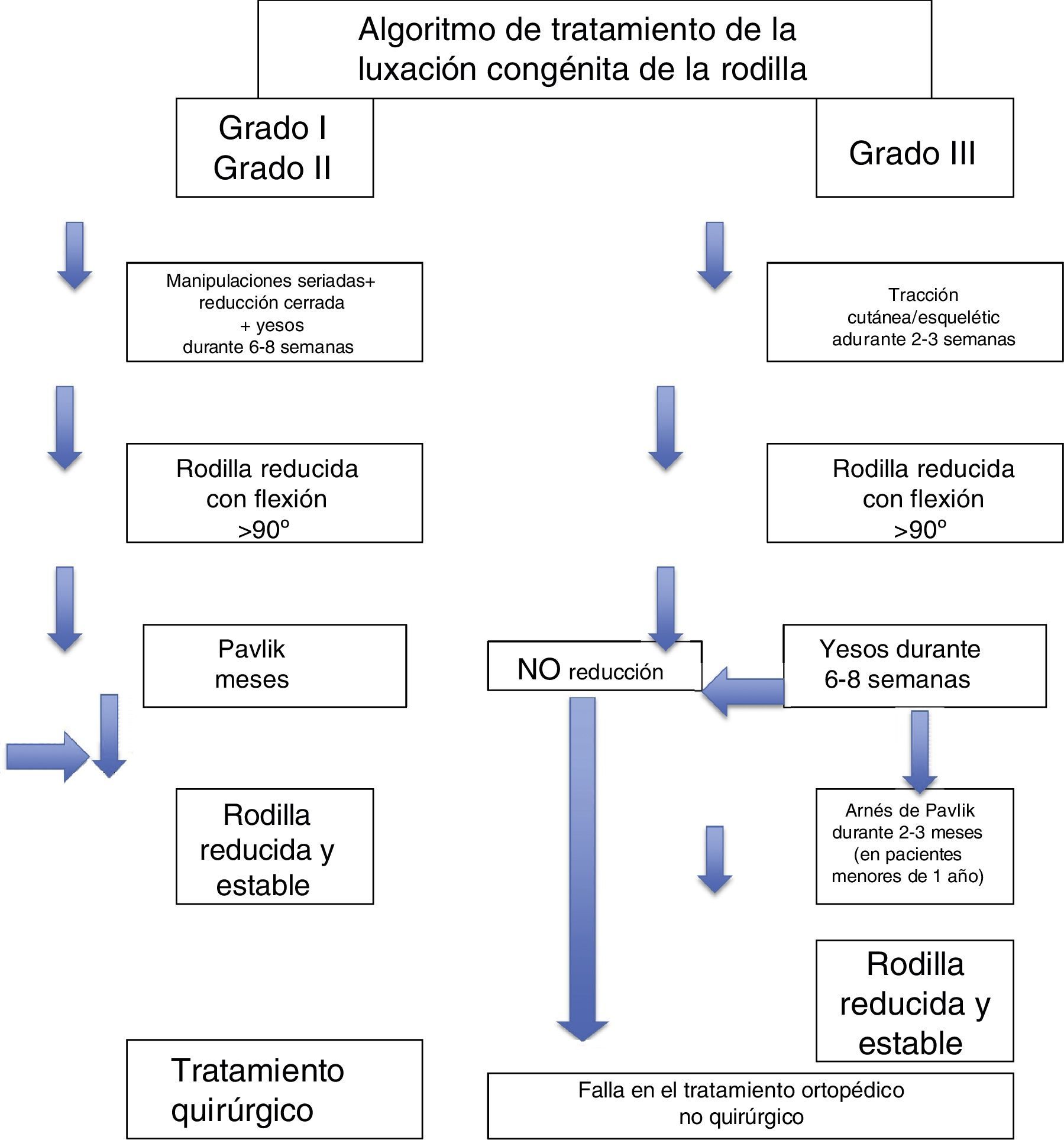
Está ampliamente aceptado que el tratamiento inicial debe ser instaurado lo más tempranamente posible en el momento del nacimiento y consiste en un manejo ortopédico no quirúrgico que utilice series de yesos o tracción. Todos nuestros casos se redujeron al uso de estas medidas. En determinados casos clínicos, en los cuales la atención temprana no se ha realizado, o en pacientes mayores de 2 años, o en aquellos pacientes que presentan luxaciones múltiples, o en pacientes con artrogriposis, a menudo se requiere reducción abierta y estos pueden presentar desafíos reales para la reconstrucción del mecanismo extensor de la rodilla. La cirugía se recomienda antes de la edad de 2 años en los casos complicados.
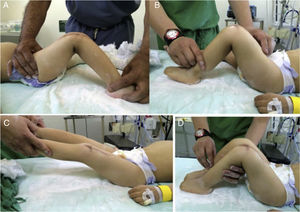
Existen dos formas de tratamiento: el ortopédico no quirúrgico y el quirúrgico. El tratamiento ortopédico no quirúrgico consiste en manipulaciones. Debe comenzar desde el nacimiento o lo más tempranamente posible. Inicia con manipulaciones repetidas para permitir la flexión gradual y requiere la aplicación de yesos para ir logrando la flexión progresiva (fig. 31).
Las manipulaciones se realizan haciendo una tracción manual suave, pero intensa, desplazando anteriormente el tercio distal del fémur, y en sentido posterior el tercio proximal de la tibia para corregir la luxación. Se considera reducida la luxación cuando se consigue una flexión de más de 85-90° con una confirmación radiológica. Si la subluxación es leve o moderada y se trata en el período neonatal inmediato, puede efectuarse la reducción por manipulación de la rodilla en flexión. Después se inmoviliza el miembro con un yeso suprarrotuliano con la rodilla en flexión reducida (fig. 32)33. A intervalos semanales se cambian los yesos y se manipula la rodilla para añadir más flexión. Los yesos se continúan hasta que se logra la estabilidad de rodilla, por lo general durante un período de 6 a 8 semanas. Después se utiliza el arnés de Pavlik por la noche y durante parte del día para conservar la rodilla en flexión dinámica (fig. 33). Se orienta a los padres para que ejerciten las rodillas de sus hijos, en posición de flexión cada vez mayor. El período de inmovilización dinámica de la rodilla en el arnés de Pavlik es variable y suele ser de 2 a 3 meses. La existencia de subluxación lateral rotatoria de las rodillas es contraindicación para la inmovilización con el arnés de Pavlik. El desplazamiento proximal del estribo anterior agravará la subluxación lateral. Es más seguro utilizar férulas plásticas removibles o enyesados bivalvos para sostener las rodillas en flexión durante la noche y parte del día.
Si es imposible reducir inmediatamente la subluxación por medio de la manipulación, se coloca el miembro afectado en un dispositivo de tracción cutánea con el lactante en posición de decúbito ventral. Las fuerzas de tracción se orientan hacia la rodilla34.
Si la subluxación o la luxación de la rodilla no pueden reducirse inmediatamente por medio de la manipulación, se coloca el miembro afectado en un dispositivo de tracción esquelética o cutánea con el lactante en posición de decúbito ventral para reducir la luxación. Las fuerzas de tracción se orientan hacia la rodilla. Un fisioterapeuta podrá practicar varias veces al día los ejercicios de flexión de la rodilla. Una vez que se alcanza una flexión de la rodilla de 45 a 60°, el miembro es inmovilizado con yeso suprarrotuliano. Dichos yesos se cambian a intervalos semanales y se manipula la rodilla hasta lograr 100° de flexión. Después se conserva la reducción en una férula de plástico suprarrotuliana durante 6-12 meses según el grado de inestabilidad de la rodilla.
La reducción de la rodilla luxada de grado III por lo general obliga a usar tracción esquelética con un clavo de Kirschner en la metáfisis femoral distal y otro similar en la tibia, uno a través de la metáfisis proximal y el otro por la metáfisis distal. Los clavos se introducen bajo control radiográfico de intensificador de imagen para no lesionar la placa de crecimiento. Por lo general, en un período de 2 a 3 semanas se reduce suavemente la subluxación. El miembro después se inmoviliza en un yeso durante 6-8 semanas y el tratamiento ulterior sigue los mismos principios señalados para la reducción por manipulación.
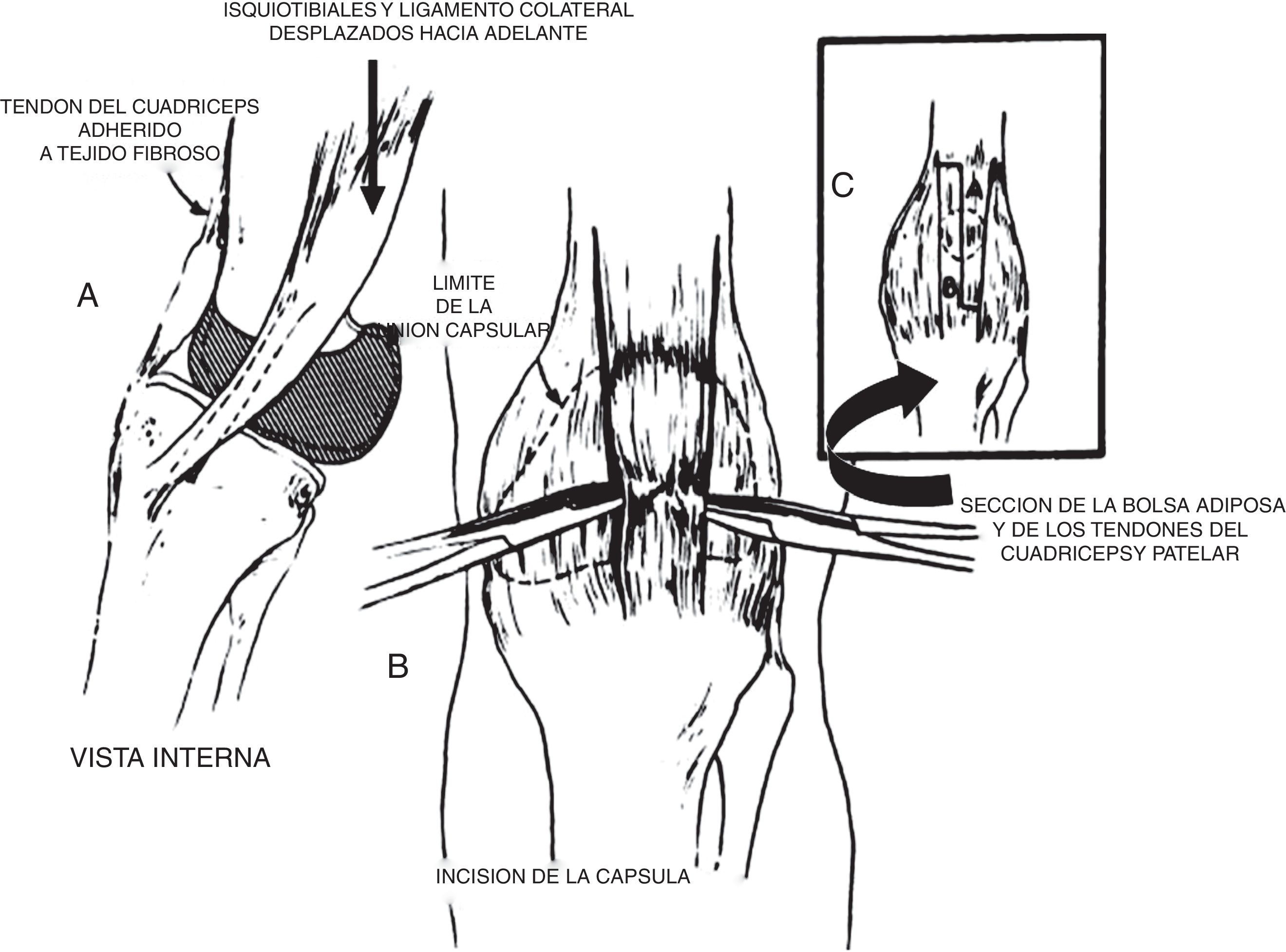
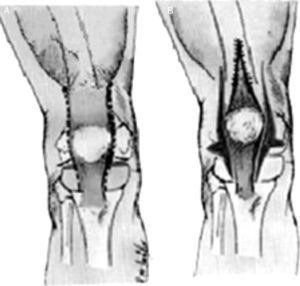
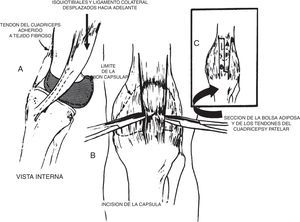
La reducción abierta está indicada cuando los métodos de reducción cerrada han fracasado. Debe practicarse antes que el lactante comience a estar de pie o apoyar peso en la rodilla luxada, preferiblemente hacia los 6 meses. Se han descrito varias técnicas para el tratamiento de la luxación congénita de la rodilla, pero todas incluyen el alargamiento del cuádriceps y la liberación de la cápsula anterior35. La técnica descrita por Curtis y Fisher es la utilizada con mayor frecuencia (fig. 34). Esta técnica comprende el abordaje anterior de la rodilla, el alargamiento en V-Y del tendón del cuádriceps, la liberación transversa de la cápsula anterior y la liberación de cualquier adherencia intraarticular. También debe liberarse cualquier contractura considerable de la cintilla iliotibial (fig. 35).
Técnica de Curtis y Fisher para la LCR. A) Líneas de incisión para la liberación de la cápsula anterior en sentido interno y externo, así como la liberación interna y externa del aparato extensor. B) Corrección después de la liberación de las partes blandas y del alargamiento del músculo recto femoral. Tomado de Bell MJ, Atkins RM, Sharrard WJ. Irreductible congenital dislocation of the knee: Aetiology and management. J Bone Joint Surg Br. 1987;69:403-6.
Roy y Crawford describieron una técnica de alargamiento percutáneo del cuádriceps, en la cual se realiza una pequeña incisión con el bisturí en la línea media, en una localización a una distancia de 1 a 2 cm de la rótula respecto al polo superior de la rótula. La fascia subyacente a la parte del cuádriceps correspondiente al recto se libera a través de esta incisión. Se realizan entonces las incisiones puntiformes interna y externa en el margen superior de la rótula para la liberación interna y externa del cuádriceps y del alerón.
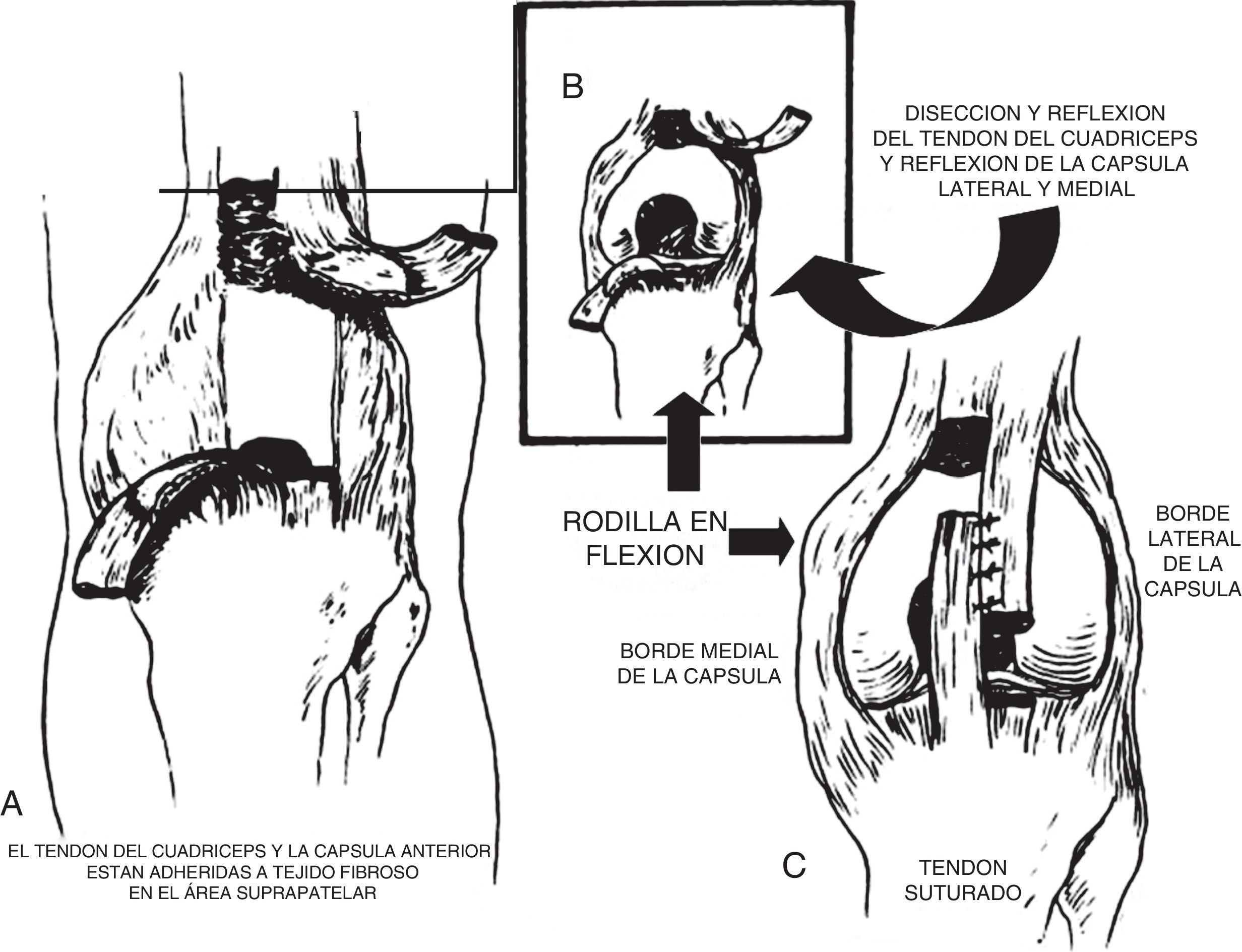
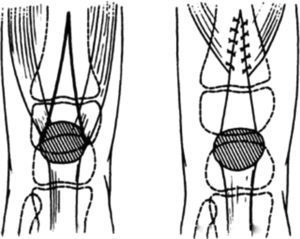
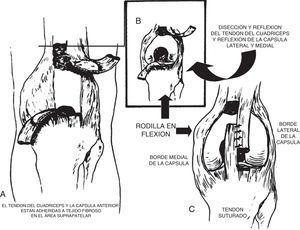
Niebauer y King y Tachdjian recomiendan la técnica siguiente: se utiliza la incisión anteromedial para exponer la articulación de la rodilla (fig. 36). Por lo general, el recto anterior crural y el vasto intermedio, con el mecanismo del cuádriceps vecino, están adheridos al fémur por una masa de tejido fibroso en que oblitera la bolsa suprarrotuliana. Los ligamentos colaterales y los tendones de los músculos isquiotibiales pueden ser desplazados en sentido anterior. El ligamento rotuliano y la cápsula anterior articular están contracturados. Por incisiones pararrotulianas internas y externa se diseca el tendón del cuádriceps, la rótula y el ligamento rotuliano de la cápsula subyacente. Es necesario conservar las fibras musculares del vasto interno. El tendón del cuádriceps se alarga por una plastia en Z o alargamiento en V invertido. Si existe contractura de la cintilla iliotibial de Maissiat y del tabique intermuscular lateral, se liberan. Por lo general, ello no basta para lograr la reducción y el cirujano tiene que seccionar de forma transversa la cápsula articular anterior y liberar el mecanismo del cuádriceps, separándolo del hueso subyacente. Lo anterior permite que la rodilla asuma la posición de flexión y disminuya el desplazamiento lateral de la tibia y logre que los tendones de los músculos isquiotibiales y los ligamentos colaterales asuman su relación apropiada con la articulación. La cápsula y el mecanismo del cuádriceps se suturan en su posición elongada y se aplica una espica de cadera para la inmovilización. Por lo general, no es necesario fijar el fémur a la tibia para asegurar que la reducción se conserve.
La inmovilización con la espica dura 6 semanas, después de las cuales se utiliza un dispositivo de rodilla-tobillo-pie con un tope para evitar la hiperextensión de la articulación de la rodilla. Se utiliza también un dispositivo inmovilizador nocturno (enyesado bivalvo) para que la rodilla esté en flexión durante la noche.
En el artículo original de Niebauer describen una técnica de reducción abierta de la luxación congénita de la rodilla donde utilizan una incisión longitudinal anterior sobre la rodilla (fig. 37). La rótula, el tendón del cuádriceps y el tendón rotuliano son liberados de la cápsula por incisiones pararrotulianas. El mecanismo extensor es alargado por tenotomía en doble L y divide la rótula longitudinalmente. La grasa suprarrotuliana está rodeada de tejido fibroso, la cual se encuentra adherida al tendón del cuádriceps y a la cápsula adyacente. Este tejido fibroso está fijado a la cápsula y a la superficie anterior del fémur. Con frecuencia, después de la tenotomía es imposible flejar la rodilla completamente porque la cápsula anterior está acortada y se encuentran desplazadas las estructuras capsulares y los isquiotibiales en relación con los cóndilos del fémur, por lo que, para lograr la reducción completa, estas estructuras deben ser liberadas. Posteriormente se realiza la sutura del tendón cuadricipital en L.
Los mejores resultados de la reducción abierta de la LCR se obtienen cuando las rodillas se reducen antes de los 2 años. El tratamiento tradicional consiste en la extensa exposición del mecanismo del cuádriceps para lograr la flexión, asociada a una artrotomía anterior para liberar las adherencias intraarticulares y extraarticulares, que evitan la flexión congruente de la rodilla y se utilizan para conseguir movilizar la articulación femororrotuliana. Sin embargo, el resultado final frecuente de este alargamiento es un mecanismo del cuádriceps incompetente, que produce debilidad para la extensión de la rodilla y una mala función ambulatoria.
Además, si la rodilla es inestable (en particular, por los ligamentos cruzados) o si se requiere una extensa liberación intraarticular para lograr la reducción, la debilidad del cuádriceps reduce aún más el adecuado funcionamiento de la rodilla y puede provocar una deformidad en valgo de la rodilla o una subluxación residual, por la cual el paciente es dependiente de un aparato ortopédico. Para evitar estas complicaciones, algunos autores han propuesto, como manejo quirúrgico asociado a la artrotomía, el acortamiento femoral primario para llevar a cabo la reducción y la flexión de la rodilla. El propósito del acortamiento femoral es alargar el mecanismo del cuádriceps sin una extensa disección, disminuyendo la cantidad de alargamiento de la unidad músculo-tendón. Con el acortamiento del fémur, la contractura en extensión se descomprime y, con una artrotomía más limitada, las adherencias intraarticulares y extraarticulares que impiden la reducción de la rodilla pueden ser liberadas o extirpadas sin lesionar el mecanismo del cuádriceps a nivel suprarrotuliano. La articulación femororrotuliana se puede realinear mediante la prolongación proximal de la artrotomía en el lado externo de la rodilla, lo que libera la rótula de su posición luxada lateralmente y vuelve a alinearla de manera adecuada en su ranura intercondílea (fig. 38).
En resumen, los casos de LCR son escasos y existen pocas publicaciones en la bibliografía. Aunque su etiología es desconocida, se han descrito múltiples teorías y la más aceptada es el bloqueo intrauterino de los pies. Esta alteración se puede identificar mediante la inspección física inicial del recién nacido, en la cual se encuentran las características particulares de esta patología, como son la hiperextensión de la rodilla, existencia de pliegues y surcos transversos en la cara anterior de la rodilla, cóndilos femorales palpables en las fosas poplíteas, flexión de rodilla ausente y, en algunos casos, rótulas no palpables. Se confirma la entidad con imágenes radiográficas en proyección anteroposterior y lateral; esta última permite determinar su clasificación según la gravedad y el desplazamiento de la tibia sobre el fémur.
Su tratamiento, de ser posible, debe ser instaurado en las primeras horas de vida, para determinar así evolución, gravedad y tipo de tratamiento indicado, sin dejar de lado el manejo de las patologías concomitantes. El manejo, dependiendo la edad de inicio, se realiza con la reducción y posterior manipulación de forma periódica y progresiva, y aplicación de yesos, comenzando en extensión y posterior flexión gradual. Puede requerirse el uso de tracción esquelética o aplicación de arnés de Pavlik hasta llegar al manejo quirúrgico para los casos en los cuales el manejo ortopédico no quirúrgico falla, como lo descrito en nuestro reporte de caso.
Existen diferentes técnicas quirúrgicas para el manejo de la LCR, que incluyen las mínimamente invasivas o percutáneas para alargamiento del cuádriceps, descritas por Roy y Crawford. También las consistentes en técnicas de abordaje anterior con dos incisiones pararrotulianas con reconstrucción concomitante del ligamento cruzado anterior, como lo sugieren autores como Jones, Katz y Tachdjian, quienes utilizan diferentes tipos de injerto, y técnicas descritas por Curtis y Fisher, que son utilizadas con mayor frecuencia, en las cuales se realiza un abordaje anterior de la rodilla, alargamiento en V-Y del tendón del cuádriceps, liberación transversa de la cápsula anterior y liberación de cualquier adherencia intraarticular36. Se publican modificaciones a esta técnica, como las descritas por Bell, Atkins y Sharrard, quienes sugieren manipular y recolocar los ligamentos laterales y los tendones isquiotibiales que se encuentran desplazados en sentido anterior y que contribuyen a perpetuar la deformidad en extensión de la rodilla.
Los mejores resultados de la reducción abierta de la LCR se obtienen cuando las rodillas se reducen antes de los 2 años. Sin embargo, el resultado final frecuente de este alargamiento es un mecanismo del cuádriceps incompetente, que produce debilidad para la extensión de la rodilla y una mala función ambulatoria. Además, si la rodilla es inestable (en particular por los ligamentos cruzados) o si se requiere de una extensa liberación intra-articular para lograr la reducción, la debilidad del cuádriceps reduce aún más el adecuado funcionamiento de la rodilla, pudiendo resultar en una deformidad en valgo de la rodilla o en una subluxación residual, que hace que el paciente sea dependiente de un aparato ortopédico.
El paciente del presente reporte de caso fue manejado de forma quirúrgica mediante la realización de cuadriceplastia selectiva bilateral (distal en la rodilla derecha con reconstrucción del tendón rotuliano y proximal en la rodilla izquierda), siguiendo algunas de las técnicas descritas anteriormente, pero realizando solo un abordaje anterior, suprarrotuliano e infrarrotuliano medial, lo cual disminuyó las comorbilidades por número de abordajes y permitió realizar una recuperación más acelerada, tras la cual se consiguió, a los 2 meses postoperatorios de la rodilla derecha y al mes de la rodilla izquierda, flexión por encima de los 90°, sin reluxación y con adecuada cicatrización de las heridas quirúrgicas. En la evaluación postoperatoria a los 5 meses de la rodilla derecha y a los 4 meses de la rodilla izquierda se obtuvo flexión de 125° por término medio para ambas rodillas y extensión de -5° bilateral, pero siendo de mayor importancia la ausencia de recurrencia de luxación en ambas rodillas y sin inestabilidad anteroposterior y/o rotatoria.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o individuos citados en el artículo. Este documento obra en poder del autor para correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interesesPor favor, comprobar y confirmar el texto del apartado Conflicto de interéses