La luxación congénita de la rodilla es una patología poco frecuente y de etiología no clara, que se asocia a otras entidades musculoesqueléticas y sistémicas. Su diagnóstico es clínico y se realiza al momento del nacimiento, que se confirma con estudio imagenológico. Su pronóstico es favorable si se inicia el tratamiento de forma temprana. Se presenta un caso de un recién nacido con luxación congénita de la rodilla de grado III asociada a subluxación de cadera ipsilateral.
Nivel de evidencia clínica IV.
Congenital dislocation of the knee is a rare pathology with an unclear etiology, which is associated with other musculoskeletal and systemic pathologies. The diagnosis is clinical and is done at birth, confirmed with imaging studies. The prognosis is favorable if treatment is started early. The reported case is of a newborn with grade III congenital dislocation of the knee associated with ipsilateral hip subluxation.
Evidence level IV.
La luxación congénita de rodilla fue descrita por primera vez en 18121. Es una entidad poco común, con una incidencia estimada de 1 por cada 100.000 casos, unas 100 veces menos frecuente que la luxación congénita de cadera2. Es más frecuente en el sexo femenino3. La etiología es desconocida. Dentro de las hipótesis propuestas, el factor genético cobra importancia aunque en la mayoría de los casos no se encuentran antecedentes familiares. Los factores mecánicos, como el oligohidramnios, la presentación podálica y la asociación con adelgazamiento o ausencia de ligamentos cruzados, son determinantes. Con frecuencia se asocia a otras malformaciones del aparato locomotor, como la luxación de cadera o el pie equino varo congénito idiopático, o de otros sistemas, como el nervioso, el cardíaco y el urogenital4. El diagnóstico se establece en el momento del nacimiento al evidenciar una posición recurvada de la rodilla, la cual se confirma radiológicamente. El tratamiento debe instaurarse de forma precoz con el objetivo de lograr, al menos, una flexión de 90° de la rodilla comprometida.
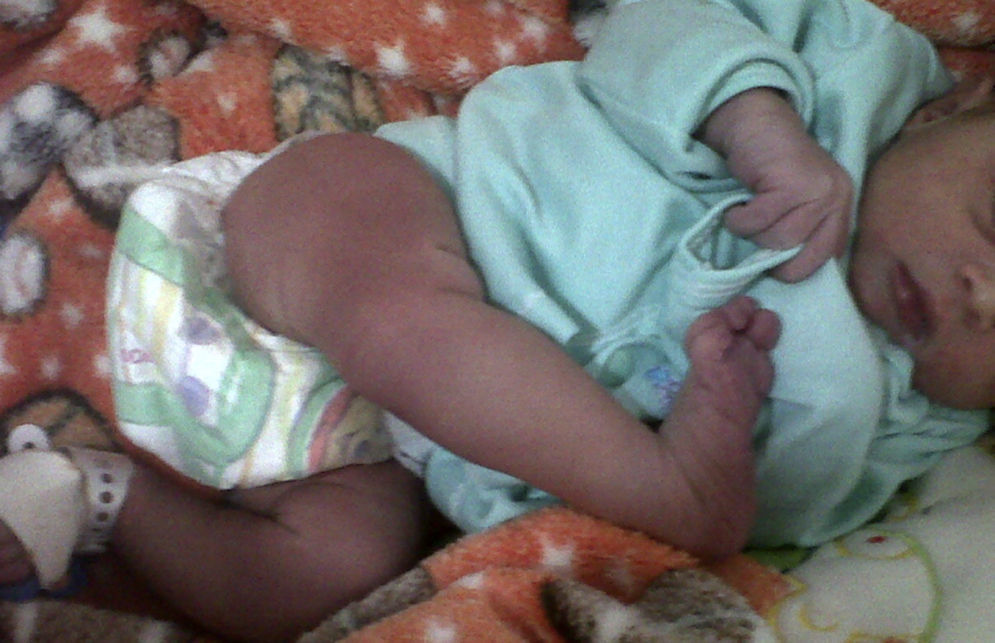
Reporte de casoEs un recién nacido a término, de sexo femenino, producto de primera gestación, con una madre de 22 años y sin antecedentes de importancia. Los controles prenatales están completos. En las ecografías obstétricas no hay reporte de alteraciones. El parto ha sido vaginal eutócico con adaptación neonatal espontánea. En el examen físico se evidencia desplazamiento anterior de la rodilla derecha respecto al fémur (fig. 1) con adecuada preservación neurovascular y motora distal, por lo cual ingresa en la Unidad de Recién Nacidos.
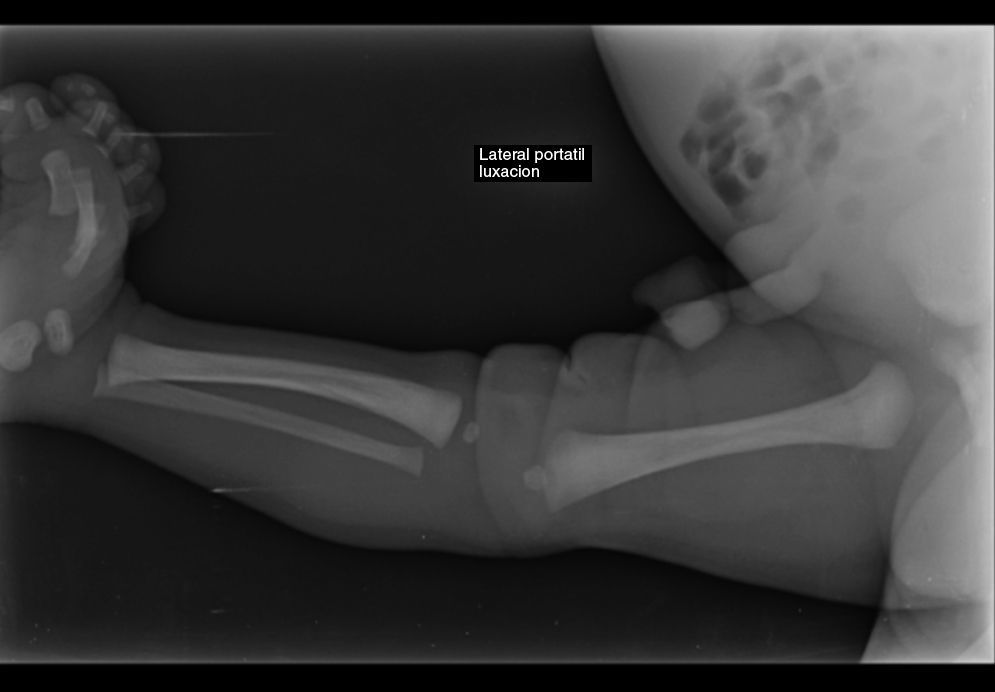
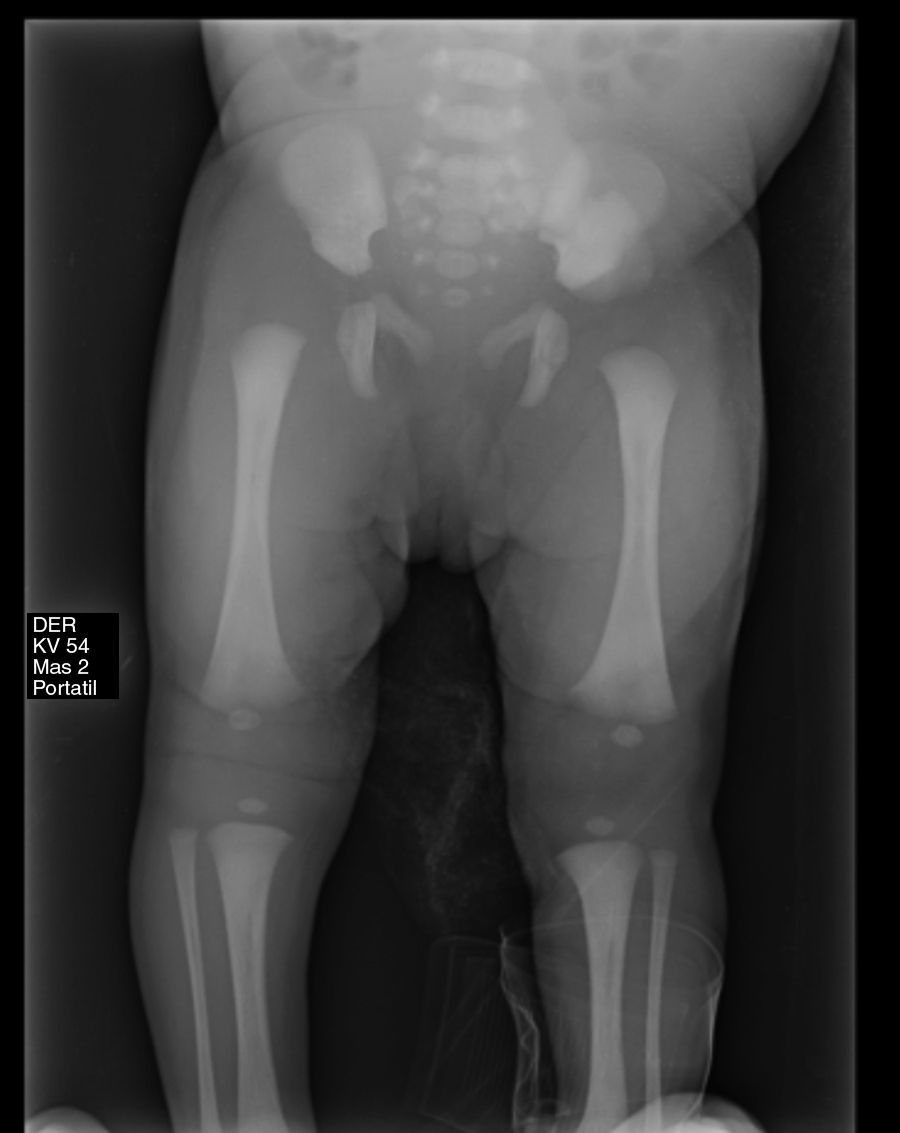
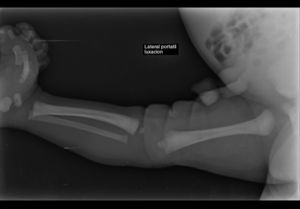
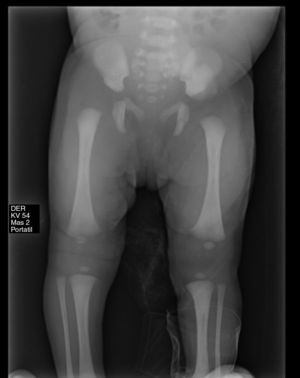
Se decide solicitar radiografía de miembros inferiores (figs. 2 y 3) que evidencia luxación completa de rodilla derecha y luxación de cadera ipsilateral. Es valorada por el Servicio de Ortopedia y se inicia manejo ortopédico con arnés de Pavlik.
DiscusiónLa deformidad congénita en hiperextensión de la rodilla se caracteriza por el desplazamiento anterior de la rodilla en relación con el fémur5. Su etiología es desconocida. Sin embargo, según Katz et al existen causas intrínsecas y extrínsecas. Entre las extrínsecas se evidencian la presentación podálica, la mala posición fetal y la contractura cuadricipital secundaria a amniocentesis a repetir. Entre las causas intrínsecas, se han descrito casos relacionados con pacientes con cariotipo 49,XXXXY y se ha encontrado también relación con otras alteraciones de predomino musculoesquelético, como el síndrome de Larsen, la artrogriposis y el síndrome de Ehlers-Danlos6. Estudios patológicos han evidenciado trastornos como fibrosis del cuádriceps, ausencia de la bolsa suprapatelar, defectos en el surco de la unión femoropatelar y alteración de los ligamentos cruzados. Katz et al exploraron quirúrgicamente 5 rodillas con luxación congénita y encontraron ligamentos cruzados ausentes o hipoplásicos en todos los casos. Curtis y Fisher, y Uhthoff y Ogata no observaron ausencia ni hipoplasia del ligamento cruzado anterior, por lo que consideraron que la anomalía ligamentosa anteriormente descrita corresponde a cambios adaptativos posteriores y no causales, por lo que quedó entonces como la teoría más aceptada la que plantea el defecto mesenquimal, en relación con la frecuente asociación con otras anormalidades musculoesqueléticas, como la luxación congénita de la cadera en el 45%, las deformidades del pie en el 31% y la luxación congénita del codo en el 10% de los pacientes.
El diagnóstico es clínico con confirmación imagenológica, que evidencia hiperextensión marcada de la rodilla del neonato en contraposición con la postura habitual en flexión. Deben evaluarse otros defectos añadidos, como los descritos por Nasson et al: fibrosis del cuádriceps, defectos en otros grupos musculares, como los gastrocnemios, y contracturas de cápsulas articulares.
Para la confirmación imagenológica se discuten varios métodos. El primero es la radiografía de rodillas, necesaria para la confirmación diagnóstica y para determinar la clasificación de la lesión. En segundo lugar, la ecografía, apoyada por autores como Rossig et al o Krappel et al, quienes afirman que por medio de este método es posible ver la mayoría de los órganos afectados en esta entidad, lo que permite clasificar la gravedad de la lesión y definir el tratamiento7. En tercer lugar se encuentra el uso de la artroscopia que permite demostrar la hipoplasia de la bolsa suprapatelar y el adelgazamiento de la cápsula articular. Sin embargo, dado que es un estudio invasivo, no se considera habitual. El uso de la resonancia magnética en pacientes con esta patología detecta cambios en el tendón del cuádriceps.
De acuerdo con Laurence y Curtis Fisher, se puede clasificar en tres grados: grado I (hiperextensión de la rodilla), grado II (subluxación de la rodilla) y grado III (luxación completa de ambas superficies articulares). Leveuf realiza una extensión de dicha clasificación en función de la severidad de la lesión; así, en el grado I o hiperextensión congénita (forma de presentación más común), donde la subluxación es mínima, la rodilla se encuentra entre 15 y 20° de hiperextensión y puede ser pasivamente manipulada hasta los 90° de flexión. En el grado II o subluxación congénita, donde el desplazamiento es moderado y el extremo superior de la tibia está desplazado hacia adelante sobre el aspecto anterior de los cóndilos femorales, pero existe aún el contacto entre tibia y fémur, la rodilla comprometida se presenta en hiperextensión de 25 a 45° y puede ser flexionada únicamente hasta llegar a la posición neutra. En el grado III o luxación congénita existe un total desplazamiento del extremo superior de la tibia por delante de los cóndilos femorales sin contacto entre superficies articulares y la rodilla se encuentra en hiperextensión severa y la cadera, en hiperflexión.
El tratamiento debe instaurarse lo más precozmente posible, idealmente en la primeras 24-48 horas de vida. Ferris refiere en una serie de casos que el tratamiento conservador puede ser satisfactorio cuando se inicia antes de la sexta semana de vida. Mayer recoge el 81% de excelentes resultados en niños tratados dentro de los 3 primeros meses de vida. En cambio, si el proceso terapéutico comienza entre el tercer y el sexto mes, el porcentaje de resultados satisfactorios desciende al 31%. El tratamiento debe ser idealmente conservador, mediante la aplicación de férulas en flexión progresiva, tracción esquelética o arnés de Pavlik, procedimiento con que se logra habitualmente una flexión de 90° en las primeras 6 semanas. Algunos autores, como Carranza et al, consideran que debe continuarse el manejo ortopédico hasta que la rodilla se estabilice, hecho que ocurre a los 6-8 meses mientras que otros autores, como Ochoa et al, consideran que, al lograr los 90° de flexión, se debe interrumpir el uso de dispositivos y se debe mantener únicamente la fisioterapia. Laurence describe los factores pronósticos, como el retraso en el inicio del tratamiento, la existencia de deformidades asociadas y la laxitud articular. El tratamiento quirúrgico está indicado cuando, después de 8 semanas de tratamiento ortopédico, no se consigue más de 45° de flexión. El manejo quirúrgico debe realizarse, idealmente, antes que el niño comience a caminar8. Un tratamiento correcto y oportuno evita complicaciones, como el dolor, la rigidez, la inestabilidad de la rodilla y la fractura de fémur.
ConclusiónLa luxación congénita de rodilla es una entidad infrecuente y de etiología no clara. Sin embargo, es de fácil diagnóstico por medio de un examen físico centrado en la actitud de los miembros inferiores y los estudios radiológicos. El pronóstico es bueno si se lleva a cabo un tratamiento ortopédico adecuado y precoz.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor para correspondencia.
Conflicto de interesesNinguno de los autores presenta conflicto de intereses.